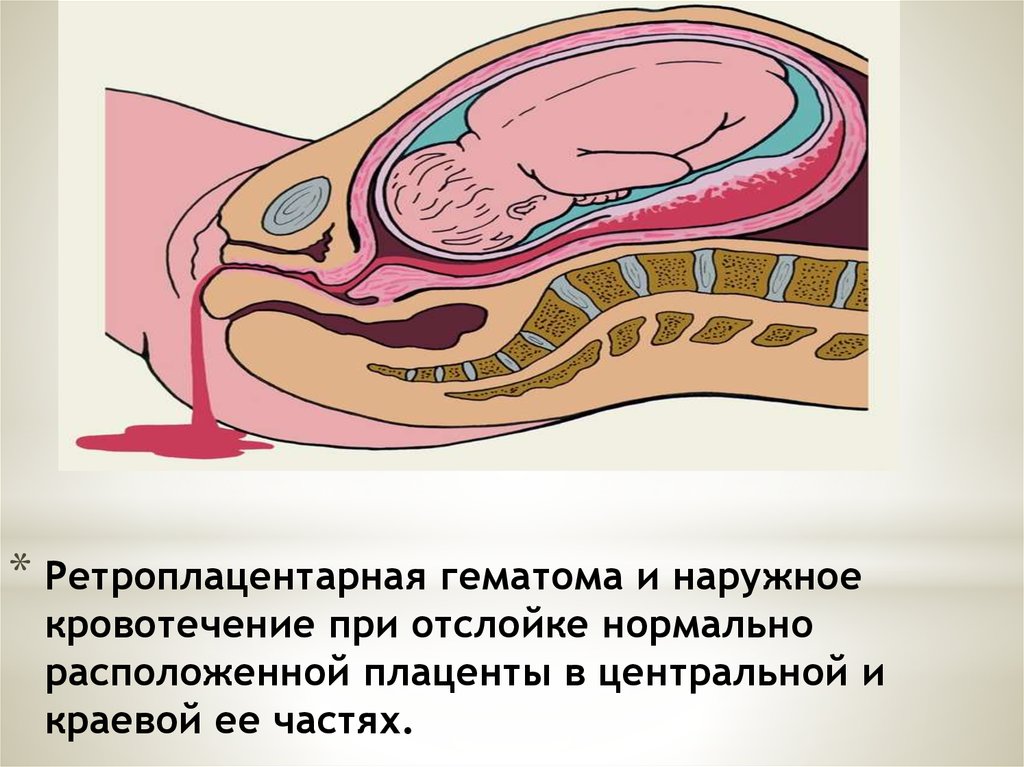
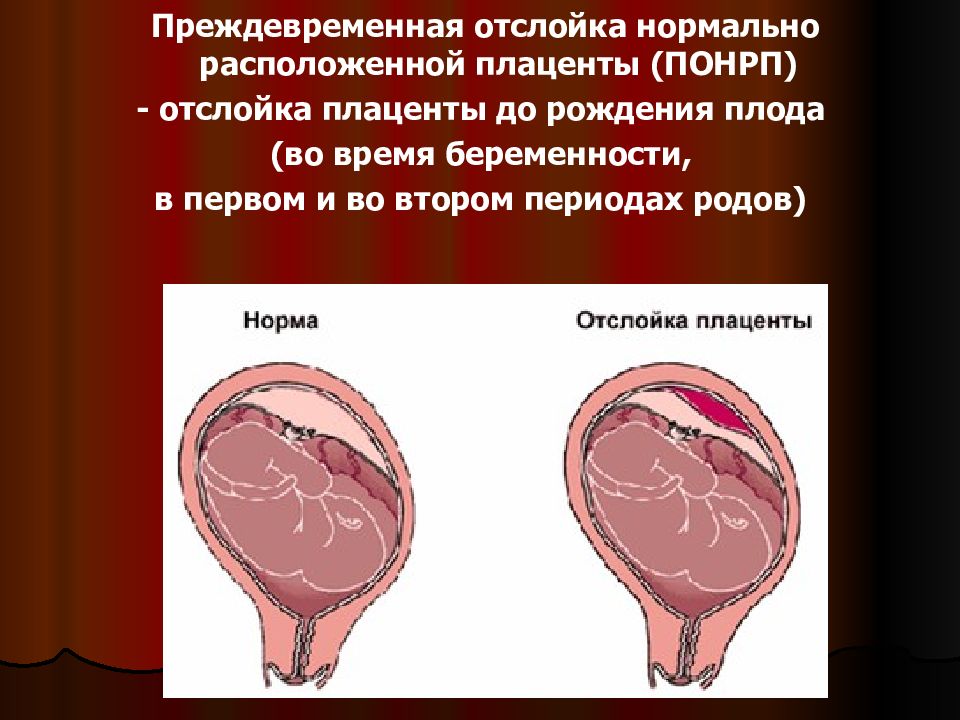
Причины преждевременной отслойки нормально расположенной плаценты

С преждевременным отхождением плаценты первородящие женщины сталкиваются в 0,4–1,4% случаев. После 3-х родов риск преждевременной отслойки увеличивается до 15–20%. Отслойка может возникнуть как во время беременности, так и во время родов – в первом или втором периоде. Почему происходит отслойка плаценты? Причины этого процесса различны.
Отделение детского места может быть вызвано нарушениями в сосудистой системе. Капилляры матки и плаценты могут стать более хрупкими и ломкими. Из-за этого возможно нарушение проходимости крови. Подобные изменения в женском организме могут возникнуть при гестозе.
Также они наблюдаются при наличии некоторых заболеваний: сердечно-сосудистой патологии, гипертонической болезни, болезни почек, ожирения, сахарного диабета и др.
Угроза отслойки плаценты может исходить от воспалительных, дегенеративных и других патологических процессов, протекающих в детском месте и матке. Нарушения наблюдаются при миомах матки, пороках ее развития, перенашивании.
К другим провоцирующим факторам относят многоводие, многоплодие, короткую пуповину, повышенную плотность стенок околоплодного пузыря, аборты и самопроизвольное прерывание беременности в анамнезе.
К преждевременному отхождению плаценты предрасполагают вредные привычки: употребление алкоголя, пристрастие к сигаретам, наркотикам. Ситуация может ухудшиться при анемии (малокровии, снижении числа эритроцитов, низком гемоглобине).
Чаще всего симптомы отслойки плаценты на ранних или более поздних сроках беременности наблюдаются у женщин, для которых предстоящие роды не первые. Причина этого кроется в изменении слизистой оболочки матки.
Редко встречаются случаи отслойки плаценты по причине аутоиммунных состояний, при которых в женском организме к собственным клеткам вырабатываются антитела. Это может наблюдаться при такой болезни, как красная волчанка.
Аллергия к медикаментозной терапии – еще одна причина отслойки плаценты на поздних или ранних сроках. Обычно у беременных женщин возникает аллергическая реакция при переливании донорской крови и ее компонентов, введении белковых растворов.
К осложнениям может привести травма живота, полученная при падении, ударе или аварии. Отслойке плаценты могут также способствовать резкие изменения артериального давления, возникающие при стрессах и прочих нервно-психических воздействиях.
Виды преждевременной отслойки плаценты
Классифицируется преждевременная отслойка плаценты по степени тяжести.
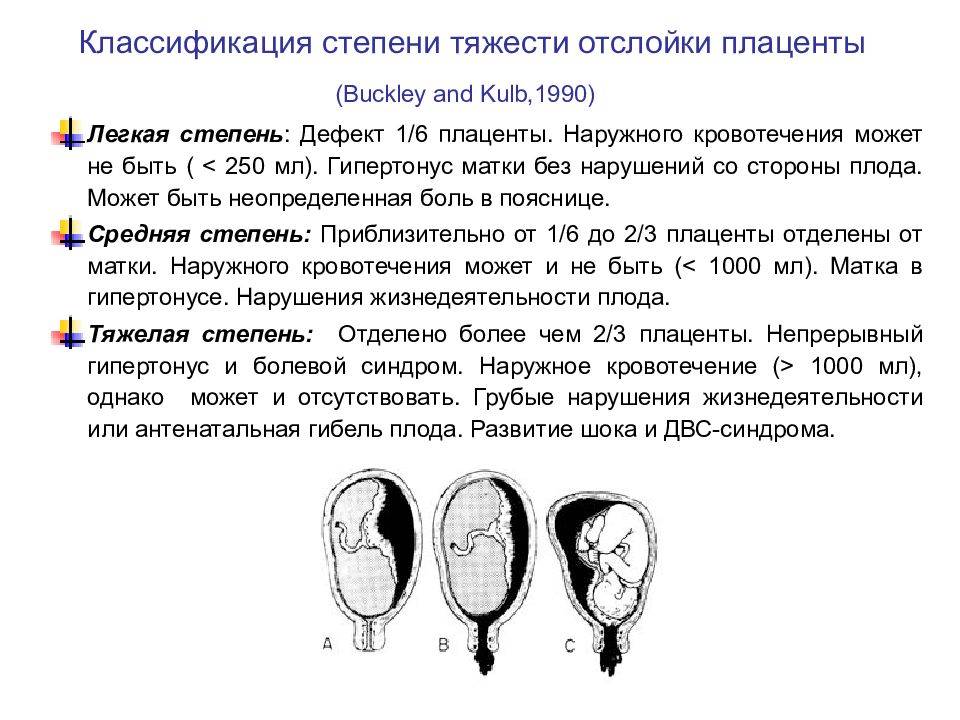
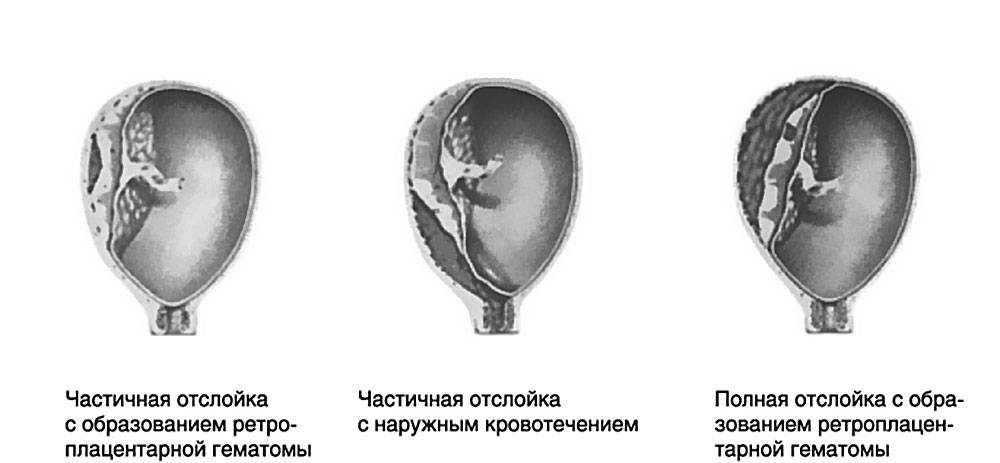
- Легкая степень характеризуется преждевременной отслойкой небольшого фрагмента плаценты. При этом общее состояние беременной практически не изменяется. Ультразвуковое исследование может показать наличие ретроплацентарной гематомы, однако если имеют место небольшие выделения из половых органов, то ее не будет. После родов на плаценте образовывается небольшой сгусток.
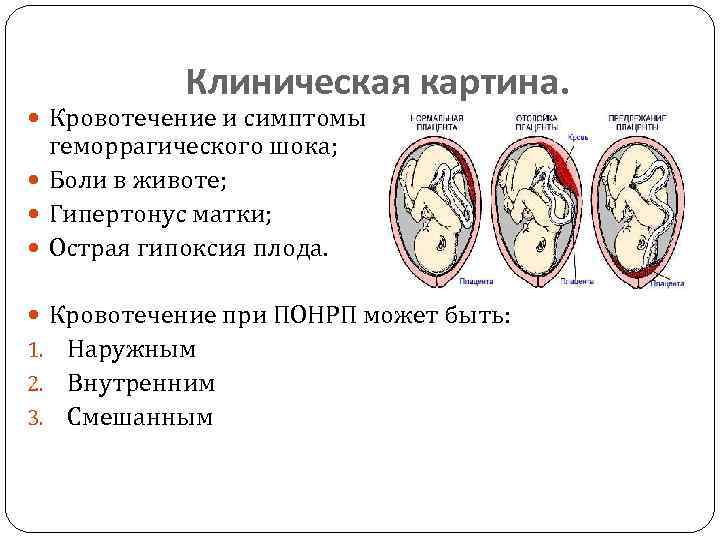
- При средней степени тяжести преждевременная отслойка плаценты происходит на четверть (а иногда и на треть) поверхности. Кровь выделяется из половых путей сгустками и в большом количестве. Ретроплацентарная гематома вызывает боли в животе, возможен гипертонус матки, а также ее болезненность и асимметрия. У матери развиваются симптомы болевого и геморрагического шока. Плод может погибнуть от гипоксии, если не вызвать преждевременные роды.
- Тяжелая форма характеризуется отслойкой половины поверхности плаценты. Наружному кровотечению предшествует внутреннее, женщина ощущает сильную боль в животе. Осмотр матки выявляет ее асимметрию и напряжение. Очевидны симптомы острой гипоксии, и велика опасность гибели плода.
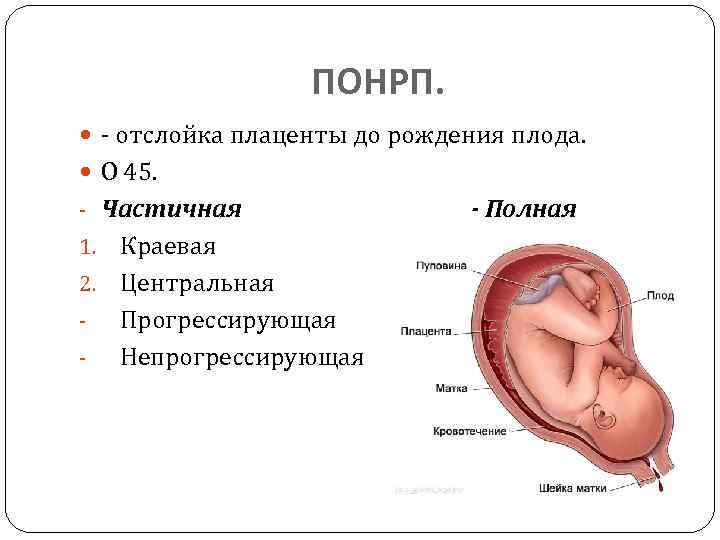
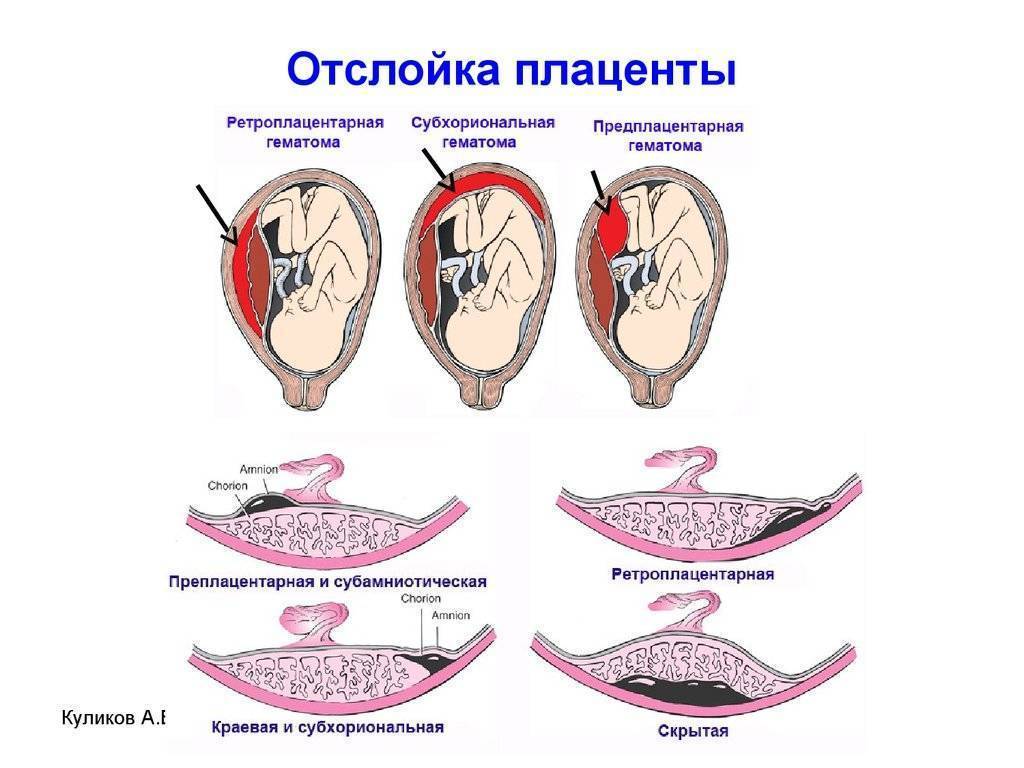
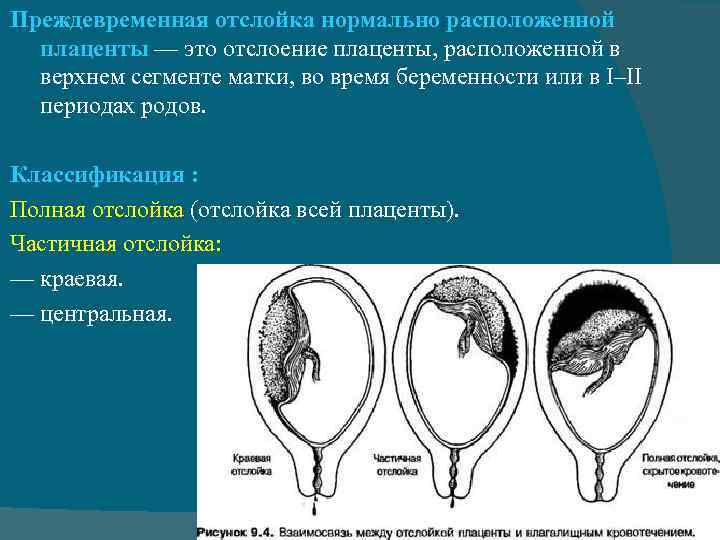
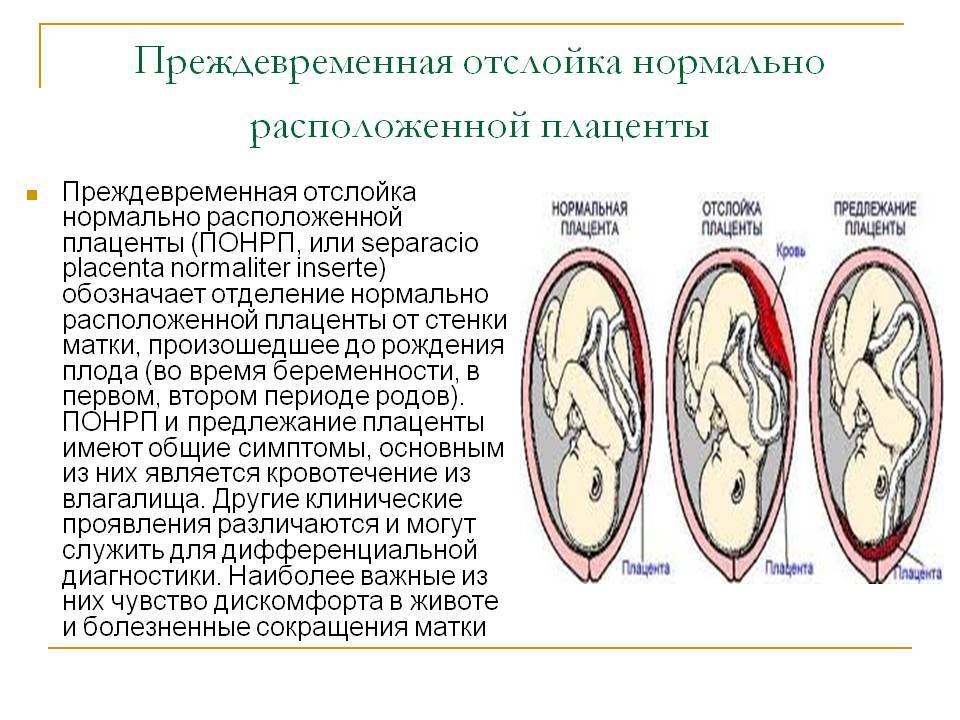
Еще одна распространенная классификация — по форме отслойки плаценты:
- краевая (периферическая) отслойка — сопровождающаяся кровотечением;
- центральная отслойка — сопровождающаяся скоплением крови между стенкой матки и плацентой, а также сопутствующим ухудшением состояния беременной;
- комбинированная отслойка — сочетающая признаки двух предыдущих.
Кроме того, преждевременная отслойка плаценты может быть прогрессирующей и непрогрессирующей — в зависимости от того, увеличивается ли со временем площадь отхода плаценты от стенки матки.
Что такое отслойка плаценты?
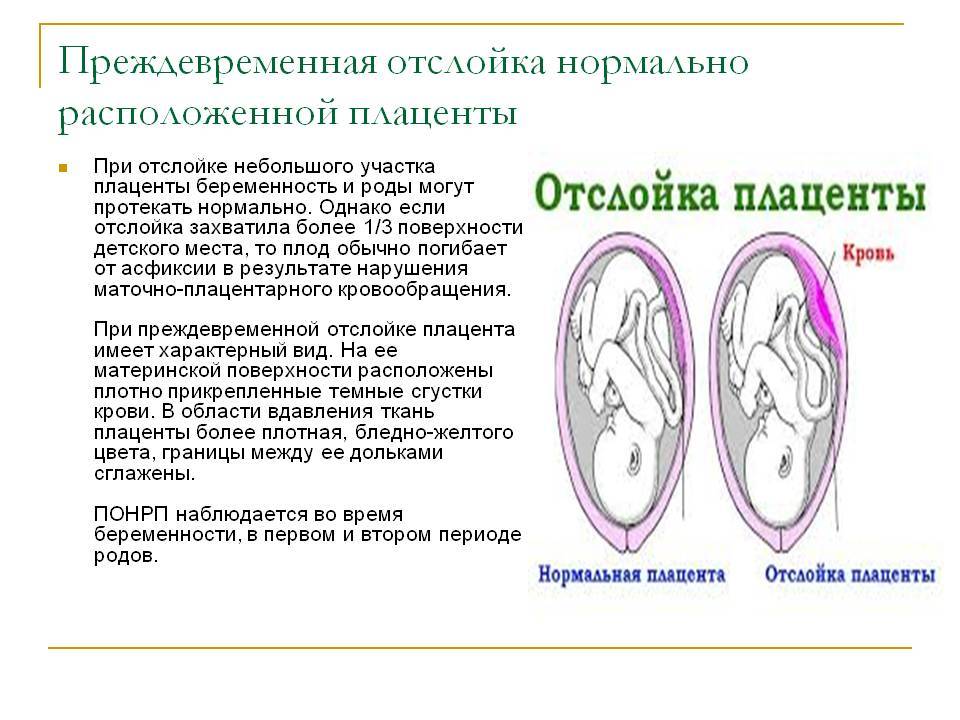
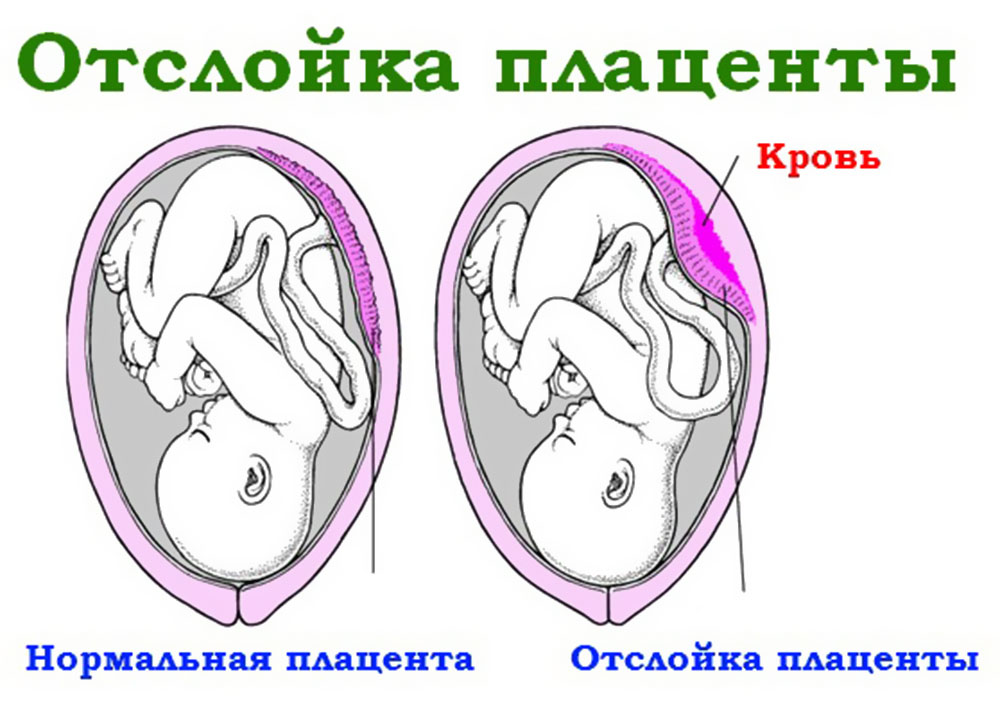
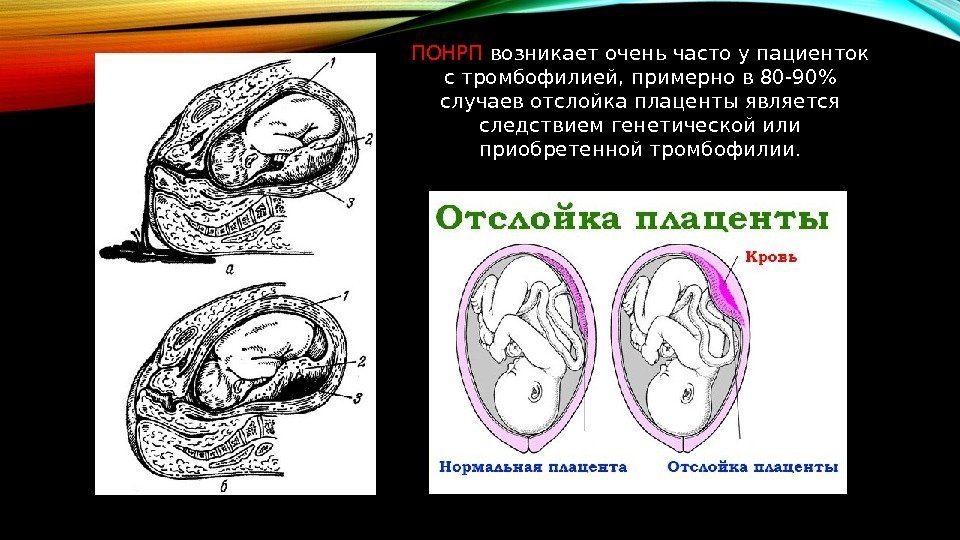
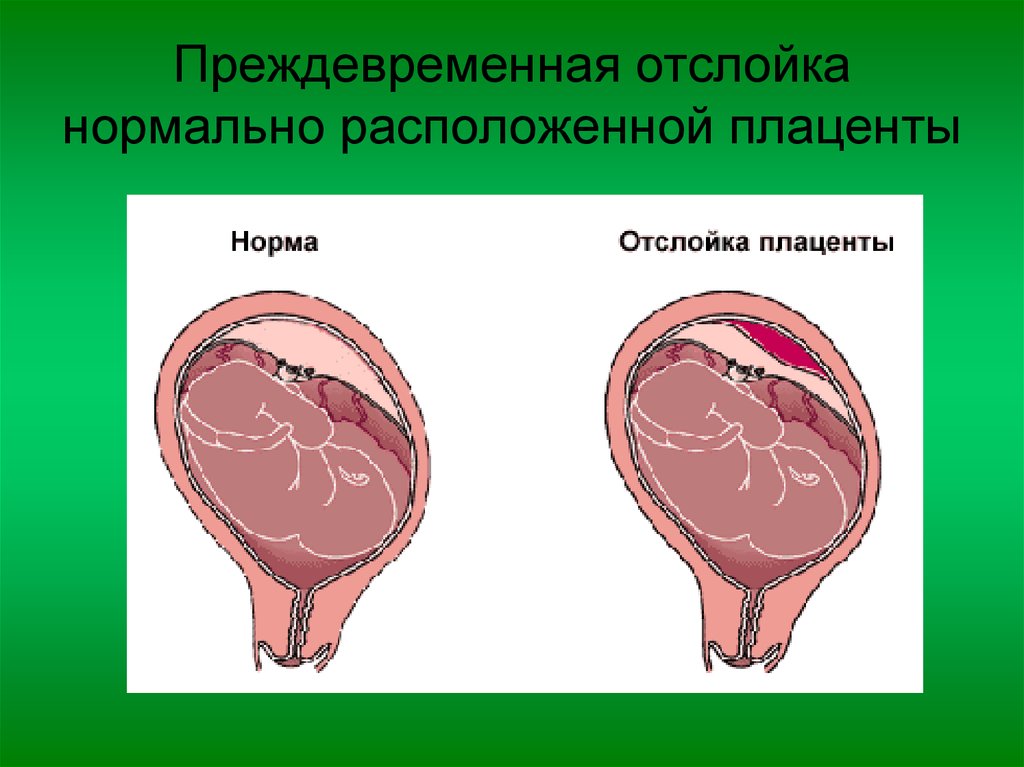
Плацента в норме находится на дне матки, переходя на заднюю (реже — на переднюю) стенку органа. Суть отслойки заключается в том, что детское место отделяется от стенок матки еще до того, как случились роды (в процессе вынашивания или слишком рано в процессе родов). На плаценту снаружи давят мышцы матки, а изнутри на нее давят амниотические воды. Поскольку детское место имеет губчатую структуру, то оно эластично (может растягиваться), благодаря чему не отслаивается во время гестации.
Та зона матки, куда крепится послед, может сокращаться меньше, чем остальные зоны органа. Это также предупреждает отслойку плаценты при нормальной беременности.
Что такое отслойка плаценты
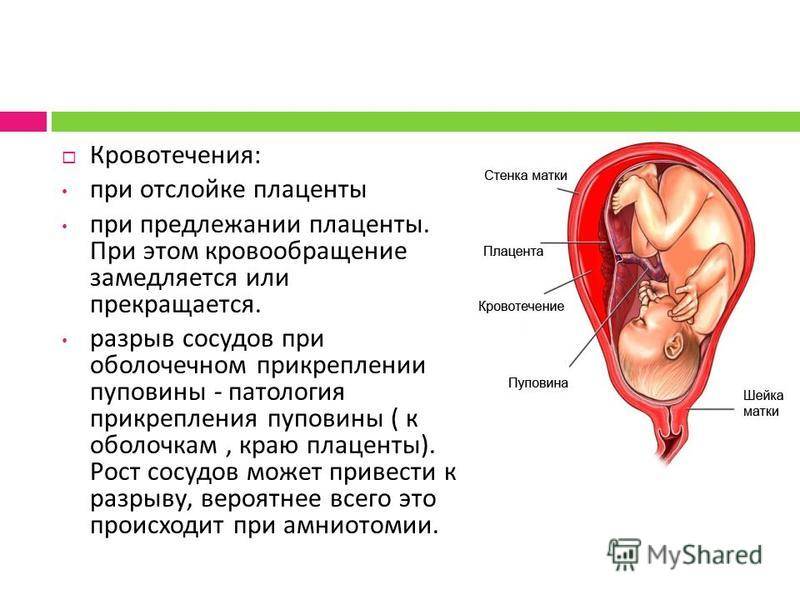
Что такое отслойка плаценты при беременности — это серьезное состояние, при котором плацента отделяется от стенки матки до рождения. Может отделяться частично или полностью. Если это произойдет, ваш ребенок может не получить достаточного количества кислорода и питательных веществ в утробе матери. У вас также может быть серьезное кровотечение .
Обычно плацента растет в верхней части матки и остается там до рождения ребенка. На последней стадии родов плацента отделяется от матки, и ваши сокращения помогают протолкнуть ее во влагалище (родовой канал). Это также называется последствием.
Приблизительно у 1 из 100 беременных женщин (1 процент) есть отслойка плаценты. Обычно это происходит в третьем триместре, но это может произойти в любое время после 20 недель беременности.
Симптомы
Признаки, которыми проявляется отслойка плаценты, могут отличаться в зависимости от степени кровопотери и площади повреждения. В некоторых случаях заболевание может протекать без каких-либо симптомов и быть обнаружено только при проведении инструментального обследования.
Выделяют следующие признаки состояния:
- кровотечение (кровянистые выделения из половых путей, присутствует не всегда);
- болевой синдром (сильно варьируется от незначительной до резкой боли);
- повышение тонуса матки;
- учащение сердцебиения;
- общая слабость;
- у плода отмечается изменение сердечного ритма.
Интенсивность проявлений сильно изменяется в зависимости от степени тяжести заболевания.
- Легкая степень. В этом случае патология протекает бессимптомно. Частичное отслоение можно обнаружить только при проведении ультразвукового обследования.
- Средняя степень. Появляются основные симптомы, изменяется сердечный ритм плода. Болевой синдром присутствует не всегда.
- Тяжелая степень. Выраженные боли внизу живота, сильное кровотечение.
Поскольку при легкой степени заболевание может никак не проявляться, очень важно не пропускать профилактические осмотры во время беременности
Симптомы и ощущения женщины на начальных этапах
Будущая мама отлично себя чувствует, не догадывается о проблемах со здоровьем. Изредка появляется тянущая боль внизу живота и спине, которой она не придает особого значения. На тревожные мысли наталкивают коричневые выделения – «мазня».
Как определить на поздних сроках
Во второй половине беременности симптомы отслойки плаценты четко выражены, представлены такими переменами в самочувствии матери и ребенка:
- повышенная активность плода;
- маточный тонус;
- снижение базальной температуры;
- гематома, коричневые выделения из влагалища;
- боли внизу живота;
- нарушенный сердечный ритм плода;
- анемия и сопровождающая ее симптоматика;
- приступы гипотонии.
Если отслоение произошло в период родов
Такое патологическое состояние сопровождается обильной кровопотерей, изменением цвета околоплодных вод и острыми, приступообразными болями. Отслойка в родах особенно опасна, поскольку высока вероятность удушья плода, обильной кровопотери и гибели матери. Проводится экстренное кесарево сечение.
Проведение диагностики состояния плаценты
При характерной симптоматике помимо сбора данных анамнеза врач назначает УЗИ, ряд лабораторных исследований. Обследование начинается при наличии триады симптомов – боль в животе, кровотечение, нарушение сердечного ритма у плода.
Основная задача комплексной диагностики: определить реальное состояние плода и характер (размер, расположение) отслойки, назначить адекватную терапию по показаниям.

Пройдите всё, что нужно
Какие анализы сдают
Обязательными считаются общие анализы мочи и крови. Таким способом можно определить наличие анемии, нарушений со стороны эмбрионального органа. Чтобы установить отклонения в развитии плода, дополнительно берется и исследуется кровь из пуповины.
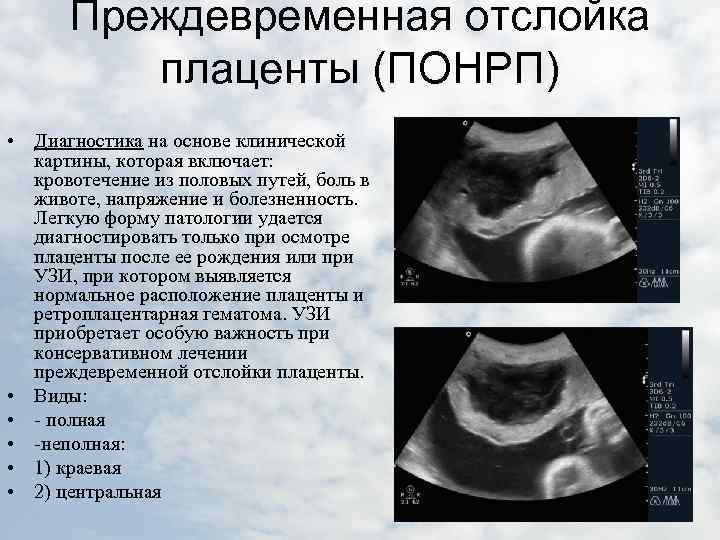
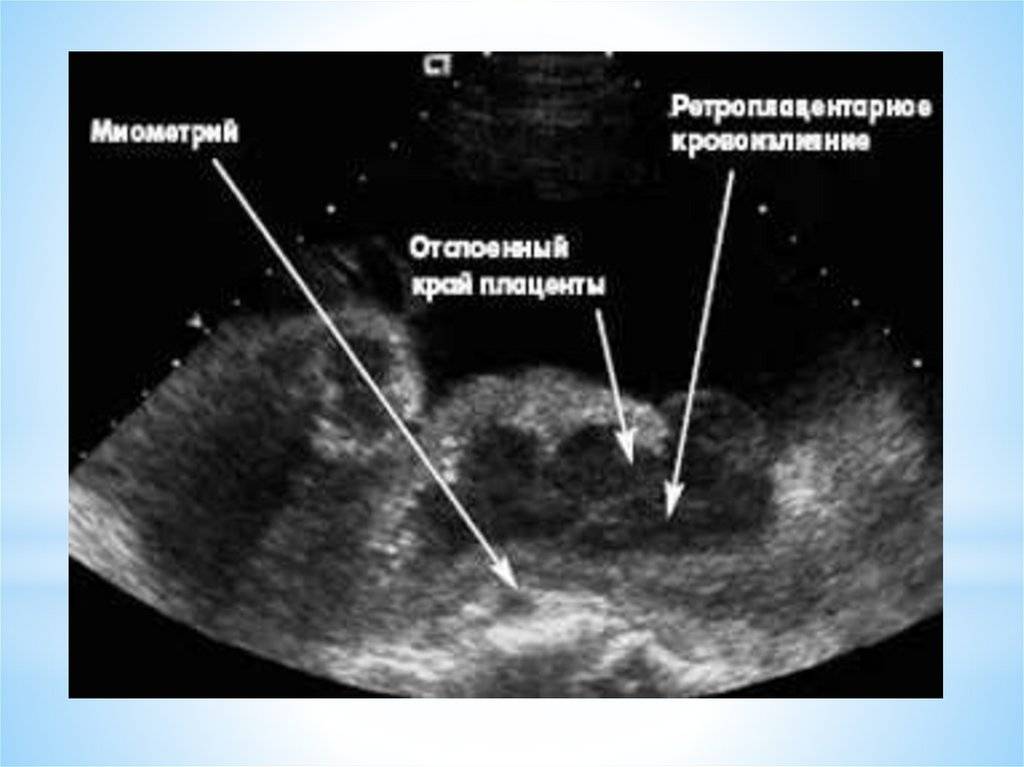
Видна ли патология на УЗИ
Да, визуализируется обширная гематома. Таким способом можно определить ее размеры, расположение, наличие сгустков крови за плацентой.
Отслойка плаценты в разные сроки беременности
Отделение детского места от матки проявляется по-разному в зависимости от срока беременности. Часто врачи сталкиваются с преждевременной отслойкой плаценты в первом триместре.
При своевременной постановке диагноза и правильном лечении можно избежать последствий – беременность продолжается, выделений нет.
Отслойке плаценты во втором триместре свойственны такие признаки, как высокий мышечный тонус и напряжение. Тактика лечения напрямую зависит от срока беременности.
Не менее опасно отделение детского места в 3 триместре. Признаки отслойки плаценты на поздних сроках типичны: боли в животе, напряженность и болезненность матки, кровотечение, страдание плода.
Преждевременная отслойка плаценты в родах – довольно распространенное явление. В идеале это должно произойти на третьем этапе. Однако бывает и такое, что отслойка происходит на первом или втором этапе. В такой ситуации начинают операцию кесарева сечения.
Стимуляция родов на 41 неделе беременности
И всё же многие беременные задаются вопросом, как вызвать схватки на 41 неделе беременности, потому что им не хочется переносить малыша. Мы не будем говорить о медикаментозных способах, применяемых медиками для стимуляции родов, ведь только сами врачи могут оценить целесообразность применения лекарственных средств. Что же можно сделать в домашних условиях, чтобы наступили роды на 41 неделе беременности?
- Немного физической нагрузки не помешает. На таком сроке она послужит прекрасным стимулятором родовой деятельности. Выходя на прогулку, беременная может выбрать темп, который выше её обычной скорости. Быстрая ходьба приведёт к напряжению мышц. Также можно проводить дома уборку, заменив пылесос и швабру на веник и тряпку. Чем больше наклонов, тем лучше. Если дело происходит летом, а у ваших родственников есть огород, прополка – ещё один прекрасный вариант. А ещё можно выйти в подъезд и ходить вверх-вниз, пока вы не устанете. Главное, следите за своим самочувствием и обговорите это со своим врачом. Ведь если у вас наблюдается гипертония, данные нагрузки вам противопоказаны.
- Чай из листьев малины считается стимулятором родовой деятельности. На ранних сроках беременности он может даже привести к выкидышу. А вот сейчас это прекрасное средство для того, чтобы приблизить наступление родов. Но напоминаем, обсудите это с вашим гинекологом.
А вообще, вы можете просто задать вопрос врачу, как ускорить роды на 41 неделе беременности. Имея за спиной большой опыт ведения беременности, она может знать безопасные способы, которые вам помогут. К примеру, есть врачи, которые могут посоветовать принимать но-шпу и касторовое масло в определённой последовательности и дозировке. Главное, не пытаться всё это делать самостоятельно, чтобы не навредить своему малышу.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Жалобы: · кровотечение из половых путей; · боли в животе; · напряжение и болезненность матки.
Сбор анамнеза: Расспросить не было ли травм, характер кровотечения, сопровождается ли кровотечение болью, были ли кровотечения ранее и выяснить возможные факторы риска ПОНРП.
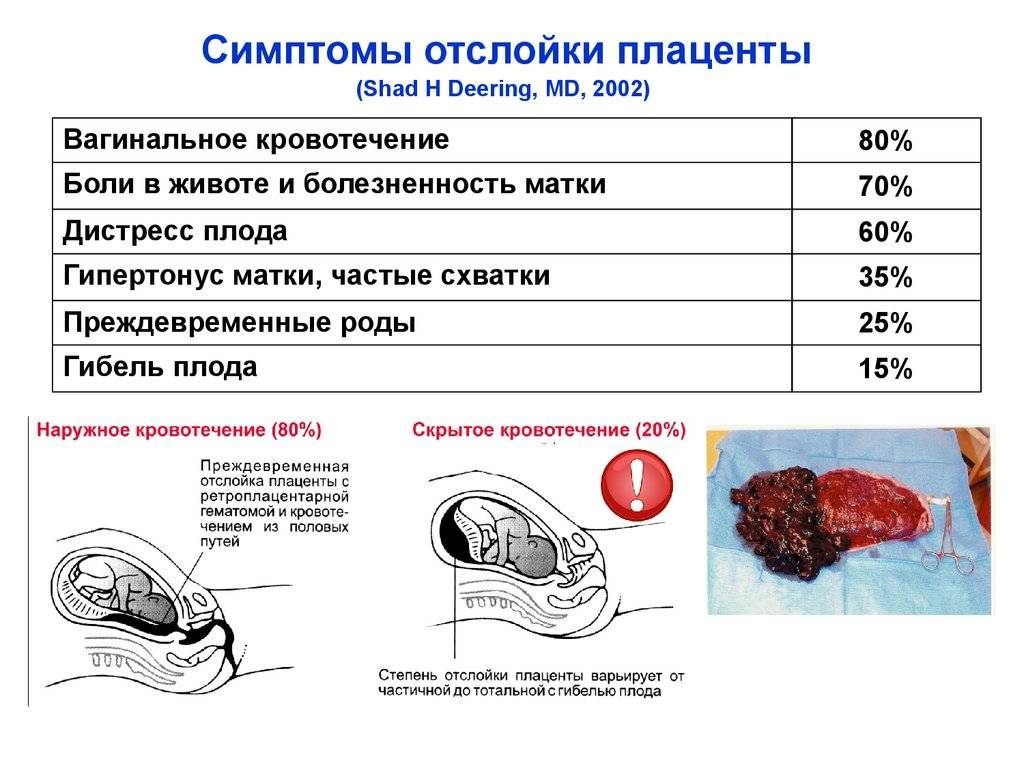
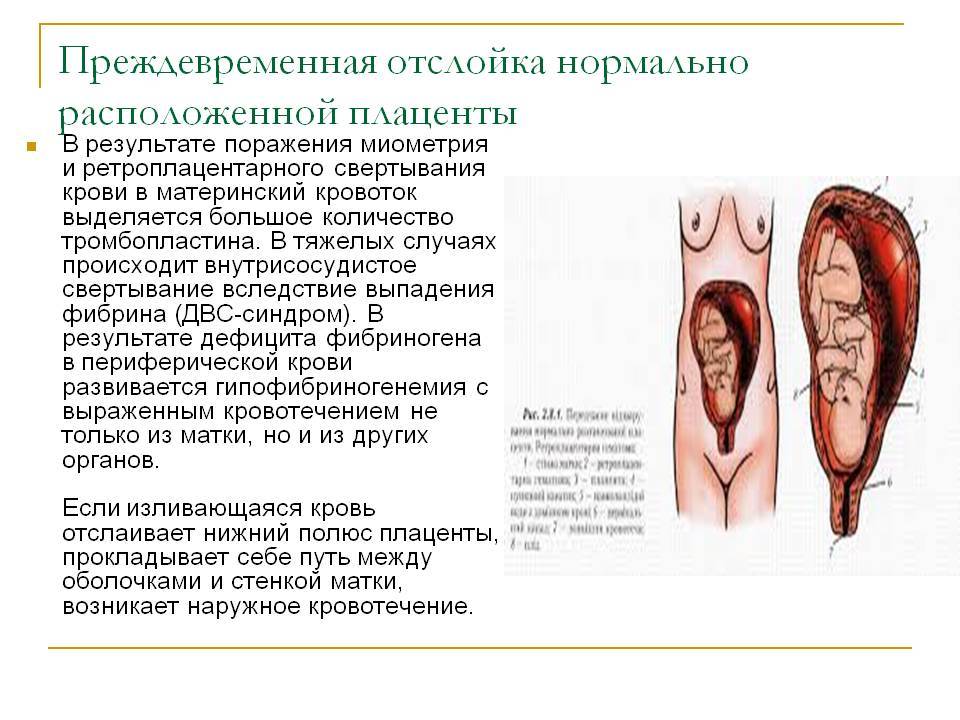
Физикальное обследование: При объективном осмотре и обследовании отмечается: · болезненность и напряжение матки (преимущественно в тяжелых случаях); · увеличение матки в динамике при формировании ретроплацентарной гематомы; · может быть окрашивание околоплодных вод кровью; · возможны признаки геморрагического шока; · признаки нарушения ритма сердечной деятельности плода (тахикардия, брадикардия); · ПОНРП может спровоцировать начало родов. Кровотечение из половых путей наблюдается в 80% случаев, в 20% формируется ретроплацентарная гематома. Боль, чаще внезапная, носит постоянный характер, локализуется внизу живота и в пояснице.
Инструментальные методы исследования: · УЗИ – информативность УЗИ 25% (УД — II-2). УЗИ необходимо проводить для установления жизнеспособности и наличия сердцебиения плода, если жизнеспособность плода невозможно определить с помощью аускультации наружным методом. Отсутствие ретроплацентарной гематомы на УЗИ не исключает отслойку плаценты. NB! Диагноз отслойки плаценты является в большой степени клиническим диагнозом. Кесарево сечение не должно откладываться для проведения УЗИ, если имеются клинические признаки нестабильного состояния матери и плода. NB! По возможности, КТГ может быть выполнен тогда, когда знания о состоянии плода будет влиять на сроки и способ родоразрешения.
Лабораторные исследования: · общий анализ крови (гемоглобин, гематокрит, тромбоциты); · общий анализ мочи; · определение группы крови и Резус-фактора . NB! тест Клейгауэра Бетке проводится у женщин с резус-отрицательной кровью для измерения фетоматеринского кровотечения, с целью рассчитать требуемую дозу антирезусного иммуноглобулина (anti-DIg). NB! анализ свертывающей системы, печеночные пробы, почечные показатели, электролиты, проба на перекрестную совместимость проводят при сильном, массивном кровотечении. NB! при незначительном (легкая степень) кровотечении необходимо провести общий анализ крови. Нет показаний для взятия коагулограммы, только если количество тромбоцитов не отклонено от нормы.
Показания для консультации специалистов: консультация узких специалистов по показаниям или при наличии сопутствующих патологий.
Осложнения

Гипертонус при беременности опасен тем, что может спровоцировать выкидыш, преждевременные роды. Область внизу живота часто напрягается в первые недели вынашивания ребенка. Это связано с тем, что в этот период плодное яйцо пытается прикрепиться к стенке матки. В результате вся область напрягается, мышцы начинают сокращаться. Если процесс будет слишком интенсивным, это может спровоцировать отторжение эмбриона. В результате возникает выкидыш.
Доктора часто говорят о тренировочных схватках. Именно состояние гипертонуса они имеют ввиду. Дело в том, что подобное состояние может возникнуть накануне родов. Это не опасное состояние. Оно возникает из-за подготовки органов малого таза к предстоящему процессу родоразрешения.
На остальных этапах вынашивания малыша подобное состояние не просто вызывает дискомфорт, но может серьезно отразиться на здоровье матери и плода. Тонус способствует повышению давления в области матки. Это приводит к ухудшению кровоснабжения и влияет на пуповинные сосуды. Под давлением последние пережимаются и в результате ребенку поступает значительно меньше кислорода. Возникает гипоксия. Меньше поступает малышу и питательных веществ. Это может спровоцировать развитие гипотрофии, то есть состояния, при котором плод прекращает расти и развиваться.
Отсутствие своевременной помощи и лечения могут спровоцировать следующие последствия:
- Нарушение развития ребенка. Нехватка воздуха и питательных веществ пагубно сказывается в первую очередь на состоянии мозга и нервной системы;
- Отслойка плацента;
- Выкидыш в случае возникновения гипертонуса на раннем этапе вынашивания, или преждевременные роды, если патология возникла на 2 или 3 триместре.
Несмотря на то, что не всегда повышенный тонус матки провоцирует проблемы со здоровьем, женщина в таком состоянии должна находиться под наблюдением доктора. Это позволит снизить риск возникновения осложнений и предупредить появление тяжелых последствий мышечных сокращений.
Симптомы преждевременной отслойки плаценты
У такого осложнения, как преждевременная отслойка плаценты, симптомы различаются по степени тяжести. Тем не менее самыми распространенными из них являются:
- кровотечение;
- гипертонус матки;
- боль в животе;
- угроза гипоксии плода.
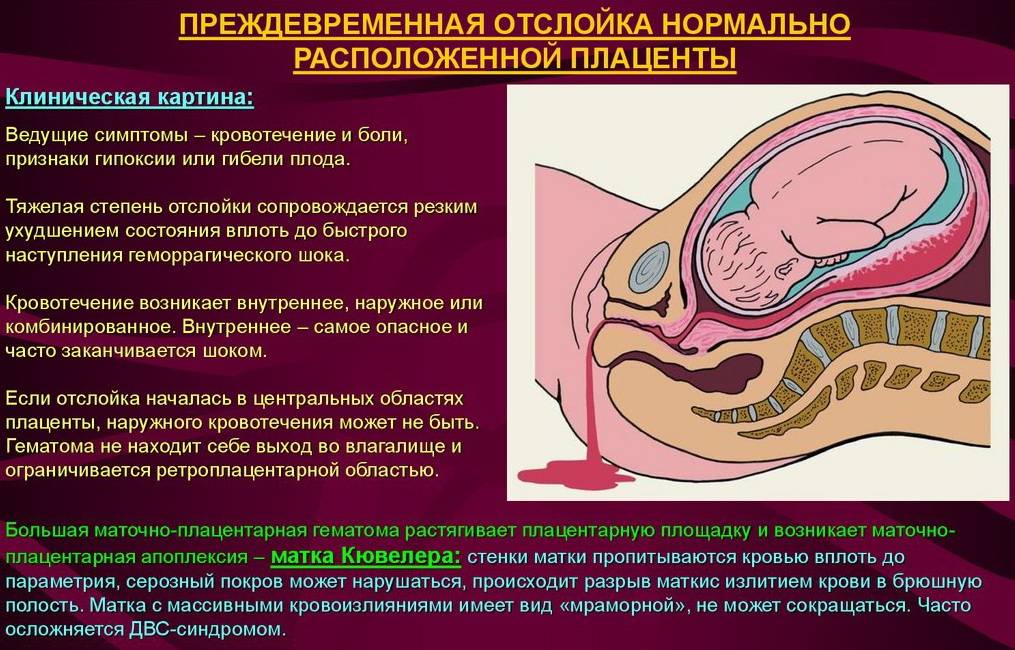
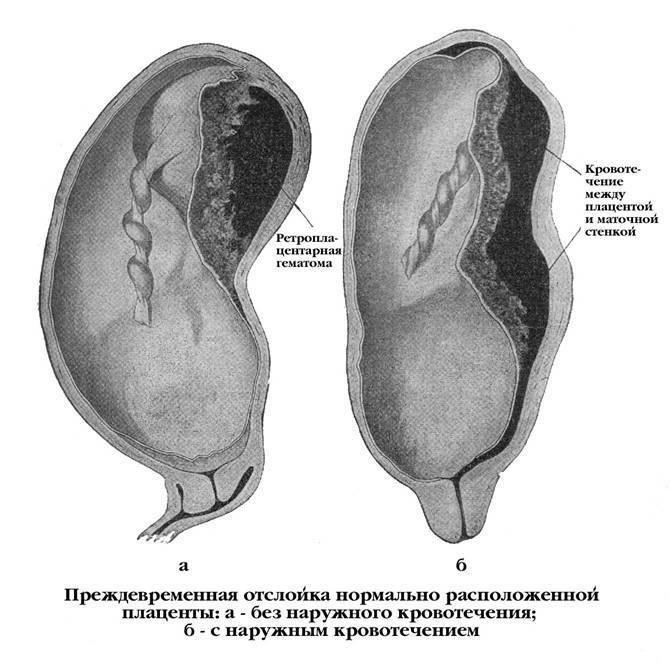
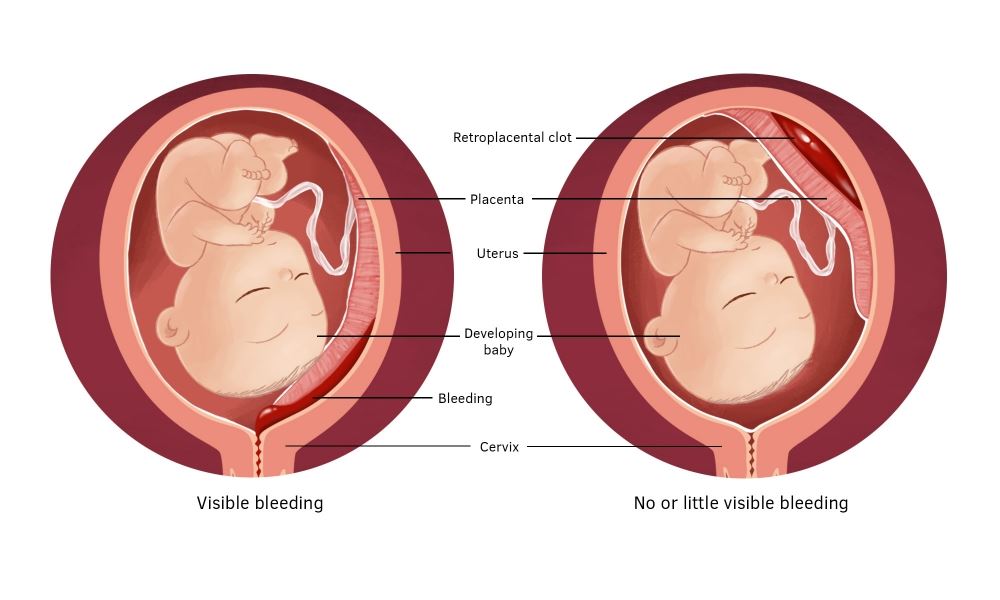
О кровотечениях стоит поговорить отдельно. Оно может быть внутренним или наружным — в зависимости от степени и формы отслойки.
- Краевая отслойка в легкой форме вызывает незначительное выделение крови из половых путей.
- Краевая отслойка в более тяжелых степенях сопровождается обильными кровотечениями. Беременной приходится менять прокладку или тампон примерно раз в час.
- Центральная отслойка не влечет за собой видимого кровотечения, иными словами, оно внутреннее. Кровь пропитывает стенку матки и образует ретроплацентарную гематому.
Нужно обратить внимание еще на одну важную деталь — цвет выделяемой крови. Если кровь ярко-красного цвета, значит, она исходит из стенки матки, а если темного — то из гематомы.. Гипертонус матки и болевой синдром нарастают параллельно
При осмотре матки обнаруживается:
Гипертонус матки и болевой синдром нарастают параллельно. При осмотре матки обнаруживается:
- напряженность;
- болезненность при пальпации;
- асимметрия;
- увеличение в размерах;
- выпячивание ретроплацентарной гематомы на боковой или передней стенке.
Боль обусловлена растяжением серозной оболочки матки и сильнее выражена при центральной отслойке.
Кроме того, у женщины могут появляться следующие симптомы преждевременной отслойки плаценты:
- боль в спине;
- повышение диастолического давления;
- тахикардия;
- головокружение;
- бледность кожных покровов;
- общая слабость.
Плод тоже по-своему реагирует на преждевременную отслойку плаценты. В некоторых случаях замедляется его сердцебиение (менее 120 ударов в минуту), в некоторых — напротив, ускоряется (более 160 ударов в минуту).
Состояние гипоксии наступает при отслойке трети поверхности плаценты. Если отслойка непрогрессирующая, ребенка можно спасти, если плацента не имеет функциональных или морфологических дефектов. Если же площадь отслойки плаценты превышает треть поверхности, то в большинстве случаев плод погибает.
Откуда берется гестоз и что это такое? Причины преэклампсии
Преэклампсия или поздний гестоз — опасное осложнение беременности, при котором повышается артериальное давление, образуются отеки, в моче появляется белок. Все это может привести к нарушениям в работе органов будущей матери и навредить плоду, замедлив его развитие.
Почему возникает преэклампсия, точно неизвестно. Предпосылки для ее появления закладываются на раннем сроке беременности, когда плодное яйцо прикрепляется к матке. Если оно прикрепляется недостаточно глубоко, поверхностно, плацента развивается неправильно, нарушается развитие сосудистых каналов, и это влияет на поступление крови к плоду. Из-за этого по мере развития беременности плацента все хуже справляется с обеспечением себя и плода необходимыми питательными веществами. После 20 недель это приводит к появлению симптомов преэклампсии и целому ряду нарушений, из-за которых повреждаются кровеносные сосуды разных органов матери (включая почки, головной мозг, печень) и возникает угроза ее жизни. Преэклампсия опасна и для ребенка. Она может влиять на развитие плода, вызывая гипоксию, а также провоцировать задержку развития и судороги¹.
Дефицит витамина D и риск преэклампсии: есть ли связь?
Витамин D влияет на многие физиологические процессы: с одной стороны, на то, как плод прикрепляется к эпителию матки, с другой – на регуляцию биосинтеза ренина (фермент, связанный с повышением артериального давления). Еще в начале 1990-х годов была выдвинута гипотеза о влиянии уровня витамина D на риск преэклампсии. Позже исследования показали, что это действительно так³.
Низкий уровень витамина D на сроке до 22 недель беременности считают самостоятельным фактором риска развития преэклампсии. При наличии подтвержденного анализами дефицита витамина D его прием с ранних сроков беременности снижает вероятность появления преэклампсии, а также развития ее тяжелых осложнений.
Известно, что некоторые факторы могут увеличивать риск преэклампсии:
- Беременность является первой или после предыдущей беременности прошло больше 10 лет.
- Возраст беременной старше 35-40 лет.
- При предыдущей беременности уже была преэклампсия (с каждым новым случаем тяжесть состояния может нарастать).
- У кровных родственниц была преэклампсия.
- Беременность является многоплодной.
- У женщины есть диабет, ожирение или другие заболевания, связанные с обменом веществ, высокое артериальное давление, болезни почек.
- Беременность наступила в результате ЭКО.
- У женщины есть аутоиммунные заболевания (системная красная волчанка и другие).
Как часто встречается преэклампсия?
От 5 до 10% беременных женщин имеют повышенное артериальное давление. При гипертонии высок риск преэклампсии. Она встречается у 2-8% беременных женщин, и на ее долю приходится 10-15% случаев материнской смертности. Ежегодно в мире из-за преэклампсии умирает по меньшей мере 70 тысяч беременных женщин.
В России умеренную преэклампсию диагностируют у 2,74% от общего числа беременных женщин, тяжелую — у 0,84%.
Количество смертей и тяжелых осложнений, связанных с преэклампсией, постепенно уменьшается. Важную роль в этом играет правильное ведение беременности, постоянное наблюдение в женской консультации и своевременная диагностика².