Немедикаментозное лечение аллергического бронхита
Физиотерапевтические методики широко используются в педиатрии. Лечение аллергического бронхита не исключение.
- Синусоидально модулированные токи (СМТ) используются в постприступном периоде бронхита. Курс терапии помогает улучшить показатели функции внешнего дыхания, положительно перестраивает лёгочную гемодинамику.
- Импульсное низкочастотное электромагнитное поле. Устраняет вегетативную дисфункцию, улучшает работу иммунной системы, улучшает проходимость мелких бронхов.
- Динамическая электронейростимуляция (ДЭНС). Снижает аллергическое воспаление в дыхательных путях. Хорошо использовать в период ремиссии. Продолжительность процедуры в среднем 20 минут.
Не стоит упускать из внимания и различные методики дыхательной гимнастики. Особенно эффективна гимнастика по Стрельниковой.
Детям в период ремиссии хорошо будет пройти курс массажа. Мамам можно самостоятельно проводить точечный массаж ребёнку. Техники точечного массажа просты и эффективны.
В данной статье мы рассмотрели основные факторы риска развития аллергического бронхита у детей, подробно остановились на диагностике и лечении. Главное, что следует знать родителям, — это основные принципы оказания первой помощи при появлении обструкции у ребёнка, а также соблюдение предписаний доктора по организации гипоаллергенного быта.
Диагностика при одышке
Одышка — неспецифический симптом многих патологий, поэтому диагностика начинается со сбора анамнеза с анализом сопутствующих симптомов. Затем проводится тщательное физическое обследование.
Понять происхождение одышки помогут ответы на следующие вопросы:
- На протяжении какого времени и при каких обстоятельствах возникла одышка, резко или с постепенным нарастанием?
- Курит ли больной?
- Какими заболеваниями болеет или болел ранее?
Врач собирает сведения о любых заболеваниях, передающихся по наследству: муковисцидоз, астма или инфаркт миокарда. По необходимости назначаются лабораторные и визуальные тесты.
Профилактика фарингита
Для профилактики фарингита рекомендуется:
- избегать переохлаждений и одеваться по погоде
- избегать контакта с табаком и химическими раздражителями
- проводить частые проветривания рабочих и жилых помещений
- чаще гулять на свежем воздухе. Прогулки помогут укрепить защитные свойства организма в борьбе с фарингитом
- не пить ледяную воду
- не делиться едой и столовыми приборами, чашками
- избегать мест массового скопления людей, при возможности находиться в них как можно меньше времени
- использовать дезинфицирующие средства, в том числе в местах общественного пользования,
- транспорте и т.д
- часто мыть руки
Почему важно получить консультацию врача-аллерголога?
Большинство пациентов с признаками аллергической реакции, не осознают, насколько улучшиться их самочувствие после правильной диагностики симптомов, причин болезни аллергологом-иммунологом. Подход врача к каждому человеку индивидуальный. Как правило, на первичной консультации он собирает анамнез, изучает историю заболевания, выполняет физикальный осмотр, проводит специальное тестирование на выявление аллергенов.
По результатам диагностики врач ставит диагноз и назначает лечение, которое включает комплекс мероприятий по предотвращению, ограничению либо устранению аллергена, терапевтические рекомендации, советы относительно приёма назначенных лекарств, санаторно-курортного оздоровления, укрепления иммунитета.
При первом посещении аллерголога-иммунолога не проводятся болезненные процедуры. На консультации пациенту предлагается ответить на ряд вопросов (о симптомах, длительности болезни, наследственности, питании и т. п.), которые помогут врачу составить общую картину заболевания.
Также на первичном приёме пациенту могут быть предложены специальные тесты на выявление факторов, которые провоцируют возникновение аллергии. Различают 2 разновидности аллергологических тестов: пробы на коже и исследование образца крови на аллергены.
Симптомы аллергического кашля
Всякий аллергический кашель — это кашель, который не пройдёт, если же не устранить причину появления. Аллергический кашель может возникать в разное время года и вызываться разными раздражителями и по различным причинам.
Распознать аллергический кашель осенью иногда очень сложно, так как он вовсе не отличается от типичного кашля при простуде, часто сопровождается ринитом. В таком случае приступы кашля появляются неожиданно, отмечается спазм гортани, могут быть судороги. Основным методом борьбы с аллергическим кашлем является устранение причин, которые вызвали такие проявления.
Домашняя пыль, шерсть от животных, цветочная пыльца — вдыхание этих частиц также может вызвать аллергический кашель. Для определения точной причины появления аллергического кашля следует обратиться к врачу-аллергологу, который проведёт комплекс анализов и сделает пробные тесты на аллергены.
Когда раздражитель действует на дыхательную систему, в слизистой бронхов и гортани формируется отёчность, симптом которой — лёгкое удушье. Чтобы избавиться от раздражителя, человек начинает часто кашлять, таким естественным способом, наш организм защищается от разных аллергенов.
Причины детского обструктивного бронхита
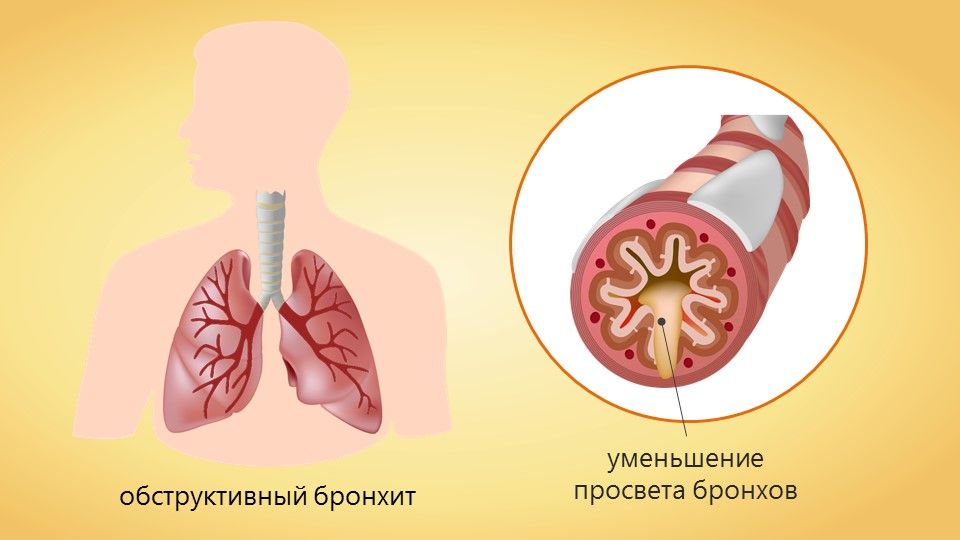
К развитию обструктивного бронхита у детей младше трех лет часто приводят вирусные инфекции. Вызвать развитие патологии способны различные респираторные вирусы:
- грипп;
- парагрипп;
- респираторно-синцитиальные;
- аденовирус;
- риновирус.
Спровоцировать обструкцию могут бактериальные агенты и инфекции (хламидии, микоплазмы). Не последнюю роль в развитии заболевания играют аллергические факторы. Подвержены патологии дети, страдающие атопическим дерматитом и пищевыми аллергиями. К факторам риска относят:
- Физиологические и анатомические особенности: узкие дыхательные пути, низкая активность иммунитета, ослабленные дыхательные мышцы, вязкость бронхиальной слизи.
- Патологии при беременности: развитие гестоза, риск выкидыша, токсикоз, внутриутробные инфекции.
- Вредные привычки во время беременности: курение и употребление спиртных напитков.
- Осложненный аллергический анамнез.
- Аномалии развития бронхиального дерева.
- Недоношенность: дети, рожденные в период 22-30 недель, с малым весом и дефицитом витамина D.
- Перенесенные респираторные инфекции до 6 месяцев.
- Диатез: экссудативно-катаральный или лимфатический.
Рецидив возникает при появлении глистов, в результате развития синусита, кариеса, тонзиллита. Обострение заболевания возможно на фоне:
- переохлаждения;
- переутомления;
- эмоционального перенапряжения;
- неблагоприятной климатической обстановки;
- ослабления защитных сил организма;
- авитаминоза.
Развитие обструктивного бронхита у детей может быть связано с пассивным курением, пребыванием в местах, где повышена концентрация пыли, химических средств.
Профилактика
К мерам профилактики у детей обструктивного бронхита относят:
- предупреждение вирусных заболеваний;
- своевременная вакцинация;
- гипоаллергенная среда;
- закаливание;
- оздоровление на курортах.
Необходима остановка ребенка на диспансерный учет у педиатра, детского пульмонолога.
У малыша еще не развиты основные защитные механизмы. Их организм подвержен быстрому развитию осложнений. При появлении симптомов заболевания немедленно обращайтесь к врачу. Он вставит правильный диагноз и назначит лечение.
Статья предназначена для родителей пациентов с диагнозом, который установлен врачом. Информацию из нее запрещено применять для самодиагностики и использовать как руководство для лечения.
Когда следует обращаться к детскому аллергологу?
Специалисты отмечают, что наиболее распространенная аллергическая реакция у детей – аллергический ринит. Хотя аллергические реакции детского организма на пыльцу растений, лекарственные препараты, перхоть домашних животных, пылевых клещей, средства бытовой химии и отдельные пищевые продукты проявляются теми же симптомами, что и у взрослых.
Следует иметь в виду, что любой ребенок может стать аллергиком, но дети из семей, в которых кто-то из родственников имеет аллергию, могут наследовать это заболевание с вероятностью до 40%
Это совсем не означает, что такие дети обречены на активное развитие данной болезни, но детские аллергологи советуют обратить внимание на основные симптомы аллергии. К ним относятся: нарушение носового дыхания, зуд носа и неба, чихание и насморк; отек и гиперемия конъюнктивы, зуд век и слезотечение; часто повторяющийся ночной сухой кашель; свистящие хрипы в груди и затрудненное дыхание (вплоть до одышки и приступов удушья); зудящие высыпания на коже
Как правило, проявляется какой-то один из данных признаков аллергии, причем без изменения температуры тела. Так что родителям нужно быть внимательными и при подобных, на первый взгляд «беспричинных», реакциях ребенка обращаться к специалисту – детскому аллергологу.
Патогенез обструктивного бронхита у детей
Патогенез заболевания имеет сложную структуру. При вторжении вируса возникает воспалительная инфильтрация слизистой, выстилающей бронхи. В ее ткани большом количестве мигрируют различные группы лейкоцитов. Выделяются медиаторы воспаления – гистамин, простагландин, цитокины. Развивается отек бронхиальной стенки.
Затем сокращается гладкие мышечные волокна в стенке бронхов, из-за чего развивается бронхоспазм. Бокаловидные клетки активизируют выделение бронхиального секрета. Слизь имеет повышенную вязкость. Возникает расстройство работы реснитчатого эпителия. Формируется мукоцилиарная недостаточность. Нарушается процесс откашливания мокроты.
Просвет дыхательных путей перекрывается бронхиальным секретом. Это создает идеальные условия размножения возбудителя бронхита. Воспалению подвергается подслизистый и мышечный слой бронхов. Включается в процесс перибронхиальная интерстициальная ткань. Легочная ткань в воспалении не задействована.
Причины возникновения аллергической астмы
Спровоцировать приступ аллергической астмы могут такие факторы:
- резкие перепады температуры воздуха;
- табачный дым. Даже в том случае, если человек является не активным, а пассивным курильщиком;
- сильные запахи химических веществ, средств для стирки и очистки, парфюмерии, пр.;
- повышенные физические нагрузки;
- вирусные инфекции;
- запыленный воздух в помещении или на улице.
При аллергической или атопической астме симптомы проявляются, если человек какое-то время контактировал с аллергенами. У аллергика очень чувствительные дыхательные пути, которые резко реагируют на воздействие подобных веществ. В результате возникает спазм в бронхах, сужение просвета в них. И все это сопровождается выделением вязкой слизи.
Спровоцировать аллергическую астму могут любые аллергены: бытовые, грибковые, эпидермальные или пыльцевые.
Список литературы:
- Методическая разработка для педиатрического факультета / URL: http//stgmu.ru/news/ (дата обращения: 20.07.2021).
- Закиров И.И., Сафина А.И., Шагиахметова Д. С. Дифференциальная диагностика рецидивирующего бронхита у детей. Рос вестн перинатол и педиатр 2016; 61: 5: 141–148. DOI: 10.21508/1027–4065–2016–61–5–141–148
- Самсыгина Г.А. Хронический бронхит у детей: современное видение проблемы. Consilium Medicum. Педиатрия (Прил.). 2016; 3: 55–59.
- Федеральные клинические рекомендации по оказанию медицинской помощи детям с острым бронхитом, 2015. – 11 с.
- Клинические рекомендации (проект). Бронхит. Союз педиатров России, Межрегиональная ассоциация по клинической микробиологии и антимикробной химиотерапии (МАКМАХ).
- Бронхиты у детей: учеб.-метод. пособие для студентов 4–6 курсов всех факультетов учреждений высшего медицинского образования, врачей-интернов, педиатров, врачей общей практики, слушателей курсов повышения квалификации и переподготовки / А. И. Зарянкина, А. А. Козловский. — Гомель: ГомГМУ, 2018. — 20 с.
- Юлиш Е.И. Бронхиты у детей и выбор противокашлевой терапии // ЗР. 2015. №2 (61). URL: https//cyberleninka.ru/article/n/bronhity-u-detey-i-vybor-protivokashlevoy-terapii (дата обращения: 20.07.2021).
- Владимиров С.Н. Влияние автотранспорта на показатели здоровья населения Москвы // Бюллетень науки и практики. 2016. №5 (6). С. 34-39.
- Ильченко С.И., Дука Е.Д., Жукова Л.А. Микроаспирационный синдром в практике педиатра: современные особенности и роль в формировании бронхообструктивного синдрома // ЗР. 2016. №7 (75). URL: https//cyberleninka.ru/article/n/mikroaspiratsionnyy-sindrom-v-praktike-pediatra-sovremennye-osobennosti-i-rol-v-formirovanii-bronhoobstruktivnogo-sindroma (дата обращения: 20.07.2021).
- Асташонок А.Н., Полещук Н.Н., Рубаник Л.В., Бобровничий В.И., Петрученя А.В. Патоморфоз мерцательного эпителия респираторного тракта у детей с заболеваниями верхних и нижних дыхательных путей: ультраструктурный и наноскопический анализ. Известия Национальной академии наук Беларуси. Серия медицинских наук. 2021;18(1):69-79.
- Евстифеева Г.Ю., Трусова О.Ю., Данилова Е.И., Суменко В.В. Клиническая эффективность лечения кашля в педиатрической практике. Медицинский совет. 2019; 2: 194-198.
- Делягин В.М. Кашель у детей – лечить или не лечить? // Медицинский Совет. 2018;(2):82‒85.
- Зайцев А.А. Кашель: по страницам международных рекомендаций // Эффективная фармакотерапия. 2019. Т. 15.№ 27. С. 38–48.
- Клинические рекомендации. Острый бронхит у детей. Союз педиатров России. 2016
- Острая респираторная вирусная инфекция (ОРВИ) у детей. Союз педиатров России. 2018
- Бронхиты у детей: диагностика, лечение, профилактика / А. Гирина, Н. Короид, А. Заплатников // Врач. – 2014. – № 1. – С. 74-78.
- 1. Оковитый С.В., Марьюшкина В.С., Суханов Д.С., Селизарова Н.О. “ФАРМАКОЛОГИЧЕСКИЕ ПОДХОДЫ К РАЦИОНАЛЬНОМУ ВЫБОРУ КОМБИНИРОВАННЫХ МУКОАКТИВНЫХ ПРЕПАРАТОВ” Лечащий врач, №. 12, 2020, С. 41-45.
- Инструкция по медицинскому применению лекарственного препарата ДОКТОР МОМ ФИТО Мазь для наружного применения // Рег. номер П N016277/01 // ГРЛС РФ. — https//grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=5f4ab4f2-b232-4027-95a2-e0df8b3fbbbc&t= (дата обращения: 26.07.2021).
- Инструкция по медицинскому применению лекарственного препарата ДОКТОР МОМ Сироп // Рег. номер П N015983/01 // ГРЛС РФ. — https//grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=167a2755-08f0-45e5-a51a-001e8a7435e8&t= (дата обращения: 26.07.2021).
- Л.А. Желенина, А.С. Незабудкина «Рациональный подход к лечению кашля у детей», Фарматека №11, 2019 г.
Советы врача – детского аллерголога
Аллергия – очень серьезное заболевание, поэтому заниматься его самолечением нельзя. Тем более что излечить аллергию пока невозможно, а можно только снять ее симптомы.
Любой лекарственный препарат от аллергического кашля, аллергического ринита или крапивницы должен назначать детский аллерголог, иначе родители рискуют здоровьем своего ребенка.
Родителям нужно помнить, что минимизировать риск развития у новорожденного малыша аллергических реакций помогает естественное вскармливание. Поэтому нужно кормить ребенка грудным молоком как можно дольше и до пяти месяцев не давать ему животных белков, а до года – коровьего молока. Новые продукты в рацион детей раннего возраста вводятся по одному, начиная с малого количества.
Лучшее моющее средство для маленького ребенка – детское мыло без добавок. Перед тем как надеть новую одежду, ее нужно подвергать стирке. В квартире должно быть чисто: пыль и плесень – очень распространенные и опасные аллергены. Ковры и мягкие (меховые и плюшевые) игрушки могут навредить здоровью ребенка, склонного к аллергии.
В случае малейших подозрений на аллергию нужно обращаться за специализированной медицинской помощью, которую оказывает только детский аллерголог.
Классификация и стадии
Специалисты выделяют несколько видов обструктивного бронхита:
- бронхолит;
- острая обструкция;
- рецидивирующий обструктивный бронхит.
Первой форме наиболее подвержены дети младше 2 лет. Чаще всего заболевание является реакцией на риновирус или респираторно-синцитиальную инфекцию. Предшествовать состоянию может перенесенное ОРВИ в легкой форме. На фоне ухудшения общего состояния ребенка существует риск развития сердечной и дыхательной недостаточности. При бронхолите на вдохе и выдохе прослушиваются влажные мелкопузырчатые хрипы.
Острому обструктивному бронхиту чаще всего подвержены дети в возрасте 3-5 лет под воздействием вируса парагриппа, гриппа, аденовируса. Характеризуется заболевание резким повышением температуры, симптомами ОРВИ. Состояние может усугубляться вплоть до дыхательной недостаточности. Проявляется тяжелым дыханием, с участием мышц шеи и плеч. Выдох становится длинным, тяжелым, со свистящим хрипом.
Аллергический бронхит: симптомы и лечение у детей и взрослых — Бронхит лечение
Аллергия – бич нашего времени. Ее проявления сейчас настолько разнообразны, что иногда не сразу понятно, с чем имеем дело. Обычные, на первый взгляд, признаки простуды, на поверку оказываются проявлением аллергии.
Выясняется все лишь тогда, когда обычные препараты от кашля или насморка оказываются неэффективны. Испробовав все, человек, наконец, понимает, что причина его состояния кроется в чем-то еще и обращается к аллергологу.
Такой разный бронхит
Аллергический бронхит – разновидность хронического бронхита, но отличие его в том, что воспалительные процессы в бронхах не носят инфекционного характера.
Главной причиной развития заболевания выступает аллерген – вещество, которое попадает в организм вместе с вдыхаемым воздухом или с пищей. В качестве аллергена может выступать пыль, частицы шерсти животных, пыльца растений, лекарственные препараты и многое другое.
Аллергический бронхит у ребенка может проявиться в достаточно раннем возрасте, что связывают с незрелостью иммунной системы.

Признаки аллергического бронхита
Симптомы аллергического бронхита у детей похожи на проявления ОРВИ, но, если знать особенности данного заболевания, то разницу, все же, увидеть можно. Главное его проявление – навязчивый кашель в ночное время суток, который почти никогда не сопровождается подъемом температуры тела.
Можно проследить интенсивность кашля может увеличиваться после употребления в пищу определенных продуктов, контакта с животными или приема лекарств. Дыхание человека при аллергическом бронхите затруднено на выдохе – при выдыхании воздуха в груди могут быть слышны свист или хрипы.
К кашлю иногда добавляется насморк, начинается ринит, что ухудшает общее состояние. Нос закладывает, появляется гнусавость и трудности с носовым дыханием. Процесс может распространиться на горло и трахею. У взрослых иногда дополнительно страдает гортань, что выражается осложнением в виде ларингита.
Характер кашля меняется с течением самой аллергии. Сначала кашель сухой, раздражающий, через некоторое время появляется мокрота, которая немного смягчает состояние. Симптомы аллергического бронхита у взрослых схожи, а вот выявить аллерген гораздо сложнее (если аллергический бронхит возник как ответ на употребление пищевых продуктов).
Меню ребенка более скромное, и обычно дети питаются дома, поэтому мама всегда знает, что входит в их рацион. У взрослых пищевой рацион более обширный, да и едят взрослые чаще вне дома.
Подход к лечению аллергического бронхита
Лечение аллергического бронхита у взрослых и детей начинается одинаково – с выявления аллергена.
В некоторых случаях такая мера оказывается действенной для уменьшения частоты приступов или даже полного их устранения.
Если не удалось установить точный источник раздражения, то действуют по методу исключения и убирают все факторы (и пищевые продукты), включая РПП, которые потенциально могут вызывать аллергический бронхит.
- Для всех больных (особенно для детей) необходимо соблюдение следующих правил:
- — проводить влажную уборку помещения каждый день;
- — обеспечить в комнате прохладный влажный воздух (нужно проводить регулярное проветривание и пользоваться увлажнителем воздуха);
- — исключить контакты с животными;
- — обеспечить гипоаллергенное питание.
Лекарственные препараты назначаются с учетом состояния. Обычное лечение включает в себя антигистаминные и отхаркивающие препараты. Но если проводится лечение ребенка, то специалисты рекомендуют использовать отвары трав и грудные сборы.
Например, в схему лечения ребенка вместо отхаркивающих лекарств можно включать отвары ромашки или мать-и-мачехи, а также отвар коры дуба. Отвары можно принимать в течение всего курса лечения, пока симптомы не ослабеют.
Нужно понимать, что лечение может быть достаточно долгим, но проводить его необходимо, чтобы не усугубить состояние.
Лечение
Схема лечения бронхиальной астмы у детей должна учитывать не только причину, но и симптомы. Несмотря на интенсивные исследования, до сих пор не существует способа вылечить астму. Цель любой противоастматической терапии — максимальное облегчение симптомов и улучшение качества жизни ребенка.
Лечение бронхиальной астмы у детей состоит из медикаментов, которые направлены на устранение хронического воспаления и сужения дыхательных путей. Другие эффективные терапевтические меры астмы:
- занятия спортом;
- уменьшение массы тела;
- физиотерапия.
Ступенчатая терапия бронхиальной астмы у детей — план лечения, который предусматривает применение различных препаратов в зависимости от тяжести болезни. Он служит как врачу, так и пациенту в качестве руководства по лечению.
Базисная терапия
Ступенчатый план базисной терапии:
- I уровень: легкая эпизодическая астма — Сабакомб для ингаляций;
- II уровень: легкая постоянная астма — Сабакомб для ингаляций, ежедневный противовоспалительный препарат в малых дозах;
- III уровень: умеренная постоянная астма — Сабакомб для ингаляций, ежедневный противовоспалительный препарат в средней дозе или теофиллин;
- IV уровень: тяжелая постоянная астма — Сабакомб для ингаляций, высокие дозы ежедневных противовоспалительных препаратов плюс стероиды, теофиллин в форме таблеток и монтелукаст.
Базисная терапия бронхиальной терапии у детей направлена на долгосрочное уменьшение воспаления в дыхательных путях. Однако для достижения профилактического эффекта лекарственные средства следует применять регулярно и постоянно.
Согласно современным медицинским знаниям, наиболее эффективные базисные препараты — глюкокортикоиды. Кортизол предотвращает или ослабляет воспалительные процессы. Ингаляции помогают доставить стероиды непосредственно к месту назначения в дыхательных путях. При тяжелой астме кортизон принимается в форме таблеток.
Вторая группа медикаментов — это лекарственные средства, которые облегчают симптомы астмы. Большинство из них — бета-2-симпатомиметики короткого действия, применяемые в виде ингаляций:
- фенотерол;
- формотерол;
- сальбутамол;
- тербуталин.
Бронходилататоры уменьшают спазмы бронхов в течение нескольких минут за счет расширения дыхательных путей. Бронхорасширяющие лекарства быстро снимают симптомы астмы, но не влияют на первопричину воспаления.
Комбинированные препараты объединяют ингаляционные кортикостероиды с бета-2-симпатомиметиками пролонгированного действия.
Последние разработки
Одобренное антитело для детей с тяжелой аллергической астмой — омализумаб. Как и антитела к интерлейкинам, иммунотерапевтический препарат вводится под кожу и действует несколько недель.
Целевой структурой специфических антител являются не воспалительные медиаторы, а другое антитело — иммуноглобулин Е. Омализумаб связывает высокую концентрацию IgE в дыхательных путях астматиков и уменьшает высвобождение воспалительных веществ — гистаминов и цитокинов. Даже у умеренно больных детей и подростков терапия антителом IgE улучшает контроль над астмой и снижает частоту обострений.
Европейская комиссия предоставила одобрение на использование омализумаба в качестве дополнительной терапии при тяжелой аллергической астме у детей в возрасте от 6 до 11 лет. Ранее препарат был одобрен только пациентам с 12 лет. Исследования показали, что омализумаб снижает потребность в пероральных глюкокортикоидах.
Последние разработки в лечении астму у детей, которые нацелены на интерлейкин-5 (IL-5) или его рецептор:
- меполизумаб;
- реслизумаб;
- берализумаб.
Блокада воспалительных медиаторов — IL-5, IL-13 или IL-4 — которые участвуют в развитии астмы, является многообещающим подходом к разработке новых методов лечения.
Массаж
Массаж при бронхиальной астме у детей обладает недоказанной клинической эффективностью. В результате метаанализа Cochrane Collaboration 2005 года пришли к выводу, что эффективность мануальной терапии сопоставима с плацебо. Современные руководящие принципы лечения астмы не рекомендуют массаж.
Особенности ухода
Уход при бронхиальной астме у детей состоит из своевременного оказания первой помощи, поддержания качества жизни и профилактики обострений. Регулярный прием лекарственных средств снижает частоту приступов астмы и облегчает состояние ребенка.
Формы
Специалисты выделяют болезнь у детей нескольких разновидностей в зависимости от области поражения слизистой бронхов и клинической картины заболевания:
- атопический бронхит, для которого характерны яркие симптомы и быстрое развитие клинической картины;
- аллергический обструктивный бронхит у детей является наиболее опасной формой патологии по причине затрудненности процесса дыхания из-за отека гортани. При отсутствии квалифицированной помощи возможно развитие асфиксии и кислородного голодания;
- инфекционно-аллергический бронхит с вялым затяжным течением сложно диагностировать из-за смазанности клинической картины;
- аллергический трахеобронхит локализуется в области трахеи и бронхов.
Попытки самостоятельного лечения могут обернуться переходом патологии в более тяжелую форму. Лучший вариант решения проблемы – своевременное обращение за медицинской помощью.
Стоимость лечения
| Наименование | Стоимость, руб. | |
|---|---|---|
| 1 | Первичный прием врача, доктора медицинских наук | 7500* |
| 2 | Процедуры в составе по назначению врача: | |
| УЗИС | 2700 | |
| Озононоультрафиолетовая санация | 450 | |
| Лазерная фотореактивная терапия | 1800-2600 | |
| Аппликация микрокомпресса в носовую полость | 700 | |
| Аппликация живично-прополисной суспензии на слизистые | 600 | |
| 3 | Заключительный осмотр врача по результатам лечения | 1000 |
* – При оплате полного курса лечебных процедур, стоимость приёма врача засчитывается в сумму лечения. Курс лечения назначается врачом. Длительность курса составляет 7-12 сеансов в зависимости от диагноза.
Вопросы пользователей на нашем сайте об аллергическом кашеле
Ребенку 3 года . Аллергический кашель.принимаем кларитин в течение 3 месяцев. Кашель возобновился. Продолжать принятие кларитин? Спасибо
Александр Пурясев,доктор медицинских наук, главный врач клиники:Посмотрите на нашем сайте видеоролик про аллергию с моим участием https://www.lor-astma.ru/allergy.htm
Ведь я не могу знать, действительно ли у ребенка кашель аллергический или обусловлен хронической (в течении 3х мес) инфекцией? Очень часто вас педиатры, и даже аллергологи, вводят в заблуждение с аллергией, а ее там и в помине нет!
Ребенку 1,3 года. Появился сухой кашель по ночам. Принимает зиртек, но кашель не проходит. Почему? Врач ставит диагноз: аллергический кашель.
Александр Пурясев,доктор медицинских наук, главный врач клиники:Значит у Вас не аллергический кашель. Тщательнее обследуйтесь.
Какие анализы надо сдавать при аллергическом кашле, ребенку 2 годика?
Александр Пурясев,доктор медицинских наук, главный врач клиники:Анализы в Вашем случае должен назначить аллерголог, на основании анамнеза. Не занимайтесь самолечением ребенка — обратитесь к врачу.
Моей дочери 10 лет, может ли вызвать аллергический кашель цитрусовые и сладости?
Александр Пурясев,доктор медицинских наук, главный врач клиники:Здравствуйте!
При определенных условиях возможны аллергические реакции бронхов на указанные Вами продукты.
Мне 29 лет, 8 лет страдаю аллергией на цветения, мое мучение начинается с апреля до конца лета.
Симптомы: невыносимый зуд в глазах, чиханье. Все
препараты которые раньше помогали сейчас не действуют, видимо идет привыкание организма. даже могу Вам перечислить: дексематазонвые капли, зиртек, насобек, назонекс, авамис, тавегил. в 2010 году родила дочку на 3 недели раньше срока, т.к. у меня был сильный аллергический кашель, в прошлом году попала в больницу с диагнозом оттек кв инки. Зимой покололи гистоглобуллин, но никого эффекта.
Помогите, пожалуйста, как мне быть, меня больше всего нервирует зуд в глазах. Поход к аллергологам в нашем городе был безрезультатном. Заранее спасибо.
Александр Пурясев,доктор медицинских наук, главный врач клиники:Конечно, я смогу Вам помочь, но при условии, что Вы приедете в Москву и обратитесь в нашу клинику, где придется пройти курс амбулаторного лечения 10-15 дней.

Причины появления аллергии у детей:
У детей наиболее распространена пищевая аллергия. В большинстве случаев аллергическая реакция связана с неправильным питанием матери во время беременности, а также во время кормления грудью. Провоцирующим фактором могут стать частые простуды. При простудных заболеваниях повреждаются слизистые оболочки носоглотки, что облегчает проникновение аллергенов в организм. В результате развивается так называемая бытовая или эпидермальная аллергия.
В весенний период организм атакует пыльца цветущих растений, что может привести к развитию поллиноза – пыльцовой аллергии. Родителям следует знать о том, что раннее обращение к детскому аллергологу позволяет предотвратить развитие столь серьезного заболевания, как бронхиальная астма.
Заключение
Для подавления аллергических реакций чаще всего используются антигистаминные препараты. В этом материале мы рассказали о 15 самых популярных таких лекарствах. Приведенный список нельзя считать рейтингом, поскольку лучшее средство от аллергии на сегодняшний день назвать нельзя. В одних случаях подойдут антигистаминные препараты первого поколения, а в других – второго или третьего.
Лекарство от аллергии обязательно должно быть в аптечке, даже если вы не страдаете от аллергии. Вы можете повстречаться с незнакомым аллергеном, который спровоцирует воспалительную реакцию. На помощь придут антигистаминные средства. Если аллергическая реакция тяжелая, нужно вызывать скорую помощь.