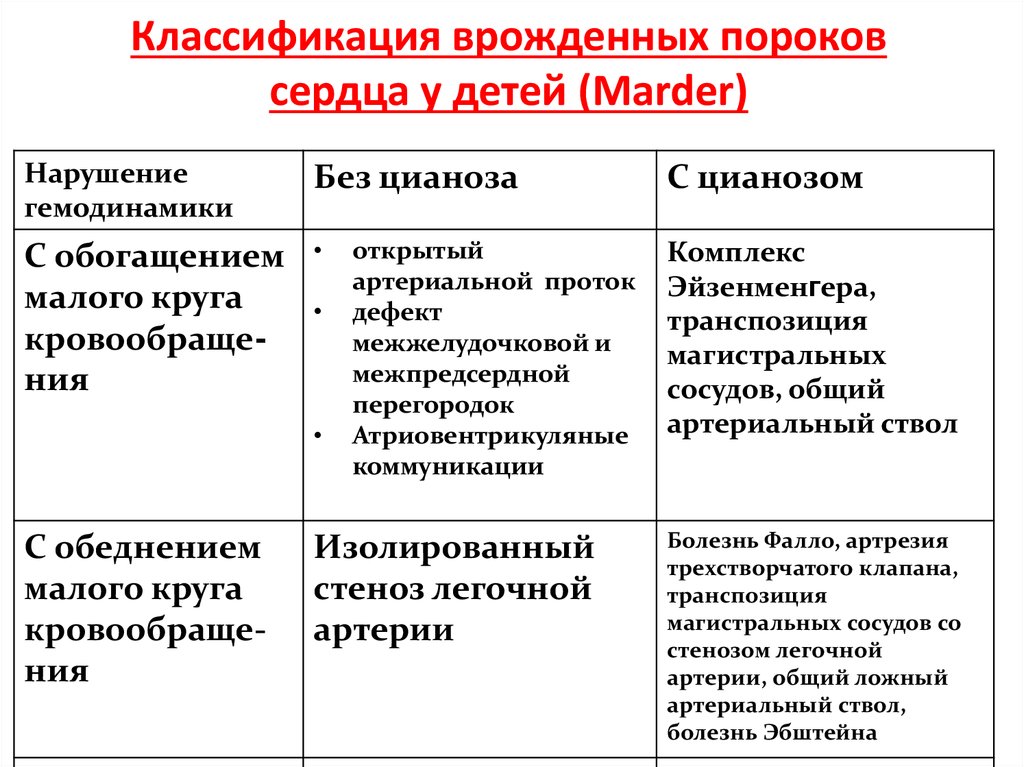
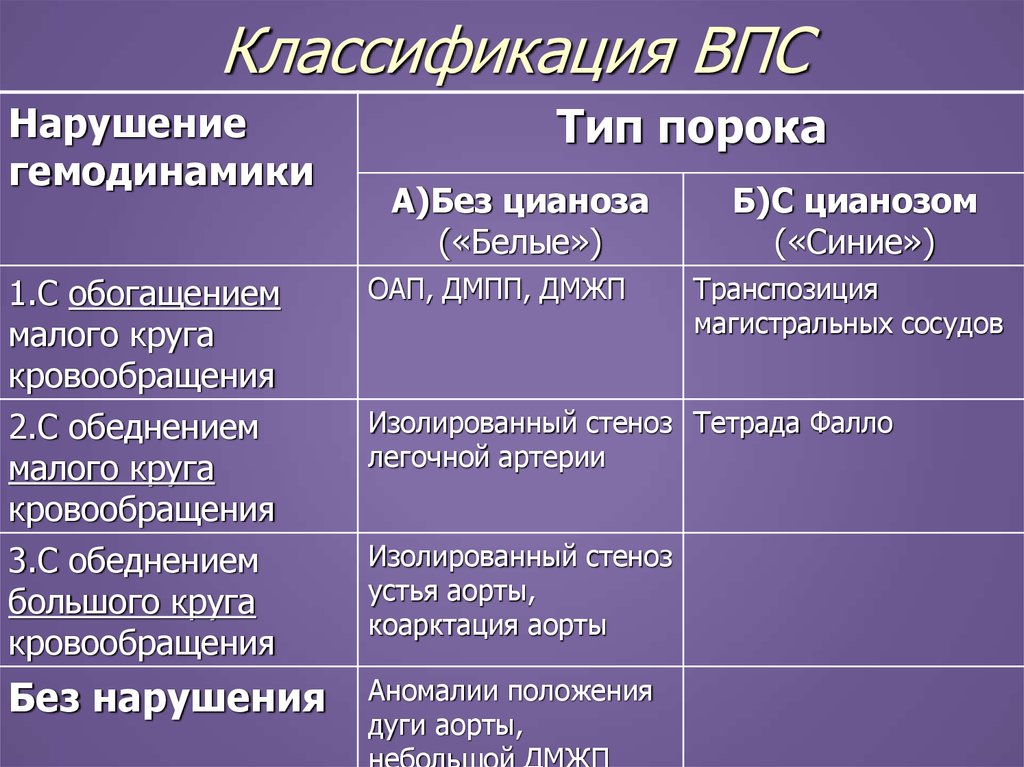
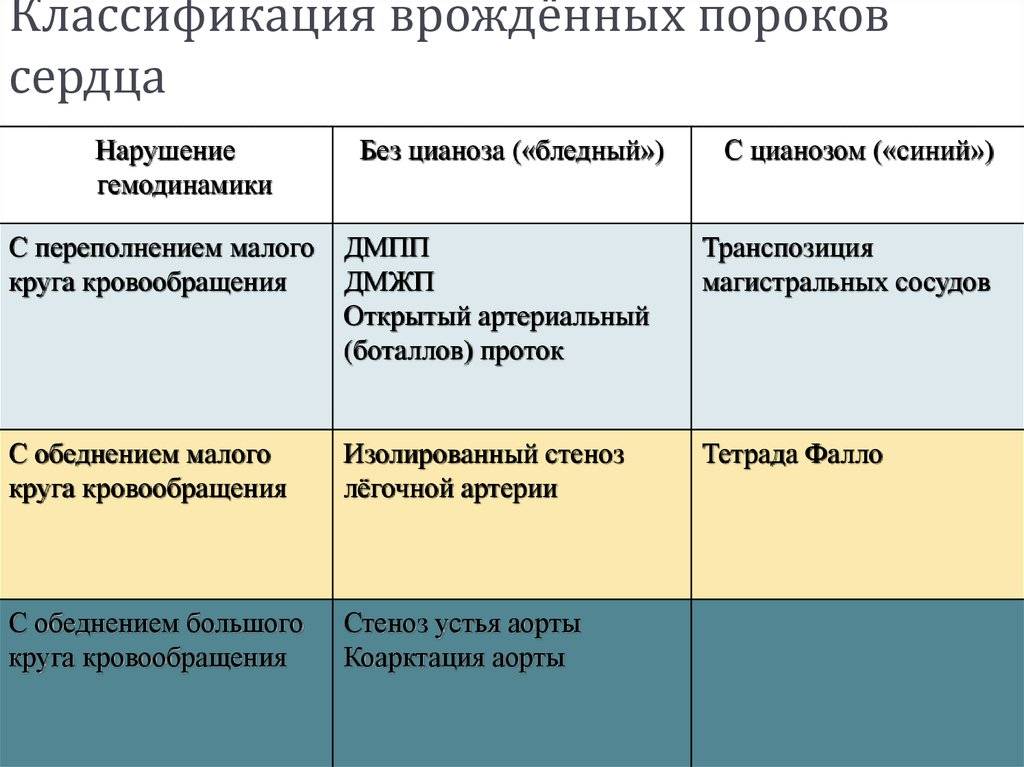
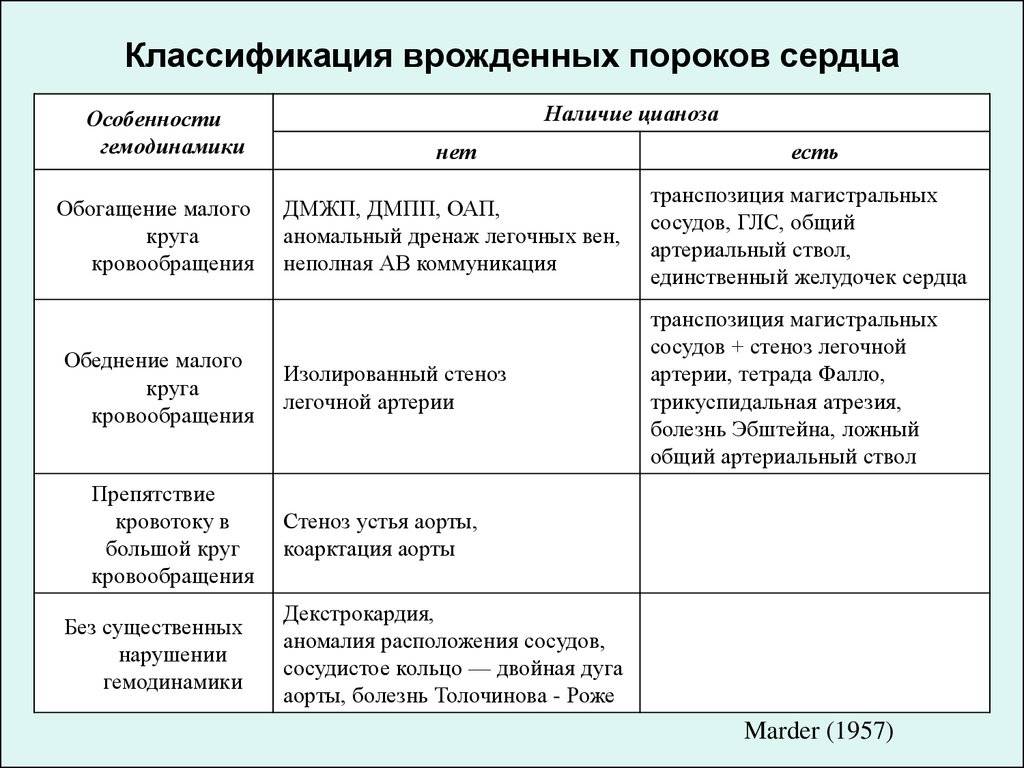
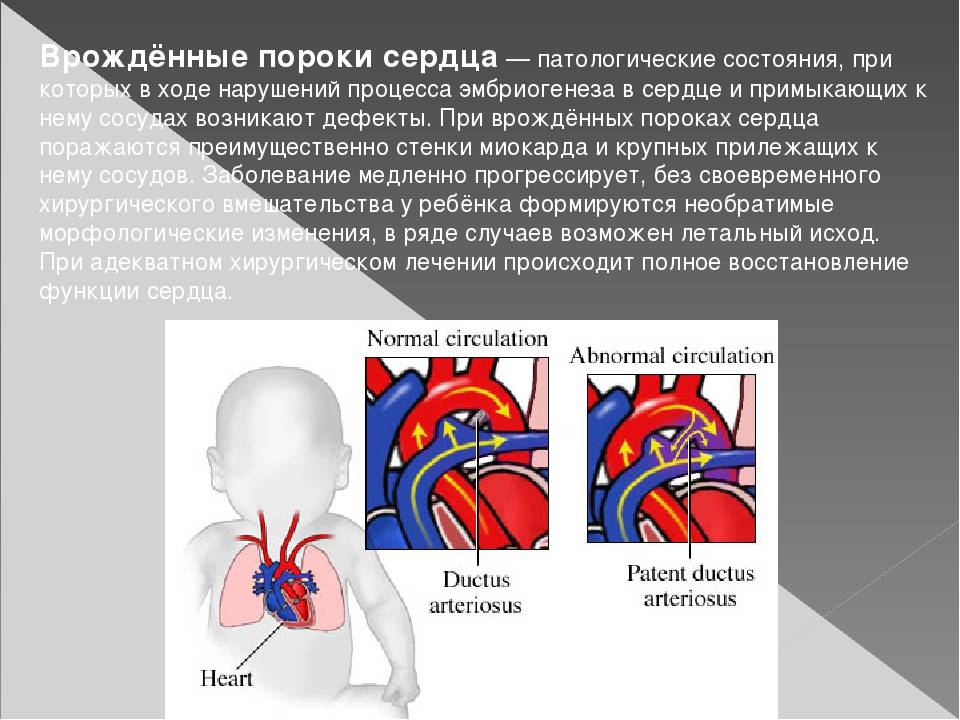
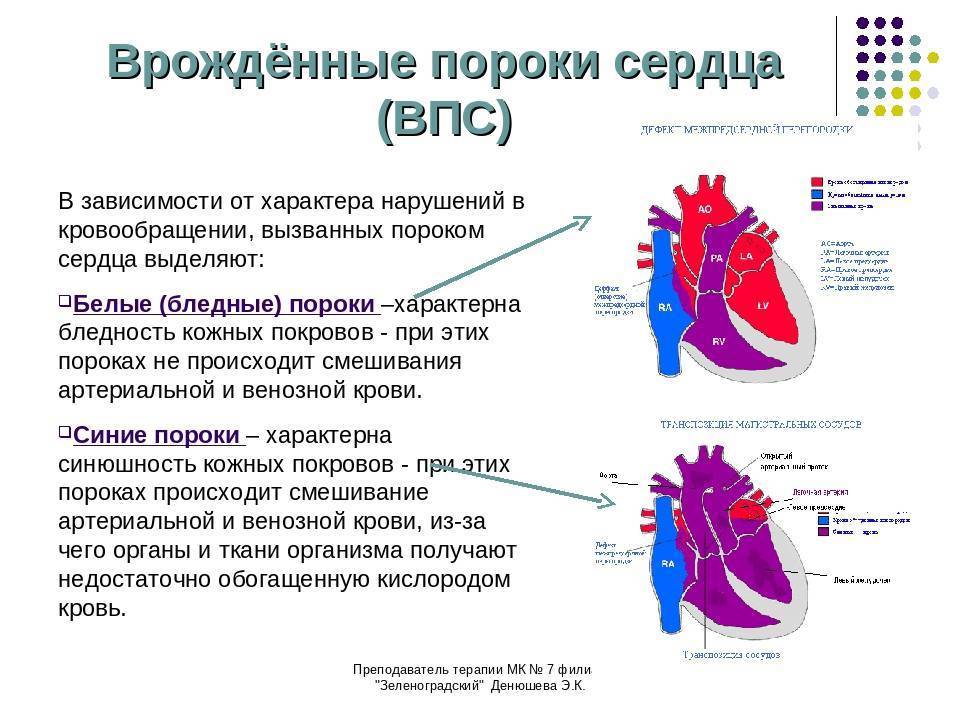
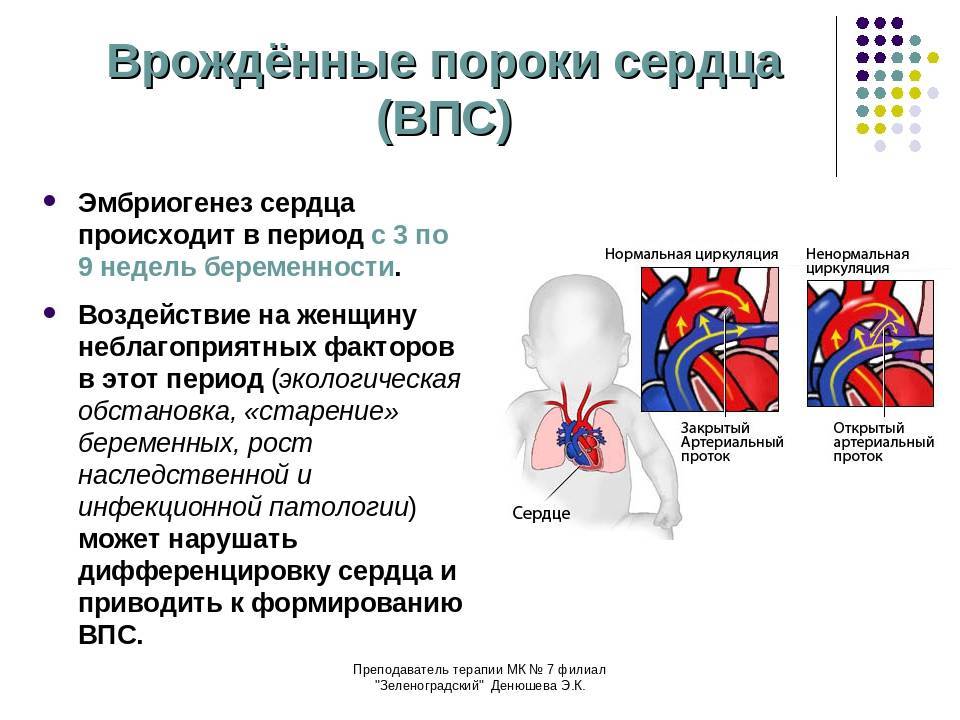
9.1. ДЕФЕКТ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ
ДМЖП – наличие сообщения между левым и правым желудочками, приводящее к патологическому сбросу крови из одной камеры сердца в другую. Дефекты могут располагаться в мембранозной (верхней) части межжелудочковой перегородки (75-80% всех дефектов), в мышечной части (10%), в выносящем тракте правого желудочка (надгребневые – 5%), в приносящем тракте (дефекты предсердно-желудочковой перегородки – 15%). Для дефектов, расположенных в мышечной части межжелудочковой перегородки, используют термин “болезнь Толочинова-Роже”.
Распространённость
ДМЖП – наиболее частый врождённый порок сердца у детей и подростков; у взрослых он встречается менее часто. Это связано с тем, что в детском возрасте пациенты подвергаются оперативному вмешательству, у части детей ДМЖП закрываются самостоятельно (возможность самостоятельного закрытия сохраняется даже в зрелом возрасте при малых дефектах), а значительная часть детей с большими дефектами погибает. У взрослых обычно выявляют дефекты малого и среднего размера. ДМЖП может сочетаться с другими врождёнными пороками сердца (в порядке убывания частоты): коарктация аорты, ДМПП, открытый артериальный проток, подклапанный стеноз лёгочной артерии, подклапанный стеноз устья аорты, стеноз митрального отверстия.
ГЕМОДИНАМИКА
У взрослых ДМЖП сохраняются в связи с тем, что они либо не были выявлены в детском возрасте, либо не были своевременно прооперированы (рис. 9-1). Патологические изменения при ДМЖП зависят от размеров отверстия и сопротивления лёгочных сосудов.
Методы внутриутробной диагностики
На текущий момент тема перинатальной диагностики актуальна, как никогда ранее. Во многом такая тенденция объясняется информированностью населения. Ведь абсолютно всем родителям хочется иметь здоровое потомство. Особенно внимательно относятся к будущему материнству современные женщины, которые в большинстве своем четко выполняют все рекомендации гинеколога.
В свою очередь, главной задачей медиков является правильная тактика ведения беременности на всех этапах. После установки диагноза женщина находится под особым контролем, потому что достижения современной хирургии позволяют спасать жизни новорожденных с аномалиями развития. Выполненная в первые недели после рождения операция на сердце не отражается на качестве дальнейшей жизни.
К основным видам обследования в период беременности относятся:
- регулярное измерение артериального давления;
- контроль суточного баланса жидкости;
- биохимические анализы;
- ЭКГ;
- Электрокардиография.
Малышам сразу после появления на свет, если у них при внутриутробной диагностике был выявлен сердечный порок, назначаются инструментальные и лабораторные виды исследования, а также коагулограмма — комплексный тест крови. Также всем новорожденным проводится пульсометрия с обязательным измерением уровня сатурации. В случае необходимости детский кардиолог в Калининграде назначает рентгенографию органов грудной клетки.
Таким образом, диагностика пороков сердца в период внутриутробного развития плода является первой отправной точкой, от которой впоследствии можно отслеживать динамику состояния ребенка. При этом критические пороки сердца, которые нуждаются в срочном проведении хирургической операции составляют четверть от общего количества врожденных аномалий сердца.
С помощью фетальной эхокардиографии удается определить структуру этого порога, и составить прогноз для плода.
9.10. АНОМАЛИЯ ЭБШТАЙНА
Аномалия Эбштайна – расположение задней и перегородочной створок трёхстворчатого клапана у верхушки правого желудочка, приводящее к увеличению полости правого предсердия и уменьшению полости правого желудочка. Аномалия Эпштайна составляет около 1% всех врождённых пороков сердца. Возникновение данного порока связывают с поступлением лития в организм плода во время беременности.
ГЕМОДИНАМИКА
Смещение места прикрепления двух створок трёхстворчатого клапана в полость правого желудочка приводит к тому, что последний разделяется на надклапанную часть, которая объединяется с полостью правого предсердия в единую камеру (атриализация полости правого желудочка) и уменьшенную подклапанную часть (собственно полость правого желудочка) (рис. 9-8). Уменьшение полости правого желудочка приводит к снижению ударного объёма и уменьшению лёгочного кровотока. Поскольку правое предсердие состоит из двух частей (собственно правого предсердия и части правого желудочка), электрические и механические процессы в нём различаются (не сихронизированы). Во время систолы правого предсердия атриализованная часть правого желудочка находится в диастоле. Это приводит к уменьшению притока крови в правый желудочек. Во время систолы правого желудочка возникает диастола правого предсердия с неполным закрытием трёхстворчатого клапана, что приводит к смещению крови в атриализованной части правого желудочка обратно в основную часть правого предсердия. Возникает значительное расширение фиброзного кольца трёхстворчатого клапана, выраженная дилатация правого предсердия (он может вмещать более 1 л крови), повышение давления в нём и ретроградное повышение давления в нижней и верхней полых венах. Расширение полости правого предсердия и повышение в нём давления способствуют сохранению овального отверстия открытым и компенсаторному снижению давления за счёт сброса крови справа налево.
Симптомы сердечно-сосудистых заболеваний
Болезни сердца и сосудов на начальных стадиях зачастую протекают бессимптомно и могут манифестировать остро – проявлениями инфаркта или инсульта. Дебюту (или обострению хронической патологии) часто предшествует нервное потрясение, переутомление, физические нагрузки, переедание. Большинство сердечных патологий сопровождается сердечной недостаточностью.
Симптомы заболеваний сердца:
Острая сердечная недостаточность – холодный пот, резкий упадок сил, выраженное удушье, кашель с выделением пены (признак отёка лёгких), синюшность кожных покровов (цианоз)
Хроническая сердечная недостаточность – быстрая утомляемость, плохая переносимость физических нагрузок, одышка, удушье, сухой кашель (иногда кровохарканье), , скудное мочеиспускание, отёки, асцит.
Инфаркт миокарда – острая боль в груди, отдающая в левое плечо, верхнюю часть спины, шею, подбородок (иногда интенсивная боль в животе); одышка, сильная слабость, холодный пот; ощущение беспокойства, страха смерти.
Ревмокардит – повышенная потливость, лихорадка, признаки сердечной недостаточности.
Сердечная аритмия – сердцебиение, ощущение «замирания» сердца, головокружение, обморок, проявления сердечной недостаточности.
Признаки сосудистых патологий:
Артериальная гипертония – тяжесть, боль, пульсация в области затылка; вялость, головокружение, шум в ушах, тошнота; ощущение «мушек» перед глазами.
Инсульт – может начинаться постепенно, с ослабления мышечного тонуса, онемения отдельных зон лица, конечностей. Затем вялость и потеря чувствительности усиливаются до пареза, области поражения расширяются. Могут развиваться нарушения слуха, зрения, речи, координации движений. Общемозговые симптомы – тошнота, рвота, спутанность сознания, кома.
Хроническое нарушение мозгового кровообращения – приступы (транзиторные ишемические атаки) сопровождаются более выраженными признаками артериальной гипертензии, преходящими нарушениями речи, слуха, зрения, памяти, шаткостью походки, обмороками. Симптоматика исчезает в течение суток.
Патологии периферических артерий, сопровождающиеся ишемией (тромбоэмболия, облитерирующий тромбангиит и атеросклероз) – острая, нестерпимая боль, преходящая хромота, сухость кожи, изменение её оттенка (сначала бледный, по мере прогрессирования – багровый), появление плохо заживающих язв.
Тромбоз глубоких вен – ощущение распирающей боли в пораженной конечности, отёк, синюшность кожи, видимая сосудистая сетка.
ТЭЛА – может сочетать признаки сердечной недостаточности, инсульта. Другие симптомы – повышение температуры, боль в правом подреберье, кожные высыпания.
ССЗ в острой форме требуют экстренной медицинской помощи, интенсивной терапии. При подозрении на эти патологии следует немедленно вызвать скорую помощь.
Причины развития ССЗ
Поражения сердца и сосудов относятся к мультифакторным патологиям – возникают на фоне нескольких предрасполагающих условий. Основная причина подавляющего большинства сердечных и цереброваскулярных патологий – повышение в крови уровня липопротеинов низкой плотности (ЛПНП). Увеличение их концентрации приводит к избытку холестерина, формирующего бляшки на стенках сосудов, сужающего их просвет.
Немаловажную роль в развитии ССЗ играет наследственная предрасположенность – в группе риска лица, ближайшие родственники (братья, сёстры, родители) которых имеют соответствующее заболевание. Вероятность развития сердечно-сосудистых патологий повышает сахарный диабет, болезни почек и щитовидной железы, инфекции (чаще всего стрептококковые – ангина, скарлатина, рожистое воспаление, импетиго). У женщин пусковым фактором становятся состояния, сопровождающиеся гормональной перестройкой: чаще – климакс, реже – беременность.
К ведущим факторам риска относятся особенности образа жизни и их неблагоприятные последствия:
Гиподинамия. Малоподвижный образ жизни негативно влияет на состояние сосудистых стенок и миокарда, повышает риск тромбозов, способствует возникновению лишнего веса, сахарного диабета.
Погрешности диеты. Повышенное потребление соли повышает риск гипертонической болезни, избыток сладкого в рационе влечёт сахарный диабет, ожирение, повышает уровень ЛПНП. Злоупотребление животными жирами способствует развитию атеросклероза. Недостаток белков, микроэлементов (калия, магния, железа, меди, цинка, селена), большинства витаминов негативно влияет на состояние сосудов и сердца, функцию миокарда.
Психоэмоциональный стресс. Острый стресс сопровождается выбросом адреналина, повышающего нагрузку на сердце, что может привести к инфаркту миокарда. Хронический стресс сопровождается повышенным уровнем кортизола, замедляющего выработку гормона роста. Дефицит этого гормона у взрослых опосредованно провоцирует развитие ССЗ.
Избыточная масса тела – как правило, следствие воздействия перечисленных выше факторов. Ожирение является благоприятным условием возникновения тромбоэмболий, способствует повышению уровня ЛПНП, создаёт дополнительную нагрузку для сердца и сосудов.
Вредные привычки. Каждый эпизод злоупотребления спиртным влечёт снижение сократительной функции миокарда, нарушает кровообращение. Табакокурение приводит к повышению артериального давления, провоцирует тромбообразование, формирование атеросклеротических бляшек, увеличивает риск аритмии.
Часто одно первично возникшее ССЗ влечёт развитие другого. Так, атеросклероз и артериальная гипертония являются основными причинами ишемической болезни сердца, ревмокардит нередко приводит к приобретённым порокам, аритмии сердца, а нарушения сердечного ритма – к тромбоэмболии артерий, снабжающих кровью конечности и внутренние органы.
Какие болезни сердца и сосудов встречаются у детей
Врожденные и приобретенные пороки развития, аритмии (нарушения сердечного ритма), повышенное артериальное давление – самые часто встречаемые заболевания сердца и сосудов у детей.
Пороки развития сердца и сосудов
Врожденные пороки сердца и сосудов у детей развиваются внутриутробно в результате:
- генетических мутаций;
- хромосомных нарушений;
- инфекционных и других болезней матери во время беременности;
- приема некоторых лекарственных препаратов во время вынашивания ребенка;
- недостаточном питании матери, курении, употреблении алкоголя во время беременности и лактации;
- наследственной предрасположенности.
Большинство пороков сердца развиваются во внутриутробном периоде
Риск развития врожденных пороков возрастает с увеличением возраста будущих родителей. Но это заболевание может быть и приобретенным, так как особенности развития сердечно-сосудистой системы у детей предполагают окончательное формирование всех ее органов к концу пубертатного периода. Приобретенные пороки сердца чаще всего вызывают инфекционные заболевания (грипп, ревматизм), обменные нарушения, аутоиммунные болезни.
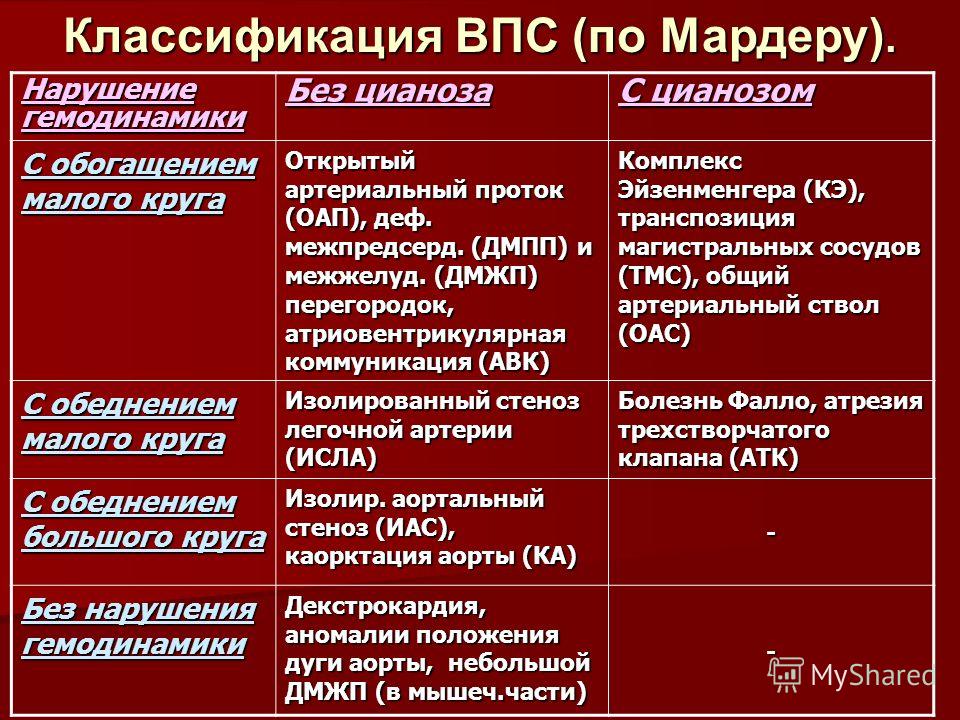
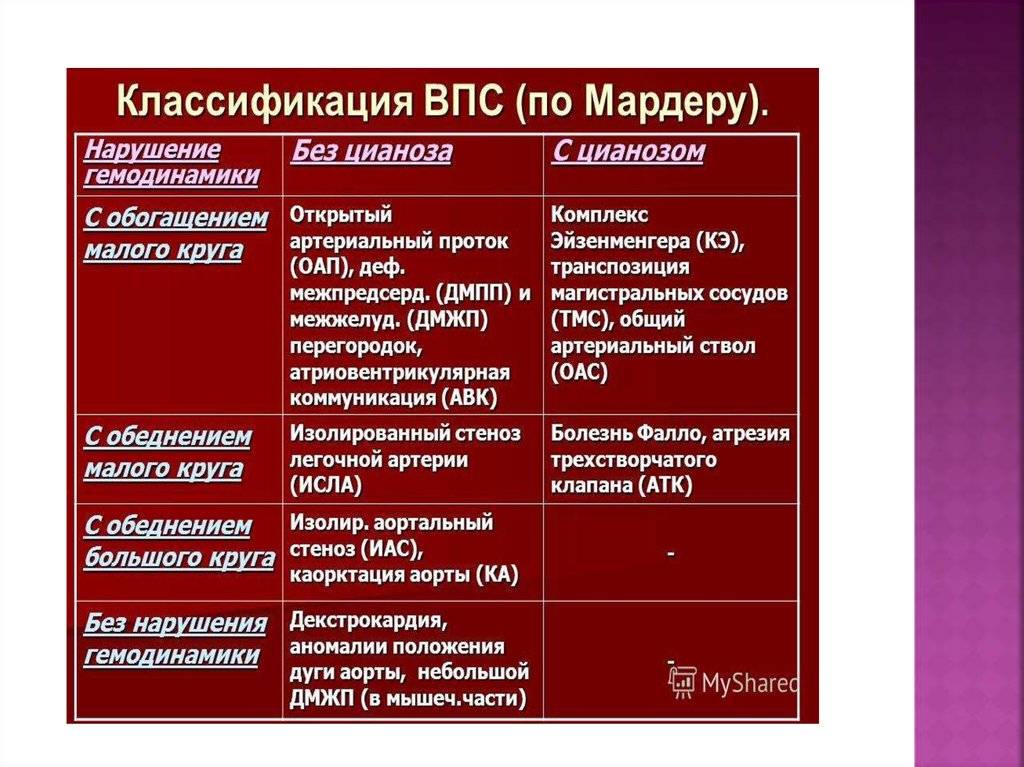
Различают более 100 возможных пороков развития сердца и сосудов, но чаще у детей встречаются:
- дефекты межжелудочковой и межпредсердной перегородок;
- стеноз клапана легочной артерии;
- стеноз аортального клапана;
- общий артериальный ствол;
- тетрада Фалло;
- коарктация аорты;
- открытый аортальный проток и другие.
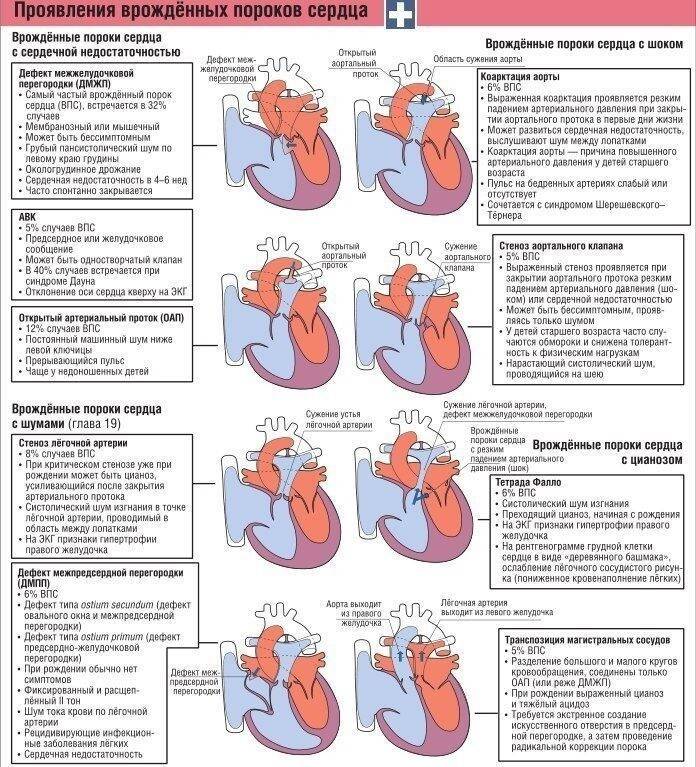
Схемы нарушений гемодинамики при различных пороках сердца можно увидеть на фото ниже.
Все они в разной степени поддаются лечению, но в большинстве случаев требуется проведение операции как можно скорее. Подробнее о хирургических возможностях в решении таких проблем можно узнать из видео в этой статье.
Стоит отметить, что самый частый кардиологический диагноз – открытое овальное окно – не представляет риска для жизни и здоровья маленьких пациентов в большинстве случаев. В норме это отверстие зарастает в первый месяц жизни, но у некоторых детей может оставаться частично открытым до взрослого возраста. При этом, никаких неприятных симптомов и явлений сердечной недостаточности не возникает.
Аритмии у детей
Нарушения сердечного ритма представляют вторую группу часто встречаемых заболеваний сердца у детей. Большинство из них не представляют опасности, а многие наблюдаются и у здоровых детей при различных физиологических состояниях.
Например, тахикардия возникает при ярких эмоциональных переживаниях и при физической нагрузке, а брадикардия может проявиться во сне. Но есть и опасные аритмии, с лечением которых нельзя затягивать.
К их числу относятся:
- мерцательная аритмия;
- желудочковая экстрасистолия;
- пароксизмальная тахикардия;
- синдром слабости синусового узла;
- атриовентикулярная блокада и другие.
С целью своевременного выявления нарушений сердечного ритма всем детям при диспансерном обследовании проводят ЭКГ, так как многие аритмии клинически впервые проявляются ситуациями, угрожающими жизни детей.
ЭКГ сердца поможет выявить аритмии
Артериальная гипертензия
У малышей артериальная гипертензия почти не встречается. Но с этим заболеванием нередко приходится сталкиваться детям подросткового возраста.
Причины детской артериальной гипертензии кроются в:
- врожденных пороках сердца и сосудов (повышенное давление в этих случаях наблюдается и у малышей);
- тромбозе и стенозе почечных артерий,
- паренхиматозных болезнях почек;
- эндокринных заболеваниях;
- травмах и болезнях ЦНС;
- опухолях и т.п.
Повышенное давление чаще беспокоит детей постарше
Помимо скачков давления у подростков часто наблюдается вегетососудистая дистония. Эта патология не опасная, но за ее неприятными симптомами можно просмотреть развитие нарушений со стороны сердца, поэтому не стоит пренебрегать регулярными диспансерными обследованиями даже при отсутствии явных проблем. Цена халатного отношения в этом вопросе впоследствии может оказаться слишком высока.
Лечение ВПС
Нужно сразу понять, что полностью избавиться от врожденного порока сердца можно только в случае хирургического вмешательства. Так, в современной медицине выделяют 2 наиболее прогрессивных и результативных способа устранения ВПС:
- Открытое хирургическое вмешательство.
- Эндоваскулярное (внутрисосудистое) оперативное лечение.
Выбор того или иного метода зависит от общего состояния пациента, типа диагностированного врожденного порока сердца, возраста и прочих факторов. К примеру, если речь идет о каком-либо тяжелом случае ВПС, тогда может понадобится несколько хирургических операций. Если у ребенка открытый артериальный проток, тогда операция может быть показана в первые 2 года жизни (выбирается выжидательная тактика, ведь проток может закрыться самостоятельно).
Эндоваскулярное оперативное вмешательство проводится путем получения доступа к сердцу через сосуды (с применением специальных устройств), а открытая операция подразумевает полостное хирургическое вмешательство с целью выполнить:
- протезирование или пластику сердечных сосудов;
- пластику клапанов сердца;
- имплантацию искусственного клапана;
- ушивание малых дефектов перегородки;
- закрытие дефектов при помощи заплат.
В любом случае пациенту с врожденным пороком сердца придется жить «не так, как все» — строго соблюдать все рекомендации кардиолога, проходить систематические осмотры и сдавать определенные анализы. Также придется принимать специальные лекарственные препараты, направленные на улучшение работы сердечной мышцы, уменьшение риска развития сердечно-сосудистых заболеваний и т.д.
Среди препаратов, которые чаще всего назначаются при ВПС, можно выделить следующие (пить строго по назначению доктора):
- Индапамид;
- Атенолол;
- Вазапростан;
- Корвитол;
- Карведилол и др.
Ключевые моменты:
- Лечение зависит от особенностей заболевания и может включать: медикаментозную терапию, хирургическое лечение, прочие медицинские порцедуры
- При небольших дефектах продолжительности и качество жизни могут быть такими же, как у здорового человека даже без лечения
- При серьезных заболеваниях своевременное выявление и лечение обычно приводит к продолжительности жизни как у здорового человека практически без каких либо ограничений.
Список литературы:
- Anderson RH, Baker FJ, Macartney FJ. Paediatric Cardiology. 2nd ed London: Churchill Livingstone
- A. John Camm, Thomas F. Luscher, Gerald Maurer, Patrick W. Serruys. ESC CardioMed. Oxford University Press
- Rch.org.au/kidsinfo/fact_sheets/heart_problems_in_children/
- Secondscount.org/pediatric-center/pediatric-detail-2
- Cardioschool.ru/for-patients/page-112

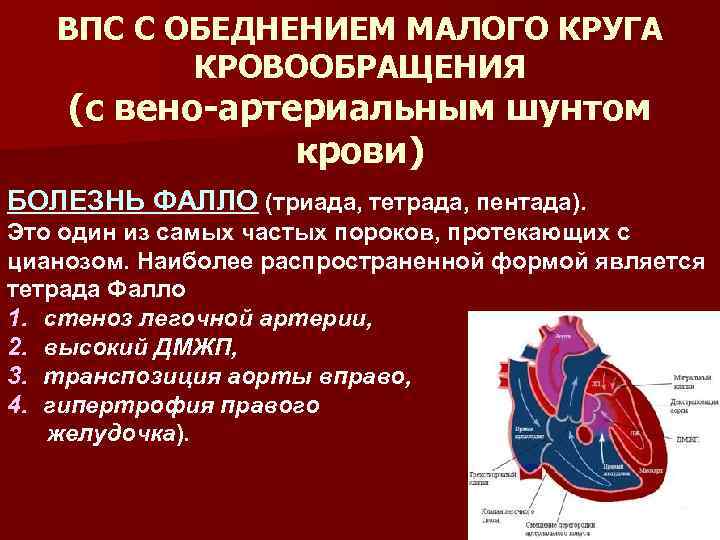
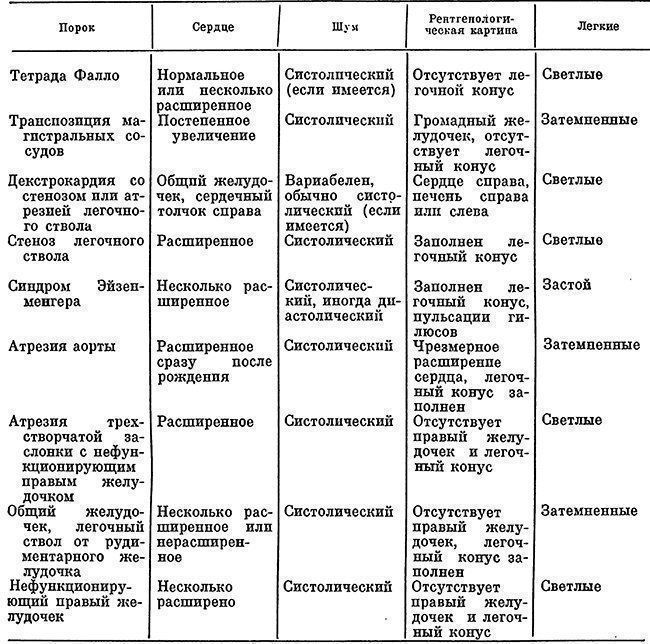
9.2. ТЕТРАДА ФАЛЛО
Тетрада Фалло – врождённый порок сердца, характеризующийся наличием четырёх компонентов: 1) большого высокорасположенного ДМЖП; 2) стеноза лёгочной артерии; 3) декстропозиции аорты; 4) компенсаторной гипертрофии правого желудочка.
Распространённость
Тетрада Фалло составляет 12-14% всех врождённых пороков сердца.
ГЕМОДИНАМИКА
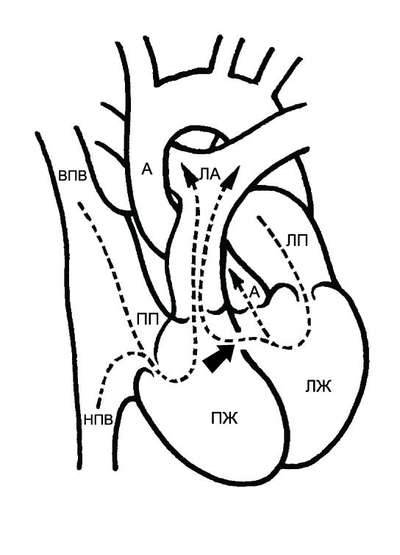
При тетраде Фалло аорта располагается над большим ДМЖП и над обоими желудочками, в связи с чем систолическое давление в правом и левом желудочках одинаковое (рис. 9-2). Главный гемодинамический фактор – отношение между сопротивлением кровотоку в аорте и в стенозированной лёгочной артерии.
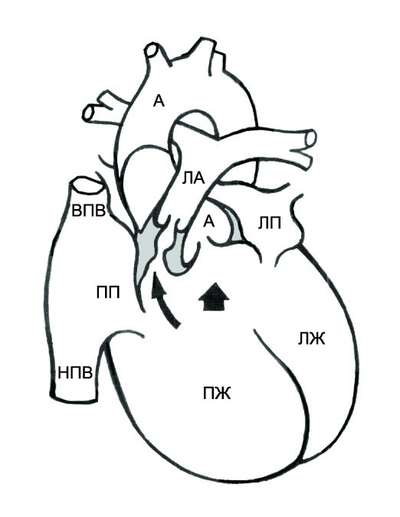 Рис. 9-2. Анатомия и гемодинамика при тетраде Фалло. А – аорта; ЛА – лёгочная артерия; ЛП – левое предсердие; ЛЖ – левый желудочек; ПП – правое предсердие; ПЖ – правый желудочек; НПВ – нижняя полая вена; ВПВ – верхняя полая вена. Короткая стрелка указывает на дефект межжелудочковой перегородки, длинная – на подклапанный стеноз лёгочной артерии.
Рис. 9-2. Анатомия и гемодинамика при тетраде Фалло. А – аорта; ЛА – лёгочная артерия; ЛП – левое предсердие; ЛЖ – левый желудочек; ПП – правое предсердие; ПЖ – правый желудочек; НПВ – нижняя полая вена; ВПВ – верхняя полая вена. Короткая стрелка указывает на дефект межжелудочковой перегородки, длинная – на подклапанный стеноз лёгочной артерии.
• При небольшом сопротивлении в лёгочных сосудах лёгочный кровоток может быть вдвое больше кровотока в большом круге кровообращения, и насыщение артериальной крови кислородом может быть нормальным (ацианотичная тетрада Фалло).
• При значительном сопротивлении лёгочному кровотоку возникает сброс крови справа налево, в результате чего возникают цианоз и полицитемия.
Стеноз лёгочной артерии может быть инфундибулярным или комбинированным, реже клапанным (подробнее об этом см. в главе 8 “Приобретённые пороки сердца”).
При физической нагрузке происходит увеличение притока крови к сердцу, но кровоток через малый круг кровообращения не возрастает из-за стенозированной лёгочной артерии, и избыточное количество крови сбрасывается в аорту через ДМЖП, поэтому цианоз усиливается. Возникает гипертрофия, что приводит к усилению цианоза. Гипертрофия правого желудочка развивается вследствие постоянного преодоления препятствия в виде стеноза лёгочной артерии. В результате гипоксии развивается компенсаторная полицитемия – увеличивается количество эритроцитов и гемоглобина. Развиваются анастомозы между бронхиальными артериями и ветвями лёгочной артерии. У 25% больных обнаруживают правостороннее расположение дуги аорты и нисходящей аорты.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Жалобы
Основной жалобой взрослых больных тетрадой Фалло является одышка. Кроме того, могут беспокоить боли в сердце без связи с физической нагрузкой, сердцебиение. Больные склонны к лёгочным инфекциям (бронхиты и пневмонии).
Осмотр
Отмечают цианоз, степень выраженности которого может быть различной. Иногда цианоз настолько выражен, что синеют не только кожные покровы и губы, но также слизистая оболочка полости рта, конъюнктива. Характерно отставание в физическом развитии, изменение пальцев (“барабанные палочки”), ногтей (“часовые стёкла”).
Пальпация
Обнаруживают систолическое дрожание во II межреберье слева от грудины над участком стеноза лёгочной артерии.
Аускультация сердца
Выслушивают грубый систолический шум стеноза лёгочной артерии во II-III межреберьях слева от грудины. II тон над лёгочной артерией ослаблен.
Лабораторные исследования
Общий анализ крови: высокий эритроцитоз, повышение содержания гемоглобина, СОЭ резко снижена (до 0-2 мм/ч).
Электрокардиография
Электрическая ось сердца обычно смещена вправо (угол α от +90° до +210°), отмечают признаки гипертрофии правого желудочка.
Эхокардиография
ЭхоКГ позволяет обнаружить анатомические составляющие тетрады Фалло.
Рентгенологическое исследование
Отмечают повышенную прозрачность лёгочных полей из-за уменьшения кровенаполнения лёгких. Контуры сердца имеют специфическую форму “деревянного башмака сабо”: уменьшенная дуга лёгочной артерии, подчёркнутая “талия сердца”, закруглённая и приподнятая над диафрагмой верхушка сердца. Дуга аорты может быть справа.
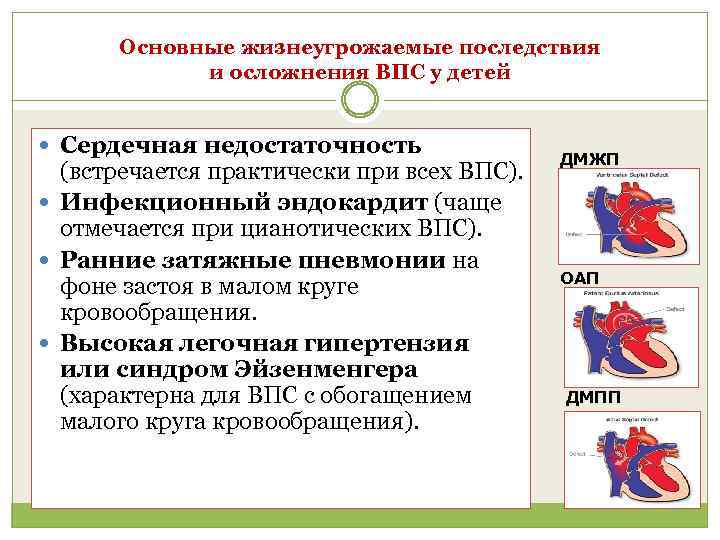
ОСЛОЖНЕНИЯ
Наиболее часто возникают инсульты, ТЭЛА, выраженная сердечная недостаточность, инфекционный эндокардит, абсцессы мозга, разнообразные аритмии.
ЛЕЧЕНИЕ
Единственный метод лечения – хирургический (радикальная операция – пластика дефекта, устранение стеноза лёгочной артерии и смещение аорты). Иногда хирургическое лечение состоит из двух этапов (первым этапом ликвидируют стеноз лёгочной артерии, а вторым проводят пластику ДМЖП).
Аневризма межпредсердной перегородки (АМПП)
Аневризма межпредсердной перегородки – еще один врожденный порок развития. Достаточно часто это состояние наблюдается у вполне здоровых детей: с возрастом образование самостоятельно исчезает. Однако, аневризма межпредсердной перегородки представляет существенную опасность в тех ситуациях, когда она сочетается с другими врожденными пороками сердца, а также не исчезает самостоятельно.
Аневризма межпредсердной перегородки по своей сути представляет выпячивание стенки предсердия в одну из сторон. Наиболее часто аневризма выпячивается в сторону открытого овального окна (или того места, где оно располагалось). Это связано с тем, что сердечная мышца в этом месте еще недостаточно прочная и легко деформируется под воздействием внешних факторов. Овальное окно – это необходимость для ребенка в период внутриутробного развития, так как кровеносная система функционирует особым образом. Легочное дыхание у ребенка в утробе матери отсутствует, поэтому овальное окно способствует равномерному распределению крови в правом и левом предсердии, большом и малом круге кровообращения. Так органы ребенка получают достаточное питание и кислород. Однако, после рождения большой и малый круг должны быть изолированы друг от друга. Это необходимо для того, чтобы венозная и артериальная кровь не смешивались.
Однако, во врачебной практике нередки случаи, когда овальное окно остается открытым длительное время (более 12 месяцев). Давление тока крови приводит к тому, что стенка миокарда деформируется и выпячивается. Аневризма образуется в «слабом» месте, именно по этой причине она чаще всего образуется в сочетании с другими сердечными пороками.
Аневризма межпредсердной перегородки классифицируется в зависимости от направления выпячивания:
- аневризма межпредсердной перегородки с выпячиванием в правое предсердие;
- аневризма межпредсердной перегородки с выпячиванием в левое предсердие;
- аневризма межпредсердной перегородки с S-образным выпячиванием (разные части перегородки выбухают в разные предсердия).
Прогноз считается благоприятным в том случае, если не происходит перераспределения тока крови в предсердиях. Если же в легочном стволе нарастает кровяное давление, то развивается легочная гипертензия.
Наиболее частыми причинами развития патологии являются:
- инфекционные заражения матери во время беременности;
- плохая экологическая обстановка;
- стрессы матери во время беременности;
- авитаминоз во время беременности;
- гипоксия плода.
Возможно ли развитие аневризмы межпредсердной перегородки у взрослых? Да, это одно из главных отличий этой патологии от других врожденных пороков сердца. Однако, это состояние все же крайне редко развивается у взрослых: только после перенесенного обширного инфаркта миокарда.
При отсутствии сочетания АМПП с другими пороками сердца существенные нарушения умственного и физического развития отсутствуют, а клинические симптомы выражены слабо. А вот при сочетании этой патологии с другими пороками могут наблюдаться такие проявления, как:
- тахикардия (повышение частоты сердечных сокращений);
- акроцианоз (синюшность кожи в носогубном треугольнике);
- одышка (у младенцев может наблюдаться при кормлении грудью);
- плаксивость, беспокойство младенца;
- нарушения сна.
В более старшем возрасте могут наблюдаться такие проявления, как:
- увеличение частоты сердечных сокращений;
- боль в груди в области сердца;
- повышенная утомляемость;
- ощущение слабости;
- головокружение;
- потеря аппетита;
- сонливость и др.
Основным способом выявления патологии у ребенка является УЗИ сердца. Альтернативное название манипуляции – ЭХО-кардиография. Данная процедура абсолютно безболезненна и безопасна, поэтому является методикой выбора при диагностике многих врожденных патологий сердца. Для того чтобы увеличить информативность исследования, необходимо использовать современные аппараты УЗИ, а прием должны вести опытные специалисты, которые способны заметить даже небольшие нарушения гемодинамики. Такой подход позволяет обеспечить достоверную диагностику патологий даже у самых маленьких пациентов.
Нетяжелые формы аневризмы межпредсердной перегородки чаще всего не требуют специального лечения. Однако, ребенок все же нуждается в регулярном наблюдении специалиста: следует посещать кардиолога не реже 1 раза в 12 месяцев, а также регулярно проходить УЗИ сердца.
Кроме того, детям рекомендуются легкие, незначительные физические нагрузки, а также психоэмоциональный покой. Ребенку необходимо обеспечить полноценное, рациональное питание, а также необходимый (по возрасту) сон. Кроме того, для детей с АМПП очень полезны сеансы психотерапии и аутотренинги.
Симптоматика заболевания
Как для врожденного, так и для приобретенного порока сердца характерны схожие симптомы:
- боли в области сердца;
- одышка;
- перебои в работе сердца;
- цианоз (бледность кожных покровов);
- набухание и значительная пульсация сосудов шеи.
Порок сердца. Диагностика заболевания
Основными видами диагностики при пороке сердца является:
УЗИ сердечной мышцы, которое исследует:
- состояние миокарда и клапанов;
- особенности патологического процесса;
- скорость кровотока в полостях миокарда.
Вентрикулография (рентген с использованием контрастного вещества).
ЭКГ (без результатов этого способа диагностики невозможно поставить окончательный диагноз).
Порок сердца. Профилактика
Для исключения возможности рождения ребенка с пороком сердца будущим мамам необходимо уже на стадии планирования беременности отказаться от всех вредных привычек, вылечить имеющиеся инфекционные заболевания, пройти вакцинацию и полностью обследовать свой организм.
Непосредственно после зачатия необходимо соблюдение всех профилактических мер — регулярная сдача анализов и контроль веса.
При диагнозе “приобретенный порок сердца” важно как можно быстрее встать на учет у специалиста и своевременно проходить медикаментозную терапию с соблюдением необходимых диет и уровня физической нагрузки
Лечение пороков сердца
В зависимости от этиологии заболевания лечение можно разделить на два типа:
- Хирургическое (оперативное вмешательство по экстренным показаниям или в плановом порядке) — радикальный способ при диагнозе «врожденый порок сердца», позволяющий пациенту вернуться к полноценной жизни. Как правило, большая часть манипуляций в ходе хирургического вмешательства выполняется на остановленном сердце при использовании аппарата искусственого кровообращения.
- Терапевтическое (медикаментозное) — способ лечения основанный на четком соблюдении распорядка дня, регулярном приеме успокаивающих и общеукрепляющих препаратов, регулярном наблюдение у кардиолога, пероидическом прохождении диагностических процедур «ЭКГ» и «УЗИ» сердечной мышцы.
Порок сердца. Кардиореабилитация
Существуют специальные программы кардиореабилитации для пациентов страдающих пороком сердца — продолжительностью от 3х до 6ти месяцев, направленные на помощь организму и поддержание необходимых жизненных функций. В это время с пациентом, как правило, работают сразу несколько специалистов:
- врач-кардиолог (отслеживает динамику общего состояния сердечно-сосудистой системы);
- диетолог (разрабатывает диету согласно вкусовым предпочтениям пациента);
- специалисты по трудотерапии и реабилитационным упражнениям (разработка индивидуальной программы физических упражнений);
- физиотерапевт;
- психолог (помогает пациентам пребывающим в состоянии депрессии или стресса, которые могут привести к обострению заболевания) .
Основной упор при кардиологической реабилитации делается на дозированные физические нагрузки (программы лечебной гимнастики), которые помогают контролировать вес пациента, улучшают кровоснабжение органов и тканей организма, снимают эмоциональное напряжение (помогают бороться со стрессом и депрессией).
Однако, не все виды физической нагрузки благоприятно влияют на организм пациента в период кардиологической реабилитации. Так стоит исключить такие виды спорта как теннис, баскетбол, волейбол, занятия на тренажерах, так как длительная статистическая нагрузка приводит к повышению артериального давления.
Программы реабилитации включают лечебную гимнастику, ходьбу, плавание, катание на лыжах и коньках, бег.
В комплексе физических нагрузок, правильного питания и благоприятного эмоционального фона организм пациента довольно быстро восстанавливается после хирургического или длительного медикаментозного лечения, благодаря чему пациенты возвращаются к нормальной и полноценной жизни.
ПРОСМОТРОВ: 2 336
Эпидемиология аритмий
Суправентрикулярная тахикардия (СВТ) является наиболее часто подтвержденной ЭКГ тахиаритмией у детей. Точные цифры неизвестны, но различные литературные источники указывают, что частота SVT может варьироваться от 1 на 25000 до 1 случая на 250. Выяснилось, что 25% случаев СВТ включают синдром Вольфа-Паркинсона-Уайта. Число внезапных смертей кардиологического происхождения в группе детей с синдромом ВПУ оценивается в 0,5%.
Суправентрикулярная тахикардия
Преждевременная деполяризация желудочков диагностируется у детей при обычной записи ЭКГ примерно в 0,8–2,2% случаев при отсутствии сердечной патологии и в течение 24 часового ЭКГ-мониторинга – у 18-50% всех новорожденных и подростков.
Брадиаритмии вызваны дисфункцией синусового узла и дисфункцией атриовентрикулярного (АВ) узла. Дисфункция синусового узла – относительно редкая патология у детей и часто протекает бессимптомно. По научным данным, среди 1 из 15 тыс. новорожденных существует врожденная полная блокада АВ-узла. Например, в Соединенных Штатах этот синдром вызывает 1000 смертей каждый год, большинство из них приходится на детей
Заболеваемость синдромом Бругада среди населения в целом – 66 на 10 тысяч населения. К сожалению, точное количество не подсчитано, так как в случаях синдрома Бругада патология часто протекает бессимптомно или изменения ЭКГ могут быть нестабильными, поэтому они не фиксируются при посещении врача.
Другие желудочковые тахикардии выявляются у детей без сердечной патологии очень редко.
Патогенез (что происходит?) во время Врожденных пороков сердца (ВПС) у детей:
Формирования сердца плода происходит к концу I триместра беременности. При помощи такого метода как УЗИ уже на 16-18-й неделе можно выявить большую часть вырожденных пороков сердца. Диагноз ставится окончательно во II или III триметре. При ВПС у детей может быть цианоз, если увеличено количество восстановленного гемоглобина эритроцитов до 50 г/л. На это влияют такие факторы как:
- увеличение количества венозной крови, поступающей в большой круг кровообращения при наличии сброса крови из правых отделов сердца в левые
- степень оксигенации крови в легких
- степень использования кислорода тканями
Цианоз влияет на изменения периферической крови: полицитемию и гипергемоглобинемию. Хроническая кислородная недостаточность вызывает изменение ногтевых фаланг – пальцы напоминают барабанные палочки.
Существует 3 фазы течения врожденных пороков сердца:
Первая фаза – происходят реакции адаптации и компенсации на нарушения динамики кровообращения. Если гемодинамика нарушена значительно, появляется нестойкая гиперфункция миокарда, аварийный вариант по В. В. Ларину и Ф. 3. Меерсону, поэтому легко развивается декомпенсация.
Вторая фаза – относительной компенсации. Физическое развитие ребенка улучшается, как и его моторная активность.
Третья фаза – терминальная. Она наступает при исчерпывании компенсаторных возможностей и развитии дистрофических и дегенеративных изменений в сердечной мышце и паренхиматозных органах. Различные заболевания и осложнения приближают развитие этой фазы болезни, которая обязательно оканчивается летальным исходом.
Ф. 3. Меерсон и его коллеги выделяют 3 стадии компенсаторной гиперфункции сердца:
1. Аварийная
Увеличивается интенсивность функционирования структур миокарда. Появляются признаки острой сердечной недостаточности. Появляется изменение обмена.
2. Вторая стадия
Фиксируют нормальную интенсивность функционирования структур миокарда. Прогрессируют нарушения обмена, структуры и регуляции сердца.
3. Стадия прогрессирующего кардиосклероза и постепенного истощения
Снижается интенсивность синтеза нуклеиновых кислот и белков в гипертрофированном миокарде.
В периоде относительной компенсации постепенно развивается синдром капилляротро-фической недостаточности системы гемомикроциркуляции, приводящий к несоответствию транскапиллярного кровотока сердечному выбросу. Как следствие этого появляются метаболические расстройства в тканях, а также дистрофические, атрофические и склеротические изменения во внутренних органах.