HLA-типирование
При привычном невынашивании или многократных неудачах ЭКО иногда ещё предлагают провести HLA-типирование. При этом множественные (от 3-х) совпадения по HLA (главному комплексу гистосовместимости) самостоятельной причиной бесплодия и привычного невынашивания беременности не являются, хотя и могут вносить некоторый вклад в развитие иммунных причин обоих заболеваний.
Надо сказать, что при бесплодии и привычном невынашивании ни одно генетическое исследование не является строго обязательным. Они проводятся за счет средств пациента, и являются профилактическими мерами, то есть направлены на снижение риска повторного невынашивания и рождения больного потомства.
Как расшифровать результат анализа
Нормальный хромосомный набор человека содержит 46 хромосом, 2 из которых половые – XX или XY. Поэтому нормальный хромосомный набор здорового человека обозначается:
- 46,XY – у мужчины;
- 46,XX – у женщины.
Для удобства каждой хромосоме присваивается определенный номер. Это нужно, чтобы в дальнейшем было понятно, где находится дефект. Длинное хромосомное плечо обозначают буквой q, а короткое – t.
Поэтому, например, дефект на 5 хромосоме у женщины обозначается 46XX5t, где 46ХХ указывает на женский хромосомный набор, а обозначение 5t говорит, что пострадало короткое плечо 5 хромосомы. Такая генетическая аномалия называется синдромом кошачьего крика. Больные дети имеют особое строение гортани, поэтому не плачут, а издают звуки, похожие на мурлыканье кошки. Заболевание сопровождается изменением черт лица и умственной отсталостью.
Диагностика и лечение заболеваний
Генетическая информация важна в диагностике и лечении заболеваний. ДНК-тест проводят по определенной хромосоме при подозрении на то или иное заболевание. Генетический анализ позволяет обнаружить инфекции. Таким способом идентифицируют вирусы, простейших, грибок, др.
Генетические анализы проводят, когда врач не может поставить диагноз другими способами. Так, с помощью исследования полиморфизмов генов, успешно диагностируют:
- злокачественные опухоли;
- рассеянный склероз;
- шизофрению;
- болезнь Альцгеймера;
- синдром Бругада;
- остеопороз;
- ревматоидный артрит;
- болезнь Бехчета;
- тромбоэмболию.
Результаты тестов позволяют установить причину болезни, за счет выявления поврежденных генов. Это нужно для подбора лечения.
Процедура проведения неонатального скрининга
Неонатальный скрининг проводят всем новорожденным детям. Экспресс-анализ способен указать на патологии со стороны иммунной системы и обмена веществ. Ценность данного обследования состоит в том, что имеющиеся аномалии обнаруживаются еще до того, как проявляются первые симптомы тяжелых заболеваний.
Врожденные болезни приводят к задержке развития детей. Правильное, вовремя начатое лечение позволяет избежать всех неприятных последствий.
Если результаты экспресс-анализа положительные, то лечащий врач никогда не будет ставить диагноз на основании единожды проведенного пяточного скрининга. Чтобы диагностировать болезнь, необходимо использовать другие, более информативные методы.
Крайне редко родителей не уведомляют о наличии заболевания, а у ребенка вскоре проявляются симптомы болезни. Все дело в ложноотрицательном результате неонатального экспресс-анализа.
Как и когда берут кровь?
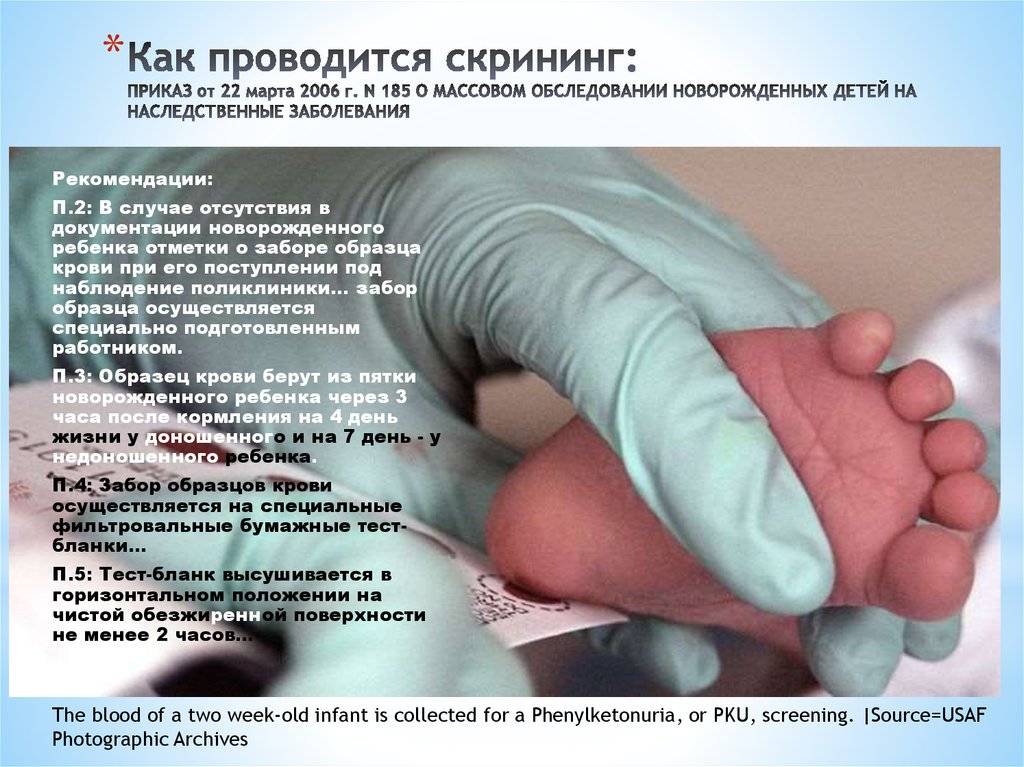
Для взятия крови у новорожденного из пятки медперсонал должен соблюсти основные правила. Процедуру назначают детям, кормление которых производилось 3 часа назад. Кровь берут у 4-дневных малышей, появившихся на свет в срок и без каких-либо серьезных патологий.
ЧИТАЕМ ПОДРОБНО: как берут кровь из вены у грудничка: правила забора биоматериала
Недоношенным малюткам процедуру проводят на 7 сутки или в течение второй недели жизни. Если брать кровь на анализ раньше, то результаты генетического скрининга будут недостоверными, их придется перепроверить.
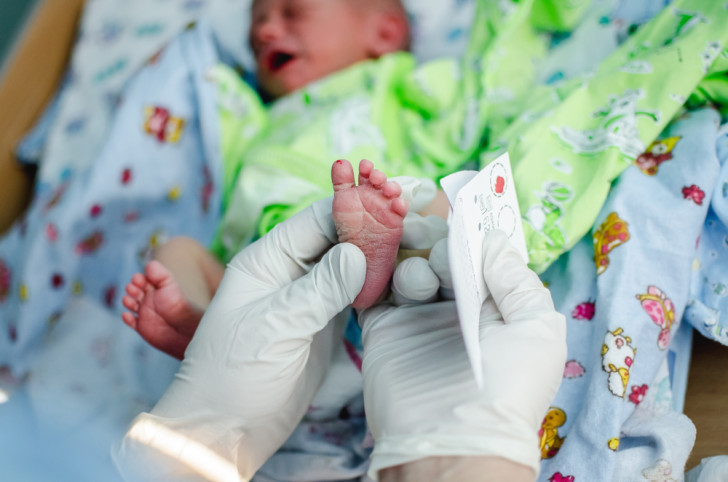
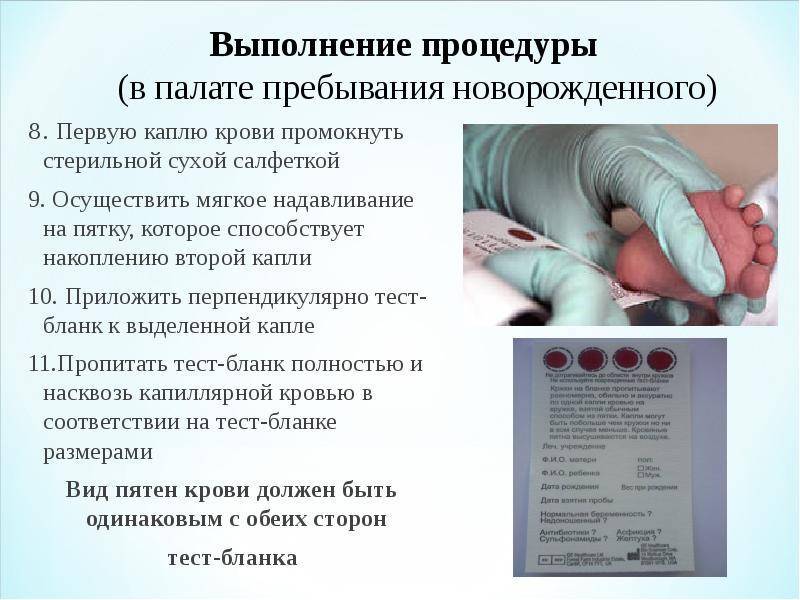
Прежде чем приступить к процедуре, медсестра обрабатывает пяточку ребенка спиртовым раствором. Затем на коже делают прокол глубиной 1-2 мм. Легкими надавливающими движениями на пятку процедурная сестра старается собрать нужное количество крови. Затем биоматериал переносится на 5 бланков, каждый из которых способен выявить конкретное заболевание.
ЧИТАЕМ ТАКЖЕ: какие прививки делают новорожденным детям в роддоме?
Как проводят анализ?
Тестовые бланки пропитаны реактивом. Попавшая на тест кровь окрашивает его в соответствующий цвет. Медсестре после процедуры необходимо указать в специальной форме данные маленького пациента: рост, вес, дату рождения и пр. Далее бланки передаются в лабораторию. На проведение масс-спектрометрии уходит не больше 10 дней, после чего родители могут узнать результаты неонатального скрининга.
Обследование на повторы в гене FMR1 (синдром хрупкой Х-хромосомы)
При низком овариальном резерве (АМГ менее 1 нг/мл) у женщин до 35 лет и преждевременной недостаточности яичников (прекращение месячных до 40 лет), женщину обычно обследуют на повторы в гене FMR1 (это синдром ломкой (хрупкой) Х-хромосомы). Назвали этот синдром так, потому что при специальном окрашивании Х-хромосома выглядит нетипично, как будто один кусок от неё отделился, хотя физически она цельная.
При выявлении повторов в данном гене рекомендовано проведение ПГТ-А для переноса эмбрионов женского пола (у мальчиков почти в 3 раза выше риск развития синдрома Мартина-Белл, проявляющийся умственной отсталостью).
Генетические анализы и предиктивная медицина
Изучение последовательности нуклеотидов человека позволяет определять склонность к патологиям в будущем. Не все хромосомные «сбои» оборачиваются серьезными заболеваниями. Большинство патологий имеют мультифакторный характер и для их развития необходимо еще и влияние внешних факторов. К таким факторам относят:
- неправильное питание;
- малоподвижный образ жизни;
- чрезмерное употребление алкоголя;
- прием лекарств;
- работу во вредных условиях.
К этим заболеваниям относят сахарный диабет, аллергические реакции, атеросклероз, тромбоэмболия, ожирение, гипертония, болезнь Крона, ожирение. ДНК-обследование проводится для установления предрасположенности к хромосомным заболеваниям. С помощью этой информации врач может скорректировать образ жизни пациента, исключить негативные факторы внешней среды. Для проведения таких тестов используют кровь из вены.
Генетические обследование для профилактики заболеваний – основа предиктивной медицины. Многофакторные заболевания развиваются по-разному у каждого человека. Прогнозирование этого механизма позволяет давать рекомендации по предотвращению осложнений патологии.
Как проводится УЗИ скрининг
Во время первого УЗИ скрининга при беременности осуществляется сканирование плода и околоплодных образований, стенок и придатков матки (маточных труб и яичников). В 1 триместре беременности УЗИ осуществляется как трансвагинальным методом, когда датчик вводится во влагалище, так и трансабдоминальным через переднюю брюшную стенку.

Исследование обычно начинается с определения копчико-теменного размера плода, который должен находиться в пределах от 45 до 84 мм. Далее измеряется размер головы, ее бипариетальный диаметр, симметричность полушарий головного мозга. Также доктор проверяет наличие и размеры носовой кости у будущего младенца, измеряет лицевой угол, осматривает глазницы, размеры верхней челюстной кости, мочевого пузыря, место нахождения желудка, сердца и других органов. Далее необходимо посмотреть длинные трубчатые кости, оценить их количество и визуально сопоставить длину правой и левой ног.
Толщина воротникового пространства — еще один важный параметр, коррелирующий с хромосомными заболеваниями. Для определения этого показателя доктор, используя масштабирование, увеличивает область шеи, измеряет наибольшую толщину скопления жидкости по задней поверхности шеи под кожей. Во время проведения измерений головка ребенка должна находиться в нейтральном положении. Если она будет слишком запрокинута назад, можно получить завышенные показатели, а если подбородок сильно прижат к груди, наоборот, заниженные. Для того чтобы получить точные результаты, доктор может предложить подождать, пока ребенок сам расположится правильно, либо поспособствовать его движению посредством легких надавливаний на брюшную полость матери.
Скрининг одного или обоих супругов на носительство наиболее распространенных моногенных заболеваний
Этот скрининг можно смело предлагать всем парам. Почему? Все мы — носители хотя бы нескольких аутосомно-рецессивных моногенных заболеваний. Как правило, мы об этом не знаем, так как второй ген из парной хромосомы от другого родителя без поломок, и болезнь себя никак не проявляет. Если же супруги носители одного и того же заболевания, то риск рождения больного ребёнка составляет 25%.
В связи с этим некоторые банки донорских клеток тестируют всех своих доноров на носительство наиболее распространенных в популяции моногенных заболеваний. Очевидно, что скрининг тоже перестраховка, и что риск рождения больного ребёнка низкий (не выше 1 на 1000). Но если вдруг в результате проведения ЭКО с применением донорских клеток или у совершенно здоровой пары родится ребёнок с неизлечимым генетическим заболеванием с тяжелыми проявлениями, то последствия будут плачевны.
Если вы еще сомневаетесь, стоит ли вам проходить это тестирование, исключите хотя бы носительство СМА, спинальной мышечной атрофии! В основную панель включены также нейросенсорная тугоухость, муковисцидоз, фенилкетонурия, адреногенитальный синдром.
Биологический материал и правила взятия анализа
В качестве биологического материала для проведения генисследований подходят клетки (с ядром) любых тканей организма человека. В лабораторной генетике используют венозную кровь, волосы, эпителий из ротовой полости, слюну, ногти, сперму. Специфическая подготовка необходима при заборе венозной крови:
- соблюдение диеты за 2-3 дня, забор выполняют натощак;
- отказ от спиртных напитков, курения, психотропных препаратов, лекарств за 3 суток;
- снижение физических нагрузок, сохранение эмоционального равновесия;
- соблюдение питьевого режима – 2 литра чистой воды в сутки.
Взятие биоматериала проводят натощак. Другие типы биологического материала не требуют подготовки к забору. Врачи не рекомендуют сдавать генетический материал после переливания крови – нужно подождать минимум 2 месяца.
Расшифровка результатов
После проведенных измерений врач сравнивает полученные результаты УЗИ с нормативной таблицей. Для эмбриона на 11-14 неделе установлены следующие нормы параметров:
КТР — копчико-теменной размер — расстояние от темени до копчика должно находиться в пределах 43-84 мм. Если параметры больше установленных, можно сказать, что малыш будет крупным, а если меньше — возможно, имеет место отставание в развитии.
БПР — бипариетальный размер — 17-24 мм. Говорит о симметричности развития костей черепа и головного мозга.
ТВП — толщина воротникового пространства — от 1.6 мм до 1.7 мм. Один из самых важных параметров, говорит о наличии хромосомных нарушений у плода.
ЧСС — частота сердечных сокращений — 140-160 уд/мин. Также оцениваются желудочки, предсердия и клапаны сердца.
Кость носа — 2 мм — 4.2 мм.
Биохимический анализ крови позволяет определить концентрацию специфических белков, которые вырабатываются плацентой — b-ХГЧ и PAPP-A. Для каждого срока беременности существуют определенные нормы. Так для срока 12 недель допустимые значения b- ХГЧ составляют 13,4 — 128,5 нг/мл, а PAPP-A — 0,79 — 4,76 мЕд/л.
Список литературы
1. Guthrie R, Susi A. A simple phenylalanine method for detecting phenylketonuria in large populations of newborn infants. Pediatrics. 1963;32:338-343.
2. Dussault JH, Coulombe P, Laberge C, et al. Preliminary report on a mass screening program for neonatal hypothyroidism. J Pediatr. 1975;86(5):670-674. doi: 10.1016/s0022-3476(75)80349-0
3. Fisher DA, Burrow GN, Dussault JH, et al. Recommendations for screening programs for congenital hypothyroidism. Am J Med. 1976;61(6):932-934. doi: 10.1016/0002-9343(76)90417-4
4. Newborn committee european thyroid association. Neonatal screening for congenital hypothyroidism in Europe. Eur J Endocrinol. 1979;92(1 Suppl):NP-S29. doi: 10.1530/acta.0.090S0NP
5. Delange F, Beckers C, Hofer R, et al. Progress report on neonatal screening for congenital hypothyroidism in Europe. In: Burrow GN, Dussault JH, editors. Neonatal thyroid screening. New York: Raven Press; 1980;107-131.
6. Fisher DA. Second international conference on neonatal thyroid screening: progress report. J Pediatr. 1983;102(5):653-654. doi: 10.1016/s0022-3476(83)80228-5
7. Delange F. Neonatal screening for congenital hypothyroidism results and perspectives. Horm Res. 1997;48(2):51-61. doi: 10.1159/000185485
8. Скрининг программа ранней диагностики и лечения врожденного гипотиреоза у детей. Методические рекомендации. / Под ред. Дедова И.И., Петерковой В.А., Безлепкиной О.Б. — М. 1996. .
9. Врожденный гипотиреоз у детей. Национальный скрининг, диагностика и лечение. Методические рекомендации. / Под ред. Дедова И.И., Петерковой В.А., Безлепкиной О.Б. — М. 2006. .
10. Федеральные клинические рекомендации (протоколы) по ведению детей с эндокринными заболеваниями. / Под ред. Дедова И.И., Петерковой В.А. — М.: Практика; 2014. .
11. Ходунова A.A., Байков А.Д., Безлепкина О.Б., Петеркова В.А. Скрининг врожденного гипотиреоза в Российской Федерации. / Всероссийская научно-практическая конференция «Скрининг врожденного гипотиреоза в РФ. Опыт, проблемы, пути оптимизации». М. 2005. .
12. Вадина Т.А. Врожденный гипотиреоз: эпидемиология, структура и социальная адаптация: Дис. … канд. мед. наук. — М. 2011. .
13. Климентьева М.М. Эффективность ранней диагностики и реабилитации детей с врожденным гипотиреозом: Дис. … канд. мед. наук. — Пермь. 2006. Perm’. 2006. (In Russ.)].
14. Матулевич С.А. Массовый скрининг новорожденных на наследственные болезни обмена как часть системы медико-генетической помощи населению: Дис. … д-ра мед. наук. — M. 2009. Moscow. 2009. (In Russ.)].
15. Leger J, Olivieri A, Donaldson M, et al. European Society for Paediatric Endocrinology consensus guidelines on screening, diagnosis, and management of congenital hypothyroidism. J Clin Endocrinol Metab. 2014;99(2):363-384. doi: 10.1210/jc.2013-1891
16. Ратникова Т.А. Анализ панельных данных в пакете «STATA». — М. 2004. .
Понятие скрининга. Выявление скрытых заболеваний
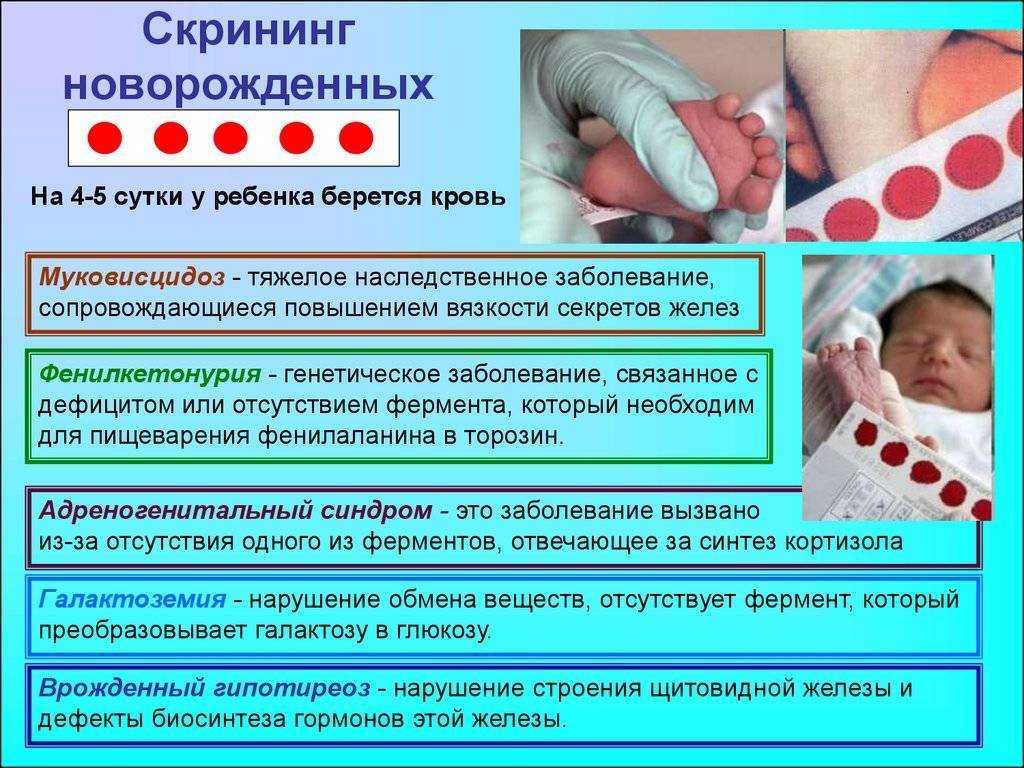
Скрининг или «пяточный тест» — это анализ крови из пятки новорожденного. Его делают в обязательном порядке во многих странах. И в его проведении имеется серьезный смысл. Он определяет наличие наследственных заболеваний.
Процедура проведения скрининга утверждена на государственном уровне, так как является наиболее эффективным методом диагностирования отклонений у детей, в том числе новорожденных. Он помогает выявлять недуги, которые были скрыты во время беременности по различным причинам. Чем раньше будет обнаружена болезнь, тем успешнее будет лечение. Ну, а если скрининг ничего не показал, то мама может даже и не знать о том, что ее малыш сдавал анализ.
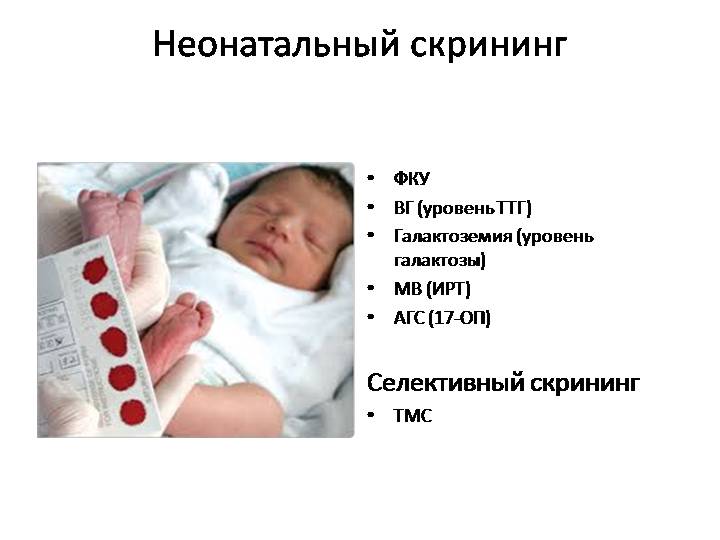
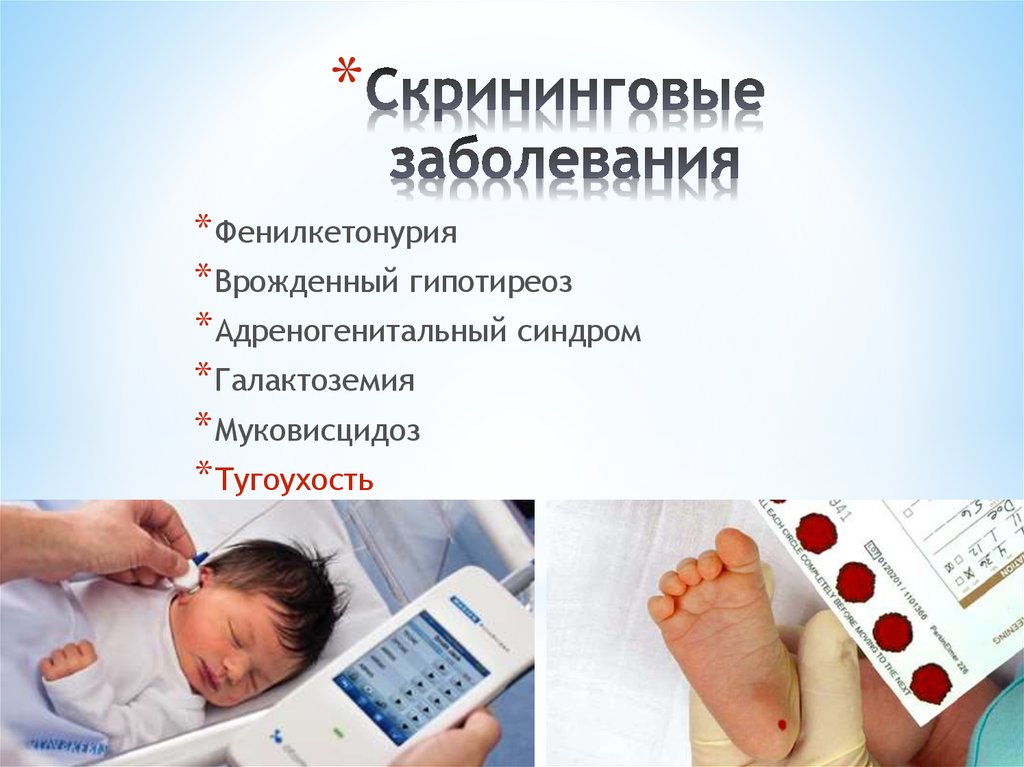
Благодаря проведению такого анализа, как пяточный тест, можно выявить следующие заболевания и отклонения у новорожденных.
- фенилкетонурия;
- муковисцидоз;
- галактоземия;
- адреногенитальный синдром;
- врожденных гипотиреоз.
Никакое другое обследование не способно выявить эти нарушения у ребенка на ранней стадии, поэтому проведение скрининга новорожденных проводится во всех родильных домах на 3-5 сутки после появления крохи на свет.
Генетический скрининг в роддоме у новорожденного
Основное предназначение скрининга новорожденных – тест на наследственные заболевания. Такой анализ крови дает возможность проверить наличие пяти генетических болезней:
- фенилкетонурии;
- муковисцидоза;
- галактоземии;
- адреногенитального синдрома;
- врождённого гипотиреоза.
Каждая из этих болезней опасна как для физического, так и психического здоровья ребенка. При получении положительного результата, родители новорожденного приглашаются на беседу к педиатру. Обязательно назначается повторный анализ, а в случае подтверждения диагноза проводится консультация с узкими специалистами и выбор соответствующего лечения.
Хочу отметить, что даже при установлении наличия заболевания не стоит паниковать. Ведь самое главное, что при ранней диагностике эти болезни поддаются лечению! Большое счастье для родителей, если благодаря генетическому скринингу новорожденных, удастся спасти своего малыша от развития тяжелой патологии.
Как проводится анализ
Для исследования берется кровь, из которой извлекаются кровяные клетки – лимфоциты. Затем из них отбираются те, которые находятся в состоянии деления (митоза). После этого в течение трех суток на образец воздействуют специальным раствором, усиливающим деление клеток, и наблюдают за этим процессом.
В определенный момент образцы изымают и окрашивают, чтобы хорошо рассмотреть хромосомный набор. Каждый участок хромосом обследуется и изучается на предмет возможных «поломок». Существует несколько вариантов таких сбоев:
- Дисомия – удвоение хромосомы – и трисомия – утроение.
- Моносомия – утрата одной половинки из сестринской пары.
- Делеция – отсутствие части хромосомы, иногда достаточно большой ее части.
- Дупликация – удвоение какого-то фрагмента.
- Инверсия – поворот части хромосомы на 180 градусов.
- Транслокация – аномалия, при которой участки хромосомы меняются местами.
Такие мутации у их обладателей имеют разные внешние проявления – от незаметных до вызывающих тяжелые болезни, сопровождающиеся умственной отсталостью и нарушением физического развития.
Как подготовиться к обследованию
Для того чтобы все диагностические процедуры прошли максимально комфортно для беременной женщины, необходима предварительная подготовка. Достаточно соблюсти несколько простых рекомендаций:
Сдавать кровь из вены необходимо исключительно натощак.
За несколько дней до взятия анализа крови необходимо придерживаться специальной диеты. Рекомендуется убрать из рациона или сократить употребление копченых, соленых, пряных продуктов, консервов, грибов, сладостей, кофе и чая, специй, газированных напитков.
Накануне следует воздержаться от интенсивных физических нагрузок.
Какие врожденные заболевания можно выявить?
В России с помощью экспресс-анализа у новорожденных детей могут выявить гипотиреоз, муковисцидоз, галактоземию, адреногенитальный синдром и другие заболевания (см. также: врожденный гипотиреоз у новорожденных детей). Как только дополнительные исследования, проведенные на основании положительного результата скрининга, позволят установить точный диагноз, назначается соответствующее лечение.

Фенилкетонурия
Фенилкетонурия относится к достаточно тяжелым и в то же время редко встречающимся заболеваниям. В организме ребенка, страдающего врожденным недугом, нарушается выработка фермента, ответственного за разрушение фенилаланина. Вредные продукты распада начинают накапливаться в крови. Поражаются ЦНС и головной мозг. Нередко у таких деток возникают судороги.
По статистике, фенилкетонурией страдает 1 человек из 15000. Чтобы снизить риски развития осложнений, человеку предстоит в течение всей жизни придерживаться особой диеты, исключающей продукты, содержащие финилаланин.
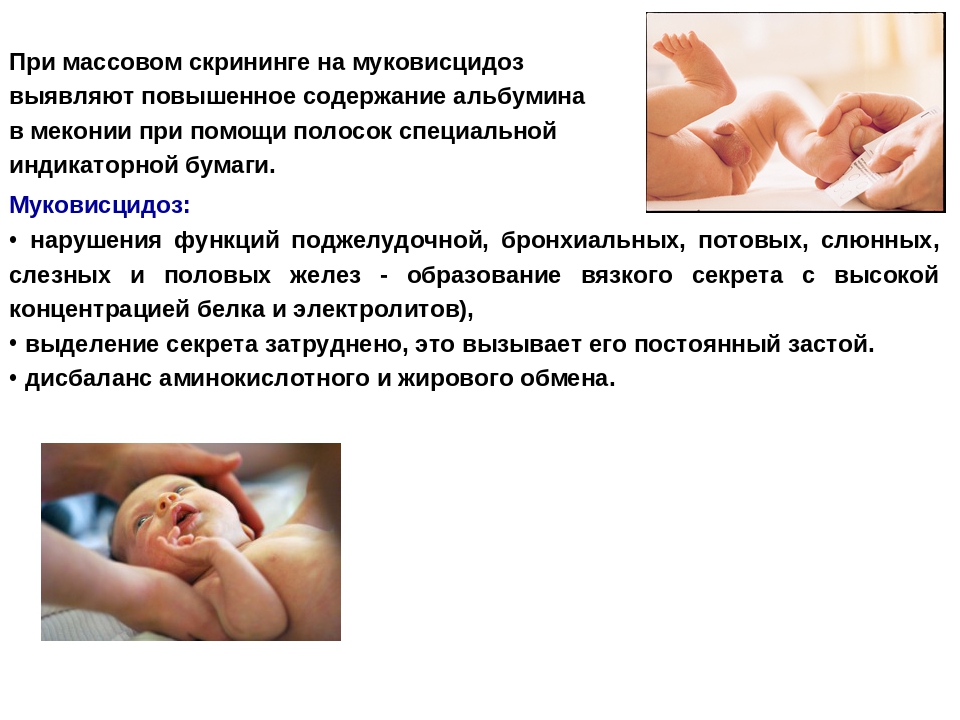
Муковисцидоз
Муковисцидоз с помощью неонатального скрининга удается диагностировать у одного ребенка из 2000–3000 появившихся на свет. При таком заболевании у человека в легких и ЖКТ вырабатывается секрет слишком густой консистенции.
ЧИТАЕМ ТАКЖЕ: муковисцидоз у детей: что это такое и как он лечится?
Врожденный недуг приводит к закупорке протоков, работа всех выделяющих секрет органов нарушается. Больше всего страдают печень, поджелудочная железа и легкие. Родители, зная о проблеме, могут вовремя начать лечение. Если ребенок с рождения будет получать соответствующую терапию, тогда у него есть все шансы на счастливое будущее.

Галактоземия
Симптомы галактоземии проявляются у ребенка не сразу, долгое время состояние здоровья малыша не вызывает никаких подозрений у родителей. Однако нехватка фермента, отвечающего за расщепление галатозы, приводит к появлению белка в моче и отекам. У ребенка пропадает аппетит, часто возникает рвота.
ЧИТАЕМ ТАКЖЕ: симптомы и фото галактоземии у новорожденных
Данное наследственное заболевание встречается редко. Проводимые в роддомах генетические тесты выявляют 1 больного галактоземией ребенка из 13000 родившихся. Если не приступить к лечению, из-за галактоземии начнет страдать печень и испортится зрение. Больные дети часто отстают в развитии. Лечение включает в себя отказ от пищи, содержащей лактозу.
Гипотиреоз
Согласно статистике, из 5000 обследованных новорожденных, лишь у 1 ребенка диагностируют гипотериоз. Щитовидная железа выделяет недостаточное количество гормонов, из-за этого страдают все жизненно важные органы. Ребенок начинает отставать в развитии, его интеллектуальные способности снижаются.
ЧИТАЕМ ТАКЖЕ: что означают оценки состояния новорожденного по шкале Апгар?
Неонатальный скрининг позволяет обнаружить превышение ТТГ в крови. Вовремя начатое лечение помогает детям естественно развиваться. Умственная отсталость у них не прогрессирует.
Адреногенитальный синдром
Группа различных генетических заболеваний, связанных с нарушением выработки кортизола, объединена в один синдром – адреногенитальный. У больного ребенка из-за патологии надпочечников замедляется половое развитие, страдают почки и сердечно-сосудистая система. Нередки случаи летального исхода.
Лишь у одного ребенка из 15000 диагностируется это тяжелое заболевание. Человеку с адреногенитальным синдромом приходится всю жизнь принимать гормональные препараты.
Другие заболевания, на которые проводится анализ
Около 500 различных болезней приводят к нарушению обмена веществ в организме. В развитых странах, проводя скрининг новорожденных в роддоме, специалисты могут диагностировать разное количество наследственных заболеваний. В Германии кровь новорожденных тестируют на 14 тест-бланках. В США у детей могут выявить одно из 40 исследуемых недугов.
В России выделяют 5 самых тяжелых наследственных болезней. Их-то и пытаются обнаружить при помощи генетического исследования. Когда малыш рождается раньше срока или входит в группу риска, тогда проводят диагностику по 16 заболеваниям.
Какие анализы берут у ребенка в роддоме?
Первые дни жизни малыша изобилуют всяческими исследованиями, осмотрами и процедурами. Перечислю, какие анализы берут у новорожденных в роддоме. Это может быть:
- Анализ крови;
- Анализ мочи;
- Анализ кала.
Также делают:
- обследование физического состояния по шкале Апгар;
- проверку слуха (читайте в статье о том, когда новорожденный начинает слышать>>>);
- ультразвуковое исследование;
- кроме этого обязательно проводится закапывание глаз Альбуцидом (вам может быть интересно узнать о том, когда новорожденный начинает видеть>>>)?;
- этим же веществом обрабатывают половые органы у девочек (читайте актуальную статью: Как подмывать новорожденную девочку и мальчика?>>>).
За время нахождения в роддоме новорожденному ставят первые прививки. Обычно их две:
- БЦЖ (противотуберкулезная);
- от гепатита В.
Врач может сделать и персональные назначения:
- инъекция витамина К;
- питание с глюкозой.
Обычно, любая процедура скрининга новорожденных в роддоме сопровождается разъяснениями доктора: как и для чего она будет проводиться. Но в любом случае нужно понимать, что в медицинском учреждении никто без необходимости не станет проводить ненужные манипуляции. Каждая из них важна для укрепления здоровья вашего малыша.
Что такое скрининг-тест детей и что он включает?
Мамы малышей часто переживают по поводу странной, на их взгляд, процедуры – зачем брать кровь из пятки? Скрининг новорожденных проводится с целью выявления врожденных заболеваний, которые не всегда проявляются сразу после рождения, но поддаются лечению на самых ранних стадиях. Несколько капель биоматериала помогают специалистам выявить предрасположенность младенца к:
- гипотиреозу;
- фенилкетонурии;
- муковисцидозу;
- галактоземии и другим заболеваниям.
В неонатальный скрининг новорожденных включены сразу два исследования. Первое позволяет определить количество ТТГ (специфического тиреотропного гормона) в крови. Если это значение выше нормы, вероятно, ребенок унаследовал гипотиреоз.
Второе исследование направлено на поиски фенилаланина. Присутствие его в большом количестве – это один из признаков фенилкетонурии.
Анализ крови в роддоме – зачем и как берут?
Главное диагностическое исследование проводится на основе анализа крови. Это может быть:
- Общий клинический анализ;
- Установление группы крови и резус – фактора;
- Поиск фенилаланина и специфического тиреотропного гормона;
- Определение уровня билирубина.
Чтобы сделать анализ крови новорожденного в роддоме, используют пуповинную кровь или производят забор из пятки младенца. Такой способ является наиболее простым (пальчики еще очень маленькие, вены тоненькие) и практически не доставляет беспокойства ребенку. При наличии особых показателей (например, при желтушке) делается анализ венозной крови.
Скрининг новорожденных проводится на 4 день после рождения. Если младенец родился недоношенным или есть какие-то отклонения в состоянии его здоровья, то эту процедуру переносят на 7-й день.
Для проведения пяточной пробы капельки крови наносятся на бумажный фильтровальный бланк, на котором размещено 5 ячеек. Обычно это делает медсестра в роддоме. Но если вас выписали раньше указано срока, то такой анализ можно сдать в своей поликлинике.
Исследование крови проводится в специальной скрининг-лаборатории. Этот процесс может длиться 3 – 4 недели. Родителям и участковому педиатру сообщается только о положительном результате проб. Если с новорожденным все в порядке, то никакой информации из лаборатории не поступает, а в карточке малыша делается запись, что все необходимые анализы были сданы.
О том, что происходит с малышом в этот период, узнайте из статьи: Что должен уметь ребенок в 1 месяц>>>?
Планирование семьи и пренатальная диагностика
В рамках планирования беременности необходимо провести комплексное ДНК-исследование. Результаты позволяют оценить риск развития разных хромосомных патологий у ребенка. Также можно установить совместимость матери и отца (несовместимость может быть причиной бесплодия пары). Генетические анализы – обязательная мера при подготовке к ЭКО. Полученная информация используется для коррекции схемы процедуры, позволяет избежать неудачных попыток оплодотворения.
Во время беременности женщина несколько раз проходит генетический скрининг плода. Результаты исследований позволяют на ранних сроках беременности выявить пороки развития малыша, предрасположенность к ним. В рамках скрининга оценивают уровень:
- альфа-фетопротеина (AFP или АФП);
- хорионического гонадотропина (ХГЧ);
- неконъюгированного эстриола (мЕ3).
Важна оценка показателей в динамике: уровень этих веществ меняется по мере увеличения срока беременности. Тревожные результаты – повод для генетического анализа. Сегодня для выявления многих пороков развития используют материнскую кровь. Это позволяет еще до рождения малыша определить:
- синдром Дауна;
- синдром Эдвардса,
- патологии развития спинного мозга;
- нарушения закладки опорно-двигательного аппарата.
В первые 10 дней жизни новорожденного проводится неонатальный генетический скрининг. В поле зрения врачей самые тяжелые генетические патологии:
- гипотиреоз (патология щитовидки);
- адреногенитальный синдром (патология надпочечников);
- галактоземия (дефицит ферментов, необходимых для расщепления галактозы);
- фенилкетонурия (ферментный дефицит);
- муковисцидоз (патологическая консистенция секрета ЖКТ).
Своевременное выявление этих заболеваний позволяет вовремя оказать медицинскую поддержку ребенку, избежать тяжелых последствий.
Можно ли отказаться от анализов?
Если после прочтения статьи у вас останутся сомнения в необходимости скрининга, то вы можете отказаться от проведения всех или каких-либо конкретных анализов. В обязанности медперсонала входит предоставление информации о предстоящем обследовании. После этого родители могут написать заявление – отказ. Никаких неприятностей это не повлечет.
Однако, хочу отметить, что все процедуры и манипуляции, проводимые в роддоме, рекомендованы Министерством здравоохранения после тщательных исследований их воздействия на организм новорожденного и разработки методики их проведения.
Поэтому родителям, которые имеют намного меньше информации и опыта в подобных вопросах, я бы рекомендовала больше доверять врачам и меньше поддаваться общей тенденции типа «я лучше знаю, что нужно моему ребенку».
Отказавшись от генетического анализа новорожденного в роддоме, всю ответственность за его здоровье вы берете на себя
Перед принятием такого важного решения советую вам тщательно обдумать все доводы и оценить потенциальную пользу и вред, которые такой отказ может повлечь
- Прибавка в весе у новорожденных по месяцам
- Когда у новорожденного меняется цвет глаз?
- Гемангиома у новорожденных
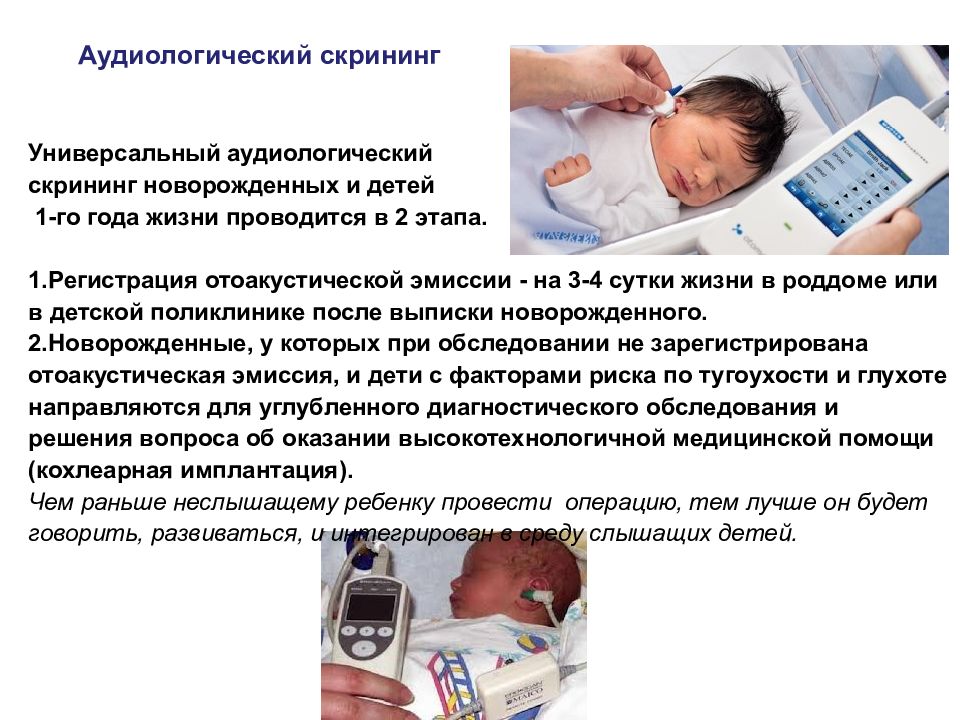
Аудиологический скрининг
Еще одним важным дополнительным исследованием является аудиологический скрининг. Он проводится на 4-й день жизни новорожденного для определения проблем со слухом.
- В ходе данного обследования используется специальная аппаратура, с помощью которой в слуховой проход новорожденного направляют звуковые волны и фиксируют степень их отражения;
- Ребенок, в процессе таких манипуляций, не испытывает никакого дискомфорта. При их проведении нужно следить, чтобы в помещении была тишина, а малыш лежал неподвижно и не издавал никаких звуков;
- Важным результатом данного скрининга является диагностирование тугоухости, от которой можно успешно избавиться. В некоторых случаях возможна эффективна коррекция других проблем со слухом (частичная потеря, глухота).
Какие тесты можно пройти до беременности, чтобы узнать о генетических отклонениях, способных в будущем повлиять на здоровье потомства?
При планировании беременности можно пройти скрининг-тесты, чтобы определить, является ли человек носителем определенных генетических заболеваний или нет. Обследование до беременности может помочь оценить все риски и принять решение.
Женщинам рекомендуются следующие виды обследования:
- На муковисцидоз (кистозный фиброз). Это состояние, которое влияет на работу дыхательной системы и органов пищеварения.
- На спинальную мышечную атрофию. Заболевание, которое поражает нервные клетки спинного мозга. Это ослабляет мышцы и влияет на способность человека передвигаться, дышать, глотать, держать голову, контролировать шею.
- На талассемию. Заболевание, которое влияет на работу органов кроветворения, замедляя выработку здоровых эритроцитов и гемоглобина.
- На гемоглобинопатию.
Консультант-генетик может порекомендовать пройти обследование на основе семейной истории здоровья:
- Синдром ломкой Х-хромосомы. Такое состояние возникает, когда организм не может вырабатывать достаточное количество белка, необходимого для роста и развития мозга.
- Болезнь Тея-Сакса. Это состояние, которое приводит к гибели нервных клеток мозга и позвоночника. Часто встречается у этнической группы евреев-ашкенази.
При экстракорпоральным оплодотворении супружеской паре может быть предложено предимплантационное тестирование, в ходе которого проверяются клетки эмбриона на предмет изменения генов, прежде чем он будет помещен в матку.
В этом случае повышается шанс родить здорового ребенка, у которого не будет нарушений на генном уровне.
Таланты и склонности
Генетические тесты на определение талантов, склонностей проводятся в детском возрасте. Родители используют эту информацию для выбора «будущего» своего ребенка. Также генную информацию используют крупные сетевые компании для подбора сотрудников, проведения кадровых реформ. Хромосомный набор говорит о предрасположенности к определенному свойству.
Насколько он реализуется, зависит:
- от социальной обстановки;
- воспитания;
- условий жизни;
- характера человека.
Современные генные исследования позволяют выявить предрасположенность к:
- художественному искусству;
- рисованию;
- абсолютному слуху;
- атлетическим способностям;
- высокому IQ.
Больше всего генные тесты продвинулись в спортивном направлении. Обнаружен ген физической выносливости – АСЕ. Вторая вариация этого гена присуща большинству выдающихся спортсменов.
Ген KIBRA ассоциируется с качеством памяти, скоростью восприятия информации у здорового человека.
Генетические анализы на мутации муковисцидоза (CFTR) и мутации AZF
При тяжёлых формах мужского бесплодия (азооспермии или значительной олигозооспермии, менее 5 млн сперматозоидов в 1 мл спермы неоднократно) врачи-андрологи обычно назначают дополнительные генетические анализы на мутации муковисцидоза (CFTR) и мутации AZF.
При выявлении носительства муковисцидоза рекомендовано обследовать и партнершу на это же заболевание (помним, что при наличии у партнеров одинаковой мутации, вероятность рождения больного ребенка у пары — 25%).
При выявлении мутации AZF рекомендовано ЭКО с ПГТ-А и перенос эмбрионов женского пола, так как мальчик унаследует такую же мутацию (Y хромосома неизбежно достанется ему от больного отца), и ребенок тоже будет бесплодным.
Можно ли отказаться от анализа?
Когда ребенок рождается недоношенным или входит в группу риска, то кровь из пяточки берется в обязательном порядке. Однако у матери есть право отказаться от процедуры.
ЧИТАЕМ ТАКЖЕ: как определить группу крови у ребенка по родителям: таблица
Для этого она должна подписать официальный документ об отказе от скрининга новорожденного. Подписанный документ вклеивается в карту малыша. Если родители отказались от процедуры, но не заверили свой отказ документально, тогда медработники будут неоднократно посещать семью с той целью, чтобы еще раз убедить их провести диагностику младенцу.
Заключение
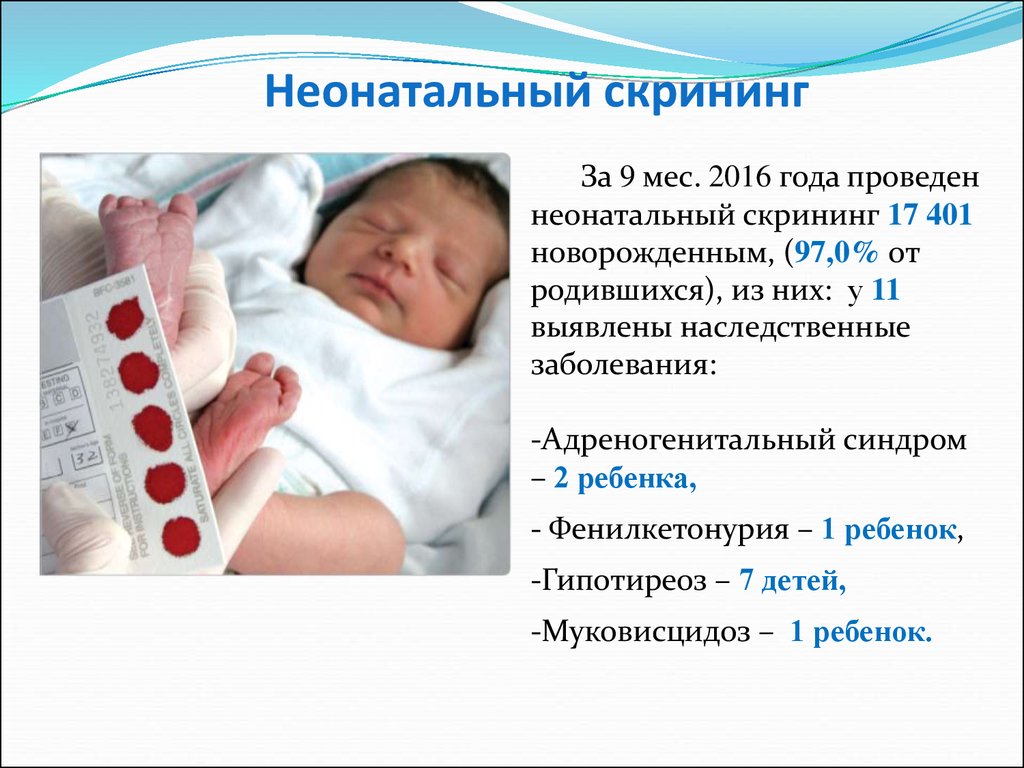
За 1997—2015 гг. (исключая 2005 г.) в Российской Федерации в результате неонатального скрининга выявлено 6867 детей с ВГ; заболеваемость составила 1 на 3617 новорожденных (от 1 на 2379 до 1 на 4752 в различных ФО). Охват неонатальным скринингом на ВГ варьирует по годам и территориям: от 67,9% (в 1997 г.) до 99,8% (в 2012 г.) и от 81,7% (в СКФО) до 99,9% (в ЦФО). Заболеваемость ВГ различается по территориям: чаще всего, по данным скрининга, ВГ диагностируется в Уральском ФО, реже всего — в Северо-Кавказском ФО. При увеличении доли охвата новорожденных скринингом свыше 70% каждый следующий процент охвата позволяет выявить 6—7 новых случаев заболевания. Проведенный анализ свидетельствует о необходимости дальнейшего изучения особенностей заболеваемости ВГ в различных регионах Российской Федерации и совершенствовании организации неонатального скрининга на ВГ.