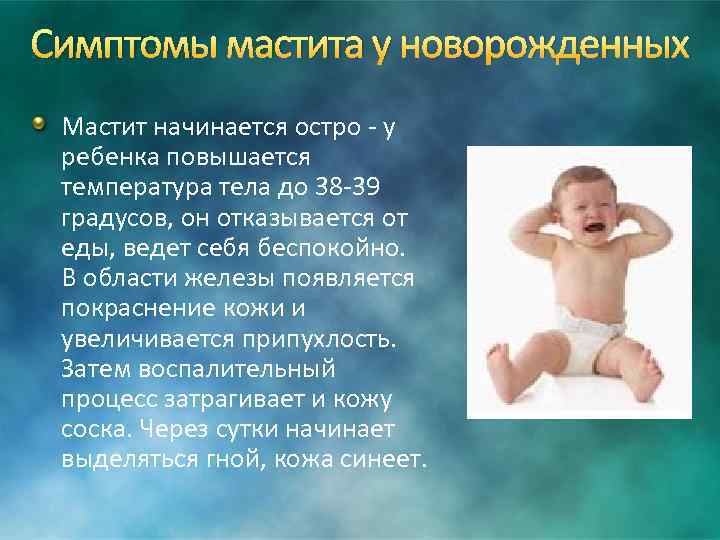
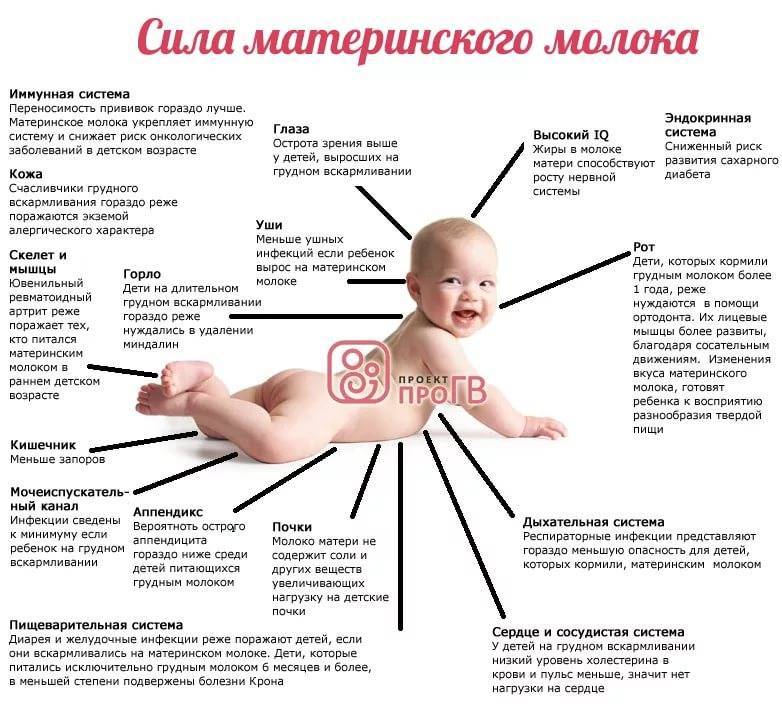
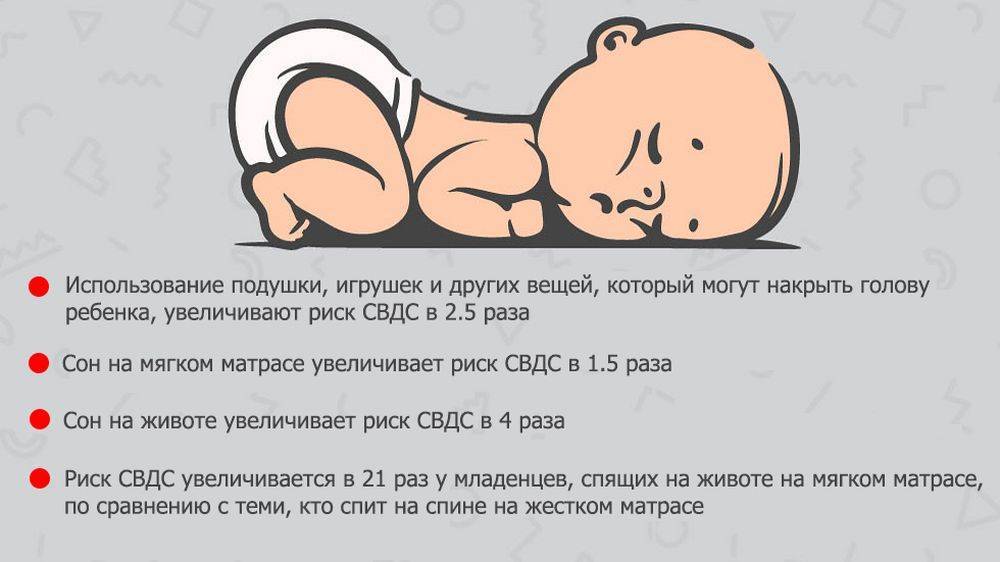
Особенности дыхания у грудных детей
Следует сразу отметить, что затрудненное дыхание при кормлении не всегда является показателем имеющейся патологии сердца. Такой симптом характер для респираторных заболеваний, трудности с дыханием могут быть связаны с особенностями строения носовой перегородки. Такая проблема часто наблюдается в первые недели по причине неразработанной груди у мамы. Ребенку приходится прилагать максимум усилий, чтобы получить положенную порцию питания. Поэтому он быстро устает, а его дыхание сбивается с нормального ритма.
Дыхание детей первых месяцев жизни имеет свои особенности. Грудные дети нуждаются в двойном объеме кислорода, но их дыхательная система еще не сформирована окончательно. Определенные трудности на дыхательную функцию накладывают узкие носовые ходы и слабость грудных мышц. Поэтому дыхание у деток до года неравномерное. Ребенок часто делает быстрые вдохи, поэтому его дыхание поверхностное и прерывистое.
Норма дыхательных движений у малышей первого месяца жизни составляет 40-60, с конца четвертой недели и до 3 месяцев — до 45, в период 4-6 месяцев – 35-40. К году малыш уже совершает в минуту примерно 30-35 вдохов, что считается нормой.
Определить частоту дыхания мама может самостоятельно. Для этого надо положить кроху на спину, и с помощью секундомера сосчитать число вдохов. Поскольку груднички “дышат” животиками, такой подсчет сделать несложно. Главное условия для выполнения этой процедуры — ребенок должен быть спокоен.
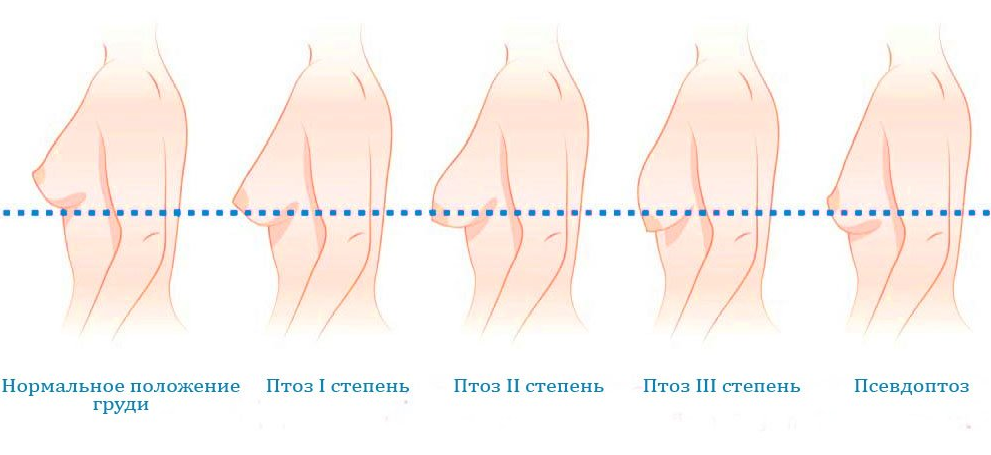
Стадии птоза груди
Медиками выделяются следующие степени птоза молочной железы у представительниц женского пола:
- 1 степень. Данная стадия является начальной и характеризуются опущением соска до линии, которую визуально можно провести под складкой груди.
- 2 степень. На этом этапе ареола активно стремиться вниз и продолжает опущение ниже подгрудной складки, но еще не достигает нижней крайней линии молочной железы.
- 3 степень. На данном этапе птоз становится наиболее выраженным, так как формы опускаются ниже крайней линии.
Нормальной считается такая форма бюста, при которой соски не достают до визуальной подгрудной складки, они приподняты вверх и находятся в «стоячем положении» по отношению к центру. Считается нормой расположение пигментированной зоны вокруг соска выше приблизительно 5 см от подгрудной линии.
В медицинской практике известны также случаи ложный птоз. Он проявляется в случае, когда ареола находится выше линии под грудью, но молочная железа имеет маленький объем и характеризуется опущением.
Встречается и железистый птоз – процесс, отличающийся от мастоптоза адекватным расположением соска и объемом желез и характеризующийся опущением нижнего отдела форм.
Категории
- Анализы и диагностика(0)
- Беременность и роды(86)
- Бесплодие(3)
- Болезни сосудов(1)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(1)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(1)
- Диетология и грудное вскармливание(49)
- Иммунология(3)
- Инфекционные болезни(0)
- Кардиология(3)
- Кожные болезни(5)
- Косметология(1)
- Красота и здоровье(0)
- Маммология(12)
- Маммология для Пап(1)
- Наркология(4)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(1)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(4)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(1)
- Эндокринология(0)
Особенности диагностики грудничков
Малыши до года не могут описать симптомы, которые мешают им нормально развиваться. Поэтому вся надежда на объективное обследование. При первичном осмотре младенца детский кардиолог:
- оценивает общее состояние;
- отмечает цвет кожных покровов;
- прослушивает сердце малыша;
- проводит пульсометрию и измерение уровня сатурации.
Особое внимание врач уделяет сбору анамнеза, поскольку такие сведения могут указать на причину проблемы. Например, спровоцировать развитие врожденных пороков сердца может инфекция, перенесенная женщиной во времени беременности матери
Важным фактором считается наследственность, особенно, если в семье среди близких родственников были случаи преждевременной смерти (до 50 лет). После сбора данных детский кардиолог обязательно назначит следующие виды диагностических процедур:
- ЭКГ с суточным мониторингом;
- УЗИ сердца;
- Рентгенологическое исследование органов грудной клетки;
- Лабораторные тесты.
Инструментальные методы обследования с применением современных приборов, позволят уточнить параметры сердца малыша и особенности его анатомического строения. Ультразвуковая диагностика помогает вывить дефекты сердечных камер и магистральных сосудов. Имея на руках данные всех исследований, детский кардиолог составит индивидуальную программу лечения, либо назначит дополнительные процедуры. При тяжелых сердечных патологиях и нарушениях ритма может решаться вопрос о хирургическом пути устранения проблемы.
Как отучить ребенка от грудного вскармливания ночью
Нужно убедиться, что грудничок готов к такому повороту событий. Определяют это по увеличению интервалов между дневной едой, увеличению порций прикорма, хорошему набору веса. Также показательно пробуждение ночью в одно и то же время. Это свидетельствует не о голоде, а о привычке.
Отучение от ночных кормлений должно происходить максимально плавно и постепенно, иначе у малыша будет сильный стресс. Выберите несколько рекомендаций и постепенно внедряйте их. Если малыш готов к переменам, ночные кормления скоро перестанут нарушать мамин сон.
Увеличить объем дневных кормлений
Чтобы ребенку не хотелось есть ночью, он должен получить весь суточный объем калорий днем. Поэтому нужно максимально разнообразить его меню и наполнить его всеми необходимыми калориями и питательными веществами.
Грудное молоко легче усваивается крохой, тогда как искусственная смесь переваривается дольше, обеспечивая чувство сытости на более длительный отрезок времени. Поэтому следует учитывать особенности отучения детей на ГВ и давать перед сном не грудь, а смесь, кашку, творог или молоко с печеньем.
Заменить кормление водой
Чтобы убрать связь с грудью по ночам, можно постепенно заменять кормления поильником с водой или компотом, хотя увлекаться ими тоже не стоит. Поить ребенка нужно только он действительно хочет пить, а не ищет успокоения и привычной обстановки. В противном случае он может выпить до нескольких литров жидкости, которые, по факту, совершенно ему не нужны и могут негативно сказаться на работе почек.
Малышам-искусственникам, чтобы снизить стресс от «лишения» ночных перекусов, рекомендуют постепенно все больше разбавлять смесь водой. Через несколько недель в бутылочке останется только вода и кроха сам откажется от такого угощения.
Договориться
Малыши в 1,5-2 года уже вполне способны понимать обращенную к ним речь, поэтому можно пробовать договариваться с ними или объяснять, что ночь — это время для сна, а кушать нужно днем. Делать это можно по-разному, например, в игровой или «сказочной» форме — отправляя вечером всех «спать», и игрушки, и книжки со сказками, и бутылочку со смесью.
Подключить папу
Оказываясь ночью на руках у мамы, ребенок ощущает запах молока и каждый раз стремится к груди. Если же подключить к ночным успокаиваниям папу, «раздражающего» запаха не будет, как и соблазна лишний раз перекусить.
Также можно передать в папину ответственность и вечерние укладывания ребенка. Сначала мама может оставаться рядом, постепенно уходя из поля зрения крохи
При этом важно уделять малышу достаточно внимания днем, чтобы по ночам он не пытался компенсировать недостаток общения с мамой
Другие способы
При совместном сне с ребенком, маме следует позаботиться о создании «барьера» между ним и грудью с молоком — носить пижаму или постепенно отодвигаться от малыша. Для этого подойдут специальные кроватки, которые приставляются к родительской. Детей старше 1-1,5 лет можно отселить не только в собственную кровать, но и в отдельную комнату.
Если малыш проснулся ночью, не обязательно сразу предлагать ему грудь или воду. Можно попытаться усыпить его колыбельной, покачиваниями кроватки или поглаживаниями. Вполне возможно, что этого будет достаточно, чтобы кроха снова крепко уснул, особенно, если причиной пробуждения был не голод.
И конечно, обязательно нужно общаться с ребенком днем. Очень часто занятые домашними делами и хлопотами мамы берут малыша на руки только если он плачет или пришло время кормления. В таком случае ребенок, конечно, будет пытаться компенсировать недостаток тактильного и эмоционального контакта ночью. Чтобы этого избежать, нужно обеспечить ему достаточно ласки и внимания днем.
https://www.youtube.com/watch?v=NIA321pLBOY
Поведение ребенка
Механизм срыгивания таков, что вместе со съеденной пищей в пищевод попадают компоненты желудочного сока. Как известно, он имеет повышенную кислотность и раздражает слизистую пищевода. В результате ребенок испытывает дискомфорт и может стать довольно беспокойным. Проверить, связано ли беспокойство малыша со срыгиванием, очень просто – достаточно положить его на спину. Если проблема в срыгивании, то малыш будет вести себя еще беспокойнее. Если нет – то горизонтальное положение не принесет ему дискомфорта.
Если срыгивания появляются часто, то это называется синдром срыгивания. Он может привести к осложнениям – хроническому раздражению дыхательных путей. В результате постоянного агрессивного воздействия желудочного сока на слизистые верхних дыхательных путей последние подвержены воспалительному процессу
Поэтому важно следить за состоянием ребенка и при необходимости проконсультироваться у врача
Вызывают ли инфекции и вирусы болевые симптомы?
Да, прежде всего, это стрептококковая инфекция, которая дает осложнение на сердце, а кроме этого может спровоцировать стремительное развитие ревматизма.
Вирусный миокардит провоцируется болезнетворными клетками и может проявляться как следствие перенесенного гриппа, ОРВИ. Если 2–3 недели назад ребенок перенес ангину или скарлатину и после этого стал жаловаться на боль в груди в передней или задней части, срочно необходимо проконсультироваться у специалиста, чтобы исключить негативные реакции.
Если же болевые симптомы активно проявляются во время бега, то это может указывать на излишнюю перенапряженность или на дисфункцию сердца:
не справляется с объемом крови;
не соответствует размерам по возрастным нормам.
Отдохнув после бега, ребенок перестал испытывать боль? – Все равно не стоит медлить, и его нужно показать кардиологу для консультации. Для получения точного диагноза назначаются анализы крови, кардиограмма, УЗИ сердца.
Основные причины болевых ощущений, связанных с дисфункцией сердечной мышцы:
сосуды не успевают в росте за костными и хрящевыми тканями;
развитие вегето-сосудистой дистонии, что особенно актуально в подростковом возрасте;
нарушение функций опорно-двигательного аппарата.
Когда ребенок слишком маленький и у него что-то болит, родители просят показать пальцем, где именно. Иногда малыши могут указывать на левую часть грудной зоны, но при этом у них болит живот. «Не настоящая» боль в области сердца вызвана остеохондрозами, нарушениями ЖКТ, а также сколиозом.
Иногда ребенок может симулировать болевую реакцию
Понять это можно по его поведению, а кроме этого, если переключив внимание на что-то другое, боль пройдет, можно говорить о том, что малыш капризничает и просто требует к себе внимания
Если боль наблюдается во время кашля или глубокого вдоха, и при этом быстро не проходит при смене положения или отдыхе, это может указывать на плеврит или тахикардию. Во время приема кардиолог послушает сердце, определит частоту сердечных сокращений и при необходимости может назначить другие анализы, чтобы получить максимально точный результат и вовремя назначить лечение.
Проследите за характером боли: плевральная – во время движения, глубокого вдоха, кашля. Второй тип – давящая боль за грудиной. В любом случае необходимо максимально быстро показать ребенка специалисту.
Когда малыш уже способен говорить описывать характер боли, попросите детально рассказать, где именно он чувствует дискомфорт, какой тип боли он ощущает, проследите за ее интенсивностью и, возможно, определите сопутствующие факторы:
активное занятие спортом;
сильные эмоциональные реакции;
реакция на некоторые пищевые продукты.
Если малыш перенес операцию на открытом сердце, тогда регулярные консультации детского кардиолога, соблюдение курса лечения и рекомендаций являются обязательными.
Внимательные родители не только вовремя обращают внимание на то, что может беспокоить их ребенка, но еще и постоянно консультируются с профессиональным медицинским персоналом, чтобы исключить усугубление болезни и разрешить проблему на ранней стадии. Здоровье вашего ребёнка нужно доверить профессионалам
При возникновении первых же симптомов обратитесь к врачу! В Первом Детском Медицинском Центре опытные врачи быстро распознают признаки заболевания, проведут полное обследование на современном медицинском оборудовании и окажут квалифицированную медицинскую помощь. Мы работаем без выходных и ждем вас в любое время с 8.00 до 20.00
Здоровье вашего ребёнка нужно доверить профессионалам. При возникновении первых же симптомов обратитесь к врачу! В Первом Детском Медицинском Центре опытные врачи быстро распознают признаки заболевания, проведут полное обследование на современном медицинском оборудовании и окажут квалифицированную медицинскую помощь. Мы работаем без выходных и ждем вас в любое время с 8.00 до 20.00.
Нормы в кормлении грудью после года
Приведу небольшую выдержку из чата одноименного семинара (кстати, если вы его ещё не просмотрели – подпишитесь и получите ссылку на почту) поскольку такие вопросы типичны и очень часто встречаются среди кормящих мам:
Отвечаю:
Такое частое сосание в 1 год уже не является нормой, поскольку когда ребёнок повисает на груди, он не развивается гармонично и пытается именно за счёт груди решить свои потребности и проблемы.
Чтобы было более понятно, давайте проведу аналогию с нами, взрослыми женщинами: если мы сосредотачиваемся на 1 сфере жизни – карьера, или, наоборот, дом и семья, то остальные сферы рано или поздно приходят в упадок. Если мы сосредоточились на детях – можем забыть о своей самореализации, интересах, увлечении. Всё это приведет к внутренней неудовлетворённости и низкой самооценке.
Или наоборот сосредоточились на карьере – сразу скандалы в семье, ревность между детьми, портится здоровье.
Перекос в одну сторону – это всегда плохо.
И в современных условиях жизни частое сосание ребёнком груди провоцируем мы, мамы.
Порой неосознанно, и, конечно, наши условия жизни не позволяют ребёнку идти по возрастным нормам и уменьшать количество кормлений естественно.
То есть, наши детки сосут гораздо больше, чем предполагается природой изначально.
Степени асимметрии груди
В пластической хирургии асимметрию груди делят на 3 степени:
- Легкая степень. В этом случае разница между размером левой и правой груди незначительная, хирургическая коррекция не требуется.
- Средняя степень. При таком дефекте одна грудь меньше другой примерно на треть.
- Тяжелая степень. Здесь разница еще более значительная – 1/2 объема и более.
Асимметрия может проявляться по-разному. Иногда одна грудь увеличивается, иногда уменьшается. Также обе молочные железы могут иметь тубулярное строение и быть одинаковыми по объему, но разными форме, высоте, размеру и расположению ареолы и соска. Асимметрия также бывает вызвана разной степенью птоза левой и правой груди – в этом случае бюст тоже выглядит непривлекательно.
Коррекция асимметрии груди – фото до и после
Выраженная асимметрия груди практически всегда приводит к развитию у женщины психологических комплексов. Возникают проблемы с подбором красивого белья и одежды, дискомфорт при посещении бассейна, пляжа, бани, спортзала, при осмотрах у врачей. Часто из-за несимметричного бюста страдают отношения молодой мамы с мужем – появляются непреодолимые страхи, связанные с демонстрацией своего обнаженного тела.
Как часто просит грудь новорожденный
Мамы, которые с рождения кормят малыша по требованию, а не по часам, замечают: в первые недели прикладывания к груди происходят вокруг снов. Новорожденному обычно надо пососать, чтобы уснуть, и при пробуждении он тоже часто просит грудь.
А еще сосание и пребывание на руках у мамы помогает младенцу избавиться от дискомфорта – будь то неприятные ощущения в животе, желание опорожниться, состояние напряжения из-за новых звуков, запахов, даже из-за изменений погоды.
Малыш «просится на ручки», получает грудь, расслабляется во время сосания – и одновременно обеспечивает себя молоком на следующее кормление и поддерживает лактацию у мамы.
Ребенок растет, крепнет его нервная система, и постепенно прикладываний к груди из-за беспокойства становится все меньше. Примерно к полутора месяцам – у кого-то раньше, у кого-то чуть позже – мама уже знает ритм снов малыша и, соответственно, режим кормлений – они по-прежнему происходят до и после сна.
Бодрствующий малыш все реже просит грудь – если ничего не беспокоит, он изучает окружающий мир и общается с мамой.
Постепенно дневных снов становится меньше – в возрасте 3 месяцев их может быть 3-4, к полугоду обычно 3. Малыш сосет при засыпании и уже не всякий раз – при пробуждении, особенно если проснулся в хорошем настроении.
Почему ребенок не берет грудь?
Прежде всего, хорошо бы понимать причину: почему малыш не берет грудь? Что ему мешает?
Самое банальное объяснение: в первые дни ребенку дали бутылку с соской, и он понял, что этот девайс ему сосать проще. Конечно, не все отказываются сосать после бутылки грудь, но никто не знает заранее, как поведет себя именно ваш кроха.
Риск повышается, если ребенок познакомился с бутылкой раньше груди. Такое может случиться, если мама и малыш находятся раздельно после тяжелых родов. В первые часы после родов новорожденный запечатлевает, как норму, все, с чем сталкивается впервые. Он может очень удивиться, что грудь сосется совершенно по-другому (разные движения языка, разные группы лицевых мышц задействованы) и отказаться ее брать.
«Медвежью услугу» может оказать маме анестезия в родах. Особенно промедол, введенный внутривенно. Это опиоидный анальгетик, его называют также «акушерский сон». Сейчас он, к счастью, все реже применяется в родах, по крайней мере, в Москве и Подмосковье. Его период полувыведения в зависимости от метаболизма конкретного человека — 2,5-4 часа. Это то время, за которое из организма выводится 1/2 часть дозы. За следующие 2,5-4 часа из крови выводится половина оставшейся дозы, то есть 1/4 от первоначального объема, затем 1/8 и т. д. То есть наркотик будет покидать организм довольно долго.
Причем через общий кровоток анестезия выводится быстрее. Но в роддомах довольно быстро перерезают пуповину — еще до того, как отделилась плацента, иногда сразу после рождения. Самостоятельно организм малыша выводит препарат намного медленнее. Это делает младенцев сонными и раскоординированными, захватывать и сосать грудь им стоит большого труда. У некоторых это не получается вовсе.
Вопреки распространенному мнению эпидуральная анестезия тоже может повлиять на активность ребенка. Анальгетик, который в ней используется (лидокаин или другие «-каины»), попадает в кровоток матери, хотя и в меньших количествах.
Бывает, что ребенок не берет грудь из-за анатомических особенностей. Сама по себе короткая уздечка редко мешает малышу присосаться. Но в сочетании с плоским или втянутым соском у мамы или с докормом из бутылки вполне может стать причиной.
Расщелина неба мешает ребенку создать вакуум. Иногда эту особенность сложно заметить (в отличие от расщелины губы), если небо расщеплено не полностью, в глубине рта. К счастью, это встречается очень редко.
Втянутый сосок непросто удерживать во рту. Бывают сложные случаи, когда сосок при нажатии на ареолу «прячется» в ней полностью. Даже если у малыша подвижный язычок, а уздечка в норме, присосаться к такой груди ему будет очень сложно. Возможно, он сможет сделать это, лишь когда немного подрастет.
Плоский сосок, который почти не выступает над ареолой, на самом деле не такая большая проблема для малыша, если он не знаком с бутылкой. Однако отек ареолы во время переполнения груди может мешать ребенку приложиться.
В моей практике часто встречаются детки, которые не берут грудь после тяжелых родов или многочисленных вмешательств в их процесс. У них спазмированы структуры черепа, участвующие в сосании, или верхний отдел позвоночника. Таких деток можно отличить по внешним признакам: кефалогематома, асимметрия лица или черепа, лопнувшие сосуды в глазах, «поцелуи аиста» — красные пятна на коже, голова, утопленная в плечи. Это следы, которые в большинстве случаев оставляют попытки ускорить рождение малыша: введение искусственного окситоцина, прокол пузыря, давление на живот. Долгое нахождение малыша в потугах, обвития, неправильное предлежание плода и другие неблагоприятные особенности также могут быть причиной.
Нередко дети, которым пришлось особенно тяжело в родах, присасываются к груди в первые 1–3 дня, но не очень справляются с ее опорожнением. Затем приходит молоко, грудь переполняется, ареола отекает, и они вообще перестают сосать.
Незрелость и малый вес ребенка часто являются препятствием для сосания груди. Здесь все очень индивидуально. Некоторые могут сосать грудь, появившись на свет в 32–34 недели, имея вес всего 1,5 кг. Другие не могут присосаться, пока не достигнут гестационного возраста 40 недель (то есть 40 недель с момента зачатия) и не наберут 2,5-3 кг.
Опасные признаки
Ответственные родители должны знать об опасных симптомах, при которых необходима консультация врача:
- Ребенок проявляет сильное беспокойство, часто вертится и выгибает спину во время срыгивания или кормления. Такой симптом может говорить о хроническом раздражении пищевода.
- Срыгивания частые, обильные, наблюдаются после каждого кормления.
- У ребенка есть признаки обезвоживания.
- Срыгивания, впервые возникшие после первого полугодия.
- Длительные срыгивания без улучшения (та же частота и тот же объём срыгиваний у ребёнка в 1 год и старше).
- Срыгивание сопровождается повышением температуры.
- Ребенок не набирает вес или даже теряет его.
- Вы не можете самостоятельно точно определить, срыгивания у ребенка или рвота.
Есть еще более опасные симптомы, при появлении которых необходимо вызвать службу скорой помощи:
- Ребенок перестал дышать после срыгивания.
- На губах и лице появляется синюшный оттенок.
- После срыгивания ребенок потерял сознание.
- Рефлюктат (желудочное содержимое) зеленого или коричневого цвета – это может быть признаком кишечной непроходимости или желудочного кровотечения.
Аспирация чрезвычайно опасна у грудничков, которые не в состоянии самостоятельно избавиться от пищи в дыхательных путях. Единственное, что могут сделать родители – вызвать скорую. Не рекомендуется пытаться самостоятельно помочь ребенку.
Причины и механизм срыгивания
Выделяют такие причины:
- Заполнение желудка воздухом, который ребенок может заглатывать во время еды. Это самая частая причина, которая практически не требует специальной коррекции.
- Мышечная слабость клапана между пищеводом и желудком. Он развивается вместе с ростом ребенка и начинает нормально функционировать к первому году жизни. Поэтому пища может попадать из желудка в пищевод беспрепятственно, что и происходит во время срыгивания.
- Аллергия на продукты питания (или пищевая непереносимость). Чаще всего она проявляется кожными реакциями, но в редких случаях симптомом может быть именно срыгивание.
- Врожденные дефекты желудочно-кишечного тракта. Пищеварительная система достаточно сложная, некоторые нарушения в ее строении могут привести к проблемам с пищеварением, которые начнут проявляться сразу после рождения. Так, сужение в области желудочно-кишечного перехода может привести к частым нетипичным срыгиваниям.
Далее будут представлены рекомендации о том, как отличить патологию от нормы, и когда нужно обращаться к врачу. Если срыгивания вызваны заболеванием, то лечение разумно начинать как можно скорее.
Как понять, что именно болит в груди у ребенка
Прежде всего, это не просто каприз, а плач, крик и даже истерика. В это время ребенок может сжимать кулачки и дотягивать их к груди, а может просто бить себя в эту область. Среди дополнительных симптомов выделяют:
одышку;
учащенное сердцебиение;
сложность дыхания или глотания;
реже повышенную температуру.
Поскольку в этой области наблюдаются сильные болезненные ощущения, малыш редко переворачивается на живот, а будет лежать на спине или боку, хотя до этого любил именно такое положение.
Ключевой симптом сжимающей боли – это резкая смена настроения, а кроме этого ребенок скукоживается, принимая позу эмбриона, таким образом, помогая себе на уровне инстинктов справиться со столь сильной болью. Иногда заметны резкие покраснения белков глаз, красные пятна на теле в грудной области и лице.
Давящая боль может давать о себе знать по нарастающей. В один момент все хорошо, в другой – сложно дышать. Для того чтобы исключить все возможные причины, а в случае диагностирования и лечения вернуть былое здоровое состояние, необходимо регулярно посещать детского кардиолога в Саратове. Первый прием актуален в возрасте 1–2 месяцев, а затем каждые полгода, если нет видимых болевых синдромов.