Диета при синдроме раздраженного кишечника
Специальной диеты для СРК не существует, так как пациенты реагируют на разные продукты индивидуально. На симптомы этого состояния очень влияет частота и качество питания. В целом считается полезным увеличить количество клетчатки, пить много воды, избегать газировки и есть меньше пищи. Диету должен подбирать врач.
Для профилактики обострений полезны:
- клетчатка и содержащие ее добавки к пище;
- чистая питьевая вода;
- нежирная пища;
- продукты питания с высоким содержанием углеводов – макароны из цельной пшеницы, коричневый рис и цельнозерновой хлеб;
- пробиотики, содержащие Lactobacillus acidophilus и Bifidobacterium, и пребиотики.
Пробиотики и пребиотики
Диета с повышенным содержанием клетчатки помогает снять запор при СРК, но также может ухудшить некоторые симптомы, например, усилить вздутие и газообразование. Рекомендуемое ежедневное потребление клетчатки составляет 20-35 г в день. Норму можно превышать, но постепенно увеличивая количество в рационе.
Продукты, которых следует избегать или ограничивать при СРК:
- Молочные продукты, включая молоко и сыр. Симптомы непереносимости лактозы могут быть аналогичны симптомам СРК;
- Некоторые овощи, которые усиливают газообразование, например, цветная капуста, брокколи, белокочанная капуста, брюссельская капуста и бобовые, например, бобы, фасоль;
- Жирная или жареная пища;
- Алкоголь, кофеин и сода;
- Продукты с высоким содержанием сахаров, подсластители, жевательная резинка;
- Орехи.
У многих пациентов позволяет уменьшить проявления синдрома РК режим питания с низким уровнем вызывающих брожение веществ (FODMAP). FODMAP относится к группе углеводов с короткой цепью (сбраживаемых олиго-, ди-, моносахаридов и полиолов), трудно всасывающихся в тонком кишечнике и быстро ферментирующихся бактериями. Эти бактерии производят газ, способствующий развитию симптомов при СРК.
Если диетические изменения и изменения образа жизни не позволяют устранить или уменьшить симптомы и признаки, врач подберет медикаментозную терапию.
Слишком короткое кормление
При слишком коротком периоде кормления или слишком ранней смене груди ребенок может получить недостаточный объем пищи, и риск лактостаза повышается.
В молоке первой фазы содержится больше воды и меньше жира, поэтому оно в основном утоляет жажду. И только молоко второй фазы содержит больше жира и калорий, поэтому оно лучше утоляет голод. В случае прекращения кормления или слишком ранней смене груди ребенок получает только молоко первой фазы и остается голодным.
Кроме того, если грудь не освобождена от накопившегося там молока, это может привести к лактостазу и, в конечном счете, маститу.
Ошибка 5
Когда лучше отучать ребенка от груди?
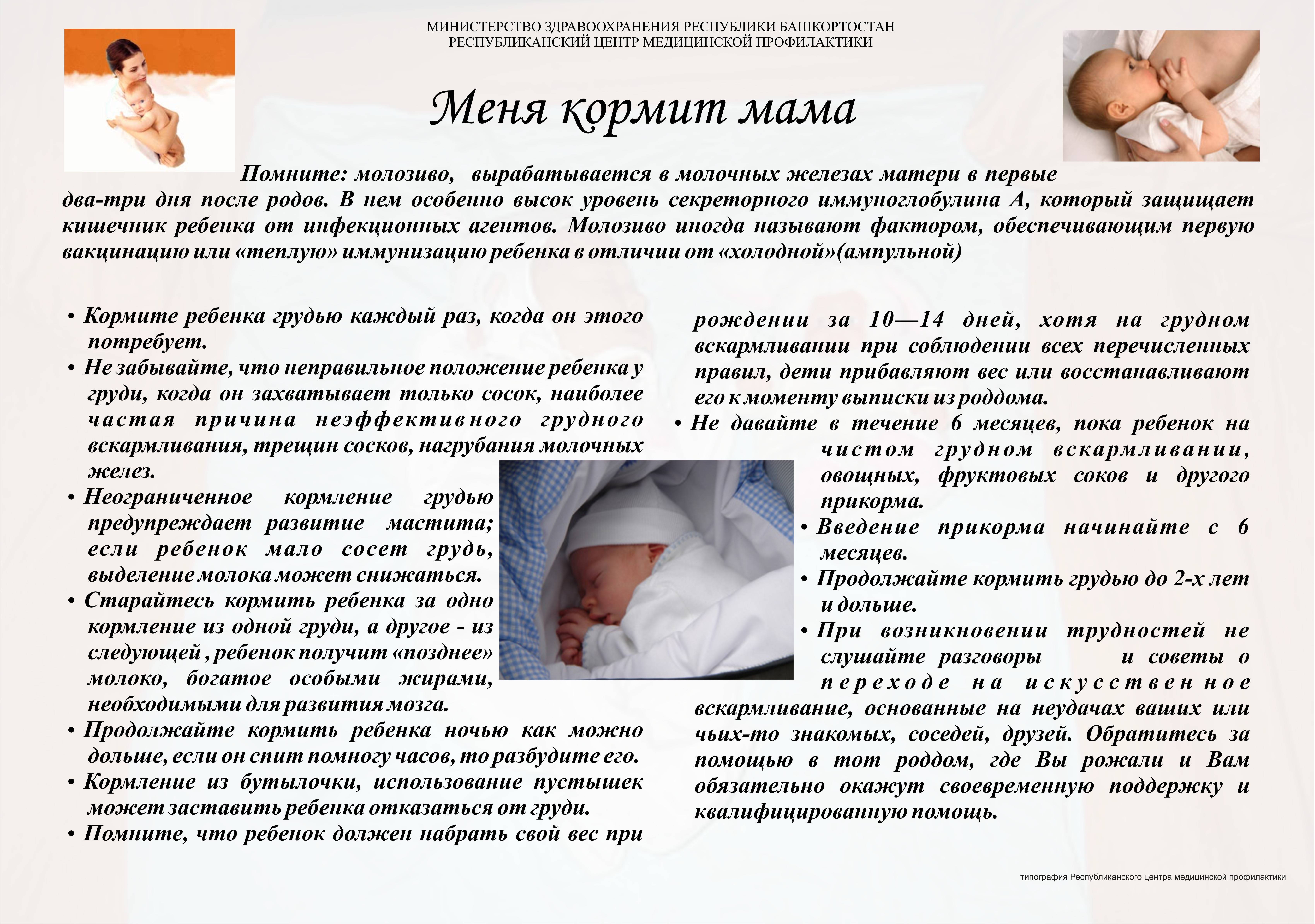
Многие новоиспеченные мамы выбирают грудной тип вскармливания ребенка. По мнению педиатров, это верное решение. Ведь материнское молоко имеет уникальный состав.
В нем содержатся все необходимые младенцу для нормального развития и роста вещества. Также оно идеально для еще несформированного пищеварительного тракта малыша. С грудным молоком в организм ребенка поступают антитела матери к некоторым болезням.
Не все женщины знают, как долго стоит кормить кроху грудью. Одни прекращают лактацию, когда малышу исполняется 6-7 месяцев.
Другие продолжают кормление грудным молоком ребенка и в двухлетнем возрасте. Надо понимать, что для малыша вредно как слишком раннее, так и позднее отлучение от груди.
Последствия прекращения грудного вскармливания раньше срока для младенца:
- развитие проблем психологического характера;
- ухудшение качества сна;
- повышение нервной возбудимости;
- появление проблем с пищеварительным трактом;
- снижение защитных сил организма (многие дети заболевают в течение месяца после раннего отлучения от груди).
Не пойдет на пользу прекращение лактации раньше срока и для матери, это чревато такими последствиями:
- набухание, появление болезненности груди;
- образование уплотнений в железах;
- развитие мастита и, как осложнение, — абсцесса;
- возникновение необходимости в постоянном сцеживании;
- появление депрессии.
Раннее прекращение грудного кормления может быть вызвано не только желанием женщины, но и некоторыми обстоятельствами.
Распространенными причинами являются:
- потребность в преждевременном выходе матери на работу;
- болезнь женщины. Необходимость приема лекарств, при которых нельзя продолжать лактацию. Госпитализация матери, невозможность видеть малыша в течение длительного времени (проведение операции, тяжелая заразная инфекционно-вирусная болезнь);
- прекращение лактации на фоне стресса.
Многие психологи не советуют кормить ребенка грудью очень долго. По их мнению, малыш старше 2 лет слишком сильно привязывается к матери, поэтому ему будет сложно в дальнейшем отказаться от груди. У крохи могут возникать проблемы психологического характера. Некоторые женщины отмечают, что вследствие долгого кормления ухудшается форма бюста.
По мнению педиатров, прекращать грудное вскармливание следует не раньше года. Оптимальным возрастом считается 18 месяцев. Лучше отучать кроху тогда, когда он будет сам к этому готов. Данный процесс рекомендуется проводить постепенно.
Препараты для лечения синдрома РК с диареей
При диарее, сопровождающей синдром РК, врач может назначить антидиарейные препараты, например:
- Лоперамид (Имодиум) или диоктаэдрический смектит (Смекта).
- Элуксадолин Eluxadoline (торговое наименование Viberzi). Рецептурный препарат для терапии СРК с диареей. В России пока недоступен и не разрешен. Но за рубежом рекомендован во многих странах.
- Рифаксимин (Альфа нормикс). Антибиотик для лечения СРК с диареей и вздутием живота.
- Секвестранты желчных кислот, включая холестирамин (Prevalite – Превалит), Колестипол (Колестид) или Колесевелам (Велхол). Но они могут вызвать вздутие живота.
Когда уже пора отучать ребенка от грудного вскармливания?
Конечно, принимать решение по этому поводу необходимо самой кормящей маме. Единственное, о чем сегодня во весь голос напоминают детские врачи и психологи — не стоит прекращать грудное вскармливание, пока малышу не исполнится год. Но даже в 12 месяцев, когда молоко уже перестает быть главным источником пищи для малыша, можно отложить процедуру отлучения от груди.
Современные специалисты по ГВ утверждают, что физиологически продолжать грудное вскармливание желательно до двух-двух с половиной лет. Правда, бывают случаи, когда кормление грудью продолжается и до шестилетнего возраста, и даже позже. Такое действительно возможно, если учитывать состояние здоровья и психики некоторых детей, а также особенности развития тех, кто нуждается в продолжении ГВ на протяжении нескольких лет.
Поэтому не стоит резко делить жизнь малыша на «до и после года»: вполне вероятно, что именно ваш ребенок очень нуждается в том, чтобы периодически прикладываться к материнской груди даже в трехлетнем возрасте. Однако все мы, включая наших детей, живем в обществе. И, разумеется, будет неправильно настраиваться на вариант кормления грудью двух-трехлетнего ребенка в любом общественном месте — транспорте, на улице, в поликлинике, магазине и т. д. К этому возрасту ребенок в состоянии понимать смысл запретов и договоренностей, так что следует объяснить ему, что «таких больших детишек мама может кормить грудью только, когда рядом никого нет». Стоит заранее установить определенные правила прикладывания к груди: можно делать это только дома, а в других местах ребенок может попросить только бутылочку с водой или компотом.
Принудительное исполнение решения суда
Если решение суда о порядке общения с ребенком не исполняется, к спору подключаются судебные приставы. До обращения к ним родитель готовит заявление о выдаче исполнительного листа и направляет его в суд, который определил порядок общения. В заявлении нужно указать: наименование суда; Ф.И.О., адреса и телефоны сторон; номер дела; фамилию судьи, рассмотревшего дело; а также изложить просьбу выдать исполнительный лист. Направлять копию заявления второму родителю не нужно.
В течение 5 дней судья выдает исполнительный лист (срок может оказаться больше в случае загруженности суда). Это документ строгой отчетности, имеющий уникальные серию и номер. Он состоит из четырех листов, прошитых и пронумерованных, скреплен печатью и подписью судьи.
Исполнительный лист направляется в службу судебных приставов вместе с ходатайством о возбуждении исполнительного производства. В ходатайстве указываются:
- наименование подразделения службы судебных приставов;
- Ф.И.О. родителя, который требует исполнить решение суда; его адрес и телефон;
- Ф.И.О. родителя, с которым живет ребенок; его адрес и телефон;
- номер и серия исполнительного листа;
- кем и когда он выдан.
Поступившее ходатайство рассматривается в течение суток, а затем возбуждается исполнительное производство. После этого сотрудник ФССП направляет родителю-нарушителю письмо с просьбой добровольно исполнить судебный акт. Если это требование он игнорирует, принимаются меры по принудительному исполнению решения суда. Сначала приставы вызывают родителя и выясняют причины, по которым он не дает ребенку видеться со вторым родителем. Если, несмотря ни на что, родитель не исполняет решение суда добровольно, то пристав может привлечь его к административной ответственности. Иногда отношения между матерью и отцом настолько конфликтные, что приставу приходится присутствовать на встречах и следить за тем, чтобы родители не навредили друг другу или ребенку.
Если отдельно живущий родитель обратился в службу судебных приставов с исполнительным листом, но ему все равно не дают видеться с ребенком, нужно зафиксировать факт неисполнения судебного акта. Это могли бы сделать сотрудники полиции, органов опеки и ФССП. Но ни сотрудники органов опеки, ни приставы не приезжают по телефонному звонку для фиксации таких нарушений. Значит, обращение к ним не поможет собрать доказательства того, что родителю мешают общаться с ребенком. А такие доказательства будут важны при дальнейшем отстаивании родителем своего права на общение с сыном или дочкой. Конечно, можно вызвать сотрудников полиции. Но, учитывая их загруженность, ждать наряда придется долго. Если на встречу отводится несколько часов, полицейские приедут тогда, когда родитель и не обязан отдавать ребенка.
Поэтому лучше пойти другим путем:
Отказ или ложная тревога?
Примерно пятая часть всех подобных случаев – ложные. Ложный отказ от груди может возникнуть и у новорожденного и у деток постарше.
- Так, грудничок отказывается от груди из-за неумелости. Он учится находить сосок, учится его захватывать и добывать молоко;
Это трудно. Ребенок сопит, кряхтит, вертит головкой. А вы можете думать, что это отказ. Хотя достаточно научить малыша правильно захватывать сосок и обеспечить ему удобную для кормления позу. Читайте статью Успешное начало грудного вскармливания>>>.
- Отказом от груди в 4 месяца и старше вы можете посчитать то, что ребенок плохо сосет в состоянии бодрствования: постоянно вертит головкой по сторонам, выпускает сосок, реагирует на шумы;
Ему просто становится интересно все вокруг. Если после сна, перед сном и ночью он кушает нормально, продолжает развиваться и набирать вес – это не является отказом от груди.
Чтобы больше узнать о нормах развития ребенка, понять особенности разных возрастов, смотрите интернет-курс Мой любимый малыш: секреты развития и воспитания ребенка до года>>>
- В остальных случаях, стоит говорить об истинном отказе.
Случается он обычно в возрасте от 3 до 8 месяцев.
Раннее прекращение грудного вскармливания, якобы из-за того, что ребенок вырос и уже не хочет сосать грудь, тоже является отказом. Просто в возрасте 1 года это не так критично, как в 3 месяца. Но суть одна.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Главное — не торопиться
Женщины, предпочитающие действовать плавно, уверены: если мы отучаем от грудного вскармливания почти незаметно, то ребенок не станет воспринимать это как трагичное событие — он решит, что так и должно все происходить. При постепенном подходе ребенок примет самостоятельное решение кушать взрослую еду вместе с мамой и другими членами семьи, которые не питаются грудным молоком. При этом и женский организм не подвергнется рискам получить воспалительные процессы в грудных железах из-за грубой попытки нарушить естественную физиологию (которая настроена давать молоко до того момента, пока ребенок будет прикладываться к груди).
При постепенном отучении от груди лактация сходит на нет естественным образом. При этом женщине не придется:
- использовать препараты, подавляющие лактацию;
- перетягивать грудь;
- испытывать стрессы и доставлять их ребенку;
- провоцировать возникновение проблем в области грудных желез.
Кормящей маме потребуется только терпение и необходимость немного подождать, чтобы процесс отучения от груди прошел комфортно для всех.
Специалисты ВОЗ рекомендуют продолжать кормление грудью до двухлетнего возраста. При желании допускается продолжение вскармливания.
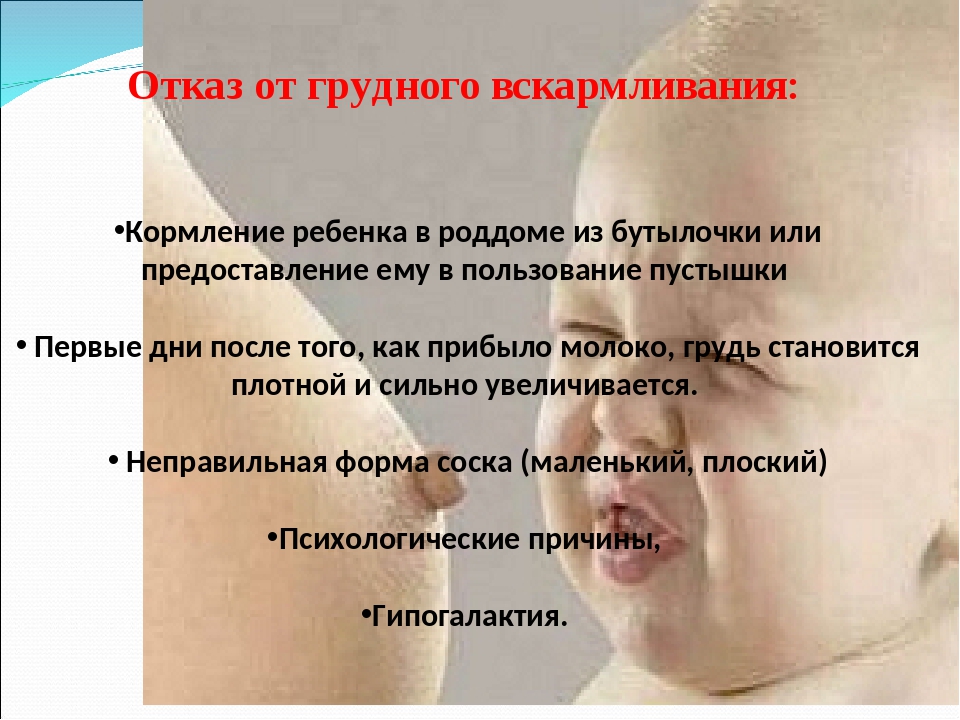
Причины отказа от грудного вскармливания
Существуют факторы, на фоне которых необходимо прекратить кормление грудью. Причины со стороны матери и ребенка:
- пребывание в реанимационном отделении;
- тяжелое течение болезней сердца с развитием стадии декомпенсации;
- отрицательная динамика заболеваний почек, печени с появлением недостаточности;
- выявленные злокачественные новообразования;
- лабильность эмоционального состояния с проявлением агрессии;
- инфекции, относящиеся к группе особо опасных;
- при непереносимости ингредиентов молока ребенком, после кормления – жидкий стул у малыша, вздутие, абдоминальные боли.
К относительным противопоказаниям относятся: прием токсичных антибактериальных средств, цитостатиков, воспалении молочных желез с выделением гнойного содержимого через сосок.
Допускается сцеживание в период интенсивного лечения для сохранения лактации.
Последствия
По истечении срока кормления у детей часто появляются нежелательные последствия:
- дисбаланс микрофлоры желудочно-кишечного тракта (дисбактериоз);
- жидкий стул;
- повышенное газообразование;
- колики – болезненные ощущения в области пупка, по ходу толстой кишки при задержке кишечных газов;
- снижение иммунного ответа;
- недостаток витаминов и минералов;
- в редких случаях – задержка физического развития.
Кишечник новорожденного стерилен. поэтому благодаря молоку матери, которое содержит пребиотики и пробиотики, он заселяется полезными бактериями. Адаптированная смесь лишена таких преимуществ, поэтому развитие дисбактериоза у малышей, находящихся на искусственном вскармливании, привычно.