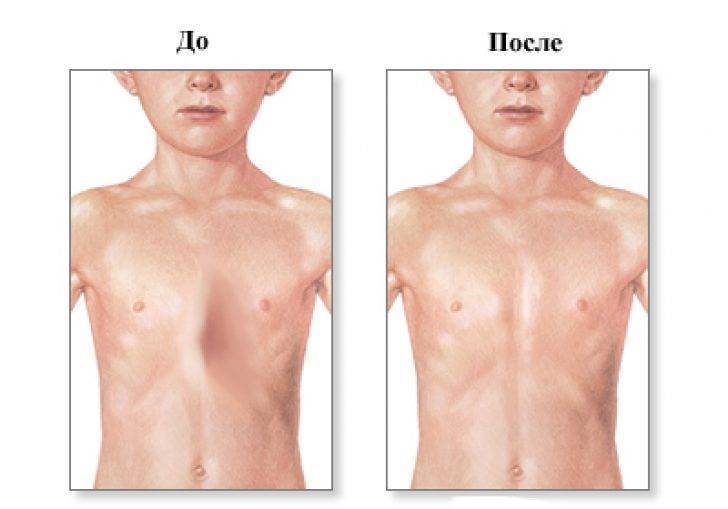
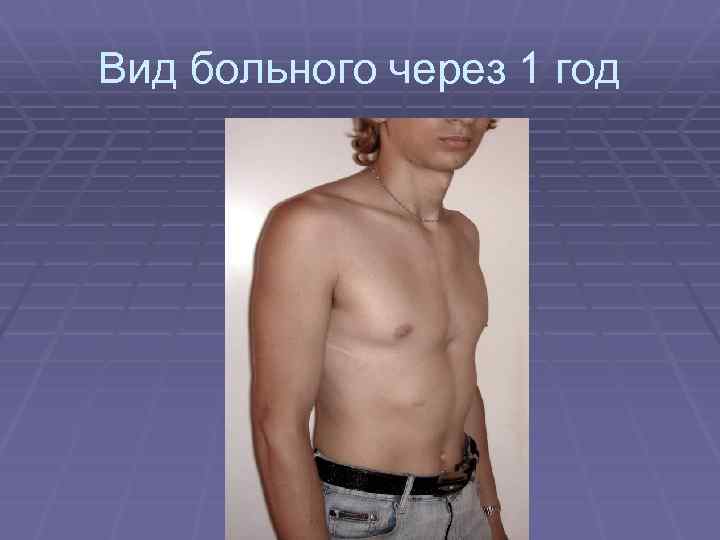
Лечение и операция при воронкообразной грудной клетке у ребенка
Патологию лечат с помощью оперативного метода. Консервативное лечение малоэффективное – оно поможет в какой-то мере скорректировать нарушения, возникшие в органах грудной клетки из-за ее деформации, но саму патологию не устранит.
Показаниями к хирургическому лечению являются:
- прогрессирующие нарушения работы со стороны сердечно-сосудистой и дыхательной систем;
- возникновение осложнений.
Также операция может быть выполнена по желанию пациента, который стремится избавиться от дефекта, уродующего грудную клетку в частности и внешний вид в целом.
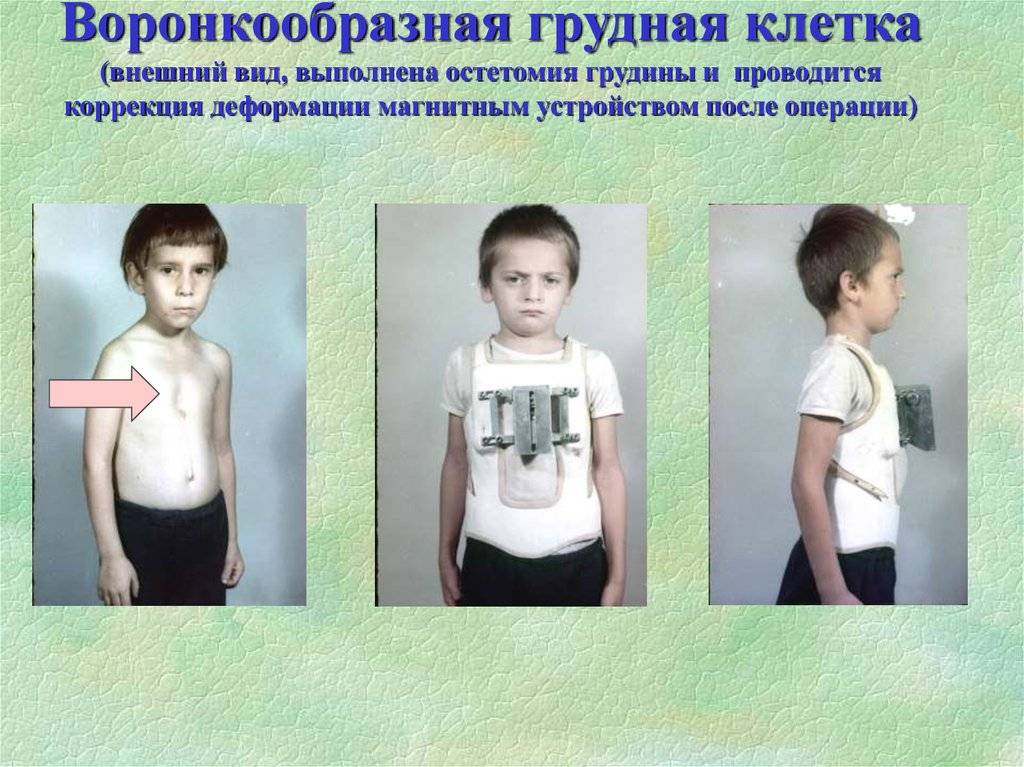
Операции по медицинским показаниям проводят в раннем детском возрасте. Как показывают результаты хирургического вмешательства, наиболее оправдано проводить операцию в возрасте 4-6 лет.
Данный подход является оптимальным, потому что:
- снижает риск возникновения негативных последствий – в таком возрасте грудная клетка более эластичная, а сами дети легче переносят операцию;
- обеспечивает надлежащие условия для правильного формирования грудной клетки ребенка;
- помогает профилактировать вторичное искривление позвоночного столба;
- позволяет избежать нарушений в работе сердца и легких.
На данный момент в ортопедии и травматологии разработано около 50 видов операций по коррекции воронкообразной деформации грудной клетки. Они бывают двух типов:
- паллиативные;
- радикальные.
Во время проведения паллиативных операций при помощи пластических методик скрывают дефект грудной клетки, но коррекцию ее объема не проводят. Распространенной методикой является «вживление» силиконовых имплантов в подфасциальное пространство грудной стенки – они заполняют воронкообразный дефект, грудная стенка принимает нормальный вид.
Радикальные методы операций заключаются в увеличении объема грудной клетки. При этом проводятся:
- стернотомия – рассечение грудины;
- ихондротомия – рассечение хрящевой части ребер.
Деформированные структуры удаляют, дефект корректируют при помощи:
- аутотрансплантатов – собственных тканей пациента;
- аллотрансплантатов – искусственных гипоаллергенных материалов.
Фиксацию трансплантатов проводят при помощи швов, спиц и пластин.
Радикальная хирургическая коррекция показана в таких случаях, как:
- деформация грудной клетки 3 степени;
- ее деформация 2 степени, если развились субкомпенсация или декомпенсация;
- выраженный сколиоз;
- синдром плоской спины;
- осложнения со стороны сердца и легких.
 К паллиативным операциям прибегают при 1 и 2 степени деформации. Детям их не проводят, так как ребенок растет и развивается, и силиконовый имплант перестает соответствовать форме и размерам грудной клетки, а проводить повторное хирургическое вмешательство для его замены – означает создавать лишние операционные риски. При наличии несущественной деформации у детей старше 13 лет могут откорректировать расположение реберных дуг – их отсекают и фиксируют при помощи швов или спиц на передней поверхности грудины.
К паллиативным операциям прибегают при 1 и 2 степени деформации. Детям их не проводят, так как ребенок растет и развивается, и силиконовый имплант перестает соответствовать форме и размерам грудной клетки, а проводить повторное хирургическое вмешательство для его замены – означает создавать лишние операционные риски. При наличии несущественной деформации у детей старше 13 лет могут откорректировать расположение реберных дуг – их отсекают и фиксируют при помощи швов или спиц на передней поверхности грудины.
Важно
Лучшие результаты в отдаленном периоде наблюдаются в случае, если была проведена пластика грудины без использования фиксаторов.
В послеоперационном периоде привлекают консервативную терапию. В ее основе – следующие назначения:
- ингаляции кислорода через носовой катетер;
- ориентировочно с 2-3 дня – занятия дыхательной гимнастикой, надувание обычных воздушных шариков. Такие мероприятия проводятся для профилактики застойной пневмонии, которая нередко возникает в послеоперационном периоде;
- массаж грудной клетки (в том числе вибро-);
- антибактериальные препараты – для профилактики присоединения инфекции.
Характерный кашель
У ребенка першит горло, появляется покашливание. Постепенно оно переходит в кашель, который во время плача или при кормлении еще больше усиливается. У него особый характер: сначала он сухой, навязчивый, особо мучительный по ночам и после пробуждения, не проходит даже на 7-10 день, как при простуде. Далее кашель смягчается, но становится почти постоянным, глубоким и влажным, с примесью мокроты. У детей постарше она имеет зеленоватый или ржавый оттенок, у грудных детей мокрота светлая и они обычно ее заглатывают. Контактировать с кашляющим больным не опасно, поскольку пневмония заразна лишь в некоторых, довольно редких случаях: если вызвана граммотрицательными бациллами, пневмохламидиозами, анаэробами, стафилококками и прочими сложными вирусами, а также отличается гноеродной флорой, устойчивой к лечению.
Впалая грудная клетка: общие данные
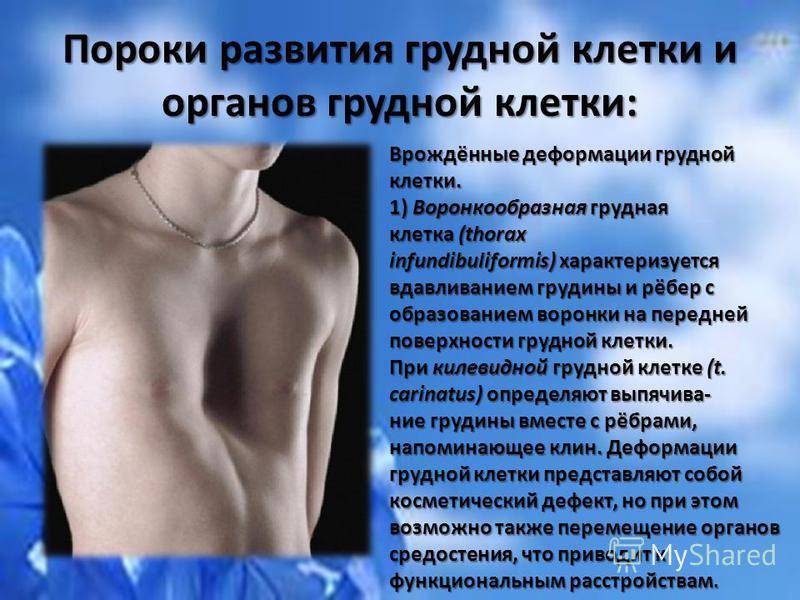
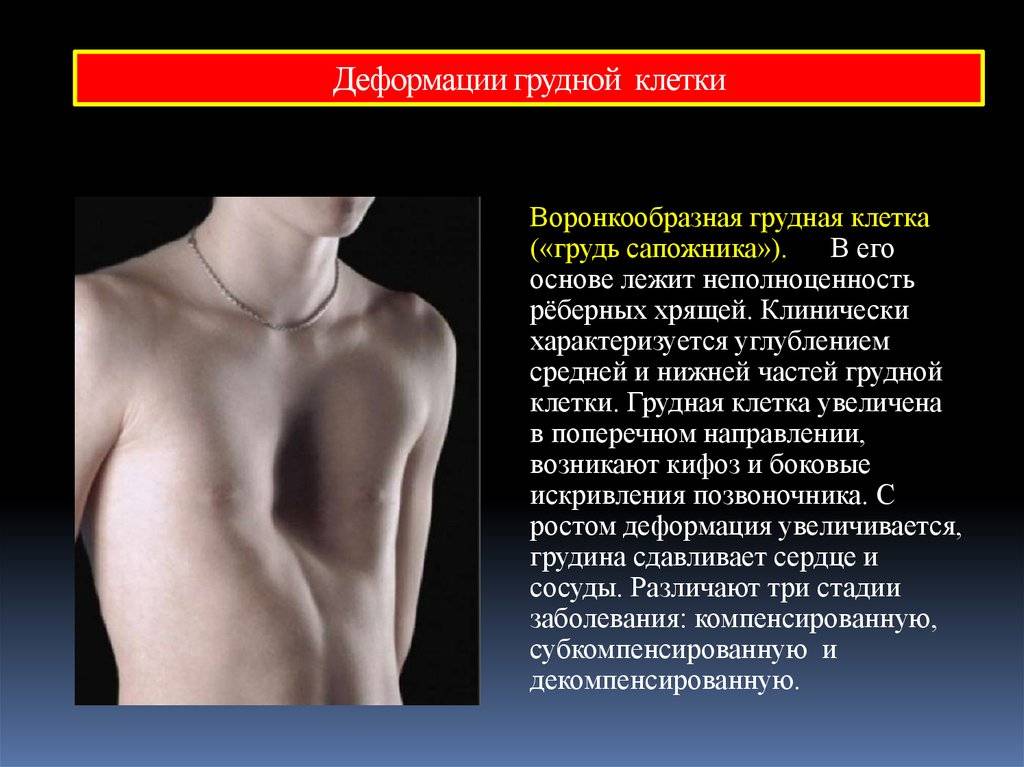
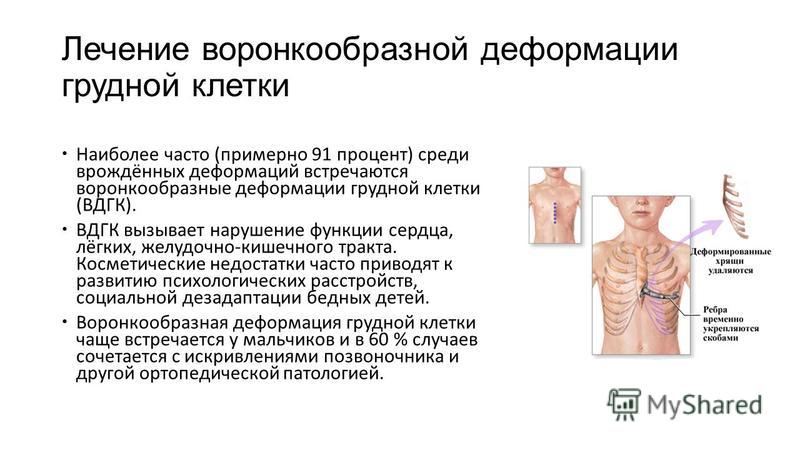
 Воронкообразная грудная клетка – одна из наиболее распространенных разновидностей всех деформаций грудной клетки, которые известны на сегодняшний день, и самый частый порок развития грудной клетки (выявляется в 91% таких пороков). В России наблюдается, по разным данным, у 0,6-2,3% всех жителей.
Воронкообразная грудная клетка – одна из наиболее распространенных разновидностей всех деформаций грудной клетки, которые известны на сегодняшний день, и самый частый порок развития грудной клетки (выявляется в 91% таких пороков). В России наблюдается, по разным данным, у 0,6-2,3% всех жителей.
Женщины и мужчины страдают с приблизительно одинаковой частотой.
Обратите внимание
Воронкообразная грудная клетка может развиваться как одно из проявлений целого комплекса разных врожденных нарушений. Нередко дети с формирующимися пороками гибнут еще на этапе внутриутробного развития – если бы не этот факт, случаев выявляемой патологии у взрослых и детей было бы зафиксировано больше.
Классификация деформаций грудной клетки
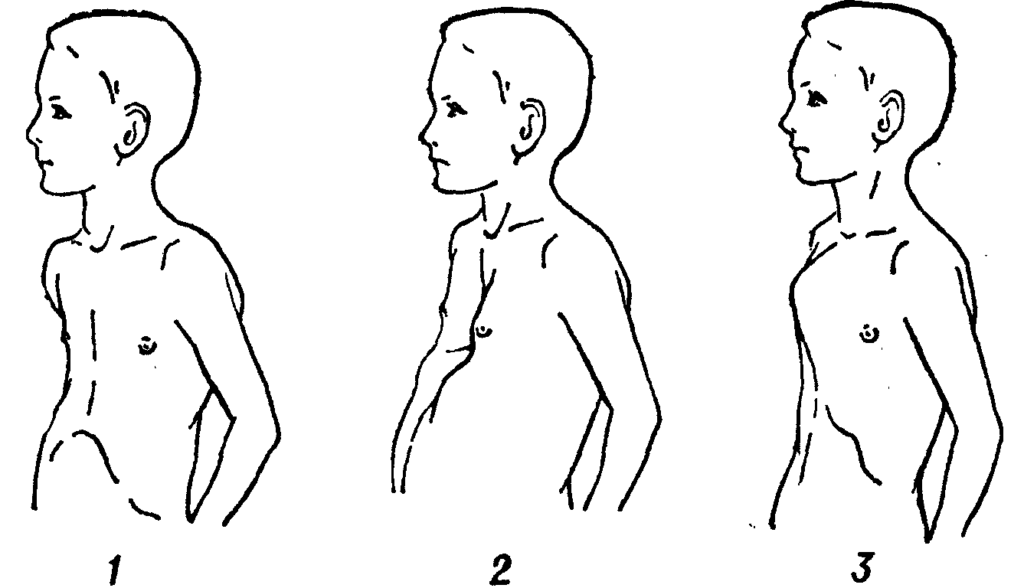
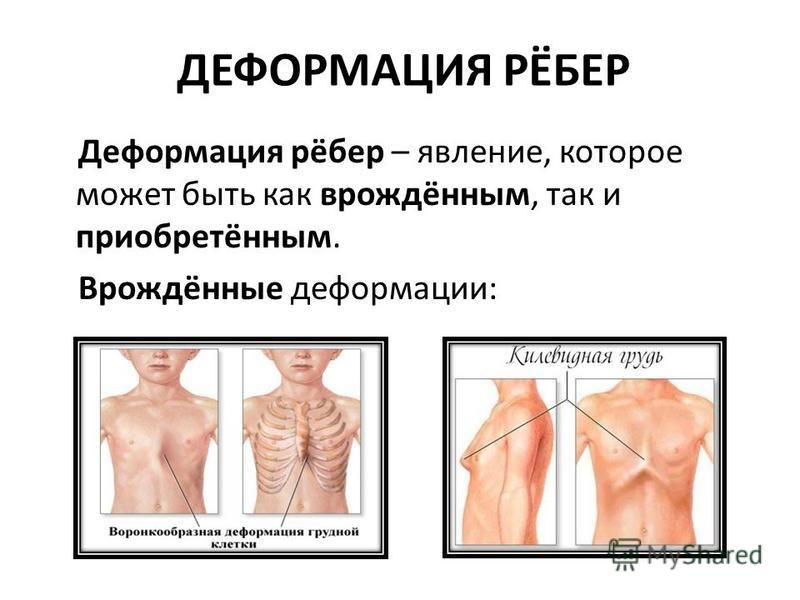
Следует начать с того, что деформация грудной клетки может быть воронкообразной и килевидной.
- Воронкообразная грудная клетка, как сказано выше, формируется за счёт западения рёбер и грудины внутрь грудной клетки, внешне напоминая воронку.
- Килевидная деформация грудной клетки отличается тем, что грудина, наоборот, выпирает вперёд, а рёбра крепятся к ней вертикально. Внешне деформация напоминает выступ – киль.
Как уже говорилось, все деформации бывают врождёнными, то есть ребёнок уже рождается с изменённой грудной клеткой и приобретёнными в результате травм, недостатка витаминов и других факторов.
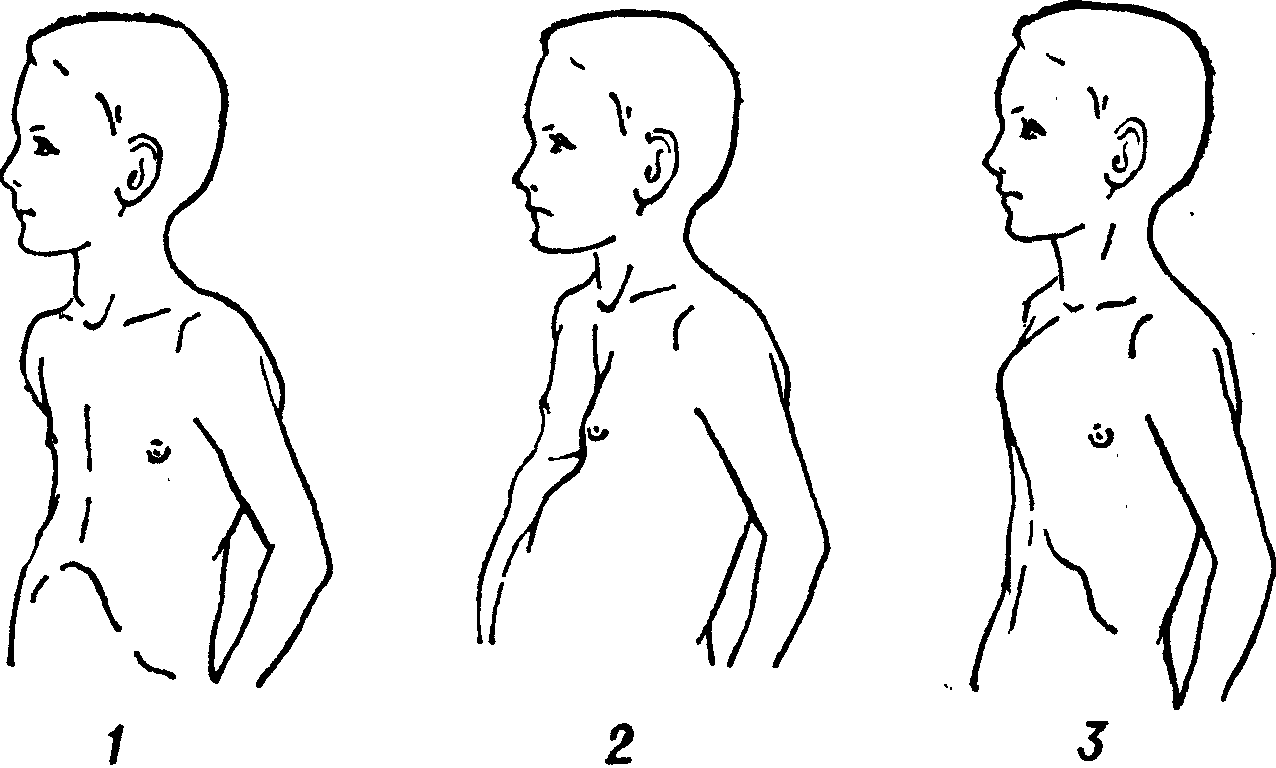
Воронкообразная деформация делится на симметричную и асимметричную. При симметричной деформации воронка имеет более или менее ровные очертания, правая и левая половины грудной клетки одинаковы. Ассиметричная деформация подразумевает смещение воронки больше в правую или левую сторону.
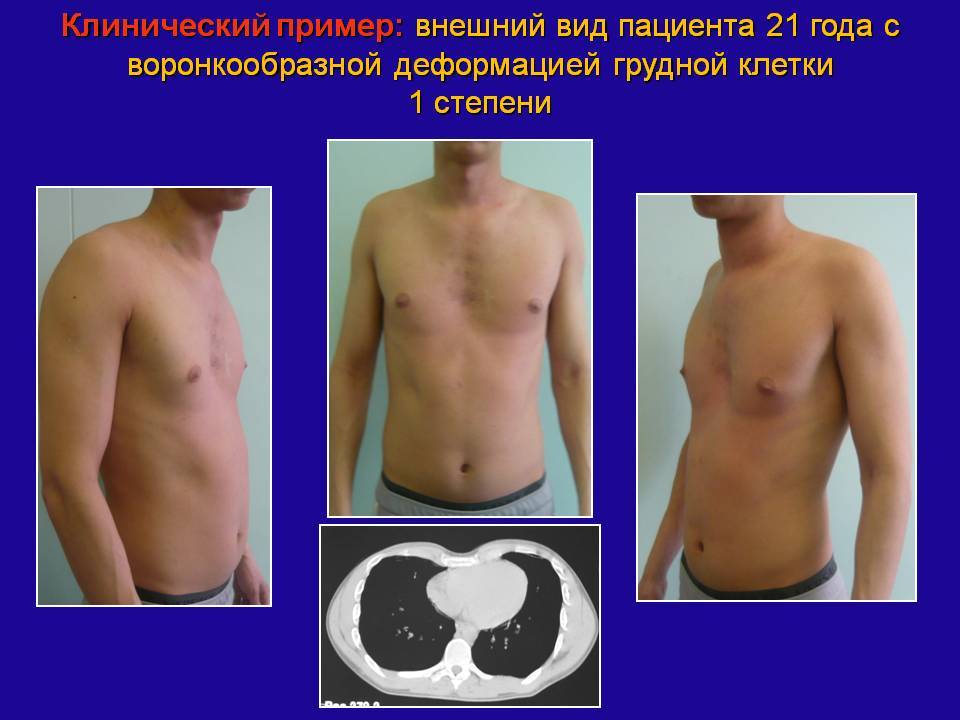
По глубине воронки деформация делится на 3 степени. При первой степени глубина воронки не более 2-х см. Она не влияет на работу внутренних органов. 2-я степень подразумевает глубину воронки 2-4 см. Начинается смещение внутренних органов. Опасность представляет деформация с глубиной воронки более 4-х см, т.к. она затрудняет нормальную работу сердца и лёгких.
3.Симптомы, стадии и диагностика воронкообразной грудины
Уже в период новорожденности возможна диагностика воронкообразной грудной клетки. Грудь ребёнка имеет вдавление, а в период плача, крика или при глубоком вдохе наблюдается, так называемый, «парадокс вдоха» – западение рёбер и грудины усиливается. Отмечается, что в 50% случаев эта патология бесследно проходит в первые месяцы жизни. У остальных детей признаки нарастают и могут проявляться:
- приподнятыми краями рёбер и увеличением живота;
- стридозным дыханием с затруднённым свистящим вдохом;
- хроническими пневмониями;
- грудным кифозом;
- уплощённой грудной клеткой и опущенными плечами.
Воронка увеличивается по мере развития и может у взрослых людей достигать объёма 200 см3 . В зависимости от её глубины и сопутствующих нарушений различают три степени деформации:
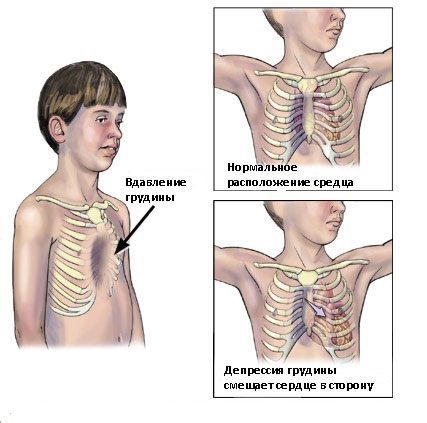
- I (компенсированная) стадия – грудная клетка углублена на 2 см без смещения сердца;
- II (субкомпенсированная) стадия – глубина воронки до 4 см, сердце смещено на 2-4 см;
- III (декомпенсированная) стадия – более глубокое углубление в грудине, сочетающееся с выраженным смещением сердца относительно нормального положения.
Диагностика воронкообразной грудной клетки проводится путём электромиографического исследования. В ходе изучения анамнеза, визуального осмотра и аппаратных методов обследования выявляются:
- структурные изменения дыхательной мускулатуры;
- снижение экскурсии грудной клетки и диафрагмы, уменьшение жизненной ёмкости лёгких;
- гипертрофия правого желудочка сердца;
- тканевая гипоксия;
- общая астения у детей;
- отставание в физическом развитии;
- вегетососудистая дистония;
- склонность к респираторным заболеваниям, переходящим в бронхиты и пневмонии;
- сердечнососудистая и лёгочная недостаточность.
3.Диагностика и классификация килевидной груди
«Куриная грудь» выявляется хирургом в ходе физикального осмотра. Дополнительно назначается рентгенография, данные которой позволяют судить о характере и степени деформации. На рентгеновском снимке обычно видны следующие нарушения:
- увеличение загрудинного пространства;
- каплевидная форма сердца, его разворот по собственной оси и смещение;
отграничение друг от друга сегментов грудины в боковой проекции./li>
При наличии жалоб больного на трудности с дыханием и сердечной деятельность дополнительно проводятся исследования, направленные на оценку влияния костного дефекта на работу сердечнососудистой системы и дыхательной функции:
- электрокардиография;
- сонография;
- диагностика функции внешнего дыхания.
При классификации дефекта «куриная грудь» исходят из степени влияния этой патологии на положение сердца:
- 1 степень – сердце не смещено;
- 2 степень – имеется смещение сердца не более чем на 3 см;
- 3 степень – положение сердца отклонено от нормы на 3 и более см.
Кроме этого определяется конкретный тип аномального строения груди:
- корпокостальный (выпуклой является нижняя часть груди);
- манубриокостальный (выступает верхняя часть грудной клетки);
- костальный (дефект локализован в области рёберных хрящей).
Общая характеристика деформации грудной клетки
Грудная клетка служит человеку своеобразным щитом, поддерживающим и защищающим жизненно важные органы. Это костно-мышечный каркас, дополненный ребрами. Любая деформация в этой области влечет за собой массу проблем со здоровьем. Патология может быть врожденной или приобретенной. Искривление грудины оказывает пагубное воздействие на работу сердца, легких и печени, страдает вся система жизнеобеспечения.
С такой проблемой сталкивается около 14% населения. Чаще патология наблюдается у представителей мужского пола. Как правило, первые признаки деформации грудной клетки заметны еще в детском возрасте в период активного роста и развития. Постепенно визуальный дефект становится более выраженным, что сказывается на социальной адаптации ребенка в обществе.
Врожденные (диспластические) патологии грудины встречаются гораздо чаще приобретенных. Еще в утробе матери нарушается формирование костных структур, что влечет за собой развитие аномалий позвоночного столба. Обычно деформации наблюдаются в передней части грудины.
Приобретенные деформации грудной клетки могут возникнуть в любом возрасте. Такие формы развиваются в результате перенесенных заболеваний и травм.
Синдром Поланда
Синдром Поланда — это врожденный дефект, характеризующийся недоразвитостью грудной мышцы и короткими перепончатыми пальцами на одной стороне тела. Короткие ребра, меньше жира, а также аномалии груди и сосков также могут встречаться на этой стороне. Как правило, правая сторона участвует. Люди обычно имеют нормальное движение и здоровье.
Причина неизвестна. Одна теория состоит в том, что это происходит из-за нарушения кровотока во время развития до рождения. Гены, способствующие расстройству, не выявлены. Диагноз основывается на симптомах. Часто люди остаются не диагностированными, а некоторые могут не осознавать, что они больны до наступления половой зрелости.
Лечение зависит от тяжести и может включать хирургическую коррекцию. Около 1 из 20 000 новорожденных страдают. Мужчины страдают в два раза чаще, чем женщины.
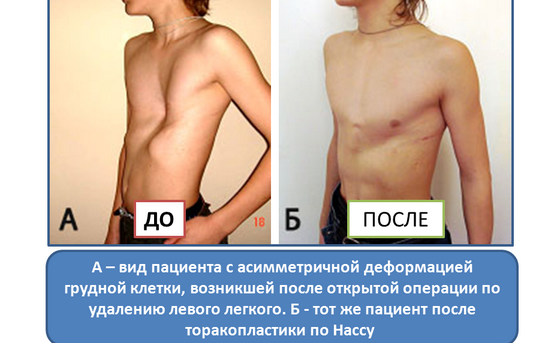
Клинические примеры из нашей практики
Пример №1

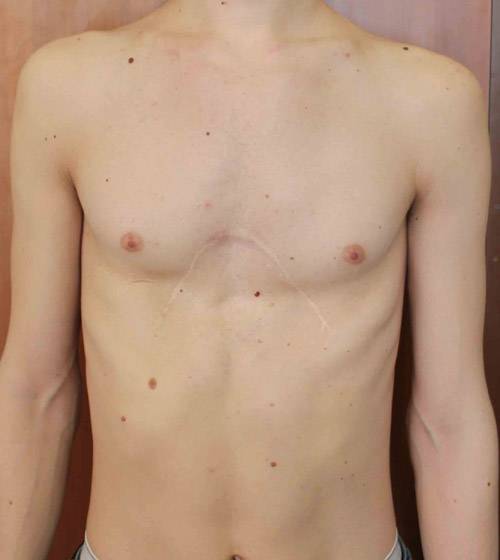
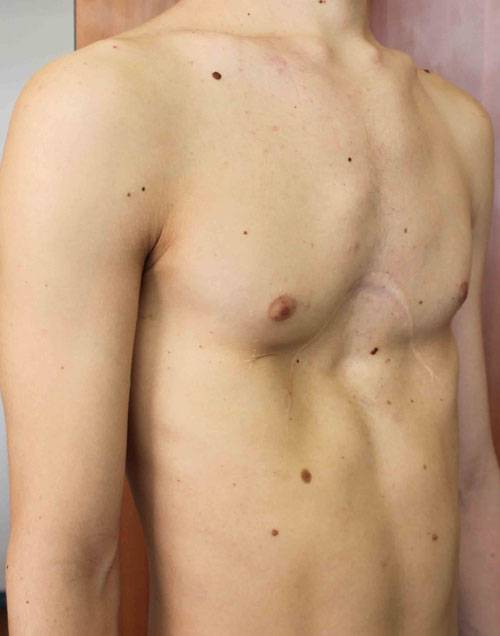
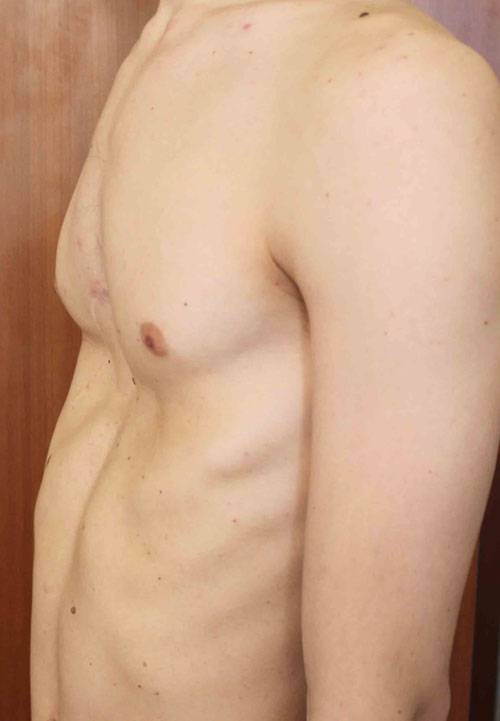

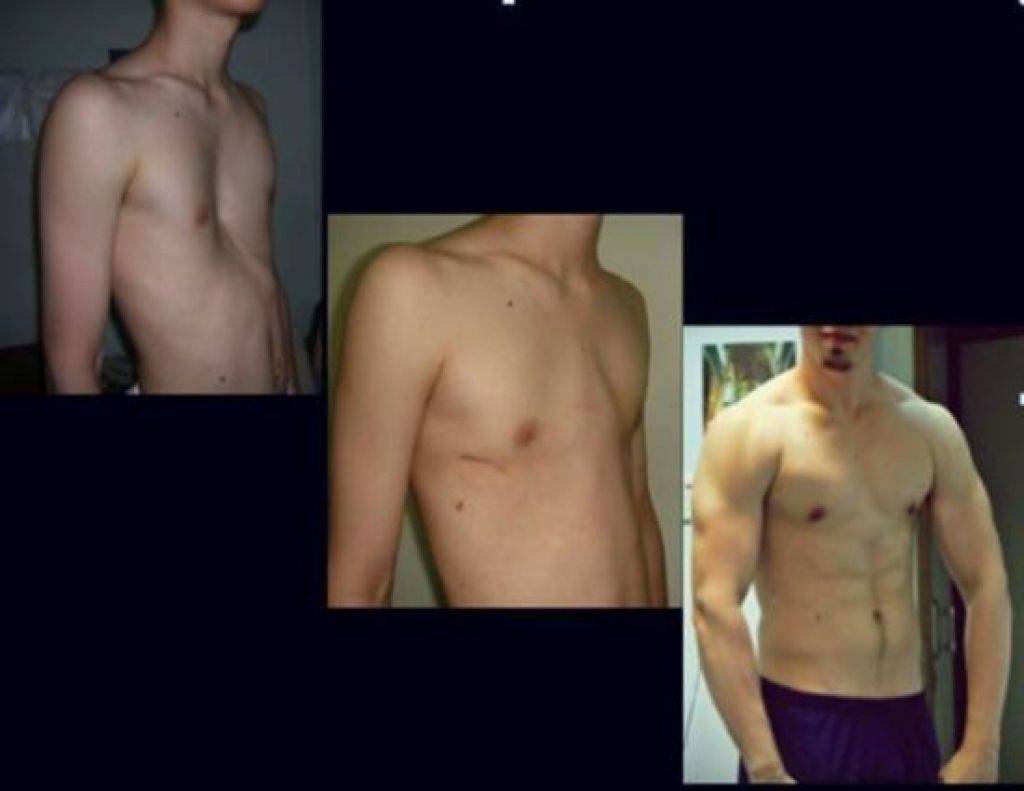
Пациент А., 25 лет. Был прооперирован по поводу ВДГК открытым способом в 10-летнем возрасте. Причина обращения – неудовлетворение эстетическим видом грудной клетки и проблемы с дыханием.
Как можно видеть на снимках РКТ (рентгеновская компьютерная томография), с возрастом деформация к пациенту вернулась, только в другом виде. По мере роста образовалась еще одна особенность – пациенту стало тяжело дышать. Развилась так называемая рестрикция (ограничение во время движения) грудной клетки вследствие гипоплазии ребер (недоразвитие грудинных концов ребер).
Картина РКТ показала, что 4-ое, 5-ое, и частично 6-ое ребра недоразвиты, они суживают грудную клетку, как бы охватывая ее жестким обручем, препятствуя естественному дыханию. Более того, на месте полноценных хрящей развилась костная ткань, которая придала грудной клетке панцироподобные свойства.
Помимо неровной грудной клетки и шрама через всю грудь у пациента оказалась абсолютно непригодная функционально грудная клетка. Помочь в этом случае крайне сложно.
Данному пациенту была проведена повторная коррекция: приподняли грудину, разъединили костные фрагменты. Однако, на данный момент прошло еще мало времени, чтобы судить, насколько повторная коррекция оказалась эффективной. И, конечно же, если бы данный пациент был оперирован миниинвазивно (без резекции хрящей) данное состояние бы не развилось.
Пример №2


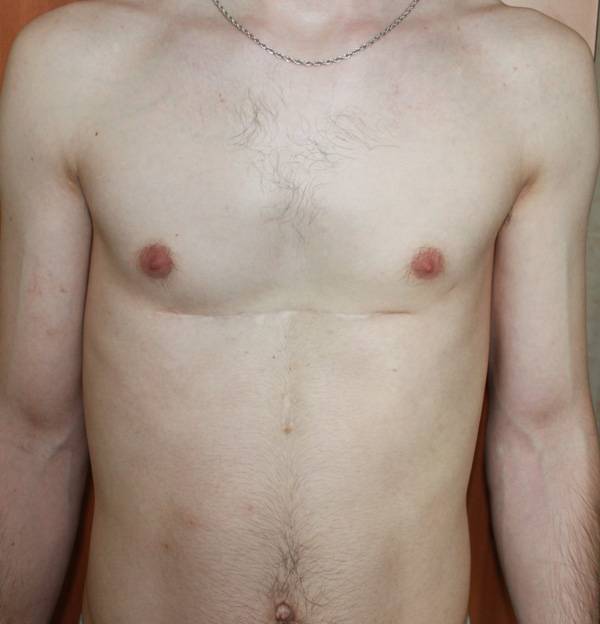

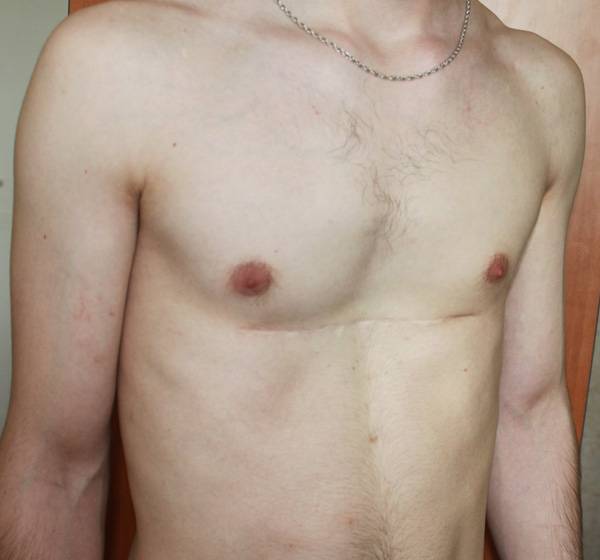

Пациент Б., 24 лет. Также был прооперирован по поводу ВДГК открытым способом в детстве, в 10-летнем возрасте. Причина обращения – неудовлетворение эстетическим видом грудной клетки и проблемы с дыханием.
Внешне деформация Пациента Б. выглядит несколько лучше. Исходный (начальный) результат после открытой операции казался прекрасным. Однако, по мере роста организма деформация вернулась.
Так же, как и у первого пациента (Пациента А.) развилась рестрикция грудной клетки за счет гипоплазии ребер. Пациент не может глубоко вдохнуть, ему не хватает дыхания при активной физической нагрузке. В данном случае сложно сказать, нужна ли повторная коррекция, т.к. внешние проявления значительно менее выражены. Однако, на лицо явное несоответствие того, что хотели получить хирурги и что в результате получилось. И снова, если бы пациент был прооперирован миниинвазивно, то подобной ситуации бы не развилось.
Пример №3

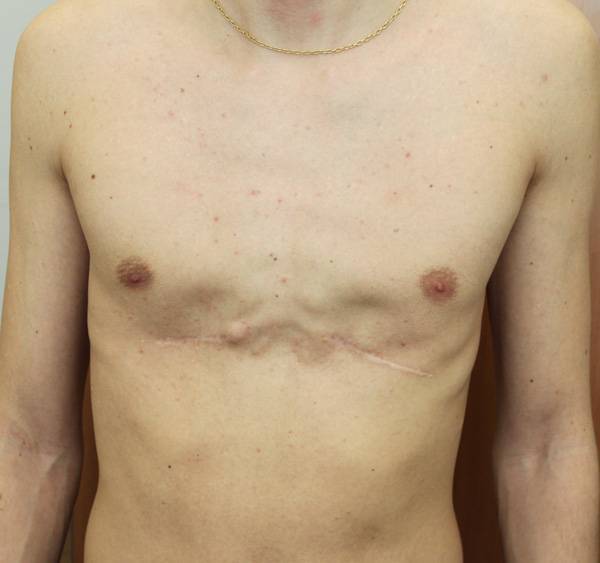

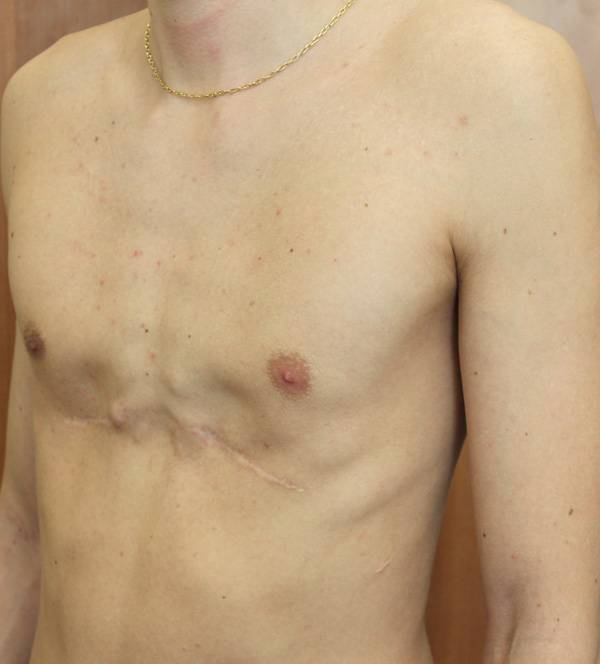
Пациент В., 22 лет. Был прооперирован по поводу ВДГК открытым способом с помощью пластины с памятью формы в возрасте 12 лет. Причина обращения – неудовлетворение эстетическим видом грудной клетки и проблемы с дыханием.
У данного пациента произошел частичный рецидив деформации. При обследовании мы выявили, что на месте удаленных хрящей не сформировалось никакой ткани. По существу, грудная клетка у него удерживается только имплантированной пластиной. Такой результат однозначно нельзя считать полноценным.
Описанные выше осложнения не столь часты после открытых операций, но вполне вероятны. И главное – они очень серьезны: исправить грудную клетку в таких случаях крайне сложно.
Назад в раздел
Когда необходима операция?
Нарастание нарушений работы органов кровообращения и дыхания является показанием к оперативному лечению.
Также операцию рассматривают в качестве радикального средства для того, чтобы убрать косметический дефект. Но в этом случае нужно все хорошо обдумать, чтобы хирургическое вмешательство было оправданным.
Обычно все виды операций выполняются в раннем возрасте, примерно в 4 года или в 6 лет. Это создает условия для правильного формирования грудной клетки. Кроме того, операция позволяет предотвратить развитие вторичных деформаций позвоночника.
Грудная клетка детей отличается повышенной эластичностью.
Это позволяет выполнять хирургические вмешательства с меньшей травматичностью.
Противопоказанием к операции является наличие хронических или сопутствующих заболеваний, так как вмешательство хирурга может привести к их обострению.
Как ребенку избавиться от бруксизма? Узнайте об этом из нашей статьи.
Виды операций
Дефект можно убрать в результате проведения операции. Она бывает паллиативной или радикальной. Радикальные методы предусматривают увеличение объема грудной клетки.
Во время операции врач рассекает грудину и хрящевую часть в области ребер. Для формирования передних отделов грудной клетки применяются различные фиксаторы.
Маскировка дефекта является главной целью паллиативных вмешательств. Во время операции врач вшивает силиконовые протезы в подфасциальное пространство.
Хирургическое лечение радикального типа показано в случае выраженного сколиоза. Также его назначают в том случае, если имеется деформация груди 2 и 3 степени и синдром плоской спины.
Прежде, чем выполнять операцию проводится тщательное комплексное обследование
Также большое внимание уделяется лечению хронических инфекционных заболеваний, например, гайморита
Паллиативное вмешательство показано при 1 и 2 степени деформации. Но данный тип операций назначают более взрослым детям, так как во время роста ребенка может произойти отслоение протеза.
Оценка результатов операции дается через несколько месяцев после ее проведения
При этом большее внимание уделяется степени восстановления функций органов груди и полученному косметическому эффекту
Полное изменение грудной клетки, а также отсутствие парадоксального дыхания являются хорошими результатами. Также должны отсутствовать нарушения функций легких и сердца. Показатели кислотно-щелочного и водно-солевого обмена должны быть в норме.
Если сохраняется небольшая деформация грудной клетки результат можно считать удовлетворительным. При неудовлетворительном результате сохраняются жалобы и остается без изменений деформация груди.
При этом функциональные показатели не улучшаются. Обычно после операции хорошего результата удается добиться у большей части пациентов.
Почему у мальчиков возникает варикоцеле? Ответ узнайте прямо сейчас.
4.Лечение воронкообразной грудины
В зависимости от степени деформации грудины и сопутствующих нарушений применяется консервативное либо хирургическое лечение. Неоперативные методики включают:
- ЛФК;
- дыхательную гимнастику;
- массаж;
- плавание;
- гипербарическую оксигенацию.
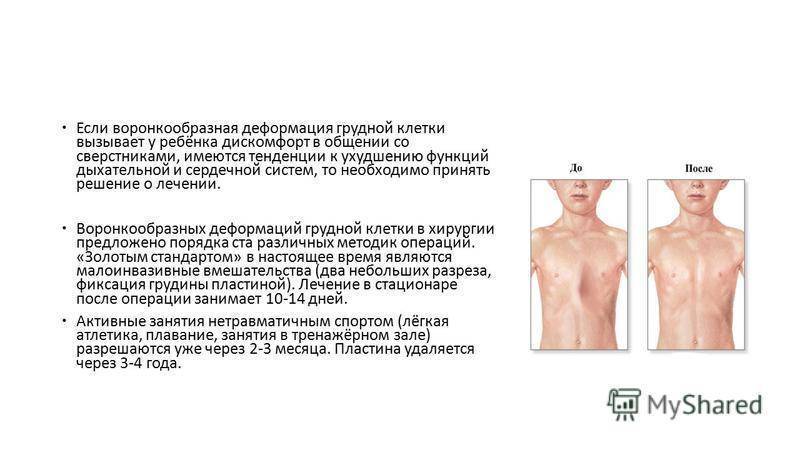
Хирургическое лечение показано при выраженных нарушениях дыхательной и сердечной деятельности, а также существенной ортопедической несостоятельности. Необходимость операции чаще всего чётко определяется в подростковом возрасте. После успешной торакопластики восстанавливается анатомическая форма грудной клетки, устраняются функциональные расстройства в работе сердца и дыхании, сглаживается косметический дефект.
Симптомы и клиническая картина
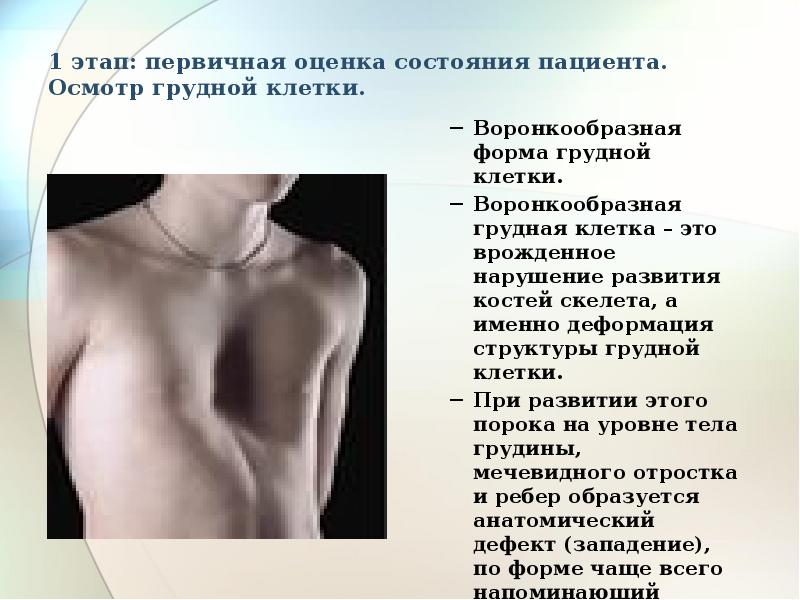
Симптомы болезни определяются возрастом пациента. Совсем маленькие дети имеют сильное вдавление грудины. Когда они дышат, ребра и грудь также начинают западать.
Постепенно вдавление грудины становится более заметным. Практически все дети с воронкообразной грудью часто болеют простудой. У них нередко нарушается осанка, фиксируется искривление ребер и грудины.
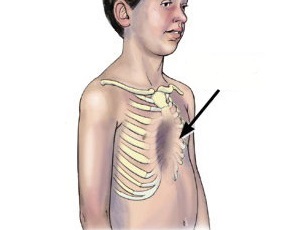
При этом во время осмотра края реберных дуг находятся в поднятом состоянии, выпирает живот, а надплечья опускаются.
По мере взросления парадоксальное дыхание становится незаметным. Кроме сколиоза наблюдается грудной кифоз.
При этом ребенок часто и быстро утомляется, а также становится очень раздражительным. У него наблюдается сниженный аппетит, потливость, бледность кожи. Кроме того, постепенно падает масса тела, то есть ребенок не добирает до возрастной нормы.
Начинаются проблемы с выдерживанием физических нагрузок, появляются боли в сердце. Также частым симптомом болезни является пневмония и бронхит. У детей с воронкообразной грудной клеткой нередко повышается давление и развивается тахикардия.
О симптомах и лечении артрита у детей читайте здесь.
Осложнения патологии

При наличии врожденной деформации грудной клетки у детей лечение, как правило, проводят в возрасте 3–6 лет. Ребенок активно растет и развивается. Если проблеме не уделить должного внимания, то патология может привести к снижению объема легких, сдавливанию или смещению жизненно важных органов и развитию вторичных заболеваний.
При неполной экскурсии легких кровь ребенка плохо насыщается кислородом, страдает обмен веществ. Малыши с деформацией грудины отстают в росте, хуже противостоят инфекциям и часто болеют. Во время физических нагрузок больные дети быстрее утомляются, чем их здоровые сверстники. В запущенных случаях деформация грудной клетки может привести к развитию смертельно опасных состояний: артериальной аневризме, разрыву аорты и пр.
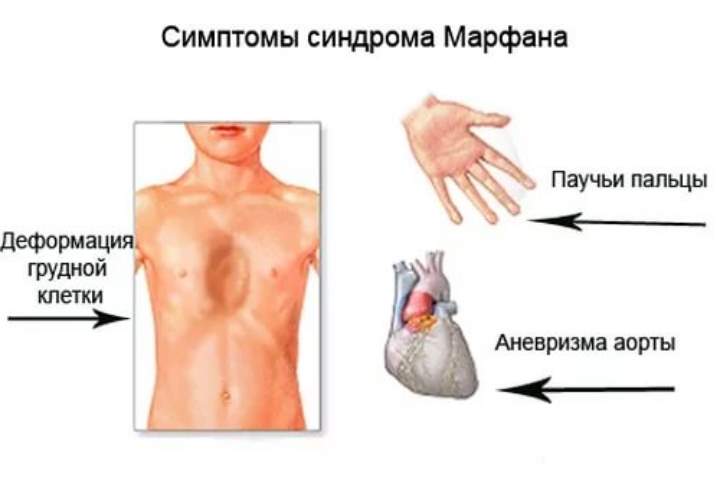
Причины синдрома Марфана
Данное генетическое заболевание вызвано дефектом гена FBN1 в длинном плече 15 хромосомы. Этот ген кодирует белок гликопротеин фибриллин-1, который отвечает за прочность и эластичность соединительной ткани. Соответственно, все проявления патологии связаны с тем, что соединительнотканные структуры в организме человека теряют свои нормальные свойства.
Наследуется мутация по аутосомно-доминантному признаку, то есть дети получают патологический ген от родителей, которые страдают от патологии. При этом шанс ребенка получить мутацию от одного из родителей составляет 50% (рис. 1). Синдром не передается через поколение: здоровые дети больных родителей не могут передать ген своим потомкам.
Однако примерно у 25% людей с синдромом Марфана никто из родителей не оказывается носителем аномалии гена FBN1: в таком случае мутация развивается спонтанно.
До сих пор не выявлено определенных факторов риска развития этого генетического нарушения: заболевание встречается одинаково часто среди мужчин и женщин, а его распространенность не зависит от расы или этнической группы. Частота заболеваемости у этой патологии составляет примерно 1 случай на .
Если клинические признаки мутации ярко выражены, заподозрить болезнь можно уже в первые месяцы жизни ребенка, но стертые формы заболевания часто проявляются уже во взрослом возрасте, когда пациент обращается к врачам по поводу различных проявлений синдрома.
Важно! Не стоит записываться на генетическое обследование в качестве медосмотра. Поиски «поломки» гена FBN1 оправданы только в случае, если болезнь проявляет себя характерными признаками: бессимптомное носительство этой мутации невозможно
Если у одного из родителей установлен этот диагноз, будущей маме следует пройти генетическое обследование еще до родов. Это позволит заранее узнать, передалась ли аномалия ребенку.
Виды и симптомы деформации грудной клетки
Выделяют несколько видов деформации грудной клетки (ГК). Основными из них являются килевидная и воронкообразная формы, они встречаются чаще других (>90%). Их мы рассмотрим подробно.
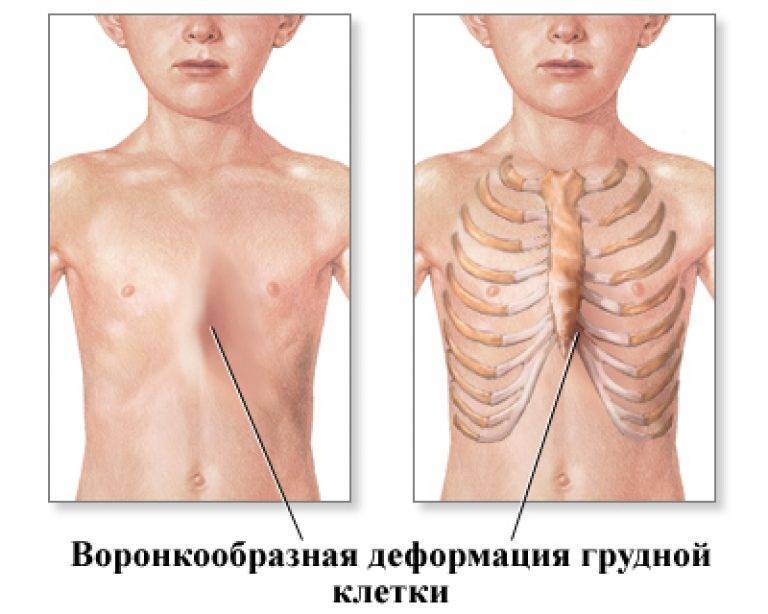
Воронкообразная ГК
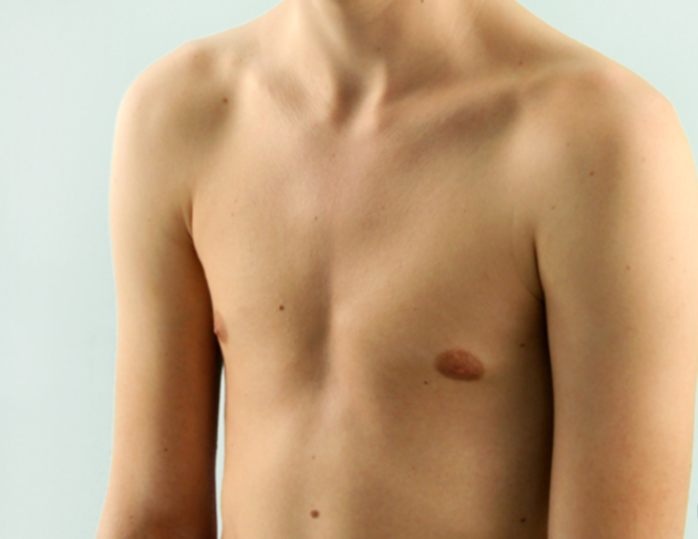
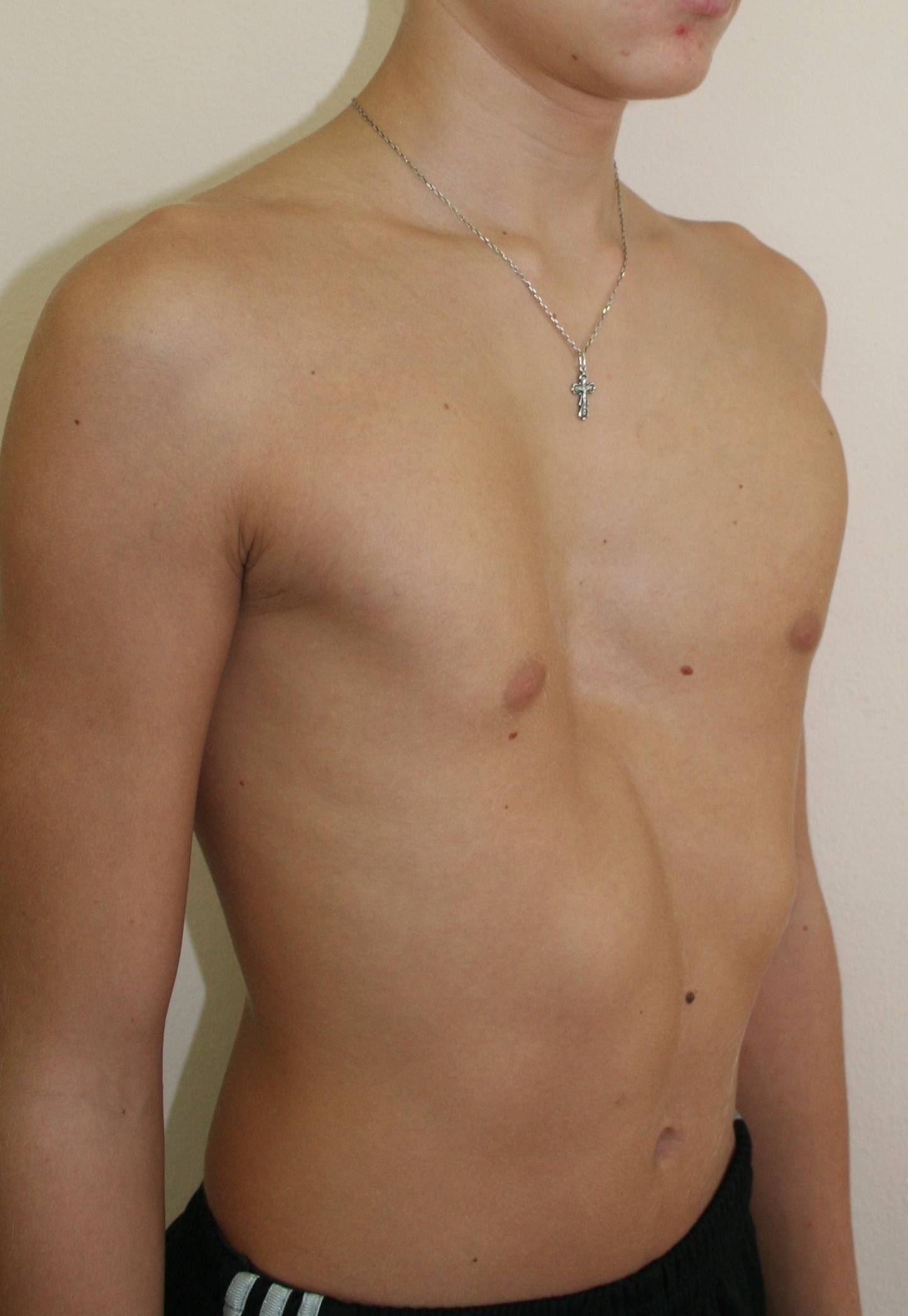
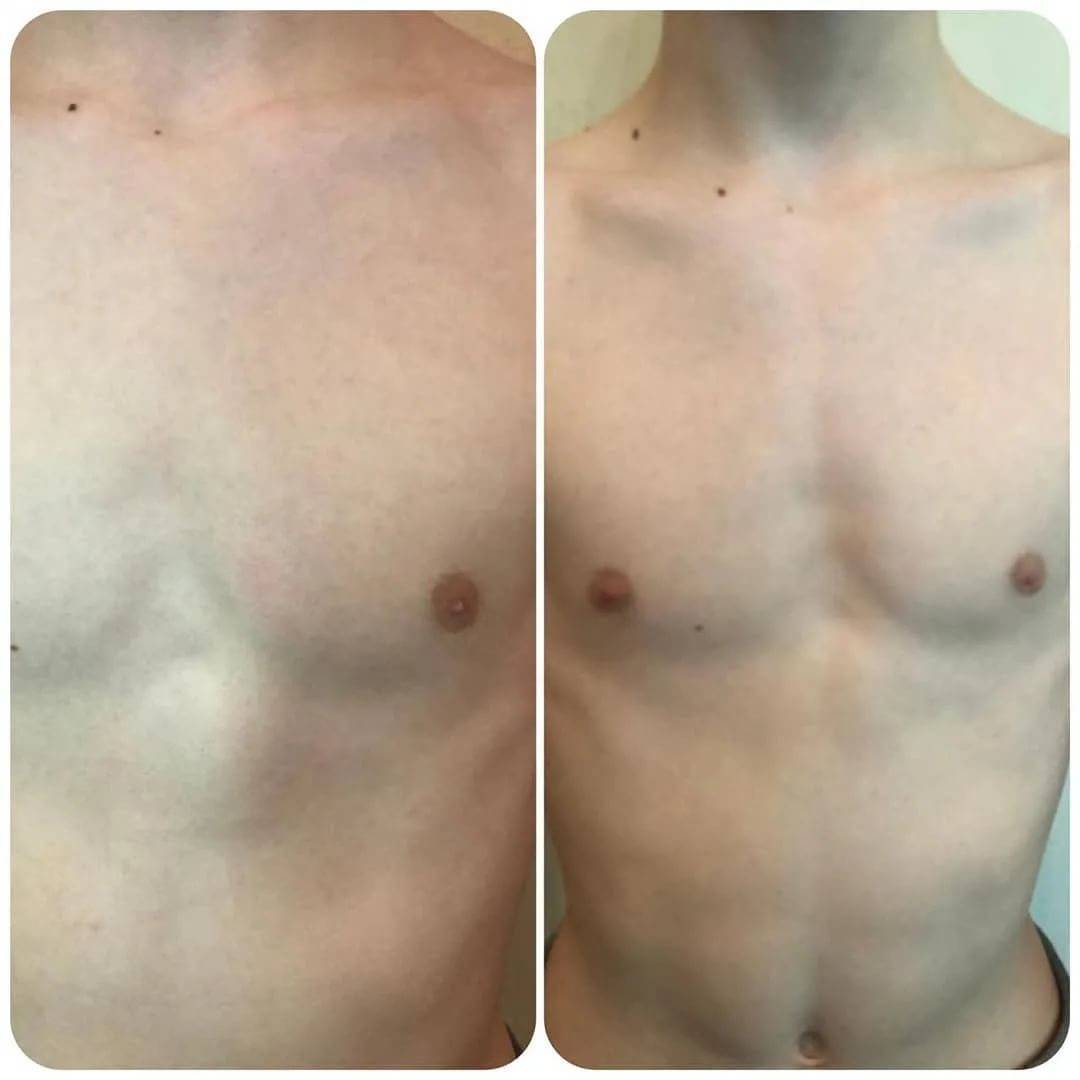
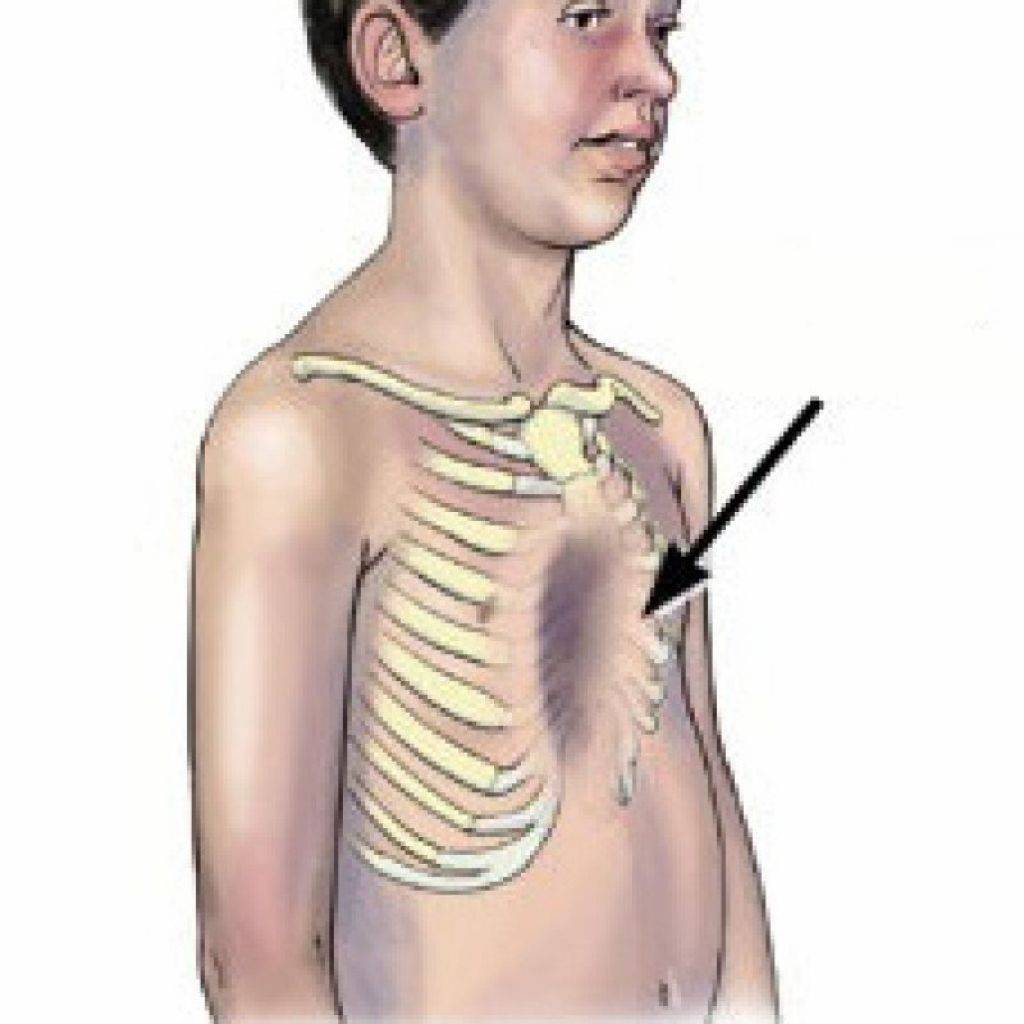
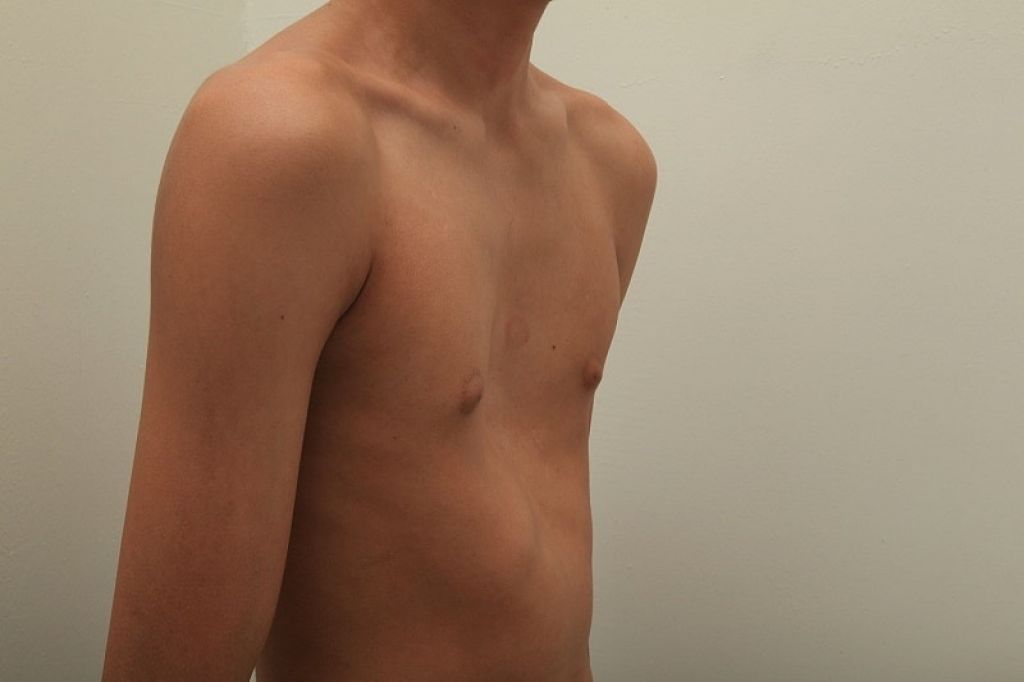
Воронкообразная деформация ГК – самая распространенная, причем у мальчиков патология диагностируется в три раза чаще, чем у девочек. Данный вид характеризуется впалостью грудины, переднего отдела ребер и реберных хрящей (смотрите на фото).
Грудная полость сокращается в объеме. В тяжелых формах искривляется позвоночный столб, нарушается работа внутренних органов (легких, сердца) со смещением в сторону, наблюдаются скачки артериального и венозного давления.
Считается, что причина возникновения аномалии – генетическая предрасположенность, так как прослеживается она у представителей разных поколений из одной семьи. У каждого из них имеются определенные нарушения в структуре хрящей и соединительной ткани. В травматологии воронкообразную деформацию подразделяют на 3 степени выраженности:
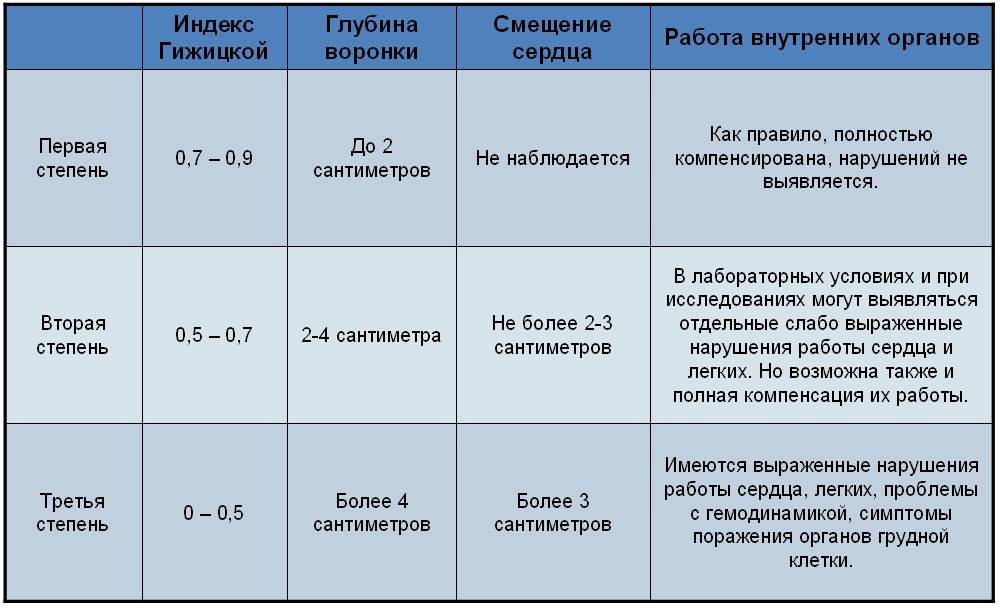
| Степень | Глубина воронки | Смещение сердца | Функционирование внутренних органов |
| 1 | до 2 см | нет | В норме. |
| 2 | 2–4 см | 2–3 см | Возможны отклонения в работе легких и сердца. |
| 3 | более 4 см | более 3 см | Поражение органов ГК, функции сердца и легких нарушены. |
У маленьких детей патология практически незаметна, признаки деформации наблюдаются только во время вдоха. По мере взросления симптомы прогрессируют.
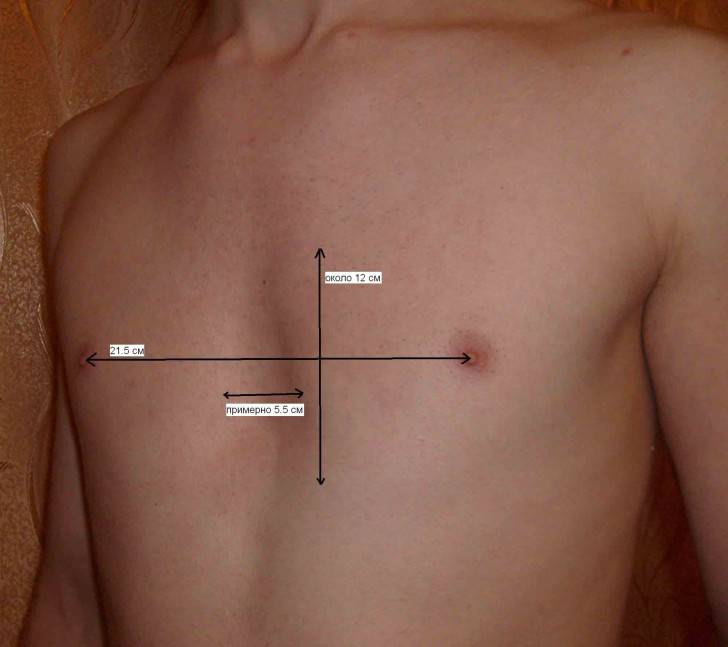
Аномалия определяется уже в возрасте трех лет, когда у ребенка появляются следующие отклонения:
- вегетативные расстройства;
- задержка в физиологическом развитии;
- искривление позвоночника (кифоз, сколиоз);
- скачки артериального давления;
- ослабленный иммунитет (частые простудные заболевания).
В запущенной форме симптомы деформации ярко выражены. Грудь становится вдавленной, глубина воронки сильно возрастает. Аномалия особенно заметна при вдохе. Во время дыхательных движений окружность ГК не соответствует норме (она меньше в 3–4 раза). В данном случае поможет только хирургическая коррекция.
Килевидная ГК
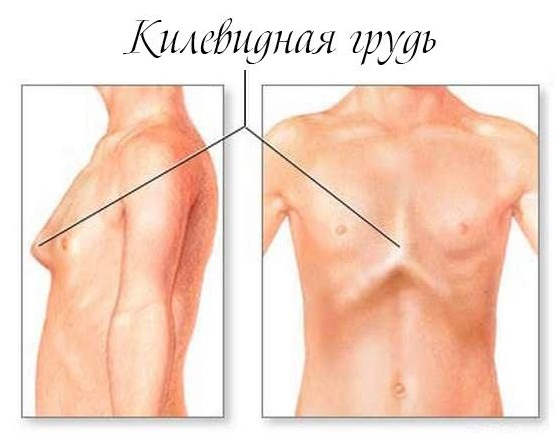
При килевидной деформации происходит активный рост реберных хрящей (с 5-7), поэтому с возрастом у детей с такой патологией грудина начинает выпячиваться вперед в виде клина. Из-за этого в народе дефект называют «куриная грудка».
Основная причина появления недуга – генетическая предрасположенность. Помимо этого, провоцируют развитие деформации некоторые заболевания (костный туберкулез, тяжелые формы рахита). Выделяют три стадии прогрессирования килевидной деформации:
| Стадия | Краткая характеристика | Функционирование внутренних органов |
| 1 | Визуальных изменений не наблюдается, но ребенок может ощущать сжатость в области груди. | В норме. |
| 2 | Стремительное разрастание хрящей начинается с 3–5 лет. Грудная кость выступает вперед, при этом 4, 5, 6, 7 и 8 ребра западают. | Формируются заболевания кардиальных и легочных структур. Сердце видоизменяется (синдром «висячего сердца»). |
| 3 | К подростковому возрасту грудина обрастает костными и хрящевыми тканями, образовывая клин. Больной быстро устает, незначительная физическая активность приводит к тахикардии. | Легкие уменьшаются в объеме, поэтому пациент испытывает затруднения во время дыхания, появляется одышка. Развиваются патологии сердца и позвоночного столба. |
ЧИТАЕМ ТАКЖЕ: когда закроется овальное окно в сердце у детей?
С ростом ребенка происходит окостенение разросшихся хрящей. Если своевременно не предпринять меры по коррекции килевидной деформации, восстановить корректное расположение грудины будет практически невозможно.
Виды деформаций грудной клетки
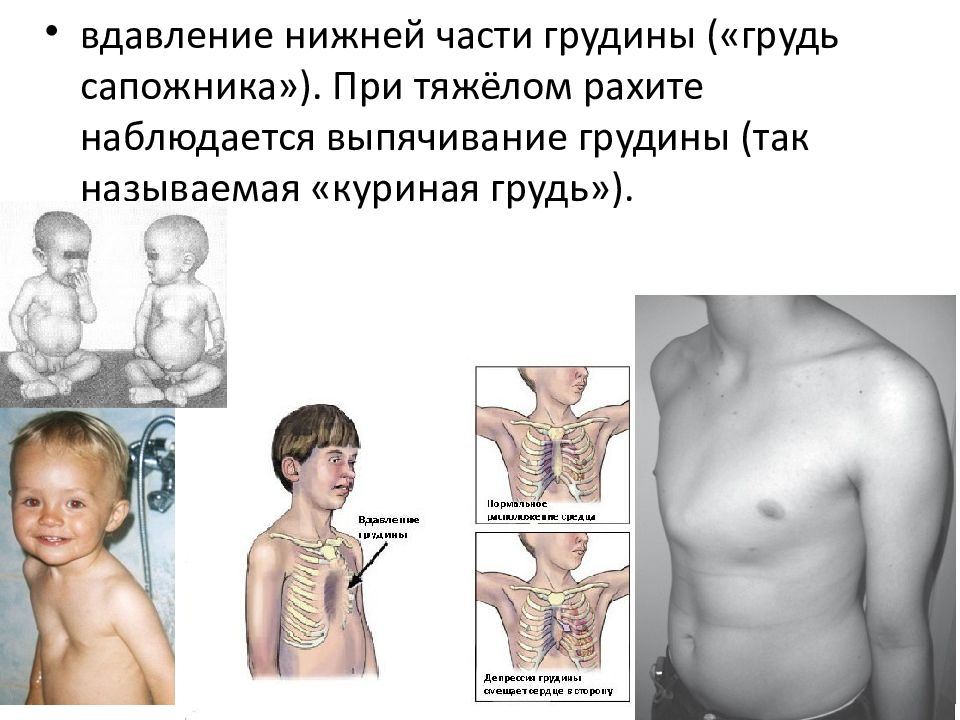
У детей чаще всего встречается два вида врожденной патологии: воронкообразная (еще встречается название «грудь сапожника») и килевидная:
- Воронкообразная грудная клетка характеризуется впалой формой передней части, при которой она оказывается вдавлена внутрь и принимает форму углубления. При этом грудина визуально кажется расширенной. Науке не известны точные причины появления этого дефекта.
- Килевидная деформация проявляется уже при рождении и выражается в виде выпуклой форме костного корсета груди. Причиной килевидной деформации грудной клетки , предположительно, считается избыточный рост ребер или остеохондральных хрящей. Обычно нарушение сопровождается аномальным развитием позвоночника, искривлениями (сколиоз, кифоз), различными видами пороков сердца. Килевидная деформация может также быть ассиметричной, при этом форма грудины оказывается впалой только с одной стороны, а с другой наблюдается выпирание.
Большинство специалистов сходятся во мнении, что врожденная деформация грудной клетки берет свое начало в период внутриутробного развития. Реберные хрящи ребенка растут слишком быстро, провоцируя повышенное давление, в результате чего возникает впалая грудная клетка. Болезнь дает о себе знать в скором времени после рождения малыша или в его первые годы жизни. Сопутствующими синдромами могут быть рахит, неправильное развитие позвоночника, болезни сердца, ассиметричное развитие костей и хрящей грудины. Со временем при отсутствии лечения деформация может быстро прогрессировать, вызывая физиологический дискомфорт и нарушения в работе внутренних органов.
Одно из наиболее тяжелых заболеваний — синдром Поланда. Это редкий врожденный синдром, для которого характерно полное или частичное отсутствие мышечного каркаса с одной стороны и сопутствующий порок развития кисти. Его причиной считается нарушение кровообращения в позвоночных артериях во время внутриутробного развития. При этом сердечная мышца и магистральные артерии оказываются не защищенными костным скелетом грудной клетки и подвержены риску механического повреждения.
Причины возникновения
Во многих семьях патология передается от родителей детям с частотой 20-65%. Научному сообществу известно о многих синдромах, которые вызваны пороками грудино-реберного комплекса. Чаще всего подобные аномалии развития связаны с ферментативными нарушениями, дисплазией хрящевых и соединительных тканей.
ЧИТАЕМ ТАКЖЕ: симптомы и лечение дисплазии мышечной ткани у детей
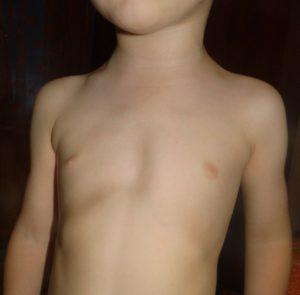
Точная причина развития спорадических форм деформации грудины неизвестна. Большинство специалистов склоняются к версии о том, что подобные патологии возникают вследствие тератогенных факторов, влияющих на развитие плода. Чаще всего врожденные деформации грудины вызваны неравномерным ростом ребер и хрящей. Также к этому состоянию может приводить патология диафрагмы, когда мышцы втягивают грудную клетку внутрь.
Среди наиболее частых причин развития приобретенных деформаций грудины выделяют следующие заболевания:
- рахит (рекомендуем прочитать: как по фото в домашних условиях распознать рахит у грудничков?);
- туберкулез;
- сколиоз (рекомендуем прочитать: проведение профилактики сколиоза у детей дошкольного возраста);
- системные заболевания;
- опухолевые образования (хондрома, остеома, экзостоз и пр.);
- остеомиелит ребер.
Нередко грудная клетка у детей приобретает неестественную форму из-за гнойно-воспалительных заболеваний: флегмоны, хронической эмпиемы, опухоли средостения, эмфиземы легких, ожога, травмы и пр. Иногда патология развивается после хирургических операций (торакопластики, срединной стернотомии).
Какие операции проводят при воронкообразном дефекте ГК
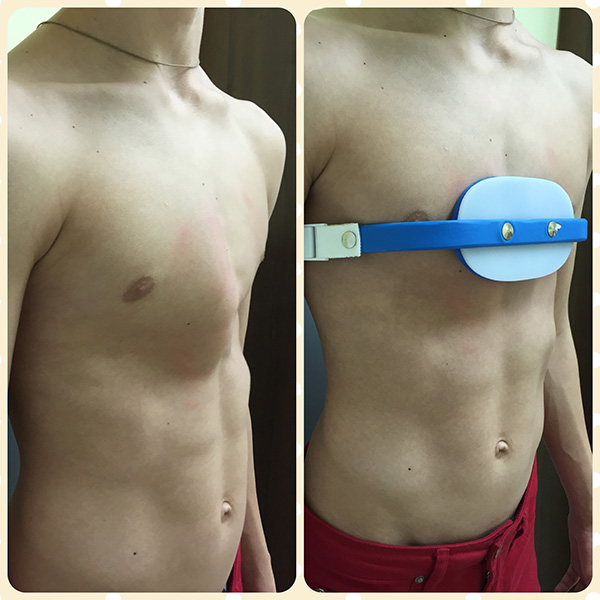
Самым рациональным и эффективным подходом к решению проблемы лечения недуга остается хирургическая операция. Оптимальным возрастом для ее проведения считается 12-15 лет. Стоимость хирургического лечения ориентировочно составляет от 150-200 тыс. рублей и зависит от уровня патологии грудной клетки, методики операции и клиники, где она будет проводиться.
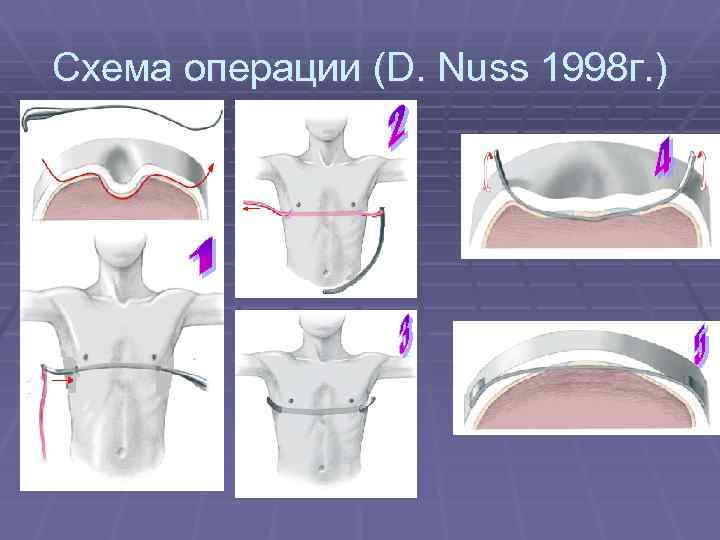
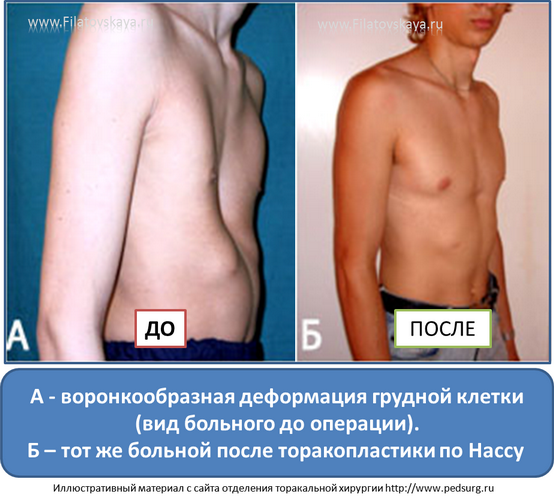
Существует несколько методик проведения хирургического лечения. Одним из самых популярных и распространенных считается операция по методу Насса. Ее проводят под внутривенным общим наркозом, манипуляция длится от 30 минут до часа, а пребывание в лечебном учреждении по завершении операции занимает 10 дней. В ходе вмешательства через маленькие разрезы устанавливают титановые пластины в количестве от 1 до 3 штук по показаниям.
Процесс происходит под контролем видео торакоскопа. Пластинки находятся в груди на протяжении 3-4 лет, затем удаляются тем же путем. За время пребывания пластин в грудной клетке осуществляется выпрямление и правильная фиксация грудинной кости, что позволяет после извлечения приспособлений считать пациента здоровым.
Второй известный метод проведения операции – по Равичу, сейчас почти не применяется за границей и считается неактуальным. Способ отличается от метода по Нассу большей травматичностью и заключается во введении пластин коррекции после удаления искривленных хрящей. Кроме этого, доступ к грудине происходит путем осуществления поперечного разреза на груди и отделения ее мышц.
По окончании вмешательства, рана зашивается внешними швами, а мышцы — внутренними, после чего остается большой рубец. Ввиду травматичности операции, ее не используют при незначительных косметических недостатках и легкой степени деформации.
Симптомы
Клиническая картина заболевания зависит от возраста больного.
Симптомы описываемого заболевания, которые проявляются у грудных детей, следующие:
- незначительное вдавление грудины;
- так называемое парадоксальное дыхание – при этом ребра и грудина западают во время вдоха, создается впечатление, что грудная клетка суживается, хотя при вдохе она должна расправляться.
У пациентов младшего детского возраста (чаще всего дошкольного) развиваются следующие признаки описываемой патологии:
- вдавление грудины становится более выраженным;
- под краями реберных дуг формируется характерная борозда;
- такие дети чаще болеют простудными заболеваниями, чем их сверстники.
У школьников с воронкообразной грудной клеткой наблюдаются следующие патологические проявления:
- возникает стойкое нарушение осанки – такой ребенок постоянно горбится;
- искривление ребер и грудины становится постоянным;
- грудная клетка уплощена;
- надплечья опущены;
- края реберных дуг подняты;
- живот выпячен вперед;
- парадоксальное дыхание по мере взросления ребенка становится менее выраженным и на каком-то этапе прогрессирования патологии исчезает.
Симптомы описываемого заболевания, которые проявляются у подростков и взрослых, следующие:
- грудной кифоз – искривление позвоночника в заднем направлении;
- сколиоз – искривление позвоночного столба вправо или влево относительно своей оси;
- повышенная утомляемость при обычных нагрузках;
- снижение трудоспособности – физической и интеллектуальной;
- регулярная потливость;
- ухудшение аппетита, нередко – его полное отсутствие;
- стойкая бледность кожных покровов и видимых слизистых оболочек;
- снижение массы тела в сравнении с возрастной нормой – такие пациенты кажутся недоразвитыми, ослабленными, взрослые по конституции (телосложению) могут напоминать подростков;
- плохая переносимость физических нагрузок;
- системные нарушения работы сердца и легких. Особенно часто при развитии воронкообразной грудной клетки диагностируются бронхиты (воспаление слизистой оболочки, выстилающей изнутри стенку бронхов) и пневмонии (воспалительное поражение легочной ткани). Боли в сердце также являются частым симптомом описываемого заболевания.
Необходимые медицинские мероприятия
При помощи осмотра установить диагноз проще всего в трехлетнем возрасте. Именно тогда ярко заметны нарушения в развитии скелета, перебои в работе легких и сердца.
В медицинском учреждении проводятся следующие мероприятия:
- рентген,
- МРТ,
- томограмма и другие исследования.
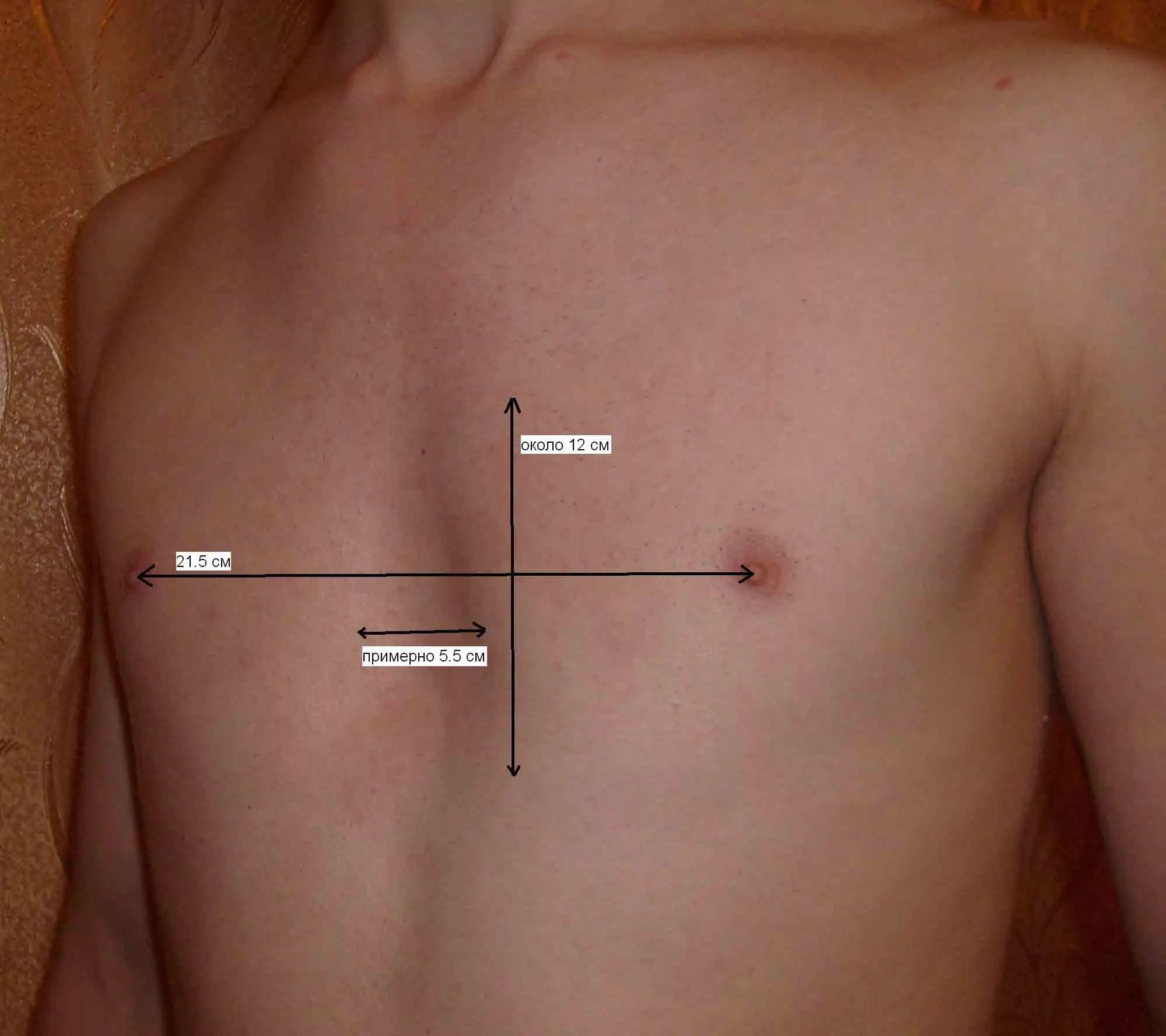
К примеру, на основе рентгена выводится индекс Гижицкой, то есть определяется расстояние между позвоночником и грудиной. Если это расстояние меньше единицы, то это свидетельство того, что малыш имеет заболевание ВДГК.
Обязательно проверяется работа дыхательной, сердечной и сосудистой систем. Для проверки работы легких используют электромиографическое исследование. Определяется объем легких, какая их емкость при вдохе и выдохе.
Помимо ВДГК, у ребенка может быть выявлена вегетативно-сосудистая дистония. К этому заболеванию приводят уменьшение объема легких и сердечная недостаточность. Симптомами являются колющие или/и режущие боли в области сердечной мышцы. Затем работа других систем изменяется в худшую сторону, ухудшаются солевой, белковый и водный обмен и так далее.
Естественно, что не следует забывать и о психологическом исследовании, ведь большинство людей, страдающих ВДГК, имеют комплекс неполноценности. Такое состояние опасно не только для детей, но и для взрослого человека.