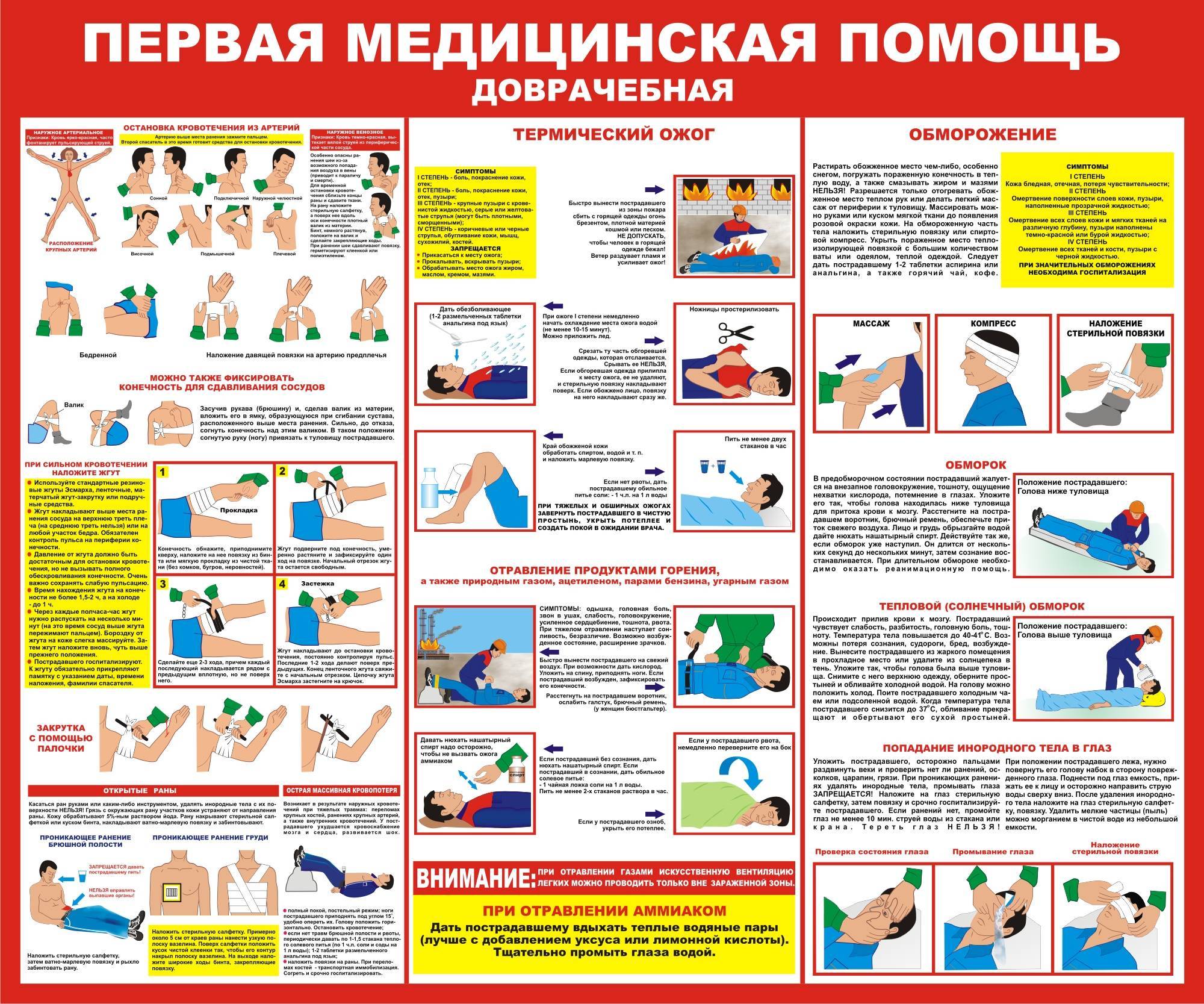
Ребенок подавился и задыхается
Как правило, если еда попала в дыхательное горло, ребенок начинает рефлекторно кашлять и в большинстве случаев организма справляется самостоятельно. Однако, если вы видите, что малыш краснеет от напряжения, затем синеет, голос охрип, кашель стал сухим и надрывным, перестал дышать – принимайте меры. Если неприятность произошла с ребенком младше 2-летнего возраста, положите его на свое бедро лицом вниз, голова должна быть ниже попы. Сделайте несколько ударов основанием ладони в область между лопаток по направлению к голове. Постарайтесь удалить помеху из ротика пальцами как можно скорее. Совсем кроху бывает достаточно перевернуть вниз головой, удерживая за ножки.
Для детей постарше применяют прием Геймлиха: поставьте ребенка на пол спиной к себе, наклоните вперед под углом 45-50 градусов, обхватите руками, правую руку сожмите в кулак и приложите к животу ребенка, между пупком и местом схождения ребер, левую положите поверх кулака и сделайте несколько резких нажатий по направлению к голове.
Алгоритм действий в экстренной ситуации:
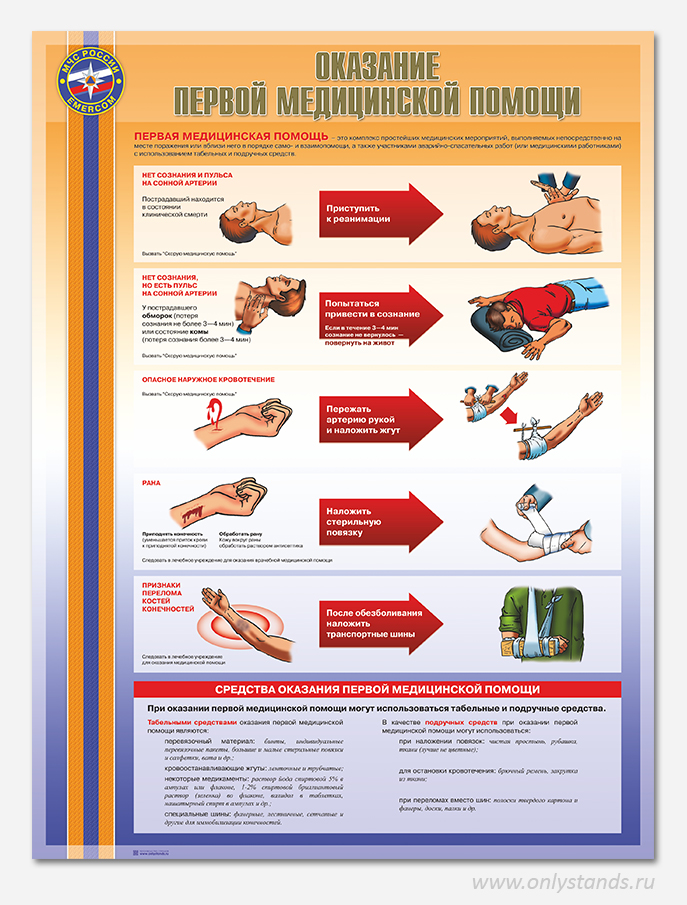
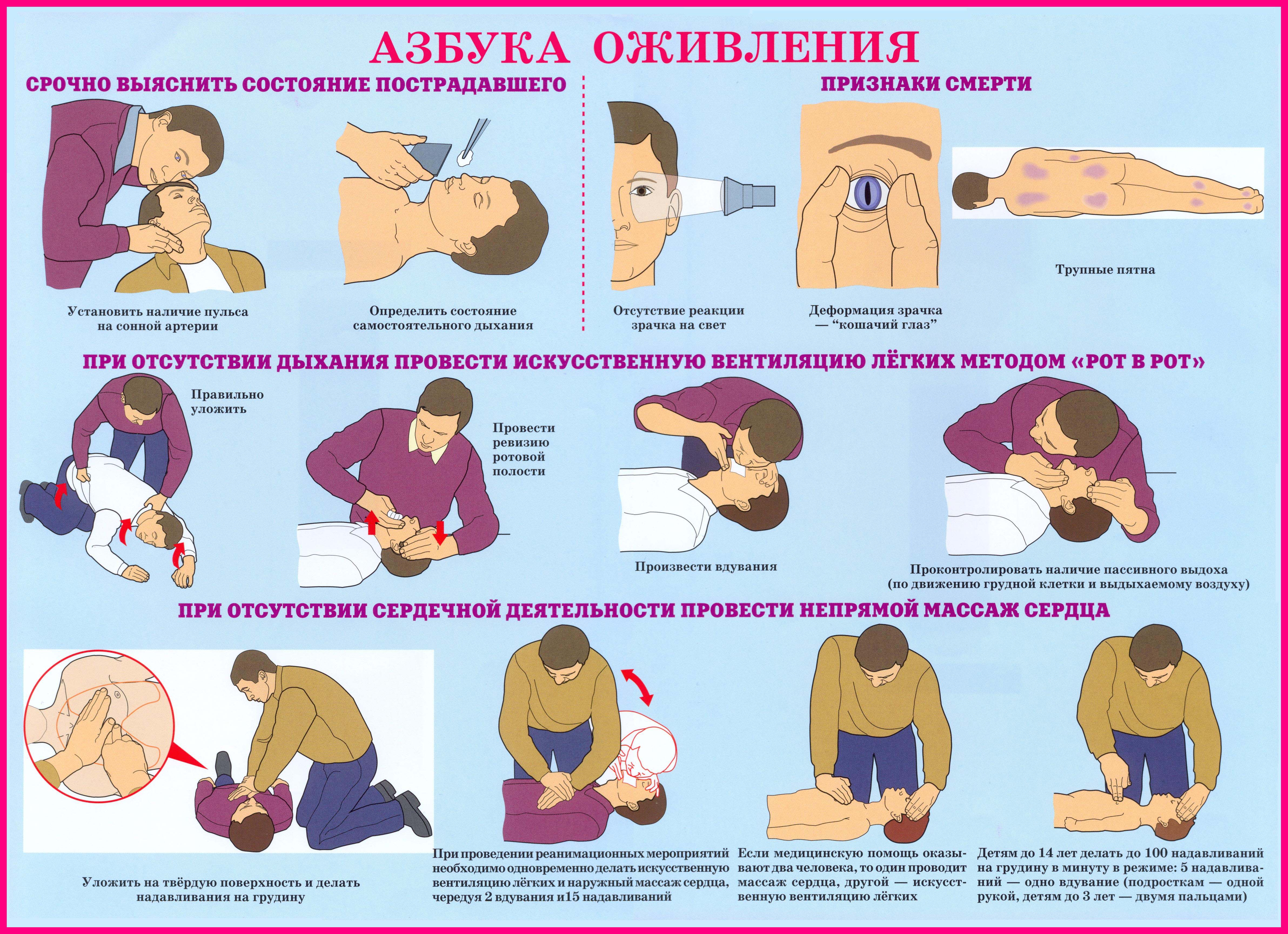
Определите, дышит ли человек, работает ли сердце.
Если человек в состоянии дышать сам, у него есть пульс – вызовите скорую помощь и дождитесь врачей.
- Если дыхания и/или сердцебиения нет – начинайте сердечно-легочную реанимацию (СЛР, непрямой массаж сердца и искусственное дыхание), даже если вы видите слабое или умеренной силы кровотечение. При первой возможности вызывайте скорую помощь. Угрожающее жизни кровотечение следует останавливать раньше или одновременно с СЛР (если есть помощники).
- Остановите угрожающее жизни кровотечение: если кровь бьет фонтаном в области шеи, груди, живота, бедра, нужно сразу остановить ее, надавив на сосуд пальцами или ребром ладони, наложить давящую повязку, и после этого проводить сердечно-легочную реанимацию. При условии, что на остановку кровотечения у вас уйдет не больше 1-2 минут.
- Вызывайте скорую помощь, если вы не сделали этого раньше, пользуйтесь громкой связью или поручите это кому-то рядом. При этом все экстренные меры по сохранению жизни пострадавшего при общении с диспетчером не должны прекращаться: непрямой массаж сердца и дыхание рот в рот/нос, остановка кровотечения.
- Устраните травмирующий фактор, если это возможно. При электротравме, ожоге, обморожении эти действия идут первым пунктом.
При этом нельзя вынимать колющие и режущие предметы из раны (нож из груди, из бедра, трубы, черенки и т. д.): это может привести к интенсивному кровотечению и смерти в считанные минуты.
- Окажите другую необходимую помощь в нужном объеме, согласно таблице ниже.
- Вызовите скорую, если вы не сделали этого сразу, дождитесь врачей рядом с пострадавшим.
Одно из опасных состояний при экстренной ситуации со здоровьем – шок. Это критическое снижение кровообращения в жизненно важных органах и тканях, в результате чего они повреждаются, иногда необратимо, нарушение нервной и гормональной регуляции. Шок может стать причиной смерти.
При шоке человек может быть гиперактивен или наоборот практически неподвижен, апатичен, может не воспринимать ничего вокруг – в зависимости от вида и стадии развития этого состояния. При видимом благополучии/спокойствии человек в опасной стадии шока будет часто и поверхностно дышать, его кожа будет бледной, холодной и липкой от пота, черты лица заострены, он не будет реагировать на обращенную к нему речь.
Оказание помощи при гипертоническом кризе
Гипертонический криз – неотложное состояние, характеризующееся резким подъемом давления. Симптомы, которые возникают у больных, – одышка, головная боль, боли в грудной клетке, судороги, рвота, нарушение сознания. Гипертонический криз опасен для жизни пациентов. При резком подъеме давления нарушается кровоснабжение органов и систем, повреждаются органы-мишени, которыми являются головной мозг, сердце, глаза и почки.
При гипертоническом кризе требуется немедленное контролируемое снижение давления. Алгоритм действий для медсестры:
- Через посредника вызвать врача или бригаду скорой помощи.
- Уложить пациента с приподнятой головой. При рвоте повернуть голову больного набок.
- Если сознание пациента не нарушено, следует провести успокаивающую беседу. Она поможет уменьшить эмоциональное напряжение.
- Расстегнуть на больном узкую одежду, затрудняющую дыхание. Обеспечить приток свежего воздуха в комнату. При необходимости провести оксигенотерапию через лицевую маску или носовой катетер.
- Дать больному принять таблетку каптоприла в дозировке 25–50 мг.
- На икроножные мышцы пациента поставить горчичники, а к голове приложить холодный компресс или пузырь со льдом. Эти меры поспособствуют расширению периферических сосудов и уменьшению артериального давления.
- Через 10–15 минут после приема лекарства измерить артериальное давление и подсчитать частоту сердечных сокращений.
Если пациент жалуется на боли в области груди, ему следует дать под язык нитроглицерин, при непереносимости этого препарата – валидол. Дальнейшую лекарственную терапию нужно проводить по назначению врача.
Основные правила оказания первой помощи
Смерть от отсутствия дыхания и кровообращения наступает в течение 3-5 минут, поэтому всегда в первую очередь нужно восстанавливать эти жизненно важные функции.
Но человек в первые минуты после травмы может погибнуть и от массивного кровотечения. Смерть также может наступить в результате шока или при несовместимых с жизнью повреждениях органов и тканей.
Поэтому в первые секунды важно определить, что угрожает жизни пострадавшего больше всего, и последовательно устранять факторы, ориентируясь на уровень опасности. Если вы растерялись и не знаете, как помочь пострадавшему, объясните ситуацию диспетчеру скорой помощи
Он сориентирует вас и будет руководить вашими действиями до приезда врачей. Главное при этом — не впадать в панику, внимательно слушать и выполнять всё, что вам говорит диспетчер
Если вы растерялись и не знаете, как помочь пострадавшему, объясните ситуацию диспетчеру скорой помощи. Он сориентирует вас и будет руководить вашими действиями до приезда врачей. Главное при этом — не впадать в панику, внимательно слушать и выполнять всё, что вам говорит диспетчер.
Обязательно нужно оставаться с пострадавшим до приезда врачей, даже если вы ничего не делаете. Вы можете сообщить важную информацию, которая поможет врачам быстро предпринять правильные меры по спасению человека.
Во всех случаях старайтесь вызвать скорую как можно раньше.
Падения

Падение – распространенная причина ушибов, переломов костей и серьезных травм головы.
Их можно предотвратить, если:
- не разрешать детям лазить в опасных местах;
- устанавливать ограждения на ступеньках, окнах и балконах.
Разбитое стекло может стать причиной порезов, потери крови и заражения. Стеклянные бутылки нужно держать подальше от детей и младенцев. Нужно учить маленьких детей не прикасаться к разбитому стеклу.
Ножи, лезвия и ножницы необходимо держать в недоступных для детей местах. Старших детей надо научить осрожному обращению с этими предметами.
Можно избежать многих травм, если объяснять детям, что бросаться камнями и другими острыми предметами, игрь с ножами или ножницами очень опасно.
Острые металлические предметы, ржавые банки могут стать источником заражения ран. Таких предметов недолжно быть на детских игровых площадках.
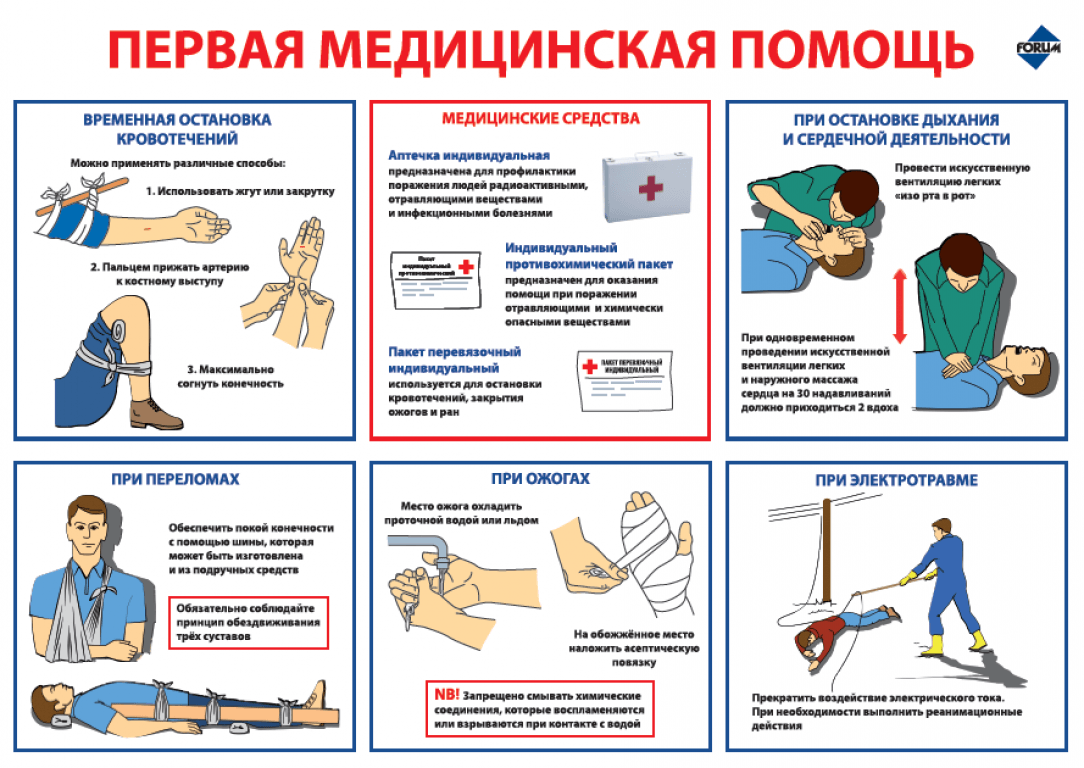
При небольших порезах и ранах:
- Промойте рану 3%-ной перекисью водорода, а при ее отсутствии – чистой (по возможности кипяченой охлажденной) водой с мылом.
- Высушите кожу вокруг раны, обработайте йодом.
- Закройте рану чистой марлей и наложите повязку.
При серьезных порезах и ранах:
- Если кусочек стекла или другого предмета застрял в ране, не старайтесь удалить его. Это может вести к кровотечению или большому повреждению тканей.
- Если у ребенка сильное кровотечение, поднимите пораженное место выше уровня груди и плотно прижмите ранули место рядом с ней) подушкой или мягким свертком из чистой ткани. Продолжайтержать сверток или подушку, пока кровотечение не прекратится.
- Не кладите веществ растительного или животного происхождения на рану, поскольку это может вызвать инфицирование.
- Наложите на рану повязку. Повязка не должна быть слишком тугой.
- Отвезите ребенка в больницли вызовите скорую медицинскую помощь. Спросите медицинского работника, надо ли сделать ребенку прививку от столбняка.
Падение детей из окон

Падение из окна — является одной из основных причин детского травматизма и смертности, особенно в городах. Дети очень уязвимы перед раскрытым окном из-за естественной любознательности.
Как защитить ребенка от падения из окна.
- Не оставляйте маленьких детей одних. Большинство случаев падения происходит тогда, когда родители оставляют детей без присмотра.
- Отодвиньте от окон все виды мебели, чтобы ребенок не мог залезть на подоконник.
- НИКОГДА не рассчитывайте на москитные сетки! Они не предназначены для защиты от падений! Напротив — москитная сетка способствует трагедии, ибо ребенок чувствует себя за ней в безопасности и опирается как на окно, так и на нее. Очень часто дети выпадают вместе с этими сетками.
- По возможности, открывайте окна сверху, а не снизу.
- Ставьте на окна специальные фиксаторы, которые не позволят ребенку открыть окно более, чем на несколько сантиметров.
- Защитите окна, вставив оконные решетки (другие варианты — ручка с замком или гребенка-блокиратор). Решетки защитят детей от падения из открытых окон.
Решетки могут быть:- мощными сплошными (против взломов и краж);
- половинными (закрывающими нижнюю часть окна, наиболее опасную для падений);
- специальными вставными, предназначенными к использованию только при открытом окне.
Вынуть вставную решетку сможет только человек с достаточной силой и смекалкой (взрослый или подросток).
- Если вы что-то показываете ребенку из окна — всегда крепко фиксируйте его, будьте готовы к резким движениям малыша, держите ладони сухими, не держите ребенка за одежду.
- Если у вас нет возможности установить фиксирующее и страховое оборудование, вы легко можете просто открутить отверткой болты, крепящие рукоятки и убрать их повыше, используя по мере необходимости и сразу вынимая после использования.
Обратите внимание:
- Если вы устанавливаете решетку на весь размер окна, должен быть способ быстро открыть ее в случае пожара! Решетка должна открываться на навесках и запираться навесным замком. Ключ вешается высоко от пола, около самого окна, на гвоздике, так, чтобы подросток и взрослый смогли быстро открыть окно за 30-60 секунд при острой необходимости. Не заваривайте решетками окна наглухо, это может стоить вам жизни даже на первом этаже!
- При любом типе решеток — просвет между прутьями не должен быть более половины поперечного размера головы ребенка (не более 10 см). Если ребенок может просунуть голову между прутьями — нет ни малейшего толку от такой решетки!
Ответственная по СПР
Е.С. ГранчаковаСкачать документ (PDF)
Отравление
При появлении признаков отравления нужно постараться вызвать рвоту, если ее нет. Дайте ребенку выпить теплой воды, затем попросите открыть рот и прикоснитесь пальцами к корню языка. Для того чтобы снизить концентрацию токсина и не допустить нарушения водно-солевого баланса выпаивайте ребенка раствором регидрона, пусть пьет маленькими глотками но часто. Дайте сорбент, например активированный уголь, уложите в постель и не кормите. Если симптомы не проходят в течение 12 часов, ребенку меньше 2-х лет, есть подозрение на отравление грибами, ботулизм либо сальмонеллез, срочно вызывайте скорую помощь

Fotolia
Оказание помощи при симптомах гипогликемии и гипогликемической комы
У больных сахарным диабетом из-за снижения уровня глюкозы в крови возникает гипогликемия. Симптомы состояния – слабость, головная боль, тревога, бледность, потливость, дрожь в руках, чувство голода. При резком снижении уровня сахара в крови человек теряет сознание, а затем наступает гипогликемическая кома. При этом состоянии нарушаются дыхание, кровообращение и другие жизненно важные функции организма, наблюдается выраженная потливость, гипертонус мышц. Могут быть судороги.
Алгоритм действий для медсестры:
- Вызвать бригаду скорой помощи или врача при возникновении у пациента симптомов гипогликемического состояния.
- Посмотреть, есть ли у больного судороги. При их наличии необходимо бережно зафиксировать пациента в положении на спине, не позволяя ему ударяться головой. Противопоказано фиксировать конечности, помещать между зубами человека любые предметы. Для устранения судорог следует ввести внутривенно болюсно 40 % раствор глюкозы (детям до 14 лет – от 2,5 мл до 8,5 мл, детям старше 14 лет и взрослым – 80 мл).
- При отсутствии судорог определить, сохранен ли вербальный контакт с пациентом. Если человек находится в сознании и может говорить, следует дать ему разжевать 4 чайных ложки сахара или дать выпить 200 мл сладкого фруктового сока.
- При отсутствии вербального контакта с пациентом посмотреть, есть ли у него глотательный рефлекс. Для этого нужно определить, присутствует ли у человека реакция на боль. Если больной реагирует на болевые ощущения, это значит, что глотательный рефлекс сохранен. В таком случае следует влить в рот пациента 40 % раствор глюкозы объемом 10 мл. Когда человек придет в сознание, необходимо дать ему 4–5 кусков сахара.
- Если реакции на боль нет, это значит, что глотательный рефлекс не сохранен. В такой ситуации помочь пациенту может только внутривенное введение 40 % раствора глюкозы.

Причины развития шока – сверхсильный травмирующий фактор:
- сильная боль;
- интенсивное кровотечение;
- острое нарушение сердечной деятельности;
- крайнее эмоциональное потрясение;
- действие электричества;
- недостаточное поступление воды или повышенный ее расход (диарея/рвота/полиурия);
- влияние химических веществ или инфекции.
Последовательность действий при оказании первой доврачебной помощи в разных случаях определяется так, чтобы риск развития шока был минимальным. Обезболивание всегда нужно проводить раньше, чем фиксацию конечностей при переломах, но остановка кровотечения в приоритете. То есть, оценивая ситуацию, вы должны решить, что для пострадавшего в данный момент опаснее.
Удушье от малых предметов

Маленьким детям не следует давать еду с маленькими косточками или семечками. За детьми всегда нужно присматривать во вре еды. Кормите ребенка измельченной пищей.
Кашель, шумное частое дыхан или невозможность издавать звуки – это признаки проблем с дыханием и, возможно, удушья, которое мет привести к смерти. Следует убедиться, что с ребенком все обстоит благопучно. Если у него затруднено дыхание, нельзя исключить возможность попадания мелх предметов в дыхательные пути ребенка, даже если никто не видел, как ребенок ал что-нибудь в рот.
Механическая асфиксия у детей до 1 года
Асфиксия — удушье, вызванное сдавлением дыхательных путей, закрытием их просвета слизью, пищей, сдавлением шеи, груднойклетки и живота, которое может привести к смерти ребенка. У новорожденного это состояние может быть вызвано в основном следующими причинами:
- Прикрытие дыхательных путей ребенка мягким предметом (подушкой, игрушкой).
- Прикрытие дыхательных птей грудью матери во время кормления.
- Попадание инородных тел в дыхательные пути (мелкие игрушки, пуговицы, кольца, монеты и т.д.).
- Попхивание и попадание молока не в пищевод ребенка, в гортань, иногда бронхи.
- Частые срыгивания.
- Сдавление области шеи цепочками с крестиками (талисманами), тесьмой с соской.
Профилактика асфиксии
- После каждого кормления ребенку следует дать возможность отрыгнуть воздух, заглоченный с пищей. Для этого его нужно подержать некоторое время вертикально и ни в коем случае не класть сразу после кормления. Некоторые дети (особенно недоношенные или ослабленные) могут срыгивать повторно, уже находясь в кроватке. Для предотвращения вдыхания содержимого поворачивайте голову младенца всегда набок. Если срыгивания частые и обильные, то это является поводом для обращения к врачу.
- Выбирая детское постельное белье и одежду, предпочтение следует отдавать товарам без всевозможных завязочек, тесемочек и т.п. Вместо детского одеяла можно пользоваться специальным конвертом для сна, не использовать слишком большие “взрослые” одеяла. Можно использовать специальные сетчатые одеяла для младенцев.
- Не следует оставлять надолго старших детей одних около новорожденного, надеясь на их взрослость и рассудительность, а также класть спать младенца в одну кровать с ними. Совместный сон в одной кровати с родителями с точки зрения возможной асфиксии запрещается.
Совместный сон – это фактор риска удушения малыша. Многие молодые мамы кладут с собой в постель малышей: оптимальным все же будет сон в родительской спальне, но не в родительской кровати. Поставьте детскую кроватку впритык к своей, опустите боковую решетку. С одной стороны, это обеспечит безопасность малыша, с другой — вы будете в непосредственной близости от своего ребенка и вам не придется вскакивать ночью по несколько раз. Вам будет удобно ночью кормить кроху, а затем, не вставая, перекладывать его в кроватку.
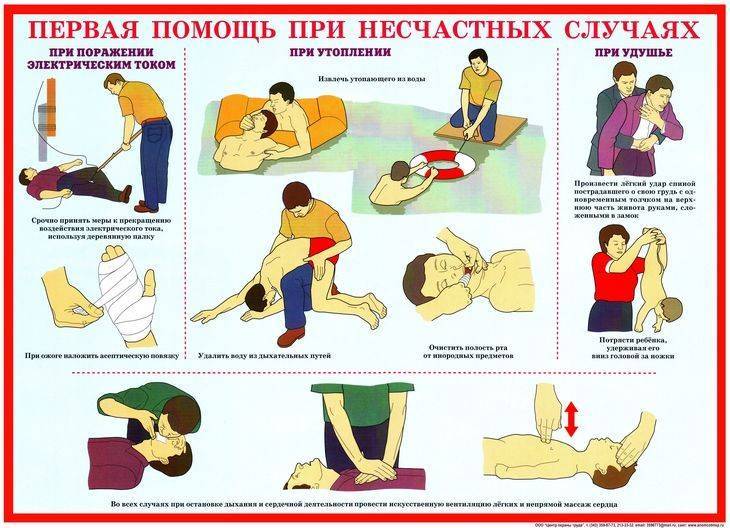
Поражение электрическим током

Всем известно о детском любопытстве. То, что они видят вокруг себя, пытаются повторить. Им хочется понять действия родителей, которые по много раз на день что-то включают, выключают, засовывают непонятный предмет в отверстия. Чаще всего удовлетворив любопытство, ребенок больше не интересуется электричеством.
Основные методы предотвращения поражения электрическим током детей.
- Необходимо так расположить розетки, чтобы ребенок не смог их достать.
- Старайтесь незаметно использовать розетки, не развивайте интерес у детей.
- Не нужно покупать малышам электрические игрушки. Если в доме появилась такая игрушка, играйте вместе с ребенком.
- Малоиспользуемые розетки закрывайте изолентой или заглушками, используемые, после эксплуатации также закрывайте заглушками.
- Провода возле стационарных электроприборов по возможности прячьте в полимерные трубки.
Играя с детьми за пределами дома, старайтесь избегать любых видов проводов. Не отвлекайтесь на разговоры с людьми, упустив на какое-то время малыша из вида. Старайтесь любопытство ребенка удовлетворять объяснениями, указывая возможные последствия.
Какие действия первой помощи нужно предпринять.
Самое первое – не паниковать, от этого лишь суета и бездействие. Если контакт с электроэнергией не прерван, нужно срочно его прекратить. Для этого отключите счетчик, если он рядом, выдерните шнур из розетки, перерубите электрошнур или отбросьте оголенный провод деревянным предметом, обувью, карандашом и т.п.
Хватать ребенка не нужно пока его не обесточите, иначе и ему не поможете и сами попадете под силу действия электричества. При оказании помощи от поражения электрическим током обуйтесь, обувь должна быть сухой.
Бывали случаи, когда освобожденный ребенок от испуга бросался бежать и вновь попадал под действие тока или выпрыгивали в окно. Не выпускайте из рук освобожденного малыша, держите его крепко.
Первая помощь при поражении электрическим током зависит от общего состояния ребенка. Если малыш остался в сознании, дайте ему настойки валерианы, в дозировке соответственно возрасту. Напоите теплым чаем и отправьте в больницу.
При потере сознания и сохраненным пульсом, слабым, но присутствующем дыхании освободите ребенка от сжимающей одежды в области дыхательных путей. Откройте окно, дверь для потока свежего воздуха. Уложите пострадавшего на твердую ровную поверхность, предварительно застелите одеялом.
Если в помещении стало холодно, воспользуйтесь грелками, не допустив охлаждения ребенка. Дайте понюхать нашатырный спирт на ватке, смажьте им виски, обрызгайте лицо водой. Если самочувствие ребенка ухудшается, вызывайте срочно скорую. Пока скорая в пути, делайте непрямой массаж сердца и искусственное дыхание. Один вдох в рот с последующими толчкообразными надавливаниями в нижней трети центра груди 15 секунд.
Берегите своих детей, контролируйте пространство, где они находятся, играют, чтобы избежать поражения электрическим током.
Алгоритм действий при кетоацидотическом состоянии
Люди, страдающие сахарным диабетом, могут столкнуться с кетоацидотической комой. Это осложнение заболевания, являющееся следствием инсулиновой недостаточности. Процессы, которые происходят в организме при наступлении кетоацидотической комы, – интоксикация, развитие острой сердечно-сосудистой и печеночно-почечной недостаточности.
Основные симптомы, указывающие на кетоацидотическое состояние: слабость, жажда, потеря аппетита, сонливость, тошнота, рвота, нарушение сознания, запах ацетона изо рта. Действия, которые может предпринять медсестра при развитии у пациента этого осложнения диабета:
- Вызвать врача.
- Уложить пациента на горизонтальную поверхность, наклонить голову набок, обеспечить проходимость верхних дыхательных путей.
- Подготовить всё необходимое к проведению венепункции и введению лекарств по назначению врача – инсулина короткого действия, 0,9 % изотонического раствора натрия хлорида.
- Дать пациенту увлажненный кислород.
Результат оказания доврачебной помощи при неотложных состояниях зависит от того, какими знаниями и навыками обладает медсестра. Для качественного выполнения должностных обязанностей медицинскому персоналу рекомендуется регулярно совершенствовать свои знания и навыки. В «Академии профессиональных стандартов» можно пройти курсы повышения квалификации медсестер. Обучение проводится в дистанционном формате без отрыва от работы для учащихся.
Отморожение
При отморожении не в коем случае нельзя растирать пострадавшие участки тела снегом, водкой и прочим. Уведите ребенка с холода, снимите одежду. Наберите теплую ванну, вода не теплее 38 градусов, усадите малыша. Легкими движениями массируйте отмороженные участки, как правило, это пальчики рук и ног, возможно щечки. Ваша задача восстановить кровообращение. После ванны уложите ребенка в постель и оберните покрасневшие места теплой тканью. Напоите ребенка чем-то теплым – слабеньким чаем, можно отваром шиповника, компотиком т.д. Если места отморожения болезненны, припухли, появились волдыри, не туго оберните пораженное место стерильным бинтом и отправляйтесь к врачу.
Помощь при анафилактическом шоке, вызванном медикаментами
При введении медикаментов у пациентов может развиться тяжелая системная аллергическая реакция – анафилактический шок. При этом состоянии нарушается гемодинамика, ухудшается кровообращение, возникает кислородное голодание.
Анафилактический шок может в течение 5–30 минут привести к смерти. Поэтому при возникновении его симптомов медсестра должна незамедлительно начать действовать согласно алгоритму:
- Прекратить введение медикамента, вызвавшего аллергическую реакцию. Если инъекция была внутривенной, оставить иглу в вене.
- Пригласить врача или вызвать скорую помощь.
- Отметить время введения аллергена в организм и возникновения первых признаков анафилактического шока.
- Если препарат вводился в вену конечности или внутримышечно, выше места инъекции необходимо наложить жгут на 25–30 минут. Через каждые 5 минут ослаблять жгут на 1–2 минуты.
- Следить за дыханием, пульсом и артериальным давлением пациента.
- При рвоте уложить больного на бок, при ее отсутствии – на спину с приподнятыми нижними конечностями. Убрать изо рта зубные протезы, если они есть.
- Обеспечить больному доступ воздуха. Расстегнуть верхние пуговицы, ослабить стесняющую одежду. При необходимости дать кислород.
- Обколоть крестообразно место инъекции 0,1 % раствором адреналина (1 мл препарата развести в 3–5 мл физиологического раствора).
- Контролируя артериальное давление, внутривенно ввести 0,1 % раствор адреналина (0,5 мл препарата развести в 5 мл физиологического раствора).
Дальнейшую терапию необходимо выполнять по назначению врача:
- Через 10 минут после введения адреналина измерить артериальное давление. Если оно не повысилось, ввести препарат повторно.
- Внутривенно капельно ввести 0,9 % раствор натрия хлорида. Доза – до 2 л.
- Развести преднизолон 60–150 мг в 20 мл 0,9 % раствора натрия хлорида и ввести внутривенно болюсно.
- Поставить подкожную или внутримышечную инъекцию 1 % раствора димедрола. Доза – 1 мл.
- Внутривенно болюсно ввести 2,4 % раствор эуфиллина. Доза – 10 мл.
- При наличии судорог поставить внутримышечную инъекцию 25 % раствора сульфата магния. Доза – 10 мл. Внутривенно ввести 40 % раствор глюкозы. Доза – 20–40 мл.
При анафилактическом шоке важно постоянно контролировать артериальное давление, пульс и дыхание. В любой момент нужно быть готовым к проведению сердечно-легочной реанимации
Ошибки при оказании первой помощи
Ошибка при спасении человека может стоить жизни. Есть ситуации, когда лучше ничего не делать и просто оставаться с пострадавшим до приезда врачей.
Случаи, когда нельзя самостоятельно перемещать пострадавшего и менять положение рук, ног и головы:
- Травма позвоночника Часто это ситуация после ДТП, падения с высоты, удара тяжелым предметом, падения на спину и пр. Внутри позвоночника проходит спинной мозг, и при смещении костей он может повредиться. Смещение позвонков при травме шеи может привести к немедленной смерти.
- Закрытый перелом В этом случае велик риск разрыва сосудов и других мягких тканей, превращение закрытого перелома в открытый. Это увеличивает степень повреждения и может привести к необходимости ампутировать конечность. Разрыв сосудов может вызвать массивное кровотечение и быструю смерть от кровопотери. В правилах оказания первой медицинской помощи при переломах часто указывается наложение шин. Делать это можно только после прохождения соответствующей подготовки на обучающих курсах.
- Обморожение Первым порывом при обморожении нередко бывает желание согреть пострадавшую часть тела. Допустимо только естественное тепло жилого помещения, нельзя нагревать или растирать конечность. Также нельзя надавливать на нее, сгибать и разгибать. Сосуды обмороженной конечности легко повреждаются — после этого восстановление кровоснабжения будет невозможным, разовьется гангрена.
- Ожог Механизм повреждения тканей тот же, что и при обморожении.
Почему при оказании первой помощи бывают ошибки?
- Доверие сомнительным источникам информации, советам людей, которые не имеют медицинского образования и базовой подготовки.
- Непоследовательность. Неправильный порядок оказания помощи, путаница в определении характера повреждения и степени тяжести. Потеря времени на принятие решения.
- Желание сделать больше, чем это предусмотрено протоколом первой помощи. Исполнение компетенций врача, без необходимых для этого знаний и навыков.
- Страх навредить. Неоказание помощи из страха сделать хуже. Оказание помощи не в полной мере (например, слабый толчок при непрямом массаже сердца, чтобы не повредить ребра).
Приходите учиться к нам — вы получите полное представление о том, как помочь человеку до приезда первой помощи, не допуская ошибок.
<< Выбрать другое направление
Рекомендуемые программы обучения

Оказание первой помощи при работе с детьми и подростками. Охрана здоровья несовершеннолетних (36ч)
3735 руб.
2490 руб.

Организация транспортировки и сопровождения больных в автомобиле скорой медицинской помощи с присвоением квалификации «Санитар-водитель» (256ч)
9900 руб.
6900 руб.
Оказание первой доврачебной помощи при производственных травмах и иных критических состояниях (72ч)
3300 руб.
2200 руб.
Все программы направления
Другие новости >>
Помощь при обмороке
Обморок – внезапная потеря сознания, указывающая на сосудистую недостаточность неясной этиологии. Предвестники этого состояния – резкая слабость, головокружение, потемнение и мелькание «мурашек» в глазах, холодный пот, бледность кожи.
При возникновении у пациента обморока медицинская сестра должна руководствоваться в своей работе следующим алгоритмом действий:
- Вызвать врача.
- Уложить человека, потерявшего сознание, на горизонтальную поверхность, приподнять ноги для обеспечения притока крови к головному мозгу.
- Измерить давление, оценить свойства пульса.
- Брызнуть на лицо пациента холодной водой, похлопать влажным полотенцем по щекам.
- Поднести к носу человека ватный диск, предварительно смоченный нашатырным спиртом.
- Обеспечить приток свежего воздуха в помещение.
Дальнейшее лечение следует проводить только по назначению врача.