Гинекологические исследования
В гинекологическом кабинете могут быть проведены следующие процедуры:
- Ручное исследование. Определяется положение, состояние матки, маточных труб, яичников. Таким образом диагностируются миома матки, воспаление придатков, кисты яичников, обычная или внематочная беременность. Для более подробного анализа органов малого таза возможно выполнение УЗИ.
- Осмотр в зеркалах. Врач с помощью специального зеркальца осматривает стенки влагалища, шейку матки.
- Забор мазка на флору. Специальным тампоном врач берет отделяемое слизистой оболочки канала шейки матки, влагалища, мочеиспускательного канала и наносит на стекло. В лаборатории возможно выявление под микроскопом воспалительного процесса (по количеству лейкоцитов), бактериальных и грибковых инфекций.
- Забор материала для диагностики инфекций. С помощью мини-ершика, на щетинках которого остаются клетки эпителия с обитающими в них бактериями, забирается материал из канала шейки матки. Для диагностики герпеса, хламидиоза, микоплазмоза, уреаплазмоза, папилломатоза применяется метод полимеразной цепной реакции (ПЦР). ПЦР-анализ проводится в специализированных диагностических центрах, куда доставляется собранный материал.
- Кольпоскопия. Осмотр шейки матки кольпоскопом с увеличением позволяет обнаружить эрозию, лейкоплакию, папилломатоз, опухолевые изменения. При необходимости берут биопсию (маленький кусочек ткани) или соскоб клеток со стенки шейки матки и отправляют на гистологическое исследование, которое дает точные сведения о состоянии клеток в «проблемном» месте.
- УЗИ . Важная диагностическая процедура, помогающая собрать данные о состоянии слизистой оболочки матки, размеров и расположения органов, уточнить или опровергнуть первоначальный диагноз, поставленный вручную. Внешнее (трансабдоминальное) узи проводится через живот (переднюю брюшную стенку при наполненном мочевом пузыре. При внутреннем (трансвагинальном) исследовании, когда датчик аппарата в одноразовом презервативе вводят во влагалище, возможно обнаружение спаечных процессов, определяется состояние и размер яичников, количество эндометрия, выстилающего матку, созревание и прохождение яйцеклетки. Это исследование противопоказано на поздних сроках беременности, поскольку может спровоцировать выкидыш.
Также врач-гинеколог может дополнительно назначить следующие процедуры.
- Иммуноферментный анализ крови — определяет уровень антител к конкретной инфекции и позволяет точно установить, в какой форме — острой или хронической — протекает заболевание;
- Посев на флору / чувствительность к антибиотикам назначают при часто повторяющихся инфекциях. Материал из влагалища или цервикального канала помещается в питательную среду, на ней выращиваются бактерии. По исследованию «урожая» выбирается наиболее эффективные антибактериальные препараты.
- Анализ крови на гормоны. Цикличность месячных изменений в организме женщины обусловлена колебаниям уровня гормонов в крови, который зависит от менструального цикла. Анализы забираются по определенным дням циклам. Если по результатам обнаружены гормональные нарушения, то проводится дополнительные исследования — компьютерная томография, рентгенография черепа для сбора данных о состоянии гипофиза, регулирующим выработку гормонов, управляющих репродуктивной системой.
- Медико-генетические исследования рекомендованы тем женщинам, которые планируют беременность или перенесли выкидыши, неразвивающуюся беременность, рождение детей с отклонениями.
При диагностировании серьезных заболеваний женской половой сферы могут быть назначены инструментальные исследования и мини-оперативные вмешательства:
- Исследование проходимости маточных труб — при диагностике бесплодия. Метод кимографической пертубации предполагает введение в матку, трубы и брюшную полость воздуха или газа, после чего графически регистрируются сокращения маточных труб.
- Гистеросальпингография — в полость матки впускают особое вещество, после чего делают рентгеновский снимок.
- Гистероскопия . Эндоскоп проводится внутрь матки через шейку матки для выявления внутриматочных патологий. С подозрительного участка берется биописия.
- Лапароскопия . Внутрь брюшной полости вводится эндоскоп через небольшой разрез в брюшной стенке. Проводится при диагнозе бесплодии, внематочной беременности, эндометриозе.
Ни один анализ не показывает полную картину состояния здоровья или патологии женщины, а потому чаще гинеколог назначает несколько анализов одновременно. Полученная с их помощью информация, безусловно, помогает более точно поставить диагноз.
Факторы риска
Повышают риск развития вагинита такие факторы:
- недостаточное соблюдение правил интимной гигиены;
- длительный или неконтролируемый прием антибиотиков;
- ношение тесной одежды;
- аллергия;
- подверженность респираторным заболеваниям.
Большинство девочек, болеющих вагинитом, младше 10 лет, так как у детей в этом возрасте защитные свойства влагалища еще не достаточно развиты. Нерациональный прием антибиотиков, частые респираторные заболевания и многочисленные детские инфекции приводят к снижению иммунитета у ребенка, что и способствует низкой сопротивляемости детского организма к этому заболеванию.
Диагностика
Сначала гинеколог проводит осмотр. При вагините выявляется отек и покраснение вульвы, выделения на белье и на половых органах ребенка. Для подтверждения диагноза применяется бактериологический посев, для чего биологический материал высевается в питательную среду и в течение недели специалист наблюдает за колонией микроорганизмов, а также определяет их чувствительность к антимикотикам, антибиотикам и фагам.
Обязательно при диагностике вагинита берется мазок из влагалища на флору, который позволяет определить количество эпителиальных клеток и лейкоцитов, а в некоторых случаях и сам возбудитель воспаления. Также может применяться ПЦР-диагностика. Этот метод позволяет провести экспресс-диагностику, поскольку его результаты можно получить намного быстрее, чем результаты культурального исследования.
Вагиноскопию у маленьких девочек проводят под общим наркозом. При этом влагалище осматривается при помощи оптического прибора кольпоскопа, дающего увеличенное в десятки раз изображение. При проведении этой процедуры могут быть выявлены инородные предметы, спровоцировавшие развитие вагинита, – это могут быть детали игрушек, монеты, бусины или клубки глистов.
Цистит у детей
Цистит у детей – хорошо известная педиатрам инфекция, сопровождаемая болезненным и частым мочеиспусканием, с возможным повышением температуры тела и лихорадкой. Цистит встречается у детей любого возраста и обоих полов, но у девочек в силу анатомических особенностей чаще. У детей встречаются циститы, вызванные хламидией (инфицирование ребенка происходит из-за наличия хламидиоза у его родителей или при нарушении ребенком норм гигиены, частом посещении бассейнов и саун). Также цистит у детей может появиться при ослабленном иммунитете.
Боль и жжение, которые ребенок испытывает при мочеиспускании, могут спровоцировать острую задержку мочи.
Терапия заболевания
Определение того или иного способа лечения зависит от причин, вызвавших цистит у мальчиков. Не следует лечиться самостоятельно и использовать методы, помогающие взрослым.
Дело в том, что лечебные курсы для детей существенно отличаются. В особо сложных ситуациях пациент госпитализируется, но чаще всего у мальчиков лечение цистита проводится на дому и контролируется педиатром.
Покой

Следует отказаться от подгузников и как можно чаще проводить смену белья.
Как правило, такой режим длится не более трех-четырех дней.
Созданная вокруг ребенка атмосфера покоя и уюта только ускоряет процесс выздоровления.
К сожалению, на это время следует отказаться от прогулок и подвижных игр.
Прием лекарственных препаратов
Назначение курса антибиотиков – обычное дело, с помощью которого от заболевания избавляются достаточно оперативно. Чаще всего, если родители своевременно выявили симптомы болезни и посетили врача, ребенка могут вылечить полностью.
Случается, что по завершению лечебного процесса ребенка тестируют второй раз, чтобы выявить зараженность почек либо мочевого пузыря. Подобные решения принимаются врачом с учетом возраста пациента, степени тяжести инфекции и того факта, бывали ли ранее такие заболевания.
Антибиотики придется принимать в течение нескольких дней. В это время рекомендуется употреблять как можно больше жидкости, чтобы организм не обезвоживался, что случается довольно часто.
Если мальчик не желает часто посещать туалет и постоянно высказывает жалобы на боли при испускании мочи, разрешается давать ему Парацетамол. Он облегчает боли, понижает температуру.
В особо тяжелых формах заболевания маленьким пациентам лечебные препараты вводятся в вену с помощью капельниц.
Соблюдение диеты
Этому отводится особое внимание, так как необходимо исключить жареные и жирные продукты, копчености и солености. Будет лучше, если ребенок начнет употреблять кисломолочные продукты, фрукты, овощи, не слишком жирное мясо, каши, приготовленные на молоке
Питьевой режим
Следует примерно в полтора раза увеличить количество потребляемой жидкости, как только исчезнут болевые ощущения. Рекомендуются фруктовые соки, компоты, морсы, молоко, слабый чай, минеральная негазированная вода.
Правильно организованный питьевой режим поможет вымывать болезнетворные бактерии и ускорит выздоровительный процесс.
Тепло

Их можно делать для ног или сидячие, только во втором случае молока следует наливать ребенку до уровня пояса.
Если мочевой пузырь воспалился в результате переохлаждения, врач может приписать горчичники на стопы ног.
Отлично облегчит общее состояние и снимет боли грелка, приложенная со стороны мочевого пузыря.
Лечебная физкультура
Как только утихнет острота процесса, врач, чтобы предотвратить хронизацию заболевания, назначает лечебный физкультурный комплекс, включающий в себя упражнения Кегеля. Необходимо лечь на спину, приподняв таз, сделать вдох и втянуть живот на несколько секунд.
Массаж
Выполняется надавливание на область биологически активных точек, которые находятся на ушных раковинах, в сантиметре выше лобка, между завитком и ножкой.
Оперативное лечение
В таких случаях в воспаленный мочевой пузырь вводят дренаж, с помощью которого промывается орган. Кристаллизованные зоны выскабливают. Если форма болезни носит некротический характер, тоже устанавливается стома, выполняется удаление омертвевших участков пузыря. В случае, когда его большая часть покрыта язвами, ее следует удалить, закрыв дефектное место при помощи кишки.
Народные средства
Средства народной медицины используют в качестве дополнительных мер к терапевтическому курсу, чтобы ускорить выздоровление ребенка.
- Используют настой зверобоя, давая его ребенку перед приемами пищи.
- Отлично зарекомендовали себя настойки на соцветиях василька, смесь из ромашки, череды, календулы.
- Прекрасно помогает отвар из листа базилика с добавлением меда.
https://youtube.com/watch?v=XKcgcq3b_uA
Что такое Цистит у детей –
Цистит у детей – это воспаление слизистой оболочки мочевого пузыря, которое чаще всего бывает у детей до 9 лет, в особенности у девочек от 4 до 7 лет и у грудничков.
Виды цистита:
- очаговый
- диффузный
- шеечный
- тригонит
- интерстициальный
Согласно Г.И. Гольдину, циститы можно поделить на первичные и вторичные, цисталгию и редкие формы. К первичным относят острые (инфекционные, термические, химические, алиментарные, лекарственные, нейрогенные), хронические (лучевые, инфекционные, лейкоплакия, инкрустирующие, посттравматические, нейротрофическая язва мочевого пузыря, инволюционные), паразитарные.
Вторичные циститы могут быть пузырного и внепузырного происхождения.
Пузырного происхождения:
- при повреждениях и ранениях;
- при камнях и инородных телах;
- при аномалиях развития;
- при опухолях;
- после операции на мочевом пузыре.
Внепузырного происхождения:
- при заболеваниях и травмах позвоночника;
- при аденоме предстательной железы;
- при беременности, родах и послеродовые;
- при стриктурах уретры;
- при заболеваниях органов таза.
К редким формам исследователь относит бильгарциоз, пурпуру, актиномикоз, малакоплакию и другие.
Другой исследователь – О.Л. Тиктинский – классифицирует цистит так:
1. По происхождению
- первичный
- вторичный
2. По течению
– острый
– хронический
3. По локализации и распространенности воспалительного процесса
- шеечный
- диффузный
- тригонит
4. По этиологии и патогенезу
– химический
– инфекционный
– лучевой
– у спинальных больных
– при сахарном диабете
– обменный
– аллергический
– цистит после аденомэктомии
– ятрогенный
– нейрогенный
5. По характеру морфологических изменений
- геморрагический
- катаральный
- фиброзно-язвенный
- язвенный
- инкрустирующий
- гангренозный
- интерстициальный
- опухолевый
Показания к госпитализации при цистите
Больного нужно отправить в больницу в следующих случаях:
- неудачное, неэффективное амбулаторное лечение;
- непреодолимая тошнота и рвота;
- сильная боль;
- осложнения: сепсис, шок, острая почечная недостаточность, абсцедирование, эмфизематозные изменения;
- неспособность заботиться о себе (энцефалопатия, слабость);
- беременность.
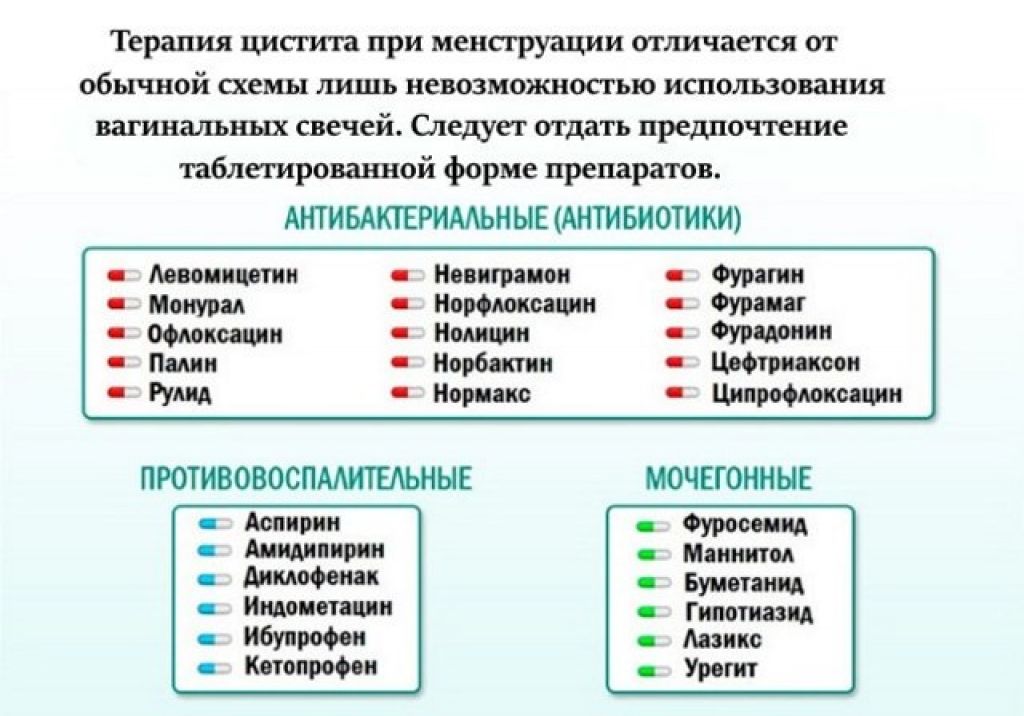
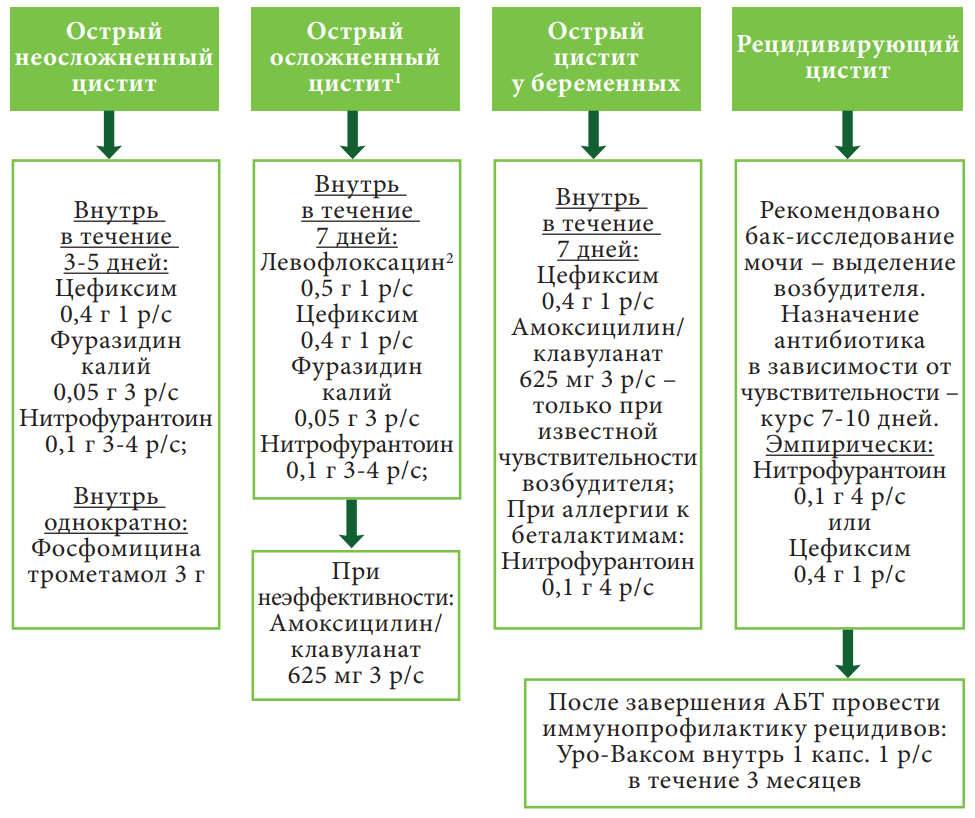
Таблица 1. Схема лечения различных типов цистита
| Тип цистита | Особенности | Препараты |
| Неосложненный цистит | Нитрофурантоин (фирменный препарат Макробид, др. название Фурадонин) 100 мг внутрь 2 раза в день в течение 5 дней. Триметоприм-сульфаметоксазол (Бисептол) две таблетки (т.е.160 мг/800 мг) 2 раза в день в течение 3 дней (если местная резистентность <20%). Фосфомицин 3 г перорально однократно (Монурал). Альтернатива – фторхинолоны* Ципрофлоксацин 250 мг 2 раза в день или левофлоксацин 250 мг 2 раза в день в течение 3 дней (фторхинолоны не рекомендуются при неосложненном цистите из-за повышения резистентности, за исключением случаев, когда другие методы не подходят). Альтернатива – бета-лактамы* Амоксициллин-клавуланат по 500/125 мг два раза в день в течение семи дней или цефалексин по 250 мг четыре раза в день в течение 3-7 дней. | |
| Осложненный цистит | Абсолютных рекомендаций по лечению не существует, но терапия обычно требует большей продолжительности (около семи дней). | Рекомендуемые методы лечения перечислены ниже. |
| Осложненный у небеременных женщин | Нитрофурантоин 100 мг внутрь два раза в день в течение 7 дней. Ко-тримоксазол, Бисептол перорально 2 табл 2 раза в день в течение 7-10 дней. Ципрофлоксацин 500 мг внутрь 2 раза в день в течение 7-10 дней. | |
| Осложненный у беременных | У беременных предпочтительнее более короткий курс антибактериальной терапии. Фторхинолоны противопоказаны. Нитрофурантоин противопоказан при лактации, во время родов и родоразрешения | Амоксициллин-клавуланат (Аугментин, Амоксиклав) 500 мг/125 мг внутрь 2 раза в день в течение 7 дней. Кефлекс 500 мг внутрь 4 раза в день в течение 3-5 дней. Цефподоксим по 100 мг 2 раза в сутки в течение 5–7 дней. |
| Острый цистит у мужчин | Обычно всегда признают осложненным. Мужчин с циститом, можно лечить по предложенным схемам, если нет признаков или симптомов простатита | Ципрофлоксацин 500 мг внутрь 2 раза в день в течение 7 дней. Левофлоксацин 750 мг внутрь 4 раза в день в течение 7 дней. Триметоприм-сульфаметоксазол (Бисептол) перорально 2 раза в день по 2 табл в течение 7–10 дней. Фурадонин по 100 мг внутрь 2 раза в сутки в течение 7 дней. |
*Терапия первой линии острого неосложненного цистита не должна включать бета-лактамные антибиотики. Это связано с тем, что широко распространенные показатели резистентности E. Coli превышают 20%. Устойчивость к фторхинолонам в Северной Америке и Европе составляет менее 10%. Лечение должно назначаться индивидуально на основе местной резистентности.
Симптомы пиелонефрита
Пиелонефрит также может быть острым и хроническим. Так или иначе, в его клинике преобладают симптомы интоксикации:
- перепады температуры (до 39 при острых состояниях, обычно в пределах 37-38 градусов), которые сопровождаются ознобом, потливостью;
- слабость, утомляемость, снижение работоспособности;
- головная боль;
- боли в мышцах и суставах, ломота;
- жажда;
- тошнота, изредка рвота;
- тупая боль в области поясницы;
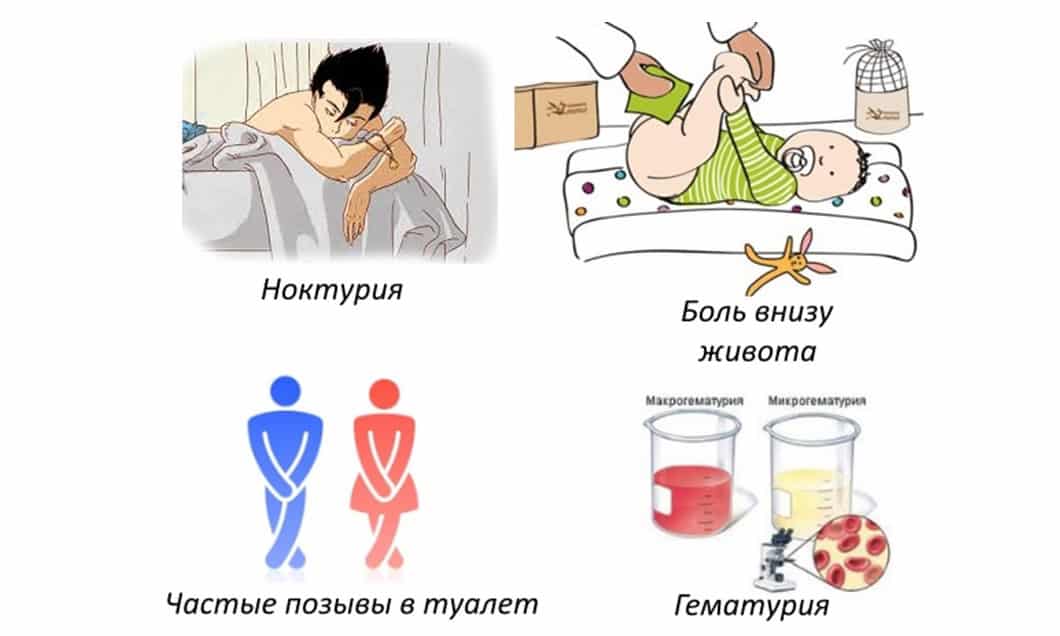
- нарушения мочеиспускания (задержка мочи, учащение, боли при мочеиспускании, походы в туалет по ночам);
- изменение мочи (мутность, хлопья).
Несмотря на то, что в клинике не доминируют болевые симптомы, состояние пациентов бывает объективно тяжелым. Они могут даже пребывать в спутанном состоянии сознания. Возможны шок и почечная недостаточность.
При стертой клинике беспокоит просто слабость, есть общее недомогание, и только дополнительные методы обследования позволяют выявить очаг инфекции .
Симптомы
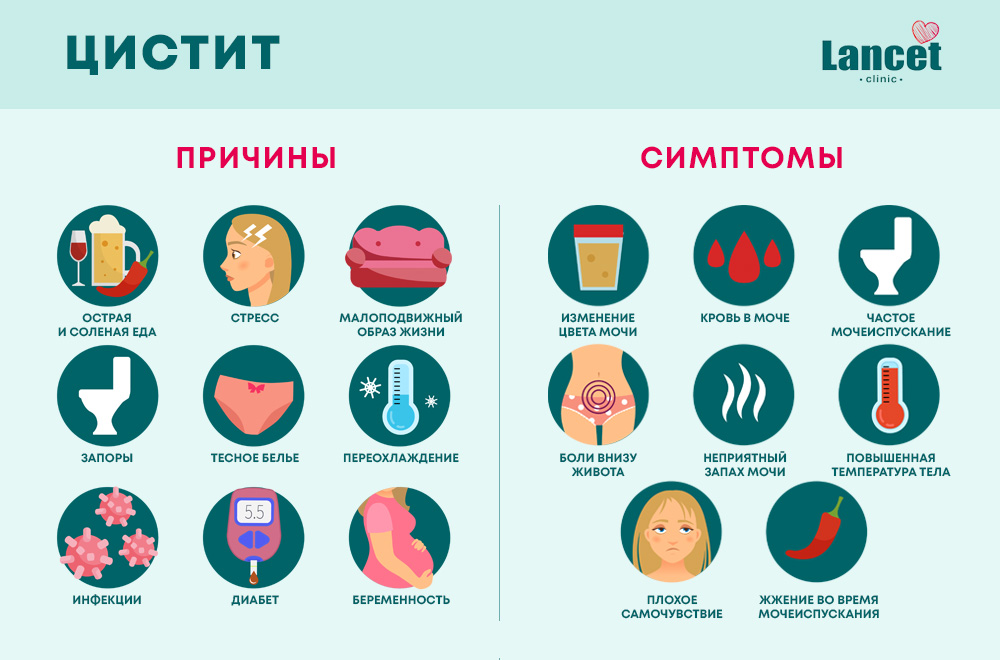
Нередко заболевание протекает в бессимптомной форме, однако в большинстве случаев родители наблюдают такие признаки воспаления:
- мочеиспускание приобретает прерывистый характер;
- ребёнок становится беспокойным, часто плачет и капризничает;
- нередко наблюдается задержка мочеиспускания у ребёнка;
- плач и капризы в процессе мочеиспускания;
- ребёнок справляет нужду часто, но в малом объёме;
- моча ребёнка меняет цвет и запах;
- в моче грудничка обнаруживается мутный осадок, элементы крови или мелкие хлопья.
При обнаружении одного из признаков заболевания родителям необходимо показать новорожденного медицинскому специалисту.
Online-консультации врачей
| Консультация кардиолога |
| Консультация онколога |
| Консультация пластического хирурга |
| Консультация гомеопата |
| Консультация уролога |
| Консультация анестезиолога |
| Консультация детского психолога |
| Консультация косметолога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация ортопеда-травматолога |
| Консультация нейрохирурга |
| Консультация офтальмолога (окулиста) |
| Консультация диетолога-нутрициониста |
| Консультация проктолога |
| Консультация онколога-маммолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
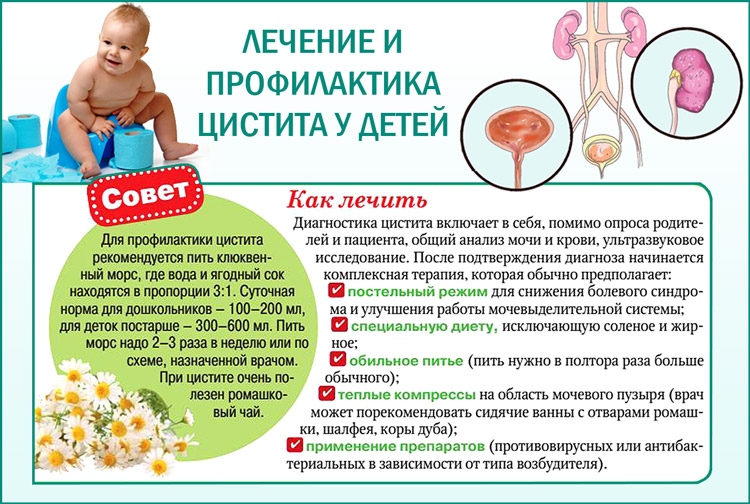
Лечение
Современная медицина предполагает консервативный метод лечения цистита у мальчиков и девочек. Для этого используются следующие методы воздействия:
Специфическая медикаментозная терапия, направленная на снятие воспаления. У детей чаще всего используются паротивоспалительные медикаменты, в тяжелых случаях показан прием антибиотиков широкого спектра.
Оптимизация питьевого режима. Для быстрой эвакуации возбудителя и его токсинов из мочевыделительного тракта требуется увеличение порции отделяемой мочи, поэтому маленьким пациентам показано увеличение принимаемой жидкости за счет питьевой воды, компотов, растворов для дегидратации, морсов и пр.
Соблюдение постельного режима.
Диетическое питания. Наиболее рациональна при цистите у детей молочно-растительная диета. Из рациона питания необходимо исключить жареные, соленые и копченые блюда
Кроме этого, важно ограничить потребление сахара.
В большинстве случаев цистит у детей лечится в амбулаторных условиях, только пациентам грудного возраста может быть показана экстренная госпитализация в профильное отделение. Улучшение общего самочувствия наблюдается уже через 2-3 дня, но процесс восстановления слизистой носит достаточно продолжительный характер. Для предотвращения перехода цистита в хроническую форму необходимо строго соблюдать все врачебные рекомендации и пройти полный курс лечения.
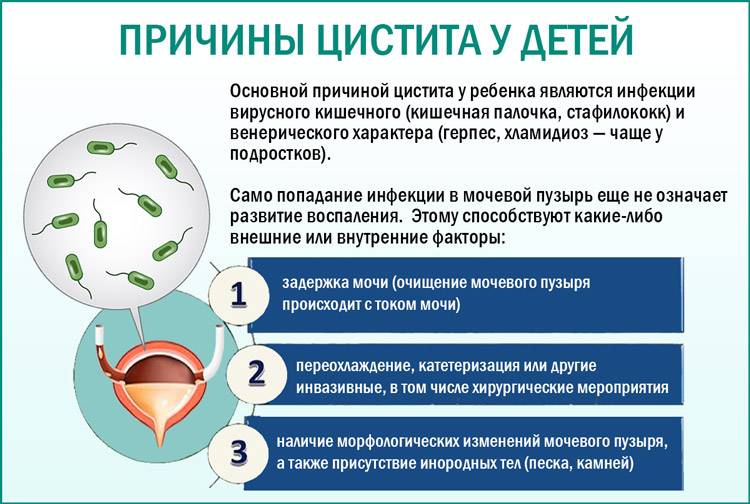
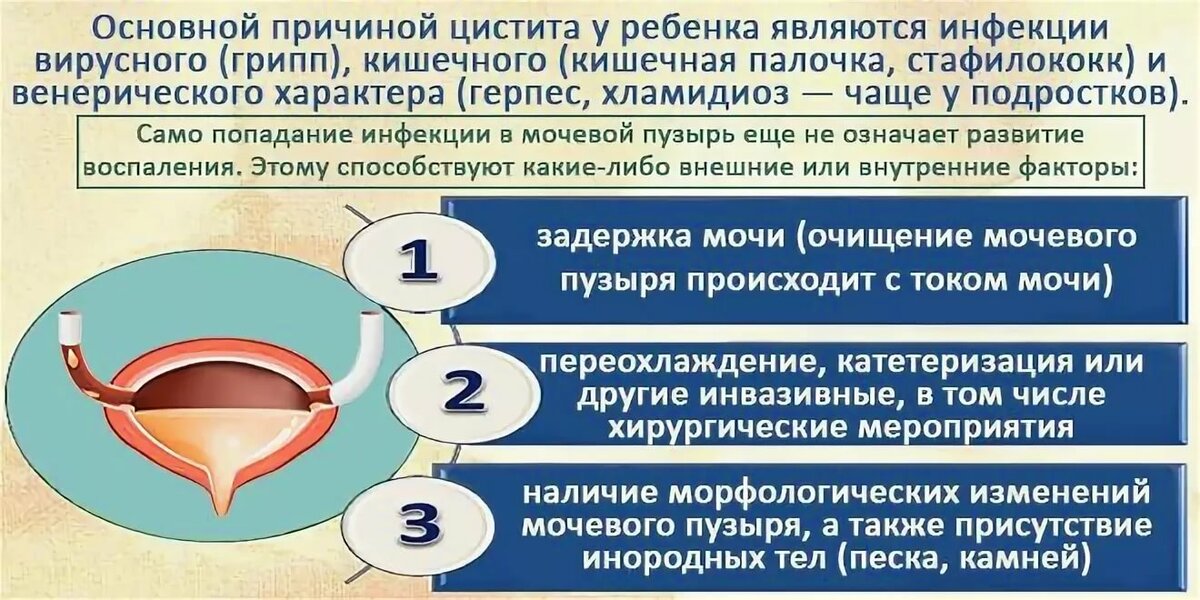
Причины цистита у детей
Есть несколько основных причин, способных привести к циститу:
Недостаток или избыток гигиены. И то и другое плохо: при недостаточной гигиене патогенные бактерии из кишечника и влагалища могут массово попадать в уретру и провоцировать воспаление. При избыточной гигиене вымывается вся полезная микрофлора, слизистые ребенка становятся беззащитными даже перед единичными бактериями, попадающими в мочеполовой тракт.
Переохлаждение ребенка и снижение иммунитета вследствие простудных заболеваний.
Аномалии развития мочевой системы и сопутствующие заболевания: спайки уретры, синехии, сахарный диабет и другие эндокринные заболевания, патология развития почек и т. д.
Цистит у детей иногда возникает как побочное действие некоторых лекарств.
Влияние внешних факторов, таких как радиация, химическое отравление и прочие.
Кроме того, цистит может наблюдаться при наличии новообразований, а также при нарушениях со стороны центральной нервной системы.
Выделяют несколько путей распространения инфекции:
Восходящая инфекция, когда патогенные бактерии перемещаются по органам мочеполовой системы вверх. Проводником для инфекции выступает уретра, в которую бактерии попадают из анального отверстия и влагалища. Это самый распространенный путь проникновения заболевания в мочевой пузырь.
Нисходящее инфицирование имеет место, например, когда патогенные микробы спускаются из почечных лоханок в мочевой пузырь.
Проникновение из других органов малого таза или из дальних очагов заражения. Этот путь возникновения цистита встречается намного реже и характерен для заболеваний, уже имеющихся в организме ребенка. Например, заболевание развивается как осложнение после перенесенной инфекции.
Диагностика Цистита у детей:
Если вы заметили у ребенка признаки цистита, которые указаны выше, срочно обратитесь к врачу! Диагностируют цистит при помощи проведения общего анализа крови и общего анализа мочи. Обязательно проводится посев мочи с антибиотикограммой, УЗИ почек и мочевого пузыря, биохимический анализ мочи.
Мочу для сдачи на анализ собирают в небольшие стерильные контейнеры. Это могут быть как небольшие баночки, обработанные кипятком, так и специальные контейнеры для анализов, которые продаются в аптеке. Собирают мочу у ребенка утром. Первую порцию мочи нужно слить, собрать только среднюю. Перед тем, как писать, ребенок должен подмыться. После сбора на протяжении часа вы должны доставить мочу в лабораторию.
Пиелонефрит у детей
В клинике пиелонефрита у детей раннего возраста преобладают симптомы интоксикации. Возможно развитие нейротоксикоза, появление менингеальной симптоматики, частых срыгиваний и рвоты на высоте интоксикации. Нередко у детей первого года жизни возможен полный отказ от еды с развитием гипотрофии
При осмотре обращает на себя внимание бледность кожных покровов, периорбитальный цианоз, возможна пастозность век.Часто пиелонефрит в раннем возрасте протекает под разнообразными «масками»: диспептические расстройства, острый живот, пилороспазм, кишечный синдром, септический процесс и др. При появлении подобной симптоматики необходимо исключить наличие инфекции мочевой системы.У детей старшего возраста «общеинфекционные» симптомы проявляются менее резко, нередко возможны «беспричинные» подъемы температуры на фоне обычного самочувствия
Для них характерна лихорадка с ознобом, симптомы интоксикации, постоянные или периодические боли в животе и поясничной области, положительный симптом поколачивания. Возможно течение пиелонефрита под «маской» гриппа или острого аппендицита.
Цистит у детей
У детей старшего возраста и взрослых цистит чаще всего протекает как «местное страдание», без лихорадки и симптомов интоксикации. При геморрагическом цистите ведущим в мочевом синдроме будет гематурия, иногда макрогематурия. У детей грудного и раннего возраста цистит часто протекает с симптомами общей интоксикации и лихорадкой. Для них характерно частое развитие странгурии (задержки мочи).Мочекаменная болезнь у детей развивается реже, чем у взрослых. Камни образуются из кристаллов солей, которые в нормальной моче находятся в растворенном виде; они могут располагаться в ткани почки, почечных лоханках и их чашечках, мочевом пузыре. Образование камней связано с нарушением обмена (в частности, минерального), несоблюдением режима питания, а также с затрудненным оттоком мочи при различных пороках развития мочевой системы. Нередко мочекаменная болезнь сочетается с пиелонефритом, так как камень создает условия для развития инфекции. Заболевание обычно проявляется приступами острой боли в пояснице, отдающей в низ живота.Приступы почечной колики часто сопровождаются рвотой, повышением температуры, задержкой газов и стула, нарушением мочеиспускания. В моче обнаруживается кровь (это связано с тем, что при прохождении камня по мочевыводящим путям повреждается их слизистая оболочка). Лечение в большинстве случаев оперативное.
Вульвит, его лечение и предупреждение
В любом случае вульвит лечится комплексно, совмещая традиционную терапию и местную. Только в этом случае можно рассчитывать на положительный результат и отсутствие повторного заражения. Чтобы вульвита лечение было эффективным, не стоит пренебрегать рекомендациями докторов
Очень важно исключить каждый из раздражающих факторов. Чем быстрее выявляется воспаление, тем быстрее происходит его устранение, ликвидируется болезнь наружных половых органов
Какими препаратами происходит лечение:
- иммуномодулирующие;
- противовирусные;
- противогрибковые;
- антибактериальные.
Нужно обязательно учитывать как бактериальных возбудителей, так и выявить чувствительность к определенным видам антибиотиков. Благодаря этому лечение является эффективным. Когда имеем дело с кандидозной формой заболевания, обязательно применяют противогрибковое средство. Случается хронический рецидивирующий вульвит и тогда пациенту дополнительно назначают витамины, иммуномодуляторы, общеукрепляющие средства.
Аллергический вульвит
Когда было выявлено, что болезнь стала результатом аллергической реакции, назначаются антигистаминные препараты. В обязательном порядке следует нормализовать обменные процессы и гормональный фон в организме пациентки. В противном случае выздоровление не наступит. Если заболевание появилось после механических повреждений, тогда назначают регенерирующее или репаративное средство.
Особый подход к специфическим вульвитам
Речь идет о хламидийном и гонорейном виде заболевания. И к ним нужен особый подход. Когда размножается условно-патогенная флора, то достаточно использовать местные средства. Также местная терапия может быть дополнительной при основном лечении. Благодаря ей ускоряется выздоровление, уходит болезненная симптоматика, повышается эффективность курса лечения.
Женщины обрабатывают половые органы антисептиками и растворами, делают компрессы, ванночки, спринцуются. Препараты назначаются доктором. Очень часто врач назначает свечи или вагинальные таблетки. Если наблюдается воспаление одной лишь вульвы без слизистой влагалища, то эффективнее все равно использовать свечи, чтобы предотвратить восхождение инфекции.
Диагностика и лечение цистита
Ключ к быстрому и эффективному лечению цистита – правильная диагностика и своевременное назначение соответствующей терапии. В нашем центре проводятся все необходимые обследования при данном заболевании: урологический, гинекологический осмотр, УЗИ мочеполовых путей, анализы мочи, крови и цистоскопия. Опытные врачи-урологи помогут вам в кратчайшие сроки избавиться от болезни. Главное – обратиться к специалисту при первых же признаках заболевания, чтобы цистит не стал вашим «вечным спутником».
Читая в интернете отзывы о лечении цистита, можно натолкнуться на методы лечения цистита с помощью народных средств или, например, широко разрекламированного препарата монурал. Но самолечение в данном вопросе абсолютно недопустимо! Только врач-уролог сможет подобрать для вас правильную схему лечения, включающую эффективные препараты для лечения цистита, а также назначит необходимое после цистита контрольное обследование, чтобы не допустить рецидива.
Мы знаем, как лечить цистит! Методика лечения цистита в многопрофильной клинике «МедикСити» подбирается врачом-урологом индивидуально, с учетом особенностей каждого пациента и данных обследования. Лечение цистита должно быть направлено как на подавление очага инфекции, так и на повышение иммунитета организма и восстановление при цистите у женщин нормальной микрофлоры влагалища.
Материал подготовлен при участии специалиста:
Классификация заболевания
Циститы подразделяются на первичные и вторичные. Первичные появляются без отягощения другими заболеваниями, вторичные — на фоне других инфекций или болезненных состояний, а также на фоне патологии развития органов. Как правило, у детей младшего возраста острый цистит возникает как вторичное заболевание.
По характеру протекания можно выделить острый цистит, возникший впервые, и хронический, который проявляется у ребенка уже не в первый раз. Хронические циститы могут давать о себе знать несколько раз в год.
По природе заболевания различают несколько видов:
инфекционный: специфический и неспецифический;
паразитарный;
лекарственный;
аллергический и прочие.
По степени распространения цистит может быть диффузным и очаговым.
По морфологии выделяются такие типы цистита:
катаральный;
гнойный;
геморрагический;
язвенный;
гангренозный и др.
Цистит может быть неосложненным или сопровождаться иными инфекциями.

Возможные осложнения
Если не своевременно выявить вульвит, причины которого могут быть непонятными или неправильно лечить его, то в результате он перерастает в хроническую форму. И это уже гораздо неприятнее. В этом случае периодически появляются обострения, терапия затрудняется, иногда даже гипертрофируются сальные железы. В самых запущенных случаях, когда речь идет о девочках, может даже наблюдаться синехия и тогда без операции не обойтись.
3 стадии развития вульвита:
- острая — характеризуется яркими клиническими проявлениями и продолжается около месяца, потом симптоматика практически пропадает;
- подострая — может быть цикличной, обострение сменяется затишьем, может продолжаться до трех месяцев;
- хроническая — вялотекущий процесс вводит женщину в заблуждение и она полагает, что болезнь отступила сама по себе, но на ее фоне может развиться атрофический вульвит и слизистая вульвы истончается, ее гораздо проще травмировать.
Казалось бы такое безобидное заболевание, как вульвит, может спровоцировать заболевания органов мочеполовой системы. Воспаляются органы малого таза, диагностируется эндометрит, аднексит и так далее вплоть до бесплодия. А даже если забеременеть и удастся, то могут случаться выкидыши. когда вульвит гнойный, то может развиться сепсис, появляются язвы на слизистой. Встречались летальные случаи. Когда вульвит диагностируют у беременных, то велика вероятность внутриутробного инфицирования плода. Беременность может самопроизвольно прерваться.
Лечение вульвита в любом случае проходит под контролем врачей. Для перехода в хроническую форму достаточно двух недель. И рецидивы будут обостряться. Вплоть до деформации половых органов. Не стоит откладывать визит к доктору. Если своевременно выявить заболевание, то его можно довольно быстро вылечить.
Диагностика цистита
Как правило, симптомы цистита очень характерные, по одним только жалобам можно заподозрить это заболевание. Однако в ряде случаев требуются дополнительные методы диагностики.
Для определения цистита прежде всего назначается анализ мочи. Признаками цистита у ребенка являются повышенный уровень лейкоцитов, избыточное количество плоского эпителия и наличие бактерий. Если в полость мочевого пузыря выделяется кровь, она также может присутствовать в анализе. Сама моча меняет цвет на темный, становится мутной, иногда с добавлением белковых хлопьев.
Кроме общего анализа мочи, назначается также посев на флору, чтобы определить, какими именно микроорганизмами вызвано заболевание.
Очень важно при диагностике отличить цистит от других похожих заболеваний. В частности, от вульвита и вульвовагинита у девочек и фимоза и баланита у мальчиков
Поможет в этом детальный осмотр наружных половых органов. Альтернативный вариант — взять анализ мочи с помощью катетера, чтобы исключить попадание в нее лейкоцитов из половых органов.
По симптомам цистит имеет сходство с пиелонефритом, и выявить отличия бывает очень сложно. Единственный способ — наблюдение пациента в динамике, поскольку по мере развития пиелонефрита клиническая картина меняется.
Подводя итоги
Для получения квалифицированной консультации необходимо обращаться за помощью в ведущие клиники, где работают опытные специалисты. Только они быстро и качественно помогут решить вопрос и вылечить даже острый вульвит. Благодаря современному оснащению гинекологических отделений можно в одном месте пройти все необходимые обследования и не ездить в несколько мест, тратя свое время и деньги. Опытные специалисты назначают эффективное лечение после проведения консультации и осмотра.
Не стоит пытаться справиться с вульвитом самостоятельно. Информации в интернете много, полным-полно народных средств. Но применение любого из них чревато необратимыми последствиями. Если заболевание перейдет в вялотекущую хроническую форму, то его сложнее выявить и диагностировать. Когда симптоматику заглушают, воспаление остается. Лучший вариант — это комплексный подход.
Не следует применять таблетки бесконтрольно. Только доктор может назначать лекарства и тем более антибиотики. Если у патогенной микрофлоры появится устойчивость к препаратам, то очень сложно помочь такой пациентке в будущем. Аллергические реакции и ожог слизистой — стандартный исход развития событий при самолечении. Нет ничего стыдного в обращении к гинекологу. Совсем не обязательно, что вульвит приобретен от полового контакта. Причин возникновения множество и их придется выявить.