Изменение груди по неделям
Трансформируется до поры «спящая, неактивная» железа не в одно мгновение: это происходит в ходе всего периода беременности, постепенно. В данном процессе важен каждый триместр, в целом, даже еженедельно заметно происходящее. На каждой неделе выявляются свои особенности в развитии «событий».
Неделя | Что происходит |
Первые две | развитие млечных протоков |
Третья | отвердевание, набухание железы |
Четвертая | возрастает чувствительность |
Пятая | рост тканей, генерирующих лактацию |
Шестая | изменения ареолы (темнеет), соска (крупнеет) |
Седьмая | бюст становится объемней |
Восьмая | грудь становится более твердой |
9 | укрупнение ареолы, соска, изменение формы последнего |
10 | наблюдаются болезненные ощущения |
11 | кожа становится более эластичной |
12-13 | повышается вес груди, могут проявиться пигментные пятна |
14-15 | ареолы крупнеют еще больше, на белье может появиться молозиво |
16-17 | разрастается сосудистая сеть, растягивается кожа |
18-19 | накопление жировой ткани |
20-21 | кожа тянется, возможно появление растяжек |
25-26 | необходимо задуматься о приобретении специального белья |
27 | на данный момент процесс «поставки» молока тормозят гормоны, хотя молочная железа готова к этому в полной мере |
28-29 | происходит расширение млечных протоков |
30-31 | может появиться сыпь и покраснение. Чтобы исключить кандидоз, необходим специалист |
32-35 | продуцирование маслянистой жидкости |
36 | завершением главных преобразований является лактация |
Плюсы и минусы донорского молока
Использование чужого молока для кормления малыша имеет ряд преимуществ и недостатков, которые важно учитывать перед принятием такого решения
Преимущества
В качестве основных преимуществ донорского грудного молока выделяют:
- Срок хранения такого молока существенно выше по сравнению с готовой искусственной молочной смесью;
- Донорское молоко является натуральным источником всех необходимых питательных веществ, а также иммуноглобулинов, обеспечивающих формирование иммунитета ребёнка;
- Стоимость донорского молока зачастую ниже, чем цена искусственных смесей для кормления малыша.
Недостатки
Перед принятием решения об использовании донорского грудного молока рекомендовано ознакомиться с перечнем недостатков, среди которых выделяют:
- Вынужденная пастеризация может существенно снизить его качественный состав, что выражается в уменьшении содержания витаминов и минералов;
- Отсутствует постоянный контроль за составом рациона питания женщины-донора, которая может употреблять продукты питания, способные вызвать аллергическую реакцию у малыша;
- При его использовании сохраняется риск заражения инфекционными заболеваниями, передающимися через грудное молоко к ребёнку.
- Лимфоциты, содержащиеся в молоке “кормилицы” способны вызвать стойкие нарушения в работе желудочно-кишечного тракта малыша, что проявляется в виде срыгиваний, жидкого стула, вздутия живота и отказа от кормления.
Важно помнить, что даже при невозможности кормить грудью рекомендовано прикладывать ребёнка к пустой молочной железе в перерывах между кормлением донорским молоком, тем самым восполняя нехватку тесного контакта. Детально этот вопрос рекомендовано обсудить с врачом-педиатром или специалистом по грудному вскармливанию
Детально этот вопрос рекомендовано обсудить с врачом-педиатром или специалистом по грудному вскармливанию.
https://youtube.com/watch?v=W3W6-7adKoo
Подписывайтесь на нашу группу Вконтакте
Болевые синдромы
Некоторые женщины жалуются на отек и болевые ощущения незадолго до начала месячных. Если дискомфорт длится 4-5 дней, грудь немного отекает, то это нормально. Если это длится дольше – до 10-15 дней, и боль уже сильная, то, скорее всего, вы столкнулись с гормональным нарушением. Такую пациентку врач-маммолог отправит сначала к гинекологу, чтобы выяснить, есть ли какое-то заболевание, которое сочетается с этими симптомами. Если врач-гинеколог это заболевание обнаруживает, пациентка проходит лечение, и проблемы с грудью, как правило, решаются. Но иногда гинеколог не обнаруживает никаких проблем в органах малого таза и отправляет пациентку обследоваться дальше – уже к врачу-эндокринологу.
Полезные свойства грудного молока
- сбалансированный состав по жирам, белкам и углеводам;
- основной источник питания и питья грудного ребёнка;
- профилактика аллергических реакций;
- молоко способно бороться с раковыми клетками.
Ученые из Швеции доказали, что альбумины в составе молока способны побеждать около 40 видов раковых опухолей;
- нормальная работа и укрепление иммунной системы. Так как в составе множество защитных антител, это хорошая профилактика инфекционных заболеваний. Наличие в молоке стволовых клеток делает малыша устойчивым к болезням;
- облегчает процессы адаптации пищеварительной системы малыша;
- интенсивное развитие головного мозга за счет сахаров лактозы и сложных белков;
- дети на грудном молоке реже страдают желудочными заболеваниями.
ЗАБОЛЕВАНИЯ МОЛОЧНЫХ ЖЕЛЕЗ
Нарушения выработки гормонов могут возникать при различных эндокринных проблемах, нарушении менструального цикла, резком колебании массы тела, инфекционных заболеваниях, эмоциональных перегрузках (стресс, депрессия, невроз), сознательном отказе от грудного вскармливания без медицинских на то показаний, искусственном прерывании беременности, злоупотреблении алкоголем, курении и т.д., что может сопровождаться болями и выделениями из молочных желез. Чрезмерный загар также может нарушить нормальную жизнь гормональной сферы и вызвать у женщин разные проблемы с грудью.
К заболеваниям молочной железы относятся острые и хронические воспаления (маститы), масталгия (боль), кистозная мастопатия и новообразования, доброкачественные и злокачественные. Безусловно, большое значение имеет и состояние ее рецепторного аппарата, что особенно интенсивно изучается последние годы.
В клинической практике маммологи выделяют 4 группы заболеваний молочных желез:
1. Воспалительные заболевания: мастит, специфическая инфекция (туберкулез, эхинококкоз и др.).
2. Дисгормональная гиперплазия:мастопатияигинекомастия.
3. Доброкачественные образования: аденома, фиброаденома, липома, ангиома и другие.
4. Злокачественныеобразованиямолочнойжелезы(рак, саркома и другие виды опухолей).
Следует отметить, что решающая роль в их развитии в настоящее время отводится прогестерон-дефицитным состояниям, при которых избыток эстрогенов вызывает пролиферацию тканей грудной железы и нарушение рецепторного аппарата. Во многом на это оказывает влияние и возраст. Исходя из этого, пациенток с различными заболеваниями молочных желез разделяют по следующим возрастным группам:
– с 18 до 27 лет: ювенильный возраст,
– с 28 до 34 лет: ранний фертильный возраст,
– с 35 до 47 лет: поздний фертильный возраст,
– с 48 до 54 лет: околоклимактерический,
– старше 55 лет: климактерический возраст.
ОСНОВНЫЕ ЗАБОЛЕВАНИЯ ЖЕНСКОЙ ГРУДИ:
- Абсцесс молочной железы,
- Аденоз,
- Фиброаденома молочной железы,
- Актиномикоз молочных желез,
- Внутрипротоковый папилломатоз,
- Воспаление соска,
- Галактоцеле,
- Жировой некроз молочной железы,
- Инвазивная протоковая карцинома,
- Киста молочной железы,
- Лактостаз,
- Листовидная опухоль груди,
- Мастит,
- Мастопатия,
- Пороки развития,
- Рак молочной железы,
- Рак Педжета,
- Саркома груди.
Симптомы заболеваний молочной железы
| Клинический симптом | Вероятная причина |
|---|---|
| Боль, болезненность | Изменения гормонального фона, расширение протоков, инфекции, травма |
| Признаки воспаления (боль, покраснение) | Травма, инфекция, злокачественная опухоль |
| Отек или припухлость | Расширение протоков молочной железы, киста, инфекции |
| Узел | Киста, фиброаденома, жировой некроз, липома, травма |
| Увеличение подмышечных лимфоузлов | Инфекции, злокачественная опухоль |
| Изменения на коже (шероховатость, появление язвочек ) | Инфекции, злокачественная опухоль |
| Выделения из протоков (прозрачные, желтоватые или зеленоватые) | Изменения гормонального фона, внутрипротоковая папиллома, свищ протока |
| Втянутые соски | Врожденная аномалия развития, злокачественная опухоль |
Медицинская практика подтверждает то, что большинство больных с гинекологическими, а особенно в сочетании с эндокринными нарушениями, страдают теми или иными заболеваниями молочных желез. При этом наиболее высокую группу риска их тяжелой патологии составляют женщины с гиперпластическими заболеваниями половых органов. В зависимости от предполагаемой причины патологии груди, используются те или иные методы обследования и диагностики.
|
|
Протеин растительного происхождения
Главная задача данных продуктов для женской груди – обеспечение организма строительным материалом, который необходим для восстановления поврежденных тканей. Если болезнь только начала развиваться, иммунитет получит дополнительный ресурс для борьбы с атипичными клетками. Для быстрой регенерации нужен белок, который содержится в следующих продуктах:
- бобовых;
- орехах;
- семечках;
- сухофруктах.
В отличие от мяса такие продукты легко перевариваются и не содержат вредных веществ. Также в состав растительных белков входят антиоксиданты, противостоящие онкологии и воспалению.
Для ежедневного питания в качестве первых и вторых блюд подходят бобовые. Их также добавляют в выпечку. Орехи, семечки и сухофрукты можно непосредственно употреблять в пищу или добавлять в любимые.
Можно ли кормить ребенка грудью после кесарева?
То, как ваш малыш появился на свет, не должно влиять на выбор вскармливания. После кесарева сечения вы можете в первый раз приложить новорожденного к груди, как только поймете, что отошли от анестезии и способны покормить кроху.
При вскармливании после операции — кесарево сечение мама может столкнуться с рядом трудностей, но все они разрешимы:
- Болезненные ощущения в области послеоперационного шва при прикладывании малыша к груди. Вместо классической «колыбельки» используйте для кормления другие позиции — лежа на боку или спине. Так новорожденный не будет давить на больное место. Кроме того, попробуйте использовать подушку для кормления.
- Уменьшенная выработка грудного молока. Если роды прошли по «укороченной программе», без прохода малыша по родовым путям, механизмы выработки молока в организме мамы могут не запуститься сразу на полную мощность. Чтобы стимулировать работу молочных желез, прикладывайте кроху к груди как можно чаще.
- Сонный, вялый малыш. После операции кесарево сечение врач может выписать вам обезболивающие препараты — естественно такие, которые безвредны для новорожденного. Тем не менее, вместе с молоком они попадают в кровь грудничка, из-за чего он может постоянно быть сонным. В этом нет ничего страшного, но, возможно, в период приема этих препаратов вам придется будить малыша для кормлений, если он не ел более четырех часов.
- Сложное эмоциональное состояние. У некоторых женщин после кесарева сечения (особенно, экстренного) появляются негативные эмоции, например, им кажется, что они не справились с ролью матери, потому что не смогли родить без помощи врачей. Просто продолжайте кормить малыша грудью: физический и эмоциональный контакт с крохой — лучший способ справиться с негативными мыслями!
Грудное вскармливание и женское здоровье
Многих женщин волнует вопрос, приходят ли месячные на грудном вскармливании. Однозначного ответа здесь нет. Отзывы опытных мам противоречивы. У одних женщин менструация возвращается в первые полгода после рождения ребенка, у других не приходит до полного завершения лактации. Не стоит ориентироваться на опыт подруг и знакомых — лучше проконсультироваться с гинекологом, если возникают сомнения.
При продолжающемся грудном вскармливании по требованию менструация, как правило, возвращается спустя 6-12 месяцев после рождения ребенка. Отклонения в любую сторону являются вариантом нормы. Но если вы уже завершили лактацию, а месячные так и не пришли — стоит обратиться к врачу и пройти обследование.
Менструации не мешают женщине продолжать кормить младенца и не влияют на состав и объем грудного молока. Но некоторые мамы отмечают, что во время месячных малыш неохотно берет грудь. Это временное явление: после завершения выделений все наладится. Как правило, докармливать в этот период не нужно: организм матери подстроится под циклические изменения и обеспечит достаточное поступление молока с учетом потребностей растущего ребенка.
Есть мнение, что пока женщина кормит грудью, она не может забеременеть. Это не совсем так. Лактационная аменорея действительно защищает от нежелательной беременности — но только при соблюдении ряда условий.
Метод лактационной аменореи может использоваться только в том случае, если женщина кормит исключительно грудным молоком по требованию, не допаивает ребенка водой, не дает прикорм, не пропускает ночные кормления — и только пока не вернулись месячные и пока малышу не исполнилось 6 месяцев.
Метод лактационной аменореи считается ненадежным. Все дело в том, что менструация приходит после овуляции (созревания яйцеклетки) и является ее закономерным результатом. А если была овуляция, женщина может зачать ребенка. Так молодая мама оказывается снова беременной еще до появления первых после родов месячных.
Если женщина забеременела на фоне лактации, она может продолжать кормить ребенка грудным молоком. Но его состав изменится в связи с гормональными перестройками, и может уменьшиться объем. В результате малыш может сам отказаться от материнского молока.
Начало грудного вскармливания вызывает у некоторых мам определенные затруднения. Лучший подход — доверять своему организму и следовать инстинктам. Если процесс отлажен в самом начале, в дальнейшем не будет проблем ни с кормлением ребенка, ни с тем, чтобы закончить его, когда малыш подрастет.
Источники
- Campisi R., Merani MF., Rodríguez MI. BMIPP SPECT in cardiac sarcoidosis: A marker of risk? // J Nucl Cardiol – 2021 – Vol – NNULL – p.; PMID:33904149
- Fritz D., Ferwerda B., Brouwer MC., van de Beek D. Whole genome sequencing identifies variants associated with sarcoidosis in a family with a high prevalence of sarcoidosis. // Clin Rheumatol – 2021 – Vol – NNULL – p.; PMID:33903979
- Kim G., Banks W., Sadr B., Paal E., Martin J. Sarcoidosis Presenting as Dorsal Wrist Mass: A Case Report. // Mil Med – 2021 – Vol – NNULL – p.; PMID:33903909
- Tasaki T., Hatanaka K., Kitazono I., Noguchi H., Tabata K., Higashi M., Maeda K., Yokose T., Uekusa T., Tanimoto A. Pulmonary infarction caused by sarcoidosis vascular involvement: A case report. // Pathol Int – 2021 – Vol – NNULL – p.; PMID:33902154
- Schmidt TJ., Rosenbaum AN., Kolluri N., Stulak JM., Daly RC., Schirger JA., Elwazir MY., Kapa S., Cooper LT., Blauwet LA. Natural History of Patients Diagnosed with Cardiac Sarcoidosis at Left Ventricular Assist Device Implantation or Cardiac Transplantation. // ASAIO J – 2021 – Vol67 – N5 – p.583-587; PMID:33902104
- Kumari R., Chakraborty S., Jain R., Mitra S., Mohan A., Guleria R., Pandey S., Chaudhury U., Mitra DK. Inhibiting OX40 restores regulatory T cells function and suppresses inflammation in pulmonary sarcoidosis. // Chest – 2021 – Vol – NNULL – p.; PMID:33901497
- Lambert N., Hansen I., El Moussaoui M., Giot JB., Vercheval C., Lommers É., Somja J., Moutschen M., Maquet P. Lung and liver sarcoidosis-like reaction induced by tocilizumab. // Br J Clin Pharmacol – 2021 – Vol – NNULL – p.; PMID:33899928
- Ueberham L., Jahnke C., Paetsch I., Klingel K., Kuehl M., Hindricks G., Dinov B. Current Diagnostic Criteria Show a Substantial Disagreement in Classification of Patients With Suspected Cardiac Sarcoidosis. // JACC Clin Electrophysiol – 2021 – Vol7 – N4 – p.538-539; PMID:33888272
- Kafil TS., Sparrow R., Khan HR., Manian U., Elrayes M., Bagur R., Tzemos N. Intravenous Methylprednisolone for Ventricular Tachycardia Electrical Storm in Cardiac Sarcoidosis: Case Series and 1-Year Follow-up. // JACC Clin Electrophysiol – 2021 – Vol7 – N4 – p.536-537; PMID:33888271
- Rutt A., Ozgursoy SK. Laryngeal Sarcoidosis. // Ear Nose Throat J – 2021 – Vol – NNULL – p.1455613211012583; PMID:33881956
Как стимулировать образование молока?
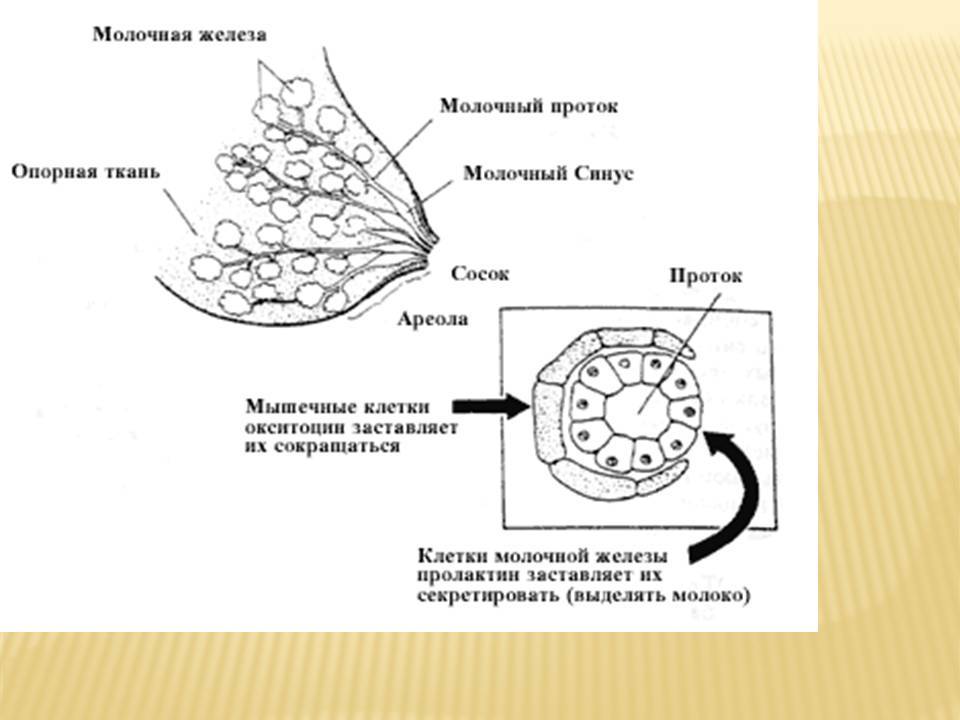
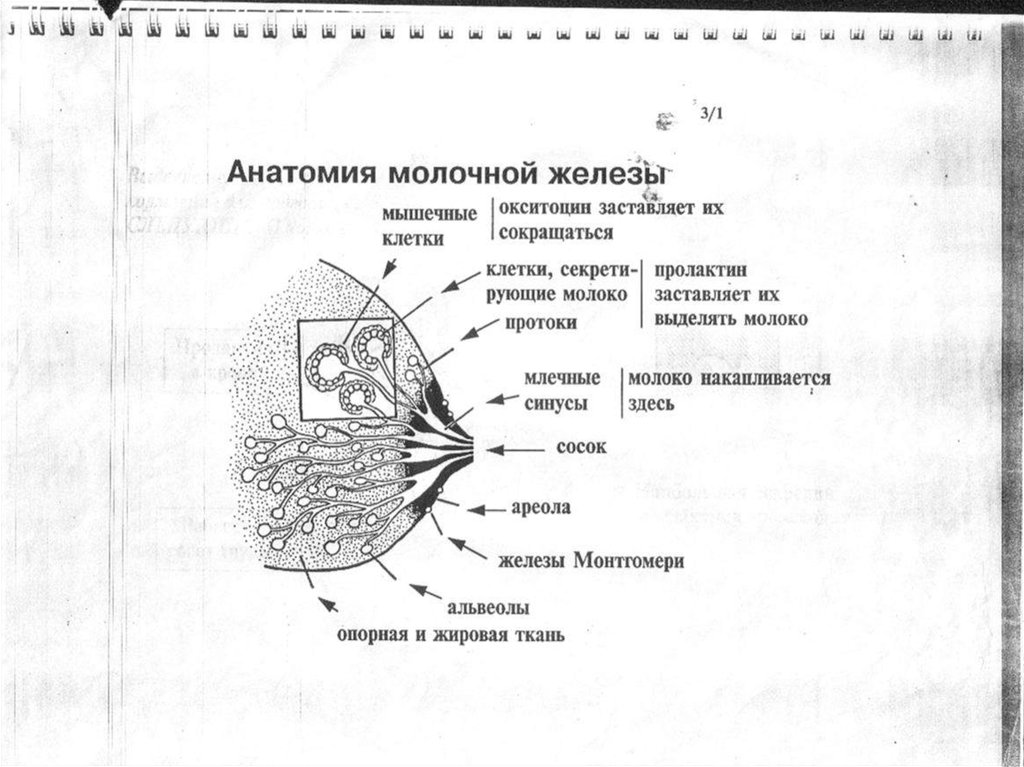
Как было сказано выше, что образование молока происходит под воздействием двух гормонов, пролактина и окситоцина, которые вырабатываются в ответ на сосание груди рожавшей женщины. Поэтому для того, чтобы стимулировать образование молока, необходима частая стимуляция этих двух гормонов, это подразумевает частое прикладывание ребёнка к груди (обязательно ночные прикладывания), правильный захват груди. Исключение стрессов, напряжённости, повышенной психической и физической напряженности, усталости, эти факторы способствуют снижению выработки окситоцина и пролактина, и если их будет недостаточно, то мышечные клетки не смогут образовать и выделять молоко, в результате чего ребёнок не сможет получить нужное ему количество молока. Таким образом, всем кормящим матерям необходимо: спокойствие, отдых, спокойная обстановка, должны стараться хорошо выспаться (обязателен дневной сон, рядышком с ребёнком). Постоянный контакт с ребёнком (воздействует на выработку гормонов). Тёплый душ, способствует лучшему выделению молока. Специальные лактогонные (лучшее выведение молока) чаи (продаются в аптеках) для кормящих мам. Лактогонные препараты, например: Апилак
Грецкий орех с мёдом тоже обладает лактогонным действием, с осторожностью использовать мёд мамам, с детьми страдающими аллергиями
Кормящая мать должна соблюдать режим питания: кушать во время, калорийную пищу и богатую витаминами (не важно, изменится ваш вес или нет), пить по больше жидкости, забыть о всяких диетах. Ни в коем случае, нельзя курить или употреблять спиртные напитки
– Какой врач занимается диагностикой заболеваний молочной железы? Осмотр молочных желез может проводится как врачом-маммологом, так и врачом-гинекологом. В чем специфика? Какие на сегодняшний день существуют способы обследования?
Диагностикой занимаются маммологи, гинекологи, рентгенологи (маммография), специалисты по ультразвуковому исследованию (УЗИ), цитологи, гистологи, генетики, молекулярные генетики. Больше всего женщины общаются с гинекологами, на них, обычно, ложится первый этап диагностики: посмотреть, всё ли в порядке с молочными железами. По данным осмотра направить на плановое обследование (маммография или УЗИ) или на уточняющую диагностику к маммологу. Но маммологи не отказываются и от первичных осмотров, совсем не обязательна такая последовательность, при которой на первом этапе должен быть гинеколог.
Можно ли кормить ребёнка грудью во время болезни?
Женщинам советуют особенно внимательно следить за своим здоровьем, начиная с этапа беременности, но даже после рождения ребёнка эти советы остаются актуальными, ведь период грудного вскармливания может длиться около года. В это время связь матери с малышом хоть и настолько прочна, как во время беременности, но всё равно очень сильна. Мать должна следить за своим питанием и самочувствием, чтобы не подвергать опасности малыша.
В некоторых случаях можно не отказываться от грудного вскармливания даже во время болезни, если состояние матери не вызывает опасений. Однако есть несколько видов заболеваний, наличие которых является абсолютным противопоказанием к грудному вскармливанию:
- активные формы туберкулёза;
- сифилис;
- ВИЧ-инфекция;
- Т-лимфотропный вирус человека 1 и 2 типа;
- бруцеллёз;
- особо опасные инфекции: чума, холера, тиф и др.
Также грудное вскармливание запрещено, если женщина принимает наркотики или цитостатические препараты. Запрет грудного вскармливания может быть обоснован общим состоянием матери, если у неё диагностированы серьёзные заболевания печени, почек, сердца или мозга, которые не позволяют её тратить дополнительные силы на лактацию.
При принятии решения о возможности грудного вскармливания оценивается не только физиологическое, но и психологическое состояние женщины, особенно если беременность и роды протекали с осложнениями. Острые послеродовые психические заболевания и расстройства могут стать причиной девиантного поведения. Женщина может стать потенциально опасной для своего ребёнка. Известны случаи, когда матери пытались навредить малышу и даже убить его.
Чтобы нормализовать психическое состояние, женщинам назначают сильнодействующие препараты для борьбы с послеродовой депрессией или послеродовым психозом. Однако эти препараты могут быть вредны для ребёнка, негативно сказаться на его росте и развитии, поэтому от грудного вскармливания придётся отказаться.
Если мама планирует пить алкоголь: меры предосторожности
В случаях, когда желание выпить спиртное пересиливает разумные доводы о вреде поступка, необходимо минимизировать негативные последствия. Сцеживание после приёма алкоголя не очищает грудь от яда
. Этанол циркулирует по кровеносной системе и до полной нейтрализации проникает в образовывающееся молоко. Уменьшить неблагоприятные последствия поможет выполнение простых правил:
- Предварительно договориться об оставлении ребёнка под присмотром близких людей — запах спиртного, неадекватность поведения кормящей мамы — не лучшее проявление заботы о малыше.
- Заранее подготовить запас грудного молока на 1–2 кормления — ребёнок не останется голодным до освобождения организма матери от алкоголя в крови.
- Накормить младенца непосредственно перед уходом на алкогольную вечеринку.
- Перед выходом из дома принять сорбент — Полисорб или Энтеросгель. Активные вещества, входящие в состав препаратов, связывают и выводят из организма алкоголь, предотвращая интоксикацию. Применение сорбентов уменьшит время вытрезвления.
- Воздержаться от употребления крепких напитков (водка, коньяк и т. д.), уменьшить до минимума дозу алкоголя (не более одного бокала вина) — повышенное содержание этанола значительно отодвигает выработку молока, свободного от этилового спирта.
- Рекомендуется пить дорогое вино, которое не содержит химических красителей и консервантов — снижается риск проявления аллергических реакций у грудничка.
Если ребёнка оставить не с кем, не стоит брать его с собой. Новая обстановка, громкий шум, незнакомые запахи и лица напугают младенца. Следует воздержаться от вечеринки.
УЗИ молочных желез
Всем пациенткам УЗИ проводится на 9-10 день менструального цикла. Для УЗИ молочных желез наиболее подходит линейный датчик 8-15 МГц. Датчик 5-10 МГц может быть полезен при осмотре больших грудей и для лучшей визуализации глубоких структур.
Положение пациента при УЗИ молочных желез
- При осмотре средних отделов груди пациент лежит на спине, рука за головой;
- При осмотре боковых отделов груди пациент лежит на противоположном боку, рука за головой;
- При осмотре нижних отделов груди пациент лежит на спине, грудь при необходимости приподнимают;
- Иногда поверхностные области груди лучше видно в положении пациента сидя.
Как делать УЗИ груди
Грудь осматривают внахлест, чтобы наверняка охватить всю железу. Осмотр идет вертикальной (1) и горизонтальной (2) плоскостях, с последующим радиальным (3) и антирадиальным (от периферии к соску) сканированием.
Если расположить датчик прямо над соском (1), сосок вжимается в железу и дает затенение, что затрудняет осмотр околососковой зоны. Более подходит сканирование вдоль границы ареолы (2), в таком положении протоки и молочные мешочки под ареолой лучше видно. Иногда полезно поддерживать грудь с противной датчику стороны (3), чтобы оптимизировать геометрию соска.
Добавочная железистая ткань часто располагаться в подмышечной области, в редких случаях — под ключицей, спереди от грудины. Если железистая ткань связана с основной железой, говорят об отростке. Когда железистая ткань изолирована — это добавочная доля.
Если в молочной железе определяются очаговые изменения, особое внимание обратите на подмышечном пространстве располагаются региональные лимфатические узлы в подмышечной области — осматривают область сосудисто-нервного пучка и окружающие ткани по передне-, средне- и заднеаксилярной линиям. Другие зоны регионального лимфооттока от молочной железы — подключичная, надключичная, загрудинная
Локализация очага в молочной железе
Описать локализацию очага можно по квадрантам: верхний наружный, нижний наружный, верхний медиальный, нижний медиальный (1). Отдельно выделяют ареолу (SA), сосок (N) и подмышечную область (AX). Для точной радиальной локализации используют циферблат (2). Три концентрические зоны вокруг ареолы обозначают цифрами 1, 2 и 3 (3).
Очаг M (3) будет описан как R/10/3, что значит правая грудь, на 10 часах, в зоне 3. Некоторые авторы измеряют расстояние от соска к очагу, тогда очаг описывают как R/10/расстояние от соска 20 мм. Оцените размеры и глубину очага. На фото полезно указать положение датчика: горизонтальное (Н), по вертикали (Н), радиальное (R) или антирадиальное (АR).
Обзорный этап исследования МЖ заканчивается анализом состояния регионарных зон лимфооттока. Четыре зоны исследовать обязательно:
- Подмышечная зона — от наружной границы малой грудной мышцы до заднего края подмышечной области;
- Подключичная зона — от нижнего края ключицы по ходу сосудистого пучка до подмышечной области;
- Надключичная зона — от верхнего края ключицы до медиального края двубрюшной мышцы;
- Переднегрудинная зона — от нижнего края ключицы по среднеключичной линии до границы с МЖ.
В большинстве случаев лимфоузлы не дифференцируются от окружающих тканей; иногда можно различить нормальный лимфоузел — овальной формы с гипоэхогенным ободком вокруг эхогенного центра; горизонтальный размер до 10 мм; можно видеть аксиллярные лимфоузлы более 10 мм — доброкачественная гиперплазия.
Что такое молозиво?
Молоко образуется в молочных железах специальными клетками. Этот процесс в норме должен происходить у женщин только во время беременности и после родов.
Молозиво имеет следующие свойства:
- нежирное,
- высококалорийное,
- с высоким содержанием микроэлементов и витаминов,
- насыщенно белками.
В нашей стране приветствуется раннее прикладывание к груди в родзале. Это необходимо для того, чтобы стимулировать лактацию у мамы. Молозиво помогает заронить «семечко здоровья» в крохе, а также стимулирует сосательный рефлекс.
Молозиво образуется в небольших количествах. И первые сутки после рождения малыш очень часто может прикладываться к груди и буквально «виснуть» на ней. Раннее молоко – это «помощник» в формировании здорового пищеварительного тракта младенца. Имеет очень мощный иммуностимулирующий эффект.
Молозиво не слишком жирное по составу и легко переваривается, что так необходимо для первых дней жизни грудничка. Объем желудка новорождённого не более чайной ложки, поэтому природой так и задумано, чтобы не слишком перегружать пищеварительный тракт.
Доплерография молочной железы
При анализе кровотока необходимо помнить, что кровоснабжение молочных желез зависит от:
- возраста пациентки;
- гормонального статуса;
- индивидуальных особенностей строения кровеносной системы желез;
- периферического артериального давления;
- от выраженности склероза паренхиматозных артерий и артериол и др.
При УЗИ сосудов молочных желез можно оценить:
- число сосудов;
- параметры спектрального Допплера (RI, A/B соотношение, PI);
- величину и число отдельных цветовых пятен в одной опухоли;
- вид и характеристики параметров самой допплеровской кривой;
- сравнить кровоснабжение симметричных участков в здоровой и пораженной молочных железах.
Кровоток в грудных артериях симметричный. PSV до 11,2 см/сек, EDV до 4,2 см/сек (скоростные показатели соответствует 2 фазе цикла).
Признаки злокачественного процесса — кровоток в опухолевом узле локально увеличен в виде питающих артериального сосуда с PSV выше фоновых.
Для исследования периферического кровоснабжения молочных желез оценивают состояние медиальных и латеральных ветвей приводящих грудных артерий. Для получения данных о кровотоке в медиальных грудных артериях датчик помещают во 2-е или 3-е межреберье рядом с грудиной. Для получения информации относительно латеральной группы грудных артерий датчик перемещают по латеральной грудной линии от 2-го до 6-го межреберья.
Таблица 1. Нормальные показатели скорости кровотока в грудных артериях молочных желез (М. Barta,1999).
| Показатель кровотока | У женщин до 18 лет | У женщин старше 18 лет | ||
| справа | слева | справа | слева | |
| Vsist mean, см/сек | 28,9±9,6 | 30,2±9 | 22,4±6 | 21,1±7,4 |
| PI сред. | 2,3±0,5 | 2,2±0,6 | 3,1±0,5 | 3,3±0,6 |
Таблица 2. Нормальные показатели скорости кровотока в артериях молочных желез (В.А. Сандриков, 1998).
| Сосуд | Vmax, м/с | Vmin, м/с | Vmean, м/с | RI | PI |
| Центральная грудная артерия | 0,31±0,13 | 0,04±0,03 | 0,13±0,06 | 0,86±0,06 | 2,05±0,33 |
| Внутренняя грудная артерия | 0,69±0,18 | 0,09±0,04 | 0,29±0,09 | 0,86±0,05 | 2,12±0,32 |
| Собственные артерии молочных желез | 0,13±0,03 | 0,03±0,01 | 0,06±0,02 | 0,71±0,09 | 1,46±0,41 |
Как нормальные сосуды паренхимы, так и сосуды, образовавшиеся в результате неоангиогенеза, имеют очень маленький просвет и соответственно скорости. В связи с этим для оценки таких сосудов наиболее эффективна методика энергетического Допплера. После того как сосуды выявлены, определяется их количество и проводится спектральная оценка. Полученные результаты соотносятся с данными о контрлатеральной молочной железе.
В литературе приводятся различные показатели скоростей кровотока в сосудах доброкачественных и злокачественных опухолей. Большинство авторов подчеркивают более высокие показатели средней систолической скорости при злокачественных опухолях (17,6 см/сек) по сравнению с доброкачественными (13,9 см/сек) .
Данные относительно величины индекса резистентности (IR) сосудов злокачественных опухолей — разноречивы.
Согласно данным J. Folkman , один из наиболее значимых критериев злокачественности — сосудистая асимметрия молочных желез. Патологические опухолевые сосуды характеризуются неравномерностью калибра, извитостью хода, лакунообразными расширениями. В связи с этим для выявления этих критериев возлагаются большие надежды на методику пространственной трехмерной реконструкции.
Берегите себя, Ваш Диагностер!
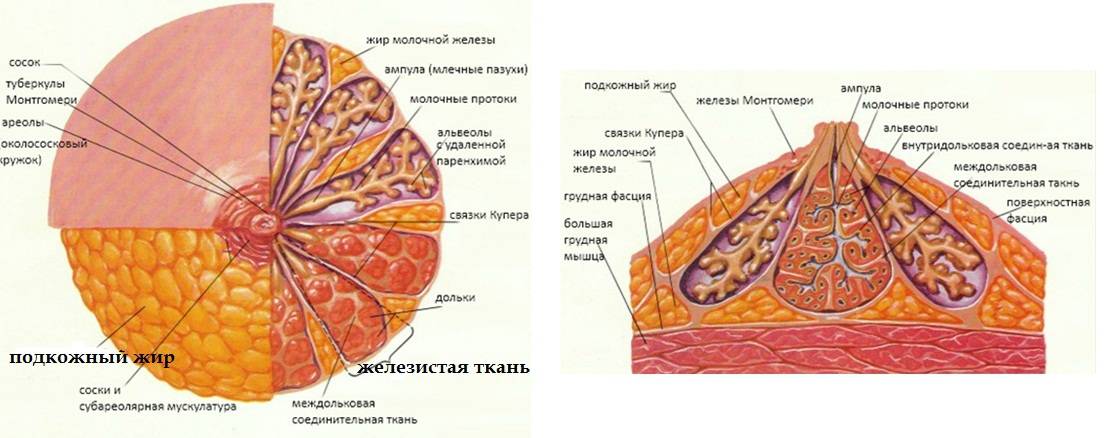
Форма и размеры молочных желез
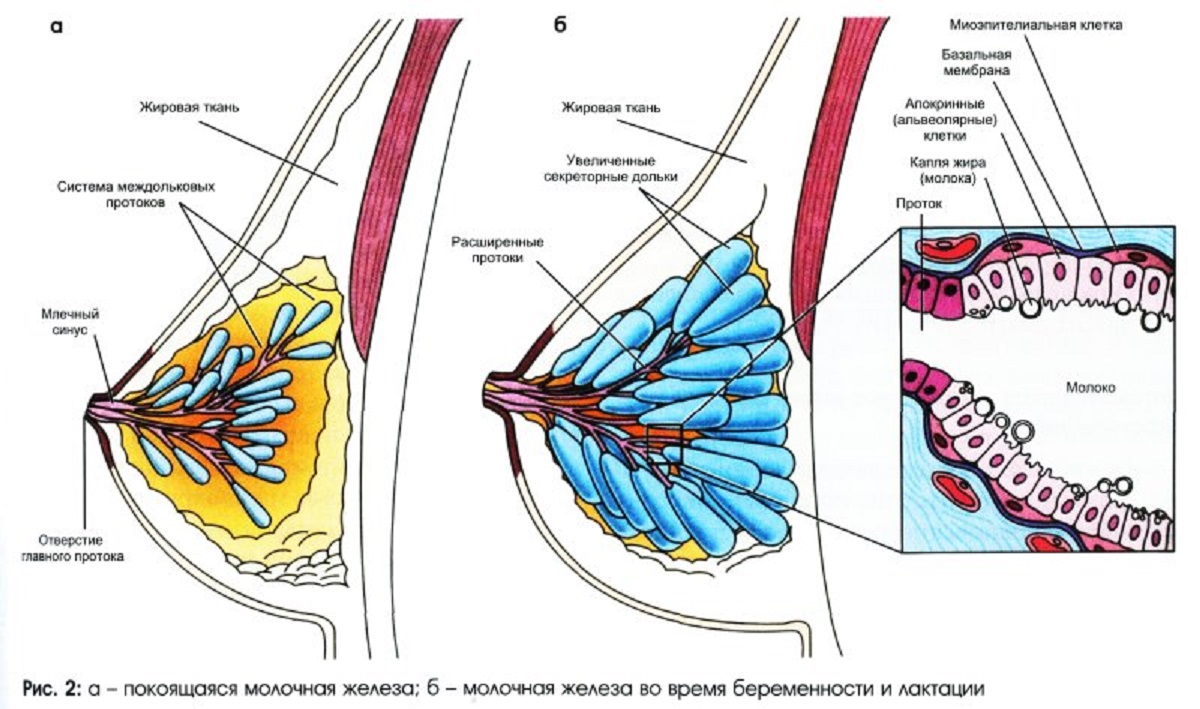
Размеры, форма и положение молочных желез индивидуальны у каждой женщины и зависят от ее возраста, менструального цикла, развития половых органов, наличия беременности и т. д. А анатомически размер и форма груди зависят от куперовых связок, которые поддерживают ее, подлежащих грудных мышц и кожи. Не влияют на форму молочной железы ее внутреннее строение и состояние (лактация либо ее отсутствие).
Молочная железа имеет форму шара, которая предупреждает потерю тепла. Это необходимо для продуцирования молока, которое происходит при определенной температуре. Также при шарообразной груди практически исключена возможность удушения малыша при кормлении.
От размеров грудной железы не зависит ее зрелость. Например, если из активной железистой ткани состоит маленькая грудная железа, то последняя в большинстве случаев будет более развита, чем крупная, которая состоит, в основном, из жировой ткани.
Как часто и по скольку кормить кроху
Прикладывание к груди по расписанию осталось в прошлом. Сегодня ВОЗ рекомендует практиковать кормление по требованию, то есть по каждому зову младенца. При этом промежутки между приемами пищи ребенком будут индивидуальными. Кому-то в первое время необходимо прикладываться к маминому соску каждые полчаса, а кто-то спокойно спит по три часа. В любом случае после родов мать должна быть готова к кормлениям по 10-15 раз в сутки, включая ночные часы. Позже ребенок будет есть по 5-7 раз за день.
Время кормления также индивидуально. Одним детям достаточно 10-15 минут, другие могут сосать мамину грудь целый час. Правильно — так, как хочет ваш малыш. Как определить, что кроха проголодался? Ребенок начинает вертеться во сне, открывать глазки и рот, высовывать язык, облизываться. Он может начать сосать палец, кряхтеть, хныкать. Главный признак того, что пора дать дочке или сыну грудь — это плач. Через несколько недель или месяцев мамы научаются отличать голодный плач ребенка от криков по другим поводам. Просто дайте себе время.
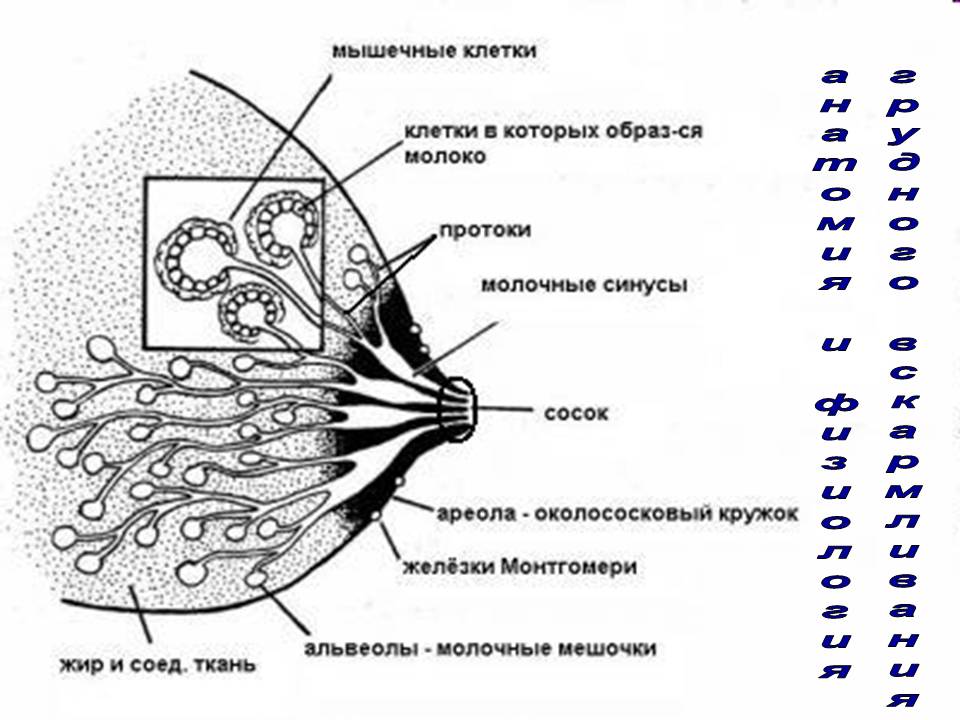
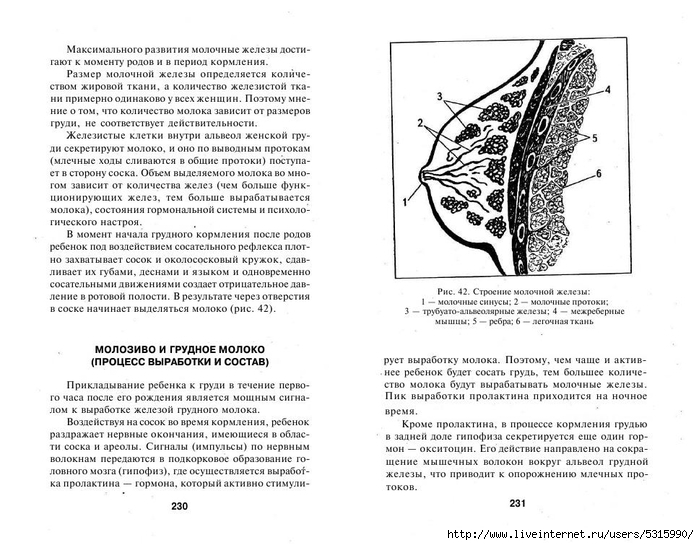
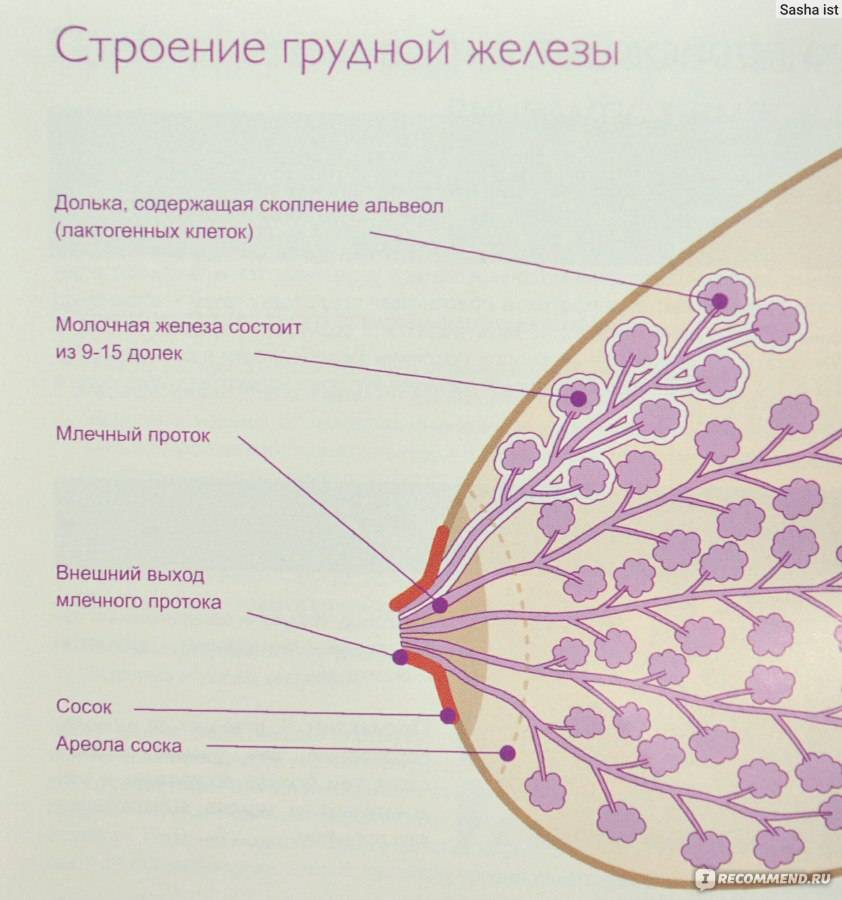
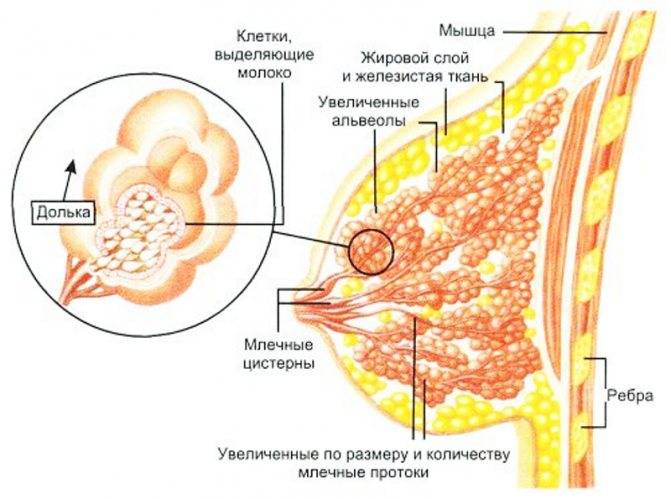
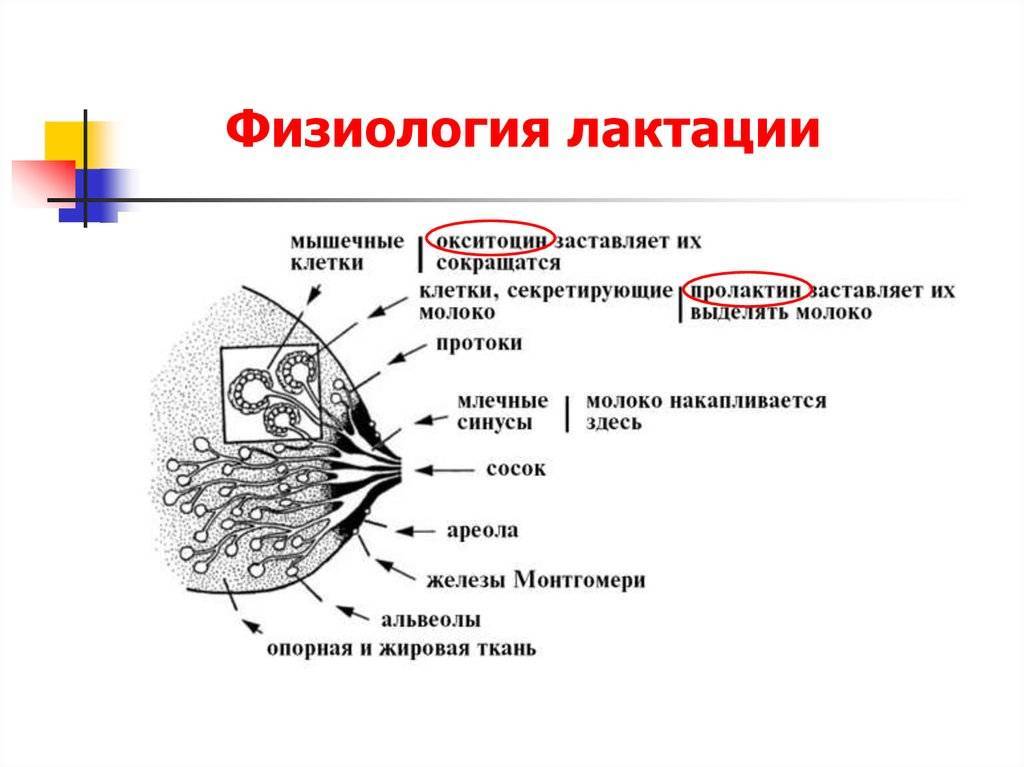
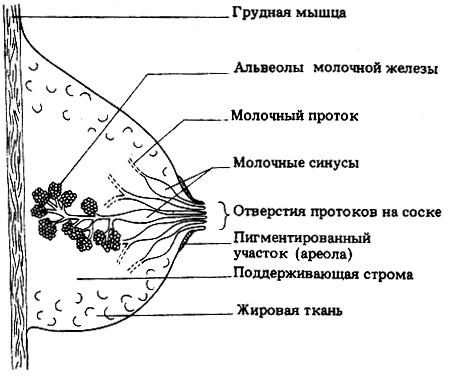
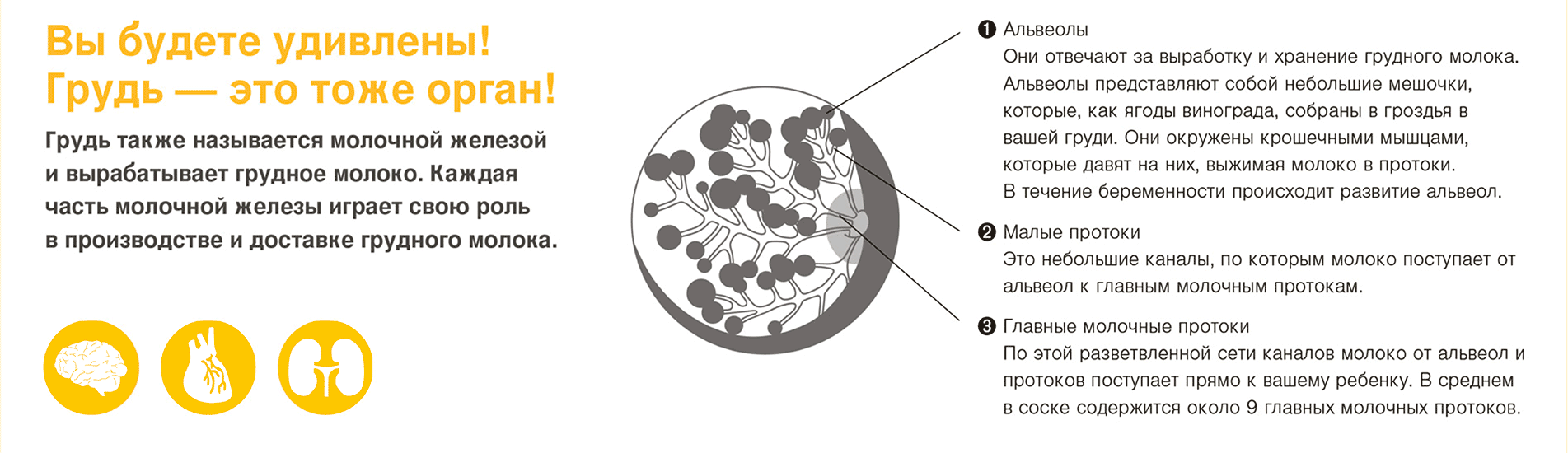
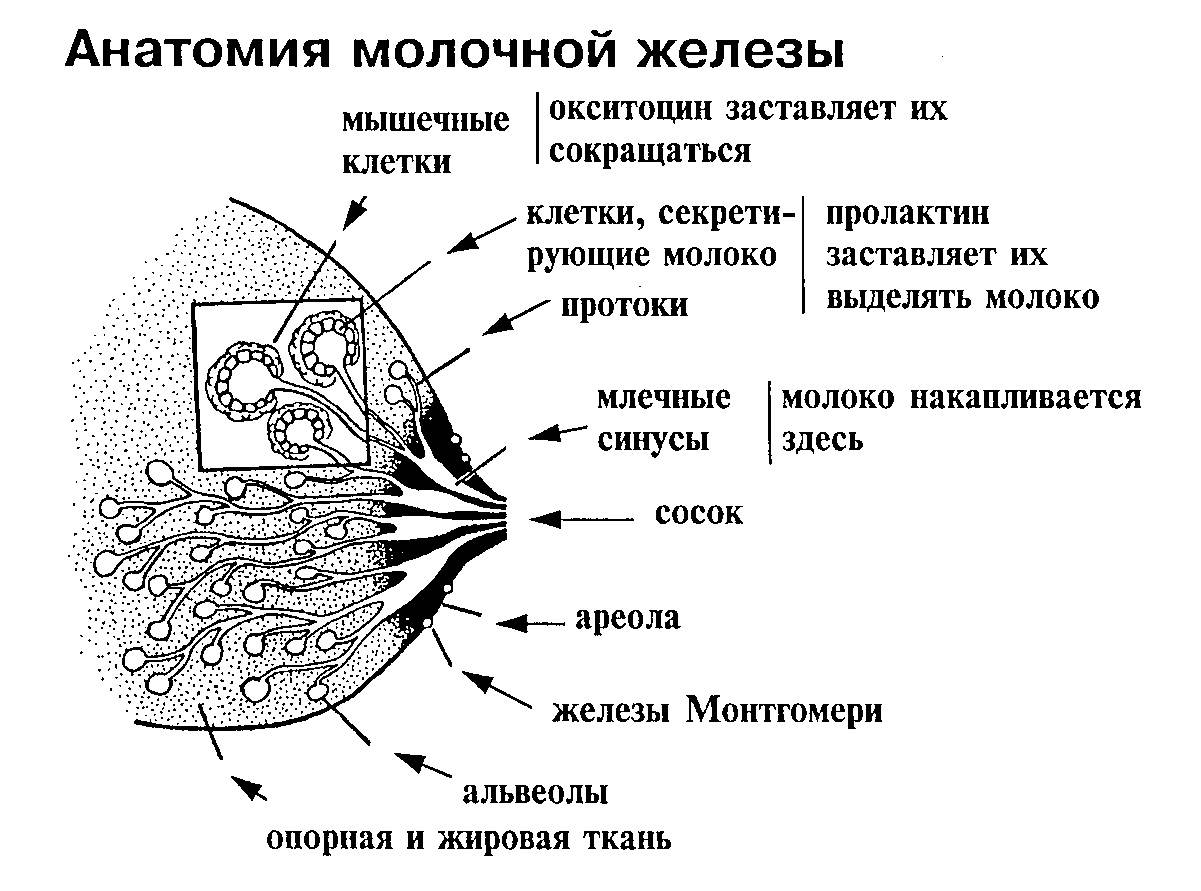
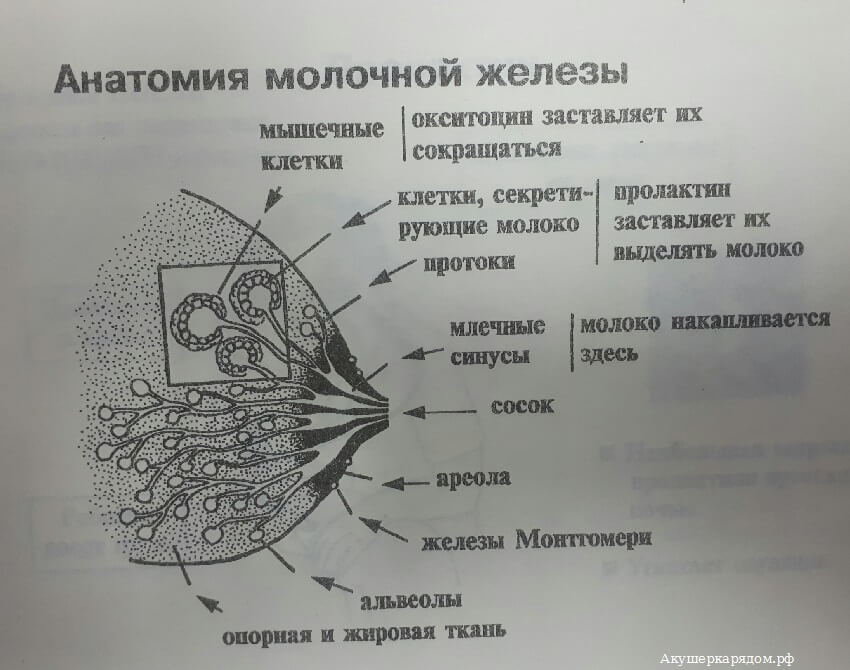
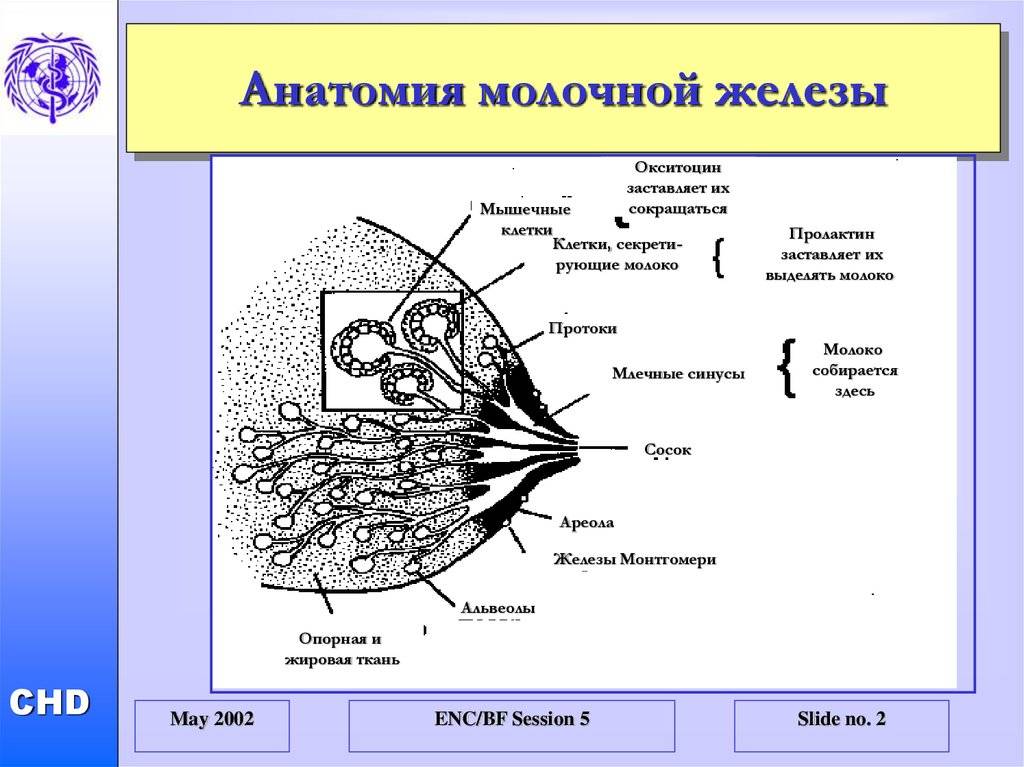
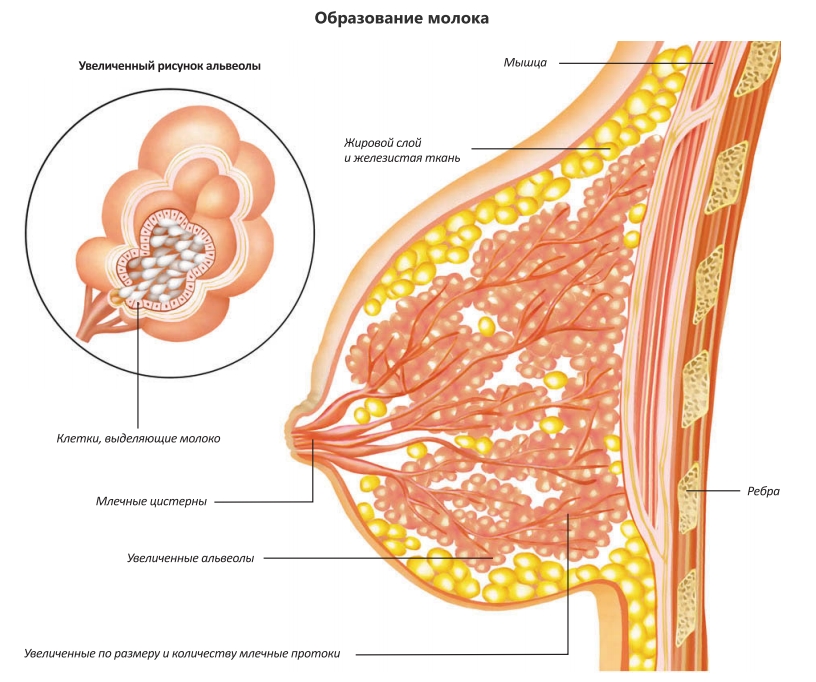
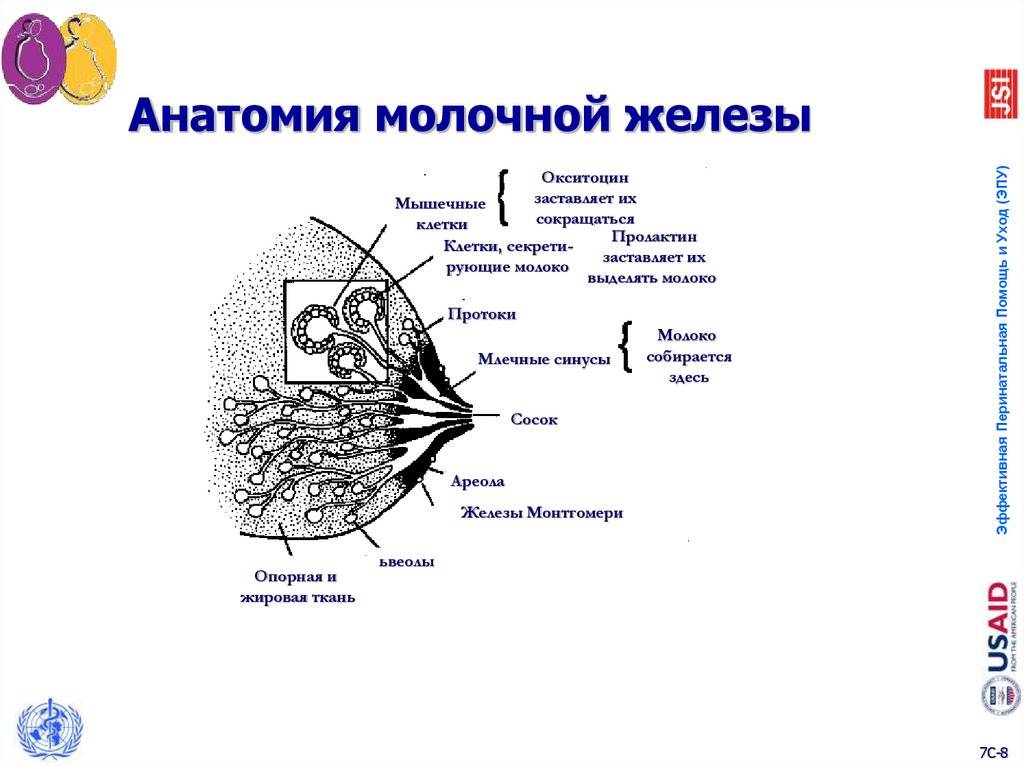
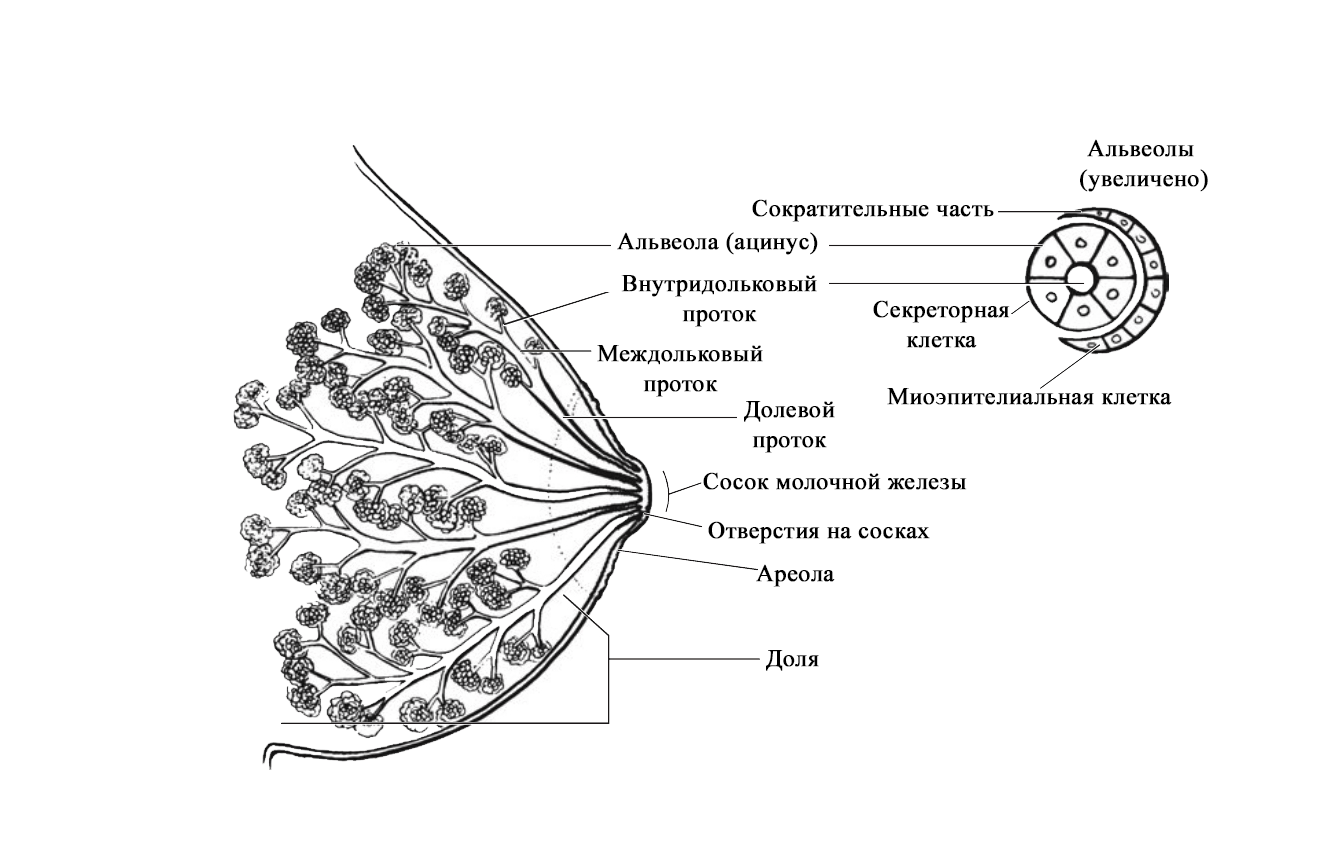
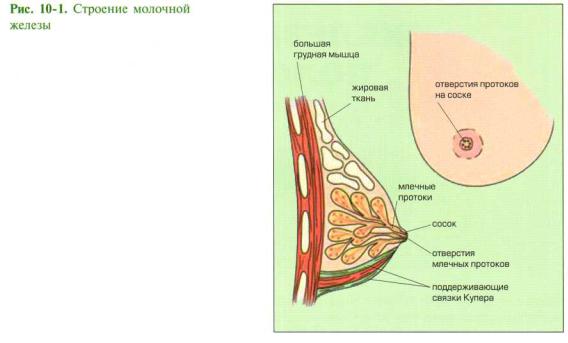
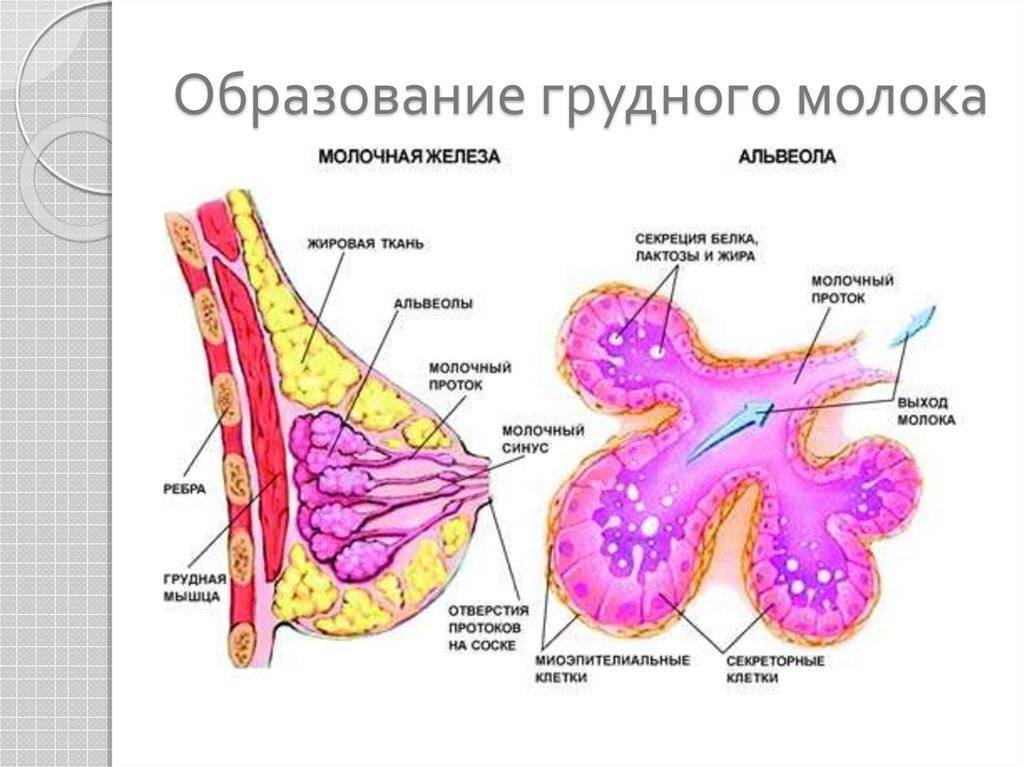
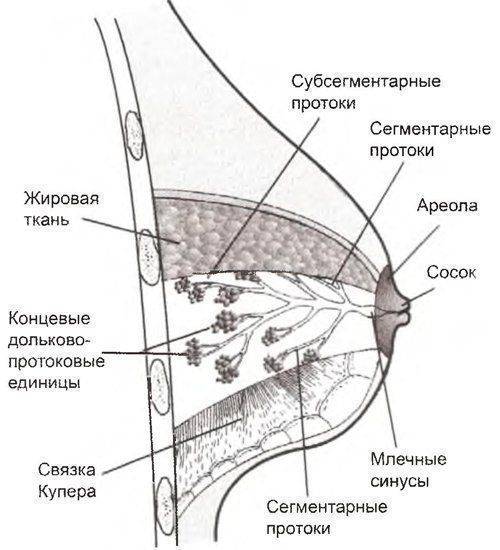
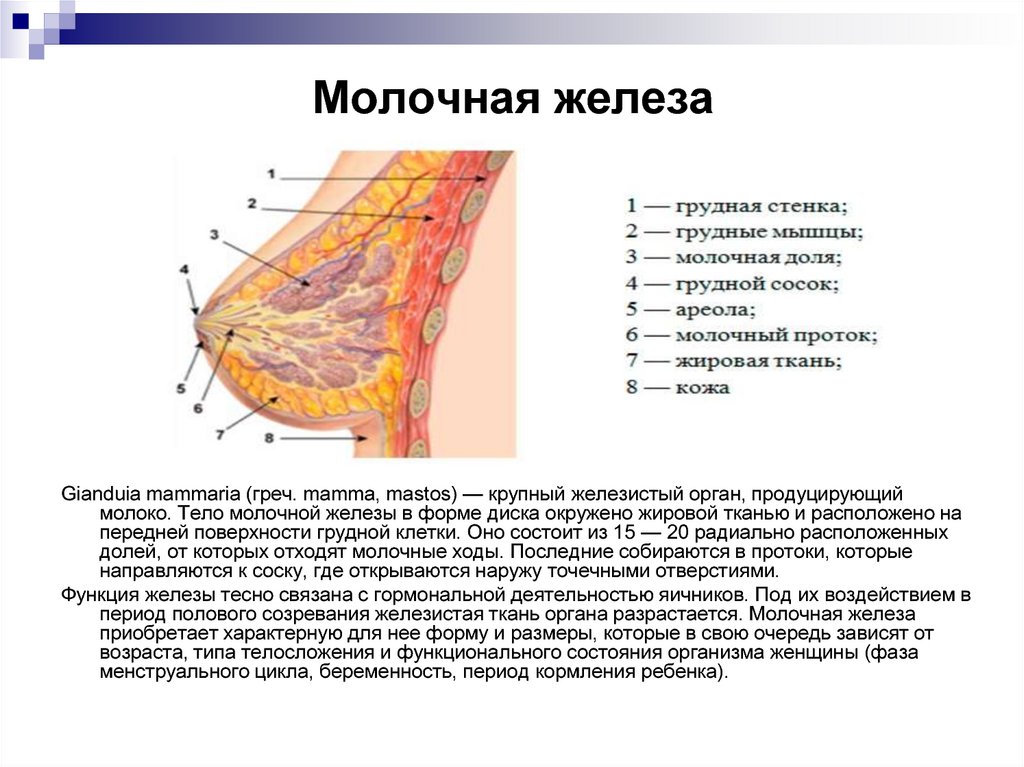
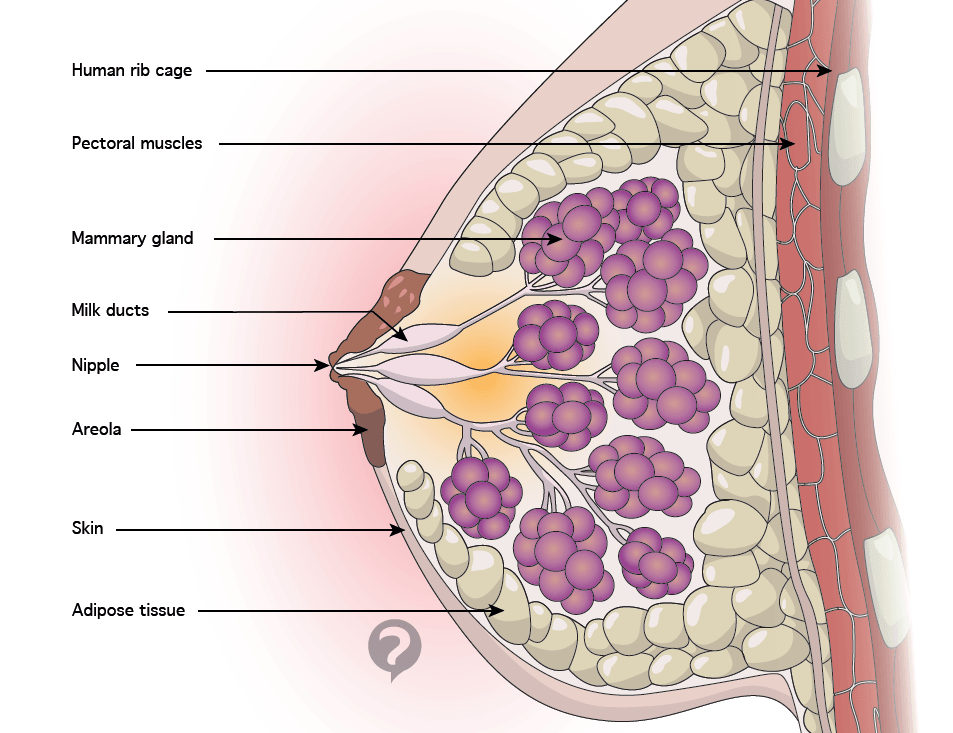
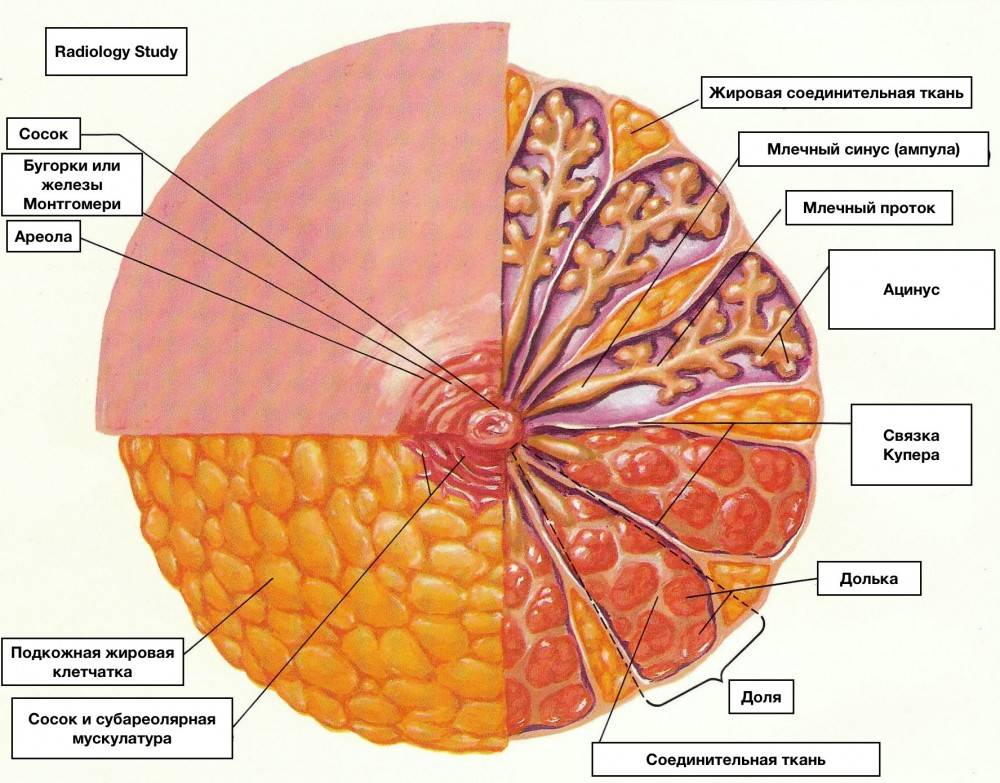
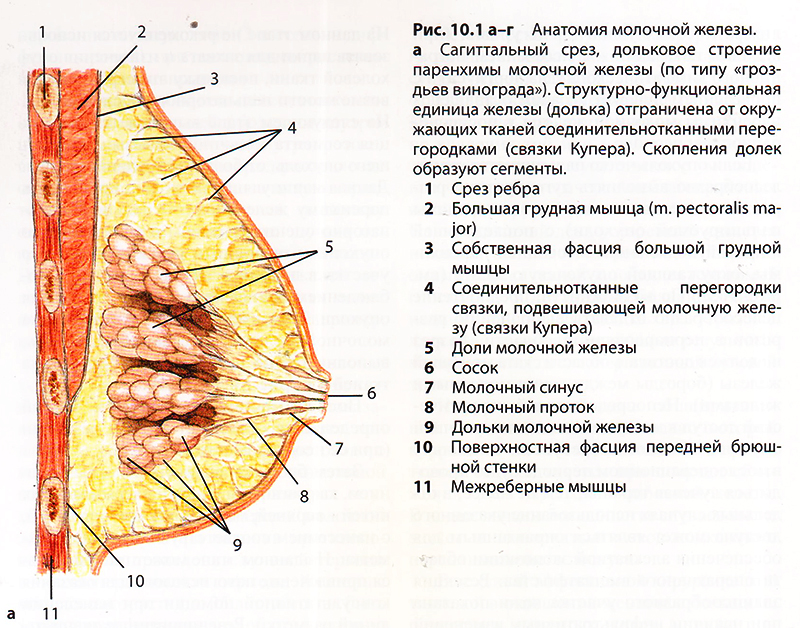
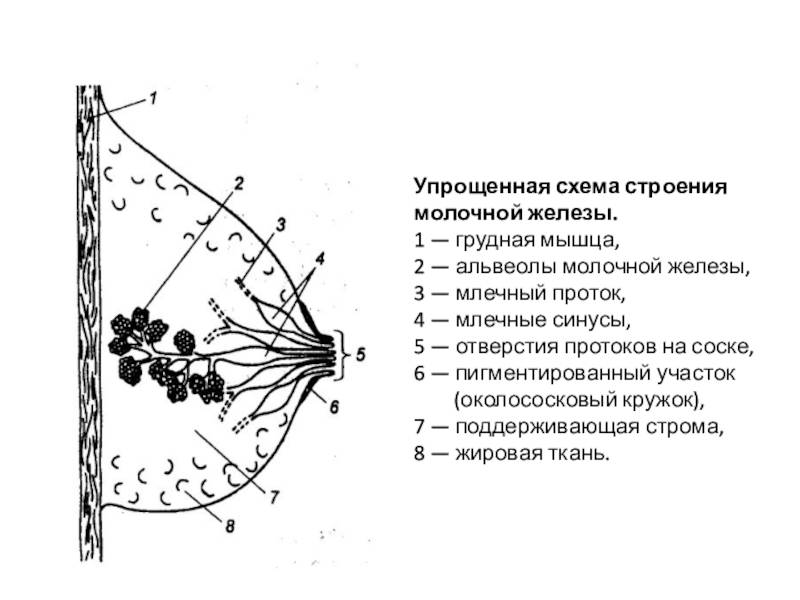
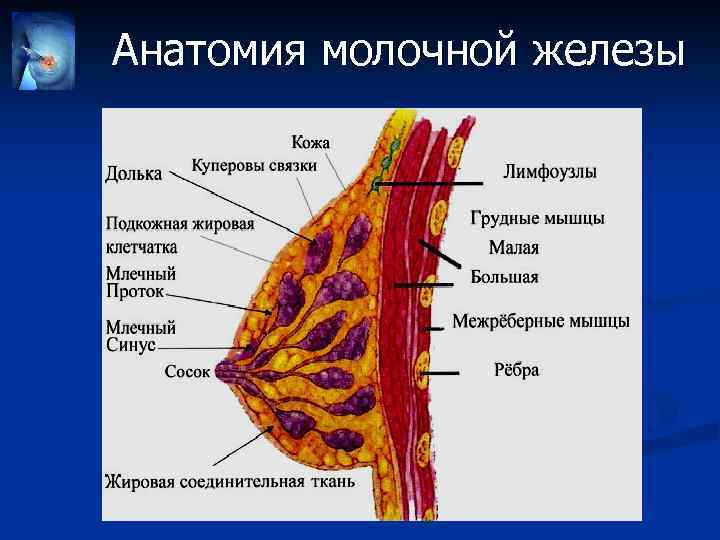
Особенности строения молочной железы
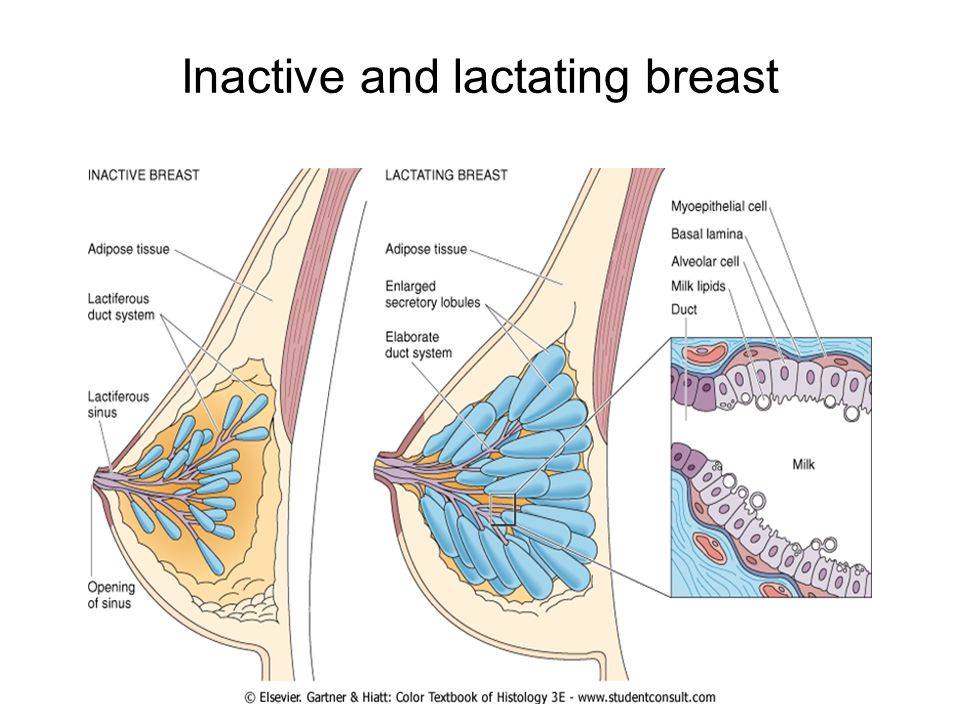
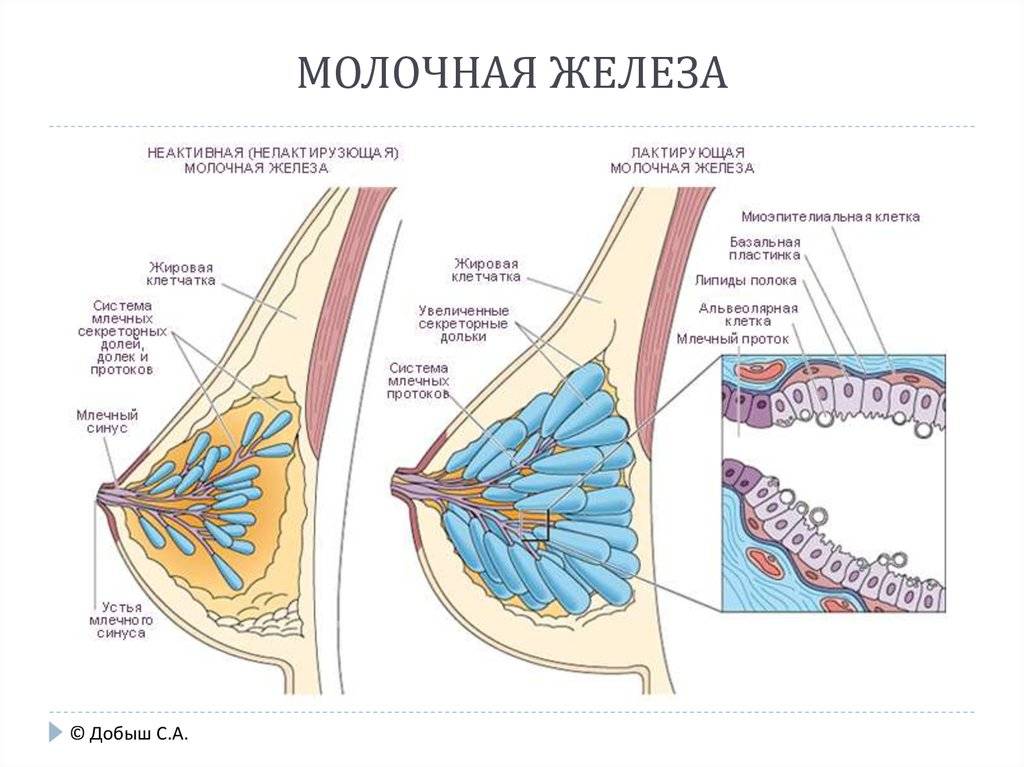
Женская грудь – это не только красивое достояние женщины, но и орган, позволяющий вскармливать младенцев. Это происходит благодаря тому, что железа разделена на протоки и узкие каналы. На выходе у соска протоки имеют расширения — млечные синусы.
Строение молочной железы
А на другом конце этих протоков расположены клеточки, которые и вырабатывают молоко. Клетки образуют группы — альвеолы, которых великое множество.
Итак, женщина беременеет, вынашивает ребёночка долгие 9 месяцев. В это время в мозге происходят сложные процессы, благодаря которым начинает вырабатываться пролактин. Этот гормон выбрасывается в кровь после рождения малыша.
Второй помощник в выделении молока – гормон окситоцин. Он расширяет млечные синусы, и при захвате соска ртом малыша молоко свободно продвигается по протокам и легко покидает грудь. Только слаженная работа этих двух гормонов даст возможность спокойному и правильному грудному вскармливанию.
Учеными доказано, что молоко у женщины «в голове». Это означает, что если женщина имеет огромное желание кормить грудью, то её организм мобилизует все силы и возможности для образования молока. Но если женщина не желает этого, то, скорей всего, молока у неё будет в недостаточном количестве.
Обязательно прочитайте полезную информацию о том, как увеличить количество грудного молока, от врача-педиатра.
Узнайте 7 главных принципов, как правильно кормить новорождённого грудным молоком, от опытного врача-педиатра.
Другие преимущества для ребенка
Длительное кормление грудью считается лучшим способом поддерживать близость между матерью и ребенком. Польза от этого очевидная: психологи утверждают, что именно те дети, которые находились на ГВ, которых чаще брали на руки, вырастают более зрелыми и сформированными личностями без сложных социальных проблем. Какие еще плюсы есть у долгокормления?
- До полутора-двух лет, находясь в объятиях матери, ребенок ощущает безопасность и защиту. Это помогает ему вырасти уверенным, спокойным и уравновешенным человеком.
- ГВ снижает риск развития аллергических реакций, особенно пищевых.
- Полезные вещества, в обилии содержащиеся в материнском молоке, помогают нормальному формированию нервной и сердечно-сосудистой системы.
- Женское молоко содержит вещества, которые снимают болевой синдром при прорезывании зубов.
Некоторые противники долгокормления считают, что оно вредит формированию прикуса: якобы при длительном ГВ у ребенка неправильно развиваются челюстно-лицевые мышцы. Однако больший вред для прикуса несут неправильно подобранные соски-пустышки. Еще один аргумент «вреда» – это развитие у ребенка кариеса, так как материнское молоко сладкое. Ученые, однако, пришли к выводу, что ферменты, содержащиеся в женском молоке, напротив, благоприятно влияют на зубную эмаль зубов малыша.
– Самодиагностика может стать превентивной мерой? На какие симптомы женщинам следует обращать внимание? Как часто следует проходить плановые осмотры у врача?
Самообследование молочных желёз раз в месяц – однозначно полезная процедура, нельзя за собой не следить. Хотя для ранней диагностики рака молочной железы этого мало. Для молодых здоровых женщин до 40 лет показываться маммологу-онкологу нет никакой необходимости. Можно совместить осмотр молочных желёз с осмотром гинеколога и следовать его рекомендациям по обследованию. Поводом для визита к маммологу являются следующие симптомы: в молочной железе стал прощупываться узел, появились выделения из соска вне лактации, молочная железа деформировалась (например, втянулся сосок или появилось втяжение кожи в другом месте), появился отёк кожи железы. Все неприятные находки, найденные при УЗИ молочных желёз или маммографии нужно обсудить с маммологом. Наличие в семье злокачественных опухолей, особенно молочной железы и яичников – также основание для обследования у маммолога. Алгоритм обследования и частоту визитов для плановых осмотров определяет маммолог индивидуально для каждой женщины.