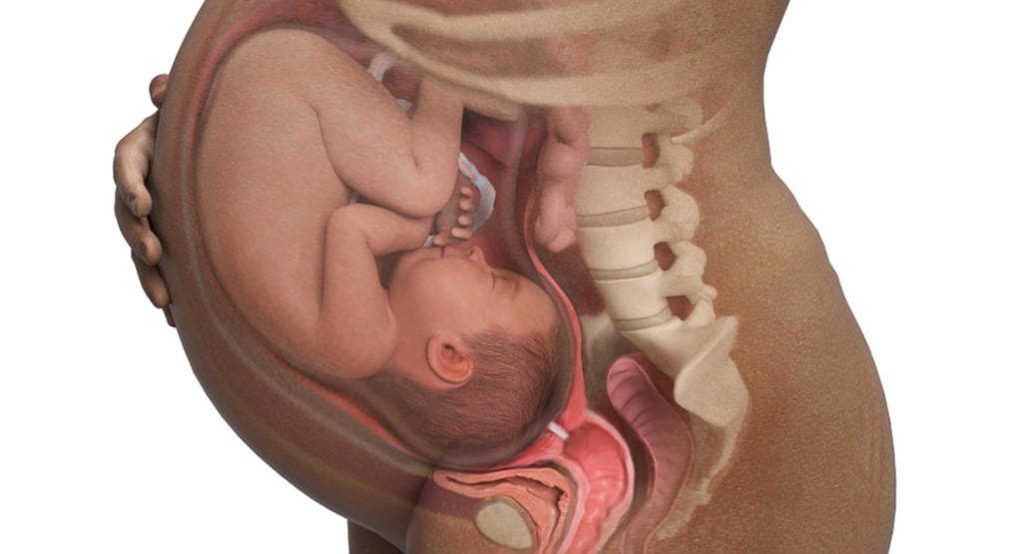
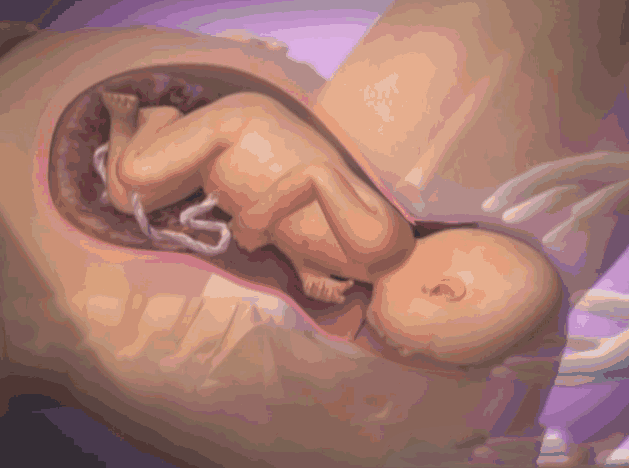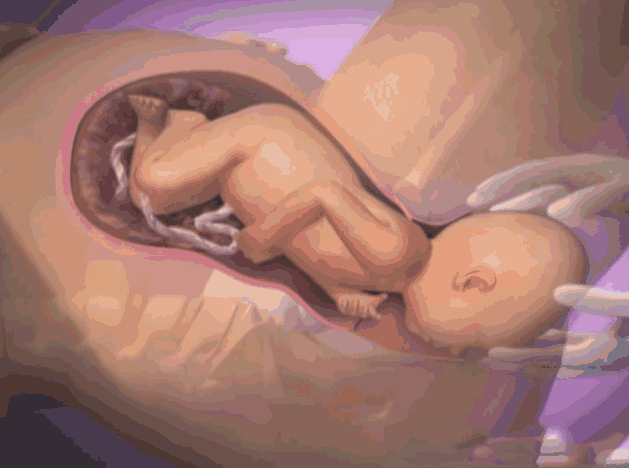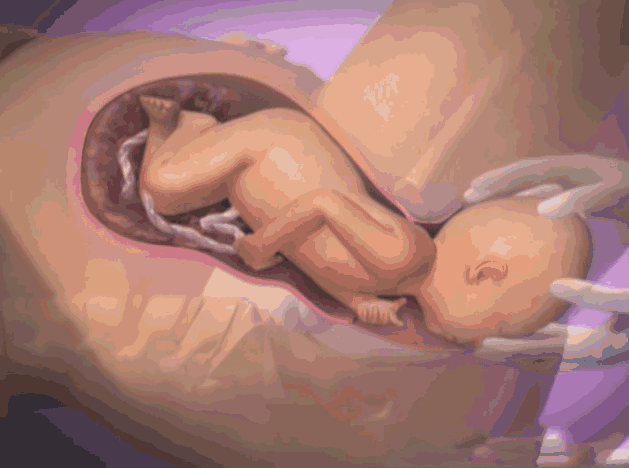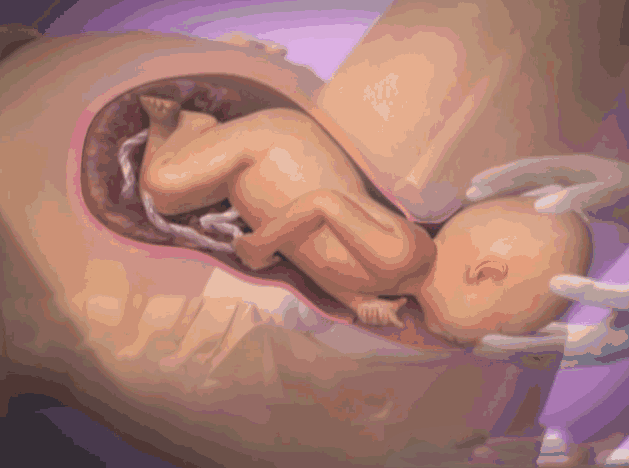
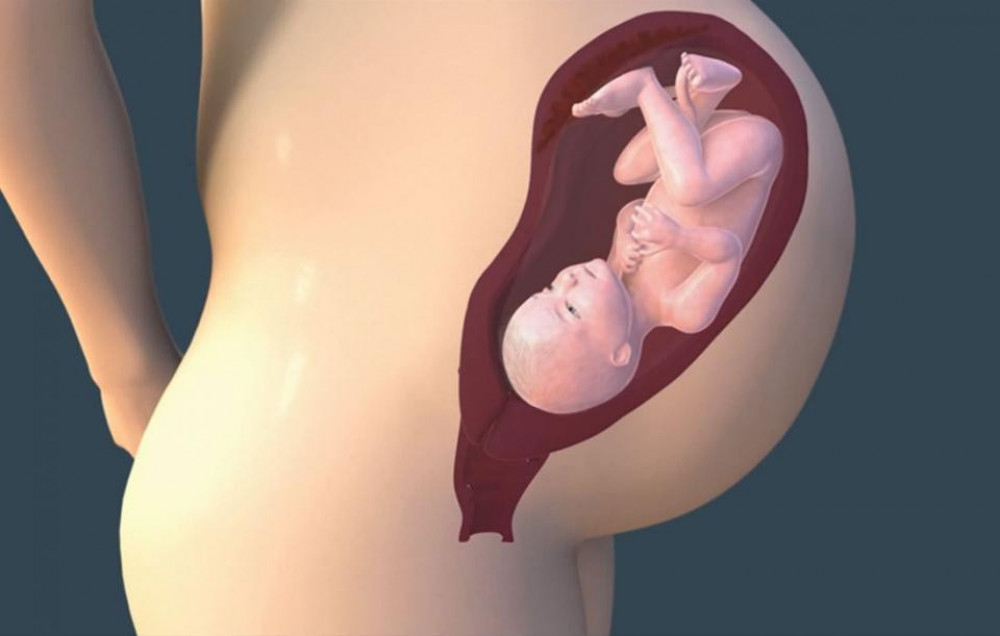
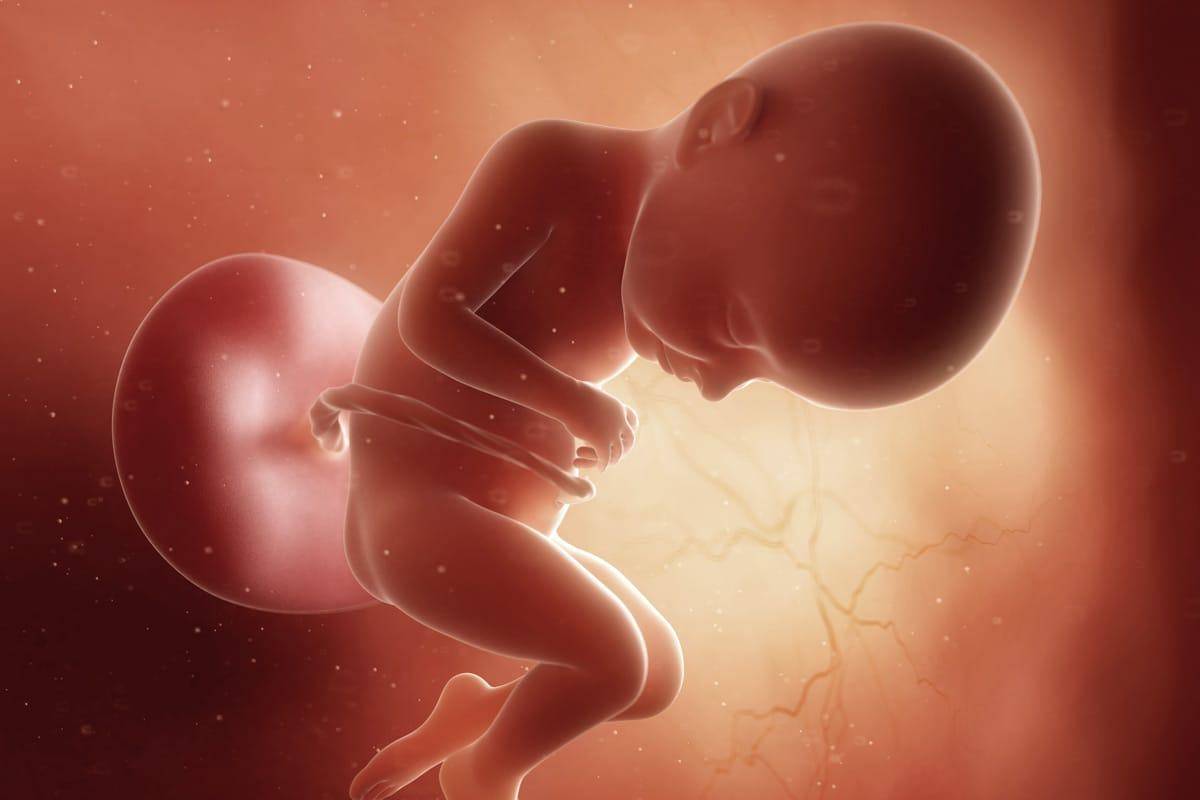
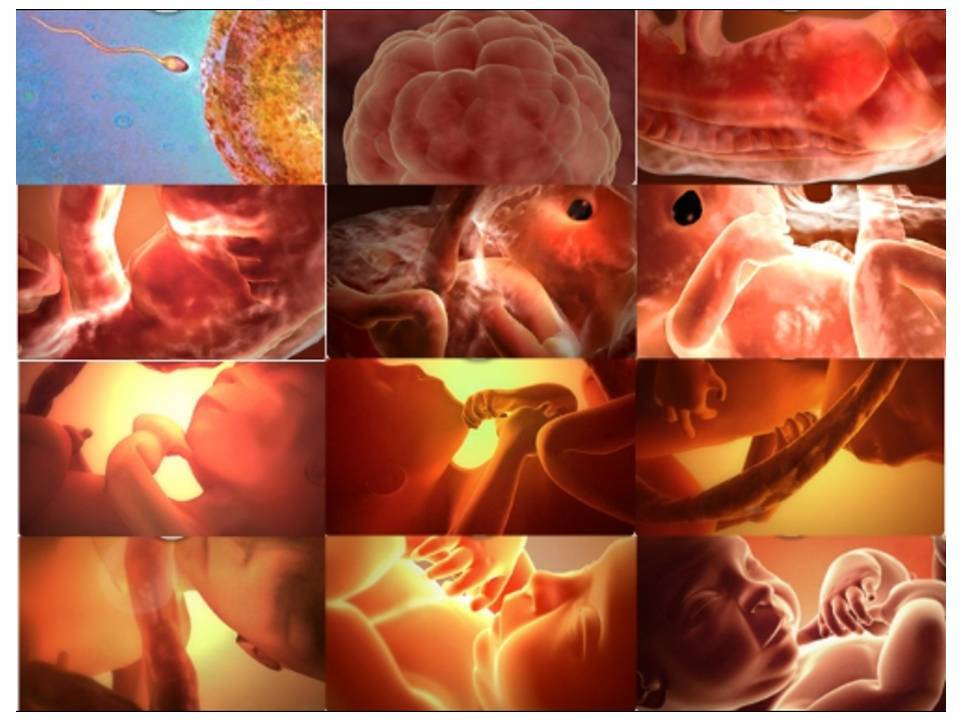
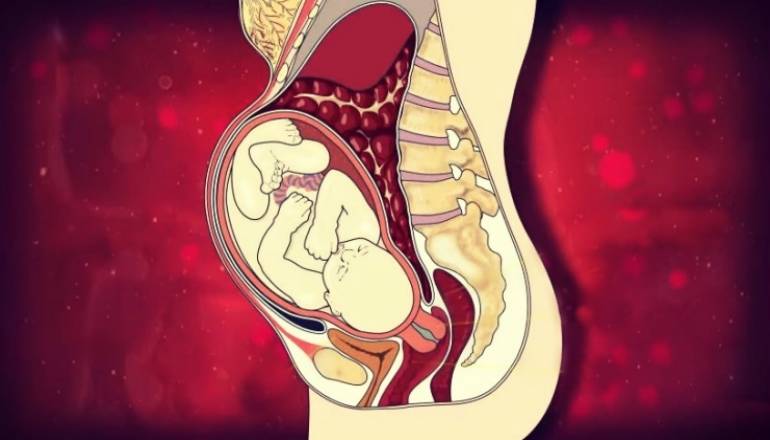
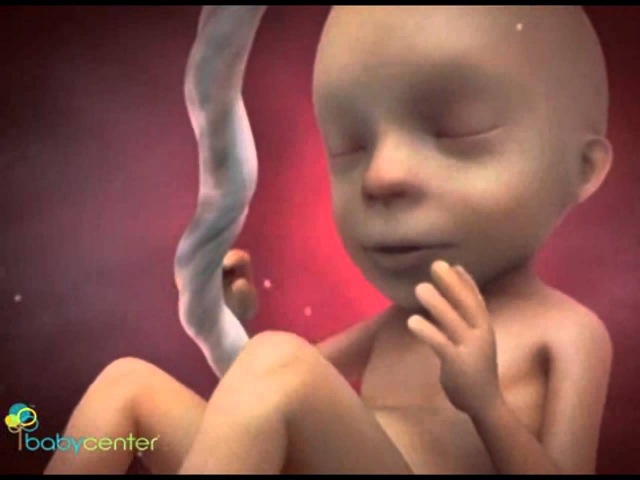
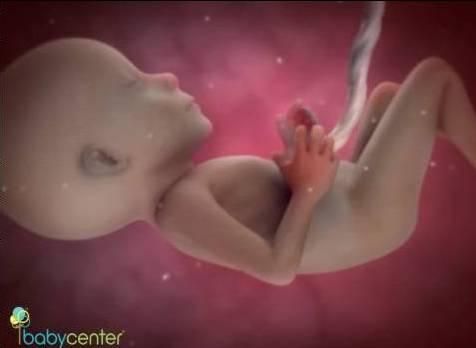
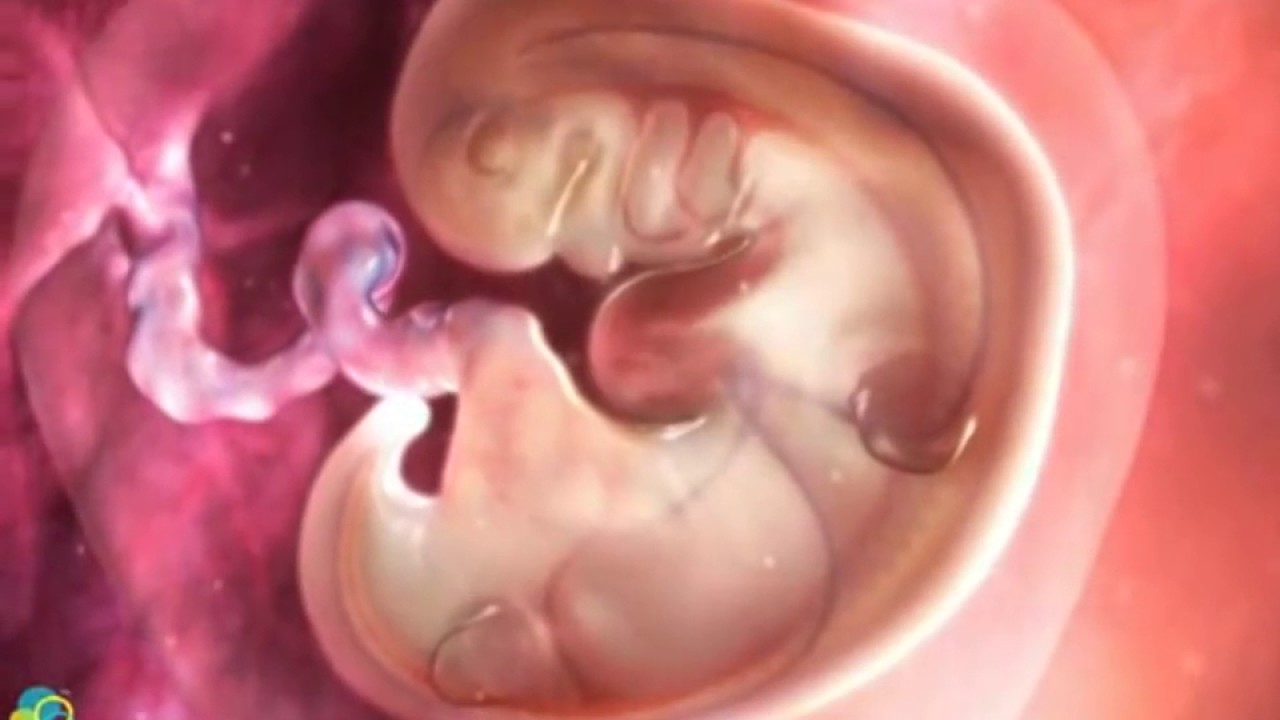
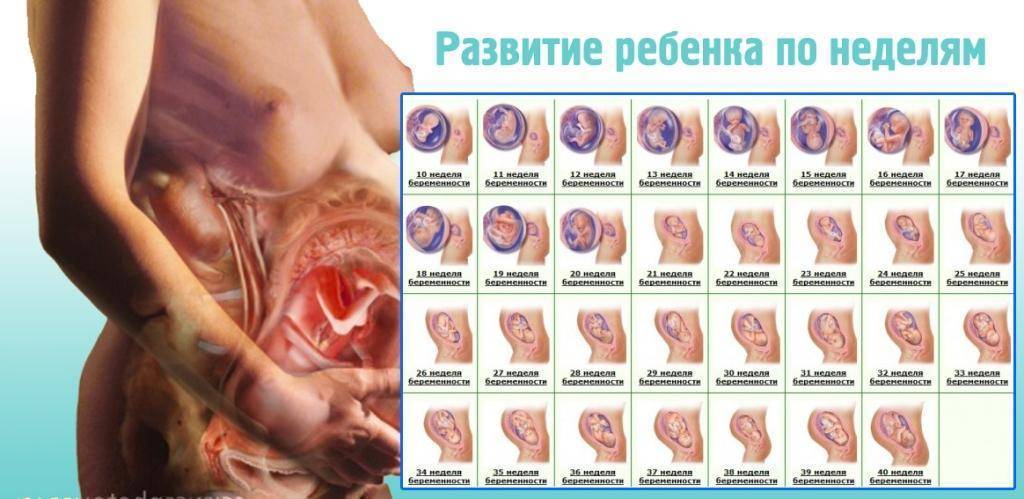
Что происходит с зародышем на 1 неделе беременности?
Всё начинается с того, что в промежутке с 10 по 19 день после последних месячных происходит овуляция: один из фолликулов в яичниках женщины увеличивается в размерах, созревает, и из него в брюшную полость выходит готовая к оплодотворению яйцеклетка. Её «ловят» ворсинки, которые находятся на конце маточной трубы. В течение 12–24 часов после выхода из яичника яйцеклетка сохраняет способность к оплодотворению. Сперматозоиды более «живучие» – они могут находиться внутри женщины и сохранять способность к оплодотворению в течение 6 дней. Поэтому секс за несколько дней до овуляции тоже помогает забеременеть. Яйцеклетка (которая, кстати, является самой крупной клеткой человека) встречается со сперматозоидом в маточной трубе. Образуется зародыш, который затем опускается в полость матки и прикрепляется к ее стенке. С этого момента он начинает быстро расти. Уже на этом этапе появляются самые первые зачатки сердца, мозга и позвоночника будущего ребенка. Сразу же определяется и пол, хотя будущие родители еще долгое время не будут о нем знать. Яйцеклетка всегда несет X-хромосому. Если она встретится со сперматозоидом, который несет аналогичную X-хромосому, получится девочка. Если же сперматозоид несет Y-хромосому, будет зачат мальчик. Как раз к концу первой недели зародыш успевает спуститься из маточной трубы в матку. Он внедряется в слизистую оболочку, частично разрушая её – в будущем она восстановится. В течение 1 недели беременности зародыш называется бластоцистом. Он делится на две части: в будущем одна из них (наружная) превратится в плаценту, другая (внутренняя) – в эмбрион. На 7–8 день беременности в развитии зародыша наступает первый критический период. В это время он особенно чувствителен к любым повреждающим воздействиям, будь то вредные привычки женщины, контакт с вредными веществами, стрессы, травмы или гормональные нарушения.
Что происходит с эмбрионом
На четвертой неделе интенсивное деление клеток замедляется, начинается разделение зародышевого диска, формирование внутренних органов ребенка и внешних зародышевых органов.
Структура зародыша. Зародышевый диск делится на зародышевые листки (особые слои клеток), которые в процессе развития преобразуются в определенные группы органов, системы и ткани ребенка.
- Внешний слой клеток (эктодерма). Из клеток внешнего зародышевого листка формируются кожа, волосы, ногти, зубы, глаза, нос и уши. Из этих же клеток образуются нервная трубка спинного мозга и вся нервная система плода.
- Средний слой клеток (мезодерма). Клетки среднего слоя отвечают за развитие сердца, сосудов и кровеносной системы, образование мышечной ткани, формирование почек, половых желез и скелета ребенка.
- Внутренний слой клеток (эндодерма). Органы дыхательной и пищеварительной систем, печень, легкие и мочевой пузырь будут сформированы из клеток внутреннего слоя.
Внезародышевые органы. На четвертой неделе беременности формируются амнион, хорион и желточный мешок. В процессе дальнейшей трансформации амнион станет амниотическим пузырем с околоплодными водами. Пузырь защищает зародыш от повреждения и предотвращает высыхание плодных тканей. На этом же сроке формируется и пупочный канатик. Хорион преобразуется в плаценту. Клетки плаценты с помощью хорионических ворсинок встраиваются во внутреннюю оболочку матки. Начиная с двенадцатой недели, плацента будет функционировать как самостоятельный орган. Желточный мешок обеспечивает эмбриону питательный запас и начинает продуцировать эритроциты — клетки крови.
Важно отметить, что за образование внезародышевых органов отвечают мужские гены эмбриона.
Когда делать тест на беременность после сексуального контакта?
Когда сексуальный контакт уже произошел, то в течение 12-ти часов решается судьба яйцеклетки: она либо будет оплодотворена, либо нет. Но тесты не способны показать вероятность зачатия на таком раннем этапе, ведь они чаще всего реагируют на факт имплантации эмбриона к стенке матки, поскольку именно в это время начинает вырабатываться гормон ХГЧ, который подтверждает факт беременности. Происходит это примерно через неделю-полторы после зачатия.
После того, как ХГЧ проявился, его концентрация в организме начинает резко расти, и уже через трое суток она достигает уровня, на который реагирует тест. Поэтому после сексуального контакта необходимо подождать минимум неделю, прежде чем проводить тестирование.
Когда делать тест на беременность после задержки?
Тест на беременность можно применить примерно на 3-й день задержки. Если результатов нет — проведите повторный тест еще через три дня. Если вы проводите тест спустя неделю после задержки, он, как правило, показывает достоверный результат (при условии, что женщина здорова).
Сколько времени должно пройти, чтобы тест показал результат?
Максимальное время ожидания результатов теста составляет 20 минут, более точный ответ о времени работы теста можно узнать в прилагающейся к нему инструкции. Как правило, максимальной скоростью реакции обладает струйный тест (от 30 секунд до 10 минут), а также электронный и планшетный. Результатов на тест-полоске необходимо подождать от 10 до 20 минут. При более длительном сроке беременности тест сработает эффективнее. Также следует учитывать чувствительность теста к моче, взятой в определенное время суток: некоторые изделия могут показывать ложноотрицательные результаты при реакции на дневную и вечернюю мочу.
Тревожные симптомы
Во время беременности может возникнуть ряд проблем с адаптацией зародыша в утробе матери, которые приводят к отторжению плода от стенок матки
На ранних сроках также важно не пропустить внематочную беременность.

Если беременность протекает нормально, то менструация уже не начнется. В случае, когда зигота не имплантировалась в эндометрий (слизистую матки) по причине дефектов зачатия, гормональных сбоев или осложнений, месячные придут. В таких случаях не говорят о выкидыше. В большинстве случаев факт зачатия остается незамеченным. Кровотечение становится причиной для тревоги, если беременность подтверждена.
Выделения. В норме выделения во время беременности должны оставаться светлыми, однородными, без запаха (допускается слабый кисловатый запах), как и до зачатия. Может измениться только их количество. Если выделения имеют резкий неприятный запах, становятся обильными, меняют цвет и консистенцию, нужно обратиться к врачу. Причиной таких изменений могут быть половые инфекции.
Коричневые выделения. Скудные коричневые выделения могут быть результатом крепления яйца в эндометрий. Из слизистых выделений организм создает особую защитную пробку. Она закрывает цервикальный канал матки и служит защитой плода от инфекций и бактерий. Пробка в норме выходит перед родами.
Кровянистые выделения. Кровянистые выделения при подтвержденной беременности всегда тревожный признак. Выделения красного или алого цвета могут свидетельствовать о кровотечении. Причинами этого могут стать угроза выкидыша, проблемы с плацентой, травмирование слизистой. Продолжительные скудные выделения, сопровождающиеся болью, могут быть признаком внематочной беременности.
«Месячные». Если беременность установлена, менструации быть не может. Кровяные выделения — признак осложнений:
- Организм отторгает нежизнеспособный плод.
- Гормональный сбой. Недостаток прогестерона или высокий уровень андрогенов.
- Замершая беременность. Инфекционные заболевания на первых неделях могут провоцировать гибель плода.
Боли в животе. На четвертой неделе беременности боли в животе могут быть связаны с перестройкой женского организма. Матка начинает расти и растягивать связки, это провоцирует тянущие боли внизу живота. Сбой в работе пищеварительной системы может вызывать вздутие, запоры и дискомфорт. Такая боль не является патологией. Нарастающая острая боль — возможный симптом угрозы выкидыша, внематочной или замершей беременности.
Температура. В первые месяцы беременности у женщины может немного повышаться температура. Это объясняется реакцией организма на происходящие изменения и повышенную выработку гормонов. Температура до 38 градусов и выше может означать простуду или вирусное заболевание. Самолечение при беременности недопустимо. В случае необходимости врач подберет разрешенные медикаменты, которые не навредят малышу.
Малыш чувствует вкус в животе мамы
Да, по сравнению с мамой и папой малыш сейчас — настоящий гурман. Делов том, что между пятым и седьмым месяцем во рту у ребёнка имеется значительно больше особых клеточек, воспринимающих тончайшие вкусовые нюансы, чем у взрослого человека. После рождения их количество резко сократится. Чтобы объяснить этот обратный процесс, учёные предложили оригинальную гипотезу — возможно, в будущем человеку и вовсе не понадобится богатая гамма вкусовых ощущений и вкусовые рецепторы во рту просто… исчезнут. К счастью, пока до этого далеко. Конечно, находясь в мамином животе, малыш сам ничего не ест — его питание осуществляется через пуповину и полностью лежит «на маминых плечах». Однако ребёнок активно пробует на вкус околоплодные воды, которые окружают его, начиная с 12-й недели жизни. Но кроха не только пьёт, но и… писает. В околоплодных водах определяется и присутствие мочевины. Такие пробные глоточки и выделения нужны для тренировки лёгких и почек ребёнка. В околоплодных водах содержится ещё много различных веществ, в том числе соль и сахар. Последний больше нравится малышу. Как об этом узнали? После проведения оригинального (и абсолютно безвредного как для мамы, так и для ребёнка) эксперимента: околоплодные воды искусственно насыщались слабыми растворами соли и сахара. При этом солёненькую воду крошка пробовал неохотно, а вот сладкая привела его просто в восторг. Кстати, будущие мамы, не забывайте, что ароматы некоторых пищевых продуктов (пряности, чеснок, спаржа) также проникают в околоплодные воды и вполне могут повлиять на вкусовые пристрастия малыша после рождения.
Выделения на третьей неделе
Появление бесцветных или немного беловатых выделений на этой неделе беременности является нормой.
Если появляются белые выделения творожистой консистенции, это может говорить о развитии молочницы. При появлении подобных выделений необходимо провести анализ мазка из влагалища. Кандидоз вызывают болезнетворные грибки, которые могут навредить зародышу.
Выделения белого цвета с кровяными включениями могут указывать на эрозию шейки матки. Выделения в виде пленок могут свидетельствовать о развитии вагинального дисбактериоза или гарднереллеза.
Примерно у 20% женщин в первые недели беременности появляются темноватые выделения, которые не связаны ни с какими заболеваниями.
Кровотечение на 3 неделе может быть неопасным, а может свидетельствовать о развитии какой-либо патологии. Неопасным обычно является небольшое кровотечение после полового акта или незначительное кровотечение, возникшее после осмотра гинеколога.
А вот обильное, непрекращающееся кровотечение, которое сопровождается спазмом или болями внизу живота может быть крайне опасным. Такое кровотечение может свидетельствовать о выкидыше на третьей неделе беременности либо о развитии внематочной беременности.
При возникновении такого кровотечения необходимо немедленно обратиться за помощью к специалисту, который поможет выяснить причины возникновения кровотечения и примет меры для его устранения. Самолечение в данном случае недопустимо.
Как бороться с токсикозом
Никакой другой симптом беременности не окрашивает такими мрачными красками первые недели ожидания, как утренняя тошнота или токсикоз на ранних сроках, — симптом, который, к сожалению, является верным спутником этого периода в жизни женщины.
Ранний токсикоз во время беременности случается больше чем у половины будущих мам. Самые яркие его представители — тошнота и рвота, приступы которых приходятся, как правило, на первый триместр, однако некоторых женщин эти симптомы могут беспокоить на протяжении всей беременности. Как правило, если токсикоз не проходит с окончанием первого триместра, то к 15 – 22-й неделе он все-таки исчезает.
Причин у такого состояния несколько — от повышенного уровня гормонов до нарушения питания. Свой вклад могут также вносить некоторые хронические заболевания, стрессы и эмоциональное напряжение, особенности нервной организации женщины и другие факторы.
Не на все из них вы можете повлиять, чтобы предотвратить симптомы токсикоза или снизить их интенсивность. Однако и арсенал доступных вам средств немаленький:
- коррекция рациона и режима питания;
- достаточный сон и отдых;
- физическая активность;
- пребывание на свежем воздухе;
- избегание запахов, вкусов и ситуаций, провоцирующих появление тошноты и рвоты;
- закуски, помогающие при приступе тошноты (долька лимона, мятный леденец);
- медленный подъем после пробуждения, лучше после того, как перекусите парой крекеров прямо в постели.
Более подробно мы рассказываем о способах борьбы с симптомами раннего токсикоза здесь
Помимо мер, направленных на облегчение состояния в связи с ранним токсикозом беременных, в первые недели беременности вам нужно позаботиться о самой ее сохранности
На что обратить внимание?
Физическая активность

На период беременности обычно советуют воздержаться от очень активной физической нагрузки и подъема тяжестей. Рекомендуется выполнять 80 % от привычных занятий до беременности. Но, как правило, все рекомендации очень индивидуальны. Если беременность протекает нормально и без патологий, женщина сама выбирает уровень физической активности. Наиболее подходящими видами спорта для будущих мам остаются плавание, йога, ходьба. Физическая активность приносит только пользу:
- улучшает физическое здоровье;
- облегчает перестройку организма;
- помогает быстро восстановиться после родов;
- способствует выработке эндорфинов;
- является профилактикой отечности, варикоза, геморроя и набора лишнего веса.
На четвертой акушерской неделе проявляются признаки и симптомы беременности, уже можно получить подтверждение успешного зачатия. Еще рано становиться на учет в женскую консультацию, но самое время вырабатывать новые полезные привычки. Зародыш переходит в стадию эмбриона с функциональным распределением клеток.
(4
оценок; рейтинг статьи 4.0)
На потоке
Наиболее частое показание к открытым хирургическим вмешательствам — это миеломенингоцеле — спинномозговая грыжа, содержащая в грыжевом мешке, наряду с цереброспинальной жидкостью, участок спинного мозга вместе с нервными корешками.За прошедшие два десятилетия риски гибели плода при фетальных хирургических вмешательствах значительно снизились. Так, если еще в середине 90‑х годов до 50 % новорожденных не выживало, то сейчас частота гибели плода не превышает 25 %.Столь высокий процент смертности объясняется частично тем, что в ряде случаев, при операциях по поводу фето-фетального трансфузионного синдрома, врачам приходится, по согласованию с матерью, принимать решение о «редукции» — умерщвлении нежизнеспособного плода, для того чтобы сохранить жизнь перспективному близнецу. На данный шаг приходится идти, когда изоляция сросшихся плацентами плодов методом лазерной коагуляции и формирование у них автономных кровеносных систем, с целью предоставления им возможности самостоятельного развития в утробе матери — технически неосуществимы.
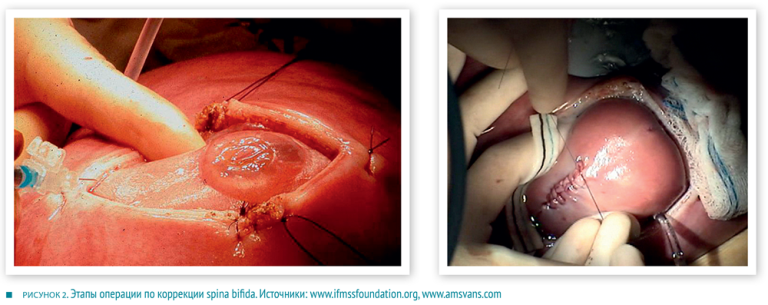
Одной из самых разработанных и успешных в фетальной хирургии является методика коррекции spina bifida (рис. 2). Наилучшие результаты достигаются при операции на сроках 17–27 недель беременности. Полностью выздоравливают 36 % подвергшихся хирургическому вмешательству пациентов. Еще 42 % детей могут самостоятельно передвигаться без помощи костылей. Для сравнения: доля способных к самостоятельному передвижению детей, у которых коррекция осуществлялась после рождения, — составляет лишь 21 %.
Широко используется фетальная хирургия при диафрагмальных грыжах плода. Весь цикл оперативного лечения включает три этапа: на сроке от 17 до 30 недель отверстие в диафрагме плода закрывают специальным баллоном, который удаляется в первые дни после рождения ребенка, а в возрасте от 1 до 3 месяцев диафрагмальный дефект младенцу ушивают открытым
Анализ крови на ХГЧ
Уровень гормона определяют только в крови и моче, но обнаружить вещество можно почти во всех тканях⁵. Такие биологические жидкости более доступны для исследования, а процесс забора не приносит выраженного дискомфорта человеку. Результаты получают в мЕд/мл или Ед/л. Некоторые лаборатории дают заключение в других единицах измерения, но они обычно сопоставимы. Из-за различий в методиках подсчета и аппаратуре сдавать материал рекомендуют в одном месте.
Тест-полоски, свободно продающиеся в любой аптеке, это самый простой способ обнаружить беременность на раннем сроке (неделя и более после задержки). Анализаторная система определяет число хорионического гонадотропина человека в моче.
Важно!
Лучше всего собирать утреннюю мочу — в ней концентрация гормона максимальная⁵.
Общий
Анализ на хорионический гонадотропин в крови может подтвердить зачатие уже на 6-8 день. В мочу вещество поступает в достаточном объеме на 1-3 дня позже, поэтому тест на беременность есть смысл применять спустя минимум 7-10 суток после предполагаемого оплодотворения².
В нормальных условиях небольшое количество гормона попадает к эмбриону через плацентарный барьер, регулируя функции половых органов и надпочечников. В крови детей после рождения обнаруживают около 1/400 от концентрации материнского ХГЧ (10-55 мЕд/мл) с периодом полувыведения 48-72 часов. Уже к трехмесячному возрасту уровень хорионического гонадотропина сравним со взрослой нормой.
Забор крови для анализа. Фото: alexraths / Depositphotos
Свободный бета-ХГЧ
Химическая формула бета-субъединиц имеет уникальную структуру, что повышает точность тестирования. Резкое изменение уровня б-ХГЧ нередко происходит при онкологических заболеваниях — трофобластическая опухоль в матке, хориокарцинома, рак груди, а также при пузырном заносе (не онкологическое заболевание, но позже может стать его причиной)⁵.
Пациенты, у которых анамнез отягощен по наследственным заболеваниям, врожденным порокам и радиационному облучению, входят в особую группу риска. Их более детально обследуют, особенно после 35 лет. Свободный б-ХГЧ входит в список обязательных тестов.
ХГЧ у мужчин
Анализ на ХГЧ могут назначать мужчинам при подозрении на раковые заболевания яичек — тестикулярные новообразования. Злокачественные клетки в области половых органов или толстой кишки начинают продуцировать хорионический гонадотропин, который в норме у мужчин отсутствует (< 5 мЕд/мл). Но судить о диагнозе по однократному тесту нельзя. Онколог делает заключение только после всестороннего обследования больного.
Заботимся о здоровье будущего ребенка с самого начала
Заботиться о здоровье будущего ребенка маме желательно начинать задолго до беременности: сбалансировать свое питание, установить здоровый режим сна и бодрствования, бывать на свежем воздухе, быть физически активной и психологически устойчивой.
Когда наступит беременность, ограничения в образе жизни, которые добровольно наложит на себя будущая мама, станут строже.
Однако важно помнить, что любые запреты и рекомендации, которые на первый взгляд могут показаться довольно суровыми, на самом деле не так уж и чрезмерны. Высыпаться, умеренно заниматься спортом, совершать прогулки на природе, избегать негативных мыслей и эмоций в общении с другими людьми, придерживаться принципов здорового питания, исключить психоактивные вещества (никотин, алкоголь и др.) — все это вполне укладывается в рамки принципов здорового образа жизни любого человека, не только беременной женщины.. Представьте себе своего будущего малыша
Он родился, растет, вы видите его здоровым, счастливым и улыбающимся. Пусть этот образ станет для вас точкой отсчета при принятии любых решений: съесть ли любимое пирожное, пропустить ли спортивное занятие, провести ли вечеринку в прокуренном помещении, последовать или нет рекомендациям врача, ведущего вашу беременность.
Представьте себе своего будущего малыша. Он родился, растет, вы видите его здоровым, счастливым и улыбающимся. Пусть этот образ станет для вас точкой отсчета при принятии любых решений: съесть ли любимое пирожное, пропустить ли спортивное занятие, провести ли вечеринку в прокуренном помещении, последовать или нет рекомендациям врача, ведущего вашу беременность.
Берегите себя и вашего ребенка! Желаем вам здоровья и счастливой беременности!
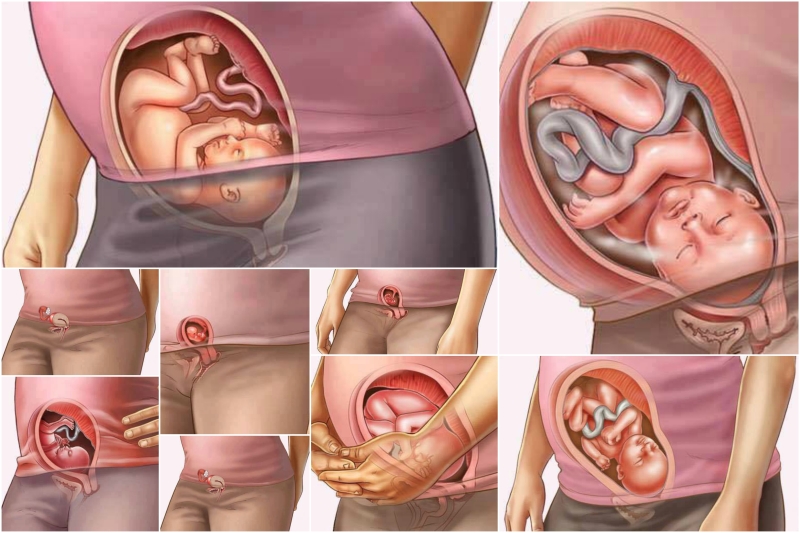
1 неделя беременности
Как установить 1-ю неделю беременности? В акушерстве срок беременности определяется несколькими способами: по триместрам (три фазы по 13 недель), по лунным месяцам (всего их 10, каждый длится 28 дней) и по неделям (их 40 – 42).
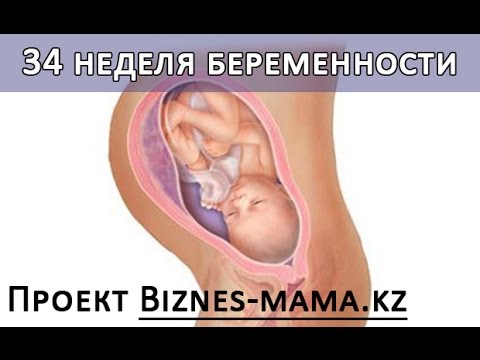
4 неделя беременности
Яйцеклетка уже прикрепилась к стенке матки и продолжает свое преображение.
Список использованной литературы
- Суркова Л. М. Быть мамой здорово! Беременность и первый год жизни малыша. Москва: Издательство «АСТ», 2016 — 256 с.
- Стюарт Д. Д. Мой ребенок и я. Практическое руководство по беременности и уходу за новорожденным. Москва: Издательство «Мартин», 2010 — 304 с.
- Арабкина Женя. Мамские советы. Книга для новорожденных мам. Москва: Издательство «Самокат», 2014 — 10 с.
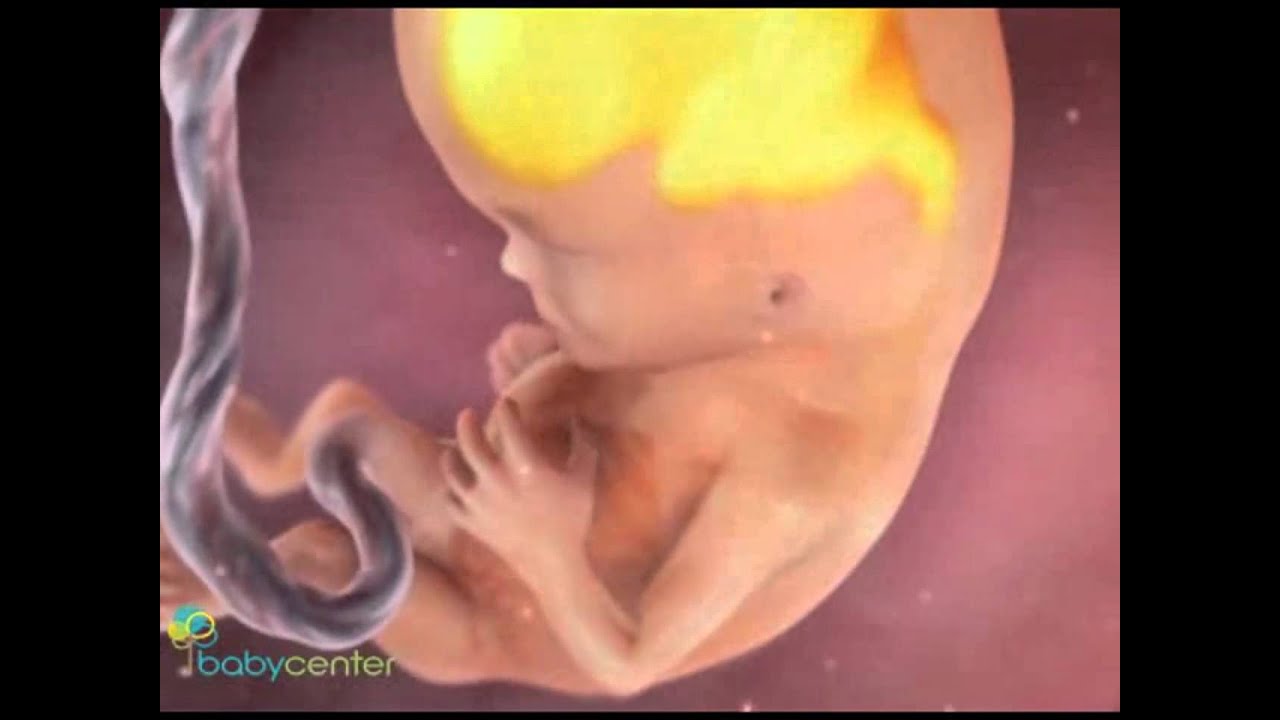
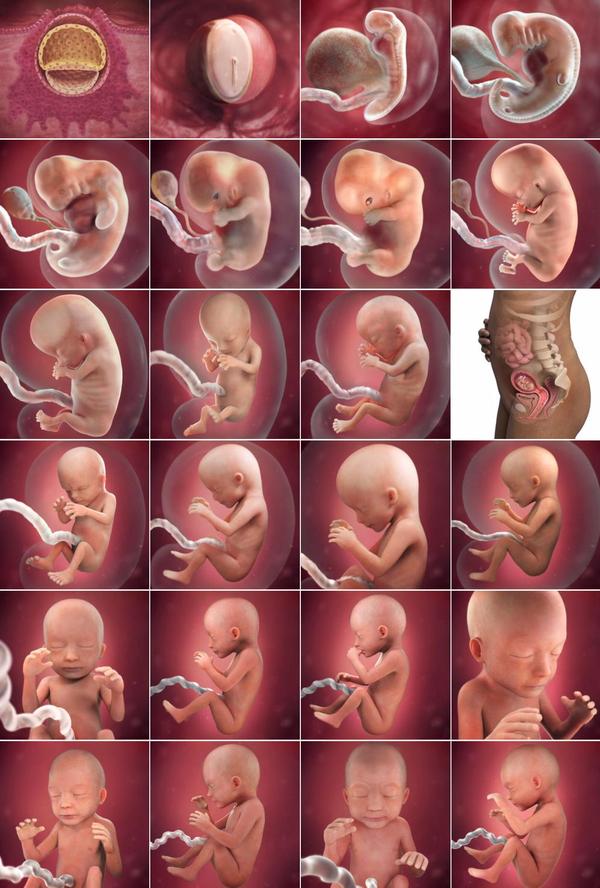
Эмбриональный период
1-я неделя. Сперматозоид оплодотворяет яйцеклетку, находящуюся в маточной трубе. Спустя несколько часов начинается бурное деление, и за пять суток многоклеточный эмбрион спускается в полость матки, чтобы закрепиться в ней. Он внешне похож на ягоду тутовника, поэтому называется морулой (от лат. Мorula – шелковица);
2-я неделя. Морула превращается в бластоцисту, состоящую из внутренней группы клеток и внешней оболочки. Из нее впоследствии образуются зародыш, пуповина и плацента. Происходит имплантация, ворсинки наружной оболочки бластоцисты внедряются в матку;
3-я неделя. Закладывается основа большинства органов и систем эмбриона. Формируется широкая пластина, которая впоследствии станет мозгом. На 21 сутки у будущего малыша впервые бьется сердце;
4-я неделя. Развиваются зачатки печени, поджелудочной железы, почек, легких. Появляется хорда, из которой впоследствии образуется позвоночник. В нижней части у эмбриона имеется хвостик, который позже отпадет;
5-я неделя. Клетки эмбриона начинают усиленно размножаться и брать на себя конкретные функции. Этот процесс называется дифференциацией. Быстро развиваются нервная и кровеносная системы, мозг, желудочно-кишечный тракт, уже имеется тоненькая пуповина. На лице формируются губы, начинает оформляться нос. В это время зародыш особенно подвержен риску воздействия неблагоприятных факторов, которые могут вызвать врожденные дефекты. Тератогенным (вызывающим уродства) действием обладают определенные лекарства, наркотики, алкоголь, инфекции;
6-я неделя. Активно формируются пуповина и плацента, обеспечивая будущему ребенку надежную связь с материнским организмом. Лицо эмбриона начинает приобретать человеческие черты. Формируются лицевые мышцы, глаза и веки. Руки удлиняются, на них определяются кистевые зачатки. В сердце происходит формирование желудочков и предсердий. Полностью формируются поджелудочная железа и печень, начинается закладка кишечника;
7-я неделя. Появляется маточно-плацентарное кровообращение. Подросший эмбрион дышит и питается через пуповину. Ручки и ножки продолжают расти. Кисти приобретают форму маленьких лопаточек. Сердце практически полностью сформировано, оно бьется в правильном ритме, прокачивая кровь через магистральные сосуды;
8-я неделя. Лицо малыша приобрело человеческие черты. Усиленно формируются органы и системы. Пальцы имеют привычную для нас форму. На этом эмбриональный период заканчивается, и сформированный зародыш называется плодом;
Что происходит с мамой
https://youtube.com/watch?v=zfps8U71y4U
На четвертой неделе внешние признаки беременности еще не очевидны. Но организм уже активно перестраивается. Женщина может не осознавать своего положения на этом сроке, так как симптомы напоминают предвестники менструации. К концу четвертой недели аптечные тесты уже могут определить беременность.
Ощущения. На четвертой неделе признаки наступившей беременности становятся отчетливее. Усиленная выработка прогестерона провоцирует запоры и вздутие живота. Дискомфорт доставляют и частые позывы к мочеиспусканию. Может появиться ранний токсикоз. Меняются физиологические ощущения и эмоциональный настрой:
- Перепады настроения. Появляются резкая смена настроения от эйфории до апатии, беспричинная плаксивость, чувствительность к словам и реакциям. Иногда появляются необоснованные страхи.
- Сонливость и усталость. Организм сохраняет энергию для перестройки, поэтому даже после отдыха и полноценного сна желание поспать не уходит.
- Изменения вкуса. Привычная еда может вызывать отвращение или стать безвкусной. При этом могут появиться новые неожиданные пристрастия.
- Непереносимость запахов. Позывы к рвоте от аромата любимых духов или запаха привычных блюд — уже причина купить тест на беременность и проверить подозрения.
- Аппетит. Изменение аппетита может быть как в сторону повышения, так и проявиться полным отказом от пищи.
- Боль в груди. Молочные железы на четвертой неделе увеличиваются, причиняя боль. Особенно чувствительными становятся соски.
- Боли в животе. Матка растягивается и увеличивается в размерах, это может вызывать болевые ощущения.
Изменения в организме. На четвертой неделе продолжается активная выработка гормонов и перестройка всего организма. Плод уже закрепился на стенке матки и получает от нее все необходимые питательные вещества. Начинается формирование плаценты, которая возьмет на себя нагрузку по развитию плода с двенадцатой недели беременности до самих родов. Увеличивается циркуляция крови в молочных железах, грудь готовится к предстоящей лактации.
Внешние изменения. Значительные видимые изменения на четвертой неделе происходят с грудью. Объем груди увеличивается (иногда на размер) уже через неделю. Проявляется сосудистая сетка. Ореола темнеет, и может появиться пигментация на других участках кожи. Объем живота не меняется и внешне не выдает «интересное положение».

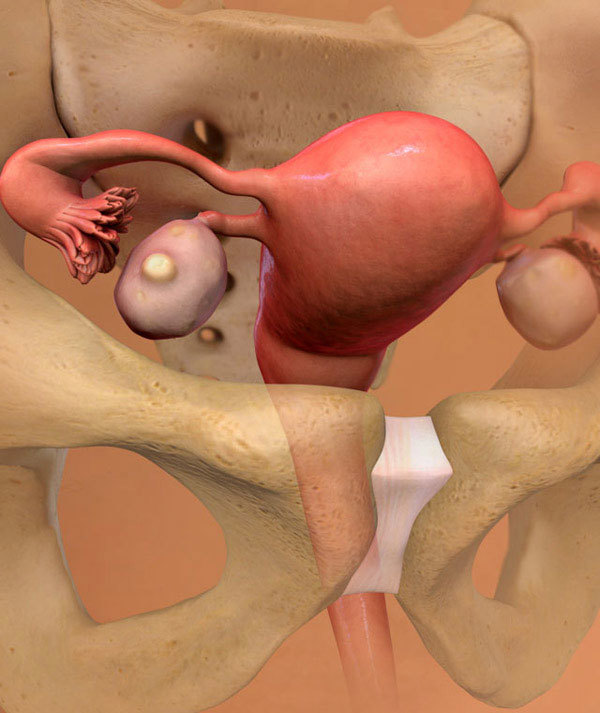
В каких случаях в 2 недели беременности показано УЗИ?
На 2-й неделе от зачатия УЗИ для подтверждения беременности или оценки состояния будущего плода не назначают. На сроке в 2 недели женщина, как правило, еще не знает, что беременна. Не проводят УЗИ в столь ранние сроки и для оценки эффективности переноса эмбрионов, полученных в результате ЭКО. Более информативен в этот период анализ крови на определение уровня ХГЧ.
Как правило, УЗИ проводят для обследования женщины с целью исключения заболеваний репродуктивных органов и иных патологий:
- миомы матки;
- эндометриоза;
- спаечных процессов;
- внематочной беременности.
Показаниями к проведению исследования могут стать жалобы женщины на нарушения менструального цикла, кровотечение, боли и спазмы внизу живота, необычные выделения, боль и дискомфорт при половом акте. В ходе УЗИ беременность на сроке в 2 недели вполне может остаться незамеченной.
ЧИТАЕМ ПОДРОБНО: беременность по неделям: развитие плода с фото и ощущения женщины
О 3D И 4D УЗИ
Обычное 2D УЗИ применяется уже давно. Его можно делать как на ранних, так и на поздних сроках беременности — на каждом этапе оно информативно расскажет о том, как поживает в животе у мамы малыш. Пожалуй, самый существенный минус этого вида исследования в том, что по его итогам получается «плоская» картинка, в которой зачастую может разобраться только врач.
3D и 4D УЗИ — это относительно новые и современные процедуры. Их главное преимущество для будущих родителей — получение цветного объёмного изображения будущего ребёнка, а для врачей — выявление более точных и наглядных данных о развитии плода.
На фотографии, результатом которой будет проведённое 3D УЗИ, можно отчётливо увидеть черты лица младенца, его пальчики на ручках и ножках, после чего даже поспорить с супругом о том, на кого же он уже похож, несмотря на то, что ещё находится в утробе. Многие родители уже оценили этот вид исследования и к рождению ребёнка даже имеют небольшой фотоальбом с ним.
Что касается 4D УЗИ, то оно представляет собой настоящий короткометражный «фильм» с единственным главным героем — малышом. Четырёхмерное ультразвуковое исследование показывает плод в движении в реальном времени. На записи можно увидеть, как он проводит своё время, чем занимается, понаблюдать за его мимикой, движениями и даже, если повезёт, порадоваться первой улыбке крохи. Ещё одним приятным и действительно нужным для будущих родителей бонусом является то, что эти бесценные и дорогие сердцу кадры можно записать на цифровые носители.
Взглянуть на своего малыша до рождения, сделать с ним фото и видео — в последнее время жители нашего региона всё чаще выбирают 3D и 4D УЗИ. Чтобы получить приятный бонус от сети клиник «Здоровье», во время записи на эту процедуру нужно просто назвать кодовое слово: «А42».
Фото: pixabay.com, pexels.com, сеть клиник «Здоровье», A42
Вопросы и ответы
В какое время нужно сдавать кровь на ХГЧ?
Чтобы результат анализа был достоверным, кровь нужно сдавать утром натощак. Перед забором крови желательно не есть в течение 12 часов. Если кровь сдают днем, то есть нельзя в течение 4 часов перед процедурой.
Утром нельзя принимать лекарства, за исключением тех, от которых нельзя отказаться по медицинским показаниям.
За сутки до сдачи анализа нельзя заниматься физическими нагрузками, сексом, принимать алкоголь, курить, есть острую и жирную пищу.
Пить можно только чистую воду без газа в небольших количествах.
В экстренных случаях, например при подозрении на замершую (неразвивающуюся беременность) гинеколог может назначить срочный анализ на ХГЧ. В таком случае рекомендации касательно приема пищи теряют весь смысл т.к
важно само наличие ХГЧ в крови, а не его точное количество
Через сколько дней после зачатия можно сдавать анализ на ХГЧ?
Сдавать анализ на ХГЧ лучше всего уже после начала задержки, через 3—5 дней. Если в процессе планирования беременности проводились дополнительные исследования (проводился тест на овуляцию, контрольное УЗИ—исследование) и вы точно знаете, когда произошла овуляция и оплодотворение, кровь можно сдавать не ранее чем через 10 дней после этого.
Если исследование будет проведено слишком рано, когда уровень организм еще не выработал нужное для определения беременности количество гормона, результат будет ложноотрицательным и анализ все равно нужно будет сдавать повторно через 3—5 дней.
Насколько точен анализ крови на ХГЧ?
Сегодня самым точным методом измерения концентрации ХГЧ в крови является клинический анализ крови. Анализ может оказаться недостоверным в силу лабораторной ошибки (что случается крайне редко) либо в таких случаях:
- При постоянном приеме пациентом лекарств, влияющих на гормональный фон. Если отказаться от их приема нельзя по медицинским показаниям, перед сдачей анализа нужно обязательно предупредить об этом сотрудников лаборатории т.к. в этом случае результат может быть расценен как положительный.
- Если овуляция или прикрепление оплодотворенной яйцеклетки произошли позже ожидаемого срока. В таком случае анализ крови покажет слишком малое количество гормона, то есть отсутствие беременности. Так происходит когда достаточное количество хорионического гонадотропина еще не успело выработаться. Чтобы удостовериться, что беременность не наступила анализ придется повторить.
Обязательно ли сдавать кровь на ХГЧ на больших сроках?
Во втором триместре, на сроке 15–16 недель беременным обязательно проводят перинатальный скрининг, в том числе проверяют уровень ХГЧ в крови. Проводить исследование на этом сроке крайне желательно, ведь он позволяет оценить риск обнаружения у ребенка серьезных патологий развития (синдромов Дауна и Эдвардса и др.), задержки развития плода или самопроизвольного выкидыша.
Особенную важность данное исследование имеет для тех категорий беременных, которые попадают в группу высокого риска появления аномалий и отставания развития плода:
- женщины, которые в первый раз забеременели в возрасте 35 лет и старше;
- беременные, в семье которых есть люди с аномалиями развития (синдромом Дауна и пр.).
Своевременно обнаруженная аномалия развития позволяет обеспечить должный уход и реабилитацию ребенка сразу после его рождения. Беременным с высоким риском врачи рекомендуют рожать в специализированных перинатальных центрах, где есть оборудование, которое может понадобиться для ухода за особенным новорожденным.
Можно ли сдавать анализ на ХГЧ в разных лабораториях?
Различные лаборатории могут использовать различные методы исследования, разное оборудование и реактивы. При трактовке полученных данных они могут использовать разные единицы измерения концентрации гормона (мЕд/мл или Ед\л) и нормативные показатели. Сдав образцы крови в один и тот же день, в разных лабораториях можно получить результат, который будет незначительно, но все же отличаться.
Чтобы исключить получение недостоверных результатов или неверной их трактовки, лучше всего каждый раз сдавать кровь в одной и той же лаборатории.
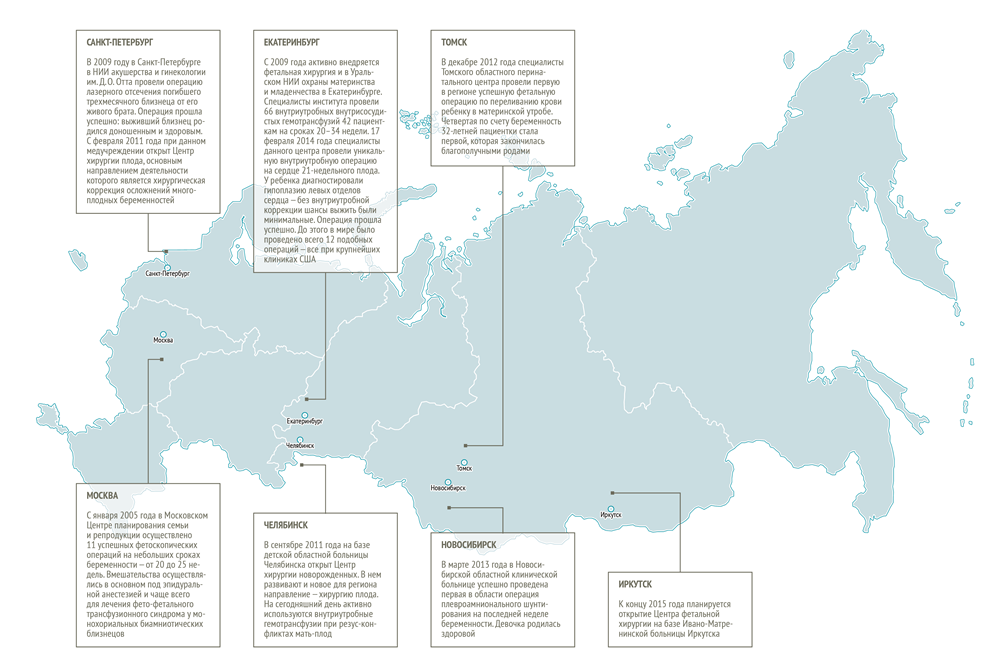
Фетальная хирургия в России
В СССР первую внутриутробную операцию провели в 1989 году в НИИ акушерства и гинекологии им. Д. О. Отта Санкт-Петербурга. Это была коррекция обструктивной уропатии наложением пиелоамнионального шунта. И по сей день в данном медучреждении подобные фетоскопические операции проводятся для лечения обструкции нижних отделов мочевыводящих путей. Также при кистозных поражениях легких плода, гидротораксе применяют внутриматочную эвакуацию жидкости и методику плевроамнионального шунтирования.
Сегодня фетоскопические операции проводятся в ряде клиник Российской Федерации.К сожалению, несмотря на прогресс последних лет, российские успехи в фетальной хирургии на фоне развитых европейских стран и США пока выглядят скромно. Давно назрела необходимость в координации действий всех подразделений здравоохранения, которые занимаются исследованиями плода.
Из-за отсутствия единых методических подходов к диагностике врожденных и наследственных заболеваний во многих регионах страны регистрация пороков развития ведется неадекватно, что в свою очередь приводит к путанице в показателях. Поэтому для развития фетальной хирургии в РФ ряд организационных проблем должен быть решен на самом высоком уровне системы государственного здравоохранения.