Что такое аденоиды и откуда они берутся
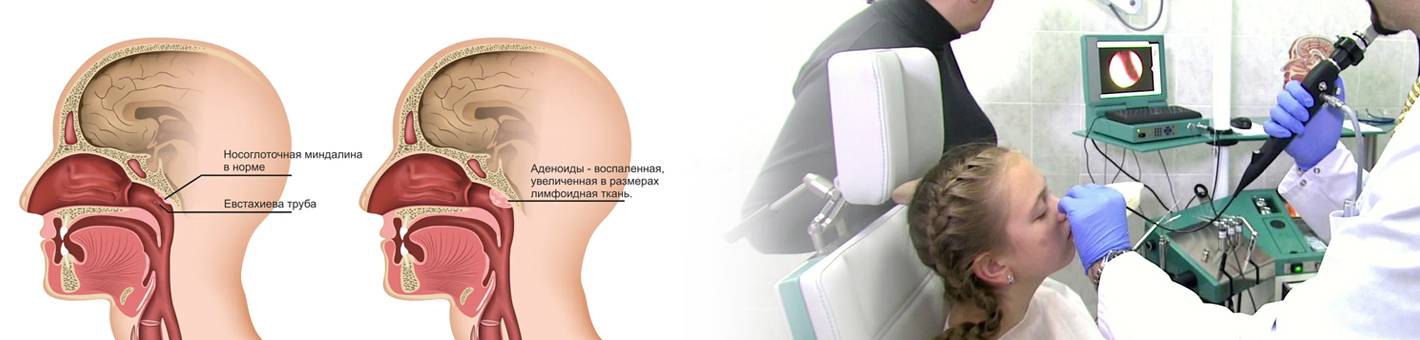
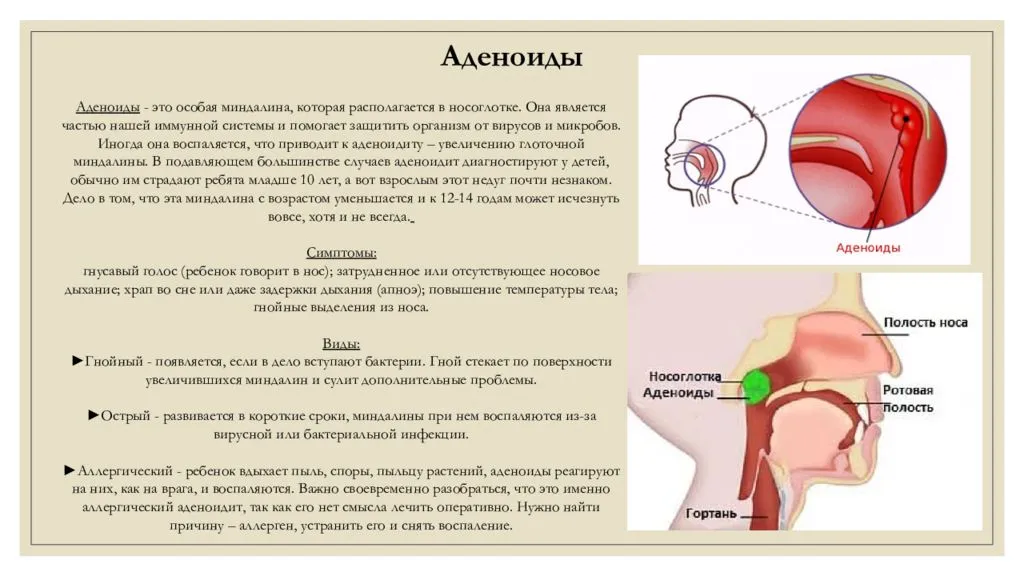
Аденоидные вегетации (носоглоточная миндалина) – это лимфоидная ткань в своде носоглотки. Она имеется у всех без исключения детей и является периферическим органом иммунной системы, частью лимфоидного глоточного кольца. Главной функцией данного анатомического образования является борьба с проникающими в организм ребёнка бактериями или вирусами. Главное ее отличие от остальных миндалин – поверхность покрыта особым эпителием, который продуцирует слизь. Увеличение (гипертрофию) аденоидной ткани провоцируют частые аллергические и респираторные заболевания вирусной или бактериальной этиологии. Поэтому пик гипертрофии аденоидной ткани приходится как раз на возраст 3-7 лет. Затем лимфоидная ткань постепенно редуцируется в возрасте 10–12 лет. К 17 годам нередко остаются только фрагменты ткани, у здоровых же взрослых людей аденоидная ткань отсутствует. Гипертрофию аденоидной ткани принято делить на несколько степеней по ее объёму в носоглотке от первой, где аденоиды закрывают носовые ходы (хоаны) на 1/3 , до третьей-четвертой степени, когда происходит полная обтурация носоглотки с невозможностью носового дыхания.

Больно ли при процедуре?
Иногда взрослые из воспоминаний далекого детства выделяют перенесенную ими операцию, а потому и связывают её с неприятными ощущениями и болью. В итоге они отказываются подвергать аденотомии собственного ребенка, оберегая его от боли. Однако стоит понимать, что в те далекие времена аденотомия проводилась без какого-либо обезболивания, что и вызывало те самые неприятные ощущения. А как же сейчас? Больно ли удалять аденоиды сегодня, или есть безболезненные способы?
Перед операцией стоит узнать у врача, как удаляют аденоиды, какая используется форма наркоза. К тому же общий наркоз имеет несколько противопоказаний, потому иногда врач вынужден использовать местное обезболивание. Оно не менее эффективно, но маленький пациент может чего-то испугаться — вида непонятных сверкающих инструментов, например. Поэтому вместе с местной анестезией нередко ставят укол успокаивающего средства, и операция на аденоиды проходит успешно. Процедура без анестезии ребенку не проводится, поскольку весьма болезненна.
Как лечить аденоиды у ребенка — удалять или нет?
Аденотомия на сегодняшний день в детской ЛОР практике является самой частой хирургической операцией. Показанием к обязательному удалению аденоидов являются следующие симптомы и сопутствующие заболевания:
- Если у ребенка возникает серьезное нарушение дыхания через нос, появляется во сне синдром апноэ, то есть задержка дыхания составляет 10 и более секунд, это опасно возникновением постоянной гипоксии головного мозга и приводит к недостатку снабжения кислородом всех органов и тканей растущего организма.
- Если у ребенка развивается экссудативный отит, когда накапливается слизь в полости среднего уха и снижается слух у ребенка.
- При злокачественных перерождениях носоглоточной миндалины.
- Если разросшиеся аденоиды приводят к челюстно-лицевым аномалиям.
- Если консервативное лечение в течение как минимум года не дает ощутимого эффекта и аденоидит повторяется более 4 раз в год.
Аденотомия противопоказана в следующих случаях:
- Наличие инфекционного заболевания или эпидемия гриппа, только спустя 2 месяца после выздоровления возможно проведение операции.
- Заболевания крови.
- Серьезные сердечно-сосудистые заболевания.
- Противопоказано удаление аденоидов детям с бронхиальной астмой и с серьезными аллергическими заболеваниями, поскольку операция обостряет болезнь и ухудшает состояние ребенка, лечение аденоидов с такими патологиями проводится только консервативными методами.
Если после обследования выясняется, что аденоиды у ребенка увеличены и он сильно страдает от этого, плохо спит, дышит в основном ртом, что мешает нормально есть, спать, конечно же это требует лечения. В каждом клиническом случае метод терапии — консервативный или хирургический, решается индивидуально:
Выбор метода терапии
При выборе — операция или медикаментозное лечение нельзя опираться только на степень увеличения аденоидов. При 1-2 степени аденоидов многие считают, что удаление их не целесообразно, а при 3 степени просто необходима аденотомия. Это не совсем так, все зависит от качества диагностики, зачастую бывают случаи лжедиагностики, когда обследование производится на фоне болезни или после недавней болезни, ребенку устанавливают диагноз 3 степени и рекомендуют аденоиды удалить. А через месяц аденоиды значительно уменьшаются, так как были увеличены из-за воспалительного процесса, при этом малыш нормально дышит и не слишком часто болеет. А бывают случаи, наоборот, при 1-2 степени аденоидов ребенок страдает от постоянных ОРВИ, рецидивирующего отита, во сне происходит синдромом апноэ — даже 1-2 степень может быть показанием к удалению аденоидов.
Ребенок часто болеет
Если ребенок проживает в мегаполисе, ходит в садик и часто болеет 6-8 раз в год — это нормально, и если у него диагностируют аденоиды 1-2 степени, но при этом он нормально дышит днем, а ночью иногда дышит ртом, это не является 100% показанием к операции. Следует регулярно проводить диагностику, профилактические процедуры и комплексное консервативное лечение.
Не торопитесь с операцией
Если ваш лечащий врач настаивает на оперативном удалении аденоидов — не торопитесь, это не срочная операция, когда нет времени на раздумье и дополнительное наблюдение и диагностику. Подождите, последите за малышом, послушайте мнение других отоларингологов, сделайте диагностику спустя несколько месяцев и пробуйте все медикаментозные методы. Вот если консервативное лечение не дает ощутимого эффекта, и у ребенка в носоглотке постоянный хронический воспалительный процесс, тогда для консультации следует обращаться к оперирующим врачам, тем, кто сам делает аденотомию.
Опасности не удаления аденоидов
Следует помнить, что удаляют аденоиды не потому, что малыш часто болеет, а потому что разросшиеся аденоиды не позволяют дышать носом, приводят к осложнениям — отиту, синуситу, гаймориту.
Лечить или удалять?
Если после операции происходит рецидив аденоидов, это является очевидным признаком того, что удаление было не целесообразным, поскольку следовало бы не оперировать, а устранять выраженный иммунодефицит у ребенка. Многие врачи сами себе противоречат, утверждая, что рецидивирующие аденоиды надо лечить консервативно, тогда зачем удалять нерецидивирующие аденоиды, которые еще легче лечить, чем рецидивирующие. Поэтому принимая решение о том, нужно ли ребенку удалять аденоиды, следует хорошенько подумать, любое хирургическое вмешательство в организм ребенка имеет отрицательные последствия и не всегда оправдано.
Каковы показания к удалению аденоидов (аденотомия)?

Аденотомия
Подробнее
- Плохое носовое дыхания в период, когда ребёнок здоров. Это опасно тем, что организм ребёнка испытывает гипоксию (кислородное голодание). Недостаточность поступления кислорода в организм может приводить к задержке психомоторного развития ребёнка, ребёнок может быть адинамичен, или наоборот – гиперактивен. За счет того, что ребенок постоянно дышит ртом, происходит неправильное формирование лицевого скелета (аденоидное лицо). Качество жизни таких детей безусловно страдает.
- Снижение слуха или частые воспалительные явления в ушах также являются прямыми показаниям к аденотомии. Механизм возникновения данной патологии происходит следующим образом. Там, где располагаются аденоиды, находиться устье слуховой трубы (евстахиевой трубы) – орган, который соединяет среднее ухо (то, что находится за перепонкой), и собственно носоглотку. Если при закрытом рте, зажать кончик носа и выдыхать в нос, то воздух попадет в уши за счёт этого самого органа. Ввиду близкого анатомического расположения аденоидов и слуховых труб воспалительный процесс с аденоидов может перейти на устье слуховых труб, вызвав в свою очередь воспаления и, как следствие, нарушение функции слуховой трубы. Помимо хронического воспалительного процесса в слуховых трубах, аденоиды при разрастании могут прикрывать устья слуховых труб, приводя к развитию адгезивного отита или к образованию экссудативного отита (жидкость в среднем ухе). Частые гнойно-воспалительные явления в полости среднего уха (звукопередающего аппарата) приводят к образованию спаек и рубцов между слуховыми косточками, что в дальнейшем приводит к снижению слуха в более зрелом возрасте. В этих случаях между органом слуха и естественным фильтром в виде аденоидов мы выбираем орган слуха.
- Расстаться с аденоидами следует и в том случае, если ребенок часто болеет аденоидитами, которые на фоне местного лечения не дают выраженную положительную динамику, а лишь на короткий срок приводят к выздоровлению. Это является следствием того, что аденоиды своей иммунной функции не несут, себя как естественный фильтр они износили, являются очагом хронической инфекции и нуждаются в санации (удалении). Так же часты аденоидиты могут быть связаны с герпес-вирусной инфекцией (вирус Эпштейн-Барра, цитомегаловирус, вирус 6 типа), которые живут в лимфоидной ткани, приводя к снижению иммунитета и местного в том числе. Если ваш ребенок болеет ОРВИ более 6 раз в год, имеется шейный лимфаденит (увеличение лимфоузлов) консервативное лечение аденоидитов помогает на короткое время, в таком случае необходимо обратиться к педиатру с целью дообследования на герпес-вирусную инфекцию. При выявлянии данной группы вирусов назначают адекватное лечение, и если на фоне проводимой терапии со стороны аденоидов наблюдается положительная динамика, ребёнка следует понаблюдать и торопиться с операцией не стоит.
Но если совместно с лечением у педиатра эффекта не наблюдается, то по закону хирургии ткань, которая мешает человеку жить, удаляется.
Лечение аденоидов
Лечение гипертрофии аденоидов и хронического аденоидита необходимо начинать как можно раньше, при появлении первых признаков заболевания, не допуская возникновения осложнений со стороны среднего уха, других органов и систем организма ребенка.
Прежде всего необходимо восстановить носовое дыхание, что достигается тщательным туалетом полости носа, промыванием носа с помощью электроотсоса или аппаратным промыванием лекарственными средствами с помощью ультразвука на аппарате Кавитар. Назначаются назальные кортикостероиды, оральные антигистаминные средства, уменьшающие отек и воспалительные явления слизистой полости носа. Обязательно назначаются витамины соответственно возрасту ребенка, по показаниям капли в уши (при наличии осложнений со стороны ушей). При признаках интоксикации организма показано применения антибактериальных препаратов местно в виде капель в нос и внутрь для общего воздействия.
Для санации и оздоровления лимфаденоидной ткани носоглоточной миндалины оправдано применение гомеопатических средств.
Необходимо помнить о том, что лечение хронического аденоидита должно быть комплексным. Очень важная роль в консервативном лечении хронического аденоидита, наряду с общепризнанным медикаментозным лечением, отводится физиотерапевтическим процедурам, которые значительно ускоряют процесс выздоровления и играют большую роль в профилактике обострений в будущем. Только такой комплексный подход к лечению хронического аденоидита оправдан и дает хорошие результаты.
Эндоскопические операции носа
Показания к операциям
Искривление перегородки носа, которое вызывает затруднения носового дыхания, воспалительные изменения придаточных пазух носа, храп, приводящий к апноэ (остановкам дыхания во сне).
Выделяют различные степени искривления перегородки:
– перегородка умеренно искривлена, но в местах, где открывается соустье пазух. Сама кривизна может не мешать дыханию, но если она приводит к хроническим воспалительным заболеваниям околоносовых пазух, в этих случаях нужно оперировать перегородку и параллельно открывать пазухи, чтобы убрать из них все патологическое содержимое, тем самым восстановить их вентиляцию и предотвратить рецидивы воспалительных процессов.
– значительные искривления, в том числе после травм, включая спортивные, в результате ДТП, бытовых драк и т. д. Такие степени искривления возникают, если не была проведена операция в ранний срок после травмы, в связи с чем уже образовались рубцовые изменения. Операция по исправлению такой перегородки требует высокого профессионализма и мастерства от хирурга, т. к. все структуры уже изменены и фактически приходится заново «пересобирать» нос.
Показаниями для вмешательства на околоносовых пазухах являются хронические заболевания: гнойные синуситы, полипозные гнойные синуситы, кисты околоносовых пазух, которые затрудняют носовое дыхание, вызывают головные боли, слезотечение и т. д.При острых воспалительных процессах оперативные вмешательства не проводятся.
Нередко воспаление околоносовых пазух может быть связано с системными заболеваниями, с аллергическими процессами, с заболеваниями верхних дыхательных путей, с бронхиальной астмой. Поэтому в нашей клинике лор-хирург всегда сотрудничает с иммунологами, аллергологами и другими узкими специалистами, чтобы провести грамотную предоперационную подготовку пациента и дать адекватные рекомендации на послеоперационный период.
Продолжительность операции
Продолжительность септопластики (операции на перегородке носа) зависит от степени искривления перегородки и опыта хирурга. Как правило, она длится от получаса до 1-1,5 часов.
Септопластику часто путают с пластическими операциями по изменению формы носа или ринопластикой. Но это разные операции. Операция на перегородке носа — это функциональное вмешательство, направленное на восстановление носового дыхания, устранение проблем с околоносовыми пазухами. Она никаким образом не меняет внешность пациента. А вот ринопластика — это операция по изменению формы наружного носа, которой занимаются пластические хирурги.
Комбинированная операция, когда септопластика сочетается с воздействием на носовые раковины, открытием пазух и удалением патологического содержимого, или операциями, связанными с полипозом носа или с удалением труднодоступной кисты, может длиться 1-1,5 часа. Все зависит от объема операции для конкретного пациента.
Послеоперационный период
Пациенты нашей клиники после операции имеют возможность дыхания через полость носа сразу же в послеоперационном периоде. Мы не проводим тампонаду полости носа, которая лишает пациента на 2 суток возможности дышать носом. Если была проведена операция на перегородке носа, то мы устанавливаем силиконовые стенты, которые прошиваются через перегородку и удерживают ее по средней линии, но при этом не препятствуют дыханию через полость носа.
После операций на перегородке носа, на околоносовых пазухах, на носовых раковинах требуется, чтобы пациент регулярно приходил на осмотры, выполнял процедуры, описанные в его эпикризе, и отказался от физических нагрузок, посещения бань и саун, авиаперелетов. От соблюдения всех рекомендаций врача во многом зависит конечный результат операции.
Первые две недели необходимо посещать врача примерно через день для туалета полости носа: удаления раневого содержимого, обработки корок и закладывания лекарственных препаратов. Потом достаточно приходить 1-2 раза в неделю.
Все пациенты, которые подвергаются операции на перегородке носа и на околоносовых пазухах, в обязательном порядке перед операцией и через полгода после нее делают компьютерную томографию пазух носа. Это рентгенологическая диагностика, которая необходима для оценки результатов операции.
Показания к удалению аденоидов
В определенный момент, когда аденоиды полностью покрыты бактериями, они теряют свою защитную функцию и, увы, становятся источником хронического воспаления в организме. Увеличенные аденоиды нарушают носовое дыхание, что приводит к дыханию через рот и вследствие этого воздух начинает давить на язык, а щеки-на челюсть, происходит деформация верхней челюсти и её сужение, а в дальнейшем – к нарушению механизма жевания и глотания, что приводит к повреждению височно-нижнечелюстного сустава.

Операция рекомендована в случае отсутствие эффекта от консервативного лечения при сохранении симптомов, нарушающих состояние ребёнка:
- Затяжной насморк (больше 3 месяцев) на фоне других симптомов увеличенных аденоидов
- 3 и более острых средних отитов за полгода, 4 и более за год независимо от степени увеличения аденоидов
- Экссудативный средний отит (наличие жидкости за барабанной перепонкой без признаков острого воспаления) в течение 3 и более месяцев и с достоверным снижением слуха и/или задержкой речевого развития, а также при наличии структурных изменений в среднем ухе у детей старше 4 лет
- Остановки дыхания во сне (может быть 3 степеней тяжести, установить которые можно на полисомнографии)
- Нарушение прикуса
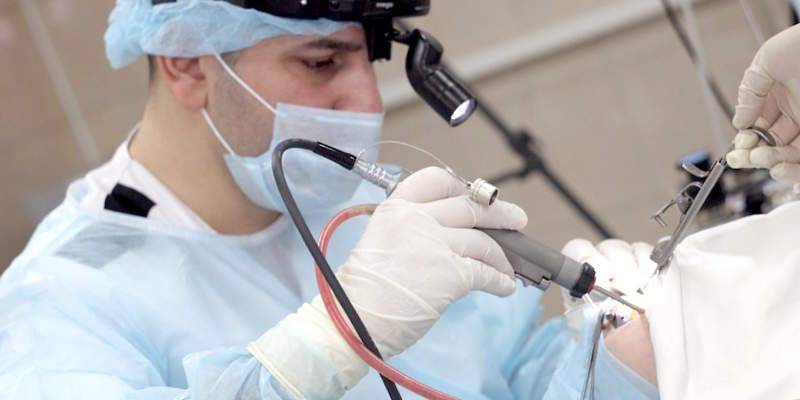
Стандартом на сегодня является аденотомия под контролем эндоскопа (когда хирург видит аденоиды через камеру)
По данным некоторых исследований, аденотомия облегчает течение бронхиальной астмы.
После аденотомии вероятность рецидива низкая, но все же есть, особенно у детей раннего возраста (до 3 лет). Если возникает повторное разрастание это не значит, что снова нужна будет операция – часто бывает достаточно консервативной терапии.
Многие родители ждут от операции чуда. С операцией действительно «уходят» такие симптомы, как частые насморки и отиты. Но коррекция прикуса и нарушение дыхания во сне могут не пройти быстро. Также, незначительно снижается частота стандартных ОРВИ.
В любом случае решение должен принимать врач.
Что необходимо знать по поводу аденотомии
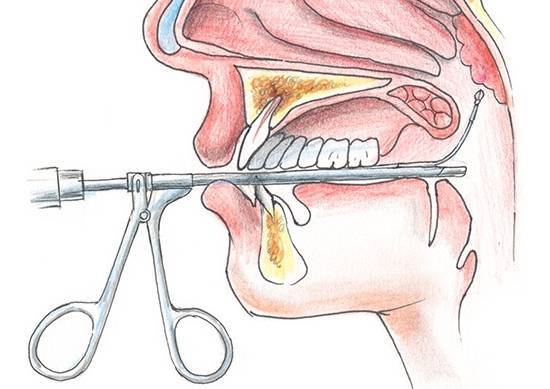
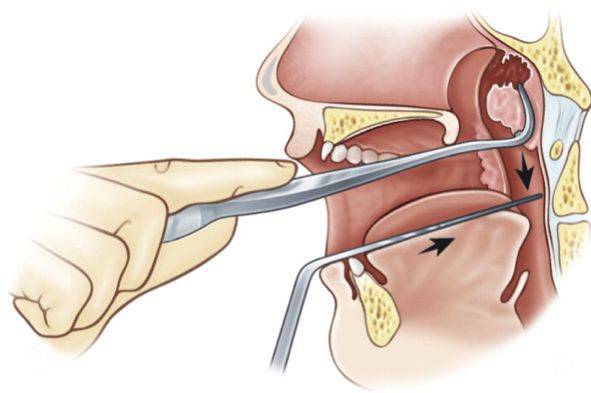
Суть операции — удаление увеличенной глоточной миндалины.
Операция возможна и под местной, и под общей анестезией.
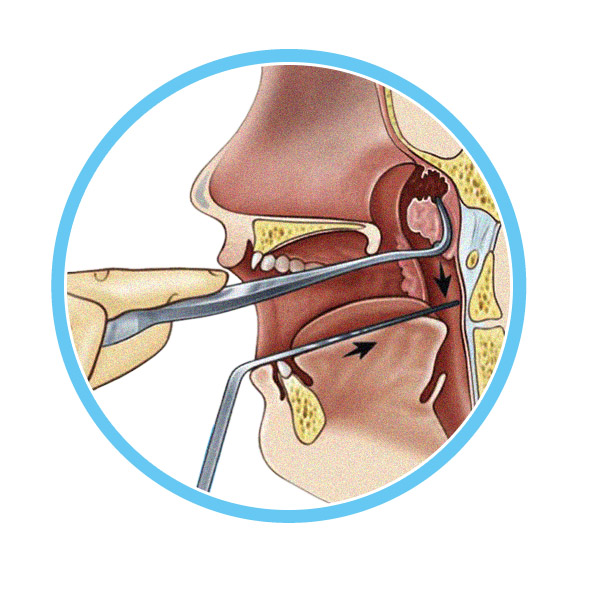
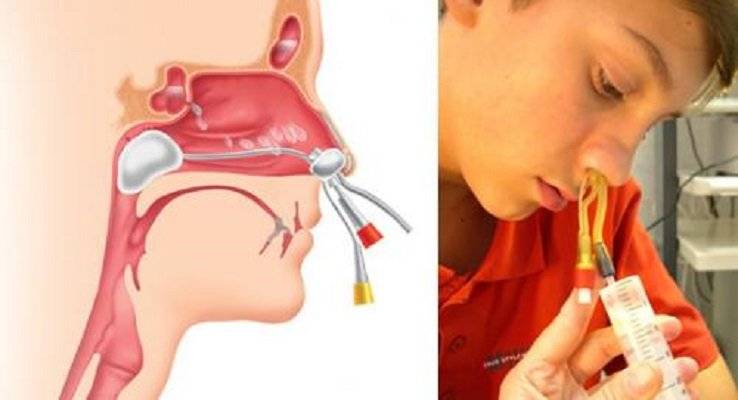
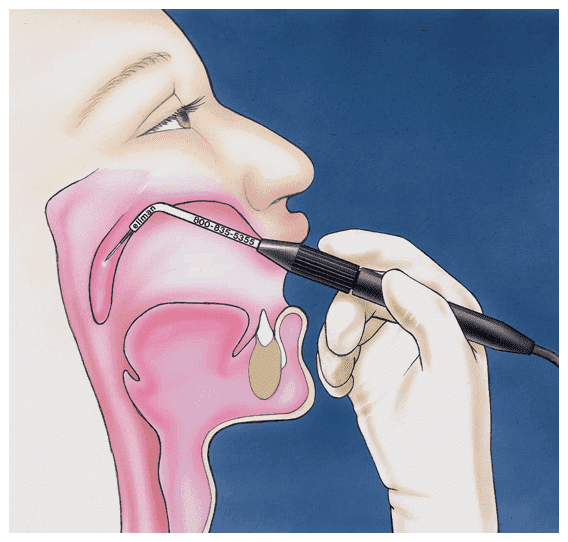
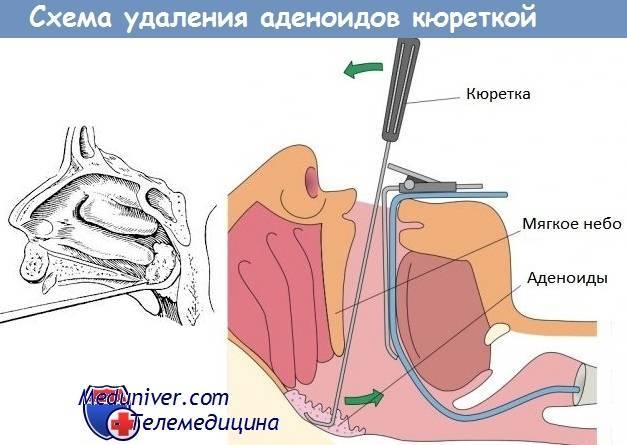
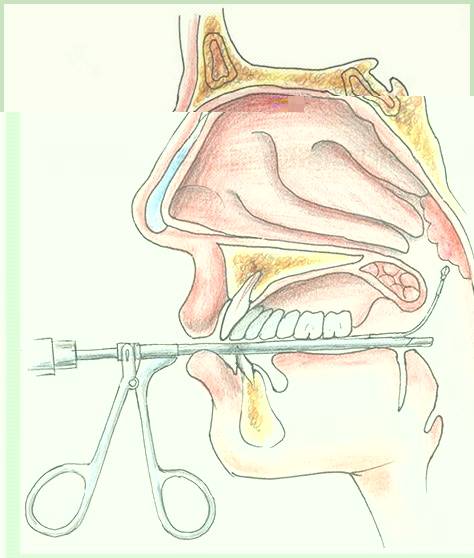
Операция по продолжительности одна из самых коротких — одна-две минуты, а сам процесс «отрезания» — несколько секунд. Специальный кольцевидный нож (аденотом) вводится в область свода носоглотки, прижимается к нему и в этот момент аденоидная ткань входит в кольцо аденотома. Одно движение руки — и аденоиды удалены.
Несложность операции не является свидетельством безопасности операции. Возможны и осложнения в связи с наркозом, и кровотечения, и повреждения неба. Но все это бывает не часто.
Аденотомия не является неотложной операцией. К ней желательно подготовиться, пройти нормальное обследование и т. д. Нежелательна операция во время эпидемий гриппа, после перенесенных острых инфекционных болезней.
Восстановительный период после операции протекает быстро, ну разве что один-два дня желательно не очень «скакать» и не есть твердого и горячего.
Обращаю внимание на тот факт, что, вне зависимости от квалификации хирурга, удалить глоточную миндалину полностью невозможно — хоть что-то да останется. И всегда имеется вероятность того, что аденоиды появятся (вырастут) вновь
Повторное появление аденоидов является поводом для серьёзных родительских раздумий. И вовсе не о том, что «попался» нехороший врач. А о том, что все врачи, вместе взятые, не помогут, если ребёнка окружают пыль, сухой и теплый воздух, если дитя кормят с уговорами, если телевизор важнее прогулок, если нет физических нагрузок, если… Если маме и папе проще отвести ребёнка к отоларингологу, чем расстаться с любимым ковром, организовать закаливание, занятия спортом, достаточное пребывание на свежем воздухе.
Анестезия при тонзиллэктомии
Тонзиллэктомия проводится под местной анестезий или под наркозом.
При местной анестезии производится обкалывание миндалины и тканей вокруг анестезирующими препаратами, при этом пациент находится в сознании и сидит в кресле.
При втором методе применяется ингаляционный инкубационный наркоз, при котором пациент вводится в медикаментозный сон. Пациент после операции просыпается сразу в палате.
Оба метода обезболивания имеют свои преимущества и недостатки, поэтому выбрать нужный метод может только доктор, который будет проводить операцию, а также врач-анестезиолог. Также учитываются состояние здоровья пациента и его пожелания.
Методы удаления миндалин
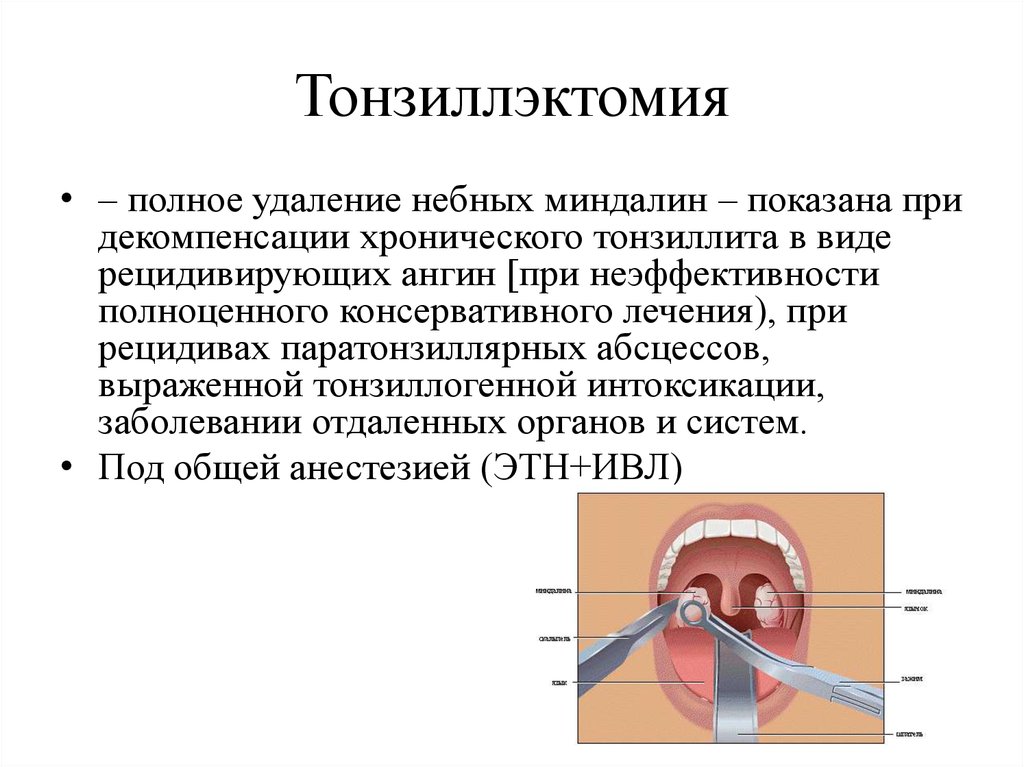
В современной оториноларингологии существует широкий выбор методик тонзиллэктомии.
Классический метод удаления небных миндалин
Удаление миндалин происходит методом отделения ткани миндалины вместе с капсулой от окружающих тканей «тупым» путем при помощи распатора. Заканчивается отделение миндалины с помощью проволочной петли. Кровотечение останавливают, сосуды прижигают электрохирургическим способом (электрокоагуляция). Данная операция занимает от 15 до 40 минут.
На сегодняшний день такая операция применяется в ЛОР-практике чаще других. Операцию можно выполнять под общей и местной анестезией.
Единственный минус такого метода в отличие от других – это наиболее высокий риск развития кровотечения. Тем не менее, операция является довольно рутинной, и в соотношении количества выполненных операций риски развития осложнений невелики.
Лазерный метод удаления миндалин
При удалении миндалин применяется воздействие лазерного луча, который разрушает и коагулирует ткани. Лазерный луч сворачивает кровь в месте разреза и запаивает сосуды, что предотвращает кровотечение. Лазерный метод менее травматичен, при нем меньше риск развития осложнений. Также таким способом возможно как и полное удаление небных миндалин, так и их частичное иссечение.
Радиоволновой метод удаления миндалин (аппаратом Сургитрон)
Иссечение тканей происходит с помощью радиосигнала, который передается электродом и вызывает выпаривание внутриклеточной жидкости и рассечение ткани.
Преимущество данного метода заключается в том, что термическое повреждение ткани в несколько раз ниже, чем при применении лазерного или электрохирургического способов. Меньше травмируются ткани, вследствие этого пациент испытывает меньший болевой синдром в послеоперационном периоде; сохраняется уровень регенерации тканей. Полное заживление тканей происходит без образования грубого рубца.
Криодеструкция
Данный способ удаления миндалин заключается в локальном воздействии на них жидкого азота с помощью специальной насадки. Насадка подбирается индивидуально с учетом особенностей анатомии, так как ее контакт с небной миндалиной должен быть особенно четким и плотным для более эффективного воздействия.
Криовоздействие вызывает нарушения микроциркуляции, что обеспечивает отсутствие кровотечения во время и после операции. Такой метод является безболезненным и бескровным, при нем не образуется грубого рубца. Метод рекомендуется пациентам с повышенным риском кровотечений, тяжелой сердечной недостаточностью и патологией эндокринной системы.
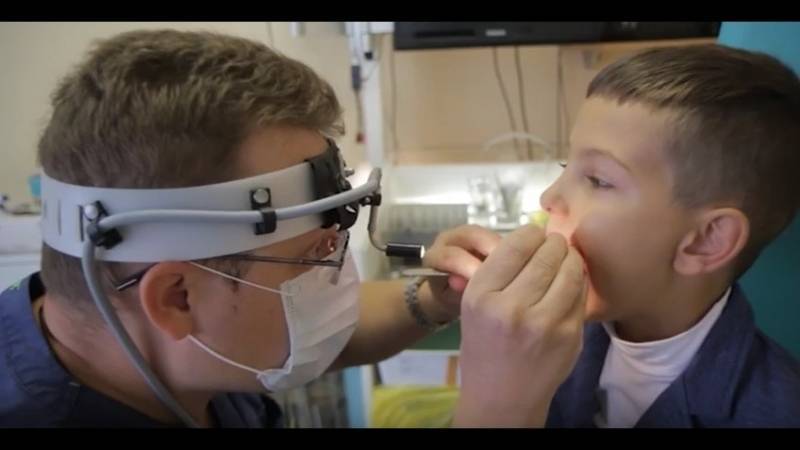
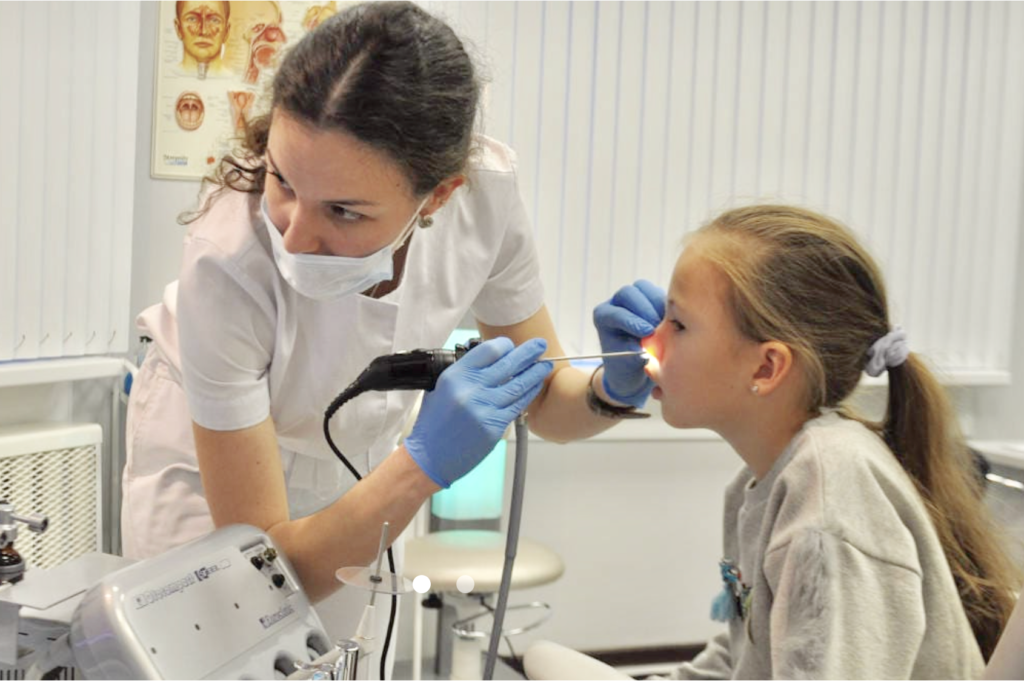
Как проводится диагностика?
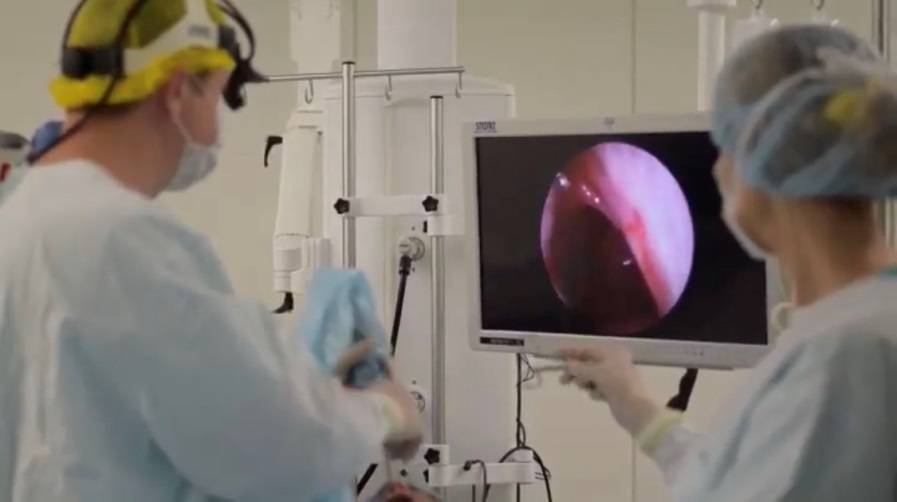
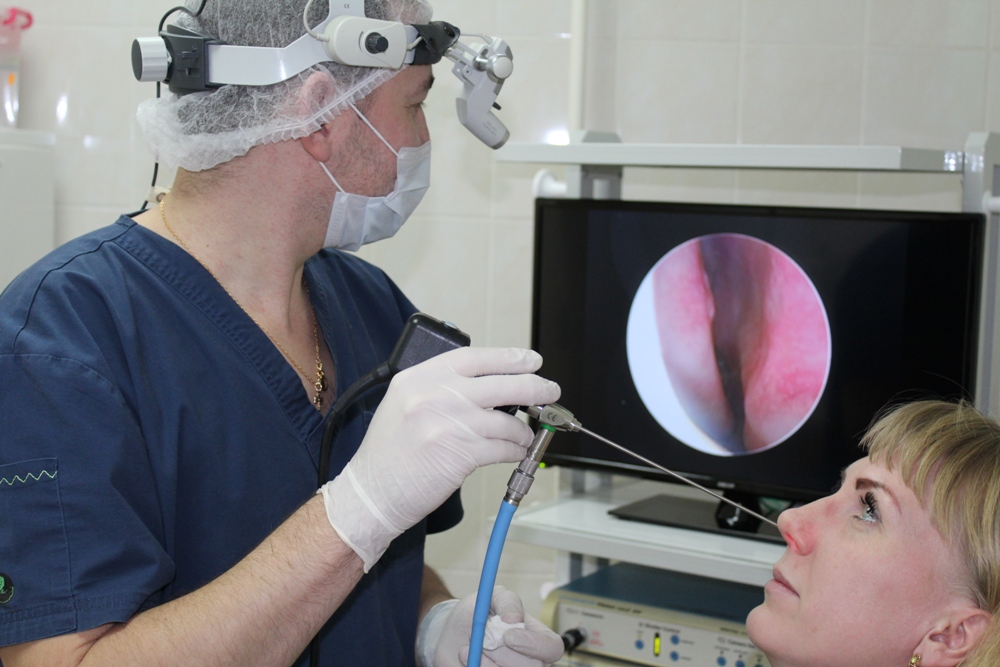
Увеличенные аденоиды.Эндоскопическая картина
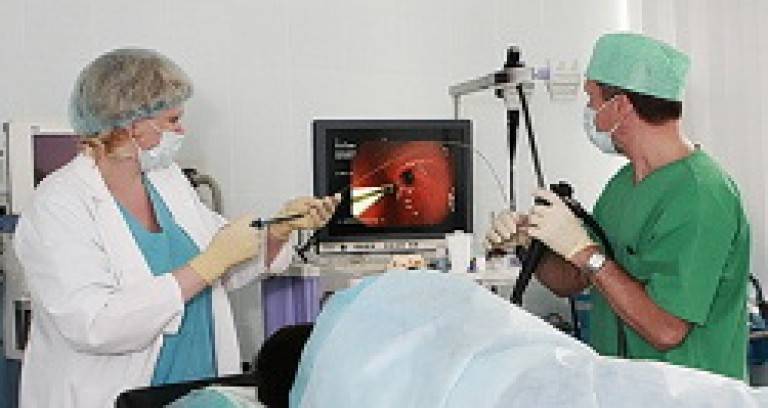
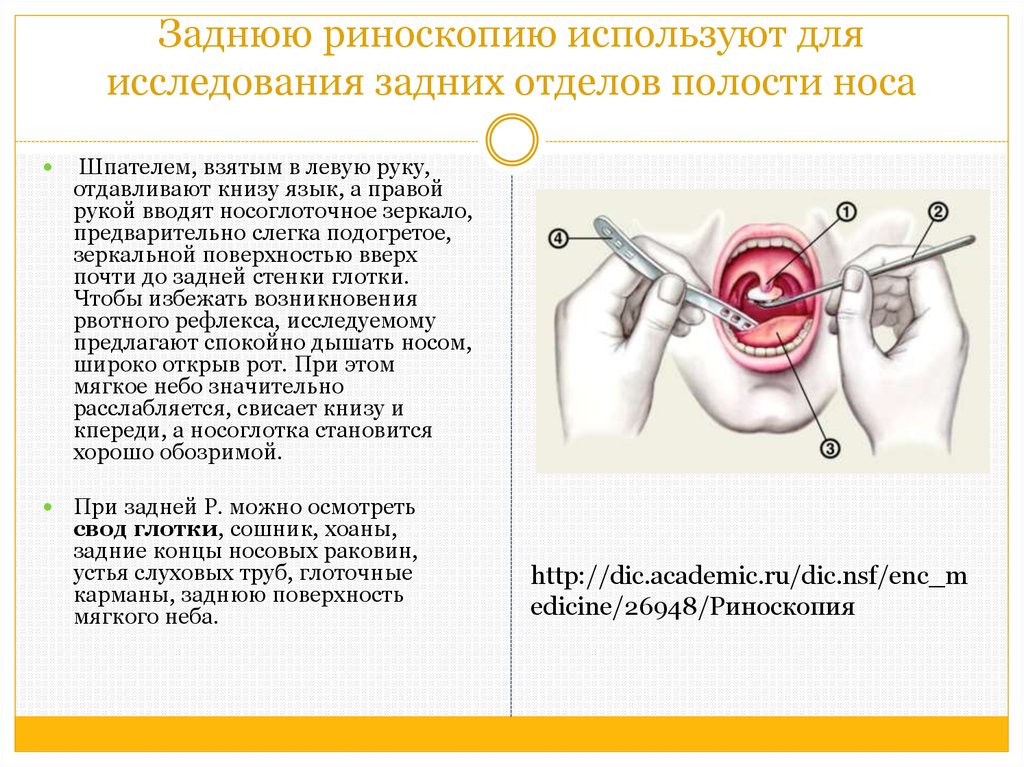
Для установления диагноза иногда бывает достаточно простого осмотра, но зачастую требуется “увидеть” аденоиды. Лучше всего непосредственно заглянуть в носоглотку с помощью . Однако, эта процедура возможна у детей лишь начиная с 5-7-летнего возраста, когда ребёнок понимает, как нужно себя вести, когда глубоко в полости носа находится инструмент. В более раннем возрасте эндоскопия тоже возможна при помощи 2-3-х минутного поверхностного ингаляционного наркоза.
Более доступным методом является рентгенологическое исследование. Преимущество этого метода заключается в том, что снимок могут посмотреть все желающие, в том числе и родители, а не только один доктор. Поэтому этот метод считается наиболее объективным. Одним из методов рентгенодиагностики является . Но использовать её только для осмотра носоглотки абсолютно нерационально, дорого. Хочется предупредить родителей об очень древнем способе обследования носоглотки, так называемом, “пальцевом”, который применялся в “дорентгенологическую” эпоху и которым иногда пользуются доктора сейчас. Он заключается в ощупывании аденоидов с помощью пальца, согнутого и заведенного за мягкое нёбо через рот. Посмотрите на расположение носоглотки на схеме, и вы сможете понять, что испытывает при этом несчастный ребенок. Считаем это негуманным, травмирующим психику, весьма субъективным, архаичным и недопустимым методом. Не позволяйте делать так больно своим детям.
Классификация
Клиническая классификация основана на степени перекрытия свободного прохождения для воздуха через дыхательные пути. Важен не сколько размер аденоидов, сколько их расположение относительно сошника – внутренней перегородки носа.
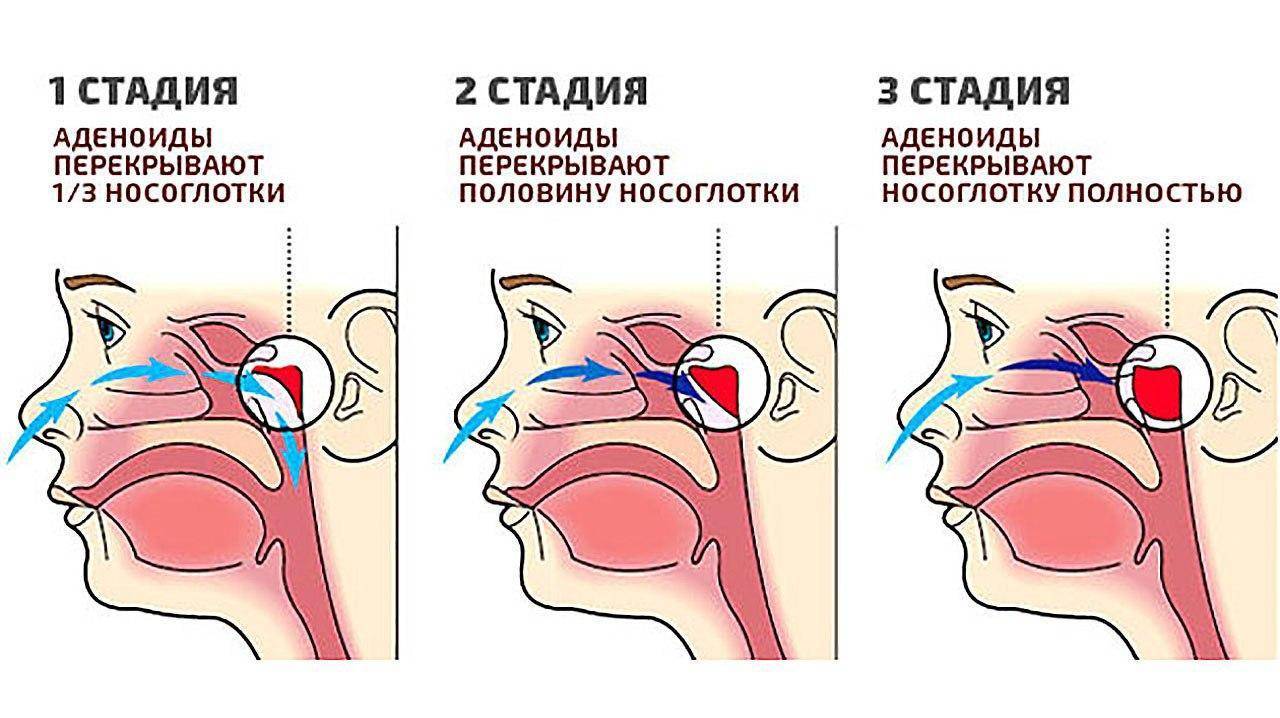
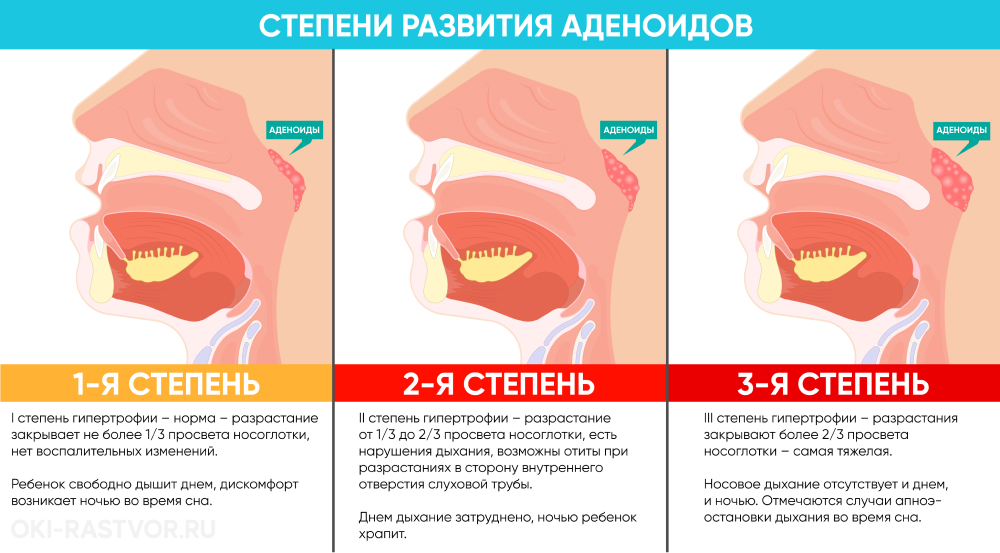
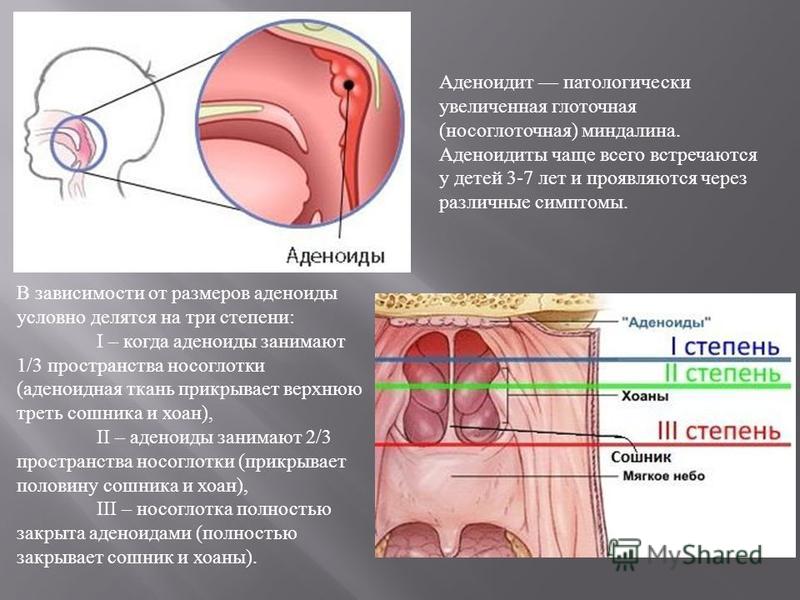
Различают три степени гипертрофии аденоидов
- I степень. Аденоиды прикрывают только верхнюю треть сошника. Симптомы аденоидов выражены несильно, или почти не беспокоят. Дыхание не нарушено, возможны частые и затяжные насморки.
- II степень. Аденоиды прикрывают верхние две трети сошника. Есть затруднение дыхания, отёк и заложенность носа во время ОРВИ в большей степени, чем обычно. Затяжное течение респираторных заболеваний, плохая реакция на сосудосуживающие препараты. Храп во время сна, особенно на спине, одышка. Рот приоткрыт для дыхания. Все симптомы аденоидов достаточно выражены.
- III степень. Аденоиды прикрывают полностью или почти полностью сошник. Рот для дыхания постоянно приоткрыт, дыхание носом практически отсутствует. Постоянный ринит, возможна субфебрильная температура, озноб. Частые отиты. Храп может отсутствовать, так как дыхание осуществляется только через рот. Температура при аденоидах у ребенка может быть также связана с другим воспалительным процессом, поэтому при резком ухудшении состояния и фебрильных цифрах температуры нужно дополнительно обследовать.
Как видно из классификации, самостоятельно понять где находятся аденоиды у ребенка и какая их степень выраженности очень затруднительно, для точного диагноза нужен врач. От этого также зависит и тактика лечения.
Эксперименты по применению народных методов диагностики и лечения аденоидов могут усилить симптомы, и привести к быстрому прогрессированию первой степени в третью
Поэтому всегда важно прислушиваться к рекомендациям врача
Лечение аденоидов у детей народными средствами допустимо, если их одобрит отоларинголог. Дело в том, что некоторые народные средства могут быть вполне эффективны в общем комплексе лечения, если они назначены по показаниям и действительно решают одну из проблем конкретного ребенка. Универсального «средства от аденоидов» не существует, так как это заболевание отражает целый комплекс изменений в организме.