Профилактика и лечение гипертонуса матки

Главным, несомненно, является правильный режим труда и отдыха, а также полноценный сон и избегание стрессовых ситуаций. Не менее важным будет регулярное и, по возможности, длительное пребывание на свежем воздухе.
Во 2-м триместре, когда матка уже достаточно увеличена, и могут появляться болезненные ощущения в нижних отделах живота, рекомендуется носить специальный бандаж. Это нехитрое приспособление поможет равномерно распределить нагрузку по всему животу беременной и предотвратит чрезмерное растяжение. К тому же ношение дородового бандажа способствует уменьшению и поясничных болей.
Если после поставленного диагноза «гипертонус матки», врач предложил вам госпитализацию, подумайте хорошо, прежде чем отказываться. В стационаре вы будете освобождены от всех физических нагрузок, которые неизбежны дома, избавлены от ненужных волнений, сможете сдать дополнительные анализы на месте, и будете находиться под круглосуточным врачебным контролем. Помните, что от вашего решения может зависеть здоровье и жизнь малыша.
Если же при регулярных осмотрах определяется, что беременность проходит хорошо, и с ребенком все в порядке, а гипертонус проявляет себя нерегулярно и незначительными спазмами, то возможно справиться с ним самостоятельно. Чаще всего для этого используют спазмолитики, например, всем известную но-шпу. Можно применять свечи с содержанием папаверина. Не лишними будут такие успокоительные и расслабляющие препараты, как боярышник, валериана и пустырник. Исключите спиртовые настойки этих веществ, и отдайте предпочтение таблетированным формам.
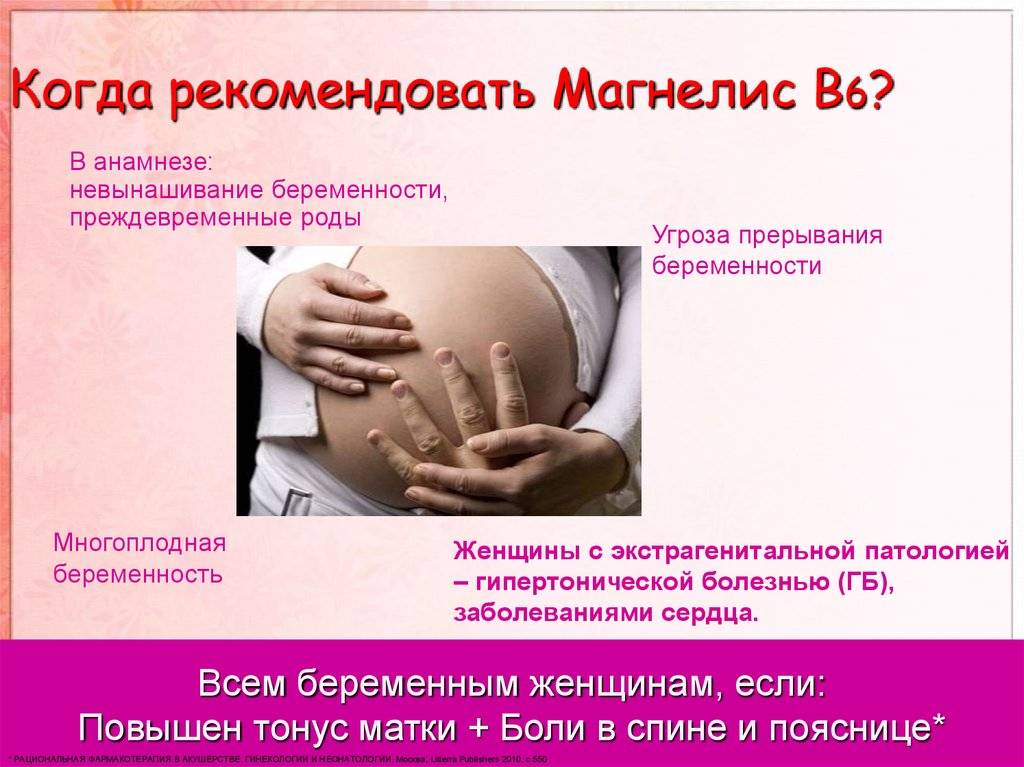
Рекомендованы и препараты магния в комбинации с витамином В6. Они способствуют укреплению нервной системы, снимают мышечное напряжение и повышают стрессоустойчивость организма. На каком из препаратов остановить свой выбор посоветует ваш наблюдающий врач.
При более серьезной симптоматике, конечно же, не стоит заниматься самолечением. Тем более, что необходимо лечить не сам симптом, а причину, вызвавшую его. Например, если гипертонус вызван дефицитом прогестерона, врачи назначат заместительную терапию препаратами прогестерона до тех пор, пока плацента полностью не сформируется. Специфическое лечение имеется и в случае резус-конфликта, и прочих причин.
Как помочь себе в домашних условиях
Наряду с вопросом «как самостоятельно определить тонус матки при беременности», будущие мамы часто интересуются, как помочь самой себе облегчить состояние? Как только вы почувствовали признаки напряжения, сделайте следующее:
- Забудьте про спешку и срочные дела. Остановитесь или присядьте, в зависимости от ситуации. Покой поможет избавиться от неприятных ощущений.
- Постарайтесь расслабиться, глубоко подышите, прислушиваясь к себе и внутренним ощущениям. Постарайтесь представить, будто на выдохе боль покидает ваше тело.
- Снимите эмоциональное напряжение, расслабив мышцы лица, шеи. Постарайтесь расслабить рот и горло (считается, что энергетически они связаны с маткой). Дышать при этом следует ртом.
- Если вы не знаете, как убрать тонус матки при беременности, воспользуйтесь ароматерапией. Эфирные масла бергамота, шалфея, ванили и лаванды помогут расслабиться. Выберите тот аромат, который будет вам по душе. Пусть он всегда будет у вас под рукой. Смесь из масел можно носить на шее в аромамедальоне (подробнее об ароматерапии при беременности>>>).
- Если есть возможность – примите тёплую ванну, приготовьте себе травяной чай из мелиссы и пустырника с мёдом. Подобные процедуры отлично расслабляют.
- Можете поглаживать живот и при этом общаться с малышом. Он чувствует ваше напряжение, успокойте его!
- Если матка в тонусе при беременности, и вы не знаете, что делать – выполните упражнение «Кошка». Стоя на четвереньках, высоко поднимите подбородок, прогнувшись в спине, и недолго оставайтесь в таком положении. Расслабьтесь и повторите ещё несколько раз. Можно просто стать на колени, опереться на локти и немного так постоять. После выполнения упражнений лучше полежать и отдохнуть.
Причины повышения тонуса матки
Первый триместр
На ранних сроках гипертонус матки чаще всего возникает из-за недостатка прогестерона – гормона, играющего важнейшую роль в развитии беременности. Именно прогестерон не дает матке активно сокращаться, обеспечивая расслабленное состояние гладкой мускулатуры и тем самым сохраняя беременность. Другие причины возникновения гипертонуса матки в первом триместре:
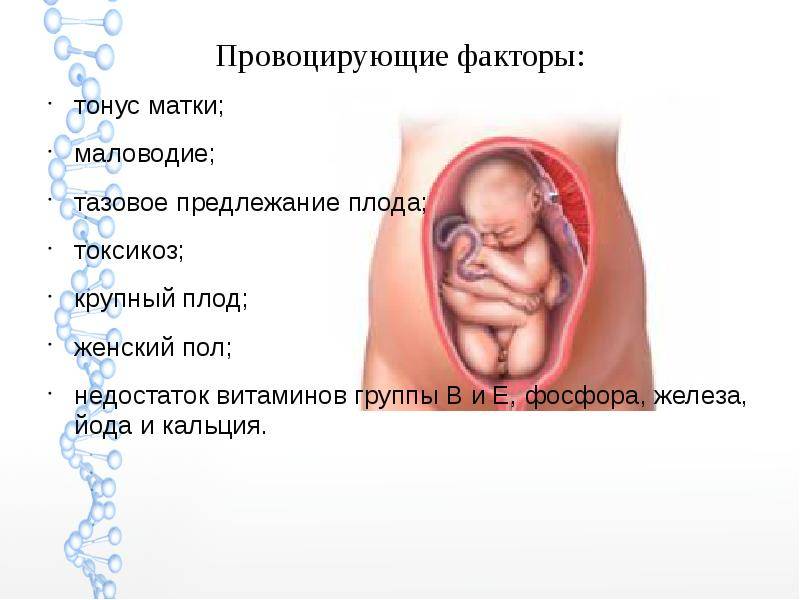
- токсикоз – если он сопровождается сильной и частой рвотой, то мышцы сокращаются и могут оказывать влияние на тонус матки. При тяжелом токсикозе нарушается электролитный баланс, что тоже может вызвать гипертонус;
- резус-конфликт отца и матери – в редких случаях при этом плод воспринимается организмом матери как чужеродный элемент, происходит его отторжение;
- инфекционные заболевания;
- нарушение работы желудочно-кишечного тракта – запоры, повышенная перистальтика кишечника.
Второй триместр
 Во втором триместре беременности гипертонус считается практически обычным явлением: ведь будущий ребенок в это время быстро растет, а значит, оказывает давление на матку. Главное, чтобы повышенный тонус не был постоянным! Гипертонус во втором триместре могут вызвать:
Во втором триместре беременности гипертонус считается практически обычным явлением: ведь будущий ребенок в это время быстро растет, а значит, оказывает давление на матку. Главное, чтобы повышенный тонус не был постоянным! Гипертонус во втором триместре могут вызвать:
- нехватка магния – ее другими признаками являются мышечные спазмы и судороги;
- многоводие,
- аномалии строения матки,
- многоплодие, крупный плод – они вызывают чрезмерное растяжение матки.
Третий триместр
Периодическое повышение тонуса матки в период третьего триместра – обычное явление. С 30 недели могут возникать «тренировочные» схватки, или схватки Брэкстона-Хикса. По-прежнему основное правило – следить, чтобы повышение тонуса не было слишком продолжительным! Частые причины возникновения гипертонуса матки в третьем триместре беременности:
- избыток пролактина (гиперпролактинемия);
- чрезмерно активная работа кишечника;
- переполненный мочевой пузырь;
- неудобная поза во время сна.
С 36-37 недель беременности можно окончательно перестать беспокоиться: малыш практически готов появиться на свет, а мамин организм активно тренируется перед близкими родами.
Как самостоятельно определить?
Будущая роженица вполне способна самостоятельно определить тонус матки, если будет внимательна к своему самочувствию. Симптомы различаются по степеням патологии и способны манифестировать как в 1 триместре, так и в последующих.
Какими признаками проявляется?
 Тонус матки 1 степени обычно не проявляется патологическими признаками, и беременная его просто не замечает. Определяется это состояние лишь при УЗИ, во время которого можно увидеть локальное утолщение миометрия. Современные гинекологи вообще склонны считать эту ситуацию нормальной, так как:
Тонус матки 1 степени обычно не проявляется патологическими признаками, и беременная его просто не замечает. Определяется это состояние лишь при УЗИ, во время которого можно увидеть локальное утолщение миометрия. Современные гинекологи вообще склонны считать эту ситуацию нормальной, так как:
- зигота обычно прикрепляется к задней стенке матки;
- в месте имплантации возникает реакция в виде небольшого воспаления;
- это сопровождается усиленным притоком крови к плодному яйцу;
- из-за этого задняя стенка матки утолщается, что вполне логично, но часто интерпретируется врачами УЗИ как повышенный тонус.
Не редки случаи, когда такой «диагноз» (хотя это всего лишь симптом) ставится с целью перестраховки.
В 3 триместре могут возникнуть такие симптомы, как тяжесть в зоне крестца или тянущая боль в пояснице, вполне терпимые. Несмотря на незначительность болевого синдрома, женщине все равно следует проинформировать своего врача об этих признаках, указывающих на тонус матки и, возможно, разработать щадящий режим вынашивания младенца.
Более выражено заявляет о себе тонус матки 2 степени, симптомы которого возникают и в 1, и во 2 триместре. Вот какие проявления помогут распознать тонус 2 степени:
- боль внизу и заметное уплотнение живота, пальпируемая напряженность («окаменелость») в мышечном слое;
- распространение боли на зону промежности;
- ощущение «распирания» во внешних половых органах;
- спазмирование мышц прямой кишки, позывы к опорожнению кишечника;
- учащенное мочеотделение или позывы к нему.
Если женщина перенесла ранее травму цервикального канала, высокий тонус проявляется и сокращением шейки матки, что невозможно определить самостоятельно, но обнаруживается при акушерском осмотре.
Симптомы по триместрам
Симптоматика повышенного тонуса матки не коррелирует со сроками беременности, его проявления могут открыться как в первые месяцы, так и во втором, и в третьем триместре. Интенсивность признаков коррелирует со степенью напряженности тонуса.
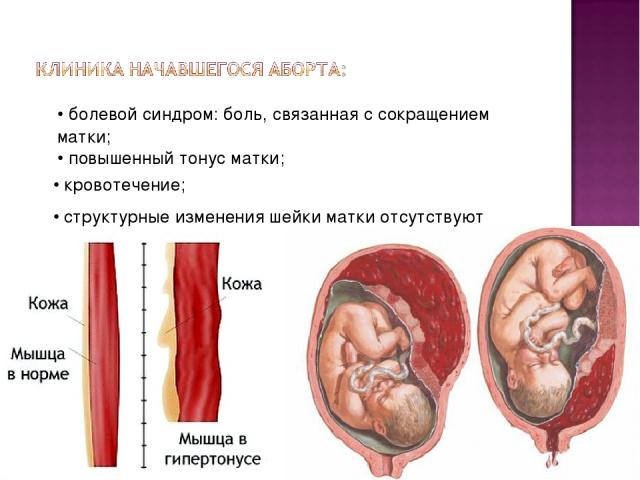
Если не избавиться от усиленного тонуса в начале гестации, к 3 триместру симптомы часто усугубляются: при 1 степени – возникают поясничные боли, при 2 степени – кровяные выделения из влагалища, говорящие об аномальном течении беременности и опасности ее срыва.
Появление острых болей и следов крови в выделениях, независимо от срока беременности, это веский повод для госпитализации будущей роженицы в стационар.
Можно ли вылечить загиб матки без операции?
Загиб матки, связанный, например, с резким похудением, в гинекологии называют ретрофлексией матки и обязательно подвергают лечению. Однако характерная особенность такого отклонения положения матки от нормы — возможность лечения, не прибегая к оперативному вмешательству. Здесь часто применяют ручной метод вправления матки через влагалище.
Придав нужное анатомическое положение органу, врач фиксирует матку с помощью пессария. Приспособление представляет собой эластичное изделие, состоящее из нескольких колец, которые размещаются во влагалище и удерживают органы в нужном состоянии.
Важно понимать, что эффективность и целесообразность конкретного метода лечения определяет только гинеколог. Если врач считает ручную методику вправления матки бесперспективной, пациентке порекомендуют операцию
Итак, что представляет собой тонус матки?
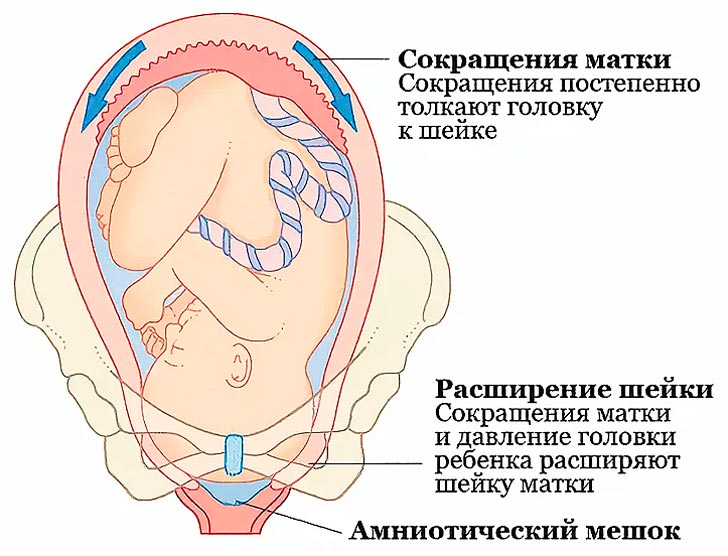
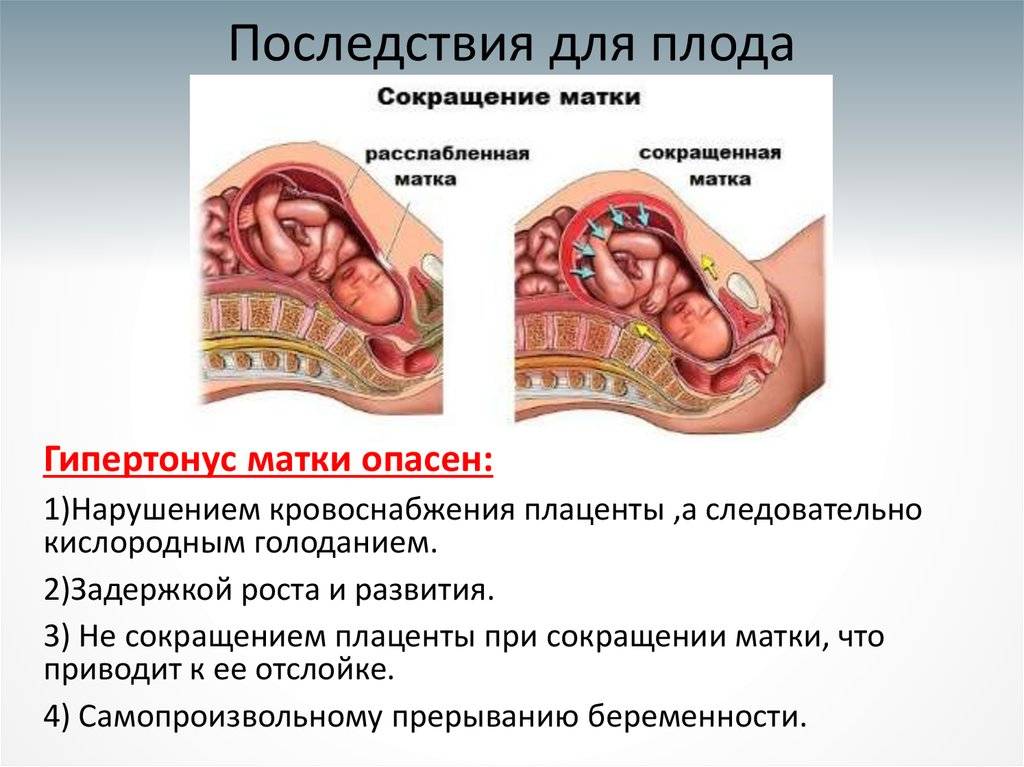
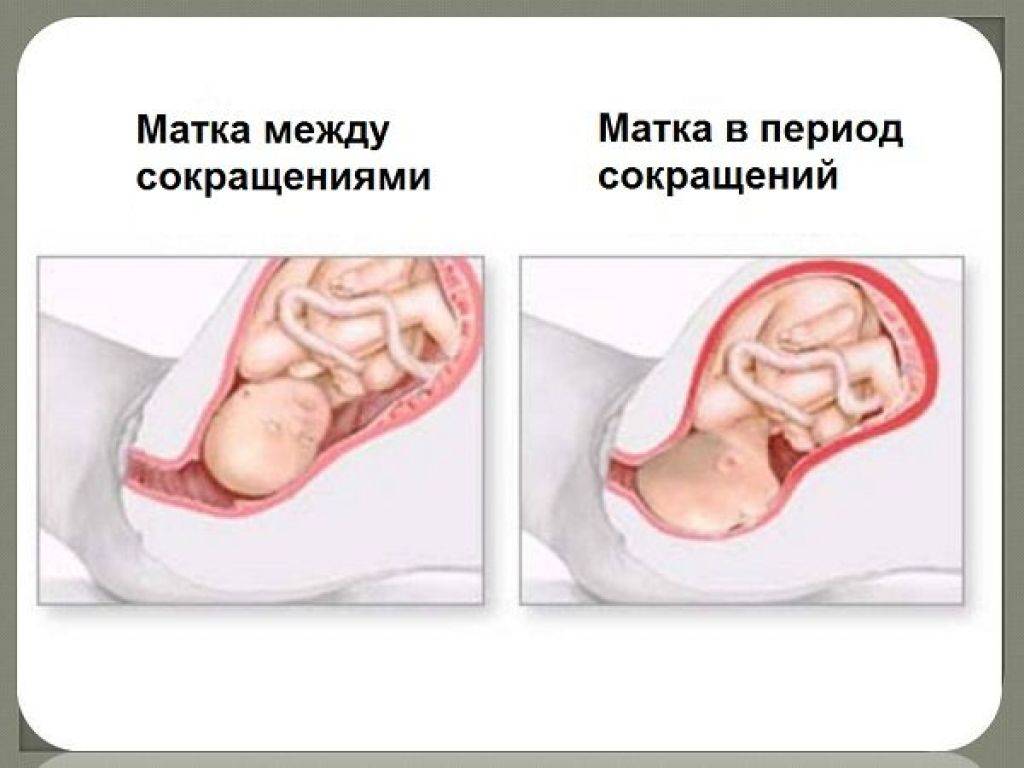
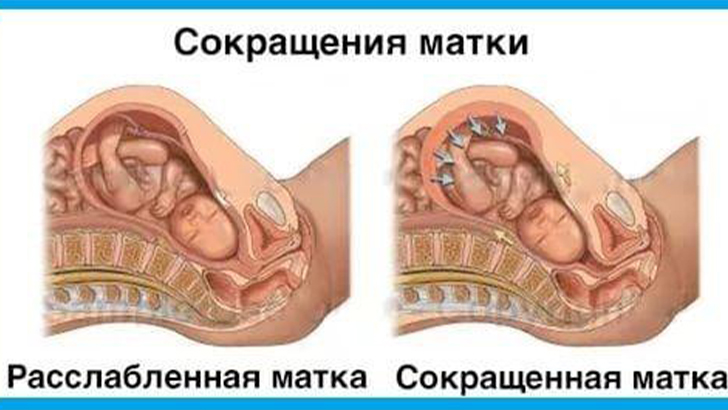
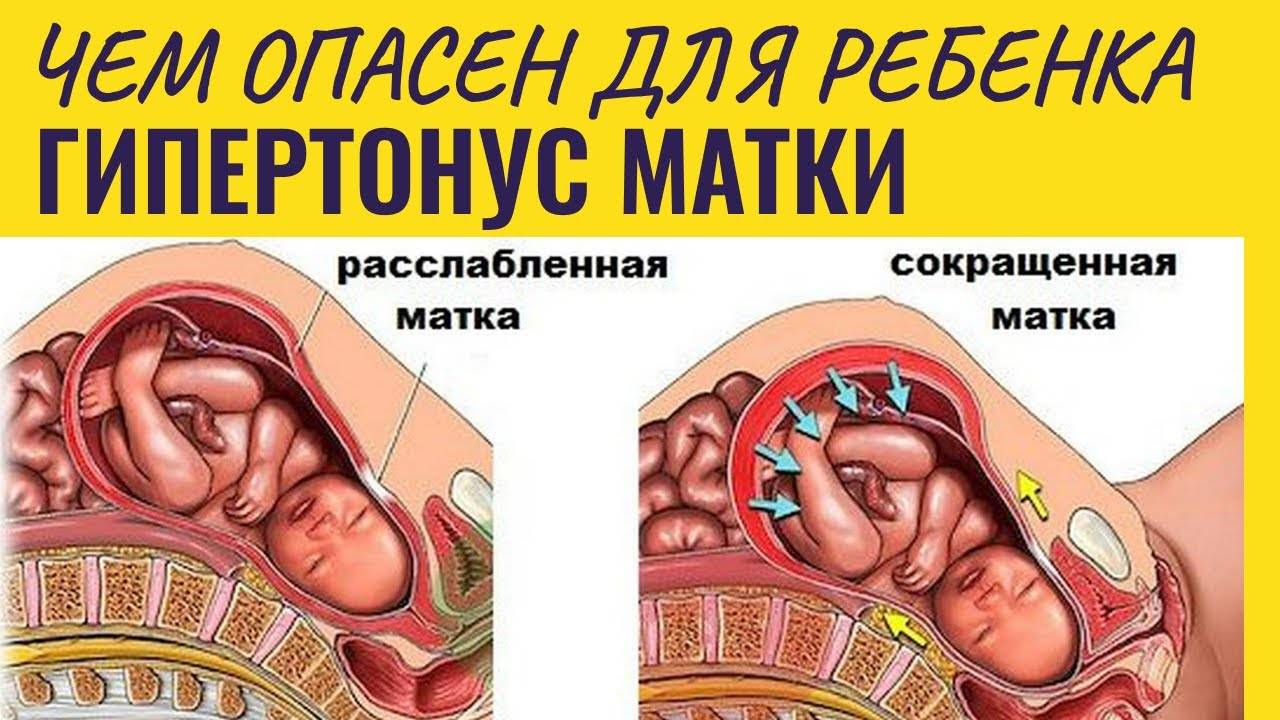
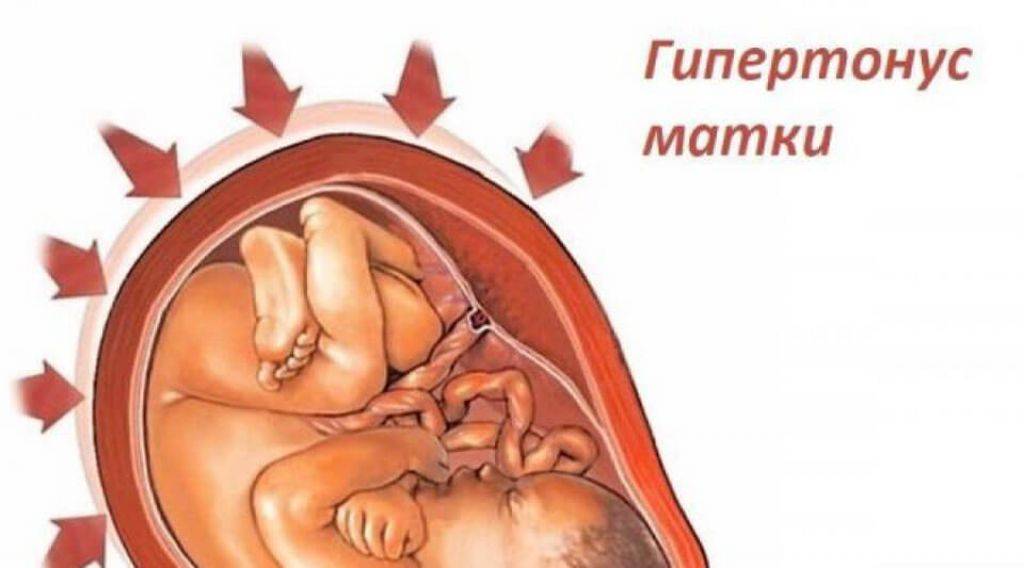
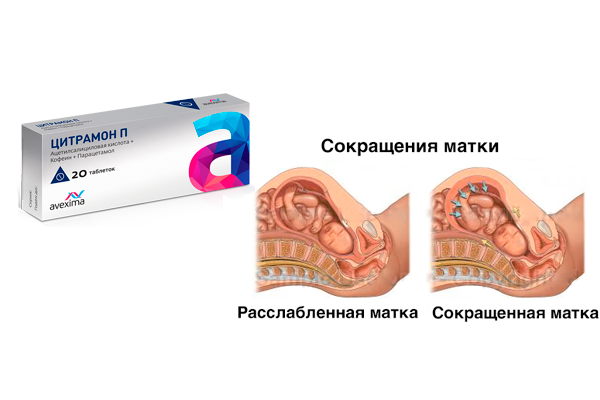
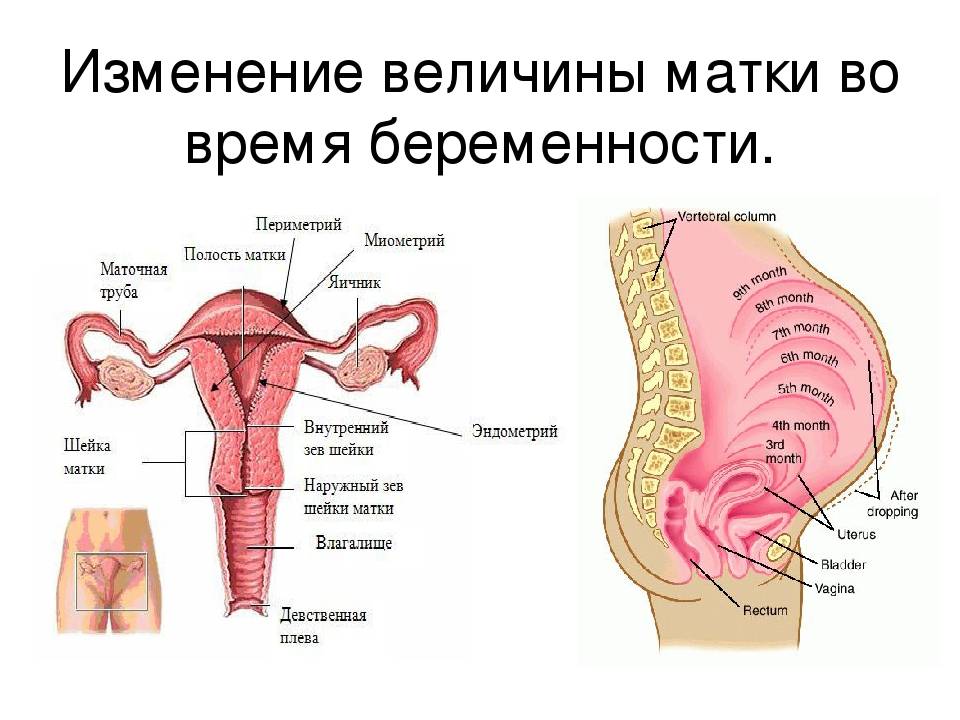
Тонус матки – это мышечные сокращения матки, которые способствуют родоразрешению, т.е. выходу плода и плаценты во внешнюю среду. Поскольку матка – это полый гладкомышечный орган, которому по природе своей свойственно сокращаться, то и тонус матки – состояние весьма естественное.
Считается нормальным, когда матка находится в некоем тонусе (мед. нормальный тонус матки), а не полностью расслабленной или, наоборот, слишком напряженной, каменной. Однако очевидно, что тонус матки, как физиологическая необходимость, должен появиться непосредственно в родах, если же тонус матки наблюдается во время беременности, то следует обратиться к врачу и выяснить причину такого явления.
Следует сразу отметить, что тонус матки – это не диагноз, это – симптом. В связи с этим, наблюдайте за поведением своего организма, ощущениями, чтобы суметь понять и почувствовать, когда следует опасаться тонуса матки, а когда – нет.
Соглашаться ли на госпитализацию?
Очень часто у женщин встает вопрос: насколько необходима госпитализация? Обычно этим вопросом задаются те, у кого есть старшие дети или же те, кто опасается потерять работу из-за долгого отсутствия, мол, ребенка нужно кормить, деньги нужно зарабатывать, а но-шпу и папаверин принимать можно и дома.
К сожалению, единственно верного ответа здесь нет. Все зависит от конкретной ситуации: насколько велик риск выкидыша или преждевременных родов, насколько силен тонус и так далее. Женщина должна понимать, что от госпитализации она отказывается на свой страх и риск, и рискует она, прежде всего, своим нерожденным ребенком. Стоит ли, например, работа такого риска? А за старшим ребенком можно попросить присмотреть мужа, родственников или близкую подругу. Решение ситуации есть практически всегда.
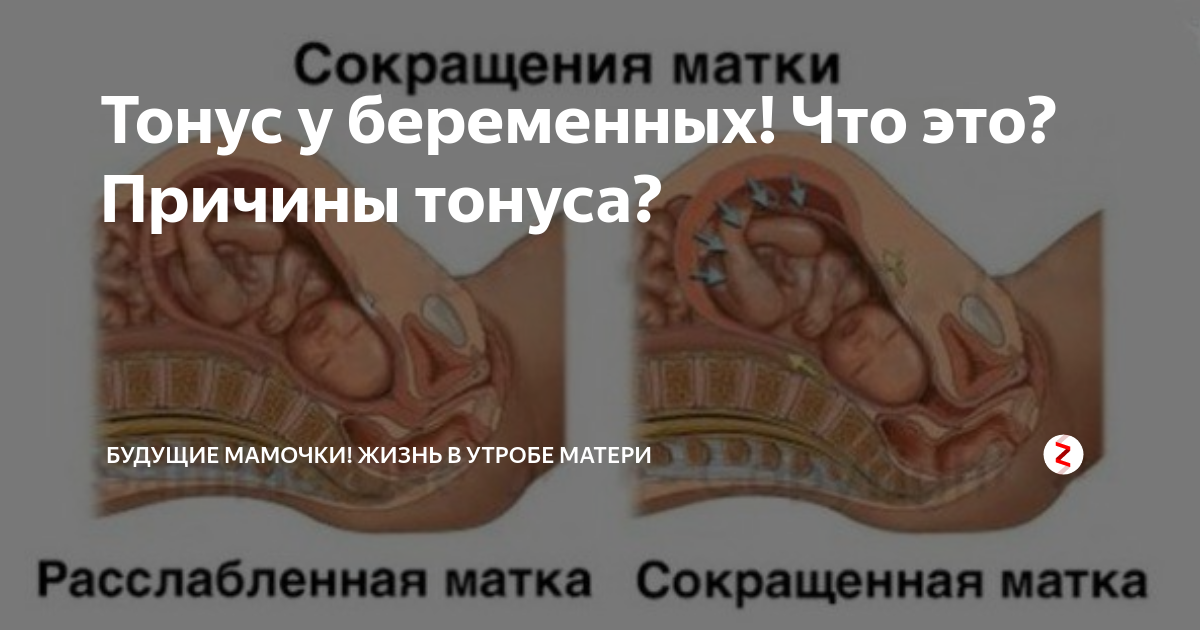
Что такое тонус матки
Повышенный маточный тонус является патологическим симптомам. Свидетельствует о развитии патологии в течении беременности и угрожающем состоянии для малыша.
Матка приходит в тонус при смехе или чихательном рефлексе, но в отличие от патологии данное явление кратковременно.
Гипертонус возникает при любом сроке гестации.
У некоторых пациенток матка приходит в тонус с началом беременности – «хронический тонус».
Течение такой беременности носят отягощенный характер. Потому как постоянное пребывание маточных мышц в напряжении отрицательно сказывается на развитии плода и самочувствии матери.
Беременные с таким диагнозом находятся на постоянном контроле. Им проводится специальная терапия, принудительно расслабляющая миометрий.
В завершении беременности, приблизительно с 36-37 недели мышечные сокращения матки являются нормой. При этом сроке тонус матки сравнивается с ложными схватками, что значит тренировку организма перед родами.
Рекомендации для второго триместра беременности
Большинство рекомендаций носят универсальный характер для всех триместров, например, отказ от вредных привычек, сон на протяжении 8-9 часов и полноценное питание. Но есть несколько важных советов, которые касаются именно второго триместра.
Следует спать только на боку и использовать специальную подушку для беременных.
С 24-й недели желательно начать носить бандаж, это поможет снизить нагрузку на позвоночный столб.
Избегайте контактов с заболевшими, простуженными. Если второй триместр приходится на «сезон простуд», постарайтесь меньше бывать в местах скопления людей.
Принимайте витаминно-минеральные комплексы, даже если вы не делали этого раньше. Именно сейчас в несколько возрастает потребность в витаминах и минералах, особенно в железе, а также в омега-3 ПНЖК, которые нужны для формирования и правильного развития мозга, нервной и иммунной систем ребенка.
Перейдите на правильное питание. Второй триместр – время активного роста плода, сейчас неуместны диеты, голодания
Но важно и не увлекаться фастфудом, следить, чтобы в меню было достаточно белков и сезонных овощей и фруктов.
Причины повышенного тонуса матки при беременности
Кратковременно и безболезненно матка может реагировать на внешние раздражители повышением тонуса. Такими раздражающими факторами могут стать: половой акт, смех, резкое движение матери, шевеление самого плода, вагинальный осмотр, кашель и другие. Такой тонус не должен беспокоить женщину.
Если беременность доношенная (37 недель уже есть), нередкими гостями становятся «тренировочные» схватки, они слабые по интенсивности и нерегулярные, малоболезненные и кратковременные. Таким образом матка начинает подготовку к родам.
Во всех остальных случаях повышение тонуса – повод для беспокойства, особенно если гипертонус сопровождается кровянистыми выделениями из половых путей и ощущениями боли.
Причины такого опасного симптома:
- Гормональные, в первую очередь недостаточность яичников и плаценты. Недостаток прогестерона – самая частая причина гипертонуса. Избыток пролактина (гиперпролактинемия) также может способствовать патологическому тонусу матки.
- Гинекологические заболевания:
- инфантилизм – врожденное недоразвитие половых органов, при котором малых размеров матка перерастягивается растущим плодом, что провоцирует гипертонус;
- эндометриоз, очаги которого могут способствовать развитию неравномерного тонуса;
- миома матки с локализацией в миометрии также провоцирует неравномерный тонус, что ставит под угрозу развитие беременности.
- Токсикоз тяжёлой степени. При данной патологии нарушается электролитный баланс, что также может провоцировать гипертонус матки.
- Резус-конфликт. Когда у мамы резус отрицательный, а у папы – положительный, весьма велика вероятность, что ребёнок будет обладателем резус-положительного варианта крови. В этом случае плод воспринимается организмом матери как чужеродный элемент, происходит непринятие его на иммунологическом уровне. Гипертонус матки выступает симптомом данной патологии.
- Инфекционные заболевания матери. Медиаторы воспаления, которые образуются при каждом инфекционном процессе, перестраивают местный сбалансированный обмен веществ, что может стать триггером для повышения тонуса матки.
- Чрезмерное растяжение стенок матки при патологии беременности: многоплодная беременность и многоводие выступают механическими фактороми развития гипертонуса.
- Стресс, в случае которого концентрация адреналина и кортизола увеличивается, что влияет расслабляюще на гладкую мускулатуру.
- Механическое влияние: травма, интенсивное соитие.
- Вторичные факторы: запоры, повышенная перистальтика кишечника, перерастяжение мочевого пузыря из-за острой задержки мочи.
Профилактика
Снизить вероятность появления спазмов возможно, если выполнять рекомендации:
планировать беременность, предварительно пройти обследование и вылечить гинекологические, инфекционные заболевания, а также сдать анализы на гормональный фон;
встать на учет в гинекологии сразу после подтверждения беременности. Посещать плановые осмотры, вовремя сдавать анализы, чтобы контролировать развитие плода;
сразу же обращаться к врачу при появлении симптомов гипертонуса, неприятных ощущений;
регулировать физические нагрузки, воздерживаться от подъема тяжестей, активного спорта и выполнять легкие аэробные упражнения;
соблюдать здоровый образ жизни и режим питания. Лучше всего подобрать рацион вместе с врачом-диетологом;
научиться психологическому расслаблению. Медитации, релаксации, прогулки на свежем воздухе, общение с друзьями, хобби — подойдет любой способ, который приносит позитивные эмоции. В случае сильного стресса — обращаться к психотерапевту.
Будущим мамам нужно научиться чувствовать свое тело и реагировать на его сигналы. Лучше позаботиться о физической подготовке, поиске врача-гинеколога до беременности. Это сократит уровень стресса и нагрузку на психику.
Беременные женщины впечатлительные и, порой, боятся показаться врачу слишком навязчивыми или мнительными. Поэтому отказываются от консультаций, ищут информацию в интернете, спрашивают у знакомых. Так поступать не следует. Гинекологи и другие доктора, которые работают с беременными, знают особенности их психики и рекомендуют обращаться, даже если повод кажется незначительным. Небольшая боль, кровотечение, дискомфорт и странное ощущение могут быть симптомами нарушений, и только своевременная врачебная помощь позволит избежать осложнений.
Опухоли эндометрия
Установить начало менопаузы просто: если у пациентки в возрасте старше 45 лет уже год и более нет месячных, то это менопауза. Во это время не бывает циклических маточных кровотечений. Появление даже незначительных кровянистых выделений является симптомом опухолей.
По данным УЗИ различить рак эндометрия, доброкачественные полипы или гиперплазию эндометрия сложно из-за сходства этих образований.
Для проведения дифференциальной диагностики применяются два метода: гистероскопия и выскабливание полости матки.
Полученные во время гистероскопии или диагностического выскабливания фрагменты слизистой оболочки отправляют на гистологическое исследование. Изучение образцов ткани под микроскопом позволяет со 100% точностью исключить наличие рака.
Опасен ли кашель при беременности
Часто для беременной опасны не кашель, а те факторы, которые сопровождают его появление (температура, воспаление, нарушение дыхания, недостаточное поступление кислорода в кровь). Эти факторы являются причинами возможных патологий в утробном развитии ребёнка. Поэтому часто именно они представляют опасность для плода в утробе.
Итак, кашель при беременности — чем опасен:
- длительным стрессом;
- инфекцией;
- воспалением и интоксикацией;
- длительной высокой температурой;
- гипоксией плода.
А теперь подробнее рассмотрим, как перечисленные факторы ухудшают состояние плода и течение беременности. Кашель при беременности — опасно ли это для здоровья будущего ребёнка?
Кашель при беременности опасен стрессом
Каждая женщина переживает, опасна ли её простуда для развития будущего малыша. Поэтому она находится в состоянии стресса. Нервные переживания инициируют образование кортизола (гормона стресса). Он стимулирует работу сердца и вызывает напряжение (спазм) сосудов.
Такая реакция организма направлена на сохранение жизни. Мозг автоматически реагирует на стресс. Это — опасность, при которой могут понадобиться быстрый бег, молниеносное принятие решений. Поэтому вслед за переживаниями происходит гормональная перестройка и выделение кортизола.
Длительное присутствие кортизола может навредить плоду. Чем гормон стресса неполезен для ребёнка в утробе:
- Длительный спазм сосудов нарушает питание и снабжение плода кислородом.
- Длительное или сильное воздействие кортизола вызывает в плаценте выделение ещё одного гормона, который провоцирует начало родовой деятельности. Это — одна из причин преждевременных родов женщин от сильного испуга.
Кортизол легко преодолевает плаценту и попадает в мозг ребёнка. Поэтому, даже если у вас воспаление лёгких, необходимо соблюдать спокойствие. Многие женщины перенесли инфекцию при беременности. Большинство из них родили здоровых детей.
Кашель опасен высокой температурой
Опасен ли кашель, если он появился на фоне температуры? Да, если эта температура превышает +38,5° и удерживается несколько дней. Для беременной женщины нежелательна длительная высокая температура. Она нарушает кровоснабжение и формирует гипоксию плода. Также высокая температура сопровождается сильной интоксикацией. Токсичные вещества могут стать причиной замирания плода при беременности.
Высокая температура и возраст эмбриона
Последствия кашля при беременности, вероятность и тяжесть осложнений по причине высокой температуры зависит от возраста плода. Самые тяжёлые осложнения формируются при длительной высокой температуре в сроке до 12 недель. В этот период плацента ещё не сформирована, она не защищает плод от негативного воздействия высокой температуры.
Во втором триместре беременности плацента уже сформирована и является полноценным защитным барьером. Поэтому, как правило, у плода не формируется каких-либо осложнений.
В последнем триместре, особенно на 8-м и 9-м месяце, вероятность осложнений увеличивается. В этих сроках высокая температура матери не формирует патологий в развитии утробного ребёнка. Но вызывает старение плаценты. Это приводит к преждевременным родам или отслойке детского места, необходимости срочной хирургической операции (кесарева сечения).
Кашель опасен возможной инфекцией
Инфекция — частая причина кашля. Откашливанием могут сопровождаться различные заболевания. Какие инфекционные болезни опасны для беременной женщины?
- Краснуха — в 80% вызывает уродства плода, а также патологии развития, которые не совместимы с жизнью (при краснухе формируется сухой горловой кашель).
- ОРВИ (различные штаммы гриппа) — могут формировать нарушения, если возраст эмбриона — до 12 недель.
Лечение
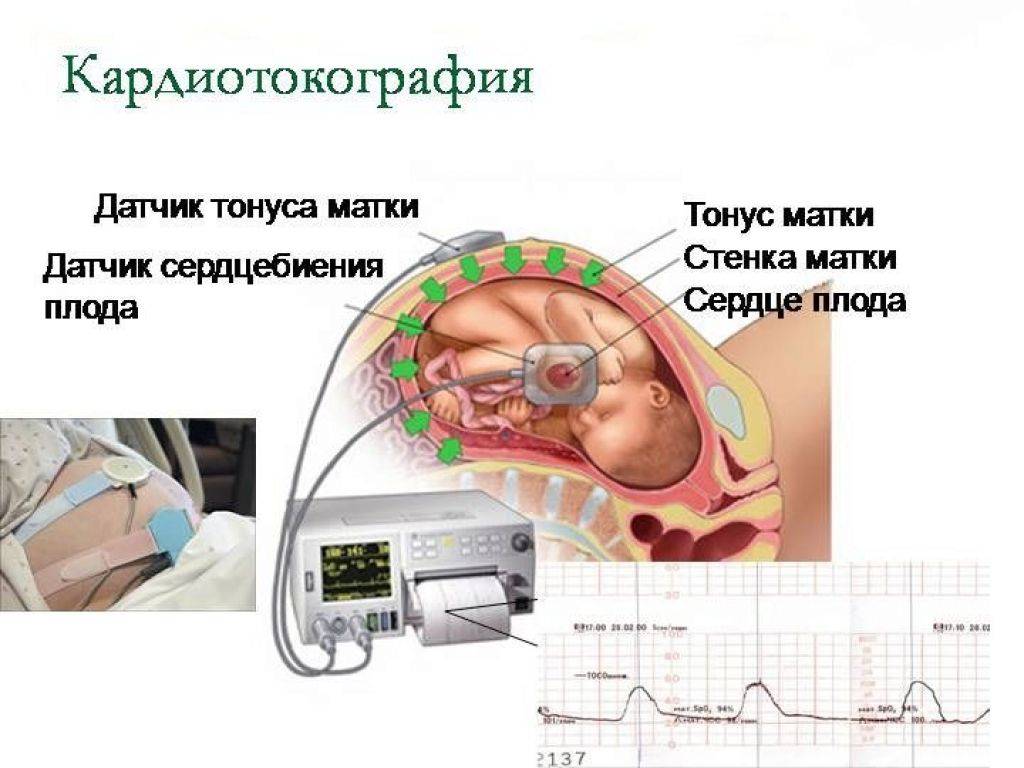
Гинеколог, осматривая женщину, оценивает риски прерывания беременности. Если они высоки, врач назначает препараты, снимающие напряжение мышц. Если тонус матки небольшой, можно будет обойтись без лекарств.
В лечении тонуса матки немаловажную роль играет психо-эмоциональное состояние беременной.
Первым делом нужно:
- Не нервничать, расслабиться и быть спокойной;
- Не заниматься ничем, связанным с физическими нагрузками;
- Соблюдать режим дня;
- Правильно питаться;
- Избавиться от вредных привычек.
Самое распространенное упражнение по укреплению маточного тонуса в домашних условиях – это «Кошка». Оно поможет вам снять напряжение и нормализует тонус матки.
Следует встать на четвереньки, приподнять голову и прогнуться в спине. Закрепится в этом положении, а затем не спеша вернуться в исходное состояние. Это упражнение можно делать несколько раз на дню. Даже, если все у вас хорошо и нет никаких признаков, можно использовать методику для профилактики.
Классификация

Отмечалось, что сокращение матки является естественным процессом и не всегда представляет угрозу для женщины, в том числе и если она находится в положении. Поэтому, состояние можно разделить на нормальное и опасное. В первом случае, мышцы начинают сокращаться под воздействием определенных факторов. Например, тонус проявляется в период менструации, во время родов, позволяя малышу родиться. Сокращения в данном случае отличаются нерегулярностью, довольно безболезненны и проходят самостоятельно.
Опасной является ситуация, при которой тонус продолжается длительное время. Это несет угрозу не только матери, но и плоду. Состояние называется гипертонусом, когда мышцы в области матки долгое время не расслабляются.
Дополнительно тонус подразделяется по степени. Выделяют следующие типы:
- 1 степень. Отмечается незначительные болевые ощущения или умеренного характера. Дискомфорт возникает в момент активности и прекращается, когда беременная пребывает в состоянии покоя. Нет ощущения беспокойства. Проблема проходит самостоятельно, не нуждается в медикаментозном лечении. Отличительной особенностью является кратковременность, с которой длится приступ;
- 2 степень. Болевые ощущения становятся более выраженными, расширяется область локализации. Дискомфорт ощущается не только внизу живота, но и области поясницы. Матка становится плотнее. Чтобы снять симптомы, необходимо принять смазмолитики. Самостоятельно боль не проходит;
- 3 степень. Матка становится буквально каменной. Дискомфорт и боль повышенной интенсивности. Мышцы расслабить невозможно. Состояние обостряется даже при незначительных физических нагрузках. Женщина нуждается в срочной госпитализации.