Чем лечить в зависимости от вида?
В качестве терапии используют антибактериальные, противоаллергические и противовирусные препараты в форме капель, мазей и т. д.
Будьте в курсе! В зависимости от вида заболевания ребёнку назначают следующие медикаменты:
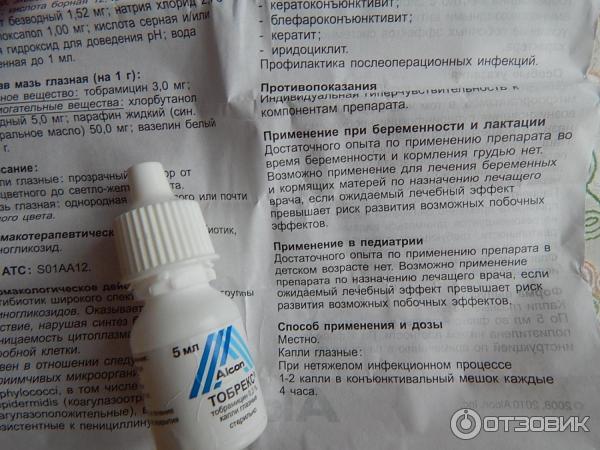
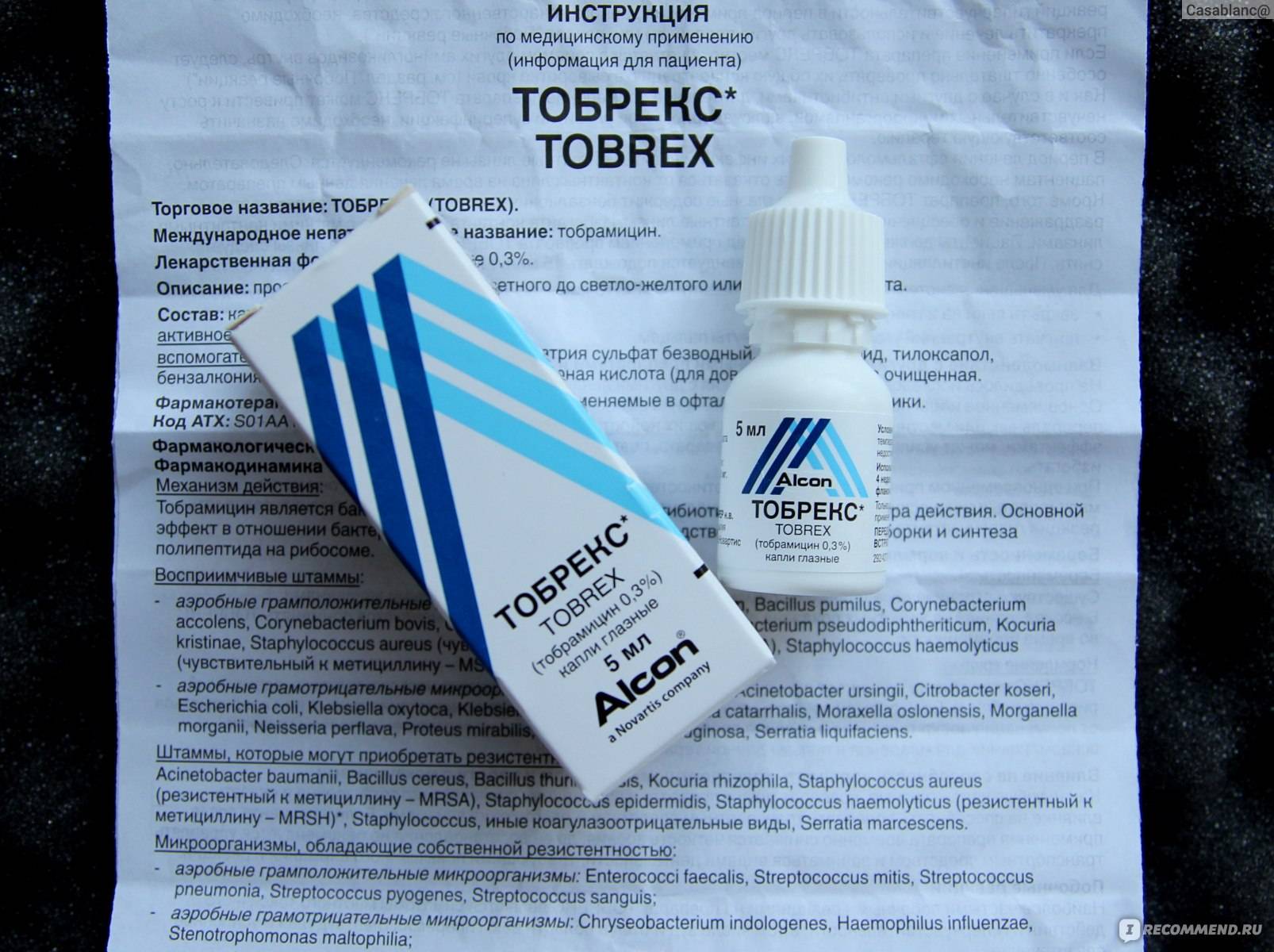
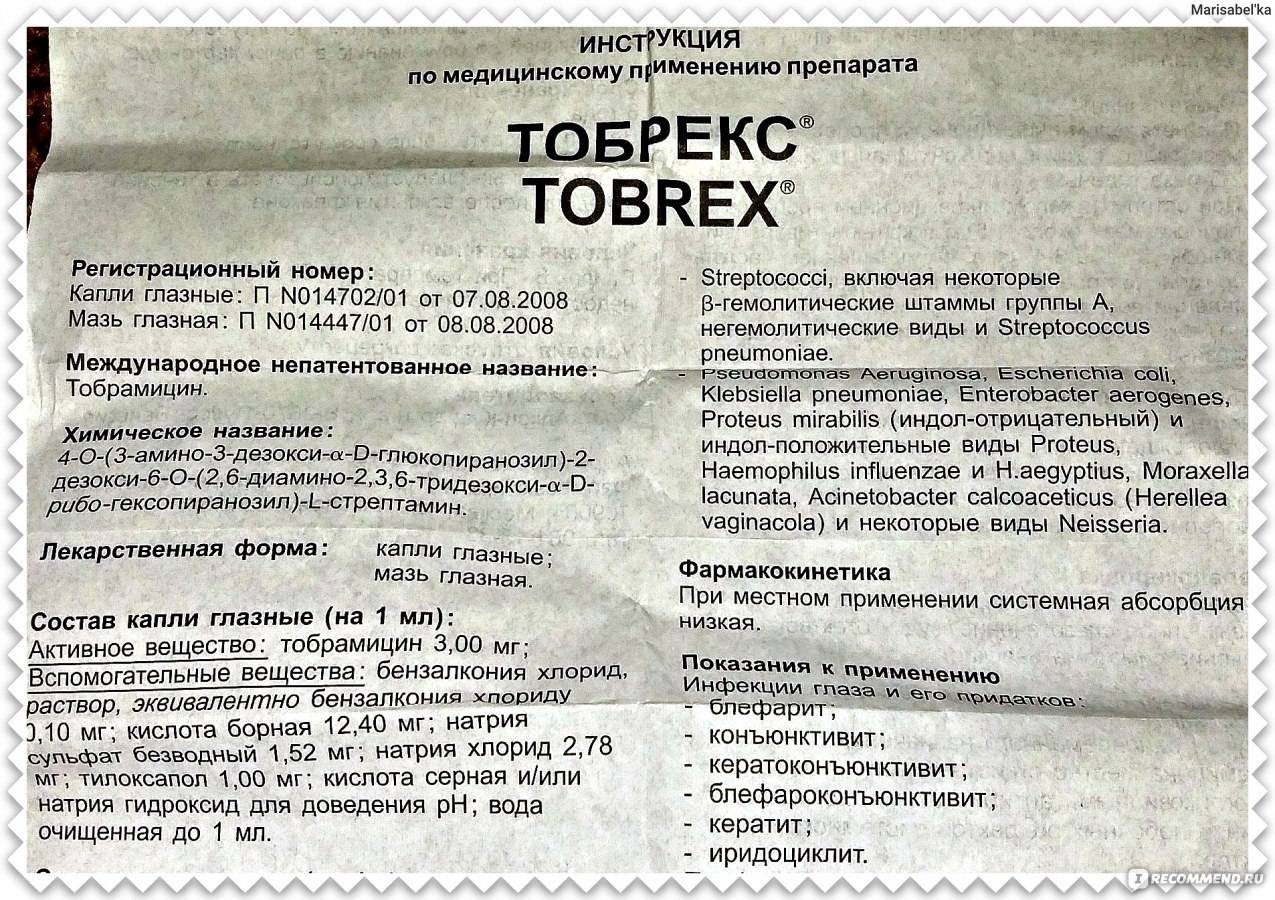
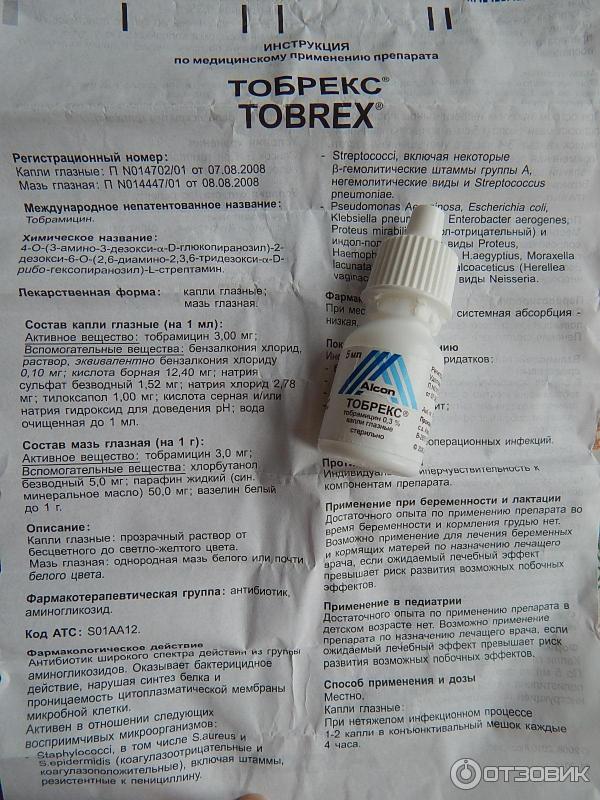
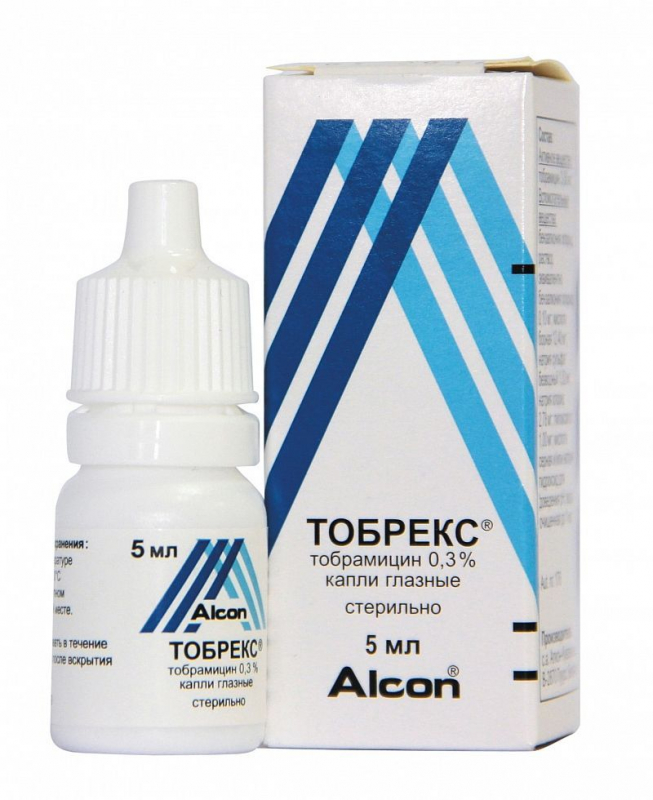
- При бактериальном конъюнктивите — применяют препараты с антибактериальным эффектом, например, Тобрекс (капли), Сульфацил-натрия (капли), Эритромициновую мазь и др.
- При вирусном — используют препараты с противовирусным, противовоспалительным и иммуномодулирующим действием.Среди таких лекарств отмечают Офтальмоферон (капли), Актипол (капли) и Зовиракс (крем).
- При аллергическом — малышам назначают глазные капли с антигистаминным действием, среди них наиболее эффективны Опатанол, Кромогексал, Дексаметазон и др.
Также рекомендуется ограничить контакт с аллергеном. - При дифтерийном — используют те же средства, что и при бактериальном типе инфекции, т. е. Эритромициновую мазь, капли «Тобрекс», капли «Сульфацил-натрия» и пр.
Для малышей в возрасте до года выпускают относительно небольшое количество препаратов, безопасных для здоровья.
В основном капли и мази предназначены для детей постарше.
К сведению! При любой форме конъюнктивита рекомендуется закапывать капли 6-8 раз в день по 1 капле в больной глаз.
Также нужно капать по 1 капле в здоровый глаз, но количество применений необходимо сократить до 2-3 раз в сутки.
Мазь тонкой полоской (не более 1 см) закладывают в конъюнктивальный мешок (5-6 раз в день), слегка оттянув нижнее веко пальцами одной руки.

Перед применением того или иного препарата необходимо предварительно проконсультироваться с доктором.
Наряду с медикаментозной терапией полезно несколько раз в день промывать глаза настоем ромашки аптечной (1 ст. л. на стакан кипятка, остудить и процедить).
Ромашка обладает противомикробным, обезболивающим и противовоспалительным действием.
Лечение отита
Если у Вас отит, лечение может назначить только врач-отоларинголог. Лечение отита зависит от стадии заболевания и состояния больного.
При остром евстахиите лечение отита направлено на восстановление функций слуховой трубы. Проводится санация околоносовых пазух, носа и носоглотки с целью устранения инфекции – ринита, синуита или др.).
Назначаются сосудосуживающие капли в нос (отривин, називин и т.д.), при обильном слизистом отделяемом из носа – препараты с вяжущим эффектом (колларгол, протаргол). Проводится катетеризация слуховой трубы с помощью водных растворов кортикостероидов, пневмомассаж барабанных перепонок.
В стадии острого катарального среднего отита катетеризация слуховой трубы проводится с введением в полость среднего уха водных растворов кортикостероидов и антибиотиков (пенициллины, цефалоспорины). Назначается местное обезболивание (капли отипакс, анауран, отинум). Проводится внутриушной эндауральный микрокомпресс по Цытовичу: в наружный слуховой проход вводят ватную или марлевую турунду, пропитанную препаратом с обезболивающим и дегидратирующим эффектом. Также назначают обезболивающие с жаропонижающим эффектом (нурофен, солпадеин и др). При отсутствии эффекта от симптоматической терапии в течение 48-72 часов назначается антибактериальная терапия.
Гнойный отит в до перфоративной острой стадии требует проведения такого же комплекса процедур, как и во второй стадии, однако дополненного следующими мерами:
- назначение антибиотиков пенициллинового ряда (амоксициллин и др.), цефалоспоринов или макролидов;
- парацентез (разрез барабанной перепонки) при появлении выбухания барабанной перепонки.
Важно не допустить на этой стадии осложнения заболевания. После самопроизвольного вскрытия барабанной перепонки или проведения парацентеза заболевание переходит в следующую стадию
Постперфоративная стадия острого гнойного среднего отита предполагает следующую схему лечения:
- продолжается начатая антибактериальная терапия;
- проводится катетеризации слуховой трубы с введением кортикостероидов и антибиотиков;
- ежедневно проводится тщательный туалет наружного слухового прохода – очистка его от гнойного содержимого;
- назначается транстимпанальное вливание капель с антибактериальным и противоотечным эффектом (капли на спиртовой основе (отипакс, 3% раствор борной кислоты) в данном случае не применяются).
В стадии рубцевания ОСО происходит самопроизвольное восстановление целостности перепонки, а также полностью восстанавливаются все функции уха. Однако этот период требует обязательного наблюдения у врача-отоларинголога: существует опасность хронизации воспаления в среднем ухе, перехода его в гнойную форму или развития адгезивного рубцового процесса в барабанной полости. Возможно также развитие мастоидита.
1
Аудиометрия в МедикСити
2
Аудиометрия в МедикСити
3
Аудиометрия в МедикСити
При остром среднем отите очень важно своевременное обращение к врачу-оториноларингологу. Единственной мерой профилактики осложнений являются правильные и своевременные диагностические и лечебные мероприятия при отите
Иногда последствиями острого среднего отита становятся спаечный процесс в барабанной полости (адгезивный средний отит), сухая перфорация в барабанной перепонке (сухой перфоративный средний отит), гнойная перфорация (хронический гнойный средний отит) и др. Кроме того, ОСО может привести к таким осложнениям, как мастоидит, лабиринтит, петрозит, менингит, сепсис, тромбоз венозного синуса, абсцесс мозга и другим угрожающим жизни пациента заболеваниям.
Виды заболеваний и их симптомы
У новорожденных распространены следующие виды конъюнктивита:
- Бактериальный.
Происходит под влиянием разного рода бактерий (стафилококки, стрептококки, хламидии, синегнойная палочка, гонококки, пневмококки и др.).
Характеризуется при этом такими симптомами, как гнойные выделения из глаз, припухлость и слипание век после пробуждения, зуд и жжение в глазу, покраснение слизистой оболочки, повышенная чувствительность к яркому свету и др.
При этом чаще всего поражаются оба глаза. - Аллергический.
Возникает после контакта с возбудителем-аллергеном (медикаменты, средства для купания, мыло, детский крем и т. д.).
Характеризуется покраснением конъюнктивы, отёком век, наличием мелких сосочков на слизистой, повышенным слезотечением, светобоязнью, раздражением, сухостью и зудом.
Наряду с этим возникает сыпь на коже и лёгкий насморк.При аллергической форме заболевания поражаются оба глаза. - Вирусный.
Развивается под воздействием вирусных инфекций (к примеру, вследствие гриппа или респираторного заболевания, а также аденовируса и герпесвируса).
Ребёнок чаще всего заражается от другого человека.
Характерные признаки: обильное слезотечение, жжение в глазах и ощущение присутствия инородного предмета, покраснение слизистой, повышение температуры тела и др.
Вирусный конъюнктивит поражает сначала один глаз, а затем другой. - Дифтерийный.
Развивается на фоне дифтерии и характеризуется наличием серой плёнки на слизистой оболочке (если её убрать, то поверхность начнёт кровоточить), отёчностью и уплотнением век, выделением мутной слизи из глаз, головной болью, общей слабостью и повышением температуры тела.
Стоит отметить! Из всех вышеперечисленных форм у детей до года чаще всего встречается бактериальный, дифтерийный и аллергический конъюнктивит.
Заболевание вирусной этиологии наблюдается значительно реже.
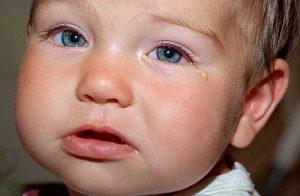
Во втором случае из глаз выделяется желтовато-серый гной и после пробуждения веки плотно слипаются.
Список литературы и библиографических ссылок:
Опубликовано: 04.7.2021
Дополнено: 24.11.2022
Просмотров: 8578
Поделиться
Вопросы по теме
27850
Может ли вакцина или вирус встроиться в геном человека и навредить ему?
57236
Ломота в теле, в ногах, руках, в суставах и мышцах – причины, что делать?
78895
Инфекционист. Чем занимается данный специалист, какие исследования проводит, какие патологии лечит?
65076
Иммунолог. Чем занимается данный специалист, какие манипуляции проводит, какие патологии лечит?
46473
Влияние климата и погоды на иммунитет
47733
Влияние физических нагрузок на иммунитет
48857
Влияние стрессов и эмоций на иммунитет
30408
Влияние режима дня на иммунитет
77800
Влияние питания на иммунитет. Как поднять иммунитет правильным питанием?
124743
Першит в горле. Причины, диагностика, лечение причин, народные методы лечения
51872
Заложен нос. Причины заложенности носа. Капли от заложенности носа
146622
Тонзиллит – причины, симптомы, признаки, диагностика и лечение патологии
533729
Лимфаденит – причины, симптомы, признаки, диагностика и лечение патологии
87212
Ротавирусная инфекция у детей грудного возраста, дошкольного возраста и у взрослых. Симптомы, диагностика и лечение ротавирусной инфекции
78036
Фарингит. Причины, симптомы, признаки, диагностика и лечение патологии
430224
Менингит. Причины, симптомы, диагностика и лечение
261999
Энтеровирусная инфекция. Причины, симптомы, диагностика и лечение заболевания.
363949
Трахеит. Причины, симптомы, диагностика и лечение болезни. Профилактика и эффективное лечение трахеита у детей и взрослых.
202175
Ларингит – причины, симптомы, диагностика и лечение. Формы ларингита: хронический, острый, аллергический, гиперпластический
68705
Обезвоживание организма – симптомы и признаки, основные причины
445344
Ринит (насморк) – виды ринита, причины, симптомы, диагностика и эффективное лечение
477936
Пневмония – причины, симптомы, современная диагностика и лечение болезни
238336
Бронхит – симптомы, современная диагностика и эффективное лечение, анатомия бронхов, диета, как правильно ставить банки и горчичники? Режим, использование небулайзера
52520
Конъюнктивит. Аллергический, бактериальный и вирусный конъюнктивит. Причины, симптомы, диагностика и лечение болезни.
Методы диагностики
Следует знать! При первом обращении к офтальмологу малышам в возрасте до года проводят визуальный осмотр поражённого глаза (или глаз) и проверяют чувствительность к свету.
Далее проводят осмотр при боковом освещении с помощью щелевой лампы.
После чего берётся соскоб выделяемой из глаз жидкости для бактериологического и иммунологического исследования. При необходимости ребёнка направляют к аллергологу.
С помощью анализа крови врач определяет концентрацию эозинофилов (одна из разновидностей лейкоцитов — «белых» клеток крови, ответственных за иммунную защиту организма).

Дополнительно ребёнку делают анализ каловых масс на яйца гельминтов, т. к. в некоторых случаях конъюнктивит может быть следствием присутствия паразитов в организме.
Причины плохого результата анализа на холестерин
Результаты липидограммы могут указывать на множество различных аномалий в липидном обмене. Чаще повышение общего холестерина из-за фракции ЛПНП свидетельствует о следующих патологиях:
- врожденная гиперлипидемия;
- заболевания внутренних органов — печени, почек, поджелудочной железы;
- сахарный диабет;
- гипотиреоз.
Ученые выделили несколько основных факторов, способствующих повышению уровня холестерина в крови:
- Пассивный образ жизни. При недостаточной подвижности повышается уровень «плохого» холестерина, что провоцирует развитие сердечно-сосудистых заболеваний.
- Ожирение. Избыточный вес – тяжелая нагрузка на организм. Даже несколько лишних килограммов поднимают уровень плохого холестерина, поэтому люди с избыточным весом склонны к различным заболеваниям сердечно-сосудистой системы. При этом лишний вес трансформируется в ожирение незаметно. Например, ожирение в пожилом возрасте гарантирует средняя ежегодная прибавка в весе с 20 до 30 лет всего на 2,1 кг.
- Курение. Никотин стимулирует сужение артерий, повышение вязкости крови, тромбоз.
- Диета с большим количеством жирных продуктов.
- Наследственность. Предрасположенность к высокому холестерину передается генетически. Семейная гиперхолестеринемия увеличивает риск ранних сердечных заболеваний. Поэтому люди с отягощенной наследственностью должны регулярно сдавать анализы на холестерин.
- Климакс. Во время менопаузы уровень эстрогена снижается. А это приводит к увеличению ХОЛ и ЛПНП, в том числе триглицеридов и снижению ЛПВП. Такое нездоровое состояние женского организма восстанавливается с помощью гормональной терапии, что порой приводит к негативным последствиям.
- Психологический стресс. Женщины, пережившие нервное потрясение, часто имеют высокий уровень холестерина. Одна из причин — «заедание» стресса сладостями, буквально напичканными насыщенными жирами и плохим холестерином.
Также возможно снижение уровня холестерина. Как правило, низкий холестерин связан со следующими патологиями:
- гипопротеинемией;
- гипертиреозом;
- анемией, заболеваниями кроветворной системы;
- циррозом печени, раком печени;
- хроническими заболеваниями легких.
Низкий уровень холестерина наблюдается у вегетарианцев и голодающих людей. Также часто обнаруживается у пациентов с ожогами, сепсисом.
Аденовирусная инфекция и беременность
Беременные женщины с АДВИ относятся к группе повышенного риска относительно развития осложнений. Это обусловлено способностью вирусов к репликации (размножению) в плаценте и спецификой иммунной системы женщины в этом периоде. На фоне повышения уровня прогестерона, α-фетопротеина, хорионического β-гонадотропина происходит снижение Т-клеточного иммунитета организма, что приводит к возрастанию восприимчивости к бактериальным и грибковым инфекциям.
Лечение беременных при стандартном течении инфекционного процесса аналогично, однако при выборе лекарственных средств, необходимо максимально использовать натуральные препараты по аналогии с детьми – экстракты лекарственных трав, растительные антисептики, гомеопатические препараты (например, оциллококцинум, сандра). Также рекомендуется прием различных препаратов на растительной основе, например, гипорамин (экстракт листьев облепихи) в форме таблеток, свечей, мази, обладающий противовирусной активностью относительно аденовирусов и разрешенный для беременных.
При необходимости назначения химических препаратов следует четко оценивать соотношение пользы для беременной и потенциального риска для внутриутробного развития плода, а в будущем – и ребенка. Назначать противовирусные препараты можно лишь в критических ситуациях в связи с их токсическим действием и недоказанной безопасностью для плода и матери.
Аденовирус как инфекционный агент
Особенности возбудителя:
- Аденовирусы – это ДНК-содержащие вирусы.
- Патогенными для человека являются 49 сероваров (серотипов) аденовирусов, при этом некоторые из них являются патогенными преимущественно для взрослых лиц, а другие – для детей. Они разделены на 7 подгрупп и отличаются по патогенности, способности поражать определенные ткани, онкогенности и биологическим свойствам.
- Высокоустойчивый к факторам внешней среды – длительно сохраняется в жидкой среде (2 – 3 недели), в замороженном состоянии и предметах обихода при температуре в пределах 4 – 50 градусов. Погибает при контакте с хлорсодержащими дезинфекционными препаратами, кипячении и под воздействием прямой солнечной инсоляции или ультрафиолетового облучения.
- Характерна выраженная тропность к некоторым тканям (способность избирательно поражать клетки эпителия и лимфатической ткани).
- Легко проникают через плацентарный барьер, вызывая нарушения развития плода и заболевания дыхательных путей у новорожденных.
Профилактика аденовирусной инфекции. Как уберечься?
Уберечься от заражения аденовирусом в реальных условиях жизнедеятельности, как и от других возбудителей ОРЗ, крайне трудно. Специфические меры профилактики (вакцина) не разработаны. Для снижения риска заражения аденовирусами рекомендуется практиковать общие профилактические мероприятия.
Повышение иммунитета путем:
- регулярного приема минерально-витаминных комплексов;
- приема препаратов, являющихся неспецифическими стимуляторами иммунитета (иммунал, эхинацея);
- в эпидемический сезон – приема препаратов, содержащих рекомбинантный интерферон-α2 (гриппферон, виферон, кипферон);
- закаливания организма (водно-банные процедуры с использованием контрастных температур), ежедневных прогулок с переменным темпом на свежем воздухе;
- полноценного сбалансированного питания;
- поддержания нормального биоценоза кишечника (прием пребиотиков и пробиотиков).
Обязательно соблюдение личной гигиены и санитарных общепринятых норм (частое тщательное мытье рук с антисептиком, избегание в эпидсезон мест большого скопления людей, особенно бассейнов, не переохлаждаться, при контакте с больными надевать маску, не покупать продукты и не принимать пищу в несанкционированных торговых точках).
Рекомендуется регулярное проветривание помещения и его уборка с хлорсодержащими препаратами, поддержание в отопительный период микроклимата в помещении (увлажнение воздуха).
В разгар эпидемического периода показана минимизация контактов и ограничение (по возможности) пребывания детей в закрытых коллективах.
При наличии больного АДВИ в доме требуется его изоляция и соблюдением масочного режима
Важно проводить регулярную гигиеническую обработку глаз и полости носоглотки индивидуальными средствами по уходу
Расшифровка анализа на холестерин
Важно понимать, что уровень холестерина в крови у женщин и мужчин, молодых и старых, здоровых и больных – разный. Кроме того, биохимический анализ крови проводится с использованием методов и анализов, которые отличаются в разных лабораториях
Поэтому расшифровку результатов анализа на холестерин проводит лечащий врач.
В результатах анализа можно встретить следующие обозначения:
- КА – коэффициент атерогенности, показывающий отношение ЛПНП к ЛПВП;
- ммоль/л – мера количества миллимолей на литр раствора;
- CHOL – общий холестерин.
Уровень холестерина измеряется в ммоль/л. В редких случаях – мг/дл.
Что такое холестерин?
Холестерин (от греческого chole — желчь и stereo — твердый, твердый) — это природный, нерастворимый в воде липофильный (жирный) спирт. Это сложное вещество, состоящее из жира и группы алкоголя, по своей структуре похожее на желчь (за что и получило свое название), входит в состав каркаса клеток и участвует в синтезе жизненно важных веществ, в том числе гормонов. Около 80% холестерина синтезируется в организме (печень, кишечник, почки, надпочечники, половые железы), остальные 20% должны поступать из пищи.
Распространенное мнение, что холестерин всегда вреден, неверное. Без холестерина невозможна нормальная работа организма. При этом уровень холестерина в крови зависит от таких факторов, как пол и возраст человека.
Холестерин, циркулирующий в кровотоке, при необходимости используется как строительный материал, а также для синтеза более сложных соединений. Входя в состав клеточных мембран, он придает им прочность, обеспечивает обмен веществ между клеточными и неклеточными веществами и регулирует действие ферментов.
Поскольку холестерин не растворяется в воде и крови, его транспортировка возможна только в виде сложных водорастворимых соединений, делящихся на 2 вида липопротеинов:
- низкой плотности (ЛПНП);
- высокой плотности (ЛПВП).
Большую клиническую роль играет соотношение холестерина, присутствующего в этих контейнерах-носителях. Оба вещества должны находиться в строго определенной пропорции, их общий объем также не должен превышать норму. Это может привести к серьезным заболеваниям сердечно-сосудистой системы.
Тобрекс при ГВ
Кормящей мамочке не рекомендуется использовать Тобрекс без назначения врача. Это обусловлено тем, что тобрамицин может спровоцировать аллергическую реакцию у самой женщины и ребёнка (через молоко). Однако при бактериальных инфекциях Тобрекс назначают в первую очередь. Кроме того, лекарство применяют для лечения конъюнктивита у грудничков до 12 месяцев. А это свидетельствует о том, что препарат безопасен при соблюдении рекомендаций офтальмолога.
Кормление грудью стоит прервать, если кроха младше 3 месяцев, и врач настаивает на этом. Тогда новорожденного переводят на искусственные смеси во время лечения. После окончания курса лактацию возобновляют.

Если препарат нужно использовать срочно, а к доктору сейчас нет возможности обратиться, то можно закапать глаза раствором 1 или 2 раза. Но потом нужно нанести визит врачу. После инсталляции Тобрексом следует наблюдать за состоянием младенца. При появлении у него поноса, сыпи, повышенного беспокойства стоит отказаться от медикамента при ГВ.
Таким образом, Тобрекс при грудном вскармливании не рекомендуется использовать без одобрения офтальмолога. Лактирующая женщина должна соблюдать дозировку, периодичность применения капель и длительность терапии. В противном случае существует риск негативных явлений у неё и ребёнка.
Подписывайтесь на нашу группу Вконтакте
Вакцины на основе аденовирусов
Кроме негативного влияния на человеческий организм аденовирус может приносить и пользу человечеству. И подтверждением этому являются вакцины на основе рекомбинантных аденовирусов, благодаря которым снизилась заболеваемость ряда опасных инфекций, а сегодня вакцины на основе аденовируса человека помогают противостоять пандемии коронавирусной инфекции. В целом, платформа на основе рекомбинантных аденовирусов позволяет создавать не только вакцины, но и препараты для лечения различных заболеваний.
Какие вакцины сделаны на основе аденовируса?
К наиболее известным из них относятся векторные вакцины, разработанные на базе аденовирусов – вакцина, включающая 2 компонента – Гам-Ковид-Вак (более известная как “Спутник V”),однокомпонентный препарат с аналогичным названием, AstraZeneca, созданная на базе аденовируса обезьяны и вакцина при лихорадке Эбола, широко распространенной в Африке.
Как создается вакцина на основе векторной технологии?
Препараты для вакцинации на векторной платформе создаются на использование так называемого “вектора” (генетически измененного вируса), выступающего в роли “носителя” с целью доставки материала генома вируса в клетки человека. То есть, это модифицированный аденовирус, из генома которого удален его генетический материал и веден материал с кодом копирующего белка коронавируса. Такой модифицированный аденовирус не представляет опасности для человека, но позволяет иммунной системе эффективно вырабатывать антитела, противостоящие вирусу SARS-CoV-2.
Использование в качестве вектора аденовирусов достаточно безопасно, что обусловлено естественным механизмом их взаимодействия с клеткой, способностью быстро активировать адекватный иммунный ответ и отсутствием риска их интеграции в клеточный геном человека. Геном аденовирусов человека является одним из наиболее доступных для процесса его трансформации, что позволяет их широко использовать в качестве “носителя”.
Какие аденовирусы использованы в вакцине “Спутник V”?
В препарате “Спутник V” аденовирус представлен двумя серотипами. Именно двухкомпонентность препарата (в качестве вектора используется аденовирус штаммов 26/5)позволяет повысить ее эффективность у лиц, которые уже имеют в организме антитела к наиболее широко распространенным в человеческой популяции аденовирусам. Благодаря такому подходу вакцина на основе вектора аденовируса “Спутник” имеет показатель эффективности порядка 92%.
Противовирусные препараты при аденовирусной инфекции. Есть ли необходимость их принимать?
При неосложненной легко протекающей форме АДВИ необходимости в назначении противовирусных препаратов нет. Однако, при тяжело протекающем инфекционном процессе этиотропная (направленная на причину) терапия является обязательным компонентом, особенно для иммунокомпрометированных лиц. Ее назначение достоверно сокращает длительность и тяжесть болезни, минимизирует риск активации бактериальной флоры.
С этой целью может назначаться противовирусный препарат арбидол, подавляющий процесс репродукции вирусов, интерфероны или индукторы интерферонов, стимулирующие в организме выработку интерферонов. К препаратам интерферона относятся глазные капли для инсталляции офтальмоферон, окоферон и виферон (мазь) содержащие рекомбинантный человеческий интерферон альфа-2β.
Препаратами выбора среди интерфероногенов являются актипол, амизон, кагоцел, пирогенал, ликопид, ларифан, левамизол. Также могут назначаться биогенные стимуляторы (препараты тимуса) – тимоген, тактивин, тималин. Терапию тяжелых форм АДВИ рекомендуется начинать с интерферонов или интерфероногенов.
При наличии противопоказаний к назначению химических противовирусных препаратов (ослабленные дети, лица пожилого возраста, период беременности) можно принимать противовирусные препараты на растительной основе (гипорамин) или гомеопатические препараты (сандра, оциллококцинум).
Причины непроходящего насморка
Говоря о причинах затяжного насморка, мы имеем в виду именно те причины, которые влияют на течение насморка и усугубляют проблему. К таковым относятся:
- неадекватно проведенное лечение острого ринита;
- присоединение бактериальной инфекции;
- распространение инфекции на пазухи носа;
- продолжительное воздействие аллергенов (пыль, шерсть животных, грибок);
- длительное применение сосудосуживающих капель (норма: 3-4 дня);
- увеличение носоглоточных миндалин;
- искривление перегородки носа.
К вышеперечисленным негативным факторам можно добавить и естественные причины, такие как сухой воздух в помещении и прорезывание зубов у малышей, которые тоже могут сопровождаться затяжным насморком.