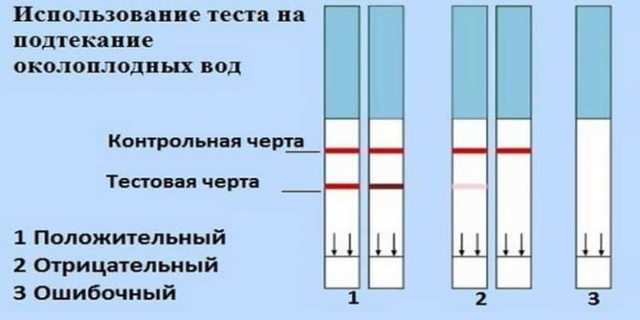
Причины ошибочных тестов
Результат теста на подтекание околоплодных вод не всегда является объективным.
Недостоверные данные могут быть при следующих состояниях:
- наличие воспалительных заболеваний, передающихся половым путем (в этом случае тест-прокладка может дать неверный результат);
- длительный процесс подтекания;
- проведение теста сразу после водных процедур, полового акта, использования вагинальных свечей.
Чтобы развеять все сомнения, необходима консультация врача и прохождение обследования для уточнения диагноза.
Если у беременной женщины возникают малейшие опасения, что происходит просачивание амниотической жидкости, она должна немедленно обратиться к врачу. Ведь это очень серьезная патология, требующая принятия экстренных мер. Чем раньше будет проведен тест на подтекание вод при беременности, тем больше шансов сохранить жизнь ребенка и здоровье матери.
Выделение околоплодной жидкости до родов
По статистике, каждая пятая женщина теряет некоторое количество околоплодных вод еще до разрыва плодного пузыря. Когда амниотическая жидкость начинает «подтекать», мамы пугаются: им кажется, что они не успели добежать до туалета (чтобы не ошибиться с выводами, напрягите мышцы: поток мочи можно остановить усилием воли, а околоплодные воды — нет).
Поскольку из-за подтекания амниотической жидкости к ребенку может попасть инфекция, в ваших интересах обратиться к врачу. Он возьмет мазок из шейки матки на элементы околоплодных вод, а потом будет решать, что делать дальше. Если все это началось на сроке до 34 недель и у ребенка еще не «созрели» легкие, врачи продлят беременность, защищая малыша антибиотиками. В это время будущей маме назначат лекарства, с помощью которых «дозреют» легкие младенца, а шейка матки подготовится к родам. Если же подтекание околоплодных вод сопровождается инфекцией (у будущей мамы поднимается температура, в анализе крови и влагалищном мазке много лейкоцитов, а скорость оседания эритроцитов (СОЭ) ускоряется), женщину сразу же начинают готовить к родам.
37-40 недели беременности
На 37-й неделе беременности рост малыша составляет приблизительно 48 см, а его вес – 2 600 г. Внешне плод почти не отличается от новорожденного, у него развиты все черты лица, ярко выражены хрящевые ткани. Накопление подкожного жира на таком сроке беременности делает очертания тела более мягкими и округлыми. Кожа ребенка постепенно разглаживается, она уже не такая розовая, как на предыдущих неделях внутриутробного развития, покровы постепенно светлеют. Тело малыша еще обильно покрыто смазкой, но количество пушка заметно уменьшается, пушковые волосы остаются только на плечах и спине, у некоторых малышей исчезают почти полностью.
На этой неделе продолжается накопление жировой клетчатки. Оно достигает максимального показателя – 15 % от общей массы тела ребенка. Сложно переоценить значение жировой ткани для новорожденных, именно она защищает ребенка от перегрева или переохлаждения, поскольку система терморегуляции малыша после родов еще недостаточно сформирована и продолжает развиваться в первые месяцы жизни маленького человека.
На данном сроке увеличивается не только объем подкожного жира, также интенсивно развиваются мышцы и скелет. Ребенок постоянно двигает ручками и ножками. Эти своеобразные тренировки способствуют увеличению мышечной массы. Также малыш совершает ритмичные дыхательные движения, которые укрепляют межреберные мышцы и диафрагму, готовят органы дыхания к родам.
Собираем сумку в роддом
Времени до родов остается немного. Возможно, вы уже выбрали родильный дом, договорились с врачом, купили кроватку, коляску, детскую одежду и гигиенические средства на первое время. Если нет, значит именно сейчас вы этим и займетесь. Но кроватка и коляска для новорожденного не предмет первой необходимости, а вот сумку для роддома однозначно следует внести в список приоритетов. Что в ней должно быть, мы рассказываем в материале о подготовке к родам (ссылка на мц). Вот основные предметы, которые вам понадобятся в роддоме:
- паспорт;
- медицинский полис;
- обменная карта;
- договор с роддомом (если вы его заключали);
- родовый сертификат;
- тапочки;
- одежда, халат, ночная рубашка, носки;
- послеродовой бандаж;
- белье (трусы — х/б или одноразовые, бюстгальтер для беременных);
- прокладки;
- прокладки для бюстгальтера;
- полотенца (для рук, для душа);
- гигиенические средства (расческа, зубная щетка и паста, мыло, шампунь, туалетная бумага, крем от растяжек, крем «Бепантен», крем под подгузник, сухие и влажные салфетки);
- вода, легкая закуска (крекеры, сухофрукты);
- памперсы, пеленки (х/б, одноразовые);
- одежда для новорожденного (распашонки, бодики, ползунки, чепчики, варежки-царапки, носочки, комбинезон, конверт на выписку);
- пустышка;
- телефон с зарядкой, камера;
- книга.
Через сколько начнутся роды после отхождения вод?
При разрыве в нижней части плодного пузыря воды отходят потоком (сразу и в большом объеме). Если воды отошли до начала родовых схваток, в первую очередь необходимо успокоиться. Латентный период (время между излитием вод и началом родовой деятельности) обычно длится не дольше 3-4 часов. В то же время следует учитывать неделю беременности, на которой произошло излитие вод. В зависимости от срока беременности, латентный период может быть разным:
- При сроке беременности от до 28 недель со времени излития вод до родов может пройти 4-5 недель. Это возможно в том случае, если излилась не вся амниотическая жидкость, и врачи решили выжидать. Все это время будущая мама должна провести в стационаре в палате с особым контролем стерильности.
- При излитии вод на сроке с по 37 неделю гестации примерно у каждой второй женщины роды начинаются в течение суток. У остальных латентный период может продлиться до 7 дней, опять-таки при условии частичного отхождения вод и при нахождении в стерильной палате под постоянным медицинским контролем.
- При отхождении вод на 38 неделе или позже примерно в 50% случаев родовая деятельность начинается в течение 12 часов. У остальных женщин до родов может пройти от 1 до 3 суток.
Важно! Разрыв плодного пузыря до начала родов всегда сопряжен с риском заражения матери и плода, поэтому после отхождения вод будущую маму следует как можно скорее доставить в стационар. Действительно, плодный пузырь защищает ребенка от болезнетворных микроорганизмов, а после его разрыва малыш может рассчитывать только на собственный иммунитет
И даже если женщине провели обработку влагалища антисептическими растворами, риск заражения все равно сохраняется – ни один антисептик не обеспечивает гарантированное уничтожение опасных для плода микроорганизмов. Помимо этого, отсутствие амниотической жидкости отрицательно влияет на иммунитет и нервную систему малыша. Поэтому среди врачей существует консенсус, согласно которому женщине и ребенку не угрожает опасность, если от излития вод до родов пройдет не более 24 часов
Действительно, плодный пузырь защищает ребенка от болезнетворных микроорганизмов, а после его разрыва малыш может рассчитывать только на собственный иммунитет. И даже если женщине провели обработку влагалища антисептическими растворами, риск заражения все равно сохраняется – ни один антисептик не обеспечивает гарантированное уничтожение опасных для плода микроорганизмов. Помимо этого, отсутствие амниотической жидкости отрицательно влияет на иммунитет и нервную систему малыша. Поэтому среди врачей существует консенсус, согласно которому женщине и ребенку не угрожает опасность, если от излития вод до родов пройдет не более 24 часов.
При доношенной беременности большинство женщин укладываются в эти временные рамки. Однако в отдельных случаях схватки могут не начаться. Тогда медики проводят гормональную стимуляцию родовой деятельности. Данная процедура сопряжена с определенным дискомфортом – женщине придется долгое время находиться в положении лежа, получая препараты через капельницу. Кроме того, после гормональной стимуляции родовые схватки будут более сильными и болезненными. Однако ожидать, рассчитывая на естественные роды, может быть крайне опасно для плода – у него может начаться гипоксия или развиться внутриутробные инфекции. Поэтому если врач настоятельно рекомендует гормональную стимуляцию родов или кесарево сечение, надо согласиться – акушер никогда не станет рекомендовать данные процедуры без веских оснований.
Случается и так, что родовые схватки развиваются буквально сразу после излития околоплодных вод. Причем спрогнозировать скорость, с которой будет раскрываться маточный зев, невозможно. Это еще одна причина в пользу того, что после отхождения вод ехать в роддом следует без промедления.
Более того, при стремительных родах возможны осложнения, адекватно отреагировать на которые могут только врачи. В частности, при выпадении или защемлении пупочного канатика либо преждевременной отслойке плаценты необходимы срочные медицинские меры. Учитывая данные риски, гораздо безопаснее ожидать начала схваток в стационаре. Добираться до роддома предпочтительно на машине скорой помощи – тогда женщина будет находиться под наблюдением врачей уже в дороге. Если же беременная чувствует себя хорошо, а состояние отошедших вод не вызывает подозрений, можно транспортировать женщину в роддом самостоятельно. Но в таком случае женщину следует разместить в положении полулежа на заднем сиденье – такое положение тела минимизирует риск выпадения пуповины.
Популярные вопросы про беременность — отвечает специалист
Срок родов уже подошел, но я не чувствую никаких изменений?
Даже опытные врачи не всегда могут точно определить дату рождения. Возможно, срок был поставлен, неверно. Зачастую первые роды происходят позже, чем вторые и последующие. В любом случае, волноваться еще рано, ведь до 40 недели малыш может спокойно находится в животике без вреда для здоровья.
Если я не рожу в назначенный срок, как это отразится на ребенке?
Переношенная беременность почти никак не отражается на ребенке. Но в этом случае необходимо внимательное наблюдение за состоянием малыша. В ряде случаев, врачи после 40 недели советуют мамам прибегнуть к стимуляции родовой деятельности.
Акушерский и эмбриональный срок — чем отличаются?
Эмбриональный срок – это возраст плода непосредственно с момента оплодотворения яйцеклетки. Но определить достоверную дату, когда это произошло не всегда возможно. Поэтому гинекологами используется другой срок – акушерский, начало которого – первый день последней менструации. Таким образом, разница между этими двумя сроками составляет в среднем 14 дней.
Выделения на 39 неделе беременности — норма или угроза выкидыша?
Ближе к родам капилляры шейки матки могут лопаться, поэтому на трусиках может появиться небольшое количество кровянистых выделений. Такие выделения не опасны.
Но если беременная заметит слизь зеленого или коричневого цвета, это может быть признаком инфекции. На этой неделе также существует большая вероятность отслойки плаценты, в результате чего выделения будут ярко-красного цвета.
Если на 39 неделе беременности не слышно сердцебиение у плода?
Как правило, при нормально протекающей беременности такие явления очень редки. Для уточнения требуется провести несколько исследований, так как в некоторых случаях медицинское оборудование может ошибиться или попросту выйти из строя.
Если в 39 недель беременности тянет низ живота?
Плод устремляется в сторону родовых путей, при этом кости таза расширяются, что и приводит к болевым ощущениям. Кроме этого маму может беспокоить боль в области лобка.
Колят или болят яичники на 39 неделе — причины
Яичники в этом случае ни при чем. Основная причина – растяжение связок, которые поддерживают животик беременной. Сразу после появления малыша на свет эти боли перестанут беспокоить.
Нормально ли, если вдруг пропал токсикоз на 39 неделе беременности, перестало тошнить, не чувствую беременность; пошла кровь?
Появление крови в незначительных количествах может означать либо отхождение слизистой пробки, либо начало родовой деятельности. Обильное кровотечение – опасный признак. В этом случае не нужно ждать никаких дополнительных симптомов и сразу отправиться в больницу.
39 неделя беременности при ЭКО — что делают врачи?
В большинстве случаев будущая мама на этом сроке находится в стационаре под наблюдением врачей. Такие меры необходимы для того, чтобы вовремя предупредить возможные опасные ситуации.
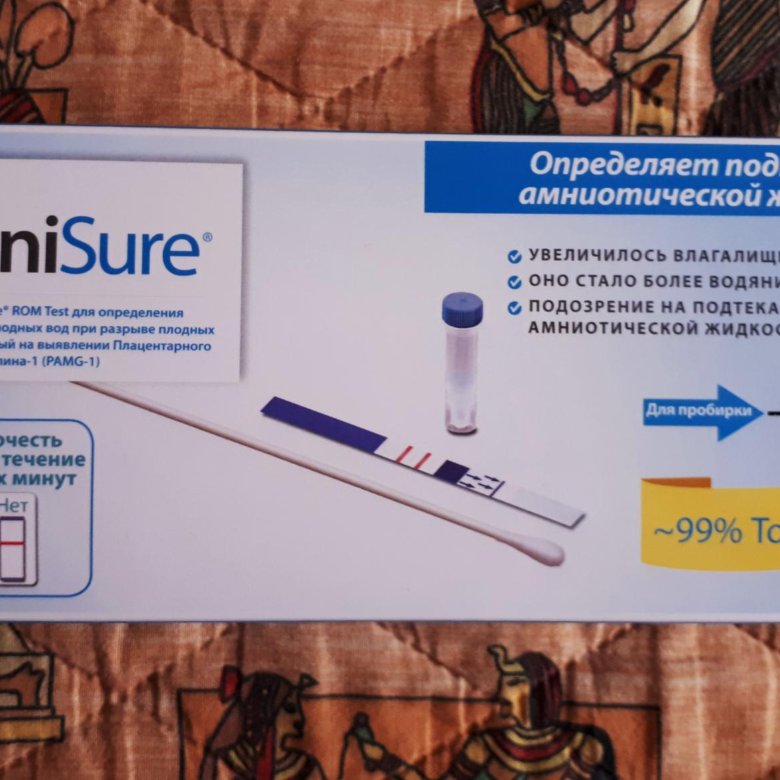
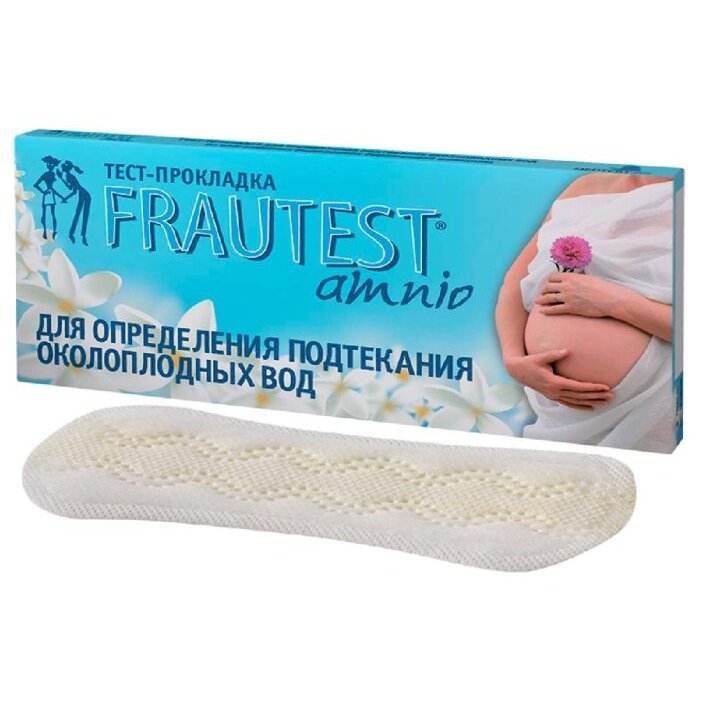
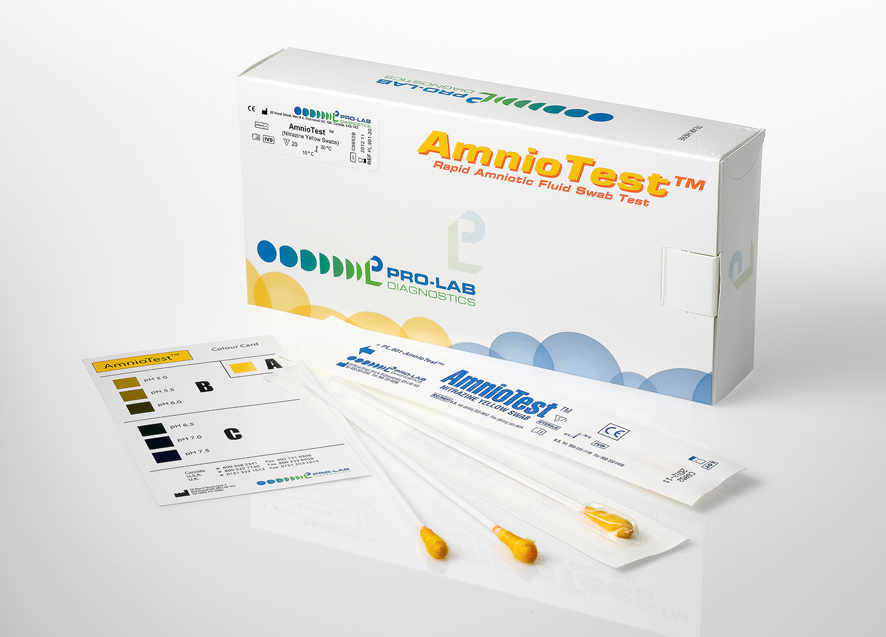
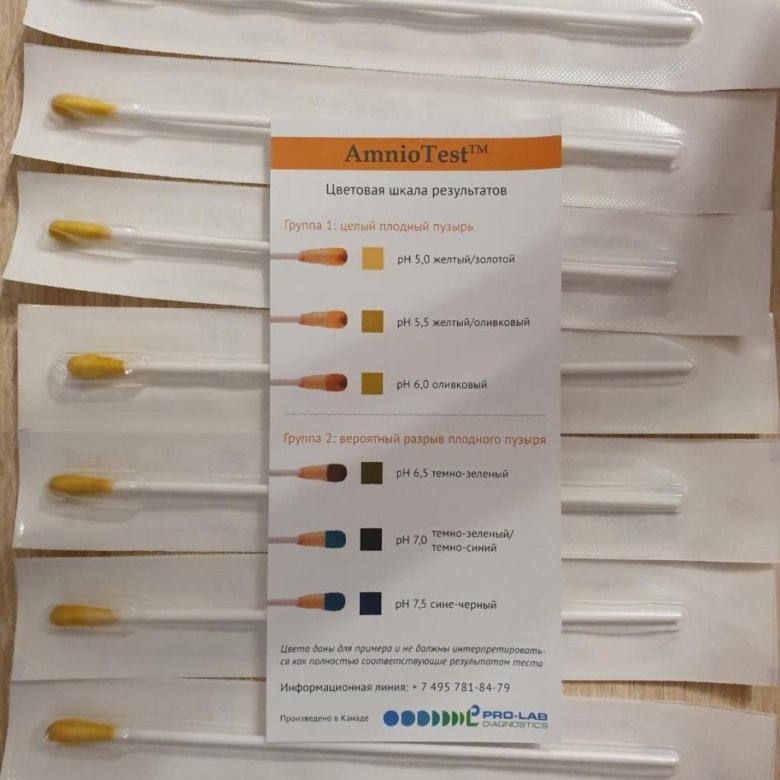
Как понять, что подтекают околоплодные воды?
Если беременная не уверенна в том, что у нее подтекают воды, так как выделения очень скудные, для самостоятельного определения можно использовать тест-полоски или индикаторные прокладки. В случае если происходит активное выделение околоплодных вод, нужно собираться и ехать в роддом.
Можно ли определить замершую беременность на 39 неделе или она редко замирает в этот срок?
Такое явление не всегда бывает замечено вовремя. При замирании плода, беременная перестает чувствовать движения ребенка, и замечает, что все признаки беременности резко прекратились.
Опасны ли ОРВИ, грипп и другие заболевания на 39 неделе беременности?
Сейчас, как никогда, важно избегать любых заболеваний, ведь при родах малютка будет очень уязвим. Чтобы обезопасить себя и ребенка, маме необходимо по возможности не посещать многолюдных мест. На 39 неделе беременности пропал токсикоз и чувствую себя хорошо…
На 39 неделе беременности пропал токсикоз и чувствую себя хорошо…
В последние дни беременности многие женщины чувствуют эмоциональный подъем. Лучшее, что может мама сейчас сделать для своего ребенка — морально подготовить себя к родам. Так как от настроя женщины во многом зависит то, как пройдут роды.
Значение плодных оболочек при беременности
Плодный пузырь представляет собой слой из клеток эпителия, который формируется из оплодотворенной яйцеклетки. Внутри плодный пузырь наполнен околоплодными водами. Функции его направлены на защиту малыша в утробе матери от бактерий и всевозможных инфекций. Если плодный пузырь целый, то среда сохраняется стерильной, а значит, плод будет развиваться благополучно
Крайне важно сохранить герметичность плодных оболочек, поскольку нарушение целостности – это серьезное состояние, и следствие ряда осложнений. Плодный пузырь выполняет важную роль с началом схваток и способствует постепенному раскрытию шейки матки
Если беременность проходила без осложнений плодный пузырь разрывается, при условии раскрытия шейки матки на шесть-семь см.
Околоплодные воды – биологически активная среда, в которой развивается плод в течении беременности. Они заполняют всю полость амниона (плодного пузыря) и меняются каждые три часа. Их состав и количество зависят от срока беременности. Амниотический мешок развивается на восьмой неделе беременности. Благодаря химическому составу околоплодных вод возможно выявить аномалии в развитии плода. Например, высокая концентрация в амниотической жидкости а-фетопротеина (белок, который вырабатывает печень эмбриона и с мочой попадает в околоплодные воды ) свидетельствует о наличии пороков у плода.
Выделяют следующие функции околоплодных вод:
- Обмен веществ между плодом и материнским организмом ( из околоплодных вод ребенок получает значительную часть питательных веществ, витаминов, микроэлементов, кислород, а выделяет продукты метаболизма)
- Защита от механических повреждений (плодный пузырь и околоплодные воды защищают малыша от механических повреждений, амниотическая жидкость не допускает сдавливание пуповины между телом плода и стенками матки и обеспечивает движение плода)
- Стерильность (околоплодные воды – стерильная среда, которая защищает малыша от проникновения и воздействия инфекций)
- Участие при родовой деятельности (в нижней части плодного пузыря находятся передние воды, которые заставляют шейку матки раскрываться во время родовой деятельности, омывают родовые пути)
Отклонения от нормы
- многоводие (объем околоплодной жидкости в амниотической полости больше, чем положено по данному сроку беременности)
- маловодие (недостаточное количество околоплодных вод, для нормального развития плода)
По медицинским показателям, распространенное нарушение – маловодие и многоводие, встречается почти у 1% беременных женщин.
Причины разрыва:
- различные патологии шейки матки – ригидность (часто наблюдается у первородящих женщин после 30 лет); деформирование шейки, в результате аборта и маточных диагностических выскабливаний; гипертрофия (утолщение) шейки после перенесенных воспалительных процессов и т.д.
- аномалии положения плода
- истмико-цервикальная недостаточность (ИЦН), которая развивается из-за несовершенства шейки матки и усиленного давления на нее плодного пузыря.
- инфекционные и воспалительные заболевания
- травмы живота
- многоплодная беременность
Что такое плодный пузырь?
Плодный пузырь (амниотический пузырь) – это оболочка, заполненная околоплодной жидкостью, которая образуется сразу после имплантации плодного яйца в стенку матки. В течение всего периода гестации он окружает и защищает ребенка от механических повреждений, а также обеспечивает ему водную среду. Благодаря герметичности плодного пузыря ребенок защищен от проникновения инфекций и токсинов в амниотическую жидкость.
Плодный пузырь состоит из трех слоев – амниона, хориона и децидуальной оболочки. Амниотическая оболочка – гладкая, прозрачная и тонкая, не имеет кровеносных сосудов, изнутри омывается амниотической жидкостью, и она же ее выделяет и поглощает. Амнион играет главную роль в защите плода от высыхания и механических травм. Наружная сторона амниона соединена с хорионом.
Хорион (ворсинчатая оболочка) – более плотный и шероховатый слой плодного пузыря. Он пронизан сетью кровеносных сосудов. Через хорион к ребенку из крови доставляется кислород и питательные вещества. В хорионе синтезируется гормон ХГЧ, играющий важную роль в сохранении беременности.
Внешняя оболочка амниотического пузыря (децидуальная) обеспечивает защиту плода, в частности, растворяет микроорганизмы и обезвреживает токсины. Также она участвует в обмене жидкостью между матерью и плодом.
Беременная женщина на 37 неделе
С приближением срока родов беременные женщины начинают отмечать появление их предвестников, то есть определенные признаки, изменения, которые происходят под действием гормонов. Организм женщины готовится родить ребенка, прогестерон уступает доминирующую роль гормону родов эстрогену, меняется самочувствие беременной.
С 37-й недели будущие мамы могут наблюдать следующие изменения:
- небольшое снижение массы тела;
- уменьшение объема живота;
- появление тренировочных или «ложных» схваток и нарастание их интенсивности;
- отхождение слизи с шейки матки.
Меняется характер стула, он послабляется, могут появляться ноющие боли в пояснице различной интенсивности, дно матки опускается. Некоторые признаки женщина отмечает самостоятельно, другие наблюдает гинеколог в ходе планового осмотра.
Предвестники появляются не у всех женщин. Некоторые будущие мамы отмечают только некоторые симптомы из вышеперечисленных, другие же наблюдают признаки приближающихся родов не за две-три недели до их даты, а всего за несколько часов. Как появление предвестников на 37-й неделе, так и их отсутствие является вариантом нормы и зависит от индивидуальных особенностей организма женщины.
На этой неделе происходит усиленная подготовка женского организма к рождению ребенка. Если плод расположен правильно, головкой вниз, он постепенно опускается, направляется к нижнему отделу матки, прижимает к телу и сгибает конечности, интуитивно принимая самую удобную позу для прохождения родовых путей. Следствием перемещения плода является опущение дна матки. Живот опускается, значительно уменьшается давление на диафрагму, беременная женщина может легко дышать, исчезает одышка, которая преследовала ее на предыдущих неделях. Также снижается давление на желудок, исчезает изжога, чувство тяжести после еды и прочие неприятные ощущения. Перемещение ребенка может оказывать давление на кишечник и мочевой пузырь. Беременная женщина на таком сроке чаще испытывает позывы к мочеиспусканию, может страдать из-за учащенного жидкого стула. Причиной частого опорожнения кишечника является не только механическое воздействие на него матки, но также увеличение содержания эстрогенов в организме, гормонов, которые способствуют выведению жидкости. На 37-й неделе будущая мама может опорожнять кишечник до 3-4 раз в сутки и при этом наблюдать значительное разжижение кала.
Разница между признаками у первородящих и повторнородящих
Анатомическое строение матки женщины, которая ранее была в родах, отличается у беременной впервые. Дело в том, что проходя через родовые пути, головка плода оказывает высокое давление на шейку матки, способствуя ее растяжению. За счет этого она становится более эластичной, податливой и широкой. Поэтому первый период родов у женщин, рожающих повторно, протекает более стремительно и менее болезненно. Как правило, он длится от 3 до 7 часов, а у первородящей — от 6 до 12 часов.
За счет того, что организм лучше подготовлен к процессу, признаки родов у повторнородящих возникают немного позже, примерно за неделю до родоразрешения. Также клиническая картина у них может быть более выраженной. У женщин, беременных впервые, эти проявления наблюдаются значительно раньше — примерно за 15-20 дней до появления ребенка на свет.
У некоторых мамочек, рожающих повторно, признаки, предшествующие рождению ребенка, могут возникнуть и за сутки до него. Поэтому повторнородящим необходимо внимательно наблюдать за своим организмом уже с 34-35 недели. Подготовленность родовых путей может повлиять на быстротечность первого периода родоразрешения, поэтому не стоит откладывать поездку в родильный дом.
Важно знать, что при появлении схваток, которые характеризуются цикличностью, женщине, рожающей повторно, уже следует обратиться в роддом, так как первый период родоразрешения не всегда может сопровождаться развитием болевого синдрома или другими проявлениями. Если между рождением последнего ребенка и новой беременностью прошло более 8-10 лет, то предвестники родов у повторнородящих могут появиться за 12-14 дней до родоразрешения
Это связано с тем, что за такой длительный период организм женщины полностью восстанавливается, и родовые пути теряют свою эластичность
Если между рождением последнего ребенка и новой беременностью прошло более 8-10 лет, то предвестники родов у повторнородящих могут появиться за 12-14 дней до родоразрешения. Это связано с тем, что за такой длительный период организм женщины полностью восстанавливается, и родовые пути теряют свою эластичность.
Также женщине не стоит ориентироваться на то, как протекала ее предыдущая беременность, поскольку влияние множества факторов (размер плода, высота стояния дна матки, наличие сопутствующих заболеваний и т.д.) может отразиться на родах. Поэтому появление признаков может наблюдаться в более ранний или поздний период, в сравнении с первыми родами.
Если первые роды проводились с использованием кесарева сечения, то предвестники будут проявляться так же, как и у женщин, впервые рождающих ребенка. Это связано с тем, что шейка матки не растягивалась, так как ребенок не проходил через родовые пути.
39-я неделя беременности: что происходит с плодом?
На 39-й неделе вес ребенка достигает 3 100-3 500 г, а его рост – 50-52 см. Показатели роста и веса весьма относительны и могут существенно отличаться
Малыш стремительно готовится к самому важному испытанию в своей жизни – рождению, которое требует выносливости и значительных усилий. В данный период беременности увеличиваются размеры и вес надпочечников ребенка, то есть желез эндокринной системы, которые отвечают за реакцию человеческого тела на стрессовые факторы
Именно вырабатываемые надпочечниками гормоны адреналин и норадреналин помогают ребенку максимально быстро приспособиться к новым температурным условиям, тактильным, звуковым и световым импульсам.
Все органы чувств ребенка в 39 недель развиты. Уже через несколько мгновений после рождения малыш может сфокусировать взгляд, он реагирует на яркий свет и движущиеся предметы, многие ученые утверждают, что новорожденные различают цвета, видят лица родителей и врачей. Слух малыша на последних неделях внутриутробной жизни также полностью развит, после рождения он реагирует на громкие звуки и шум. Новорожденный малыш умеет определять основные оттенки вкуса, распознавать кислое, горькое, сладкое и соленое.
В матке ребенок находится в водной среде, которая сводит к минимуму контакты. Непосредственно после рождения малыш испытывает множество тактильных ощущений, в отличие от внутриутробной жизни, он чувствует прикосновения маминых рук и пеленок, полотенца, перевязочных и других материалов. Особенно нравятся малышам прикосновения кожи к коже, поэтому в современном роддоме новорожденных обязательно выкладывают на мамин живот еще до перерезания пуповины. Ребенок легче адаптируется к новой среде, чувствует себя защищенным. Выкладывание ребенка имеет не только психологический аспект, поскольку оно способствует заселению микроорганизмов с кожи матери на кожу и слизистые оболочки малыша, повышает его иммунитет.