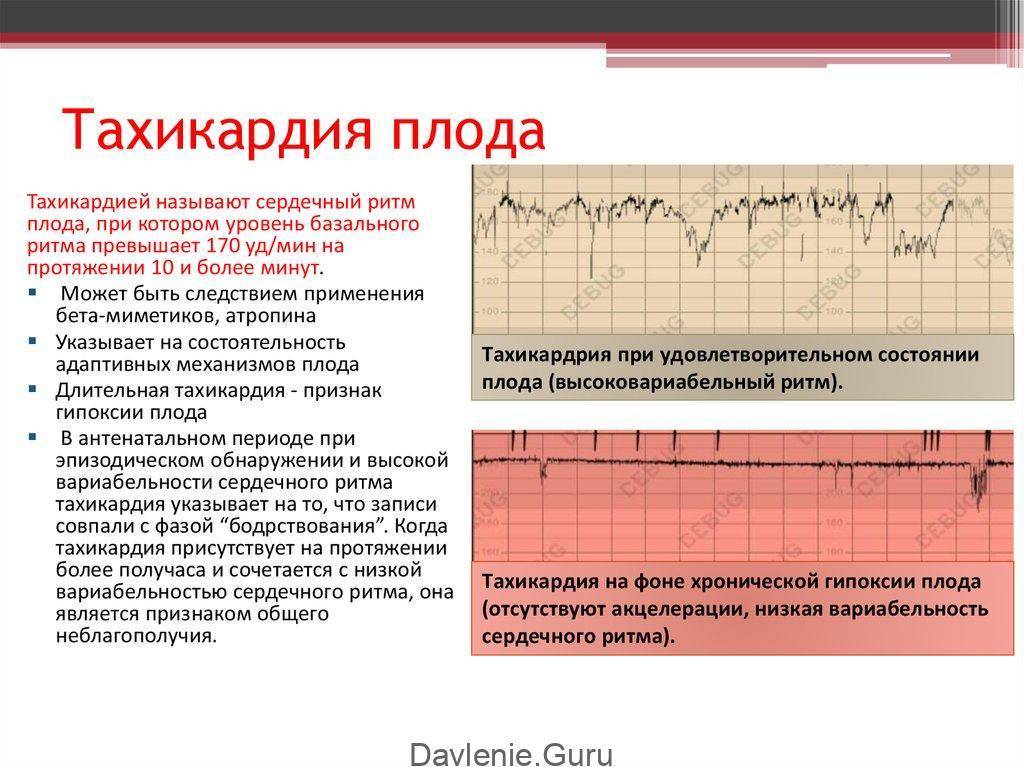
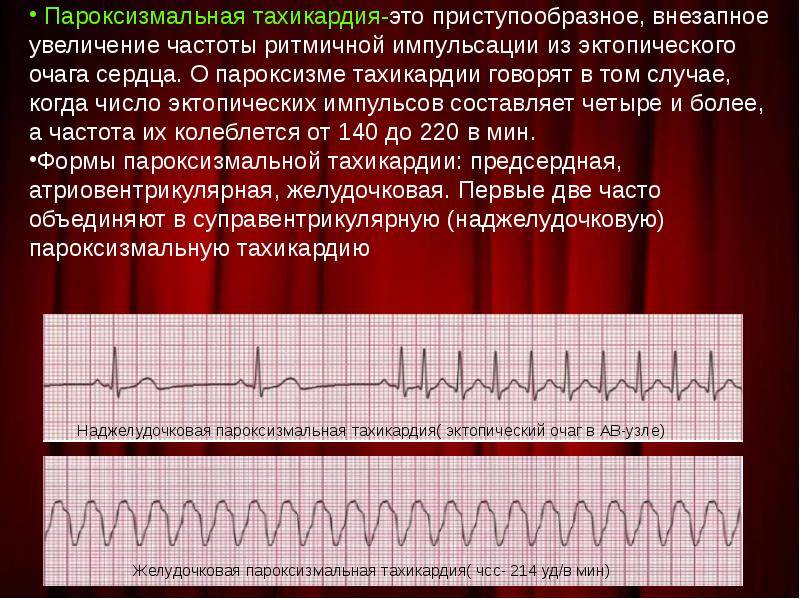
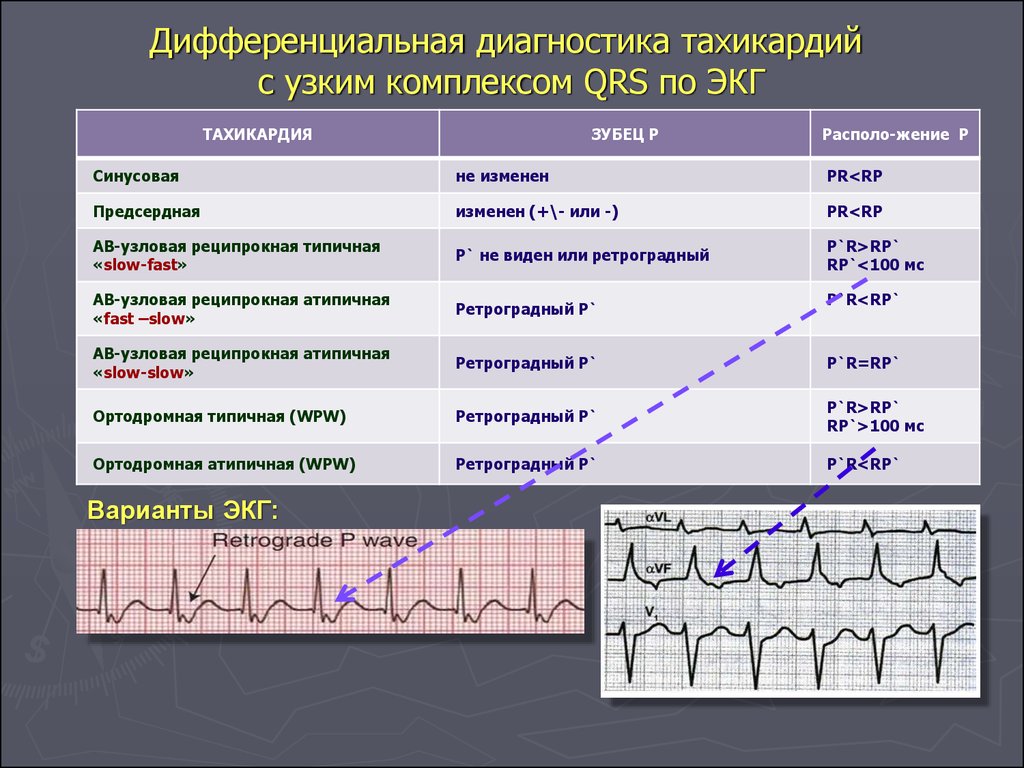
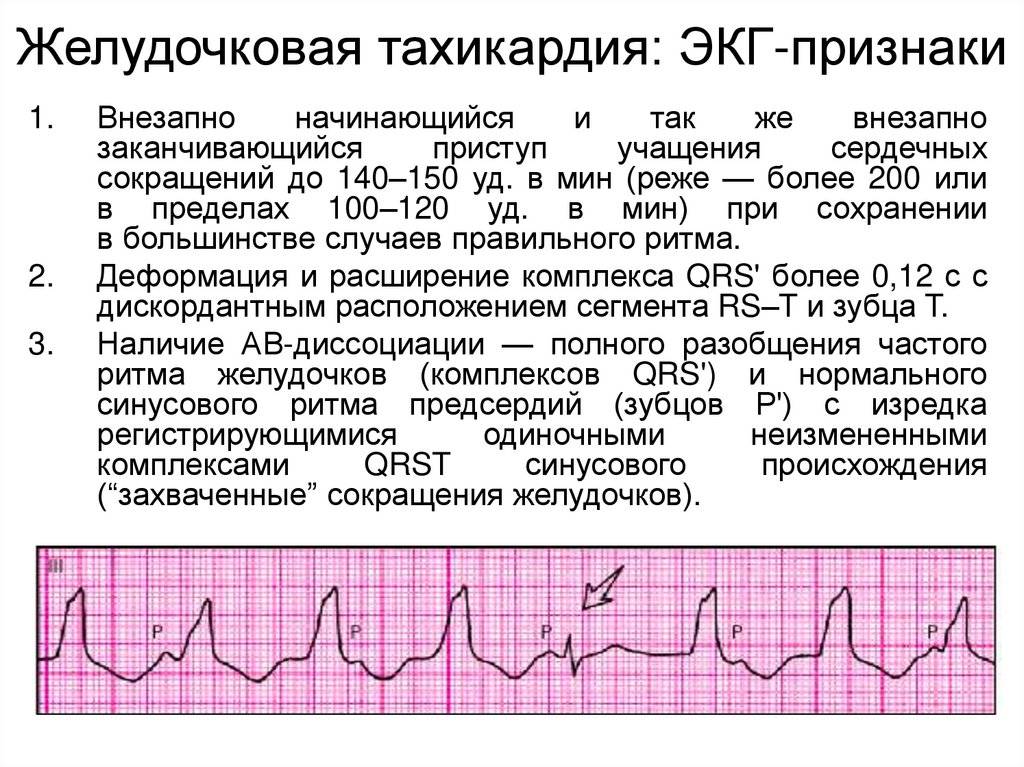
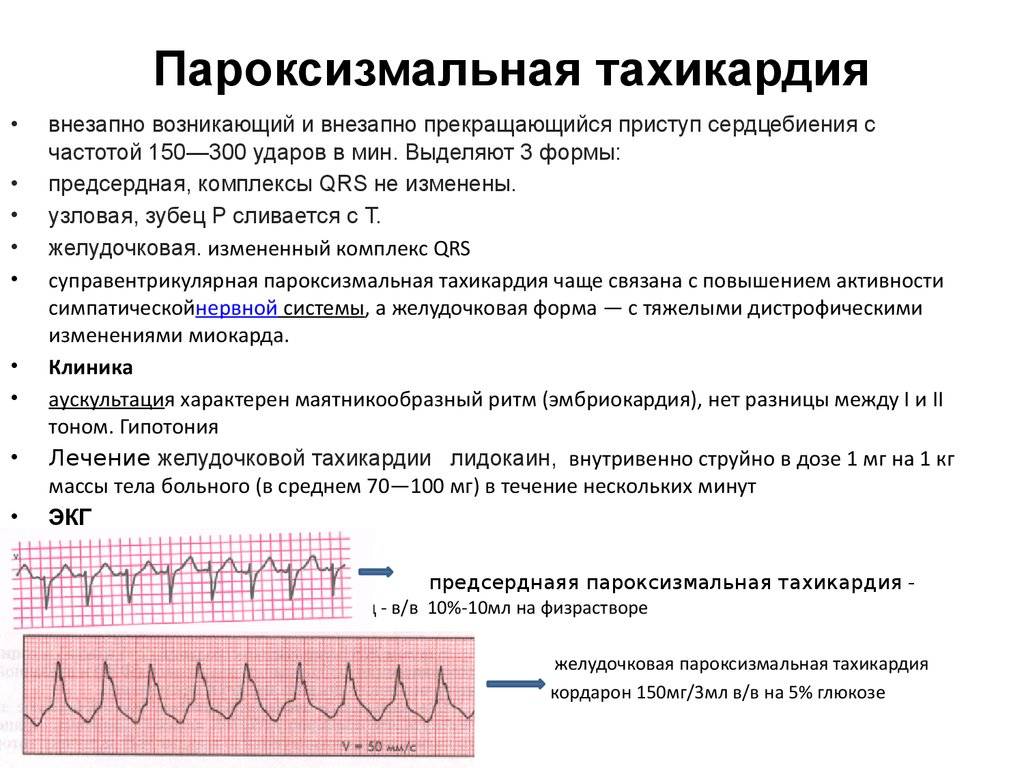
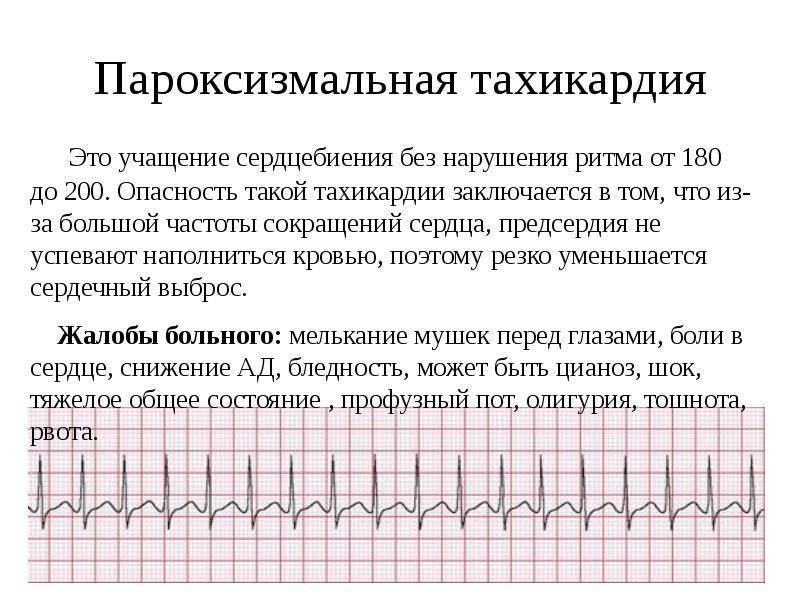
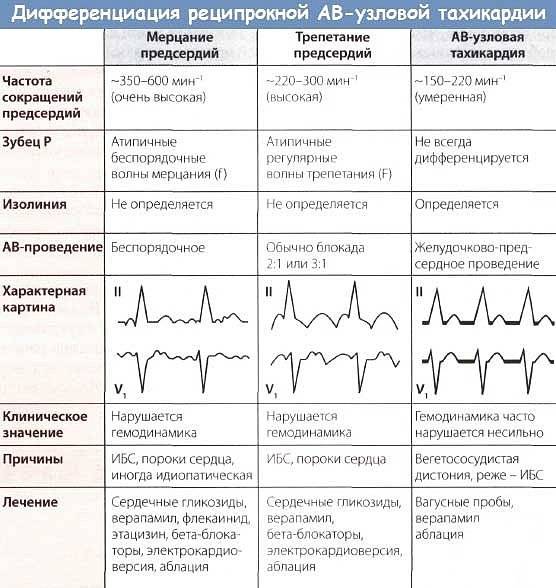
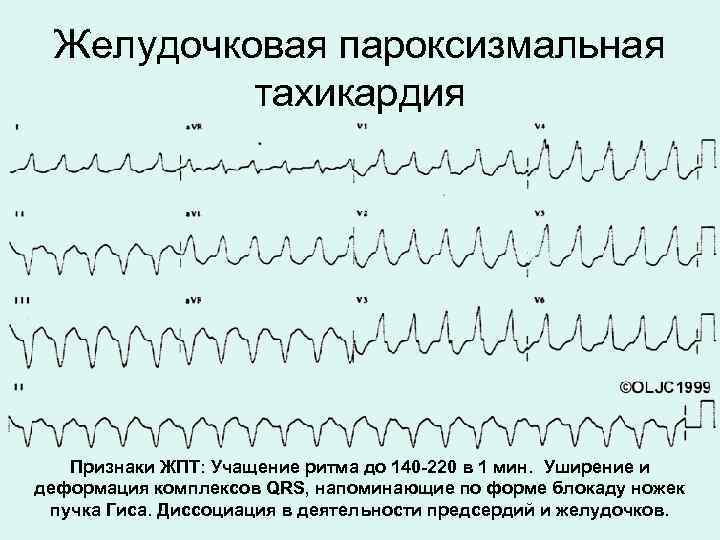
Диета при тахикардии
При тахикардии рекомендуется отказаться от:
- кофеинсодержащих напитков и продуктов;
- алкоголя;
- острых, соленых, копченых и жирных блюд;
- соусов;
- жирных сливок и сметаны;
- продуктов, в состав которых входит сода;
- вареных и жареных яиц.
Ежедневное меню должно включать:
- натуральные соки;
- овощи;
- фрукты;
- молоко;
- кисломолочные продукты;
- диетическое мясо.
Питание должно быть регулярным, небольшими порциями. От приема пищи перед сном следует отказаться. Сладости ограничить. Отдавать предпочтение низкокалорийным продуктам, богатым калием и магнием. Раз в неделю желательно проводить разгрузочные дни (оптимальный вариант – растительные).
Почему возникает острый трахеит?
Инфекция
К развитию заболевания чаще всего приводят вирусные инфекции – грипп и другие вирусы, поражающие респираторный тракт и дыхательную систему. Возбудителями могут выступать и бактерии: пневмо-, стрепто-, стафилококки и прочие. Нередко встречается так называемая микст-инфекция, когда воспаление обусловлено несколькими различными возбудителями сразу. При этом чаще всего бактериальная инфекция является вторичной, она осложняет течение ОРВИ.
Неинфекционные факторы
Острый трахеит у взрослого может иметь и неинфекционную природу, хотя это встречается реже.
- Механические травмы. Травматический трахеит возможен при попадании в дыхательные пути инородных тел, например в результате недостаточно аккуратного проведения эндоскопического исследования бронхиальной системы и интубации трахеи во время операционного наркоза.
- Термические воздействия – вдыхание холодного или (реже) очень сухого раскаленного воздуха. При этом ключевым моментом в развитии воспаления является не раздражение стенок трахеи, а возникающий в них спазм сосудов. Это приводит к нарушению функционирования желез в стенках трахеи и снижению защитной функции ее слизистой оболочки.
- Химические ожоги, которые возникают при вдыхании испарений от щелочных или кислотных средств. Это могут быть агрессивная бытовая химия, промышленные отходы, лакокрасочные изделия, продукты нефтепереработки, химические реактивы. Такой трахеит протекает особенно тяжело.
- Раздражение слизистой оболочки дыхательных путей загрязненным, запыленным или чрезмерно сухим воздухом. Особое значение имеет табачный дым, в том числе при пассивном курении.
- Аллергическая реакция в ответ на попадание в дыхательные пути индивидуально значимых аллергенов. При этом трахеит обычно сочетается с ларингитом, обструктивным бронхитом (полным нарушением проходимости бронхов) или даже с отеком легких.
Иногда трахеит становится профессиональным заболеванием, то есть его появление связывается с вредными факторами на производстве. Поэтому в группе риска находятся работники горячих цехов, ферм, химических и нефтеперерабатывающих производств, а также шахтеры и камнетесы.
Причины
Разделяют физиологическую и патологическую (кардиальную, экстракардиальную) синусовую тахикардию.
Физиологическая и патологическая экстракардиальная тахикардия возникает как реакция сердца на внесердечные раздражители.
Причины физиологической тахикардии:
- физические, психоэмоциональные нагрузки;
- страх;
- повышение температуры среды, в которой пребывает человек;
- обильный прием пищи, питья;
- нехватка кислорода в помещении;
- высотная гипоксия, вызываемая кислородным голоданием по причине низкого парциального давления кислорода в воздухе.
При физиологической тахикардии ритм восстанавливается через 3–5 минут после воздействия такого фактора.Экстракардиальную патологическую тахикардию провоцируют внутренние факторы — повышение температуры тела, падение уровня глюкозы, кислорода в крови при анемии, болезнях легких, тиреотоксикоз, феохромоцитома (опухолевое заболевание), прием и передозировка некоторых лекарственных средств.

Такая тахикардия протекает по умеренному типу в покое и характеризуется сильным учащением сердцебиения при обычных физических и психоэмоциональных нагрузках. Расстройством обычно страдают девочки в возрасте 7–12 лет.
Кардиальная синусовая тахикардия связана с заболеваниями сердца — воспалительными (перикардит сердца, миокардит у детей, эндокардит), ишемически-некротическими (инфаркт миокарда, ишемическая болезнь), дегенеративными, дистрофическо-склеротическими процессами в органе. Также возникает при недостатке или переизбытке калия, пониженном содержании магния.
Обычными причинами тахикардии в школьном возрасте являются:
- переживания;
- физические нагрузки;
- половое созревание и связанные с этим изменения в организме;
- железодефицитная анемия.
Вызвать учащенное сердцебиение у грудничка может пеленание, перегрев, сильный плач.
Узнайте больше о детской тахикардии из видео:
Симптомы тахикардии
Собственно учащение частоты сердечных сокращений может проявляться следующим образом:
- усиленное сердцебиение;
- учащение пульса;
- пульсация сонной артерии;
- одышка при физической нагрузке;
- головокружение;
- чувство тревоги;
- боли в области сердца.
Пульсация сонной артерии
посередине между мочкой уха и подбородкомПри повышении артериального давления на фоне тахикардии пульс у некоторых пациентов удается нащупать в следующих местах:
- на внутренней поверхности в верхней трети бедра, в треугольнике между мышцами;
- в подколенной ямке на границе бедра и голени;
- позади лодыжек по бокам от ахиллова сухожилия;
- в подмышечной впадине.
Боли в области сердца
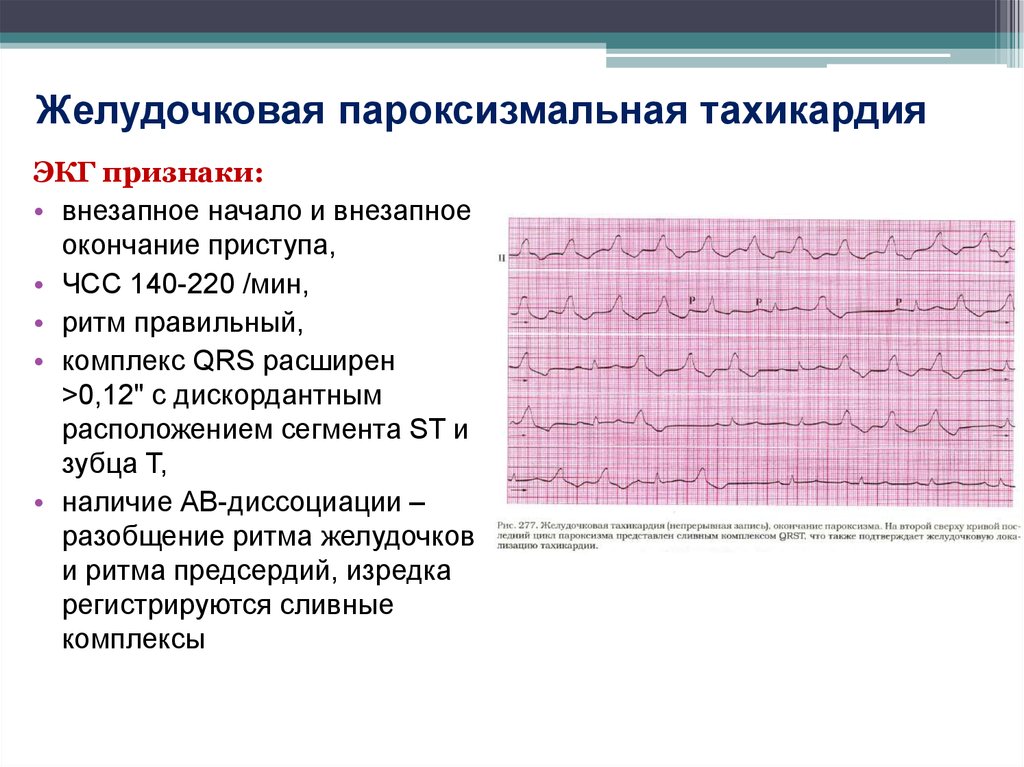
При наличии болезней сердца или выраженной желудочковой тахикардии у пациентов могут наблюдаться следующие симптомы:
- Потемнение в глазах и обмороки. Данные симптомы говорят о серьезном кислородном голодании мозга на фоне нарушения насосной функции сердца.
- Острые боли в груди. Из-за нехватки кислорода сердечная мышца постепенно погибает. Длительный приступ тахикардии может даже вызвать инфаркт миокарда. Особенно высок риск такого осложнения у людей с атеросклерозом коронарных артерий (отложения холестерина в сосудах, питающих миокард).
- Отеки. Отеки нижних конечностей могут появляться при длительном приступе тахикардии (несколько часов, дней). Сердце не справляется с поступающим объемом крови и возникает застой в венозной системе. Повышение давления и переполнение сосудов ведет к тому, что жидкость покидает сосудистое русло, просачиваясь через стенки в окружающие ткани. Из-за действия силы тяжести отеки появляются в основном на ногах.
- Сухой кашель. Кашель появляется из-за застоя крови в малом круге кровообращения. Переполнение легких кровью поначалу нарушает газообмен, а затем ведет к рефлекторному появлению кашля.
- Повышение артериального давления. Этот симптом появляется, если сердце незначительно учащает свой ритм, а его насосная функция сохраняется. Чаще всего это наблюдается при физиологических тахикардиях или у людей с хронически повышенным артериальным давлением. Учащенная ЧСС ведет к усиленному поступлению крови в большой круг кровообращения и, как следствие, к появлению данного симптома.
например, на фоне болезни почекКроме того, при тахикардии могут наблюдаться следующие сопутствующие симптомы, не являющиеся ее проявлением или следствием:
- повышение температуры тела;
- головные и мышечные боли;
- потливость и мышечная дрожь;
- побледнение кожных покровов;
- нарушения дыхания;
- повышенная утомляемость;
- острые боли (любой локализации);
- рвота и диарея.
Виды тахикардии
эпизодическаяСоответственно локализации тахикардии различают два основных ее вида:
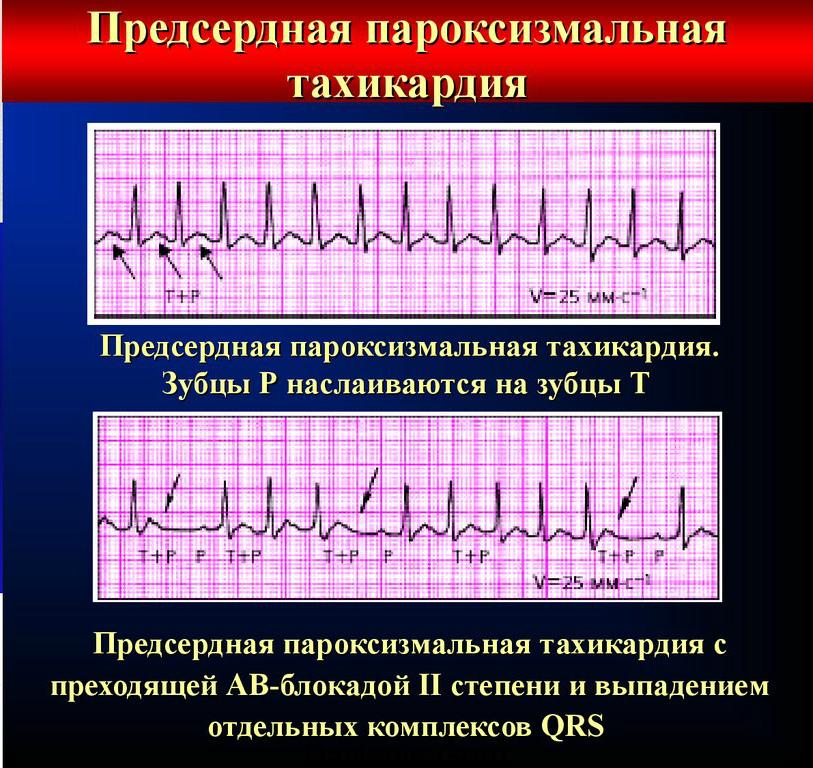
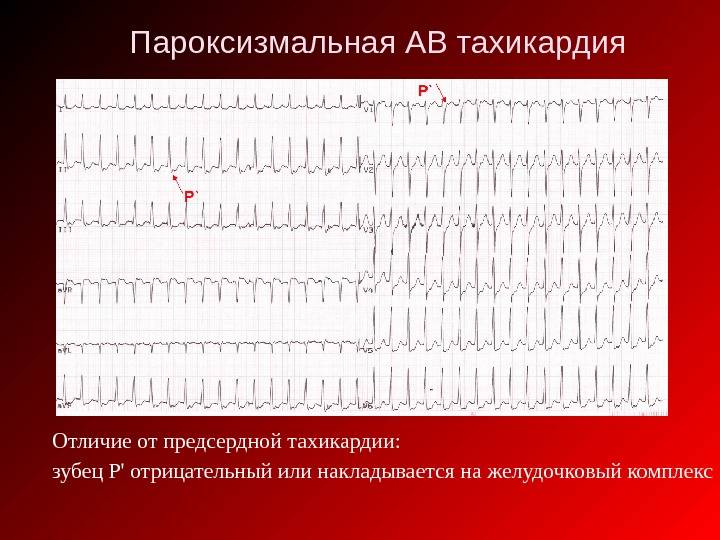
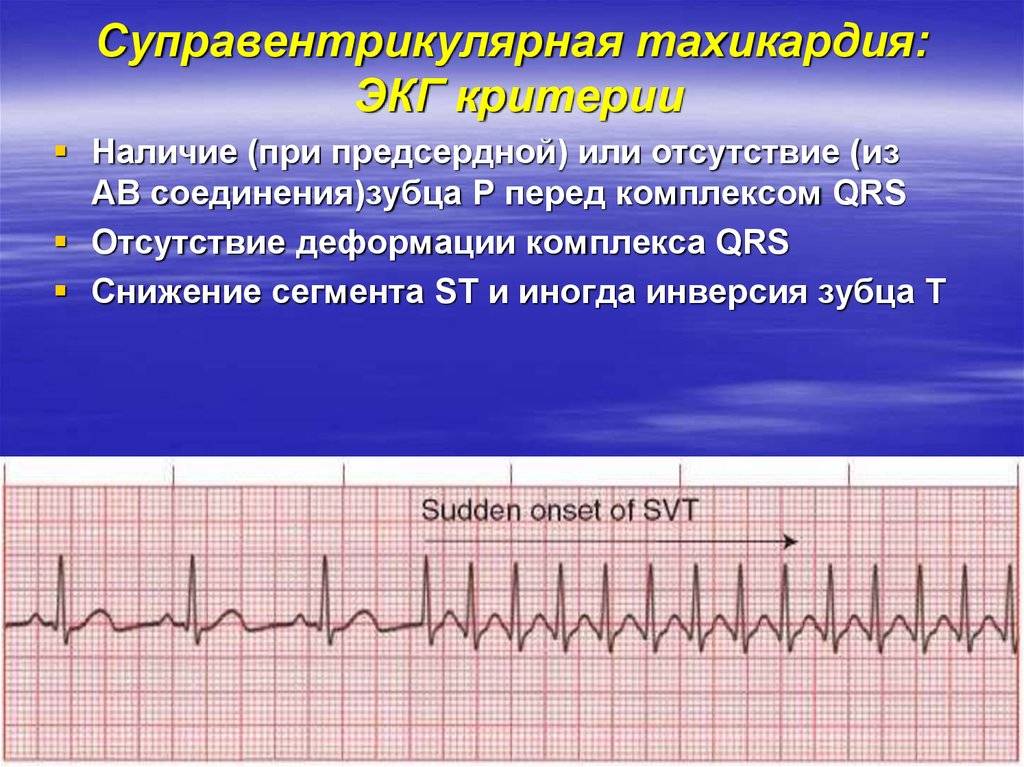
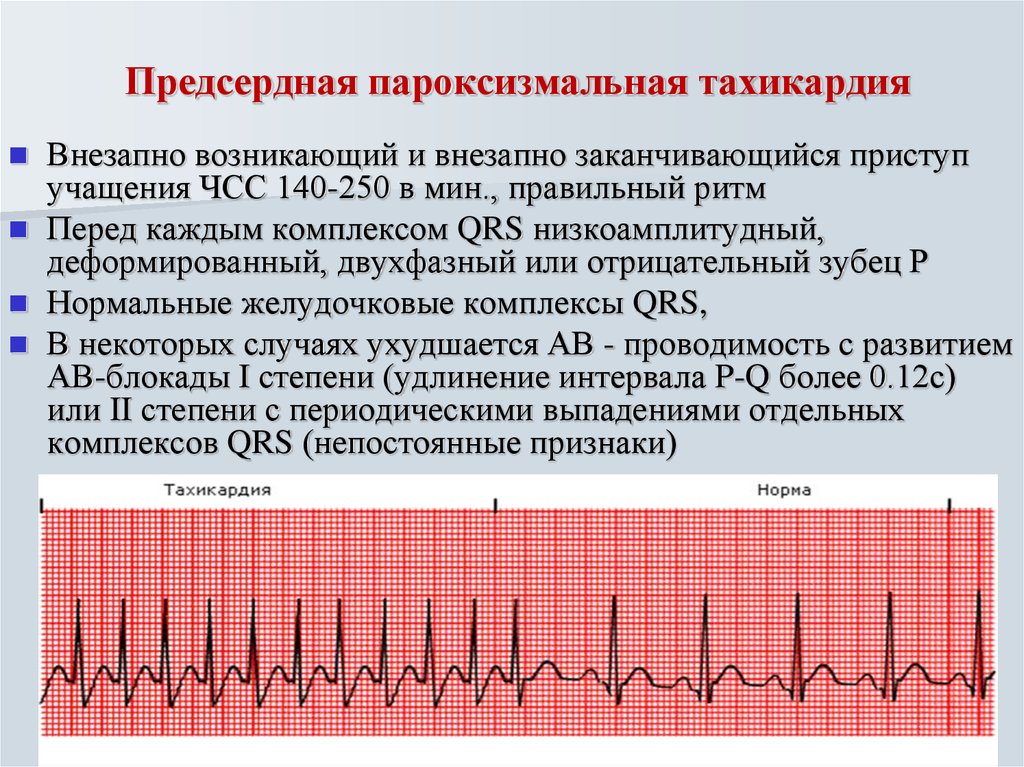
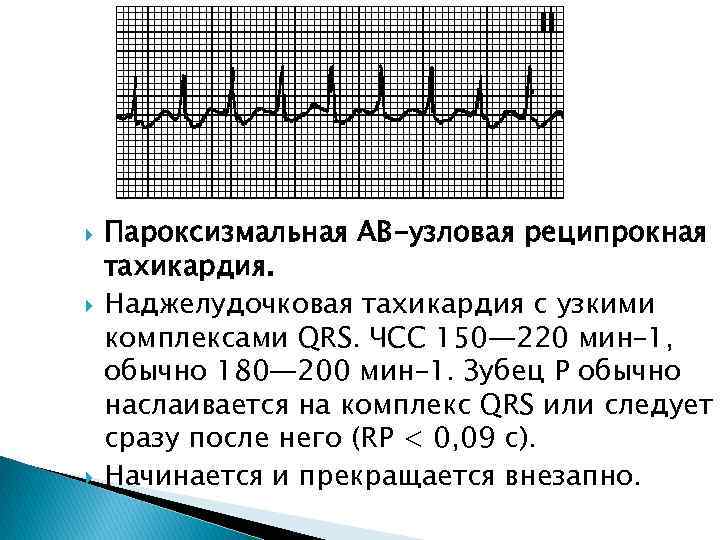
- Предсердная тахикардия. Предсердная тахикардия называется еще наджелудочковой. При этой форме учащается ритм сокращения предсердий, в то время как желудочки могут работать в нормальном режиме. Механизмов возникновения этого феномена может быть несколько. Чаще всего имеет место возникновение дополнительного очага автоматизма в стенке предсердия. Импульсы от этого очага подавляют нормальный синусовый ритм. На желудочки такая тахикардия может не распространяться из-за физиологической неспособности атриовентрикулярного узла проводить такое большое количество импульсов за секунду. Обнаруживают предсердную тахикардию в основном с помощью ЭКГ (электрокардиографии), где видны периоды сокращения отдельных камер сердца. В некоторых случаях наджелудочковая тахикардия развивается из-за того, что импульс не затихает, как положено, после сокращения предсердия, а продолжает циркулировать по кругу между кардиомиоцитами, вызывая хаотичное сокращение отдельных участков сердца.
- Желудочковая тахикардия. Механизм развития желудочковой тахикардии схож с наджелудочковой. При нем происходит увеличение частоты сокращений миокарда желудочков, которое может также сопровождаться тахикардией предсердий. В данном случае будут иметь место выраженные клинические проявления заболевания, так как страдает большой и малый круг кровообращения. Иногда желудочковая тахикардия развивается из-за чрезмерного количества экстрасистолий. Этот термин обозначает дополнительное сокращение миокарда желудочков, не вызванное импульсом, идущим от центра автоматизма.
По регулярности сердечного ритма различают следующие виды тахикардии:
- Синусовая тахикардия. В данном случае импульс образуется в синоатриальном узле через одинаковые промежутки времени. Помимо увеличения ЧСС других симптомов может и не быть, так как сердечный цикл происходит в правильной последовательности, кровь перекачивается и организм получает кислород.
- Аритмичная тахикардия. В этом случае имеет место нарушение правильного ритма. Сердечные сокращения происходят не только учащенно, но и без определенной последовательности. Нередко наблюдается дисгармония между систолой желудочков и предсердий. Все это ведет к неправильной работе клапанов сердца и невозможности нормального наполнения его камер кровью. Прогноз такой аритмической тахикардии хуже, так как сердце при ней не выполняет насосной функции и плохо перекачивает кровь.
Выделяют следующие клинические варианты тахикардии:
- фибрилляция предсердий;
- трепетание предсердий;
- трепетание и фибрилляция желудочков.
Фибрилляция предсердий
Основными причинами фибрилляции предсердий являются:
- инфаркт миокарда;
- острый миокардит;
- электротравма (удар током);
- тяжелая пневмония;
- операции на сердце и органах грудной полости;
- пороки клапанов;
- алкоголизм;
- тиреотоксикоз.
Фибрилляция и трепетание желудочков
ритмичная или нетОсновными причинами фибрилляции и трепетания желудочков являются:
- инфаркт миокарда;
- нарушения электролитного баланса в крови;
- электротравма;
- передозировка некоторыми лекарственными препаратами (мочегонные препараты, глюкокортикоиды, симпатомиметики и др.);
- переохлаждение.
синдром Вольфа-Паркинсона-Уайта, желудочковая тахикардия типа «пируэт» и др.,
Причины возникновения тахикардии:
Заболевания сердца
- сердечная недостаточность;
- , инфаркт миокарда;
- аортальная недостаточность;
- аномалии проводящих путей сердца;
- нарушения ритма сердца;
- артериальная гипертензия.
Другие (внесердечные) причины тахикардии
- дыхательная недостаточность, эмфизема легких;
- ожирение;
- переедание;
- злоупотребление алкоголем;
- избыточное потребление крепкого кофе, чая;
- употребление наркотических и психотропных средств;
- ;
- повышение функции щитовидной железы;
- феохромоцитома;
- вегетососудистая дистония;
- панические атаки.
Сопутствующие симптомы
- тошнотой;
- холодным потом;
- головокружением;
- одышкой;
- болевыми ощущениями в груди, чувством сдавливания;
- слабостью;
- потерей сознания;
- частой зевотой;
- беспокойством и т.д.
Тахикардия при заболеваниях сердца описана в разделах, посвященных сердечной недостаточности, инфаркту миокарда, аортальной недостаточности, нарушения ритма и проводимости сердца, артериальной гипертензии.
Другие причины тахикардии коротко приводятся ниже.
Тахикардия и сахарный диабет
Тахикардия является одним из проявлений декомпенсации сахарного диабета. Нарушения нервной регуляции сердца нередко приводит к учащению сердцебиения, которое трудно поддается лечению.
Тахикардия при заболеваниях желудка
В некоторых случаях тахикардия после еды обусловлена так называемым гастрокардиальным синдромом. Он характеризуется тем, что острая или жирная пища приводит к обострению патологий желудка, проявляясь болью в брюшной полости, сочетающейся с увеличением частоты сердечных сокращений.
Но само по себе учащение сердечного ритма после приема пищи – это не заболевание сердца, а симптом, который должен насторожить пациента и заставить его обратиться за консультацией к врачу-кардиологу и .
Тахикардия, потливость и слабость – триада характерная для т.н. демпинг-синдрома, состояния, которое возникает после операции резекции желудка. В этом случае пища из уменьшенного желудка быстро попадает в тонкий кишечник и вызывает вышеперечисленные ощущения.
Тахикардия после еды
У людей с избыточным весом жировые отложения возникают не только в подкожном слое, но и на оболочках внутренних органов, со временем все больше ограничивая их естественную подвижность. В таких ситуациях после обильной трапезы заполненный желудок оказывает давление на диафрагму, что провоцирует учащение дыхания и, как следствие, увеличение частоты сердечных сокращений.
Нельзя забывать и о том, что процессы переваривания и усвоения съеденной пищи являются серьезной нагрузкой для организма, которая требует повышенных энергозатрат. Для этого сердце вынуждено увеличивать частоту сокращений, чтобы обеспечить достаточный приток крови к желудку, кишечнику и пищеварительным железам. А при наличии лишнего веса эта задача осложняется большими объемом жировой ткани.
Тахикардия при патологии нервной системы
Увеличение частоты сердечных сокращений также характерно для лиц, имеющих нарушения психоэмоциональной сферы, которое может служить одним из проявлений невротического состояния. В этой ситуации пациенту нужно всего лишь успокоиться – и тогда сердечный ритм быстро придет в норму.
Тахикардия при заболеваниях щитовидной железы
Повышение активности щитовидной железы (тиреотоксикоз) приводит к устойчивой тахикардии. При этом происходит при воспалительных заболеваниях этого эндокринного органа, а также появлении гормонально активных образований (узлов).
Диагностика синусовой тахикардии
Заболевание диагностируется по результатам ЭКГ, являющимся основным диагностическим критерием, по которому можно определить вид тахикардии.
В последнее время все большее распространение получило использование портативных кардиографов, дающее преимущество в диагностике патологии во время приступа.
Суточное мониторирование по Холтеру используется для выявления приступов тахикардии в течение суток.
УЗИ сердца (эхокардиография) может быть назначена для уточнения состояния сердечной мышцы и клапанов, выявления пороков сердца, которые могут вызывать тахикардию и другие нарушения ритма.
Клинический и биохимический анализ крови покажут наличие анемии, уровень глюкозы и электролитов, что в свою очередь влияет на ЧСС.
Назначается также анализ крови на гормоны щитовидки, т.к. их повышенный уровень нередко является причиной тахикардии.
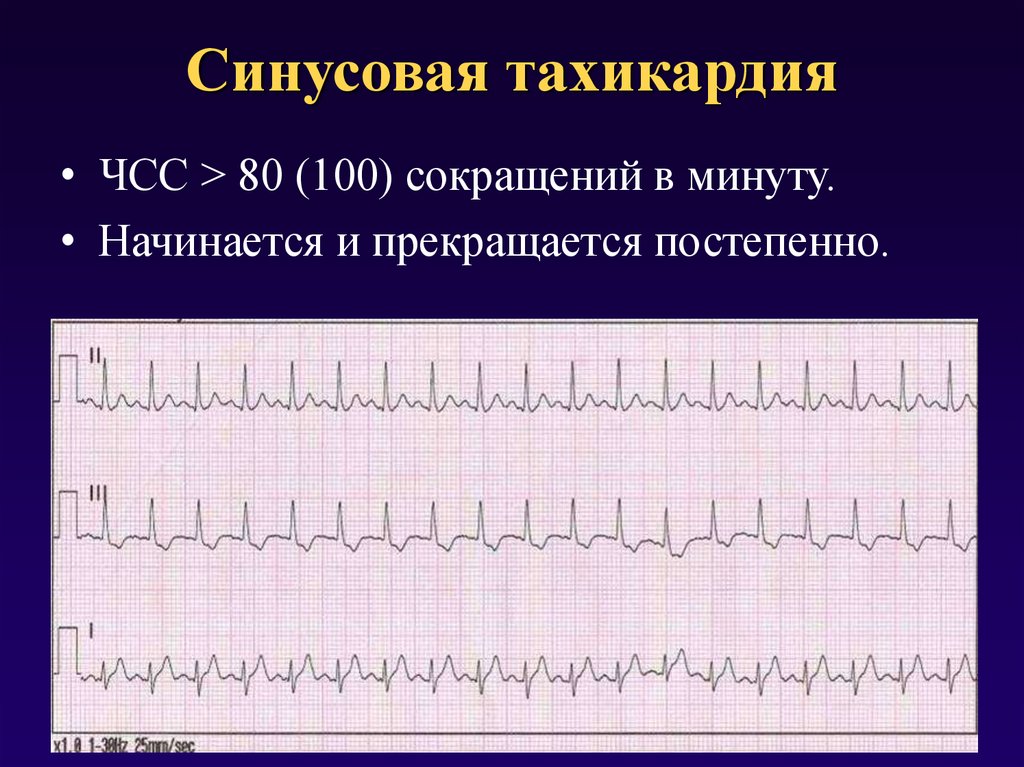
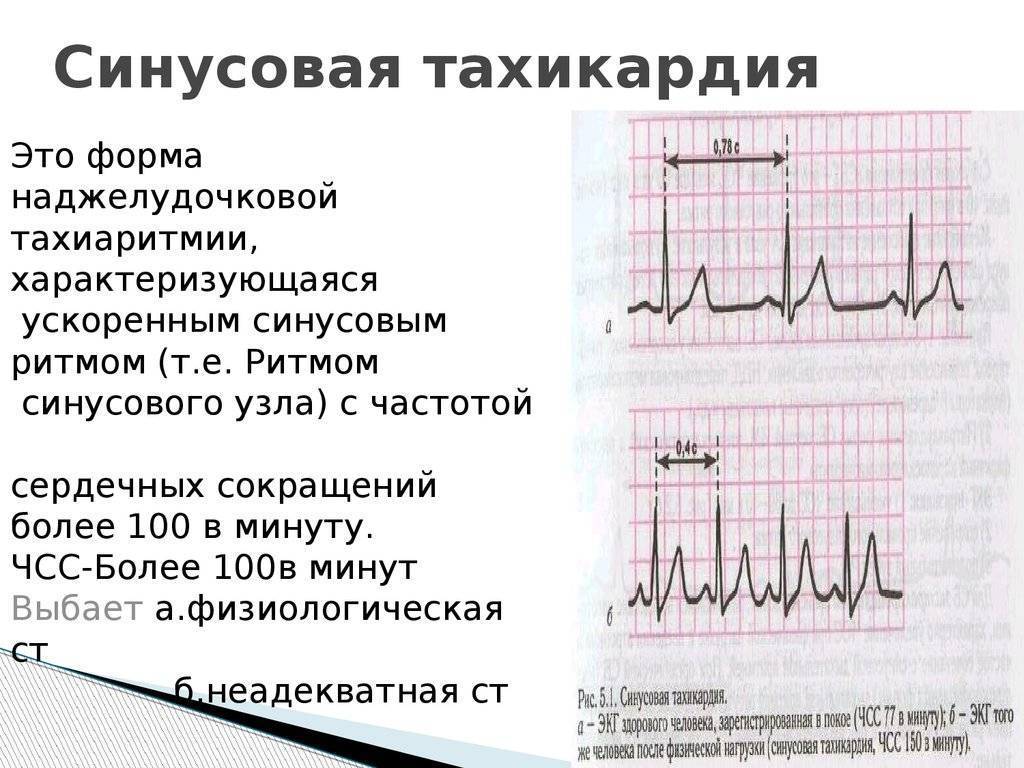
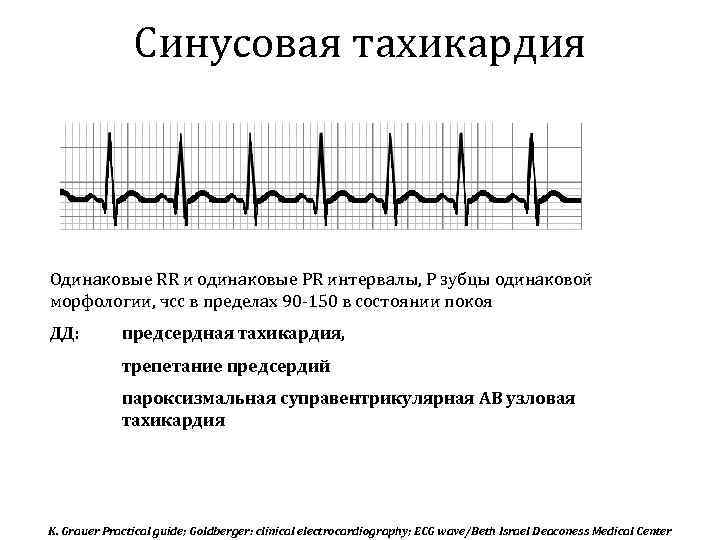
Синусовая тахикардия на ЭКГ
Выделяют следующие ЭКГ признаки синусовой тахикардии:
- ЧСС более 85 (90) ударов в минуту;
- синусовый ритм;
- форма комплексов QRS не изменена.
Если приступы случаются редко и длятся непродолжительное время, для диагностики используется суточное мониторирование ЭКГ (Холтер)
Важно зафиксировать ЭКГ во время приступа для установления точного диагноза
Тахикардия после коронавируса
Если наблюдения, что коронавирус, вызывающий COVID-19, может также вызывать учащенное сердцебиение, называемое синдромом постуральной ортостатической тахикардии (ПОТС). Это изматывающее состояние, при котором ваше сердце ускоряется не менее чем на 30 ударов в минуту после того, как вы переходите из положения сидя или лежа в положение стоя. Причем симптомы могут проявиться не сразу, а через 10-15 минут после того как вы встанете. Помимо сердцебиение вы можете испытывать головокружение или даже потерять сознание.
Этот синдром малоизвестен и сложно диагностируется, поскольку включает в себя и общие признаки недомогания после перенесенной болезни:
- усталость
- непереносимость физических нагрузок
- желудочно-кишечные расстройства
- головная боль
- нарушение сна
В клинике «Стимул» мы не только выявляем этот синдром, но и назначаем грамотное эффективное лечение после проведения исследования организма. Терапия имеет исключительно положительный результат и приводит к полному восстановлению за короткий срок.
Формы тахикардии
Помимо физиологической и патологической тахикардии, существует:
- Наджелудочковая — она может быть синусовой, реципрокной, синоартериальной, предсердной, атриовентрикулярной узловой, проявляться в виде фибрилляции предсердий. В этом случае появляется множество очагов возбуждения, они располагаются в толще предсердий и работают несинхронно.
- Желудочковая — водитель ритма формируется в желудочках сердца, и они начинают слишком быстро сокращаться.
Сопутствующие симптомы
Учащение сердечного ритма может сопровождаться следующими дополнительными признаками:
- одышка;
- тошнота;
- головокружение;
- холодный пот;
- оль в груди;
- ощущение сдавления в груди;
- слабость;
- частая зевота;
- чувство беспокойства;
- потеря сознания и т. д.
Диагностика учащенного сердцебиения
Чтобы выяснить причины и поставить диагноз, врач проводит следующие исследования:
- опрос пациента — что провоцирует тахикардию, сколько обычно длится приступ, с какой частотой он возникает, какой образ жизни ведет человек и т. д.;
- осмотр — прослушивание стетоскопом;
- ЭКГ;
- суточный мониторинг — на теле пациента крепятся специальные приборы, которые в течение суток записывают ритм сердца и изменение его работы в привычных бытовых условиях;
- анализы крови;
- УЗИ сердца.
Чем опасна тахикардия?
Длительное нарушение в работе сердца приводит к расстройству сократительной способности миокарда и к кардиомиопатии правого желудочка. Недостаточное питание сердечной мышцы может стать причиной ишемической болезни сердца и острого инфаркта миокарда.
Самой опасной тахикардией считается учащение сердцебиения при следующих патологиях:
- ишемия;
- скопление жидкости в легких;
- кардиогенный шок;
- фибрилляция желудочков;
- хроническая сердечная недостаточность.
Лечение учащенного сердцебиения
Лечение учащенного сердцебиения зависит от провоцирующей причины. Если она физиологическая, например, повышение температуры, нужно просто устранить этот фактор.
В легких случаях помогают препараты на основе мяты, валерианы, пустырника. Иногда врач может выписать лекарства уряжающие пульс.
Если же тахикардия провоцируется хроническими патологиями, врач в индивидуальном порядке назначает прием препаратов. В этом случае лечение может затянуться на длительное время.
Без сопутствующих патологий, тахикардия не приводит к ухудшению состояния человека, но все-таки может вызвать много опасных осложнений. Если приступы возникают на фоне патологий сердца, появляется реальный риск их прогрессирования. Человеку, у которого наблюдаются повторяющиеся приступы нужно обязательно обратиться к кардиологу для выявления возможных нарушений.
Холтеровское мониторирование
Холтеровское мониторирование ЭКГ 3-канальное
3000 руб.
Холтеровское мониторирование ЭКГ 12-канальное
5000 руб.
Электрокардиограмма (ЭКГ)
Акция! ЭКГ с расшифровкой
1200 руб.
ЭКГ-проба с нагрузкой (для ВВК)
1800 руб.
СМАД
Суточное мониторирование артериального давления с расшифровкой (СМАД)
2500 руб.
Прием кардиолога
Акция! Консультация кардиолога первичная с назначением лечения
2000 руб.
АКЦИЯ Консультация кардиолога сназначением лечения + ЭКГ
3000 руб.
АКЦИЯ Консультация кардиолога сназначением лечения + Холтер
5000 руб.
Лечение тахикардии у детей
Лишь после поиска и выявления причины аритмии можно приступать к её лечению.
Тахикардию лечит кардиолог совместно с другими специалистами (например, с неврологом, эндокринологом в зависимости от истинной причины аритмии). Если вы выявили у своего малыша тахикардию самостоятельно, но ещё не дошли до врача, следует оградить ребенка от кофеинсодержащих продуктов (кофе, чай, шоколад), стрессов и переживаний, которые могут спровоцировать пароксизм.
Физиологическая тахикардия не требует лечения.

Врач подбирает терапию, подходящую именно в вашем случае для лечения основного заболевания, из-за которого появилась тахикардия.
Например, если учащенное сердцебиение вызвано тиреотоксикозом, врач-эндокринолог назначит препараты, угнетающие работу щитовидной железы (Пропилтиоурацил, Метимазол).
Если тахикардия вызвана патологией нервной системы (неврогенная), лечением её занимается врач-невролог, который может назначить седативные препараты, успокоительные.
Лечением тахикардии, вызванной патологией сердца и сердечной недостаточностью, занимается детский врач-кардиолог.
Из-за многообразия заболеваний сердца подход к их лечению может быть различным. Например, при миокардите, вызванном инфекцией, врач прибегает к лечению противомикробными препаратами, НПВС. Если миокардит вызван аутоиммунным заболеванием, лечение его производится с помощью глюкокортикостероидов и цитостатиков.
Для лечения сердечной недостаточности, к которой могут приводить все эти заболевания, используются бета-блокаторы, уряжающие сердечный ритм, препараты из группы ингибиторов ангиотензинпревращающего фермента, обладающие кардиопротективным действием, при необходимости – сердечные гликозиды (Дигоксин).
Иногда для купирования и лечения тахикардии используются специальные препараты-антиаритмики, такие как Кордарон, Пропранолол.
Что такое синусовая тахикардия?
Тахикардией называется сердцебиение, ускоренное более чем на 20 ударов в минуту по сравнению с нормативным показателем. Считается, что это нарушение возникает только во взрослом возрасте. Однако дети младшего возраста (в том числе новорожденные) и подростки страдают им не реже.
| Возраст | Норма, ударов в минуту | Границы нормы, ударов в минуту |
| Новорожденные | 140 | 110-170 |
| 1-12 месяцев | 132 | 102-162 |
| 1-2 года | 124 | 94-154 |
| 2-4 года | 115 | 90-140 |
| 4-6 лет | 106 | 86-126 |
| 6-8 лет | 98 | 78-118 |
| 8-10 лет | 88 | 68-108 |
| 10-14 лет | 80 | 60-100 |
По каким причинам возникает учащение пульса? Существует 2 вида тахикардии: синусовая и пароксизмальная. Синусовая тахикардия у детей делится на:
- Физиологическую. Она возникает при стрессе, изменении положения тела, тревоге, после приема пищи и питья, при недостатке кислорода. В подростковом возрасте учащение пульса возникает по причине переходного возраста, когда происходит активный рост организма. Большие нагрузки в школе, недосыпание и гормональные изменения вызывают ускорение сердечного ритма.
- Патологическую. Причинами ее возникновения являются: гипертермия, интоксикация организма, гипогликемия, анемия, расстройства эндокринной системы.
- Кардиальную. Она появляется при органическом поражении сердца и сохраняется даже в состоянии покоя, независимо от внешних условий. Это нарушение характерно для миокардита, эндокардита, перикардита, ИБС, инфаркта миокарда и прочих заболеваний.
https://youtube.com/watch?v=v0r8ZAM5HzI
Пароксизмальная тахикардия присуща детям младшего школьного возраста и часто диагностируется в возрасте 7 лет. Ей свойственно внезапное появление и исчезновение. Возникает пароксизмальная тахикардия при синдроме Вольфа-Паркинсона-Уайта, вегето-сосудистой дистонии, неврозах, органических поражениях сердца.
Как понять, что грудного ребенка 1 года жизни мучает синусовая тахикардия:
- учащается дыхание;
- малыш плачет и беспокоится или, наоборот, становится вялым, сонливым;
- отказ от груди или бутылочки.
У дошкольников
Если тахикардия периодически появляется до 3-5 лет, это считается вариантом нормы. У детей в этом возрасте причиной аритмии, как правило, является ускоренный метаболизм или нехватка кислорода.
Когда тахикардия не проходит в 10 лет и старше – это серьезный повод обратиться за консультацией к кардиологу. В 9-11 лет детям свойственно появление аритмии при физических нагрузках, например, на уроках физкультуры. Девочки подвержены ей в большей степени, при этом наблюдается умеренное нарушение ритма.
В 14-16 лет происходит быстрый рост миокарда, который приводит к его гипертрофии. На этом фоне и возникает учащение пульса. По мере взросления подростка сосуды адаптируются к новым условиям, и учащенный пульс проходит. Нарушения работы сердца в этом возрасте может спровоцировать неправильный образ жизни, раннее курение и употребление алкоголя.
Учащение сердцебиения у ребёнка – это нормальное явление при наличии физических нагрузок, избыточных эмоций и заболеваний, сопровождающихся повышением температуры тела. Работа сердца возвращается к прежнему ритму по истечении некоторого времени в спокойном состоянии. Если температура тела высокая, то умеренная синусовая тахикардия сохраняется до момента понижения температуры.
Тахикардия у детей разного возраста имеет разные причины. У новорожденных диагностируется тахикардия при ударах от 170 раз в минуту, которая продолжается более 10 секунд. Её причинами может быть:
- сердечная недостаточность;
- низкое содержание глюкозы в крови;
- малокровие;
- нарушение работы центральной нервной системы;
- физиологические причины, вызванные любым дискомфортом.

Тахикардия у подростков связана с другими причинами:
- избыточная физическая нагрузка;
- эмоциональное напряжение;
- возрастная физиология;
- нарушения в эндокринной системе;
- нарушения в работе сердца и сосудов;
- анемия.
Симптомы тахикардии представлены:
- учащённым сердцебиением;
- темнотой в глазах;
- головокружением;
- одышкой;
- недомоганием и слабостью в теле.
Эти же признаки обнаруживаются, когда имеет место пароксизмальная синусовая тахикардия у детей. Для неё показательны внезапные приступы учащённого сердечного ритма.
На вопрос: опасна ли синусовая тахикардия, врач ответит отрицательно. Поскольку угрозы жизни не представляет.
Что такое синусовая тахикардия, и какие ее виды различают?
Синусовая тахикардия – это увеличение частоты сердцебиений, при котором сохраняется правильный ритм. Превышение возрастной нормы при синусовой тахикардии составляет более 10%. Определения «синусная» или «синусоидальная» тахикардия неправильны и к этому типу тахикардии не имеют никакого отношения. Название «синусовая» обозначает, что источником частой генерации импульсов выступает синусовый узел проводящей системы сердца. Эта структура и в норме является водителем ритма первого порядка, но при воздействии каких-либо факторов его деятельность может нарушаться и он инициирует сокращения сердца более часто.
Нормальная частота сердечных сокращений (ЧСС) для взрослого человека составляет от 60 до 90 ударов в минуту в состоянии относительного покоя. У детей же существуют возрастные нормы этого показателя:
- для новорожденных – от 140 до 160 ударов/минуту;
- дети до полугода – от 130 до 135 уд./мин;
- 1 год – от 120 до 125 уд/мин;
- 2 года – от 110 до 115 уд/мин;
- 3 года – от 105 до 110 уд/мин;
- 5 лет – от 100 до 105 уд/мин;
- 8 лет – от 90 до 100 уд/мин;
- 10 лет – от 80 до 85 уд/мин;
- после 12 лет – от 70 до 75 уд/мин.
Эти данные являются усредненными, колебания до 10% от них в любую сторону вполне допустимы.
Внимание! В норме частота сердечных сокращений возрастает при физической нагрузке или когда ребенок испытывает эмоциональные переживания как позитивного, так и негативного характера.
В зависимости от выраженности отклонения от нормативных значений ЧСС для заданного возраста ребенка синусовая тахикардия бывает:
- Умеренной или I степени – превышение верхней границы нормы составляет от 10 до 20%.
- Средней или II степени – превышение верхней границы нормы составляет от 21 до 40%.
- Выраженной или III степени – превышение верхней границы нормы составляет от 41 до 60%.
Распространенность синусовой тахикардии, согласно статистическим данным, составляет до 40% среди здоровых малышей.
Неотложная помощь при тахикардии
Если у ребенка внезапно появились жалобы, заставляющие вас подозревать у него приступ тахикардии (её несложно определить, приложив руку к груди малыша или нащупав сонную артерию), и вы не видите очевидной причины, вызвавшей её (к примеру, пробежка, испуг, пеленание и так далее), первое, что вам следует сделать – это вызвать скорую помощь.
Пока вы ждете прибытия бригады, есть несколько способов, которые помогут вам облегчить состояние малыша. Они хороши тем, что: во-первых, не требуют особых навыков, а во-вторых, безвредны даже в том случае, если вы ошиблись с диагнозом.
Первое, что следует сделать — это постараться успокоить малыша, ведь возбуждение само по себе способно усугублять тахикардию. Обеспечьте приток свежего воздуха – например, откройте форточку.
Затем примените один из этих приемов или каждый из них последовательно.
- Оботрите лицо ребенка холодной водой или положите на лицо холодное мокрое полотенце.
- Попросите ребенка закрыть глаза и с умеренной силой, в течение нескольких секунд, надавливайте на его глазные яблоки. Это вызовет так называемый рефлекс Даниньи-Ашнера (в норме присутствует у всех людей), который приведет к урежению частоты сердцебиения.
- Ребенок плотно закрывает нос и рот (можно руками) и хорошенько натуживается, словно хочет выдохнуть. Это так называемая проба Вальсальвы.
- Проведите массаж каротидного синуса. Каротидным синусом называется то место, где общая сонная артерия разделяется на две веточки – внутреннюю и наружную сонные артерии. Это место находится приблизительно на уровне щитовидного хряща ребенка с обеих сторон шеи. Чтобы найти его – нащупайте щитовидный хрящ (то, что у взрослых мужчин называется кадыком) и соскользните с него пальцами – вы почувствуете пульсацию сонной артерии. Надавите на это место и массируйте в течение нескольких минут.
Как лечить ускоренный синусовый ритм?
Очень часто при синусовой тахикардии люди не жалуются, если нет уж очень неприятных ощущений. Кто корвалол накапает, кто валериану в таблетках или в каплях схватит, а кто-то вообще тазепам в домашней аптечке держит. Подобные меры, в общем-то, правильны при ВСД, поскольку эти препараты, обладая седативным действием, успокаивают нервную систему и утихомиривают ритм.
Между тем, СТ может оставаться и оказывать неблагоприятное воздействие на сердечную гемодинамику, поскольку за счет укорочения диастолы, сердце не имеет возможности отдыхать, что приводит к снижению сердечного выброса и кислородному голоданию сердечной мышцы. При этом страдает и коронарное кровообращение, поэтому если такие приступы повторяются часто и не имеют под собой видимых причин, то следует получить консультацию терапевта. Возможно, человек имеет какую-то патологию, о которой и сам пока не догадывается.
После обследования и выяснения причины тахикардии врач решает, чем и как лечить больного. Как правило, лечение направлено на основную болезнь (анемия, гипотония, тиреотоксикоз и т.д). Если это вегетативная дисфункция, то подойдут седативные препараты (вышеуказанные), физиопроцедуры (электросон, расческа), с дополнительным назначением β-блокаторов (анаприлин, обзидан, индерал) или изоптина. Миокардиты, помимо противовоспалительной терапии, хорошо реагируют на панангин, аспаркам (препараты калия), кокарбоксилазу. Сердечно-сосудистая недостаточность требует применения сердечных гликозидов, которые подберет врач.
Стоимость услуг
- Программа «Жизнь с кардиостимулятором»
20 400 руб. - Программа «Жизнь со стентом – 1»
9 600 руб. - Программа «Жизнь с гипертонией»
20 200 руб. - Программа «Жизнь с аритмией»
22 000 руб. - Программа «Жизнь со стенокардией»
19 000 руб. - Программа «Ваш кардиолог»
9 600 руб. - Программа «Жизнь со стентом – 2»
22 000 руб.
- Первичная консультация врача – кардиолога – аритмолога
1 400 руб. - Первичная консультация врача – кардилога – аритмолога с телеметрией электрокардиостимулятора
2 800 руб. - Повторная консультация врача – кардилога – аритмолога с телеметрией электрокардиостимулятора
2 600 руб. - Повторная консультация врача – кардиолога – аритмолога
1 250 руб.
- Первичная консультация врача – кардиолога
1 400 руб. - Первичная консультация врача – кардиолога, заведующего отделением, КМН Гричук Е.А.
2 500 руб. - Повторная консультация врача – кардиолога, заведующего отделением, КМН Гричук Е.А.
2 200 руб. - Повторная консультация врача – кардиолога
1 250 руб. - Первичная консультация врача – кардиолога, консультанта Уральского государственного медицинского университета, КМН Липченко А.А.
3 000 руб.
- Назад
- 1
- Вперед
- Первичная консультация заведующего центром электрокардиостимуляции, сердечно – сосудистый хирурга, КМН Молодых С.В.
2 500 руб. - Первичная консультация врача – кардиохирурга
1 650 руб. - Повторная консультация врача – кардиохирурга
1 400 руб. - Повторная консультация заведующего центром электрокардиостимуляции, сердечно – сосудистый хирурга, КМН Молодых С.В.
2 200 руб. - Первичная консультация заведующего отделением рентгенхирургических методов диагностики и лечения, КМН Козлова С.В.
2 500 руб.
- Назад
- 1
- Вперед
Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide