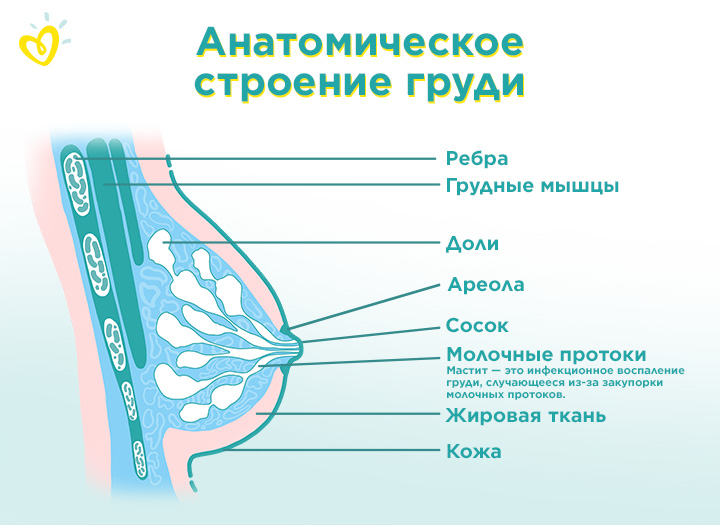
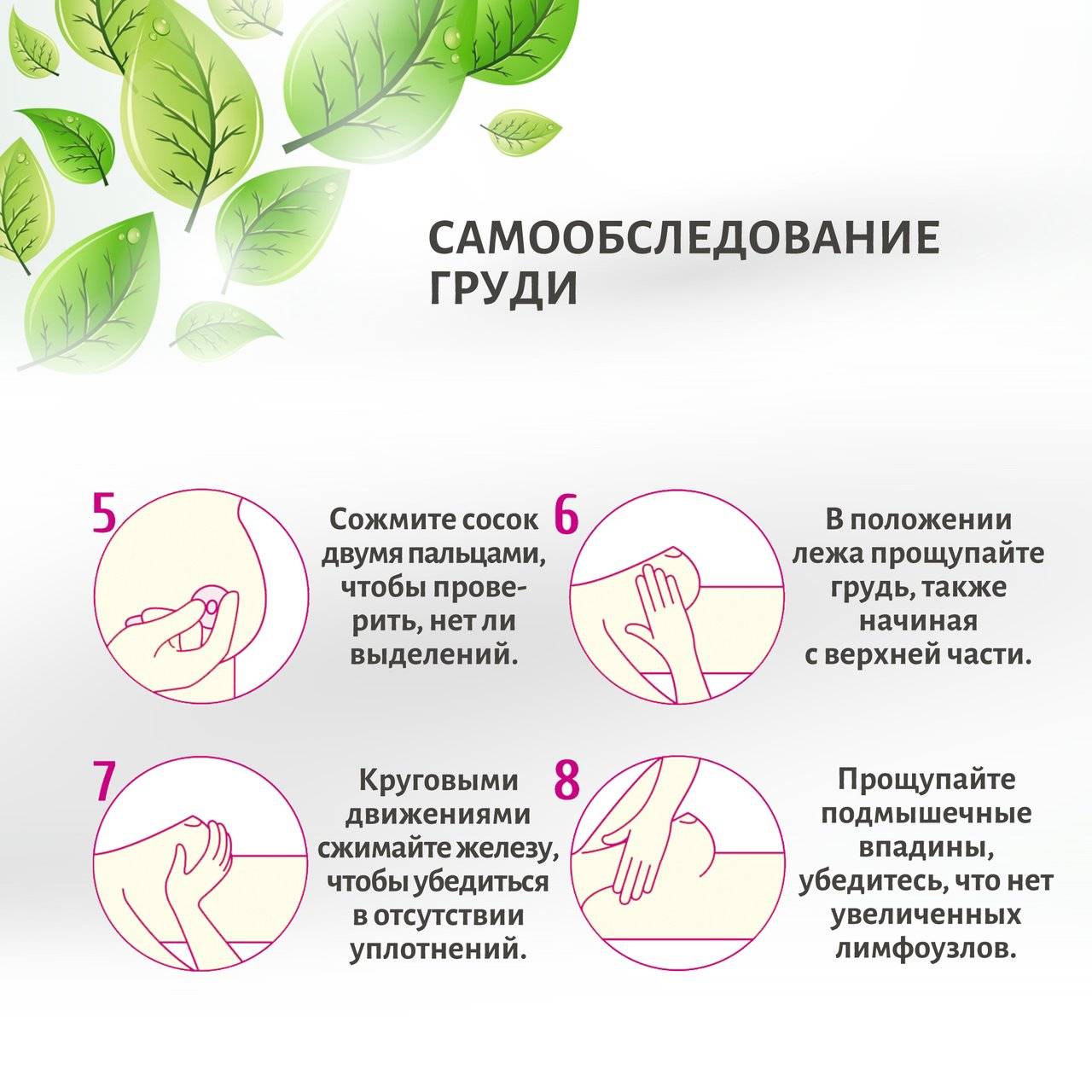
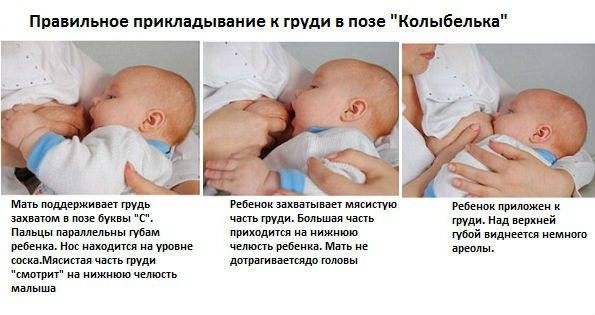
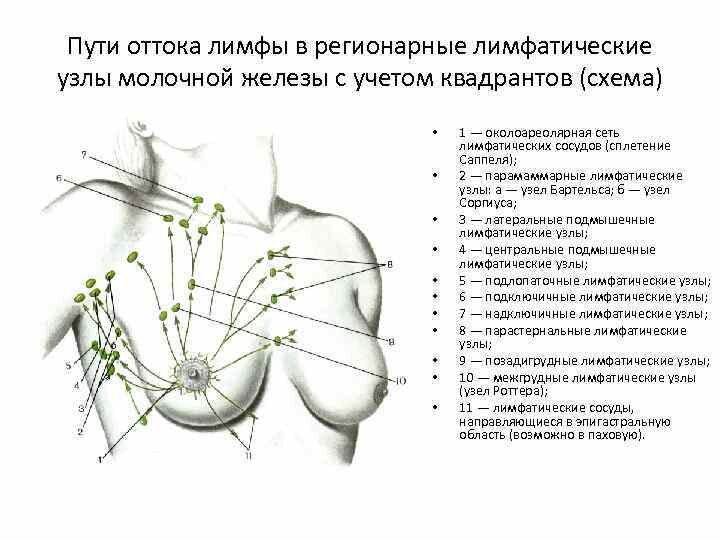
Методика самообследования
Согласно рекомендациям врачей, женщины должны обследовать грудные железы путем пальпации каждый месяц, начиная с 25 лет. По достижению 35 лет следует один раз в год проходить осмотр маммолога.
Когда именно нужно проводить самообследование? Если вы находитесь в периоде менопаузы, делать это можно в любой удобный момент. В остальных случаях оптимально уделить время пальпации на 6-10 день после окончания менструации.
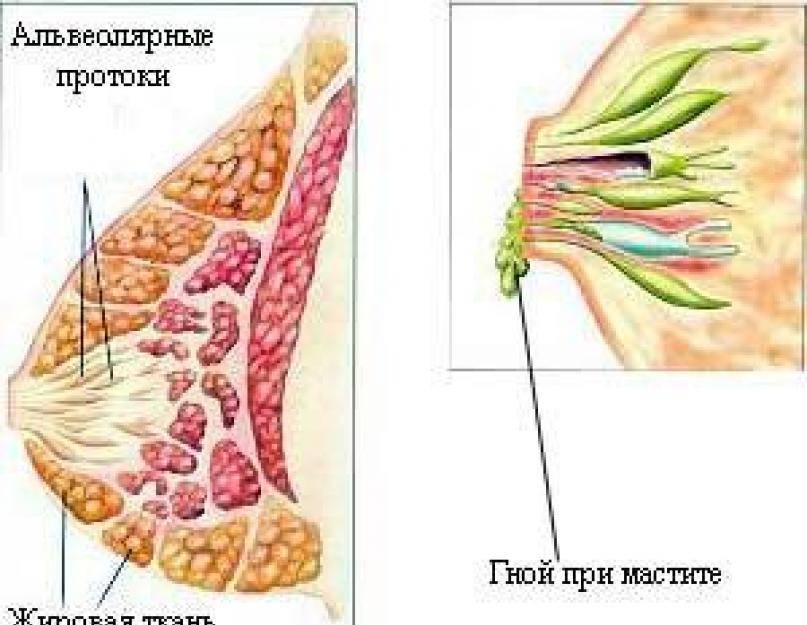
В норме молочные железы должны быть мягкими, достаточно симметричными, без ощутимых уплотнений. В области подмышек и рядом с ключицами не должно быть шариков или узелков.
Классификация
Выделяют несколько форм подмышечного гидраденита:
- Острая гнойная форма. Патология развивается из-за закупорки апокринных потовых и сальных желез. Среди пациентов с этой формой болезни оказываются люди, плохо ухаживающие за подмышечными впадинами. Гидраденит в этой форме протекает как типичное воспаление в организме: субфебрильная температура, иногда повышающаяся до отметки 38 градусов, недомогание, дискомфорт, перерастающий в боли в подмышечных впадинах. Гнойная форма – опасная для жизни пациента, если он не обращается за лечением к доктору.
- Хронический гидраденит чаще называют рецидивирующей формой, которая характеризуется гнойным процессом, протекающим длительное время. Болезнь часто проявляется с определенными интервалами времени с острой гнойной фазой. Площадь апокринных желез, поражаемых воспалением, увеличивается. Отсутствие лечения гнойных процессов опасно септическими последствиями с угрозой для жизни больного.
- При достаточном уходе за подмышками, но не аккуратном бритье нежная кожа этой области может оказаться травмированной. В царапины и ранки попадает стафилококковая или другая разновидность патогенной микрофлоры. Начинает формироваться узловой гидраденит, стремящийся перерасти в гнойный при отсутствии лечения.
Как и паховый гидраденит, подмышечный развивается с прохождением этапов в течение 10 дней.

Профилактика
Мастит при грудном вскармливании возникает вследствие запущенного лактостаза
Поэтому меры предосторожности для этих заболеваний схожи. Женщина должна полностью опорожнять молочные железы
Если этого не делает ребёнок во время кормления, нужно пользоваться молокоотсосом или сцеживать молоко руками.
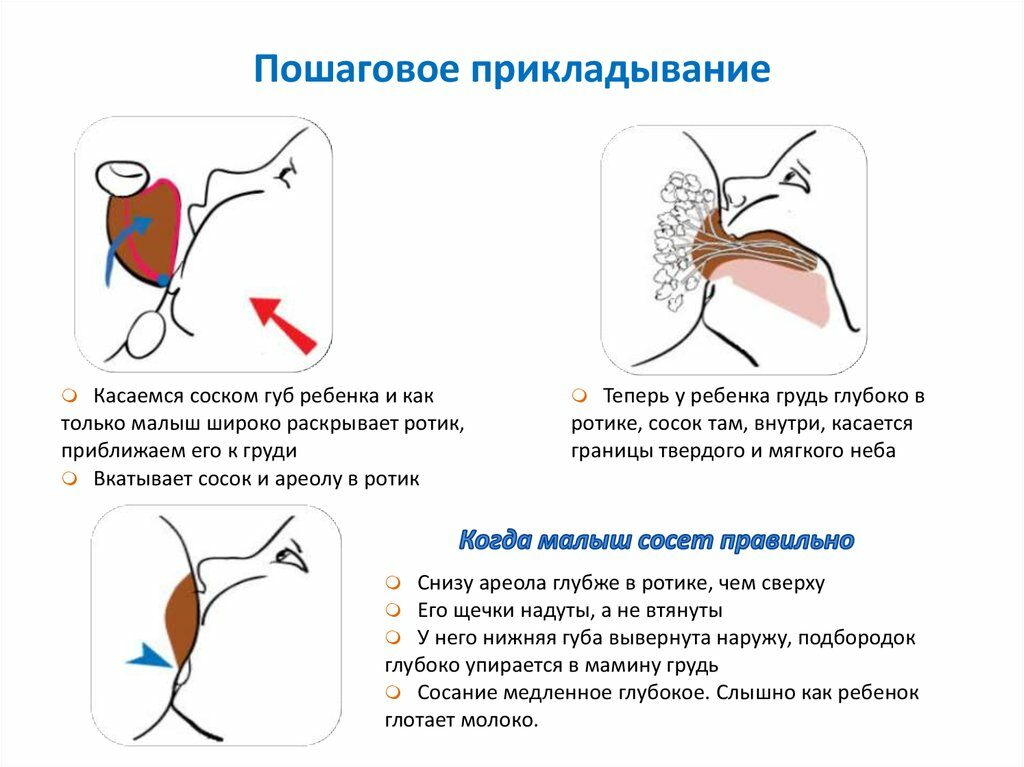
Если ребёнку достаточно молока из одной груди, в следующее кормление его прикладывают к нетронутой ранее молочной железе.
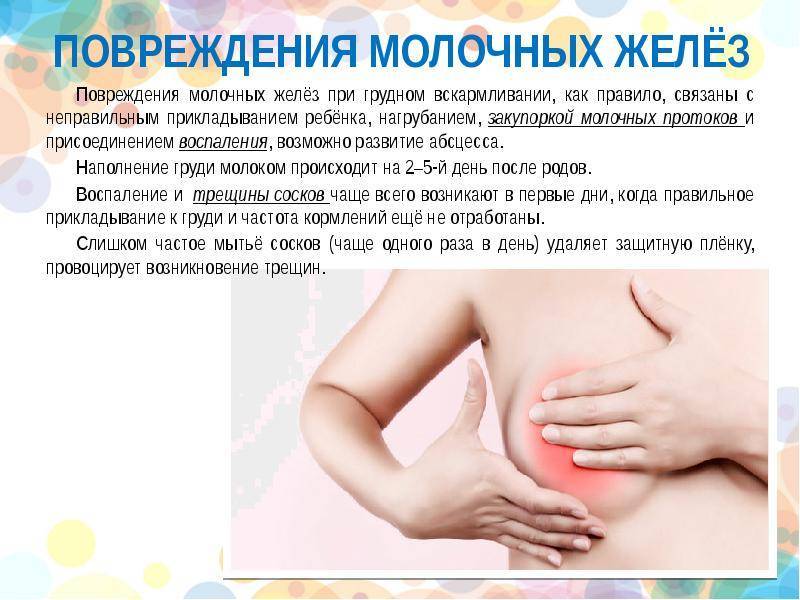
Обязательно соблюдать гигиену, давать малышу только чистую грудь, обязательно мыть руки. Ребёнок должен правильно захватывать сосок. Если этого не происходит, стоит обратиться к консультантам по грудному вскармливанию. Кроме того, не стоит давать ребёнку грудь для успокоения. Постоянное посасывание приводит к появлению трещин и воспалению сосков, что чревато развитием инфекции.
Во время не обнаруженная или невылеченная болезнь способна привести к развитию гнойного мастита. В этом случае потребуется оперативное вмешательство и сложная антибактериальная терапия, при которой дальнейшая лактация противопоказана.
Вопрос-Ответ
Женщины часто не знают, как проявляется мастит и поздно обращаются к врачу. Предлагаем не махать рукой на собственное здоровье, а задавать вопросы квалифицированным специалистам.
Как можно определить мастит самостоятельно? Можно ли справиться с ним народными методами?
Не стоит заниматься самолечением! Мастит – это запущенное состояние, которому предшествовал лактостаз. Дальнейшее промедление и отсутствие квалифицированной терапии способно привести к серьёзным осложнениям. Советуем немедленно обратиться к доктору.
Может ли развиться мастит у женщины старшего возраста, после менопаузы?
Такой вариант заболевания возможен, хотя и довольно редко. В первую очередь не стоит паниковать. Рекомендуем также без промедления обратиться к маммологу и получить назначение качественного лечения. Это поможет оперативно справиться с заболеванием, не доводя до развития осложнений.
Как инфекция попадает в молочную железу?
Инфекционное воспаление может развиться в следствии попадания патогенной микрофлоры через повреждения кожных покровов, соска или с кровотоком из других заражённых органов.
Что делать при болях в подмышечной впадине?
После диагностики на основании полученных результатов врач подирает эффективные лекарственные препараты для быстрого устранения неприятных ощущений и причин их возникновения.
Медикаментозные препараты
Какие лекарства могут назначить:
- обезболивающие средства – Нимесулид, Кеторол;
- антибактериальные препараты – Амоксициллин, Эритромицин, Ампициллин;
- противовоспалительные средства – Индометацин, Ибупрофен;
- хондропротекторы – Хондроксид;
- витамины группы B;
- наружные антисептики – Левомеколь, тетрациклиновая, тубазидовая мазь, борный спирт.
Когда требуется хирургическое вмешательство?
Но не всегда можно избавиться от боли в подмышечной впадине только при помощи медикаментов, иногда требуется оперативное вмешательство. Абсцессы, обширные гнойники – хирург вскрывает, обрабатывает антисептическими препаратами, назначает курс антибактериальной терапии.
Показания для удаления подмышечных лимфатических узлов – меланома без метастазов, рак молочных желёз, канцероматоз с локализацией в верхней части брюшины, гнойный лимфаденит. При фиброаденоме, других доброкачественных или злокачественных новообразованиях в груди проводят секторальную резекцию или энуклеацию узла.
Болезненность подмышечных впадин вызывают простуда, травмы, стрессы – неприятные ощущения исчезают самостоятельно в течение нескольких дней. Но если боль усиливается, сопровождается общим ухудшением самочувствия, появляются опухоли и шишки – посетите врача, сдайте анализы, чтобы установить причину и место локализации боли.
Как справиться с лактостазом?

Ни в коем случае не прекращать грудное вскармливание и перестать паниковать.
При лактостазе очень важно обеспечить хорошее опорожнение груди. То есть к больной груди стоит прикладывать ребёнка в два раза чаще, при этом, не забывая о здоровой, сцеживаться лучше не стоит.
Во время кормления можно массировать и поглаживать место застоя.
Также важно перед каждым кормлением делать лёгкий массаж груди по движению лимфы – от соска к основанию груди, достаточно будет 5 минут
Массаж включает в себя поглаживание, лёгкие надавливания и вибрацию. Можно сделать массаж струёй душа. После кормления или сцеживания можно к месту застоя приложить прохладный компресс на 5-10 минут.
Данные мероприятия стоит начинать делать с момента первых признаком лактостаза. Если вы всё правильно делаете, то в течение 2 дней наступят улучшения. Если этого не случилось или возниклы ухудшения, то необходимо обратиться к врачу. Если лактостазу более трёх дней и при этом вы не пытались его облегчить, то необходимо обратиться к врачу и сделать УЗИ молочных желёз.
Чего нельзя делать при лактостазе:
- мять грудь и разбивать комки;
- прикладывать компрессы со спиртом или согревающие;
- прекращать грудное вскармливание;
- перевязывать грудь;
- давай высосать молоко взрослому человеку, так как механизмы сосания у младенца и взрослого разные, так можно вовсе испортить себе грудь;
- ждать, что пройдёт само.
Не помогут:
- гомеопатия;
- Траумель;
- капустные листы/лопухи;
- компрессы со спиртом, димексидом, йодные сетки.
Если есть температура, грудь болит, появилась ломота в теле и боль в мышцах можно выпить парацетамол или ибупрофен.
И самое главное – пейте достаточное количество воды.
Если температура тела держится больше трёх дней, если болезненность увеличивается, если сохраняется гиперемия, уплотнение, то необходимо срочно попасть на приём к врачу, чтобы исключить гнойный мастит. Кстати, врач, к которому стоит идти с лактостазом и маститом – это хирург. Маммологи здесь не помогут, так как они определяют и лечат новообразования в молочных железах и застои – не их компетенция. То же самое относится к консультантам по грудному вскармливанию – они помогают научиться правильному прикладыванию, правильному сцеживанию или подскажут позы для кормления, но не вылечат лактостаз.
Как отличить межреберную невралгию от сердечной боли
Прежде всего, стоит сказать две вещи. Первое: надо знать, что не всякая боль в области грудной клетки связана с сердцем. Поэтому не надо сразу сильно пугаться. И второе: диагноз ставится только врачом. Если у вас закололо в груди, – это значимый повод для обращения к врачу. Врач разберётся с причиной боли. К тому же, невралгию тоже надо лечить.
Межреберная невралгия чаще всего возникает у пожилых людей, однако она встречается и в молодом возрасте (в группе риска – люди, ведущие сидячий образ жизни, а также занимающиеся плаванием). У детей межреберная невралгия может возникать, как правило, в период интенсивного роста.
Характерным признаком межреберной невралгии является сильная боль по ходу пораженного нерва. Боль может накатывать приступами или быть постоянной. Как правило, боль становится более интенсивной при вдохе, выдохе, а также любом движении, затрагивающем грудную клетку. Если надавить на область между рёбрами, где проходит причинный нерв, боль усиливается. При этом ощущается весь нерв; боль может отдавать в руку, шею, плечо, поясницу. По ходу пораженного нерва может наблюдаться онемение и побледнение кожи.
Таким образом, если при боли в области грудной клетки наблюдается зависимость от изменения положения тела, нет одышки (типичный симптом сердечной патологии), боль усиливается при пальпации, то, скорее всего, имеет место именно невралгия. Можно ориентироваться также на эффективность принятых препаратов: сердечные препараты при невралгии не помогают, но успокоительные могут дать уменьшение боли.
Однако в любом случае необходимо обратиться к врачу для постановки диагноза и получения назначений.
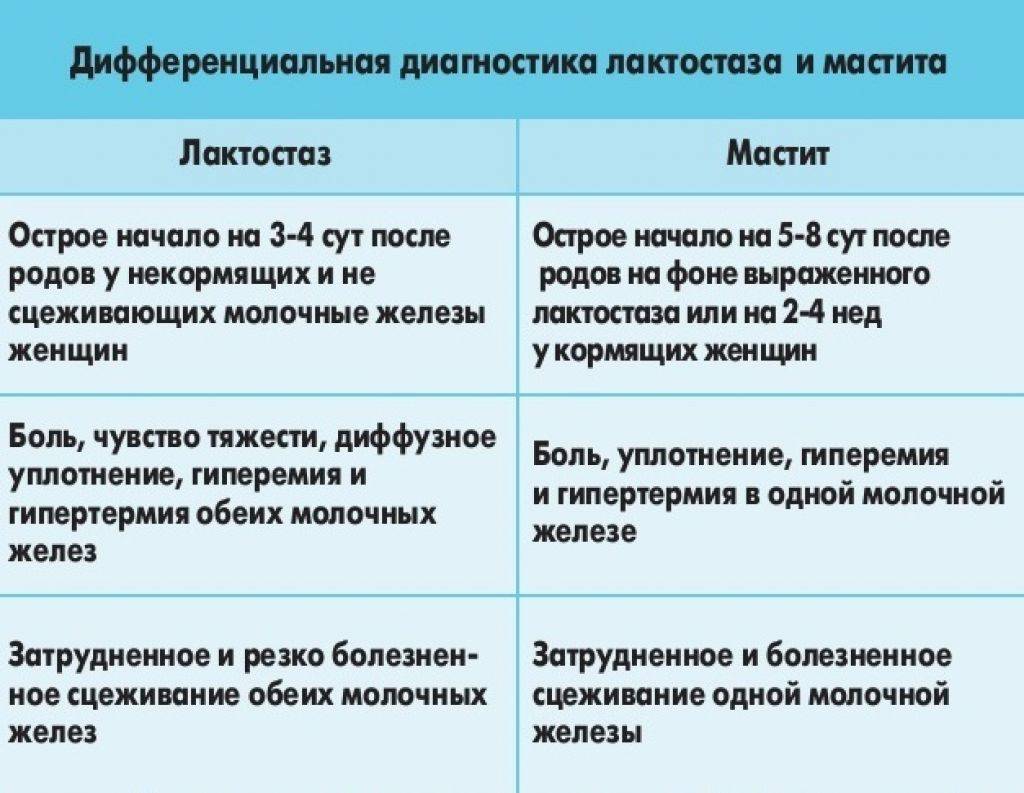
Чем отличается лактостаз от других заболеваний молочных желез
Возникшее уплотнение в груди при лактации может свидетельствовать о ряде других заболеваний, для которых характерны аналогичные симптомы. Но ни в коем случае, нельзя считать их появление нормой.
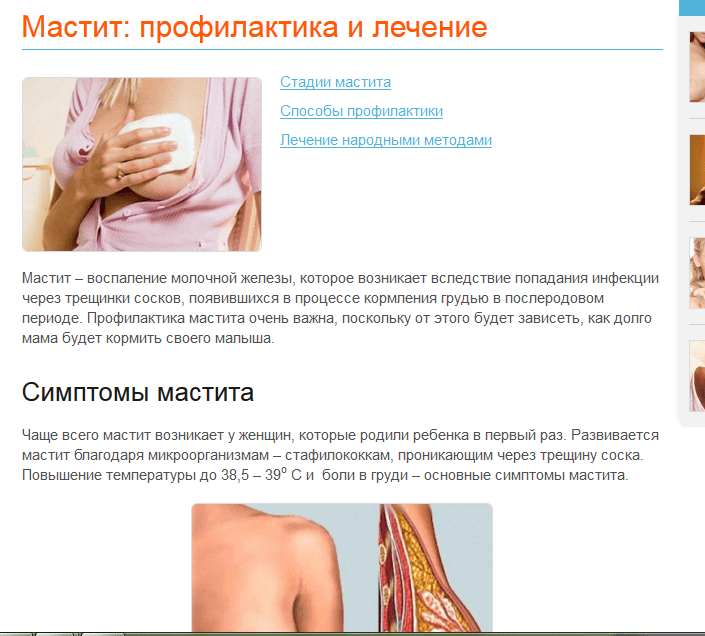
Мастит
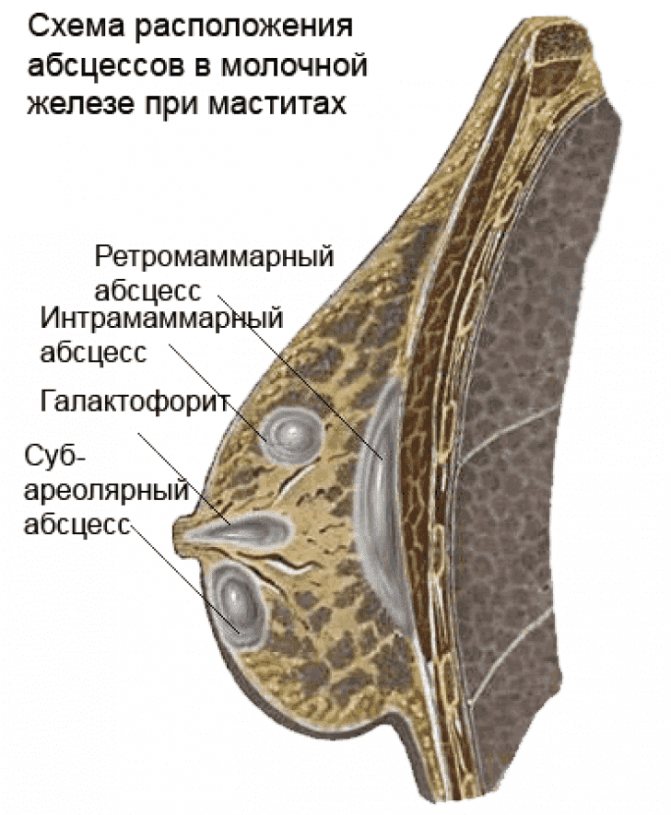
Это воспаление груди инфекционного характера. Случается из-за попадания бактерий в молочные железы через трещины или ссадины на сосках. Обработка ареолы заживляющими средствами чревата отказом малыша от груди, это осложняет само лечение. Дальнейшее развитие мастита может привести к загноению, пораженный участок груди становится красноватым. Повышается температура, а в груди остро чувствуется жар. При этом нельзя использовать согревающие процедуры, это позволит гною распространиться еще больше. А его удаление станет возможным только путем операции и приемом сильнодействующих лекарственных препаратов. Это, в свою очередь, приведет к прекращению лактации и окончанию естественного вскармливания. Подробнее про лактационный мастит можно прочитать здесь.
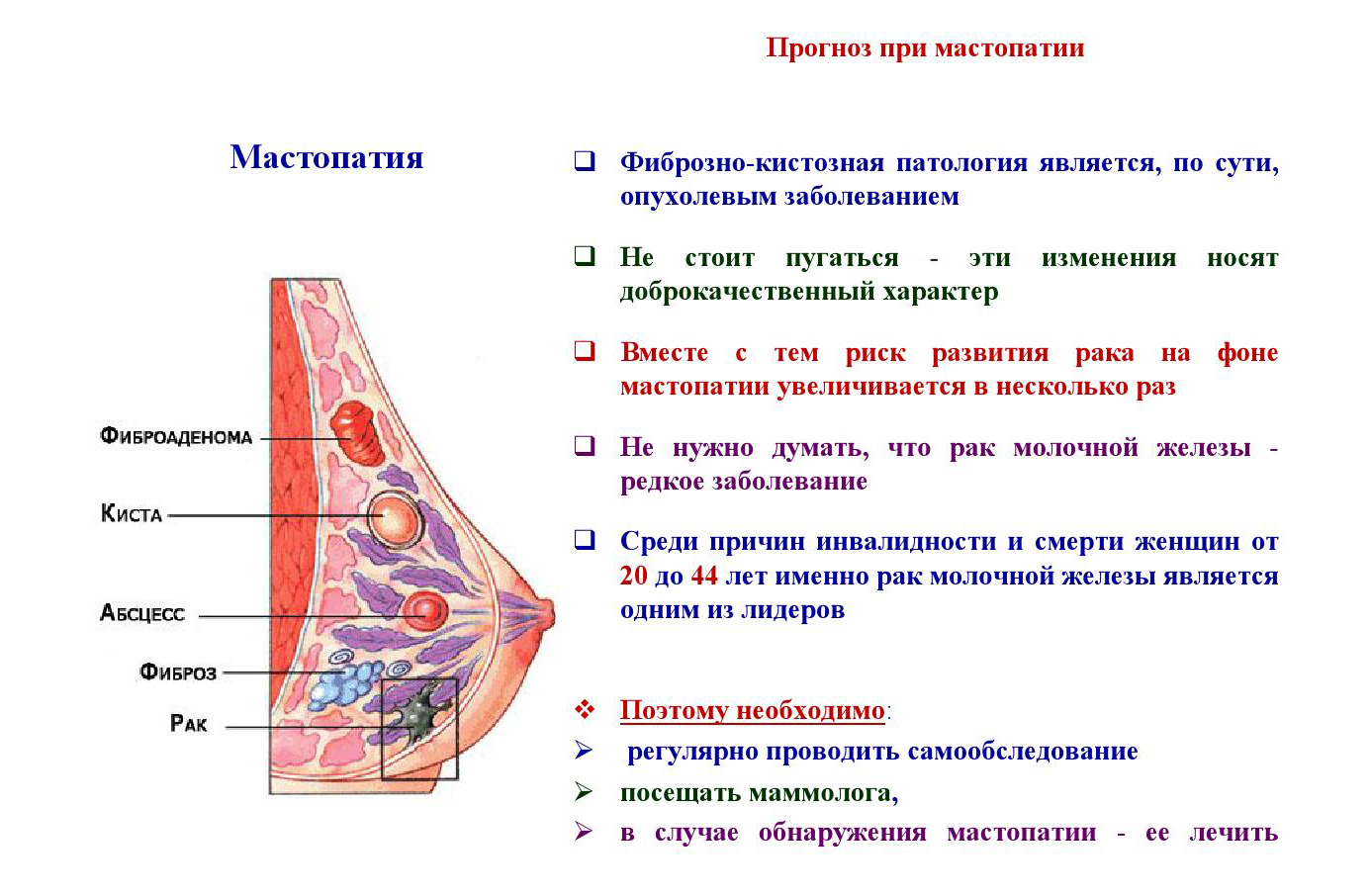
Мастопатия
Наиболее часто встречается у женщин с нарушением гормонального фона. При мастопатии уплотнения могут быть до 3 см. Болевые симптомы ощущаются в плечевом суставе и подмышечной впадине. Может быть как несколько мелких очагов, так и один большой. Если признаки мастопатии беспокоили еще беременную женщину, то процесс грудного вскармливания может поспособствовать их рассасыванию. А вот отказ от кормления младенца грудью, наоборот, повлечет за собой дальнейшее распространение плотных участков по всей груди.
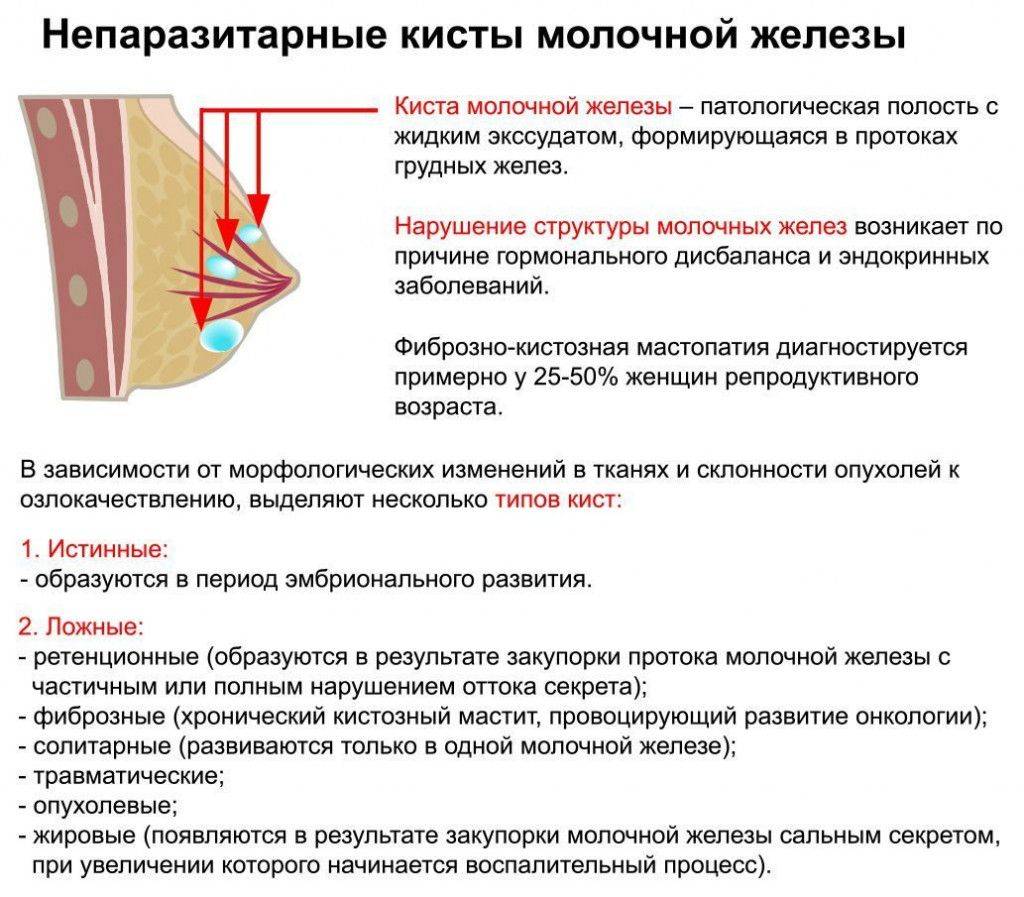
Кистозные образования
Закупорка млечных протоков часто связана с гормональными нарушениями. Само по себе образование кист не опасно для лактации, но только в том случае, если эти образования не увеличиваются в объеме.
Сначала лечение проводят с помощью гомеопатии и фитопрепаратов, и только в сложных ситуациях назначают гормональные средства или удаление кист хирургическим путем.
Доброкачественные опухоли
Говоря медицинскими терминами, это фиброаденома и липома. Выражены они такими же уплотнениями, но не причиняют боль. Эта опухоль может передвигаться по молочной железе и в основном всегда имеет единичный очаг. Если такие шишки не беспокоят кормящую маму и не увеличиваются, то их удаление можно перенести на окончание естественного вскармливания. Но контролировать их состояние все равно нужно, поскольку гормональная перестройка организма может перевести их в разряд злокачественных опухолей.
Злокачественные опухоли
Возникшие уплотнения видны невооруженным глазом, поскольку физически они не двигаются, прочно соприкасаются с кожей и визуально меняют кожный покров в области груди. Лечение предполагает химиотерапию или облучение, при этом оно зависит прежде всего от степени развития заболевания.
Раковые опухоли груди, к сожалению, сейчас встречаются часто, поэтому необходимо следить за своей грудью и при возникновении каких-либо подозрительных уплотнений сразу обращаться к специалисту.
Лечение гидраденита
Начинать лечение гидраденита под мышкой как можно раньше, желательно на стадии формирования уплотнения. При своевременной медицинской помощи и правильном лечении инфильтрат может рассосаться на начальном этапе.
При появлении болезненности и маленького узелка в подмышечной впадине врач назначает местное лечение. Пораженный участок и кожу вокруг инфильтрата несколько раз в сутки следует тщательно обрабатывать спиртом – это уничтожит болезнетворные микроорганизмы, присутствующие на поверхности кожного покрова и будет препятствовать распространению патологического процесса на сальные железы.
Дважды в день к месту поражения прикладывают компресс с Димексидом. Во время лечения пациенту следует исключить усиленные физические нагрузки и стрессы, следить за личной гигиеной, питаться легкими, богатыми белком, блюдами.
Созревший гидраденит лечат хирургическим путем. Обычное вскрытие гнойного гидраденита и его дренирование положительного результата не приносит. При этом в очаге поражения остается множество микроабсцессов, происходит их дальнейшее созревание. Оперативное лечение заключается в проведении широкого разреза, проходящего через инфильтрат до здоровых тканей.
После полной эвакуации гноя производится удаление пораженной жировой клетчатки. При повторных случаях возникновения гидраденита требуется радикальное хирургическое лечение. На его первом этапе производят вскрытие гнойного очага и иссечение воспаленной клетчатки. После того, как воспалительный процесс пройдет, в зоне поражения полностью удаляется кожа и подкожная клетчатка. Образовавшийся дефект закрывается донорскими лоскутами кожи самого пациента.
Симптомы
Первые признаки, которые может заметить женщина самостоятельно, таковы:
- болевые ощущения в груди, которые отдают в плечо или подмышку;
- повышение чувствительности сосков;
- набухание, распирание и болезненное напряжение желез незадолго до менструации;
- уплотнения, которые обнаруживаются при пальпации;
- выделения из сосков.
Любой из этих признаков – повод посетить маммолога. И нужно сказать, что фиброзно-кистозную мастопатию на ранних этапах развития могут обнаружить, даже если женщина вообще не замечала ни один из вышеперечисленных признаков. Именно поэтому врачи настаивают на регулярных осмотрах1.
Осложнения гидраденита
У ослабленных людей или у оставленных без медицинской помощи может развиться абсцесс или флегмона, крайне редко – сепсис. Нередко провоцирующим фактором развития осложнений становится ВИЧ/СПИД.
Наиболее вероятная причина развития осложнений – отсутствие ухода за кожей, окружающей воспаленную железу. На грязной, мацерированной или мокнущей коже инфекция распространяется очень быстро, захватывая все новые участки. Для формирования абсцесса достаточно, чтобы воспалились несколько рядом расположенных желез. При этом гнойники сливаются, расплавляя соседние ткани, разрушая подкожную клетчатку, иногда достигая мышц.
Флегмона – следующая стадия развития гнойника. Это разлитое воспаление, которое наиболее бурно развивается в подкожной клетчатке. Флегмона может развиться как вблизи места первичного воспаления, так и на отдаленном участке.
Абсцесс и флегмона сопровождаются признаками общей интоксикации, резко утяжеляющими состояние пациента.
Сепсис возникает при попадании патогенных микробов в общий кровоток. При этом гнойники могут образовываться в любом органе, это крайне опасное состояние.
Уплотнение (шишка) в груди: возможные причины
В большинстве случаев уплотнения в молочной железе имеют доброкачественную природу, то есть не связаны со злокачественным заболеванием — раком. Как правило, они не опасны, и лечения не требуют.
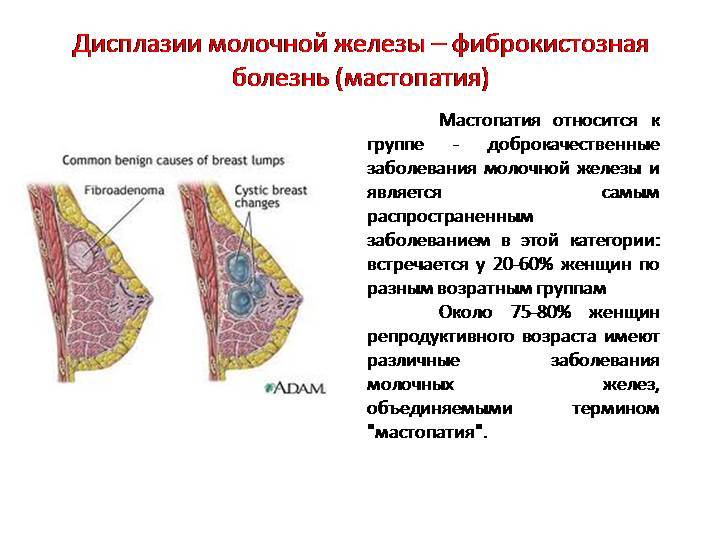
Фиброзно-кистозная мастопатия или фиброаденоз — общее название группы доброкачественных образований в молочной железе, которые сопровождаются болью (мастодиния или масталгия) и увеличением размера груди. Наиболее отчетливо симптомы фиброзно-кистозной мастопатии заметны перед началом или во время месячных. Интенсивность проявлений фиброаденоза варьирует от едва заметных до выраженных и мучительных. У некоторых женщин уплотнения образуются лишь в одной молочной железе, у других — в обеих. С окончанием месячных шишки в груди обычно исчезают или существенно уменьшаются. Считается, что одной из причин мастопатии является неправильная реакция тканей молочной железы на гормональные изменения во время менструального цикла.
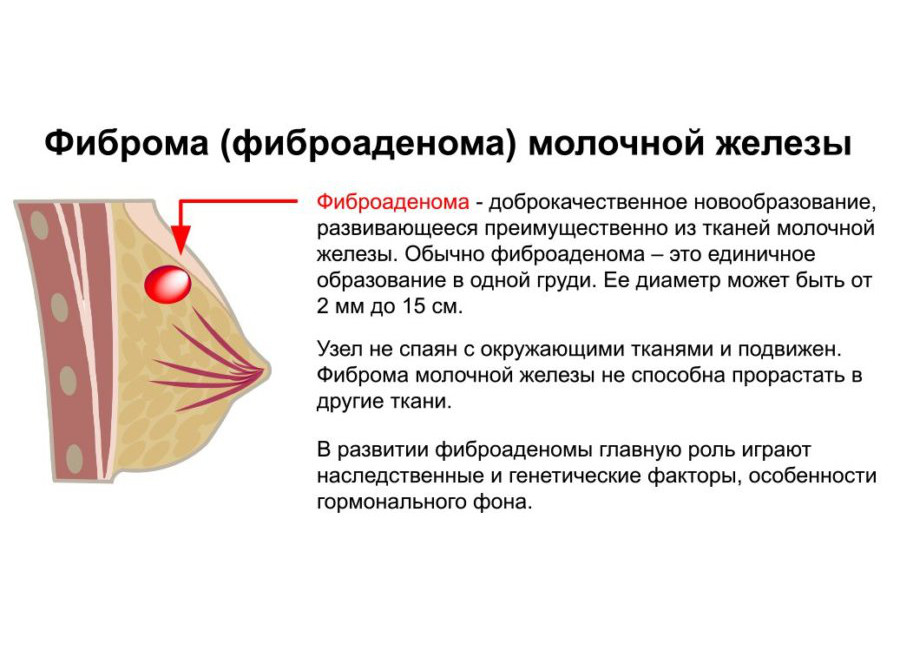
Фиброаденома — это гладкая, округлая доброкачественная опухоль из ткани молочной железы, которая образуется снаружи от молочных протоков. На ощупь фиброаденома представляет собой горошину или шишку в груди, которая не спаяна с окружающими тканями и легко смещается. Чаще фиброаденома одиночная, реже множественная или обнаруживается в обеих молочных железах. Обычно она не исчезает после окончания очередной менструации и требует лечения, хотя в ряде случаев может со временем пройти самостоятельно.
Причина появления фиброаденомы до конца не ясна, но полагают, что её рост и развитие связаны с атипичным влиянием гормона эстрогена. Опухоль образуется преимущественно у молодых женщин, когда уровень этого гормона в крови наиболее высок или после менопаузы, но только у тех женщин, кто использует заместительную гормональную терапию, то есть эстроген получает в виде таблеток.
Киста в молочной железе — это наполненный жидкостью пузырек, образующийся в тканях молочной железы, из-за которого в груди может появиться гладкое твердое уплотнение. Чаще всего встречаются у женщин в возрасте 30–60 лет. По размеру кисты могут быть разными: совсем крошечными или достигающими нескольких сантиметров в диаметре. Кист может быть несколько, в одной или обеих молочных железах.
Зачастую они кисты молочной железы протекают без симптомов, хотя некоторые женщины испытывают боль. Считается, что, как и в случае с фиброаденомами, к образованию кист причастны гормоны, так как чаще всего от этого заболевания страдают женщины до менопаузы или те, кто находится на заместительной гормональной терапии.
Абсцесс молочной железы — скопление гноя в тканях груди, что сопровождается высокой температурой и воспалительными изменениями кожи над пораженной областью. Самая частая причина абсцесса — бактериальная инфекция. Обычно бактерии попадают внутрь молочной железы через микротрещинки или ранки на коже соска, иногда образующиеся во время грудного вскармливания.
Прочие доброкачественные причины уплотнения в груди:
- мастит — болезненность и воспаление тканей молочной железы;
- жировой некроз — твердая неровная шишка, зачастую возникающая в результате травмы или ушиба груди, например, после хирургической операции на молочной железе;
- липома — жировое образование в форме шишки;
- внутрипротоковая папиллома — похожий на бородавку нарост внутри молочного протока, который также может вызывать выделения из соска.
Рак груди — редкая, но крайне опасная причина уплотнения в одной из молочных желез, которое может появиться не только у женщин, но и у мужчин. Вероятными признаками, указывающими на злокачественную причину шишки в груди, являются следующие:
- плотное на ощупь;
- не перемещается, спаяно с окружающими тканями;
- не уменьшается после окончания очередных месячных;
- кожа над шишкой деформирована или при смещении молочной железы появляется ямка на коже;
- выделения из соска;
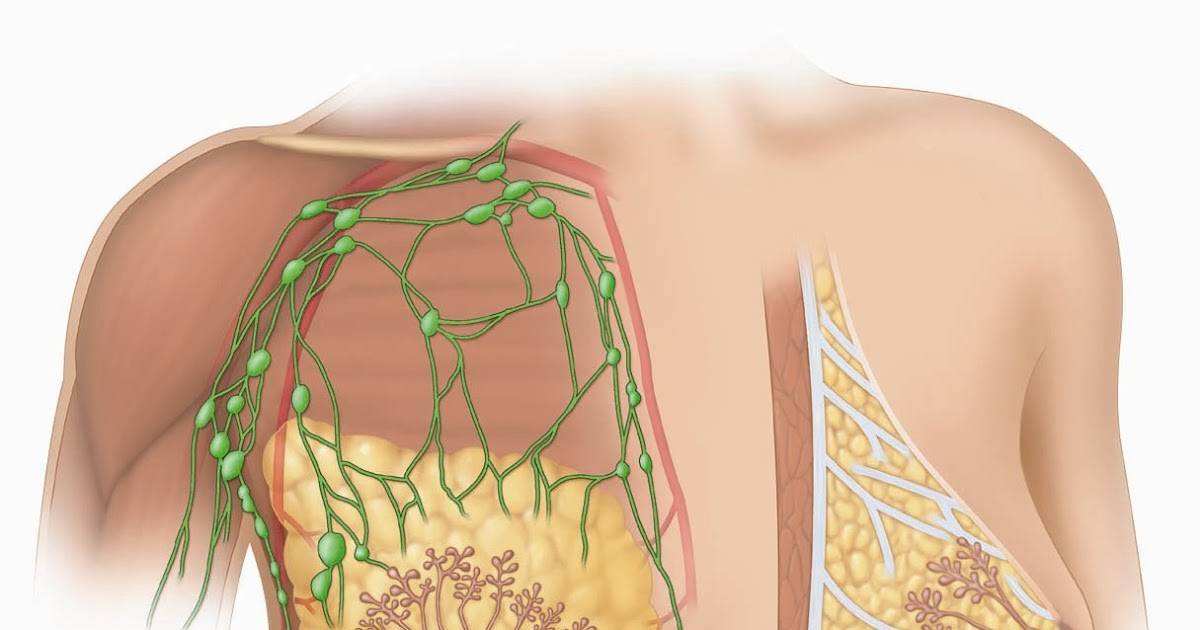
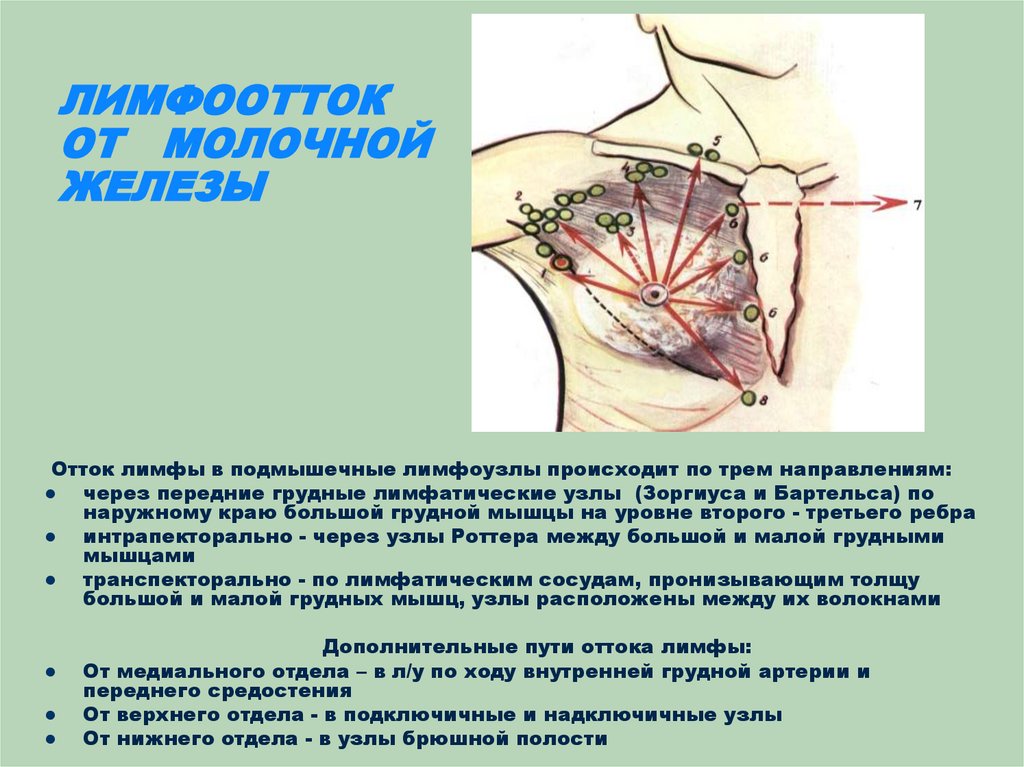
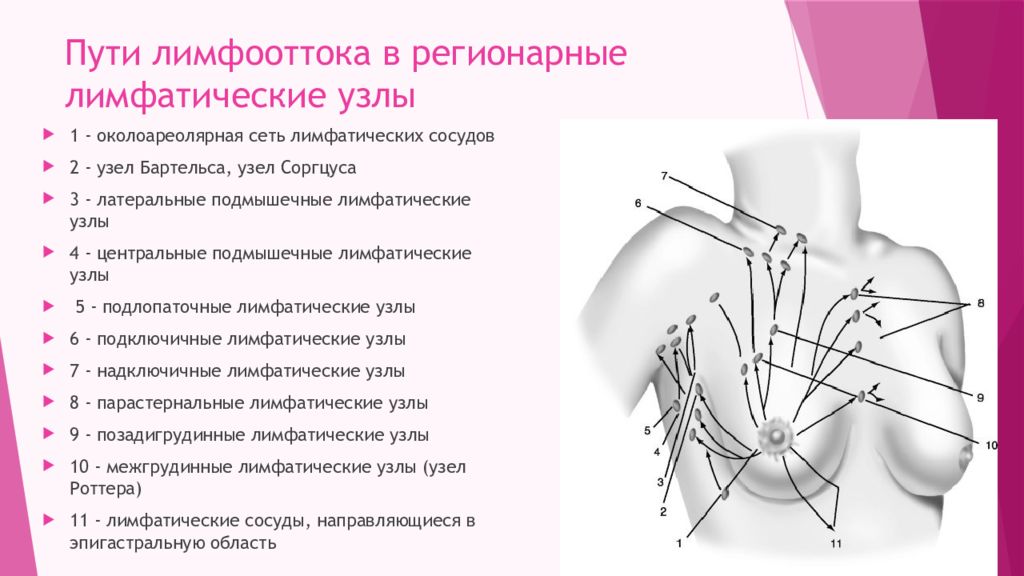
- увеличение лимфатических узлов подмышкой;
- появление у женщин старшего возраста после наступления менопаузы.
Рак молочной железы также может иметь другие симптомы. Риск развития рака молочной железы увеличивается с возрастом, в большинстве случаев болезнь диагностируют у женщин и мужчин старше 50 лет. Предрасположенность к этому заболеванию также может быть повышена, если оно встречалось у родственников.
Почему болят подмышки
Контактный дерматит
Многие антиперспиранты, гели для душа, стиральные порошки содержат раздражающие вещества. При соприкосновении с чувствительной кожей они могут вызывать контактный дерматит, то есть местное раздражение. При этом появляются волдыри, кожа становится красной.
Мышечное перенапряжение и ушибы
Интенсивные занятия спортом, поднятие тяжестей или длительное давление (например, при использовании костылей) могут вызвать боль в подмышках. Как и травмы и переломы в области верхнего плечевого пояса.
Вирусные и бактериальные инфекции
Болью сопровождается увеличение подмышечных лимфатических узлов. Лимфоузлы увеличиваются из-за ОРВИ, стрептококковой ангины, инфекций верхних дыхательных путей, мононуклеоза, ветрянки, заболеваний полости рта, уха, инфекций в молочных железах. Лимфатические узлы расположены по всему организму, поэтому могут увеличиться не только в подмышках, но ещё на шее, под челюстью, у ключиц, под коленями, в паху.
Местные инфекции
Если не соблюдать правила гигиены, потовые железы и волосяные фолликулы воспаляются. Иногда подобные случаи требуют хирургического вмешательства.
Онкологические заболевания
Подмышечные зоны могут болеть при лимфоме (опухоли, которая поражает лимфатическую систему) или метастазах при раке груди, лёгких и других близлежащих органов. Онкологические заболевания успешнее лечатся на начальных стадиях, поэтому нельзя откладывать визит к врачу.
Возможные причины патологических процессов
Увеличение лимфоузлов в подмышках – довольно распространенное явление при мастопатии. Тем не менее есть и другие причины, которые могут вызвать подобную патологию:
- Несоблюдение гигиенических норм или использование некачественного дезодоранта. Во втором случае продукт может закупоривать потовые железы, что в результате приводит к воспалениям лимфоидной ткани.
- Увеличение органов лимфосистемы наблюдается у некоторых беременных. В данном случае такое состояние не выходит за рамки нормы и не требует лечения, поскольку проходит само по себе после родоразрешения.
- Лактация – еще одна возможная причина. К увеличению лимфоузлов может привести лактостаз или воспалительные процессы в области молочных протоков. Медикаментозная терапия и массаж помогают устранить нагрубание и болезненность грудных желез.
- Еще один возможный повод – наличие фурункулов. Нарывов или нагноений в плечевой зоне, на руках или на груди.
- Гиперплазия иногда диагностируется у детей, переболевших корью или ветрянкой.
- Лимфатические ткани могут изменить размеры при таких заболеваниях, как сифилис, туберкулез, ревматизм, а также при злокачественных опухолях.
- Подмышечный лимфаденит, который характеризуется ознобом, слабостью и гипертермией, также может привести к опуханию узлов.

Профилактика
Лактационный мастит
Основа его профилактики – это правильное кормление грудью.
Оно основывается на следующих принципах:
- кормление по требованию малыша,
- адекватная гигиена груди (применение зеленки обычно малоэффективно), регулярного ежедневного душа вполне достаточно,
- правильный захват груди малышом,
- подбор удобного белья,
- отсутствие дополнительных сцеживаний без надобности.
- обращение за помощью и советами к консультантам по грудному вскармливанию сразу при образовании лактостаза, уплотнений в груди, при появлении малейших сомнений.
Нелактационный мастит
Выполнение следующих процедур сведет к минимуму риск его возникновения:
- бережное отношение к области грудной железы без травм, проколов и ударов в область груди,
- соблюдение личной гигиены,
- регулярные осмотры тканей в области железы с целью выявления уплотнений,
- прием гормональных средств только по назначению врача.
Почему возникает шишка?
Трещины на сосках — явление временное, которое проходит, как только малыш начинает правильно захватывать грудь
Но этому нужно уделить время и внимание, чтобы точно переучить малыша
Читайте важную статью о трещинах на сосках при кормлении>>>
А вот шишки при грудном вскармливании могут возникать на протяжении всего периода лактации и сильно беспокоить женщин.
Почему они появляются? Шишка (или небольшой шарик) в груди — это уплотнение, вызванное закупоркой молочных протоков. Молочная железа твердеет, место застоя молока может покраснеть, поднимается температура.
Если с такой проблемой столкнулась мама, которая только начинает налаживать процесс грудного вскармливания, ничего удивительно в этом нет.
Первое время молоко активно прибывает, грудь должным образом не опорожняется, поэтому возникают застои.
В течение первых трёх месяцев молочная железа обязательно приспособится к потребностям малыша и будет вырабатывать столько молочка, сколько нужно крохе. Подробнее читайте в статье Зрелая лактация>>>
Однако с уплотнением в груди женщины могут сталкиваться на протяжении всего периода лактации.
Обратите внимание, если при грудном вскармливании появились шишки, причиной могут быть:
- кормление ребёнка не по требованию, а по часам (подробнее о кормлении по требованию>>>);
- ношение неудобного белья;
- сон на животе;
- индивидуальная особенность женщины — суженые молочные протоки;
- резкий переход на искусственное вскармливание или кормление, при котором помимо грудного молока мать даёт ребёнку и смесь;
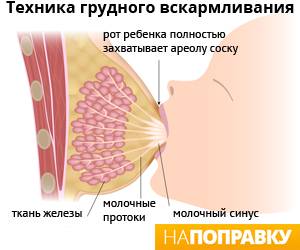
- плохое опорожнение груди, вызванное плохим захватом груди (подробнее о правильном прикладывании к груди>>>);
- механические травмы.
Важно! Шишка под мышкой при грудном вскармливании пугает мам довольно часто. Многие принимают уплотнение за воспаленный лимфоузел
Однако это, скорее всего, лишь дополнительная молочная долька. В норме она рассасывается сама собой.
Как проводится лечение
Тактика лечения в клинике подбирается в зависимости от конкретного диагноза с учетом особенностей пациента. Лечение может быть медикаментозным или хирургическим, в зависимости от нарушения структуры лимфоузлов и характера заболевания.
Если увеличение вызвано инфекционными причинами, применяются антибактериальные средства. Для уменьшения боли и прекращения воспалительных процессов назначаются нестероидные противовоспалительные препараты, анальгетики.
При гнойных процессах в узлах лимфатической системы в госпитальных условиях вскрывают очаг нарыва. Воспаленную полость очищают от гноя и контролируют нормальное восстановление тканей. Если вовремя не вскрыть воспаленный нарыв, гной может прорваться в соседние ткани.
Если увеличение подмышечных узлов связано с опухолевыми процессами и даны показания к хирургическому вмешательству, проводится операционное удаление патологических образований.
В качестве поддерживающей терапии используют витаминно-минеральные комплексы, иммуностимулирующие препараты, процедуры физиотерапии.
Врачи нашей клиники с помощью необходимых методов диагностики выяснят, почему воспаляются лимфатические узлы. Поставив точный диагноз, специалисты назначат лечение медикаментозными или хирургическими способами.
Как лечить рак молочной железы
Лечение рака молочной железы — сложный процесс, как правило включающий все основные виды терапии онкологических заболеваний.
Это комплексное лечение с применением химиотерапии, лучевой терапии и хирургического лечения. В зависимости от индивидуальной ситуации пациенту могут назначить таргетную терапию и гормонотерапию при раке молочной железы.
Необходимость и последовательность каждого этапа лечения определяется после получения информации о стадии заболевания, учитывая особенности и предпочтения пациента.
В клинике Рассвет мы применяем тактику мультидисциплинарного подхода, привлекая хирургов, радиотерапевтов, химиотерапевтов, а также врачей других специальностей, чтобы предоставить пациенту оптимальную лечебную тактику.
У нас есть все необходимое для проведения современной химиотерапии (в том числе дозоуплотненного режима) и сопроводительной терапии, включая гипотермию кожи головы для профилактики выпадения волос и эффективные протоколы для профилактики тошноты и рвоты на фоне лечения.
Программы лечения рака
Виды рака могут классифицироваться в зависимости от местонахождения опухоли, её размеров, причины возникновения и др. На развитие опухолевого процесса в организме могут влиять различные факторы, от неправильного питания до генетической наследственности. Все виды рака требуют определенной схемы лечения, что позволяет сохранить нормальное течение жизни.
Виды рака характеризуются отличием клеточного строения опухоли, динамикой развития, а также уровнем выживания во время лечения.
Онкологические заболевания могут возникать во всех системах и органах организма. Классификация видов онкологических заболеваний происходит в зависимости от места локализации опухоли и множества других факторов. Так процесс развития злокачественной опухоли может происходить в желудочно-кишечном тракте, мочеполовой системе, верхних дыхательных путях и грудной клетке, коже, скелете и мягких тканях, кровеносной и лимфатической системе, головном и спинном мозге. Рак представляет собой активное прогрессирующее патологическое разрастание атипичных клеток, заменяющих нормальные ткани.
Многие виды рака легко диагностируются на ранних стадиях, что позволяет победить онкологическое заболевание результативно и эффективно. В латентный период, когда симптомы и признаки рака еще не проявились у больного, но размножение раковых клеток уже происходит, выявляется форма и вид онкологического заболевания.
Все виды рака проявляются симптоматикой в зависимости от местонахождения опухоли и ее стадии. Болевые синдромы проявляется в месте роста онкологии, а также ухудшается общее состояние организма, незначительно повышается температура, снижается аппетит. Важным условием в эффективном лечении является ее выявление на ранних стадиях, когда раковые клетки еще не попали в кровь и лимфу.