Характеристики СВДС младенцев
По данным врачей, наиболее часто СВДС наступает в период сна младенца, и накануне гибели не имелось никаких тревожных симптомов или заболеваний, подобные случаи отмечают с частотой до 6 детей на 1000 рожденных.
Важно
По данным посмертных изменений и ретроспективных анализов были выявлены определенные закономерности трагических событий. Так, наиболее часто подвержены СВДС дети до полугода, критические период приходится на возраст от второго до четвертого месяца жизни. Причем преобладают эпизоды гибели в период холодов, с пиком, приходящимся на январь-февраль, но по данным на сегодняшний день, подобная закономерность прослеживается не столь отчетливо.
До 60% детей, погибших в результате СВДС, относятся к мужскому полу, но предсказать заранее подобное невозможно, равно как и предупредить за счет какого-либо лечения. И сам СВДС никак не связан с проведением ребенку прививок и прочих медицинских манипуляций. Одним из ведущих факторов риска для подобной трагедии врачи считают состояние недоношенности и незрелости.
Симптомы синдрома вегетативной дистонии
Симптомы СВД напрямую зависят от того, какая система или какой орган были поражены. Заболевание приводит к дисфункции систем организма. По характеру течения у детей выделяют следующие отклонения:
Ваготония – нарушение нервной системы, которое проявляется акроцианозом стоп и кистей. Данная патология проявляется посинением конечностей. Причиной тому является чрезвычайно медленное поступление крови к конечностям через маленькие сосуды. Также симптомами СВД являются угревая сыпь, гипергидроз, а также аллергии и отеки под глазами. В случае депрессивного нарушения нервной системы кожа становится холодной, сухой и достаточно бледной, сосудистая сетка становится невыраженной. В некоторых случаях могут быть замечены экзематозное высыпание, зуд.
Характерным нарушением является отчетливое нарушение терморегуляции: плохая переносимость морозов, сырой погоды, сквозняков, а также постоянный озноб и зябкость.
Дети с синдромом вегетативной дистонии часто жалуются на плохую работу желудочно-кишечного тракта. Тошнота, боль в животе, рвота, изжога, понос или, наоборот, длительные запоры, боль за грудиной, ком в горле – привычное дело при СВД. Причиной этих нарушений является сокращение мышц пищевода и глотки. В зависимости от возраста ребенка самыми популярными симптомами синдрома вегетативной дистонии являются: боль в области живота – 6-12 лет; периодическая рвота – 3-8 лет; поносы и запоры – 1-3 года; колики и срыгивания – до 1 года.
Наиболее отчетливо СВД представлен нарушениями функции сердечно-сосудистой системы. Это состояние называется нейроциркуляторная дистония. При данном заболевании может быть огромное количество нарушений работы сердца, самые популярные из которых связаны с нарушением проводимости и сердечного ритма. Традиционно к дисфункции сердца относят:
Экстрасистолия – сокращение сердца раньше установленного времени. Среди всех аритмий детская экстрасистолия заметно лидирует: порядка 75% случаев приходятся именно на это нарушение. При экстрасистолии пациенты жалуются на головную боль, раздражительность, головокружение, чрезмерную утомляемость и так далее. Параллельно с этим возникают и другие заболевания и отклонения: высокая метеотропность, метеозависимость, а также вестибулопатия. Пациенты быстро утомляются при нагрузках, их работоспособность находится на очень низком уровне.
Пароксизмальная тахикардия – крайне внезапный симптом. Без адекватных на то причин сердце ребенка начинает стучать намного быстрее. Это может длиться как несколько часов, так и пару секунд. Чаще всего жертвами пароксизмальной тахикардии как следствия синдрома вегетативной дистонии становятся дети с высоким исходным тонусом и легкой либо острой недостаточностью симпатического отдела.
Пролапс митрального клапана часто сочетается со стигмами дизэмбриогенеза (незначительные аномалии развития). Чаще всего это указывает на некую неполноценность вегетативной дистонии, а также соединительной ткани.
Вегетативная дистония в сочетании с артериальной гипертензией характеризуется увеличением артериального давления. Это достаточно популярное отклонение, которое нередко перерастает в гипертонию различных степеней. Симптоматика данного отклонения следующая: ухудшение памяти, кардиалгия, раздражительность, чрезмерная утомляемость, головокружения и частые головные боли. Что касается головной боли, она одолевает затылочно-теменную или затылочную зону и имеет монотонный давящий характер. Она появляется после пробуждения или днем и способна усиливаться после определенных нагрузок. Зачастую к головным болям добавляется еще один симптом – тошнота, но до рвоты дело не доходит.
Вегетативная дистония, сочетающаяся с артериальной гипертензией проявляется уже в 7-9 лет. Как правило, она влияет на пульсовое давление, которое опускается до отметки в 30-35 мм ртутного столба. Головные боли при данном заболевании можно легко притупить при помощи перерыва в учебе или отдыхе от физических нагрузок, полноценного здорового сна, пеших прогулок на свежем воздухе.
При данном заболевании отмечается ухудшенное физическое развитие детей. Степень этого отставания зависит исключительно от степени самого заболевания. Чаще всего дети, страдающие вегетативной дистонией с артериальной гипертензией, имеют бледную кожу, красный дермографизм и ярко выраженную сосудистую сетку.
Патогенез
Хотя многочисленные гипотезы были предложены в качестве патофизиологических механизмов, ответственных за СВДС, ни один из них не был доказан. Модель тройного риска, предложенная американскими специалистами, предполагает, что синдром внезапной смерти представляет собой пересечение факторов, в том числе следующих:
- дефект в нервном контроле дыхательной или сердечной функции;
- критический период в развитии механизмов гомеостатического контроля (форма реагирования организма на условия существования);
- экзогенные внешние раздражители.
СВДС редко встречается у младенцев, которые не имеют факторов риска, или тех, у кого только один фактор. В одном исследовании 96,3% умерших детей имели от 1 до 7 факторов риска, причём у 78,3% были обнаружены от 2 до 7. В другом докладе у 57% младенцев выявили один внутренний фактор риска и 2 внешних.
Смерть возникает при воздействии стрессовых факторов на малыша, имеющего недостаточно сформированные структурные и функциональные защитные механизмы.»
Эпидемиологические данные говорят о том, что генетические факторы играют определённую роль, и многие исследования пытались идентифицировать связанные с СВСМ гены.
Профилактика
Несмотря на т0 что не существует гарантированных способов профилактики СВДС, родители должны принять несколько защитных мер для снижения риска неожиданного инцидента.
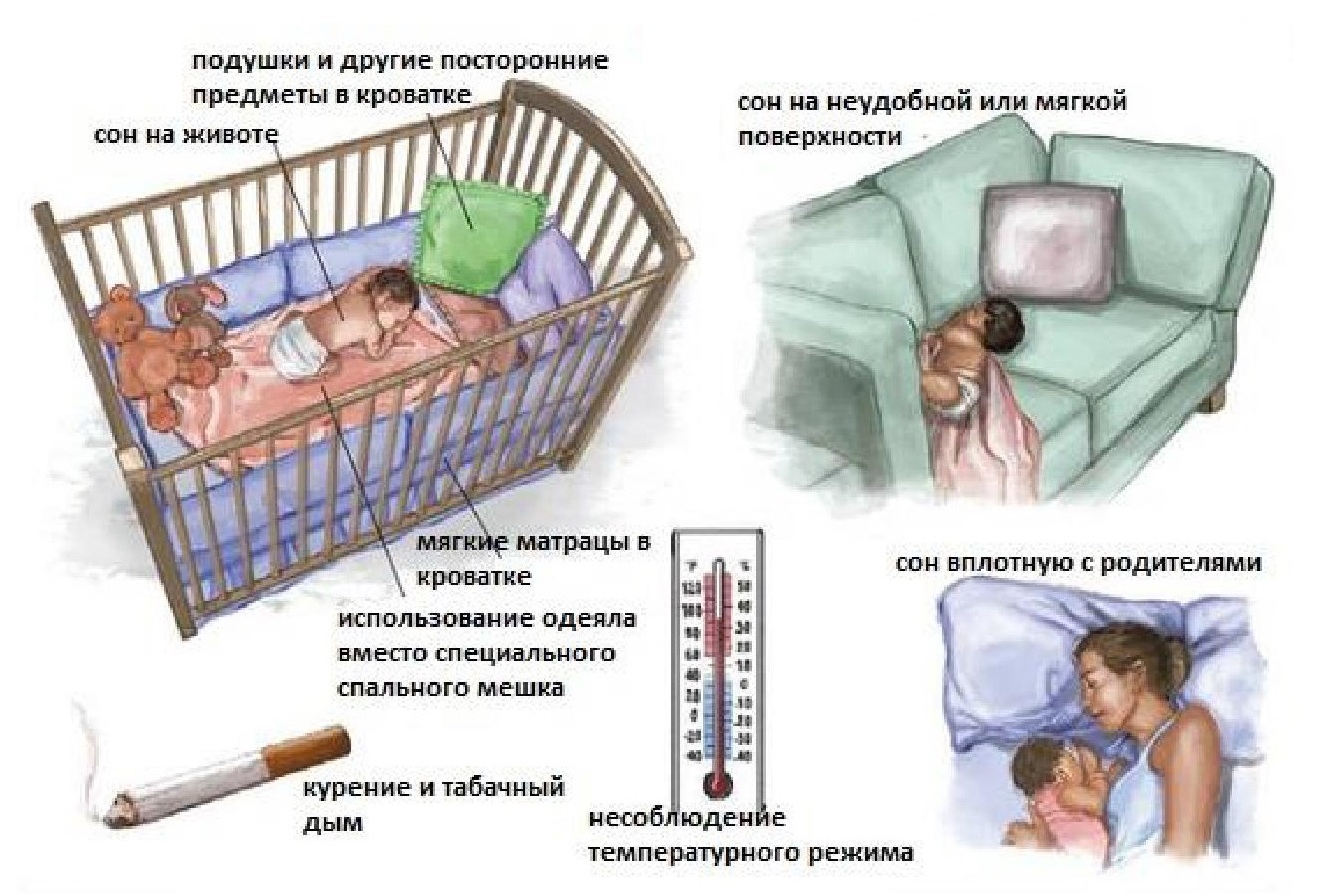
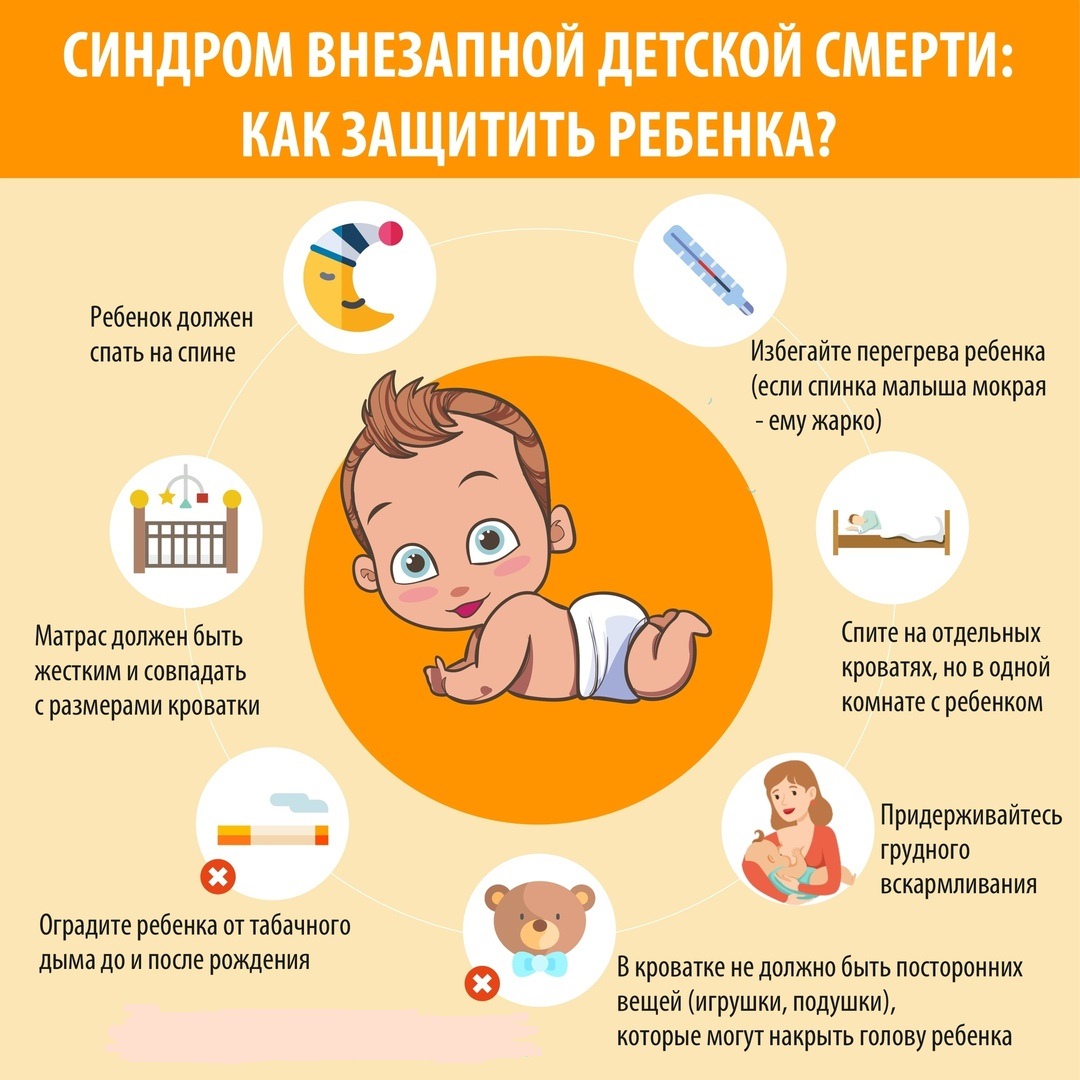
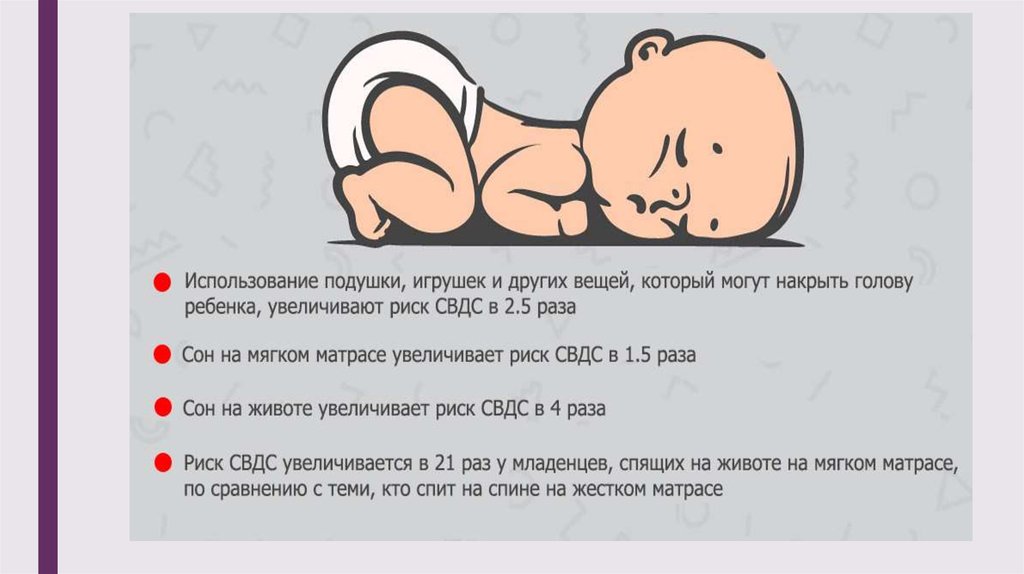
1. Положите ребёнка спать на спину:
- у ребёнка больше риска для СВДС, когда он спит на боку или на животе. Во время такого положения лицо младенца сильно упирается в матрас, и он не может свободно дышать;
- удостоверьтесь, что голова ребёнка раскрыта, и лучше положить спящего ребёнка на спину. Это помогает ему дышать более комфортно.
2. Храните детскую кроватку в чистоте и порядке:
не оставляйте мягкие игрушки или подушки в кроватке ребёнка, так как это мешает его дыханию, когда лицо младенца прижато этими предметами.
3. Избегайте перегрева ребёнка:
- целесообразно использовать мешок для сна или лёгкие одеяла, чтобы ребёнок был в тепле;
- не используйте никаких дополнительных покрытий и не закрывайте лицо ребёнка, когда он спит;
- при покрытии младенца пушистыми одеялами, так как ребёнок делает много бессознательных движений, и одеяло может задушить его;
- выбирайте одеяла небольшого размера и прикладывайте их к подножию матраса, чтобы оно прикрывало плечи ребёнка;
- пеленание или обёртывание младенца пушистыми и толстыми покрытиями заставляет его чувствовать себя некомфортно и затрудняет дыхание;
- перегретый ребёнок испытывает беспокойство и не может переносить высокую температуру тела в течение длительного промежутка времени.
4. Очень полезно грудное вскармливание:
- грудное вскармливание повышает иммунитет ребёнка и защищает его от инфекций дыхательных путей;
- целесообразно кормить ребёнка грудью в течение как минимум шести месяцев, что эффективно снижает риск СВДС.
5. Предложение соски:
- сосание соски во время сна эффективно устраняет риски СВДС;
- но если младенца не интересует соска, не стоит принуждать его;
- положите соску в рот ребёнка до сна. Но не вкладывайте её в рот после того, как он заснёт;
- держите соску чистой для предотвращения попадания вредных микробов в организм младенца.
6. Не курите вокруг младенца:
- родители-курильщики должны отказаться от своей зависимости до и после рождения своего ребёнка;
- пассивное курение часто приводит к удушью младенца;
- младенцы, рождённые от курящих матерей, подвергаются большему риску СВСМ.
7. Обеспечьте сон ребёнка на твёрдой поверхности:
- всегда кладите ребёнка спать на твёрдую поверхность;
- не кладите ребёнка на диван, между подушками;
- когда ребёнок засыпает в переноске, попробуйте как можно скорее положить его на твёрдый матрас.
8. Дородовой уход:
- ранняя и регулярная пренатальная помощь эффективно помогает снизить риск СВДС;
- следуйте сбалансированной диете;
- матери необходимо проходить частые медицинские осмотры в течение всего периода беременности. Это обеспечит в раннюю диагностику любых аномалий растущего плода. Патологии мозга часто приводят к СВДС;
- регулярный медицинский осмотр также снижает риск преждевременных родов или низкой массы тела при рождении.
9. Регулярный осмотр педиатра и иммунизация:
- когда ребёнок выглядит больным или страдает от нарушений дыхания, немедленно обратитесь к врачу;
- необходимо вакцинировать ребёнка согласно графику. Иммунизация защищает его от опасных для жизни заболеваний;
- исследования показывают, что вакцинация ребёнка в указанные сроки снижает риск СВДС;
- если у ребёнка возникнет апноэ, немедленно отвезите его к врачу. Врач изучает нарушения здоровья и принимает необходимые процедуры лечения.
Как будто не существовало
Алена Липяковская, психолог благотворительного фонда «Свет в руках», объясняет, что часто окружающие не знают, как поддержать родителей, столкнувшимся с таким горем. Многие своими замечаниями или вопросами могут случайно навредить. «Особенно если смерть произошла внезапно. Это трудно для восприятия, это тревожит. Ведь, получается, что-то страшное может произойти просто так, без причины. Часто люди пытаются эту причину найти или придумать, чтобы успокоить самих себя. Мол, такие события можно предотвратить, если делать все „правильно“». Поэтому они начинают рассуждать о том, что в этом было «предназначение» или что, возможно, родители «недосмотрели». К тому же СДВС — табуированная тема, о ней мало говорят, и из-за этого у многих недостаточно информации.
Еще одна проблема — часто людям кажется, что, если ребенок был совсем маленьким, его «как будто не существовало», родители не успели привыкнуть к нему. «Но это не так, — говорит Липяковская
— Неважно, сколько лет было ребенку. Потеря младенца может переживаться так же остро, как потеря взрослого»
Неважно, сколько лет было ребенку. Потеря младенца может переживаться так же остро, как потеря взрослого
Часто при такой утрате родители начинают испытывать огромное чувство вины. По словам психолога, это естественный этап переживания горя. Всегда кажется, что можно было как-то предотвратить беду. Давление общества на матерей этому только способствует, ведь молодые мамы, что бы они ни делали, всегда сталкиваются с критикой, обязательно кто-то считает, что они растят ребенка «неправильно».
По словам Липяковской, поддержать другого человека в таком горе бывает трудно еще и потому, что не все готовы выдержать боль другого человека и долго находиться с ним. Из-за этого знакомые и родные могут отстраняться, избегать общения, и тогда мама или оба родителя могут почувствовать себя в изоляции. «Я думаю, в такой ситуации лучше честно сказать человеку, что вам трудно быть с ним постоянно, но вы хотели бы ему как-то помочь. Можно обсудить, какую посильную помощь вы можете предложить. Например, помочь с едой или писать сообщения каждый день, так, чтобы вам не пришлось мучить себя, но при этом у человека не было ощущения, что он брошен и изолирован».
Психолог также советует ни в коем случае не обесценивать чувства горюющего родителя. Не говорить: «Хватит плакать», «Сколько можно об этом думать» или «Ничего страшного, родите еще»
Человеку важно прожить это горе, чтобы потом двигаться дальше
Очень важно, чтобы человек знал, что он может обратиться к психологу, и понимал, где найти специалиста. «Свет в руках» — фонд, с которым сотрудничает Липяковская — помогает родителям, столкнувшимся с перинатальной потерей, и занимается профилактикой младенческих смертей
Его основательница Александра Краус сама потеряла ребенка при родах около пяти лет назад.
«Я на своем опыте увидела, что в такой ситуации тебе некуда идти, — говорит Краус. — Я пыталась понять, как такое могло произойти, искала причины, поддержку, информацию. При этом заметила, что на форумах много мам, которые как будто на долгие годы застряли в том, что случилось. Они пересказывают свои истории снова и снова и не знают, как жить дальше».
У Александры Краус есть психологическое образование, а незадолго до трагедии она познакомилась с Мариной Чижовой, специалисткой по работе с людьми, переживающими перинатальную утрату. «Во многом я восстановилась благодаря ее поддержке. А потом поняла, что хочу помочь другим мамам, хочу сделать помощь и информацию доступной».
Сначала Краус думала сделать сайт с материалами и брошюрами по самопомощи, но потом решила пойти дальше и создала фонд «Свет в руках». Обратившись в этот фонд, можно получить несколько бесплатных консультаций психолога, записаться в группу поддержки родителей или стать участником других программ поддержки людей, столкнувшихся с перинатальной потерей. Краус говорит, что хочет внедрить систему помощи в работу государственных структур, так, чтобы каждая мама могла получить поддержку и информацию в том медицинском учреждении, где она столкнулась с бедой.
«Когда ты ждешь ребенка, у тебя в голове появляется картинка, ты рисуешь себе, как все будет дальше, — говорит Краус. — А потом вместе с ребенком она исчезает, и мы как родители живого и здорового малыша тоже будто умираем. После такого нужно учиться жить в новых условиях, учиться заново дышать».
Предрасполагающие факторы
Врачи в один голос уверяют, что случаи СВДС встречаются при совокупности множества факторов
В каких же случаях стоит усилить внимание за сном ребенка?
- холодное время года;
- второй месяц жизни;
- мать ребенка моложе 20 лет;
- курение во время беременности;
- недоношенный младенец;
- недостаточная масса тела при рождении;
- внутриутробная гипоксия плода;
- реанимационные мероприятия ребенку во время родоразрешения.
Снизить риск смерти можно, соблюдая следующие условия для сохранения здоровья ребенку:
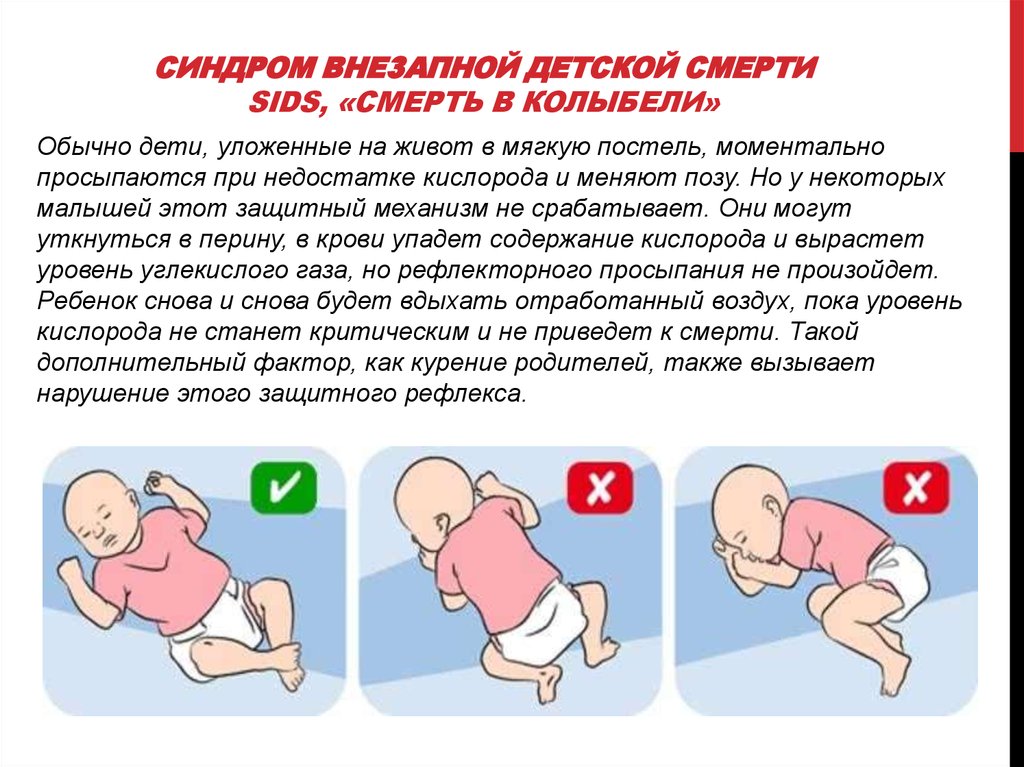
- Не укладывать младенца спать на живот.
До тех пор, пока малыш не научится самостоятельно переворачиваться, сон должен происходить лежа на боку. Если ребенка укладывать на живот, повышается риск возникновения асфиксии или удушья, как следствие — смерти.
Ослабленный организм не сможет самостоятельно справиться с проблемой. Подробнее о том, можно ли новорожденному спать на животе?>>>
При перекрытии доступа кислорода малыш будет бездействовать — удушье станет причиной синдрома внезапной детской смерти. Возраст ребенка, переворачивающегося с живота на спину самостоятельно, составляется более полугода;
- Поддерживать оптимальный температурный режим.
Перегрев, также как и избыточное охлаждение тела ребенка, отрицательно сказывается на функционировании организма, привести к смерти младенца. Для предупреждения СВДС температура корректируется с помощью кондиционеров и отопительных приборов;
- Исключить курение.
Никотин, как во время беременности, так и после рождения ребенка очень вреден. Задача родителя защитить своего малыша от СВДС, поэтому стоит ограничить не только активное воздействие табачного дыма, но и пассивное.
В квартире, где находится ребенок, не должно быть запаха сигарет. Если кто-то из ваших родственников имеет такую пагубную привычку, попросите их выходить на улицу и не подпускайте к младенцу, пока весь запах окончательно не выветрится;
- Поверхность для сна должна быть средней жесткости.
Матрацы выбирайте специально адаптированные для новорожденных. Подушку под голову ребенку не подкладывайте (исключение составляют ортопедические валики, рекомендованные педиатром или ортопедом).
При несоразмерной нагрузке на костно-мышечную систему младенца происходит деформация ребер и позвоночника. Сдавливание грудной клетки негативно сказывается на дыхательной и сердечной деятельности, при прекращении работы жизненно важных органов наступит смерть;
- Детские одеяла. Для минимизации риска СВДС во сне, не стоит укрывать ребенка объемными и тяжелыми накидками;
Обратите внимание! В холодное время года лучше одеть ребенка теплее, а не использовать одеяло. Младенец может руками сдвинуть его себе на лицо и перекрыть доступ кислороду
- Опора ног. Ребенок укладывается преимущественно в низ кровати. Если ноги будут упираться в бортик, это снизит вероятность соскальзывания вниз и укрытия одеялом с головой, предотвратит смерть от удушья.
СВДС – что это такое?
Синдром внезапной смерти у детей – это внезапная смерть до годовалого возраста практически здоровых малышей. Летальный исход наступает на фоне остановки сердца и прекращения дыхания. Точную причину, вызвавшую их, не может установить даже патологоанатом.
Синдром внезапной смерти – это посмертный диагноз. Он ставится в случаях, когда вскрытие или анализы медкарты ребенка не могут помочь установить причину остановки сердца и остановки дыхания. СВДС не фиксируется, если ранее были обнаружены пороки развития или после смерти от несчастного случая.
Термин был официально введен в 60-х гг., когда участилась смертность младенцев по невыясненным причинам, хотя малыши погибали и ранее. У спящих младенцев может периодически возникать задержка дыхания. В это время в крови резко падает уровень кислорода и в мозг ребенка поступает тревожный сигнал, заставляющий его проснуться и восстановить дыхание.
Утром не проснулся
Синдром внезапной детской смерти — это диагноз, который обычно ставится, если младенец умер, а при вскрытии установить причину смерти оказалось невозможно.
«Это случаи, когда при патологоанатомическом исследовании не находится ни инфекций, ни явных признаков удушья, вызванного внешними факторами, ни свидетельств, что ребенок чем-то болел, — говорит неонатолог Елена Ярукова. — Для родителей это обычно становится полной неожиданностью, часто они не могут даже предположить, что подобное может произойти». Тем не менее, по словам специалистки, есть некоторые факторы риска: преждевременные роды, малый вес ребенка, многоплодная беременность, предыдущие многократные роды, выкидыши или аборты у матери, патологии беременности или трудности при рождении, инфекции после рождения. Есть и внешние факторы, например пассивное курение, слишком тугое пеленание, опасное положение во сне и даже духота.
Но, как объясняет Ярукова, далеко не всегда эти факторы становятся решающими. Даже если они все исключены, от СВДС никто не застрахован. Тем более что, как правило, мамы, у которых были сложности во время беременности, как раз предупреждены о такой опасности, а вот те, у кого все прошло гладко, могут быть даже не в курсе.
Кроме того, иногда факторы риска бывают незаметны. «Считается, что одна из основных причин СВДС — незрелость нервной системы и сердечно-сосудистой системы, — объясняет Ярукова. — У ребенка организм еще формируется, и в высшей нервной системе на любом этапе может случиться сбой, особенно если эта система по какой-то причине недоразвита». Из-за такого сбоя может остановиться дыхание, а затем — сердце. Чаще всего родители, чей ребенок погиб из-за СВДС, рассказывают похожие истории: младенец уснул, а утром не проснулся.
Апноэ (остановка дыхания) могут случаться и у детей, и у взрослых, и это не всегда опасно. Но в норме они не должны происходить слишком часто и длиться дольше 20 секунд. Поэтому, если ребенок внезапно перестает дышать на более долгое время, это может сигнализировать о нарушениях.
Ярукова объясняет: есть основные меры, которые можно предпринять, чтобы снизить риск СВДС. Ребенка не стоит укладывать спать на животе, лучше на спине или на боку. «Я обычно рекомендую класть так, чтобы голова была на боку. Тогда, если ребенок срыгнет, еда сможет выйти наружу и риск поперхнуться или задохнуться будет меньше».
Не нужно загромождать детскую кроватку мягкими игрушками и подушками: это способствует скоплению пыли. Лучше следить, чтобы ребенок не перегревался, и не закрывать ему лицо — по словам Яруковой, многие мамы делают это зимой, когда собираются на прогулку, потому что боятся, что младенцу будет холодно. Оптимальный температурный режим в помещении — 20–24 градуса (в зависимости от возраста) и точно не больше двадцати пяти. Лучше всего не оставлять ребенка в одиночестве, или наблюдайте за ним с помощью радионяни: устройство позволяет слышать, как ребенок дышит, даже из другой комнаты.
Естественно, следить за младенцем 24 часа в сутки и постоянно прислушиваться к его дыханию невозможно, тем более что молодой маме и самой нужно отдыхать и высыпаться. «Сейчас есть много специальных устройств — мониторов дыхания. Они кладутся под матрас или цепляются к памперсу. Если ребенок задерживает дыхание дольше чем на 20 секунд, они начинают сигналить так, что это невозможно не услышать». Приобрести подобный сенсор могут любые родители, даже если их младенец не входит в группу риска.
«Есть мамы, которые не могут уснуть спокойно — так переживают за ребенка. Они засыпают, им во сне кажется, что ребенок перестал дышать, и они в ужасе просыпаются. В этом тоже ничего хорошего нет
Очень важно заботиться о себе, сохранять спокойствие. Это нужно и самой маме, и ребенку
Так что лучше иметь сенсор».
Ярукова говорит, что в ее отделении мам обязательно предупреждают о рисках и рассказывают про СВДС, но в это отделение попадают женщины, которые сталкиваются с трудностями еще на этапе беременности. А вот в обычных роддомах могут и не предупреждать. В итоге оказывается, что именно те, у кого роды прошли без серьезных осложнений, могут оказаться неготовыми к такой ситуации.
Нарушения дыхания, вызванные стрессом и зарегистрированные монитором
Наши данные подтвердили существование дыхательных нарушений, вызванных стрессом и
представляющими собой дыхание малого объема (около 5–10% нормального дыхания вне условий
стресса), происходящее всплесками (3–6 эпизодов в течение 10–15 минут). Это происходит
когда ребенок нездоров, у него прорезаются зубы или он подвергается таким “нападениям”,
как сигаретный дым, усталость, чересчур большое количество визитеров, старающихся взять его на
руки, или иглы прививочных шприцев. Многочисленные причины, но реакция одна и та же. Много лет
назад канадский врач д-р Ганс Селье заинтересовался широко известным фактом, что за несколько дней
до того, как у пациентов появляются симптомы определенных болезней, которые могут быть
диагностированы, сначала появляются неспецифические симптомы, общие для почти всех болезней. Когда
он вводил экстракты тканей, или разносортные комбинации вредных веществ крысам, он наблюдал
следующие симптомы повреждений органов: точечные кровотечения в легких и вилочковой железе,
сморщенные вилочковая железа и все лимфатические структуры, гипертрофированные надпочечники,
изъязвления в желудочно-кишечной системе, нарушения систем контроля в организме и вязкости крови,
исчезновение эозинофилов из крови и т. д.
Он заключил, что он был свидетелем универсальной реакции организма на любые вредные вещества. Он
также связал результаты своих экспериментов со своими предшествующими наблюдениями пациентов на
ранних стадиях развития любых болезней.
Селье также заключил, что синдром неспецифического стресса (общей адаптации) имеет три стадии
развития: сигнальную, когда организм попадает под внезапную атаку и мобилизует все защитные
ресурсы; адаптационную или резистентную, когда он пытается расслабиться и принять вторгнувшееся
вредное вещество; стадию истощения, когда организм вновь пытается избавиться от проникнувшего
вещества. Смерть может наступить на любой из этих стадий.