А у меня вопрос…
У каждого, кто планирует вакцинацию, возникает множество вопросов. Андрей Беседин отвечает на самые распространенные из них.
Можно ли сразу сделать несколько прививок?
Да. Большинство вакцин можно вводить одновременно (после консультации с врачом), и это не повлияет на их эффективность. Однако препараты должны вводиться в разные участки тела пациента.
Безопасна ли вакцинация?
В большинстве случаев — да. Обычно у здоровых людей вакцины вызывают лишь незначительные побочные эффекты (повышение температуры, легкое недомогание). Однако до конца исключить риск осложнений нельзя — заранее обсудите возможные реакции организма с врачом. Но гораздо больше рискуют те, кто сознательно отказывается от прививки без веских на то причин.
Когда можно делать прививки?
Некоторые — перед началом сезона заболеваемости. Например, от гриппа лучше привиться в конце лета — начале осени. Прививки от многих других заболеваний можно делать в любое время года.
А когда вакцинацию нужно отложить?
Если у вас лихорадка или, например, первый день ОРВИ, идти на вакцинацию не стоит. Но это не касается экстренной вакцинации. После укуса животного прививку от бешенства делают в любом случае.
Что делать, если пропустил одну из прививок?
Необходимо приложить все усилия для соблюдения рекомендованного графика. Но если вы пропустили прививку, нет необходимости начинать всю схему сначала. Можно сделать прививку сразу, как только у вас появилась возможность, а потом вернуться к первоначальному плану.
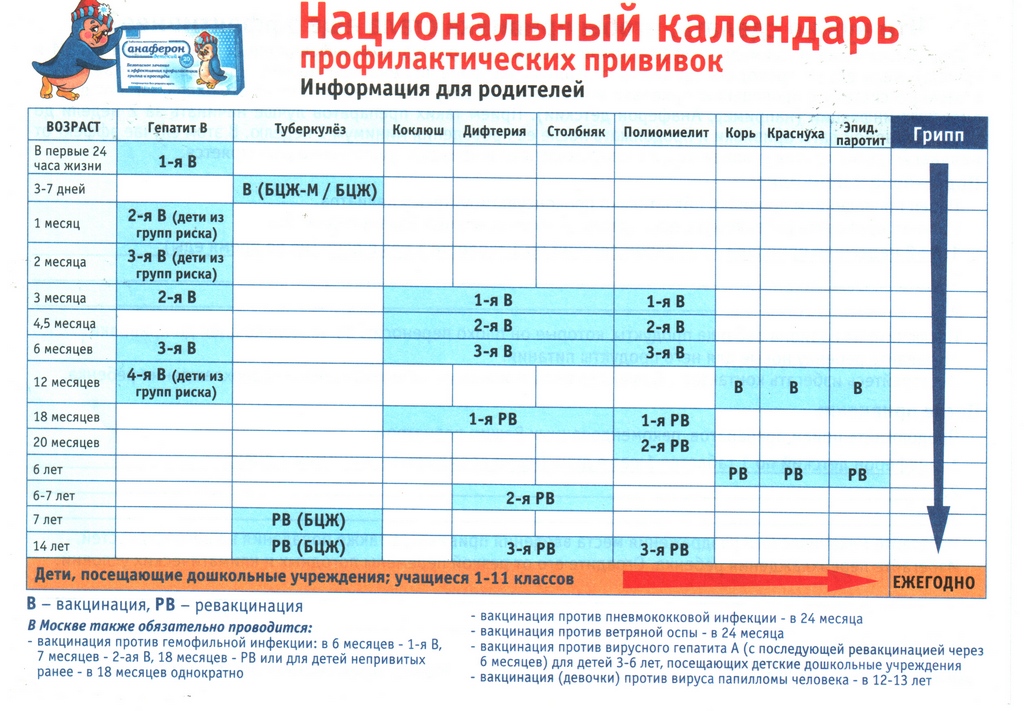
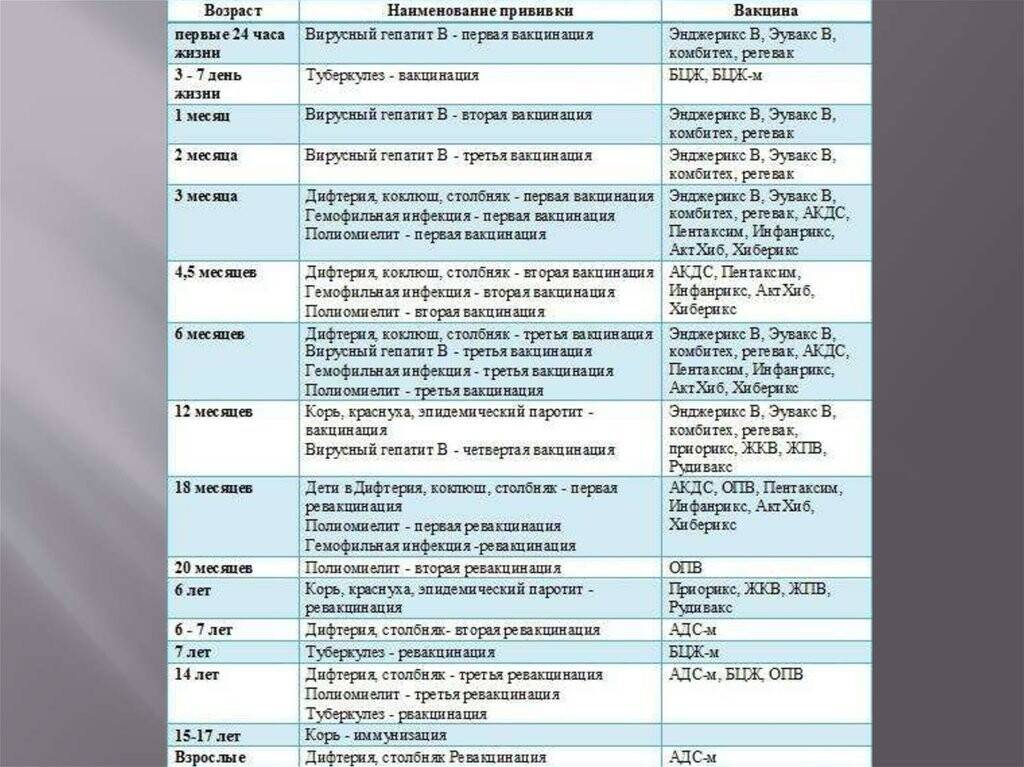
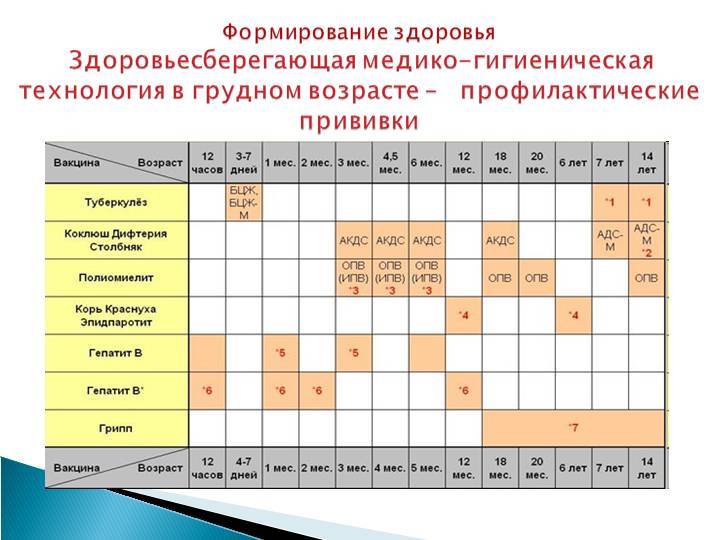
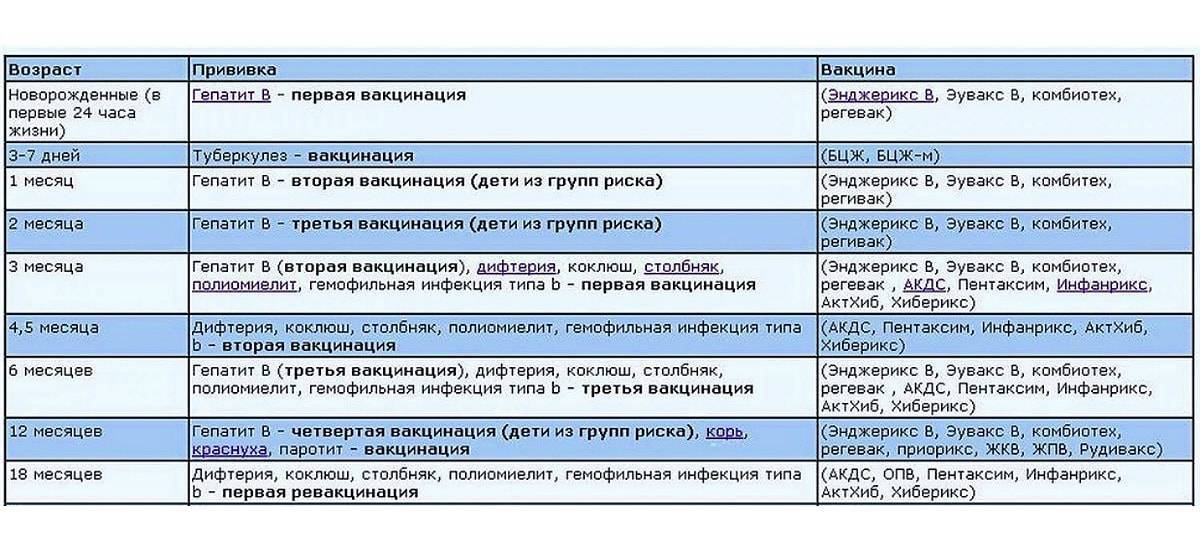
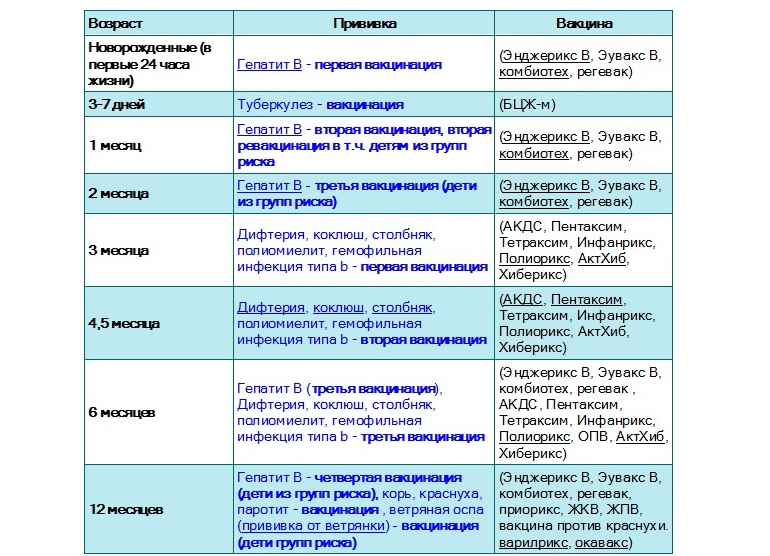
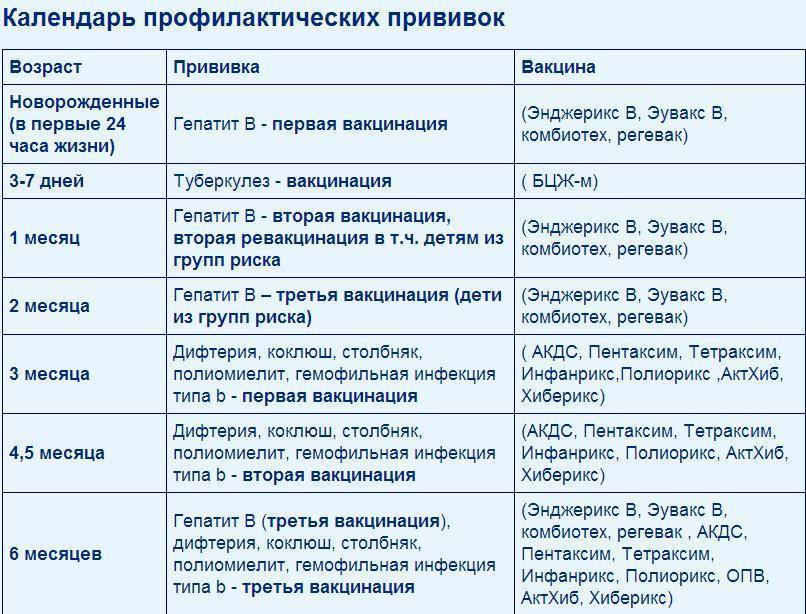
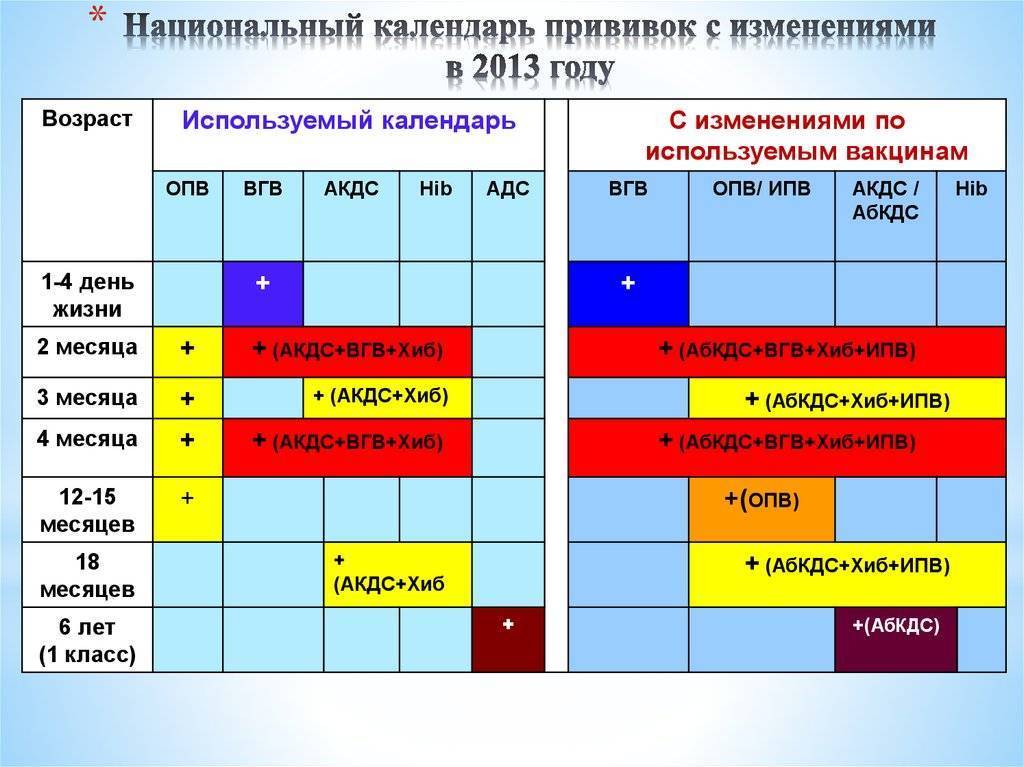
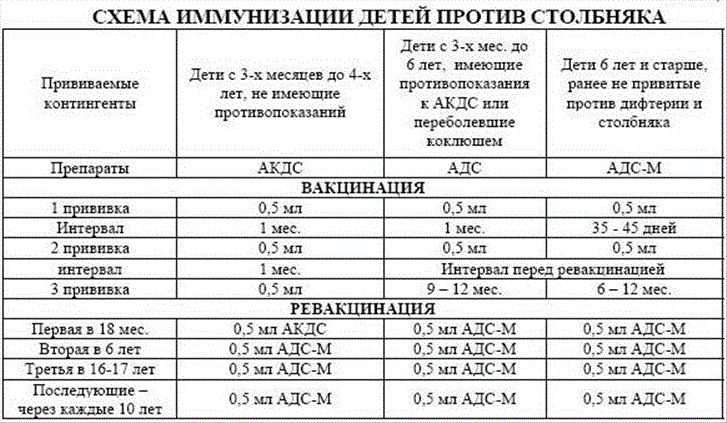
Когда делают прививку ИПВ и ОПВ вакцинами
Оба вида вакцины могут использоваться для постановки прививок детям. Вакцинацию проводят согласно графику. К тому моменту, когда ребёнок пойдёт в школу или детский сад, ему должны быть сделаны все полагающиеся прививки против полиомиелита.
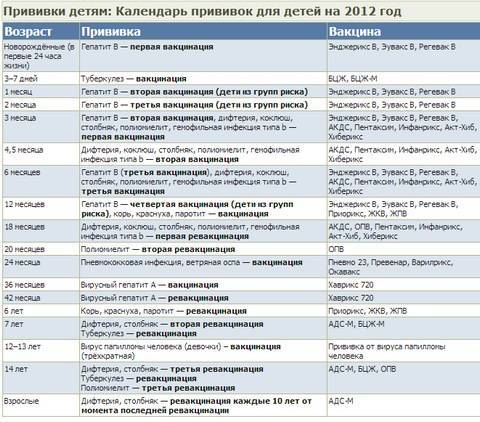
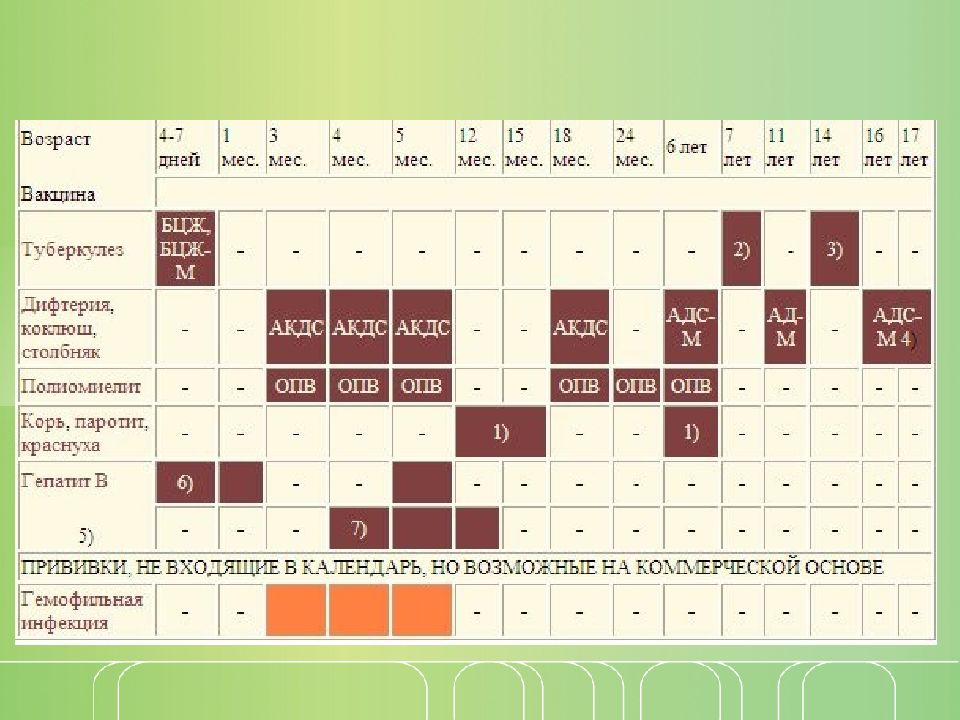
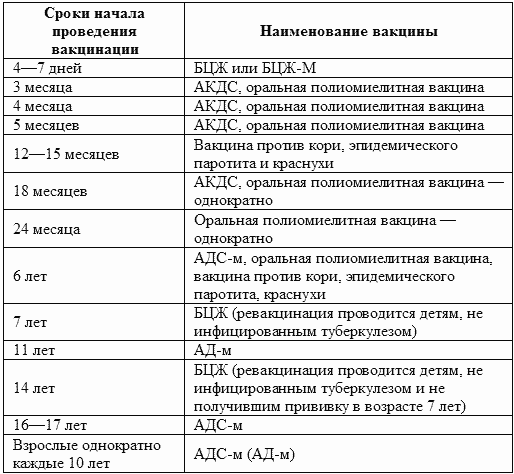
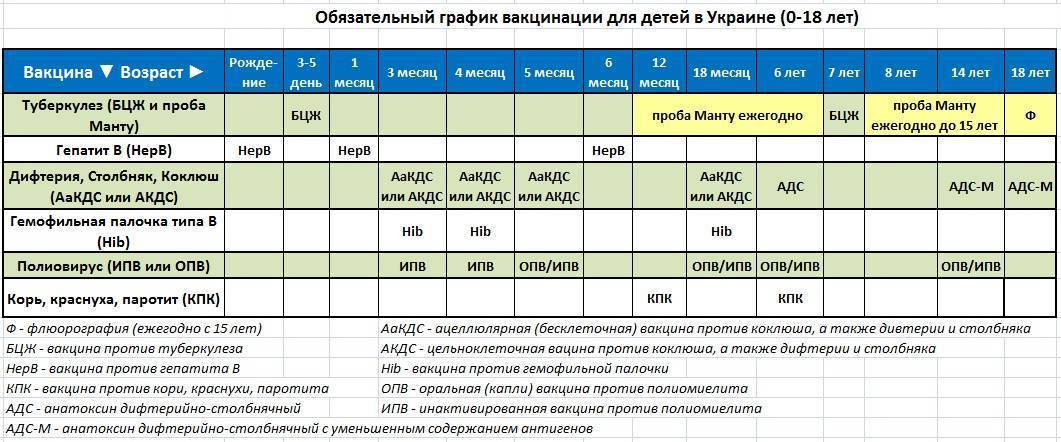
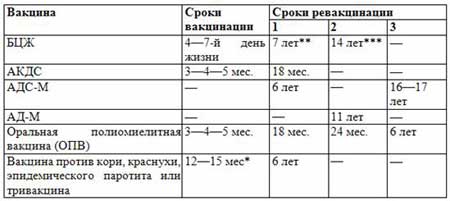
График прививок от полиомиелита
Согласно национальному календарю прививок, применяется следующая схема вакцинации от полиомиелита:
- 3 мес.;
- 4,5 мес.;
- 6 мес. (начиная с этого возраста, возможно использование ОПВ);
- 1-я ревакцинация — в 1,5 г.;
- 2-я — в 20 мес.;
- 3-я — в 14 лет.
Если используется вакцина ИПВ, схема отличается. Детям с иммунодефицитом делают 3 прививки, всем остальным достаточно двух. Первую иммунизацию проводят в 2-3 месяца, последующие — с интервалом 45 дней. Через год после первичной иммунопрофилактики предусмотрена ревакцинация против полиомиелита, а через 5 лет — ещё одна.
Живая вакцина более эффективна, но она чаще становится причиной побочных действий, а противопоказаний к ней больше, чем к ИПВ.
Внеплановая вакцинация от полиомиелита
Иногда возникает необходимость привить пациента вне графика. Типичные ситуации:
- нет данных о том, была ли поставлена прививка ранее. Вакцинацию проводят так же, как непривитым детям. Тех, кто младше 3 лет, прививают 3 раза с интервалом в 1 месяц, затем 2 раза проводят ревакцинацию. В возрасте от 3 до 6 лет также проводят 3 вакцинации, но ревакцинация только одна. До 17 лет делают остальные прививки, предусмотренные графиком.
- однократную иммунизацию вакциной ОПВ проводят, если предстоит выезд в экзотическую страну. Рекомендуется делать прививку от полиомиелита детям за 4 месяца, чтобы успел сформироваться иммунитет.
- внеплановую иммунизацию проводят, когда число зарегистрированных случаев патологии превышает установленный порог. Сколько прививок от полиомиелита придётся сделать, зависит от штамма, который стал причиной эпидемии.
Какие преимущества имеет именно АДСМ и чем она полезна
Из очевидных преимуществ АДС-М – наличие в одном препарате сразу двух активных компонентов, помогающих одновременно вырабатывать иммунитет относительно столбняка и дифтерии. Такие препараты биваленты. Встречается термин, относящийся к АДСМ – поливалентная или комбинированная вакцина, что предполагает наличие антигенов сразу к нескольким инфекциям.
К преимуществам ревакцинации АДСМ относят:
Высокий показатель защиты одновременно от столбняка и дифтерии. Эффект доказанный, в том числе многолетним опытом.
Минимальная выраженность побочных реакций. Это связано с составами растворов, используемых для инъекций
Активные компоненты находятся в оптимальном соотношении, предварительно подготовлены, в частности, подвержены специальному очищению.
Введение происходит одним уколом, что особенно важно для детей, для которых подобные манипуляции являются стрессовыми.
Можно использовать для детей и взрослых, имеющих аллергические реакции к коклюшному компоненту.
Необходимость прививаться очевидна. Удобно это делать не моновалентными вакцинами, подходящими только для защиты, например, от столбняка (АС) или дифтерии (АД), а сразу комплексными препаратами.
Какие бывают прививки от полиомиелита
Существует всего 2 вида вакцин: ИПВ и ОПВ. Обе они защищают от полиомиелита, но применяются в разных ситуациях. Особенности препаратов:
- ОПВ. прививочное средство, содержащее живых возбудителей. Клинические испытания, после которых вакцину против полиомиелита начали применять массово, были проведены в 1960 году. Активные компоненты — 3 штамма полиовирусов. Культуру вирусов выращивают в клетках обезьян, поэтому они получаются ослабленными. Пероральный способ введения выбран неслучайно. Реальное заражение происходит именно через рот, таким образом, достигается имитация инфицирования. В организме ребёнка после прививки полиомиелита формируется клеточный и гуморальный иммунитет, то есть вырабатываются не только специфические антитела, но также лимфоциты и фагоциты. Недостаток живой вакцины в том, что хотя изначально возбудители не обладают патогенностью, в некоторых случаях она может проявиться. Это значит, что вирусы способны перейти в активную форму и спровоцировать развитие вакциноассоциированного полиомиелита.
- ИПВ. Полиомиелитная вакцина, содержащая неживые вирусы. Изначально именно её использовали для прививок против полиомиелита детям. Препарат вводят подкожно, после чего вырабатывается гуморальный иммунитет. Но по эффективности ИПВ ниже, чем ОПВ. Это обусловлено тем, что вирус не проходит по поверхности пищеварительного тракта, и на этом участке не образуется защита. Небольшая вероятность заболеть полиомиелитом сохраняется даже после 3 инъекций.
Переболевшим детям всё равно требуется прививка, так как она защищает сразу от трёх штаммов, а иммунитет после перенесённого заболевания вырабатывается только к одному — к тому, которым был инфицирован пациент.
Характеристика препарата Инфанрикс
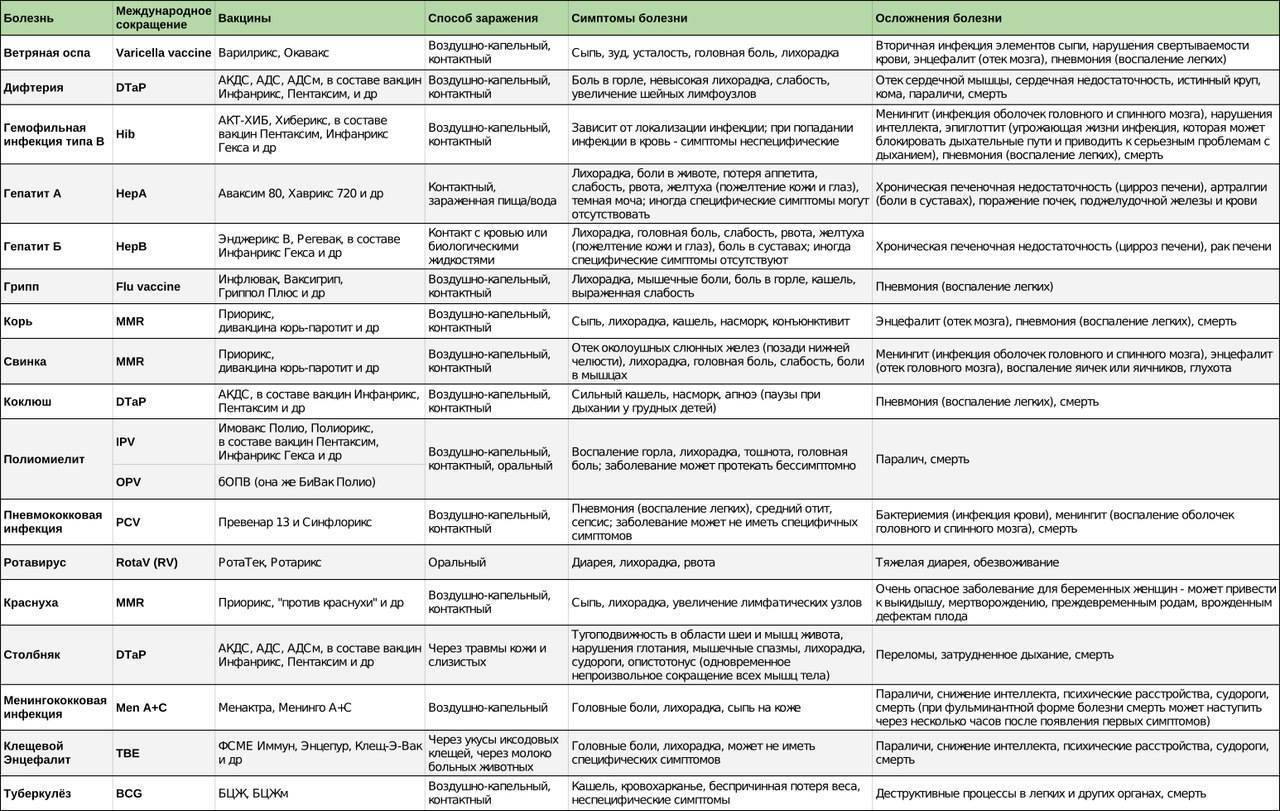
Вакцинация с помощью Инфанрикс обеспечивает специфический иммунитет к трем основным инфекциям – коклюшу, дифтерии и столбняку. Иногда такую вакцину еще называют бесклеточной против коклюша, чтобы охарактеризовать ее основное отличие от отечественной вакцины аналогичного действия под названием АКДС.
Бельгийская вакцина не содержит цельные клетки коклюшной инфекции, а включает разрушенные части антигенов бактерий, которые способны индуцировать формирование антител у человека. Это повышает чистоту и безопасность препарата. Известно, что большинство побочных реакций, вызываемых прививкой АКДС, провоцируются именно составляющей коклюша. Инфанрикс, по сравнению с АКДС, содержит в себе лишь 5 из 3000 антигенов коклюша, что в десятки раз снижает его аллергенность.
Факт того, что от использования Инфанрикс иммунитет формируется более слабый, научно не доказан. В состав данной вакцины входят пертактин, столбнячный и дифтерийный анатоксины, гемагглютинин и токсины коклюшной палочки. Пертактин и гемагглютинин также относятся к антигенам возбудителя коклюша, а дифтерийный и столбнячный анатоксины в Инфанрикс высокоочищенные и инактивированные высокими температурами.
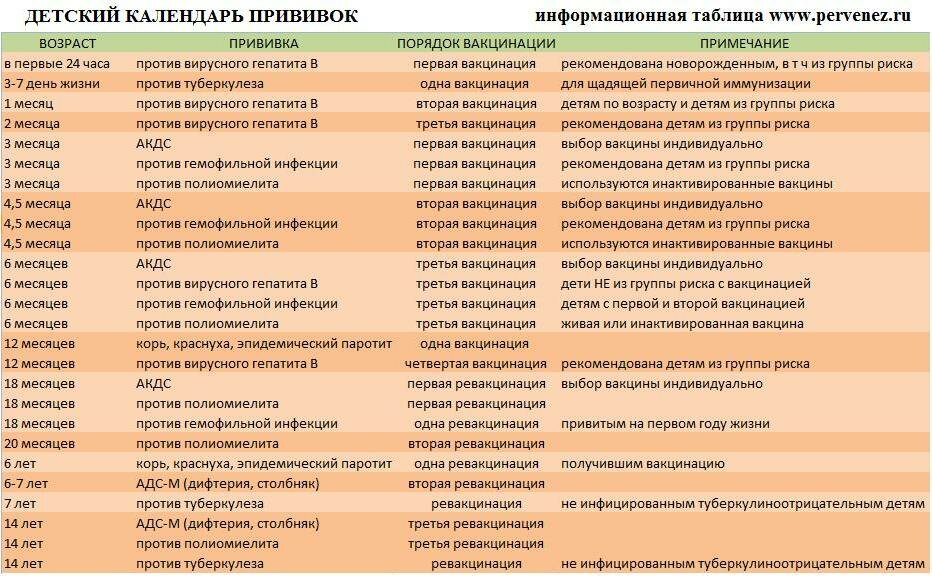
Проведение вакцинации препаратом Инфанрикс должно укладываться в те же сроки, что и стандартная вакцинация АКДС. Первая прививка должна быть сделана ребенку в возрасте 3 месяцев. Для завершения цикла иммунизации вакцинацию повторяют в 4,5 и 6 месяцев.
Спустя 13 месяцев после последней прививки проводится ревакцинация с применением препарата Инфанрикс
Важно при этом помнить, что сдвиг сроков вакцинации из-за временных противопоказаний ничем не ухудшит формирование у ребенка иммунитета, поэтому лучше, при наличии каких-то заболеваний или временных отводов, воздержаться от прививки и сделать ее, когда ребенок будет полностью здоров
Также научно не обосновано мнение некоторых специалистов о том, что если ребенка начали прививать Инфанрикс, то после него уже нельзя производить ревакцинацию посредством АКДС. Во всех специализированных медицинских источниках значится информация, что все вакцины против коклюша, столбняка и дифтерии являются полностью взаимозаменяемыми, причем существует возможность заменять монокомпонентные вакцины на многокомпонентные и наоборот.
Препарат Инфанрикс требуется вводить глубоко внутрь мышцы. Других методик введения вакцины не существует. Вакцинацию с использованием данной вакцины можно производить одновременно с вакцинацией против других болезней, однако забор разных препаратов в один шприц категорически не допустим.
Специфический иммунитет после прививки начинает формироваться через месяц после третьей вакцинации. К дифтерии и столбняку при этом вырабатывается иммунитет у 99% привитых, а к коклюшу – у 95%. При ревакцинации в возрасте 18 месяцев вторичным ответом иммунной системы усиливается результат после первичной тройной вакцинации. В целом, вакцина Инфанрикс формирует стойкий иммунитет ко всем трем заболеваниям у 88% детей.
Как дети переносят вакцинацию?
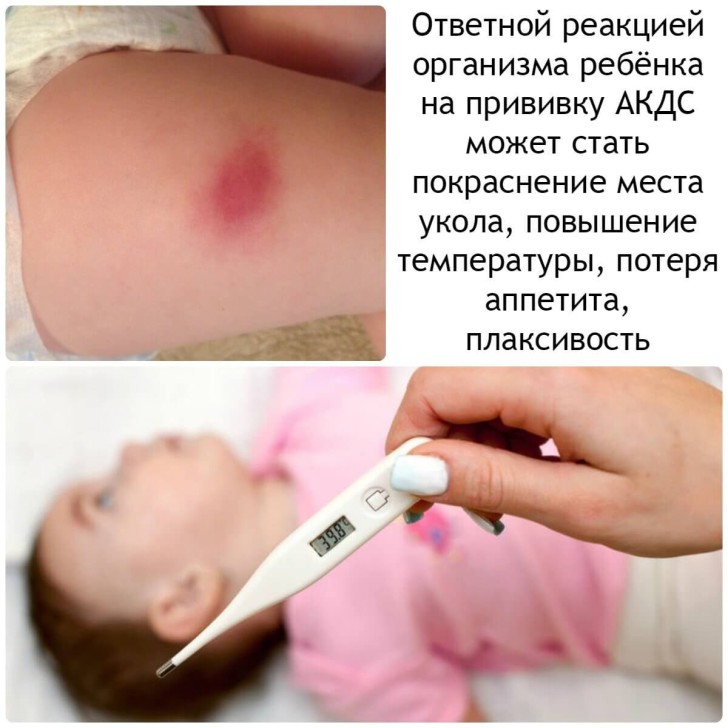
Малышей вакцинируют внутримышечно, вводя препарат в массивную бедренную мышцу. Деткам постарше, начиная с 4 лет, прививку делают в мышцы предплечья. Специфика препарата такова, что, попадая в мышцу, он не сразу всасывается в кровь, а постепенно, что стимулирует выработку антител организмом. Проведение иммунизации может пройти для ребенка абсолютно незамеченным. Однако иногда родители могут заметить изменения в месте инъекции или в поведении ребенка.
Организм ребенка может отреагировать на прививку легко, но может и «взбунтоваться». Для того чтобы понять, когда организм реагирует на вакцину нормально, а когда инъекция переносится тяжело, следует обратиться за помощью к врачу.
Нормальные побочные реакции
Появление у ребенка некоторых из этих симптомов говорит о нормальной реакции организма на введение вакцины:
- Место укола становится более плотным, возможно покраснение. Для устранения этой реакции можно сделать спиртовой компресс на место инъекции.
- Потеря аппетита, возможны рвота и понос. При диарее рекомендован прием энтеросорбентов (Смекты, Энтеросгеля, активированного угля).
- Небольшое повышение температуры тела. Этот симптом наиболее частый, и может сохраняться до нескольких дней. Жаропонижающие средства облегчат состояние ребенка.
- Кашель. Как правило, проходит без вспомогательного лечения через несколько дней.
- Сыпь. Аллергия уходит после приема антигистаминных средств.
- Ребенок прихрамывает на одну ножку. Это связано с тем, что у детей небольшая мышечная масса, и это затрудняет рассасывание препарата. Для устранения симптома можно помассировать ногу, обернуть теплым полотенцем.
- Смена поведения. Из спокойного и тихого он стал капризным и плаксивым, или наоборот – активный малыш становится вялым, заторможенным и сонным.

Все рассмотренные симптомы – это стандартная реакция на введение чужеродных и враждебных клеток, ведь именно такими и являются элементы вакцины по отношению к организму. Ребенок при появлении реакции на первую прививку скорее всего во время второй, третьей и последующих отреагирует так же. Поэтому родители должны иметь в аптечке заранее приготовленные лекарства для устранения неприятных симптомов. Нужно наблюдать за ребенком и в случае резкого ухудшения состояния обратиться в больницу. Такие проявления могут быть не только нормальной реакцией организма на прививку или ревакцинацию, а признаком отдельного заболевания, проявившегося после вакцинации.
При каких симптомах требуется незамедлительно обращаться к врачу?
Негативные последствия после иммунизации АКДС проявляются в течение первых суток. Если состояние здоровья ребенка ухудшилось спустя несколько дней после процедуры, стоит установить иную причину. При каких симптомах после вакцинации нужно срочно обратиться к врачу во избежание острой реакции:
- резкое повышение температуры тела до 39 градусов;
- в месте введения вакцины появился отек более 5-8 см в окружности;
- ребенок беспрерывно плачет на протяжении нескольких часов.
Принцип действия вакцин
Когда вакцинный препарат попадает в организм, иммунная система распознает чужеродный антиген и начинает вырабатывать против него специфические антитела, которые вскоре его уничтожают. Но в иммунизированном организме сохраняются, так называемые «клетки памяти», которые при встрече с настоящей инфекцией, мгновенно активируются, сразу запускают синтез антител, подавляют жизнедеятельность возбудителя, не давая болезни развиться.
После прививки в организме формируется поствакцинальный иммунитет – специфическая невосприимчивость к конкретному инфекционному заболеванию. Продолжительность поствакцинальной защиты различная, для некоторых инфекций для формирования стойкого иммунитета требуется проведение повторных вакцинаций – ревакцинаций.
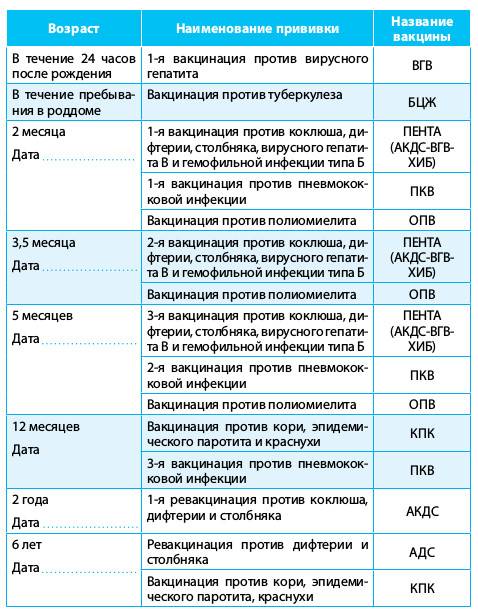
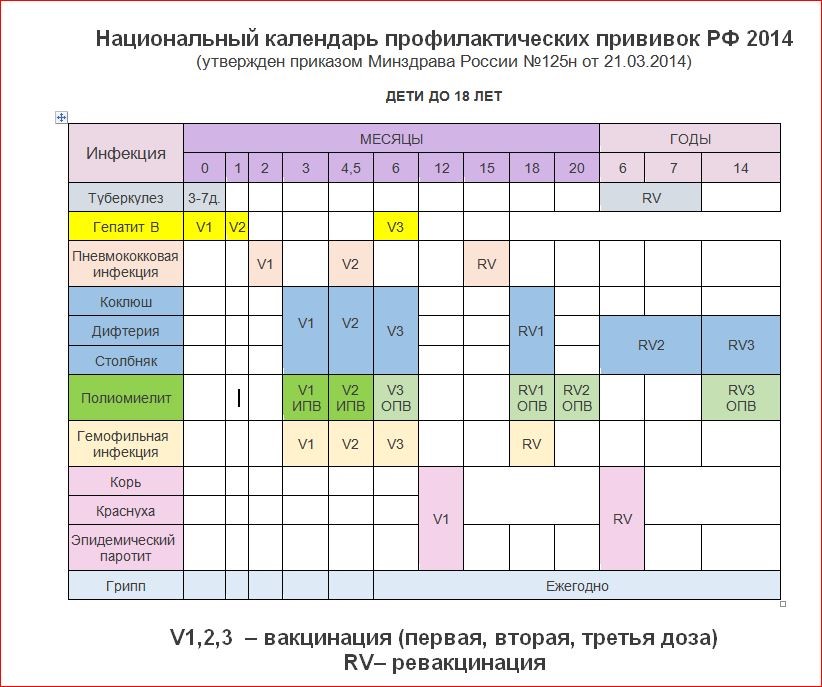
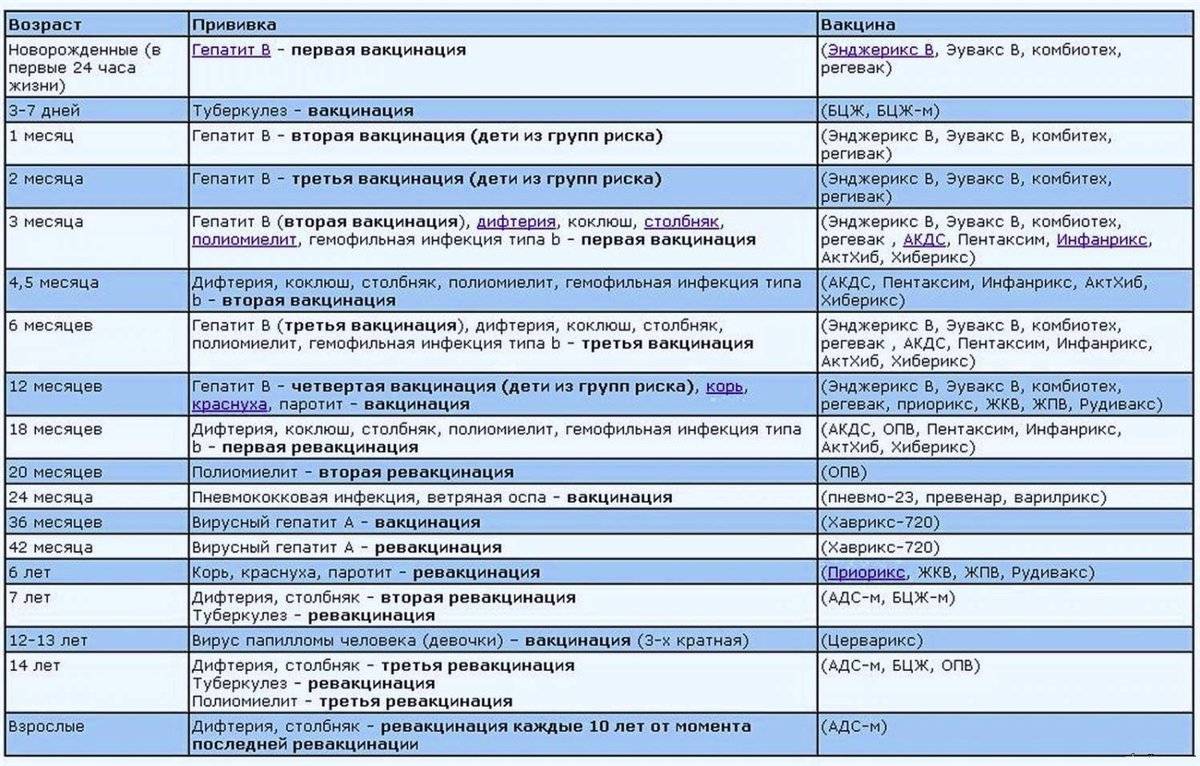
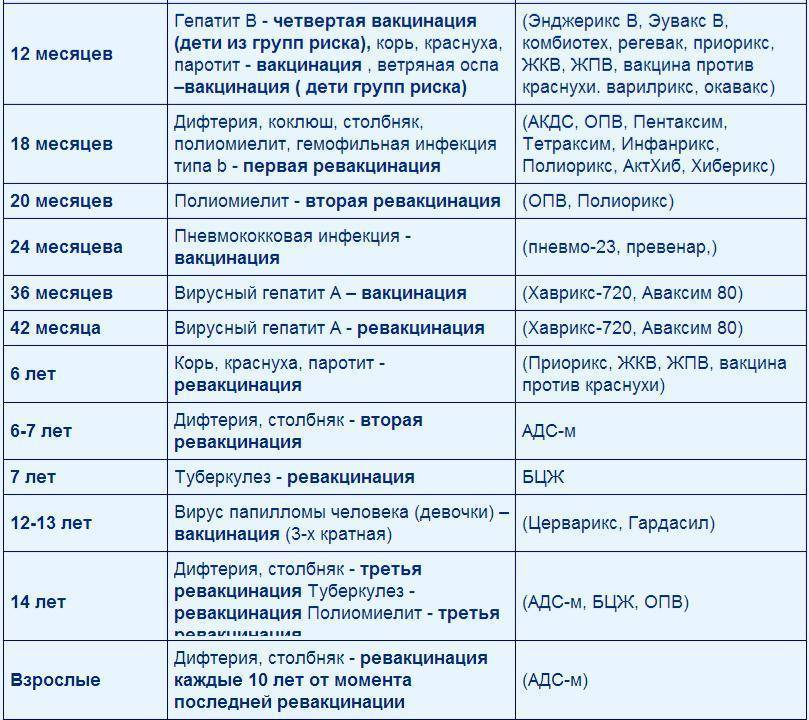
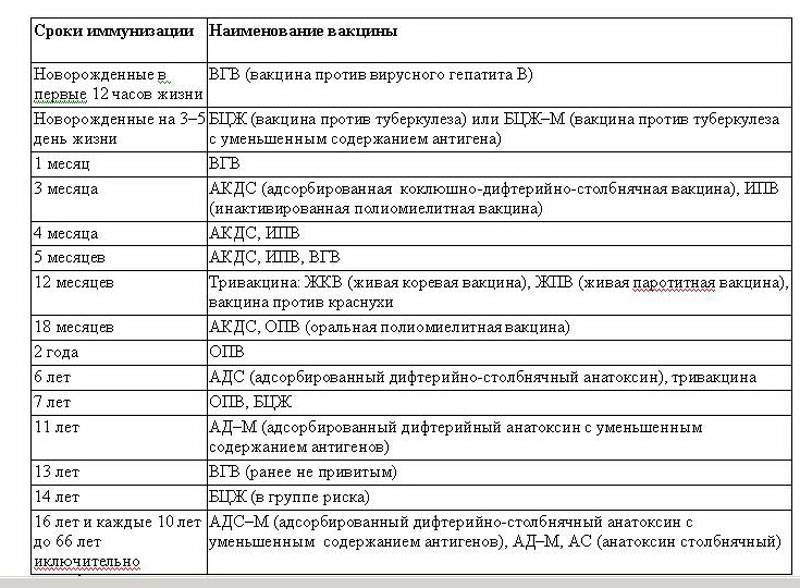
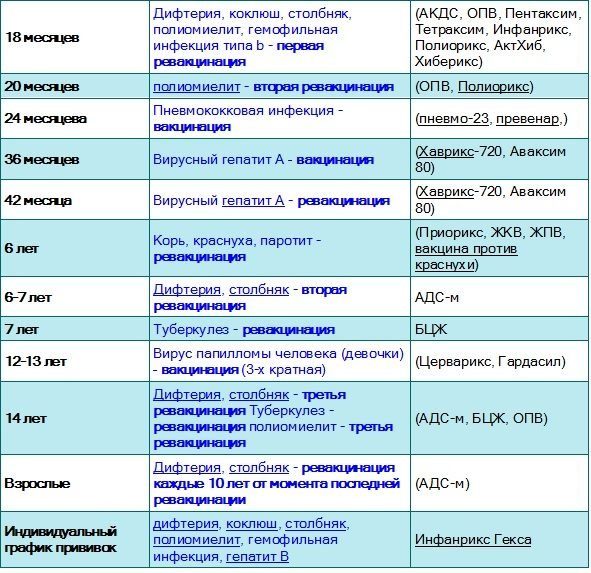
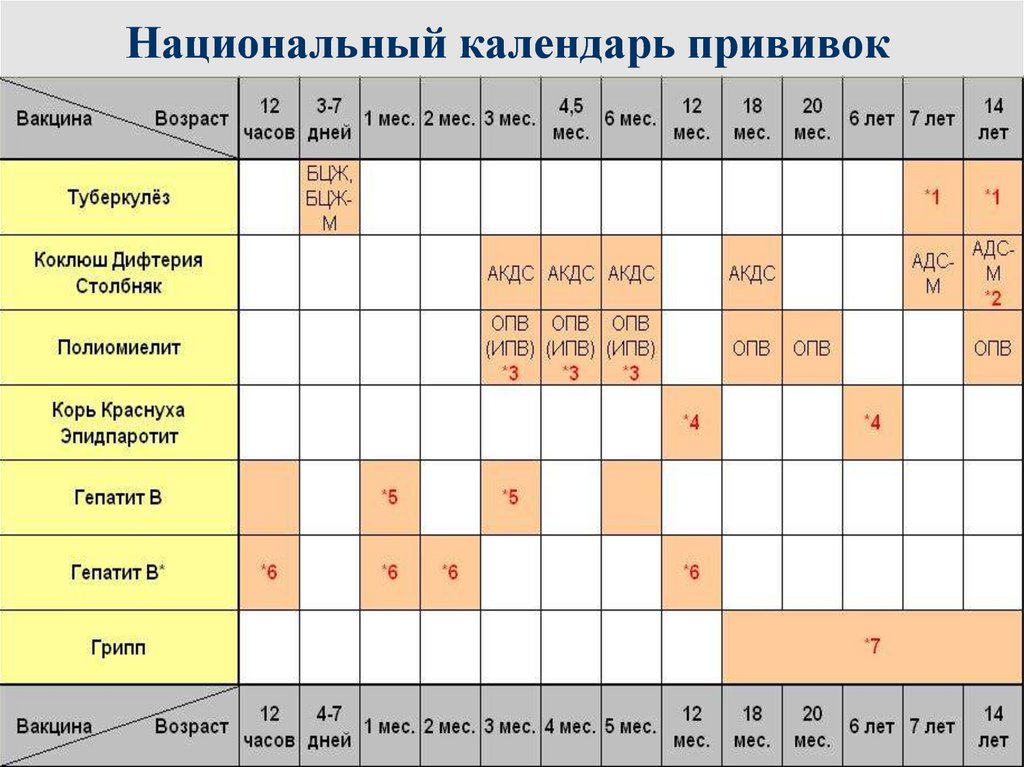
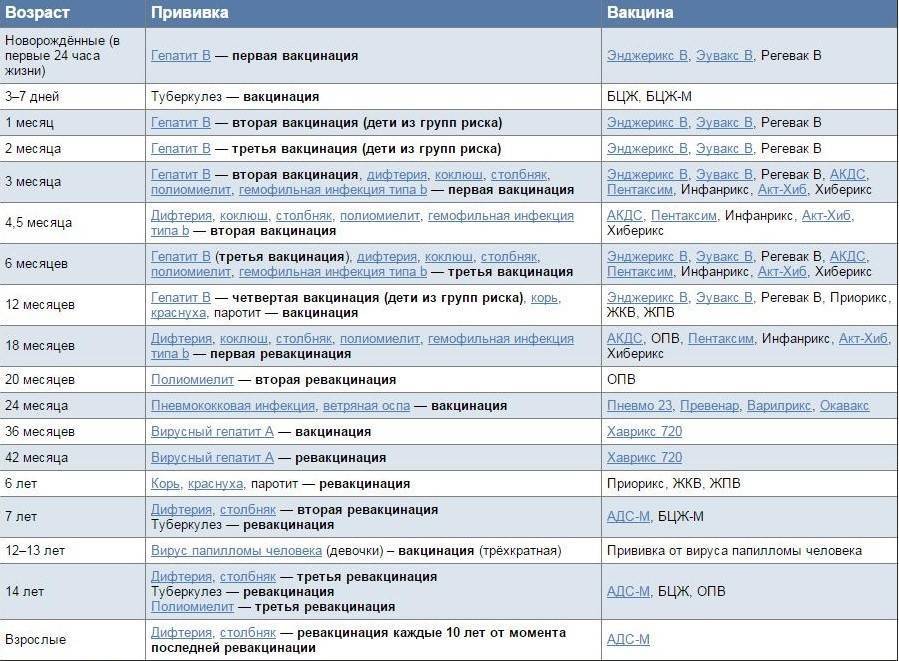
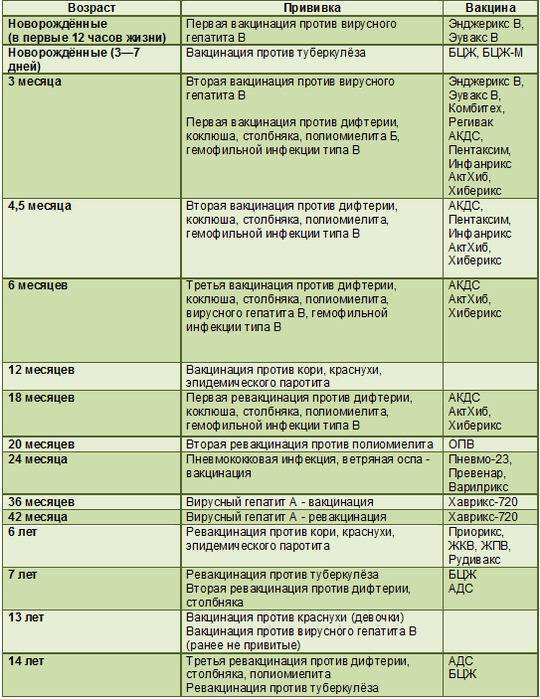
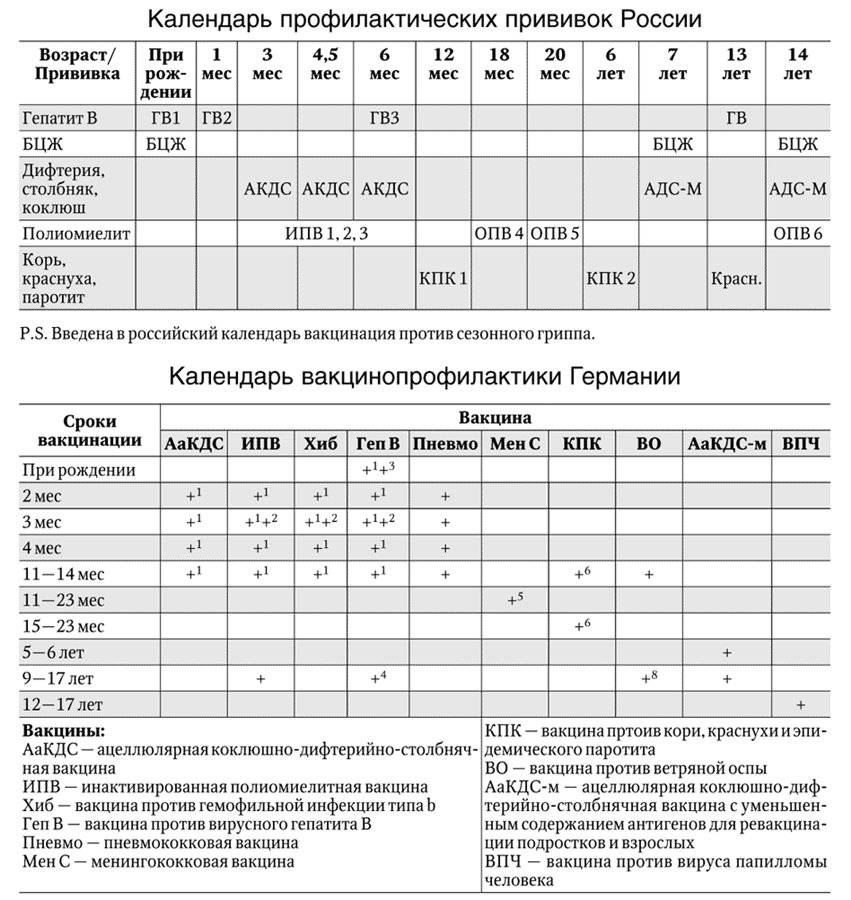
Сроки вакцинации и ревакцинации
АКДС – это инактивированный тип вакцины. Состав представлен дифтерийным, коклюшным и столбнячным токсоидами. Также в препарате содержится целый ряд вспомогательных компонентов, которые часто плохо переносятся детским организмом. Прививка включена в Национальный календарь иммунопрофилактики и делается малышам в обязательном порядке.
По предложенной Министерством Здравоохранения схеме, вакцинацию проводят тремя дозами. При этом выдерживают промежуток между инъекциями, который составляет не меньше 30-40 дней. Вводят препарат внутримышечно в область бедра.
 Вакцина АКДС
Вакцина АКДС
Первую прививку по утвержденному графику делают в трехмесячном возрасте. Раньше иммунизировать детей не имеет смысла, поскольку первые 90-93 дня, в крови присутствуют антитела переданные от матери. Затем защитные силы начинают ослабевать, малыш становится подверженным заражению столбняком, коклюшем и дифтерией.
У некоторых лиц имеются временные противопоказания к иммунизации АКДС. В таких случаях прививку переносят на период полного выздоровления. В некоторых странах оптимальным сроком вакцинации считается возраст 2-4 месяца. Уже после первого укола начинают вырабатываться антитела.
 Но их недостаточно и концентрация их уменьшается со временем. Для создания стойкого иммунитета препарат используют повторно. Вторую дозу АКДС вводят в 4,5 месяца, спустя 45 дней после первой инъекции. Медики применяют ту же самую дозу и колют препарат также в бедро. Третья прививка делается в полгода.
Но их недостаточно и концентрация их уменьшается со временем. Для создания стойкого иммунитета препарат используют повторно. Вторую дозу АКДС вводят в 4,5 месяца, спустя 45 дней после первой инъекции. Медики применяют ту же самую дозу и колют препарат также в бедро. Третья прививка делается в полгода.
При необходимости можно перенести АКДС на два месяца вперед. После курса иммунизации, состоящего из трех доз, российским календарем профилактики инфекционных патологий предусмотрена ревакцинация.
Ее делают в 6-7 лет, затем в 14. С 24-летнего возраста против столбняка, дифтерии прививают каждые 10 лет. Препараты с коклюшным компонентом уже не используют. Применяют АДС-М или импортные вакцины.
Для ослабленных лиц схему вакцинации и ревакцинации педиатры подбирают индивидуально. Если АКДС переносится плохо, доктора рекомендуют использовать аналоги Инфанрикс или Пентаксим. В них нет цельноклеточного коклюшного компонента и мертиолята.
В каких ситуациях взрослым нужно задуматься о вакцинации
1. Вы не были привиты в детстве
Прививки от многих опасных заболеваний рекомендуется делать в детстве. Но если по каким-то причинам вакцинация не была проведена, обсудите с терапевтом возможность сделать прививку во взрослом возрасте. Это касается, например, вакцин от гепатита A, гепатита B, менингита, ветряной оспы и некоторых других заболеваний.
2. Прививка была сделана давно, необходима ревакцинация
После некоторых прививок иммунитет к возбудителю заболевания формируется не на всю жизнь, а лишь на определенный период: на год, пять или десять лет — в зависимости от типа вакцины. Потом прививку нужно сделать снова. Взрослым требуется ревакцинация, например, от гриппа и столбняка.
| От какого заболевания вакцина | 19-21 год | 22-26 лет | 27-49 лет | 50-64 года | старше 65 лет |
|---|---|---|---|---|---|
| Грипп | Ежегодно перед началом сезона заболеваемости | ||||
| Дифтерия, столбняк, коклюш | 1 доза каждые 10 лет | ||||
| Корь, краснуха паротит | 2 дозы за всю жизнь | ||||
| Ветряная оспа | 2 дозы за всю жизнь для пациентов, не переболевших в детстве | ||||
| Herpes zoster (опоясывающий лишай) | 1 доза для людей страше 55 лет | ||||
| Папилломавирус человека | 2 или 3 дозы за всю жизнь | ||||
| Гепатит А | 2 дозы за всю жизнь | ||||
| Гепатит В | 3 дозы за всю жизнь | ||||
| Пневмококковая инфекция | 1 доза каждые 5 лет | ||||
| Менингит (тип A, C, W, Y) | 1 доза за всю жизнь | ||||
| Менингит (тип В) | 2 или 3 дозы за всю жизнь |
Важно! В России зарегистрированы не все вакцины. Так, сделать прививку от некоторых типов менингита или от опоясывающего лишая можно только за границей.
3. Вы планируете путешествие
Перед поездкой спросите у врача, какие заболевания распространены в том или ином регионе и какие прививки лучше сделать (эта информация должна быть и у туроператора). Перед путешествием в Сибирь сделайте прививку от клещевого энцефалита, перед поездкой в некоторые страны Африки, Южной Америки, Азии — прививки от желтой лихорадки, брюшного тифа, дизентерии.
4. Необходима экстренная вакцинация
Если риск заразиться высок, вакцинацию нужно провести незамедлительно. Например, после укуса диких животных придется экстренно привиться от бешенства. Если был контакт с человеком, который заболел ветрянкой, в некоторых случаях тоже может потребоваться прививка.
5. Вы планируете беременность
Есть болезни, например, краснуха, которые могут плохо сказаться на развитии плода. Если вы планируете беременность, проконсультируйтесь с врачом и составьте список и график необходимых прививок.
В нашей стране есть отдельные категории граждан, которые прививаются регулярно. Это медицинские и социальные работники, военные, которые служат в отдаленных регионах, работники пищевой промышленности. График вакцинации для них определяет государство. Остальные взрослые часто даже не задумываются о прививках. И если за вакцинацией детей строго следят педиатры, то взрослым это нужно отслеживать самостоятельно.
Памятка родителям
Прививать нужно только здорового ребенка, даже период прорезывания зубов у маленьких детей может стать поводом отложить вакцинацию. Уровень всех показателей крови и мочи должны быть в пределах нормы. Если ребенок склонен к аллергическим проявлениям, то за несколько дней до прививки начинают давать антигистаминные препараты.
Реакция организма в виде повышения температуры тела часто появляется именно на коклюшный компонент. Поэтому врачи рекомендуют по приходу домой дать ребенку жаропонижающий препарат. Если повышение температуры тела при инфекционных болезнях способствует гибели болезнетворных микробов, то в случае с вакцинацией она никакой пользы не несет.
В день вакцинации не стоит ребенка купать, прогулку также стоит отменить. Нельзя в этот период вводить новые продукты. Место укола нельзя тереть или чесать.
Когда можно делать следующую прививку после АКДС определяет врач, опираясь на данные национального календаря прививок и состояние здоровья пациента. Первые три прививки делают с промежутком в 30–40 дней. Очередное введение препаратов разрешено не ранее, чем через месяц.
Особенности введения вакцины
Прививка вводится внутримышечным способом. Это объясняется тем, что благодаря впрыскиванию раствора в мышечную массу обеспечивается оптимальная скорость его всасывания и правильное формирование иммунитета. При введении препарата подкожным способом всасывание в ткани тела происходит слишком медленно, что ставит под сомнение эффективность вакцинации.
Младенцам укол делают в развитые мышцы бедра, детям постарше и взрослым – в дельтовидную мышцу верхней 1/3 плеча. Ягодичные мышцы считаются непригодными для введения прививки АКДС, поскольку они находятся под плотным слоем подкожной жировой прослойки, что затрудняет впрыскивание раствора. При попадании средства в подкожный слой его впитывание будет происходить очень медленно из-за отсутствия кровеносных сосудов. Кроме того, в ягодичных мышцах находится седалищный нерв, при случайном попадании в него иглой может произойти его повреждение.
Прививка от коклюша детям
Предотвратить коклюш можно с помощью вакцинации.
Вакцинация проводится всем детям и взрослым по схеме:
- Вакцинация: в 3 месяца, в 4,5 месяца, в 6 месяцев
- Ревакцинация: в 18 месяцев, через 12 месяцев после законченной вакцинации.
Для прививки от коклюша используют 2 вида вакцин: цельноклеточную коклюшную вакцину АКДС, которая защищает в комплексе от коклюша, дифтерии и столбняка, и бесклеточные вакцины. К бесклеточным коклюшным вакцинам относятся:
- Инфанрикс – профилактика коклюша, дифтерии, столбняка.
- Пентаксим – профилактика коклюша, дифтерии, столбняка, полиомиелита, гемофильной инфекции.
- Инфанрикс Гекса – профилактика коклюша, дифтерии, столбняка, полиомиелита, гемофильной инфекции, вирусного гепатита В.
- Адасель – профилактика коклюша дифтерии, столбняка у лиц от 4 лет до 64 лет.
Выводы:
- При коклюше симтомы у детей нарастают постепенно: от лёгкого кашля и насморка до судорожных приступов кашля.
- Лечат коклюш антибиотиками, препаратами, разжижающими мокроту, антигистаминными средствами по показаниям. Важны хорошие условия и уход.
- Коклюш опасен в раннем возрасте детей, так как тяжёлые приступы кашля могут привести к остановке дыхания.
- Прививка от коклюша надёжно защищает детей от болезни.
(1
оценок; рейтинг статьи 1.0)
Юридические особенности вакцинации
В России принят ряд законодательных актов, которые регламентируют вакцинацию с юридической точки зрения.
- Вакцинацию имеют право проводить только те медицинские учреждения, которые прошли соответствующую государственную аккредитацию. Это касается и поликлиник, и медицинских центров.
- Прививка ставится обученным и имеющим допуск к проведению процедуры работником: фельдшер, врач, медсестра.
- Вакцинация проводится только теми препаратами, которые официально зарегистрированы в стране. Все прививки проходят строгий контроль.
- Прививка – это добровольное решение родителей, за отказ нет предусмотрено никаких негативных последствий и штрафов. С другой стороны, принятие решения должно основываться на соблюдении интересов своего ребенка и чужих детей, которые могут заразиться опасной инфекцией. Осознанный подход поможет принять верное решение.
- Перед тем как ставить прививку медицинским работником проводиться разъяснительная работа с родителями, чтобы подробно рассказать обо всех побочных эффектах, последствиях отказа и о свойствах самой вакцины.
- Осмотр ребенка врачом или фельдшером перед прививкой.
Две вакцины от различных болезней ставят с промежутков в 30 дней, не меньше. В 1 день допускается вакцинация по нескольким направлениям, но прививки делают разными шприцами и в разные области тела.
Откуда пошло недоверие к прививке АКДС?
До сих пор некоторые с опаской относятся к АКДС вакцине и отказываются от ее применения. Так откуда же возник негатив в сторону этой прививки?
В 1973 году Джон Уилсон опубликовал свое исследование, в котором говорил о связи прививки АКДС с неврологическими расстройствами у детей. После этого он выступил на телевидении, где повторил свою точку зрения по поводу этих прививок. После этого британские врачи повсеместно начали советовать отказываться от инъекций вакцины детям.
И уже к 1979 году процент привитых от коклюша детей в Англии составил лишь 31% против 79% в 1972 году, за год до заявления Уилсона. Результатом стало заражение коклюшем 100 000 детей, 5000 были госпитализированы, а у 200 развилась тяжелая пневмония, у 80 были судороги, 36 детей умерли.
Позднее выяснилось, что цифры были сильно занижены, и умерло 600 детей. Япония также приостановила использование АКДС, после этого госпитализация и смертность от коклюша там возросла в 10 раз.
Сложившаяся ситуация сильно обеспокоила министерство здравоохранения Англии, и оно обратились к доктору Дэвиду Миллеру с просьбой выявить реальную опасность, которая несет в себе вакцина. Исследование Миллера показало связь между АКДС и неврологическими заболеваниями у детей: АКДС была причиной поражения мозга у 1 из 100 000 детей при троекратной вакцинации. После этого доверие к АКДС упало еще ниже.
Но на сегодня уже установлено, что исследования Миллера являются ошибочными. Дэвид Миллер указывал на то, что у 7 детей были поражения мозга в течение недели после вакцины АКДС. Но уже после выяснили, что 3 из них были совершено здоровы, еще 3 переболели вирусными инфекциями, а 1 ребенок был с синдромом Рейе
Но почему же эти данные не вскрылись раньше? Скорее всего потому, что команда Миллера находилась под постоянным вниманием прессы. И ученые были заинтересованы в том, чтобы найти любые доказательства опасности применения АКДС вакцины
Очередной общественный бунт против АКДС случился в Америке в 1982 году. Спровоцировал его документальный фильм «АКДС: прививочная рулетка». В фильме рассказывалось о том, что вакцина вызывает поражения мозга. Во многом благодаря этой картине и появилась самая влиятельная антипрививочная организация.
После выхода фильма было много исков в суд против производителей АКДС вакцин. Выплаты по искам составляли миллионы долларов. Фармкомпании отказывались дальше производить АКДС вакцины.
Появилась критическая нехватка вакцин.
В 1995 году АКДС признали безопасной вакциной, потому что на деле она не может вызвать тех осложнений, которые ей приписывали ранее. Обычная реакция на прививку – повышение температуры. Но волнения по поводу этой темы не утихают по сей день.