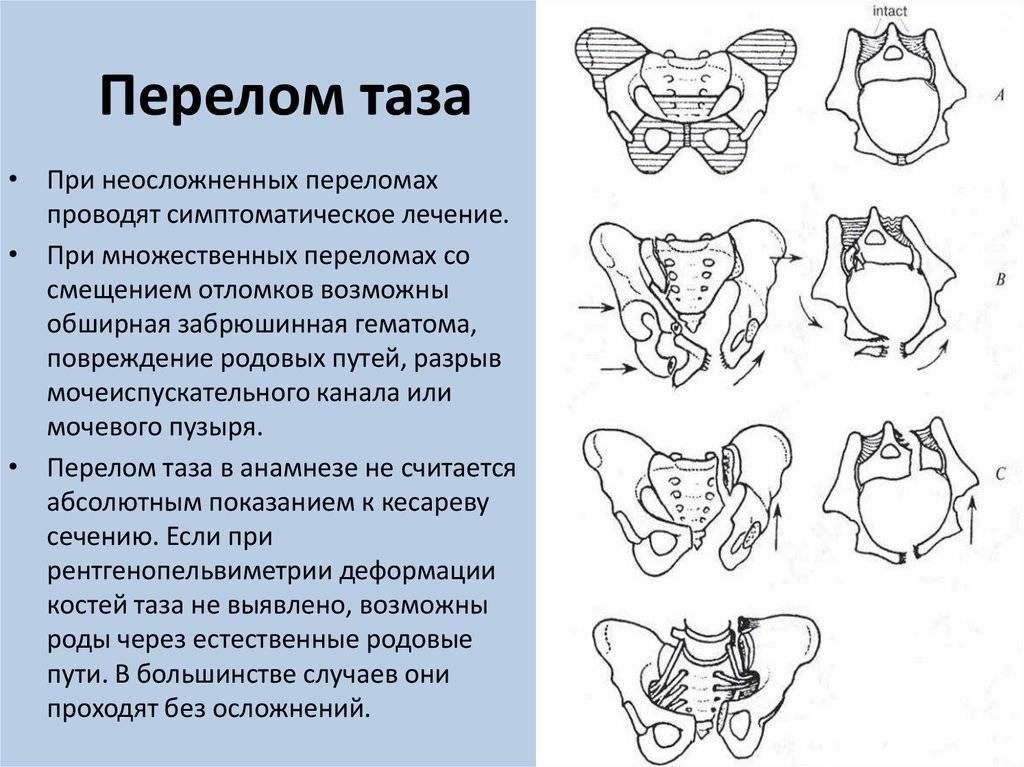
Второй триместр беременности
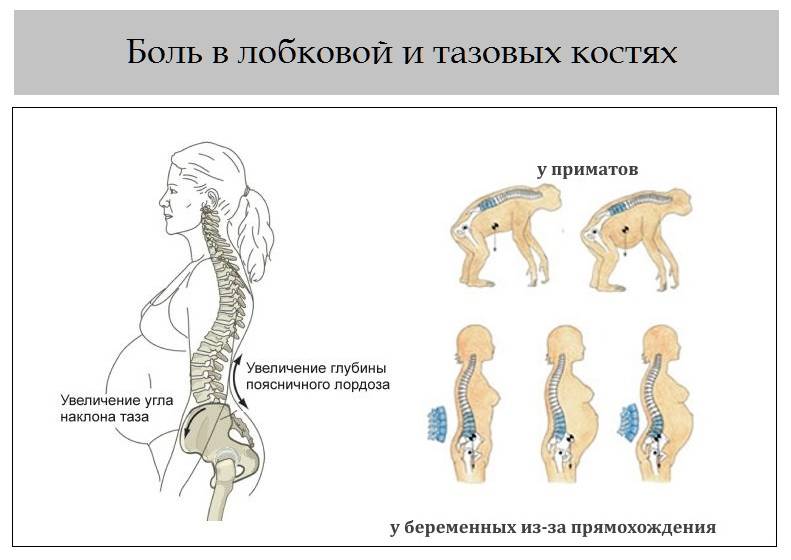
Во время второго триместра беременности начинают происходить изменения осанки. Так, выпуклость позвоночника, обращенная кпереди, становится более выражена. Эта выпуклость называется поясничный лордоз. Увеличение поясничного лордоза происходит для того, чтобы сместить вниз центр тяжести, который у беременных женщин меняется из-за растущей матки. Такие изменения в позвоночнике приводят к возникновению изменения наклона шеи и плечевого пояса. Поэтому у беременным могут возникать слабость в руках и закрепощение плечевого пояса, а также ноющие боли в руках из-за сдавления серединного и локтевого нерва.
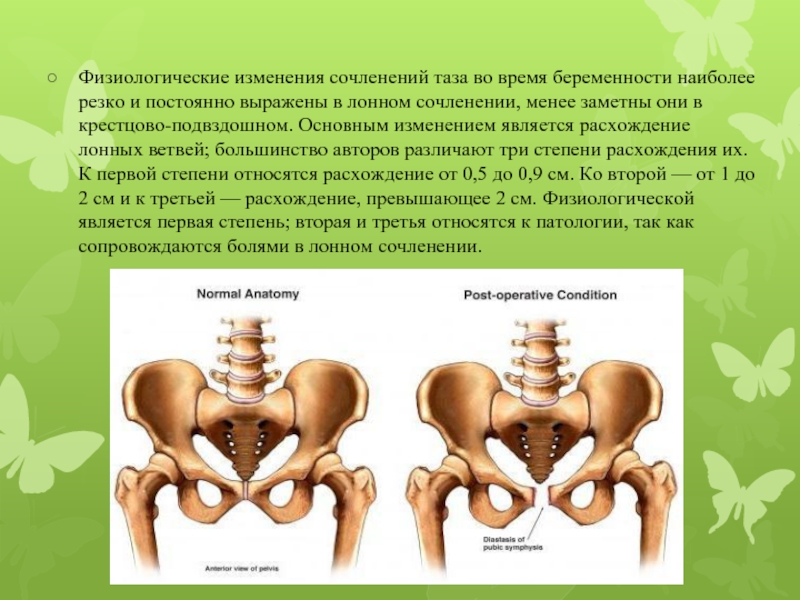
Во время беременности желтое тело, плацента и часть децидуальной оболочки матки вырабатывают гормон релаксин. Концентрация релаксина в организме беременной женщины повышается в 10 раз по сравнению с небеременными. Физиологический смысл выработки релаксина состоит в подготовке родовых путей к родам. Релаксин воздействует на связки, делая их более рыхлыми. Поэтому у беременных женщин развивается нестабильность суставов и могут развиваться изменения походки. Около 50% беременных женщин жалуются на боли в спине. Это происходит из-за спазма мышц, окружающих позвоночник и из-за нестабильности крестцово-подвздошных суставов. У беременных женщин в течение 20 первых недель происходит обратимая потеря костной массы приблизительно на 2%. Такие колебания костной массы в два раза более интенсивны, чем у женщин после климакса.
Изменения таза во время беременности
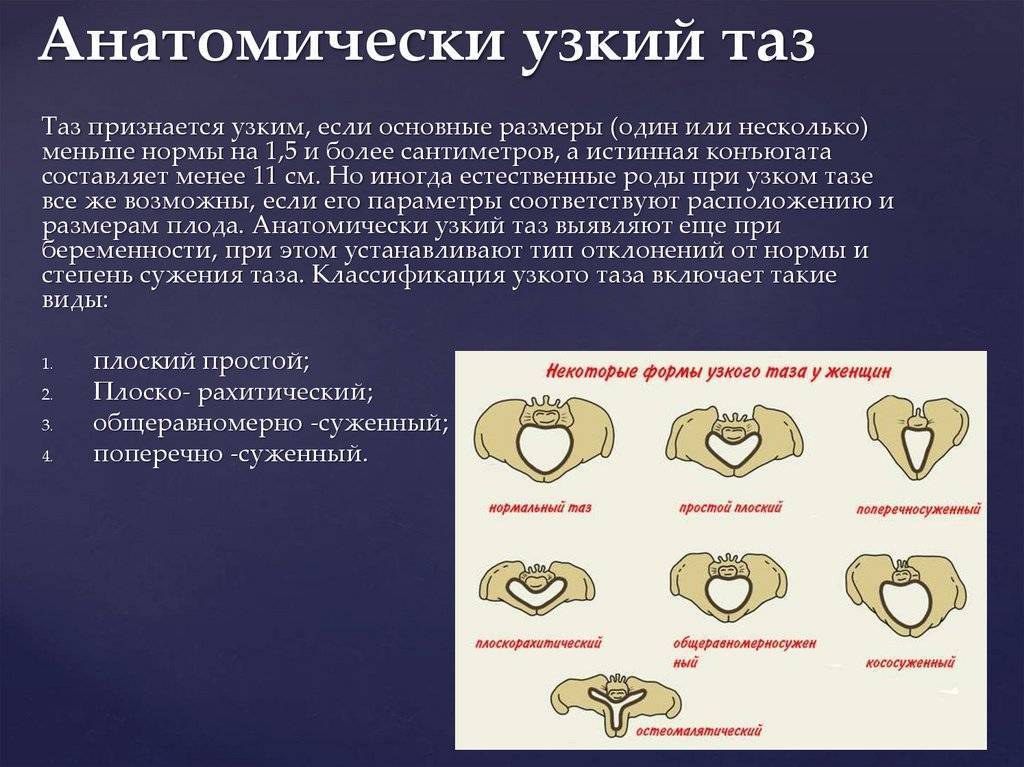
Приблизительно в течение 3 лет после наступления первых месячных у женщин происходит увеличение размеров таза. Поэтому ранняя беременность, вскоре после начала месячных, часто осложняется несоответствием головки плода и размеров таза, что вызывает затруднения в родах. Из-за релаксина толщина лобкового симфиза (соединение лобковых костей) у беременных женщин возрастает несущественно – с 3-4 мм у нерожавших до 4.5 мм у многократно рожавших. Тем не менее толщина симфиза может достигать во время беременности 7-8 мм. В целом же, можно сказать, что роды практически никак не влияют на форму таза и все изменения размеров после родов происходят из-за роста жировых отложений.
Когда впервые можно почувствовать движения плода
Большинство беременных впервые чувствуют движения плода незадолго до 20 недели. Если беременность первая, движения можно почувствовать уже в 18 недель, если повторная, то уже в 15-16 недель. Как привило первые движения чувствуются, если женщина сидит или лежит в тишине, сосредоточившись на внутренних ощущениях. Первые движения многие описывают как чувство, сходное с щекотанием птичьего пера. По мере роста плода движения становятся интенсивными. В норме ребенок совершает 4 движения в час и некоторые врачи советуют периодически считать количество движений, чтобы контролировать самочувствие плода.
Изменения груди во время беременности
При беременности появляются бугорки вокруг соска. Это совершенно нормальное явление. Они называются бугорками Монтгомери и возникают в середине срока беременности.
Когда начинают расходиться кости таза при беременности
Такой вопрос часто задают будущие мамы на поздних сроках беременности. Причина такого интереса — возникающие боли в тазу. Являются ли они предвестниками родов? Когда именно начинают расходиться кости и что об этом должны знать беременные?
Все органы малого таза беременной женщины в третьем триместре испытывают давление от растущей матки. Поэтому болят и кости таза. Но такие боли могут появиться у женщины и на ранних сроках. В этом случае причиной является растяжение круглых маточных связок. Ведь матка в тазу фиксируется комплексом связок. Они и не позволяют главному органу репродуктивной системы отклоняться вперед. Эти связки сформированы из соединительной ткани, а она растягивается очень плохо. Но так уже заложено природой, что матка будущей мамы увеличивается, и соединительная ткань должна растягиваться. А еще в крови женщины появляется специальный гормон релаксин, который увеличивает растяжимость тканей.
И все же, боли растяжения беспокоят в той или иной степени женщину на протяжении всей беременности. Порой они могут быть очень острыми, а при смене положения тела исчезают. Большинство женщин уже привыкает к таким болям на последних неделях вынашивания ребенка.
Отметим, что с 17-20 недели беременности изменения в тазу отражаются на походке женщины. А происходит это потому, что тазовые кости расходятся. Они становятся подвижными. Это постепенная подготовка женского организма к родам. Женщина при ходьбе начинает немного откидывать корпус назад. Получается, что ее животик как бы выпячивается вперед, а походка становится похожей на утиную. Именно в этот период вынашивания будущие мамы, которые еще ходили в обуви на каблуках, от нее отказываются. Ведь передвижение на каблуках становится очень неудобным.
Сами по себе кости таза не меняются. Вот только количество кальция в них может уменьшаться. И связано это с тем, что кальций усиленно забирает развивающийся малыш. Если же мама потребляет мало кальцийсодержащих продуктов, то и боли в тазу могут ощущаться сильнее. Расхождение костей таза при вынашивании ребенка происходит за счет изменения структур мягких тканей, то есть симфиза — плотного хряща, соединяющего кости таза спереди. Подвижность симфиза как раз и позволяет головке ребенка пройти сквозь родовые пути мамы.
Именно расхождение костей является причиной боли в области лобка и симфиза. Если женский организм испытывает дефицит кальция, то развивается симфизит.
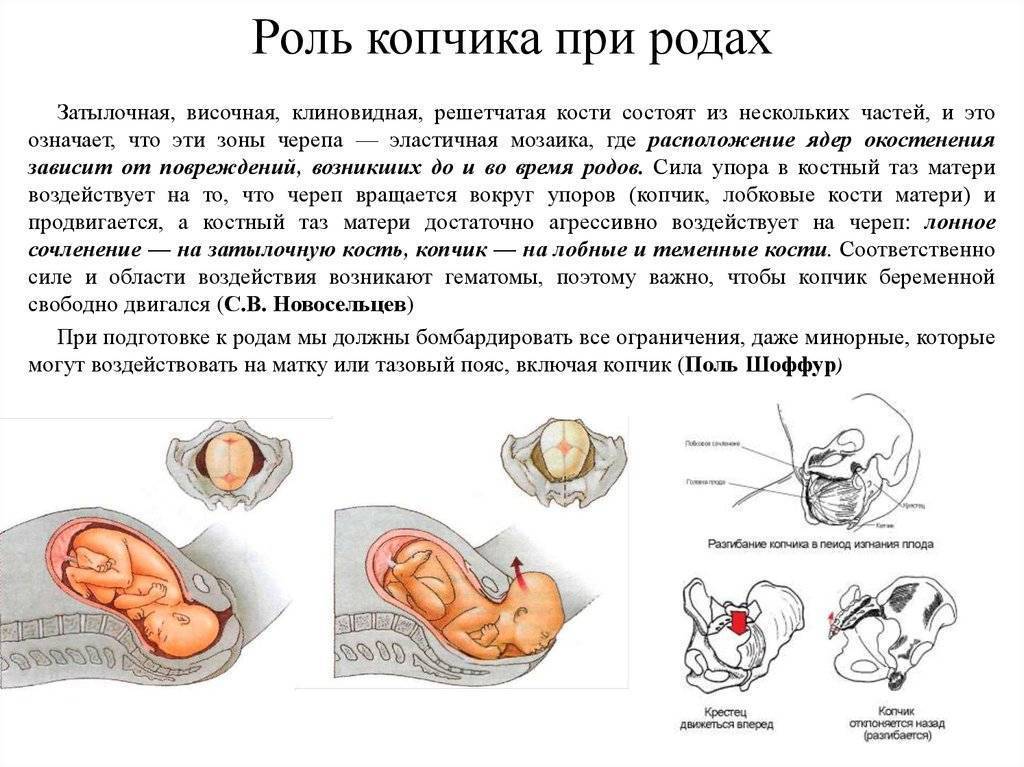
Расширение тазовых костей касается и копчика. Маленькая косточка с крестцом имеет малоподвижное сочленение. Как правило, она отклонена внутрь таза. Копчик при родоразрешении мог бы мешать, например, вывихнуться, если бы не расслабление крестцово-копчикового сочленения. У будущих мамочек эта небольшая косточка отклоняется кзади. Поэтому она и не препятствует продвижению ребеночка родовыми путями. Боли, вызванные подвижностью копчика непосредственно перед родами, усиливаются в положении сидя, особенно на мягкой поверхности.
Расхождение таза касается и пояснично-крестцового сочленения. В этой зоне опорно-двигательного аппарата повышается подвижность. Происходит это уже в начале третьего триместра. Таз в процессе родоразрешения с позвоночником составляет единую плоскость, а вышеуказанное сочленение обретает большую подвижность.
Если женщина рожает сама, без помощи акушеров, то она интуитивно принимает те позы, в которых продвижение ребенка не затрудняется, то есть садится на корточки, наклоняясь вперед, опираясь на что-то. В родильном доме роженице с целью выпрямления оси родового канала подкладывают под ягодицы специальные подушки (польстеры). Однако еще до того, как женщина попадет в роддом, подвижность пояснично-крестцового сочленения становится причиной болей. Их больше ощущают те женщины, у которых мышцы спины слабые. Не зря говорят, что спортсменкам рожать легче. Также боли в тазу перед родами могут сильно ощущать те женщины, у которых до беременности были проблемы с позвоночником: у них кости таза расходятся тяжелее и медленнее.
После родов боли в тазу исчезают за период от двух до шести месяцев.
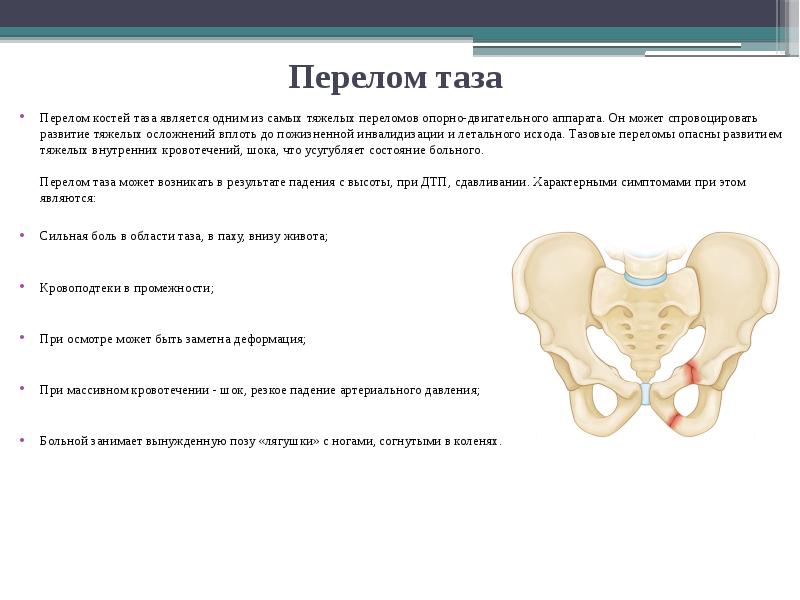
Почему болят тазовые кости при беременности
По статистике более 50% женщин сталкиваются с болями в тазовых костях при беременности. Основные причины расстройства врачи видят в следующих факторах:
дефицит кальция. После зарождения новой жизни организм усиленно нуждается в полезном микроэлементе, который будет израсходован на формирования скелета малыша. Когда кальция не хватает, ребенок заимствует его из костей и зубов матери. Тогда будущей маме вскоре придется нанести визит стоматологу и решить проблему мучительных болей в тазобедренной области дополнительным приемом лекарственных средств на основе кальция. Чем меньше продуктов, содержащих кальций, употребляет в пищу беременная, тем сильнее мучит ее боль в тазу;

- перекручивание связок. Физиологическое расположение матки таково, что она утоплена во внутреннюю полость таза, к костям которого прикреплена связками. Связочный аппарат матки при этом не отличается особой упругостью и эластичностью. От костей связки с нескольких сторон направлены к матке, в которую глубоко врастают. По мере увеличения срока беременности увеличивается в размерах и матка. Растет она крайне неравномерно, что вызывает спиралевидное скручивание связок. На этой почве женщина испытывает хорошо ощутимый дискомфорт в области таза;
- масса тела будущей мамы с течением беременности постепенно увеличивается, ведь женщина должна обладать достаточной энергией, чтобы выносить и родить ребенка. Наличие лишних килограммов неизбежно перегружает поясничный отдел позвоночника, и будущая мама начинает испытывать боли. В межпозвоночных нишах расположены нервные волокна, которые тянутся до органов малого таза. Если из-за лишнего веса эти отростки будут защемлены, у беременной появляются боли в костях таза;
- если до беременности в анамнезе у женщины был какой-либо диагноз о нарушениях опорно-двигательного аппарата, скорее всего, заболевание обострится, когда под сердцем у нее появится малыш. Отсюда и боли в костях таза: остеохондроз, сколиоз, травмы позвоночника и подобные состояния отличаются ярко выраженными симптомами, сила которых удваивается по причине большой нагрузки при беременности. Минимизировать болевые ощущения помогает специальная диета и правильный образ жизни.

Физиологические причины боли
Выделяют следующие причины болей в суставах при беременности, не представляющие опасности для здоровья матери и ребенка:
Гормональные изменения. С первых дней после зачатия в организме женщины резко возрастает концентрация прогестерона – гормона, ответственного за сохранение жизни эмбриона и нормальное течение беременности. Одной из функций эндогенного стероида является подготовка мышц и связок малого таза к предстоящим родам. Их ткани становятся более мягкими и растяжимыми, в результате чего поддержка тазобедренного сустава значительно ослабляется. Поэтому любые физические нагрузки могут приводить к возникновению выраженного дискомфорта и боли различного характера в области таза;
- Увеличение массы тела. За девять месяцев беременности вес женщины может измениться на 8-20 кг. Такая прибавка обусловлена не только ростом плода и окружающей его питательной среды, но и появлением дополнительного круга кровообращения – плацентарного. За время беременности объем циркулирующей в организме крови увеличивается на 1,3-1,5 литра. Давление на тазобедренный сустав возрастает в несколько раз;
- Дефицит кальция. Значительное количество получаемых с пищей витаминов и минеральных веществ идут на построение тканей плода. Нехватка важнейших микро- и макроэлементов приводит к снижению плотности костей тазобедренных суставов, истощению хрящевой ткани, атрофии мышц;
- Смещение внутренних органов. Под давлением постоянно растущей матки окружающие ее органы значительно сдвигаются относительно своего естественного положения. Это часто приводит к общему недомоганию, нарушению работы желудочно-кишечного тракта и мочевыводящей системы, умеренному болевому синдрому в области тазобедренного сустава и поясницы. Также за счет нарушения местного кровообращения у многих будущих мам отмечается дискомфорт и ощущение покалывания в ногах.
В результате естественных изменений в организме во время беременности у 75-80% женщин диагностируются боли в тазобедренном суставе, коленях и стопах. Неприятные ощущения носят периодический характер, усиливаются после физических нагрузок, при ходьбе или длительном нахождении в вертикальном положении. Чаще всего симптомы проходят самостоятельно после непродолжительного отдыха, лишь в редких случаях требуется оказание врачебной помощи.
Причины болей в тазобедренном суставе при беременности
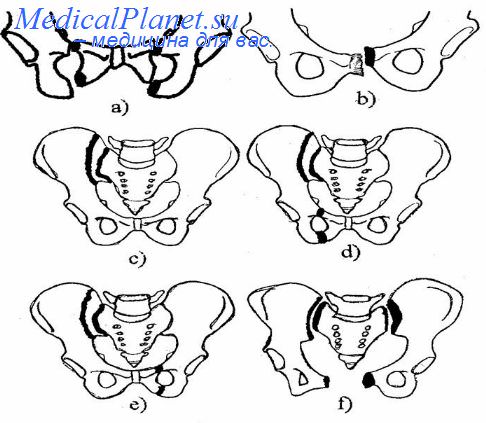
Клинический
Если размеры у роженицы нормальные, но накануне родов выясняется, что плод слишком крупный и он не сможет без травм пройти сквозь тазовое кольцо, говорят о клинически узком тазе. Однако при последующих беременностях, если ребёнок окажется меньше, такой диагноз не будет поставлен. Так что если других показаний для кесарева сечения не будет, роды пройдут естественным путём.
Клинически узкий таз диагностируется только в процессе последних месяцев беременности или даже непосредственно перед родами, и его классификация в акушерстве не разработана. Самые распространённые причины клинически узкого таза:
- неправильное вставление головки;
- крупный размер плода;
- гидроцефалия;
- различные пороки развития ребёнка;
- неправильное предлежание.
Все эти явления могут быть выяснены уже непосредственно перед самими родами или уже в их процессе. Решение должно быть принято очень быстро, диагностика клинически узкого таза основывается на конкретных акушерских признаках и симптомах. В этом случае проводится экстренное кесарево сечение.
Независимо от его вида, узкий таз в акушерстве расценивается как серьёзное осложнение, которое может повлечь за собой опасные последствия при неправильном подходе.
Опытный, профессиональный врач при первом же подозрении на эту особенность женского скелета принимает соответствующие меры и на протяжении всей беременности контролирует размеры тазовых костей, чтобы во время рождения малыша не возникло непредвиденной ситуации. Как же диагностируется данная патология?
Для справки. Гидроцефалия — опасное и нередкое заболевание, водянка мозга у малыша, которая характеризуется огромными размерами его головки. Она никак не пройдёт сквозь тазовое кольцо.
Симптомы дисфункции тазового дна
| Урологические | Нерешительность/частота/срочные позывы к мочеиспусканию;дизурия; боль в мочевом пузыре; позывы к недержанию мочи. |
| Гинекологические | диспареуния (во время/после полового акта);половое возбуждение; оргазм;выбухание из влагалища. |
| Колоректальные | Затрудненное/натуживание/неполная эвакуация стула;вздутие живота; запор; недержание кала/подтекание;выпадение/выпячивание из заднего прохода. |
| Общие | Тазовая боль/давление. |
Отдельным пациентам приходится надавливать на промежность (или во влагалище) для обеспечения/облегчения мочеиспускания или дефекации.
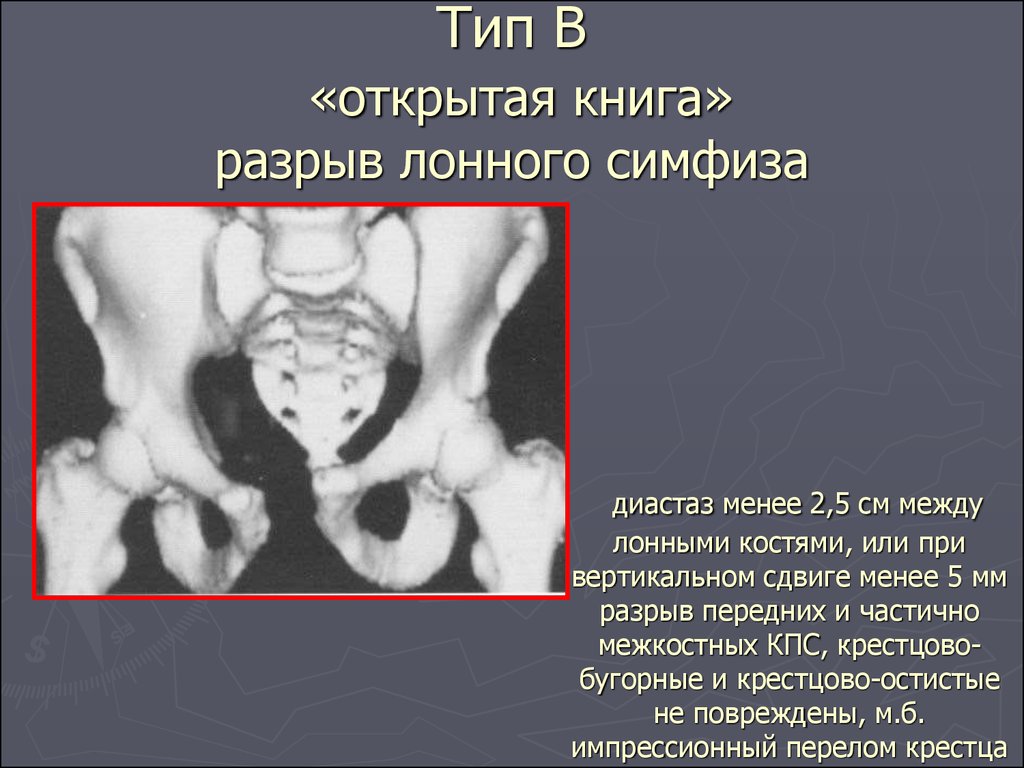
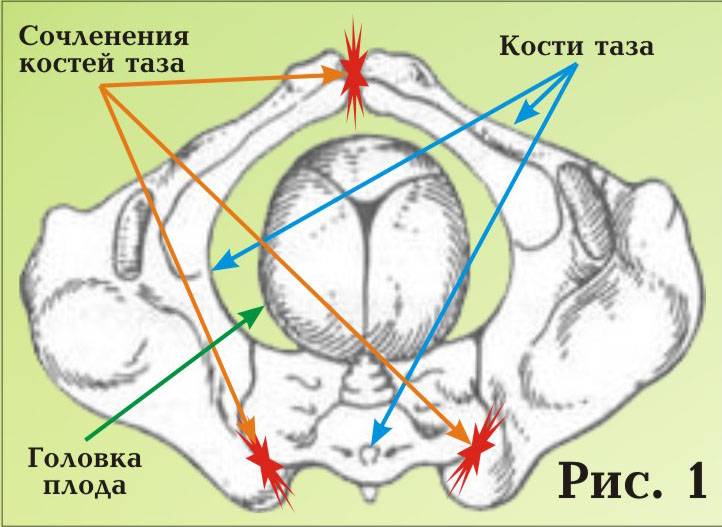
Как происходит и почему ощущается расхождение костей таза у беременных?
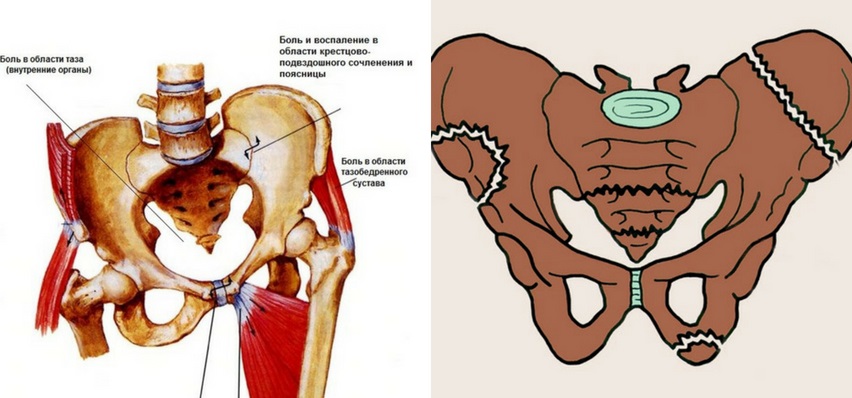
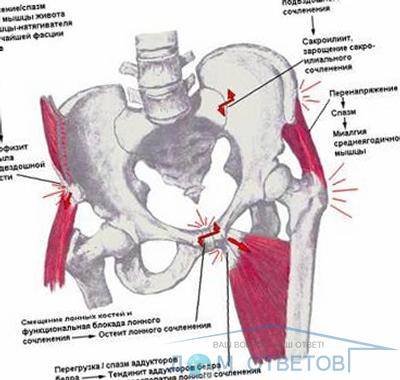
Чтобы понять, почему начинают расходиться тазовые кости у женщин, ожидающих рождения малыша, необходимо изучить анатомию тазобедренной области. В процессе родоразрешения младенец должен будет пройти через тазовое кольцо, которое чем-то напоминает по строению конструктор и состоит из 6 отдельных костей и соединяющих их связок. Два полукольца, образованные шестью костями, крепятся сзади на уровне крестцового отдела к позвоночнику и соединяются под животом девушки.
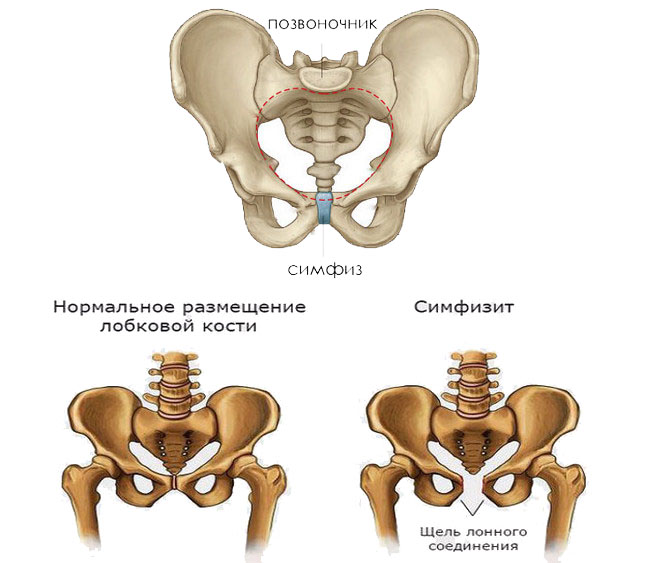
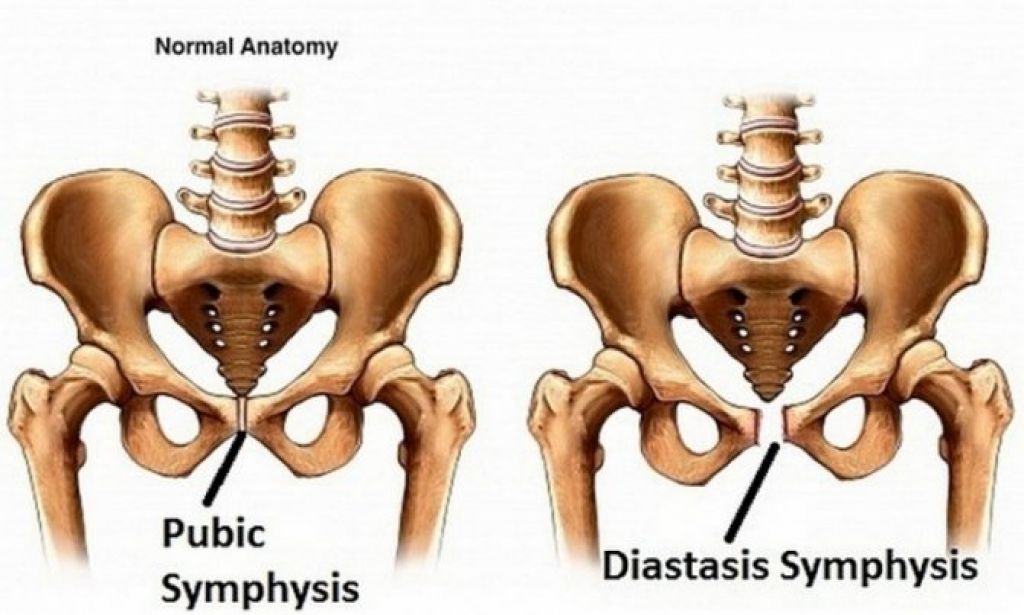
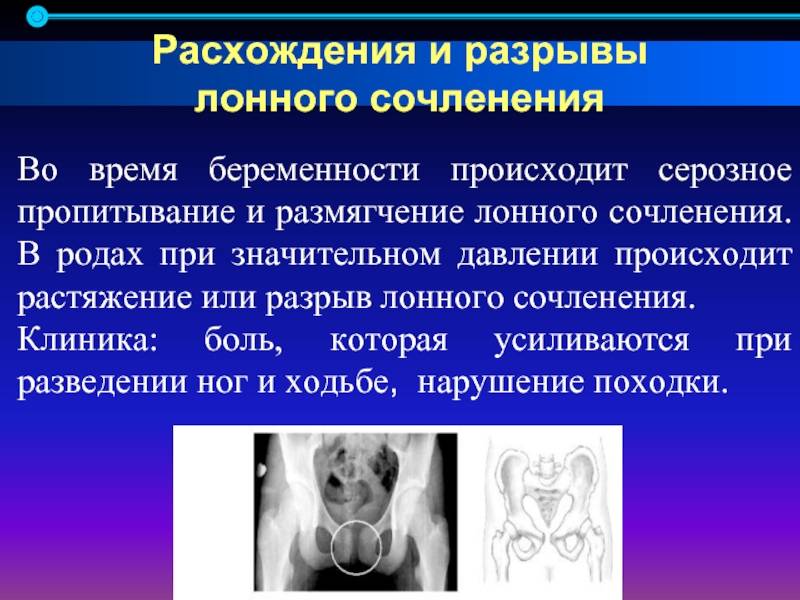
Место соединения тазовых костей называется в медицинской терминологии лонным сочленением, другое название — лобковый симфиз. Эта тазовая конструкция со всех сторон укреплена связками, поскольку они довольно толстые и крепкие, движение тазовых костей ограничено.
В период беременности одним из изменений в организме считается расхождение лобкового симфиза. В связи с изменением в его структуре тазовые кости расходятся на несколько миллиметров, делая кольцо немного шире. Это и становится причиной, которая вызывает дискомфорт в тазовой области.
Причины расхождения лонного сочленения:
- Вещество релаксин, вырабатывающееся яичниками и плацентой беременной женщины. Это вещество обладает расслабляющим эффектом.
- Разрыхление суставных хрящей и связок, которое происходит из-за влияния женских половых гормонов.
- Появление в суставах дополнительных щелей, которые наполнены жидкостью.
- Усиление кровоснабжения в зоне симфиза.
- Размягчение и растяжение тканей, образующих соединение костей.

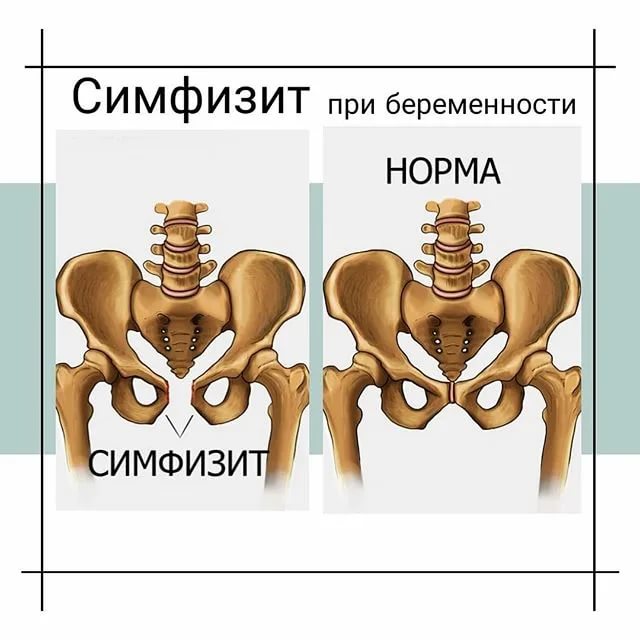
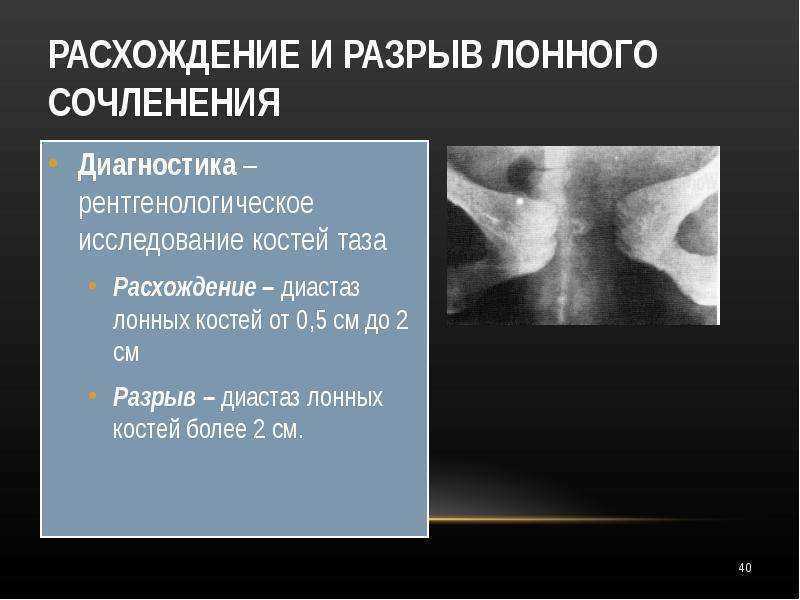
Как только ребенок появляется на свет, эти изменения в организме женщины исчезают, а ткани опять становятся более крепкими и эластичными. Однако если при вынашивании малыша происходит чрезмерное расслабление лонного сочленения, говорят о симфизиопатии. Существует несколько степеней патологии в зависимости от размеров расхождения:
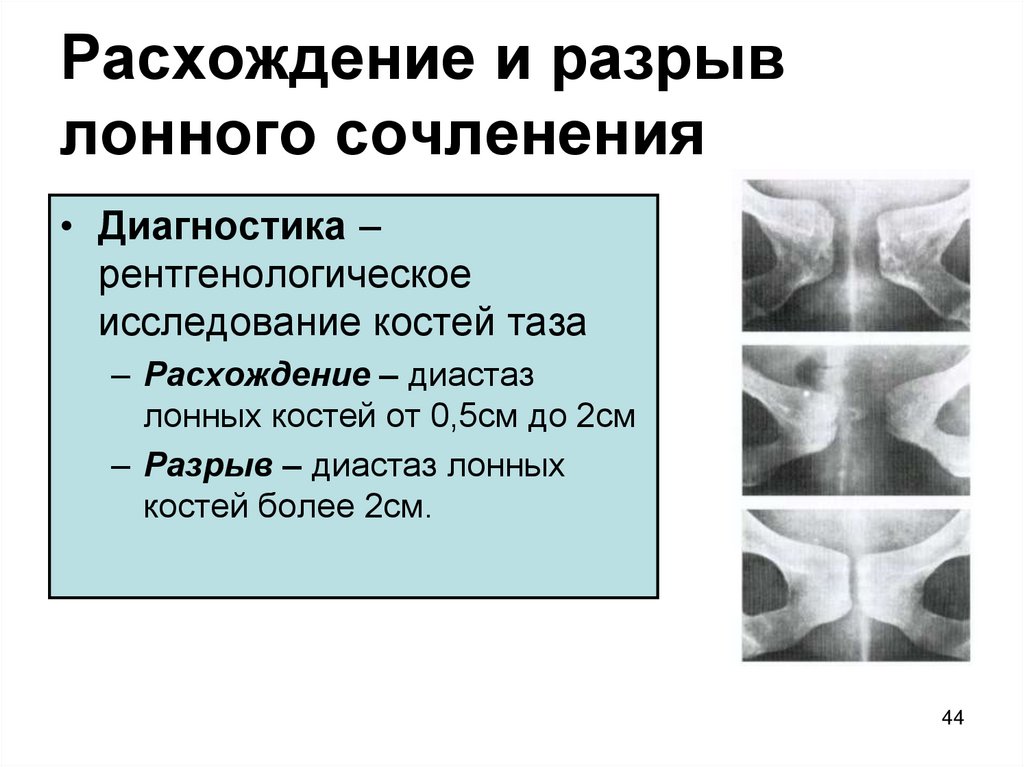
- от 5 до 9 мм — 1-я степень;
- от 10 до 20 — 2-я степень;
- от 20 и больше — 3-я степень.
Опасность такого нарушения в том, что во время родоразрешения происходит полное расхождение лонного сочленения, что приводит к осложнениям и необходимости длительного восстановительного лечения после появления ребенка на свет.
По статистике, если при первой беременности девушка сталкивалась с таким нарушением, то с большой долей вероятности симфизиопатия даст о себе знать и при последующих вынашиваниях малыша. Симптомами патологии являются сильные боли в лобковой области, изменение походки, дискомфорт при поднятии по лестнице и проблемы при поворачиваниях с боку на бок.
Эпидемиология/Этиология
Существуют несколько
теорий о происхождении дисфункции лонного сочленения:
На ранних сроках
беременности желтое тело продуцирует большое количество гормона релаксина и
прогестерона. С 12-й недели данную функцию берут на себя плацента и
децидуальная оболочка матки. Релаксин расщепляет коллаген в крестцово-подвздошных
суставах, вызывая размягчение тканей. Похожим эффектом обладает прогестерон.
Однако нет никакой корреляции между уровнем релаксина и степенью дисфункции
лонного сочленения. Норвежское исследование показало, что генетическая
предрасположенность к ДЛС возможно вызвана нарушениями секреции релаксина.
Может показаться, что расслабление связочного аппарата прямо указывает на
наличие гормональной подоплеки заболевания. Однако достаточного количества
данных, подтверждающих эту теорию, нет.
К другим факторам,
приводящим к ДЛС, относятся физически изматывающая работа во время
беременности, а также патологическая усталость, плохая осанка и недостаток
физической нагрузки. Также определенную роль могут сыграть лишний вес,
многоплодная беременность, беременность в старшем возрасте, тяжелые роды в
анамнезе, а также плечевая дистоция.
Эффективное
приспособление суставов к определенной нагрузке требует адекватной компрессии
суставов и скоординированных усилий мышц и связок. Это – залог эффективных
реакций суставов на изменяющиеся условия. Во время беременности связки и мышцы
становятся более слабыми и не могут выполнять свои функции, как они делали это раньше.
В результате изменяется наклон таза, что приводит к позвоночно-тазовой нестабильности,
чаще всего проявляющейся в дисфункции лобкового симфиза.
Если коротко, то
причины этой нестабильности – гормональные (влияние гормона релаксина),
метаболические (обмен кальция), биомеханические (нагрузки при беременности и
физические упражнения), слабо развитые мышцы, состав тела (вес), анатомические
и генетические вариации.
- Тазовое дно состоит из трех слоев мышц. К поверхностному слою, который иннервируется срамным нервом, относятся луковично-пещеристая мышца, седалищно-пещеристая мышца, поверхностная поперечная мышца промежности и наружный сфинктер прямой кишки.
- Глубокий слой – это мочеполовая диафрагма, она также иннервируется срамным нервом. Сюда относятся сфинктер мочеиспускательного канала, мышца-сжиматель мочевого пузыря, уретровагинальный сфинктер и глубокая поперечная мышца промежности.
- Тазовую диафрагму составляют следующие мышцы: мышца, поднимающая задний проход (лобково-копчиковая мышца, она же лобково- простатическая, лобково-влагалищная, лобково-анальная, лобково-ректальная, подвздошно-копчиковая), копчиковая мышца, грушевидная мышца и внутренняя запирательная мышца. Данные мышцы иннервируются крестцовыми корешками спинного мозга (S3-S5).
Функция мышц
тазового дна – поддержка органов, лежащих на нем. Сфинктеры (анальный и
мочеиспускательный) позволяют сознательно контролировать кишечник и мочевой
пузырь. Благодаря этому мы можем сознательно контролировать выделение кала или
фатуса, а также мочи.
При сокращении мышцы тазового дна способны приподнимать внутренние органы и сжимать отверстия сфинктеров влагалища, ануса и уретры. При расслаблении мышц тазового дна возможно подтекание мочи и бесконтрольное выделение кала. Беременность изменяет работу указанных мышц, а также их функцию.
Методы традиционного медицинского лечения диастаза:
После родов, врачи обычно наблюдают пациентку не менее года.
Расхождение на 2 – 2,5 см в течение 6-8 месяцев после родов является абсолютно нормальным и физиологическим состоянием.
Обычно врач дает рекомендации по образу жизни, питанию, прописывает курс физиотерапии и ЛФК, рекомендуется посещение бассейна, терапевтические положения тела, гимнастика.
Иногда рекомендуют ношение бандажа, однако, следует отметить, что бандаж должен быть очень грамотно подобран:
- не должен давать никакой дополнительной нагрузки на тазовое дно (ощущение тяжести, давления, выпирания),
- не должен давать никакой дополнительной нагрузки на брюшную стенку (эффект «прижатия» живота к позвоночнику),
- не должен вызывать изменения в процессе дыхания.
Если женщина использует слинг для ношения ребенка, она должна следить за правильностью намотки, слинг с ребенком ни в коем случае не должен «висеть» ниже груди, на животе у матери. Это абсолютно неграмотное ношение и нагрузка, которая может сильно усугубить ситуацию, если уже имеется диастаз или другие проблемы, например боли в спине, в области поясницы или слабость мышц тазового дна.
Оперативное лечение диастаза проводится только при расхождении мышц живота 2-3 степени, наличии сопутствующих серьезных проблем, например пупочной грыжи, а также при отсутствии эффекта от вышеуказанных методов консервативного лечения.
У женщин оперативное лечение может проводиться не раньше, чем через год после родов, при условии, что женщина не планирует новую беременность, и при хорошем состоянии мускулатуры корпуса и брюшной стенки.
Для выбора метода и вида хирургического вмешательства доктор учитывает множество факторов: состояние здоровья женщины, ее образ жизни, степень и характера диастаза, состояния окружающих его тканей и т. д. При оперативном лечении применяются пластические операции: эндоскопические либо традиционные.
Важно знать, что если вы решаетесь на хирургическое лечение, но предварительно поработаете со своим телом, наладите правильное дыхание, избавитесь от вредных двигательных привычек, укрепите мышцы, выстроите осанку, то эффект будет гораздо более выраженным и длительным, восстановление после операции будет происходит качественнее и легче.
С точки зрения акушерки, качественное восстановление после родов, глубокое знание физиологии и грамотное бережное отношение к своему телу во время беременности и после родов дает возможность женщинам иметь такой уровень здоровья, который бы обеспечил им высокое качество жизни, независимо от количества беременностей и родов. Диастаз, в данном случае, является ярким примером, одной из граней процесса восстановления здоровья в теле женщины, после таких серьезных нагрузок как вынашивание, рождение и воспитание детей. Знания и практика помогают вам использовать бесценное время после родов для того, чтобы восстанавливаться грамотно и иметь возможность рожать стольких детей, сколько хочется!
Также в разделе
| Роды: третий период, травмы родовых путей, кесарево сечение Третий период родов начинается от рождения плода и заканчивается рождением последа (плаценты и плодных оболочек). Продолжительность ІІІ периода родов (от… | |
| Гипофиз, гонадотропины Гликопротеинами с высокой молекулярной массой является ЛГ и ФСГ (28000 и 37000 дальтон, соответственно). Они имеют одинаковую а-субъединицу (14000 дальтон), которая… | |
| Избавиться от вагинального дискомфорта просто! Нормальное функционирование женских половых органов зависит от множества факторов – как внешних, так и внутренних. Такой беспокойный симптом как сухость во… | |
| Задержка полового развития Задержка полового развития может иметь церебральную, конституциональную и яичниковую формы. Причинами задержки полового развития центрального генеза могут… | |
| Паховая грыжа у женщин Грыжи у женщин часто выпячиваются именно в паху. И этому есть логичное объяснение. Таз особ женского пола «слабый» по природе. Потому диагноз паховой грыжи… | |
| Постгитерэктомический синдром Гистерэктомия (греч. hystera матка + греч. ectome удаление; другое распространённое название – экстирпация матки ) – гинекологическая операция при которой удаляется… | |
| Антибиотики при воспалении придатков Антибиотики при воспалении придатков нужно давать пациенту сразу после того, как установлен точный диагноз. В это время могут проводиться исследования на… | |
| Инфекционные осложнения после родов Инфекционные осложнения, возникающие в процессе родов или в ближайшие дни после них связаны с недостаточными санитарно-гигиеническими нормами процесса родов, с… | |
| Доброкачественные заболевания молочной железы (фиброкистоз, фиброаденома) Доброкачественные заболевания молочной железы являются частыми и наблюдаются у 50% женщин, чаще — в молодом возрасте. Решение о выполнении биопсии при… | |
| Кондиломы вульвы Кондиломы вульвы (папилломавирусная инфекция). Остроконечные кондиломы генитальной области представляют собой бородавчатые разрастания, покрытые… |