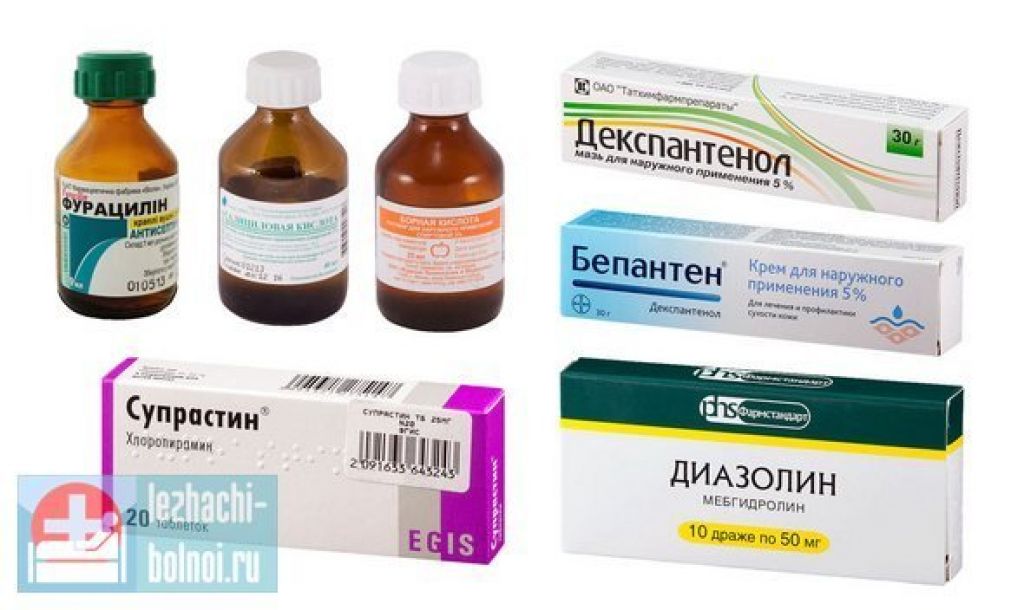
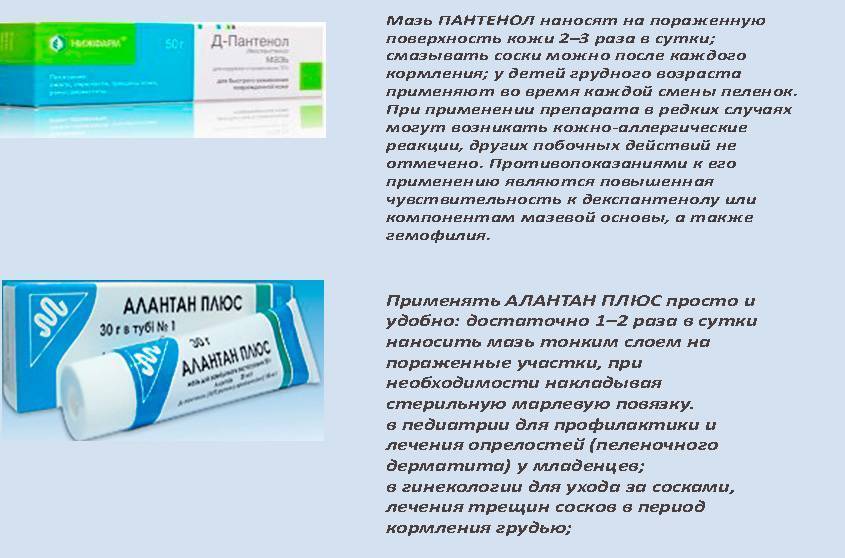
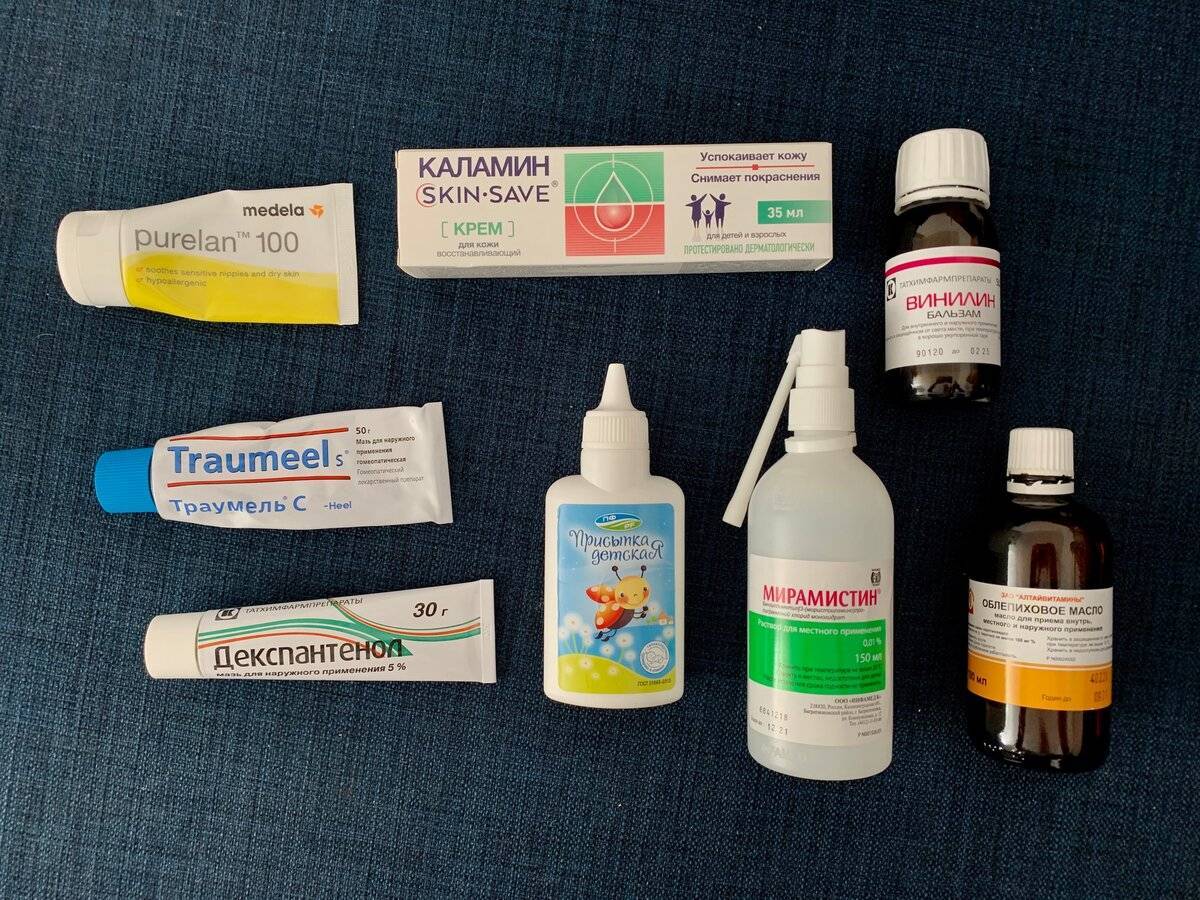
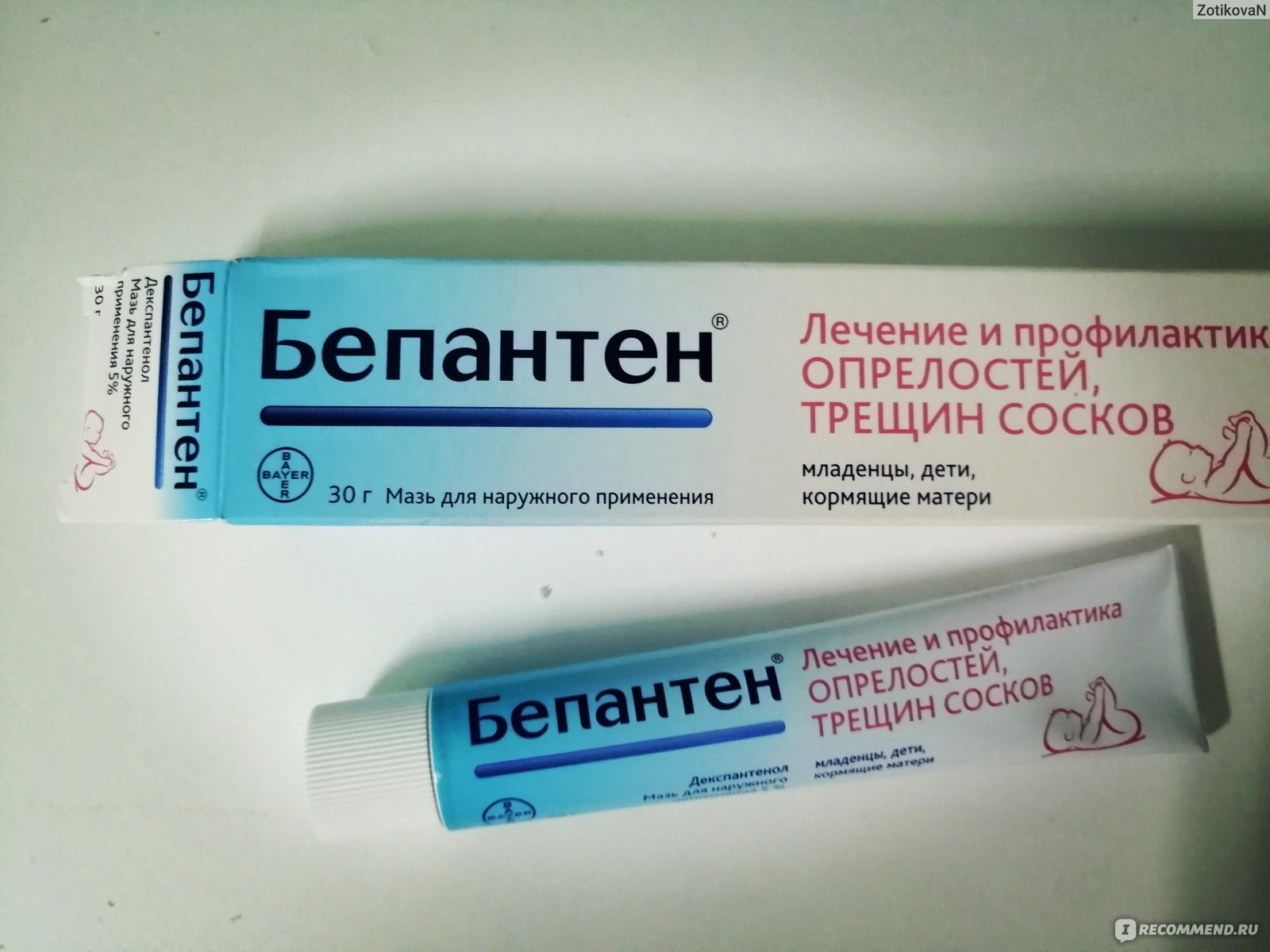
Причины трещин за ушами
Причиной появлений трещин за ушами у ребенка может служить слишком жесткая вода
Нередко родители сталкиваются с такой проблемой, как возникновение трещин за ушами у ребенка. К основным факторам, которые провоцируют их появление, относятся:
- Резкие перепады температуры окружающего воздуха и его недостаточная влажность.
- Купание в жесткой воде.
- Генетическая предрасположенность к аллергическим реакциям.
- Рацион питания, включающий частое употребление разнообразных сладостей и сдобных продуктов. Если женщина в период беременности или грудного вскармливания увлекается продуктами-аллергенами, то это может негативно повлиять на малыша.
- Ослабленная иммунная система организма ребенка.
- Функциональные сбои пищеварительной системы и обмена веществ.
- Механические повреждения в заушной области, сопровождающиеся проникновением грибковой инфекции.
- Средства гигиены и синтетические моющие, состав которых может вызвать аллергическую реакцию (шампунь, мыло, гель, порошок).
- Нежные покровы кожи ребенка и избыточный вес могут стать причиной появления опрелостей за ушами вследствие их постоянного трения.
Такие негативные факторы могут повлиять на возникновение следующих заболеваний, характеризующихся наличием данного симптома:
Себорейный дерматит на голове

Статьи по лечению волос
Здоровые густые блестящие волосы — главное украшение не только для женщин, но и мужчин. При этом, проблема, связанная с плохим состоянием волос и, соответственно, их непрезентабельным внешним видом, знакома многим. Чаще всего причина кроется в неправильном уходе за кожей головы и волосами. Это приводит к развитию патологий, одна из которых себорея.
Почему трескается кожа между пальцами ног?
Летом мацерация часто возникает и на нормальной коже, которая обычно не сильно потеет. Причины этого – повышенная температура воздуха, а, следовательно, и температура кожи, отсутствие циркуляции воздуха между пальцами и накопление влаги. Трение пальцев друг о друга и давление поверхности кожи на подошвы обуви вызывают растрескивание тонкого и нежного эпидермиса между пальцами ног.
Иногда трещины переходов от межпальцевых поверхностей к подошве бывают глубокими. Затем мы видим беловатые неровные участки эпидермиса, окружающие трещину на коже, что часто бывает болезненным. Затем мы имеем дело с раной, которая требует быстрого и эффективного лечения, потому что через открытую рану могут проникнуть не только грибки, но и бактерии.
Мацерация может возникать на всех участках стопы. Мозоли, подошвенные вдавления и область боковых поверхностей пальцев могут мацерироваться, то есть размягчаться от пота и других жидкостей.
Причины появления опрелостей у новорожденных
Основная причина, по которой опрелостям больше всего подвержены новорожденные дети — особенности строения их кожи. Липидный барьер на ее поверхности еще совсем тонкий и чувствительный к любым агрессивным внешним воздействиям, а роговой слой на 30% тоньше, чем у взрослого человека. В результате защитные свойства могут разрушаться из-за перепадов температуры, частого купания, а также использования гигиенических средств, которые не предназначены для детей.
Также опрелости обычно появляются в результате:
чрезмерного потоотделения. Из-за того, что некоторые мамы боятся простуд и переохлаждений, они укутывают малышей как капусту. В результате кожа ребенка совсем не дышит, а в ее складках появляется пот, который приводит к воспалениям.
несвоевременной гигиены. Новорожденные испражняются очень часто. Мочевая кислота сама по себе вызывает раздражение, а в соединении с калом она образует аммиак, который способен нанести повреждения в несколько раз сильнее.
механического воздействия. Это может быть подгузник, который неправильно надет, одежда из синтетических тканей или с жесткими швами, неудобное белье.
повышенной влажности. Чаще всего подобная ситуация возникает, когда малыша не вытирают насухо после купания. Вода остается в складочках кожи и вызывает раздражение. Опрелости в складках на шее у грудничка часто появляются именно по этой причине.
аллергии. Обычно она бывает 2 видов:
Пищевая:
Контактная: это может быть реакцией на химический состав стирального порошка, средства гигиены или подгузники.
Лечение пеленочного дерматита
Лучшее лечение опрелостей – это максимальная чистота кожи младенца, отсутствие влаги и раздражающих веществ. Однако, если опрелости у Вашего ребенка не поддаются этому простому лечению, Ваш врач может назначить:
- Легкий стероидный крем
- Противогрибковый крем, если есть подозрение на вторичную грибковую инфекцию
- Местные или пероральные антибиотики, если у Вашего ребенка имеется вторичная бактериальная инфекция
Фото 4: опрелости с вторичной БГСА-инфекцией
Фото 5: эррозивный пеленочный дерматит вызванный диареей
Фото 6: эррозивный пеленочный дерматит
Не следует использовать стероидные, противогрибковые и антибактериальные кремы, не посоветовавшись с врачом, даже если ранее врач уже назначал их ребенку. Частое и безосновательное применение этих препаратов способно вызывать осложнения и ухудшать состояние ребенка.
Выздоровление от пеленочного дерматита обычно занимает несколько дней. Если сыпь сохраняется, не смотря на назначенное врачом лечение, Вам следует вернуться к врачу, и/или попросить консультацию дерматолога.
Домашние средства для лечения опрелостей
Повторимся, что самый эффективный способ вылечить пеленочный дерматит – это держать опревшую промежность в максимальной чистоте и на открытом воздухе. Для этого следует или держать малыша голеньким, или очень часто менять пеленки
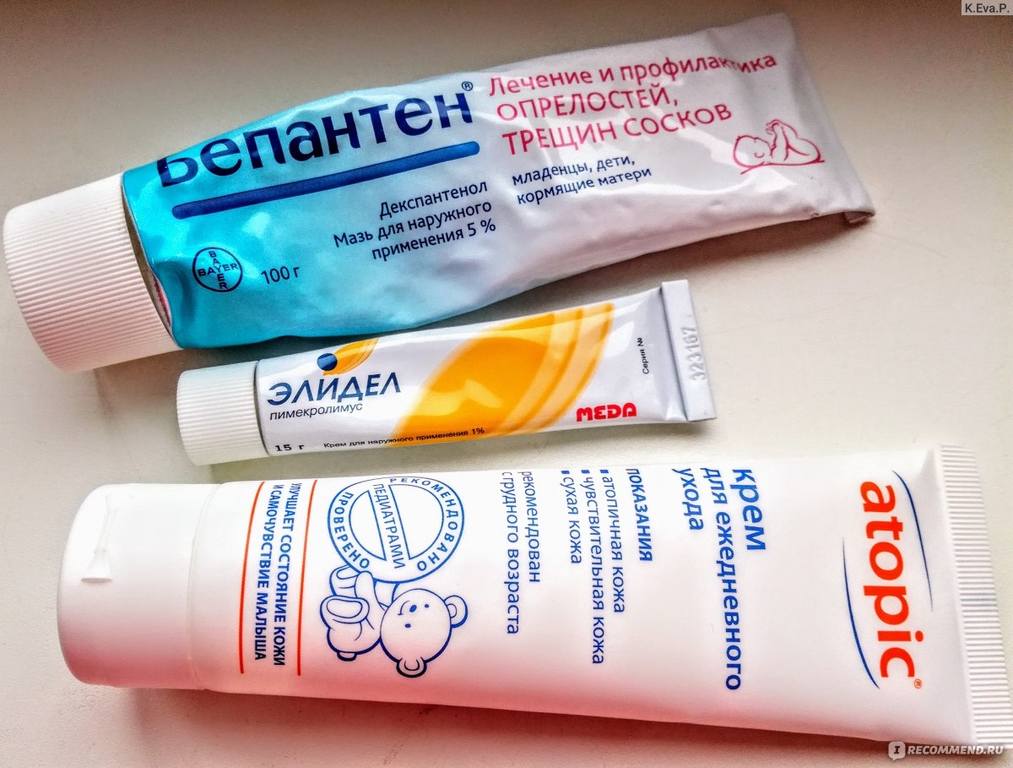
Помимо этого, вы можете применять некоторые местные кремы еще до визита к своему врачу: например, цинковый крем (Деситин или др)
Оксид цинка является активным ингредиентом многих кремов от опрелостей. Крем с оксидом цинка наносится толстым слоем на раздраженную кожу, что приводит к успокоению, заживлению и защите кожи малыша. Оксид цинка также может быть использован для предотвращения опрелостей, на здоровую кожу (как обычный крем под подгузник).
Пока опрелости у ребенка не пройдут, избегайте: подмываний с мылом, использования одноразовых салфеток и любых раздражающих местных средств. Содержащиеся в этих средствах спирт и парфюмерия могут вызывать раздражение кожи Вашего ребенка, ухудшать и затягивать течение пеленочного дерматита.
В недавнем прошлом для профилактики и лечения опрелостей нередко использовались присыпки на основе талька. Считалось, что поглощение избыточной влаги оказывает благоприятный эффект на кожу промежности. Тем не менее, в настоящее время эти рекомендации признаны нецелесообразными: тальк действует как абразив, приводя к травматичному трению при движениях ребенка, а вдыхание талька может раздражать легкие ребенка.
Диагностика
Симптомы себорейного дерматита сходны с атопическим дерматитом, псориазом, аллергией. Для постановки точного диагноза необходимо обратиться к специалисту. Могут понадобиться консультации невролога, гастроэнтеролога, эндокринолога.
Для диагностики этого заболевания необходимо исследовать биохимический состав крови и гормональный фон. При необходимости назначают ультразвуковое исследование внутренних органов, спектральный анализ волос, дерматоскопию кожи. Комплексная диагностика позволит выявить причины себорейного дерматита и назначить правильное лечение.
Скарлатина
Скарлатина – это острое инфекционное заболевание, которое вызывается β-гемолитическим стрептококком группы А и протекает с симптомами острого тонзиллита.
Источником заболевания может быть больной человек или бессимптомный носитель стрептококковой инфекции. Передача бактерии происходит преимущественно воздушно-капельным путем. Место входа инфекции – полость рта. Алиментарный путь заражения (через пищу) наблюдается при несоблюдении гигиенических норм при приготовлении продуктов. А контактно-бытовой путь передачи инфекции актуален только для маленьких детей. Одна из опасностей стрептококка – это высокая выживаемость во внешней среде, на бытовых предметах и в молочных продуктах они могут сохраняться до нескольких месяцев.
Наиболее часто скарлатиной болеют дети в возрасте от 2 до 10 лет, особенно если они пребывают в скученных коллективах. После болезни формируется стойкий иммунитет, а повторные случаи заболеваемости возможны при развитии иммунодефицита.
Скарлатина начинается с резкого повышения температуры до 39 С°, появляется головная боль, рвота. Уже в первый день заболевания появляется боль в горле, которая усиливается при глотании. Близлежащие лимфатические узлы уплотняются и становятся болезненными.
Мягкое небо при осмотре ярко-красного цвета, а на миндалинах появляется фибринозно-гнойный налет. К 4-5 дню заболевания налет на языке сменяется явлением «малиновый язык» (ярко-красный с крупными сосочками).
Сыпь на теле у ребенка появляется на 1-2 день заболевания. Это ярко-розовые пятна на фоне общей гиперемии кожи. Сыпь появляется одномоментно по всему телу, единственный участок, который не поражается ей, – это треугольник Филатова (носогубный треугольник). К 4-5 дню заболевания сыпь становится бледной, а затем начинает активно шелушиться.
У новорожденных случаи заболевания скарлатиной наблюдаются редко. Однако, при отсутствии лечения они могут осложняться стрептодермией (гнойно-воспалительным поражением кожи), пневмонией, сепсисом и менингитом. У детей старшего возраста также могут развиваться серьезные осложнения при этом состоянии:
- инфекционно-токсический шок;
- острая ревматическая лихорадка;
- кардит;
- артрит;
- хорея;
- PANDAS-синдром;
- Гломерулонефрит.
Многие из этих осложнений развиваются не сразу, а спустя несколько месяцев после выздоровления.
Диагностика скарлатины основана на данных анамнеза и лабораторных исследований. Для быстрой диагностики стрептококка и выбора подходящей антибиотикотерапии даже существует специальный тест.
Лечением скарлатины занимается детский врач-инфекционист. Терапия может проводиться как в домашних условиях, так и в стационаре. Этот выбор основывается на степени тяжести заболевания. Для борьбы со стрептококковой инфекцией используются антибиотики, а для облечения самочувствия подбирается симптоматическая терапия. Лечить скарлатину народными методами нет смысла, это лишь приведет к развитию серьезных осложнений.
В настоящее время нет прививки против скарлатины, а единственные методы профилактики – это частое мытье рук и объяснение ребенку правил личной гигиены.
Гинекологические исследования
В гинекологическом кабинете могут быть проведены следующие процедуры:
- Ручное исследование. Определяется положение, состояние матки, маточных труб, яичников. Таким образом диагностируются миома матки, воспаление придатков, кисты яичников, обычная или внематочная беременность. Для более подробного анализа органов малого таза возможно выполнение УЗИ.
- Осмотр в зеркалах. Врач с помощью специального зеркальца осматривает стенки влагалища, шейку матки.
- Забор мазка на флору. Специальным тампоном врач берет отделяемое слизистой оболочки канала шейки матки, влагалища, мочеиспускательного канала и наносит на стекло. В лаборатории возможно выявление под микроскопом воспалительного процесса (по количеству лейкоцитов), бактериальных и грибковых инфекций.
- Забор материала для диагностики инфекций. С помощью мини-ершика, на щетинках которого остаются клетки эпителия с обитающими в них бактериями, забирается материал из канала шейки матки. Для диагностики герпеса, хламидиоза, микоплазмоза, уреаплазмоза, папилломатоза применяется метод полимеразной цепной реакции (ПЦР). ПЦР-анализ проводится в специализированных диагностических центрах, куда доставляется собранный материал.
- Кольпоскопия. Осмотр шейки матки кольпоскопом с увеличением позволяет обнаружить эрозию, лейкоплакию, папилломатоз, опухолевые изменения. При необходимости берут биопсию (маленький кусочек ткани) или соскоб клеток со стенки шейки матки и отправляют на гистологическое исследование, которое дает точные сведения о состоянии клеток в «проблемном» месте.
- УЗИ . Важная диагностическая процедура, помогающая собрать данные о состоянии слизистой оболочки матки, размеров и расположения органов, уточнить или опровергнуть первоначальный диагноз, поставленный вручную. Внешнее (трансабдоминальное) узи проводится через живот (переднюю брюшную стенку при наполненном мочевом пузыре. При внутреннем (трансвагинальном) исследовании, когда датчик аппарата в одноразовом презервативе вводят во влагалище, возможно обнаружение спаечных процессов, определяется состояние и размер яичников, количество эндометрия, выстилающего матку, созревание и прохождение яйцеклетки. Это исследование противопоказано на поздних сроках беременности, поскольку может спровоцировать выкидыш.
Также врач-гинеколог может дополнительно назначить следующие процедуры.
- Иммуноферментный анализ крови — определяет уровень антител к конкретной инфекции и позволяет точно установить, в какой форме — острой или хронической — протекает заболевание;
- Посев на флору / чувствительность к антибиотикам назначают при часто повторяющихся инфекциях. Материал из влагалища или цервикального канала помещается в питательную среду, на ней выращиваются бактерии. По исследованию «урожая» выбирается наиболее эффективные антибактериальные препараты.
- Анализ крови на гормоны. Цикличность месячных изменений в организме женщины обусловлена колебаниям уровня гормонов в крови, который зависит от менструального цикла. Анализы забираются по определенным дням циклам. Если по результатам обнаружены гормональные нарушения, то проводится дополнительные исследования — компьютерная томография, рентгенография черепа для сбора данных о состоянии гипофиза, регулирующим выработку гормонов, управляющих репродуктивной системой.
- Медико-генетические исследования рекомендованы тем женщинам, которые планируют беременность или перенесли выкидыши, неразвивающуюся беременность, рождение детей с отклонениями.
При диагностировании серьезных заболеваний женской половой сферы могут быть назначены инструментальные исследования и мини-оперативные вмешательства:
- Исследование проходимости маточных труб — при диагностике бесплодия. Метод кимографической пертубации предполагает введение в матку, трубы и брюшную полость воздуха или газа, после чего графически регистрируются сокращения маточных труб.
- Гистеросальпингография — в полость матки впускают особое вещество, после чего делают рентгеновский снимок.
- Гистероскопия . Эндоскоп проводится внутрь матки через шейку матки для выявления внутриматочных патологий. С подозрительного участка берется биописия.
- Лапароскопия . Внутрь брюшной полости вводится эндоскоп через небольшой разрез в брюшной стенке. Проводится при диагнозе бесплодии, внематочной беременности, эндометриозе.
Ни один анализ не показывает полную картину состояния здоровья или патологии женщины, а потому чаще гинеколог назначает несколько анализов одновременно. Полученная с их помощью информация, безусловно, помогает более точно поставить диагноз.
Что не нужно делать при лечении опрелостей
- Лечить самостоятельно опрелости 3-й степени. При сильном поражении поверхности кожи, когда ранки мокнут, нанесение защитных кремов запрещено. Такие опрелости могут предложить лечить в условиях стационара.
- Не купайте ребенка в отварах лекарственных трав без консультации с врачом. Кроме обещаного успокоительного эффекта, это может вызвать аллергическую реакцию.
- Нельзя обрабатывать мокнущие поверхности средствами на масляной и жировой основе, они образуют пленку на коже, и ранка не может дышать и сохнуть.
- Часто встречающийся совет – обрабатывать опрелости крахмалом. Не нужно так делать, крахмал скатывается в комки, что еще более раздражает поврежденную кожу. Кроме того, опасность инфицирования от таких «присыпаний» увеличивается.
Профилактика
Атопия переводится с латыни как странность. Причины возникновения заболевания не всегда удается установить. Но длительное наблюдение за пациентами и членами их семей, позволило установить, что оно чаще развивается:
- при генетической предрасположенности – если родители здоровы, вероятность развития дерматита у ребенка – 20%, если болен один из них – 50%, если оба – 80%;
- при неблагоприятном протекании беременности, активном или пассивном курении будущей мамы, употреблении пищи, провоцирующей приступы аллергии, употреблении некоторых лекарственных препаратов;
- при нахождении новорожденного в пыльном помещении, недостаточной заботе о его личной гигиене;
- при продолжительном воздействии аллергенов, попадающих в детский организм с пищей, через дыхательные пути.
Грудное вскармливание до 6 месяцев и отказ от продуктов, провоцирующих аллергию, снижает вероятность развития атопического дерматита.
Опрелости у новорожденных – причины возникновения
Повышенная раздражительность кожи младенцев обусловлена «незрелостью» защитного липидного слоя. У взрослого человека кожа имеет наружную защиту, задачей которой как раз и является отражение интервенций извне. У малышей же этот слой очень тонкий, он легко травмируется и воспаляется даже при минимальном механическом воздействии. Но это еще не все особенности. У ребенка, не достигшего трехмесячного возраста, сальные железы не функционируют в полную силу и рН-баланс кожи нестабилен. Следствием этого становятся воспаления, появляющиеся даже при добросовестном уходе.
Причинами пеленочного дерматита также могут стать:
- слишком частые купания с использованием агрессивных (не по возрасту) гелей и средств — они подсушивают, разрушают защиту кожи
- недостаточное количество воздушных ванн – контакт с воздухом стимулирует развитие защитных свойств кожи
- низкое качество одежды – рекомендуется приобретать изделия из натуральных тканей, со швами наружу
- постоянная повышенная влажность – малыша кутают, ему жарко — потеет, также проблемы возникают, когда реже, чем нужно, меняют пеленки и подгузники
III степень опрелости
III степень опрелости достаточно трудно лечится
Поэтому очень важно позаботиться о профилактике и лечении более лёгкой степени
Это важно! Ни в коем случае не следует использовать для обработки мокнущих ран масла и мази. Их можно обрабатывать исключительно средствами на нежировой основе
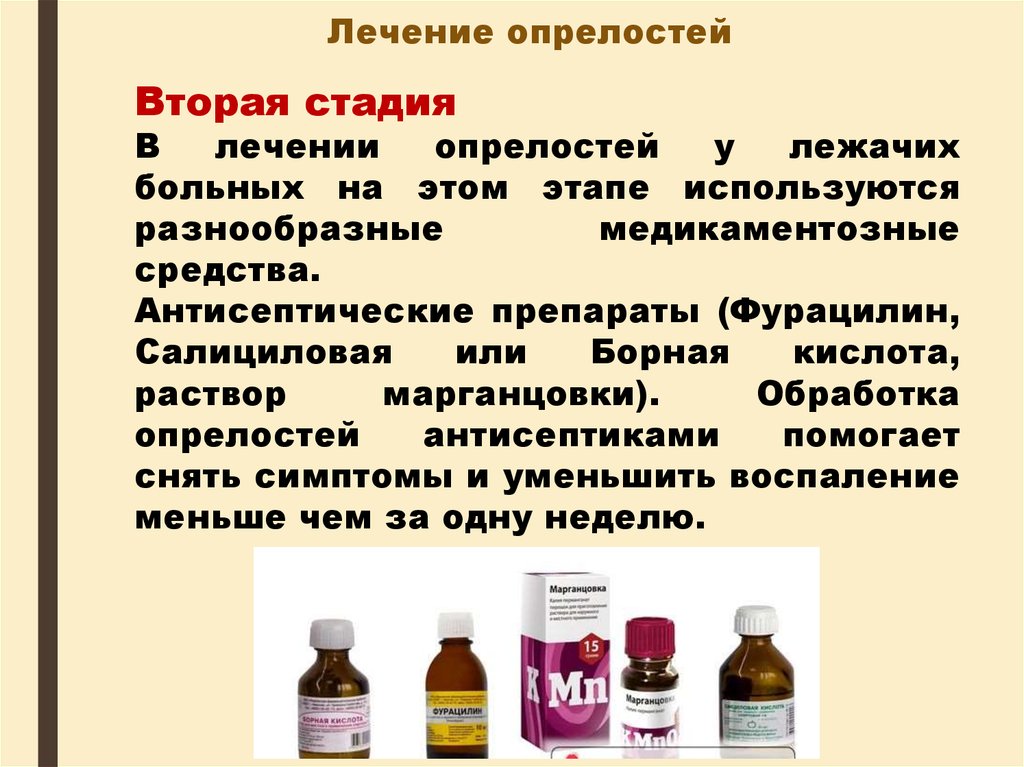
Если применять кремы или масла, то рана покроется плотной плёнкой, которая будет мешать заживлению. При подозрении на III степень опрелостей обязательно следует обратиться к врачу. На мокнущие раны нужно будет несколько дней накладывать примочки с раствором танина (1-2%), раствором риванола (0,1%), раствором нитрата серебра (0, 25%). Любой из перечисленных растворов изготовят в аптеке по рецепту врача. Когда ранки подсохнут, используется цинковая паста, а также бактерицидные эмульсии (например, эмульсия синтомициновая 5%). Чтобы выздоровление наступило быстрее, малыш, кроме адекватной терапии, должен получать полноценное сбалансированное питание. Если малыш на грудном вскармливании, предпочтительнее кормить его по первому требованию.
Виды потницы у детей и их симптомы
Как выглядят кожные высыпания у детей? Существует несколько видов детской потницы: красная, папулёзная, идиопатическая и кристаллическая. Разновидности отличаются по виду высыпаний и локализации раздражений. Примеры высыпаний у мальчиков и девочек представлены на фото.
Красная
Признаки: высыпания в виде мелких пузырьков, окружённые красной кожей. Элементы сыпи не сливаются между собой. Красная потница доставляет небольшой зуд и дискомфорт при прикосновении. Возникает при закупорке потовых протоков на уровне глубоких слоёв кожи. Локализуется в кожных складках: на затылке, в подмышечных впадинах, в паху.
Если пузырьки наполнены желтоватой жидкостью, потницу называют жёлтой, если белыми гнойными массами – белой. Белая и желтая – осложнённые формы красной потницы.
Белые высыпания – признак инфекционной потницы, развивается при попадании на кожу стафилококковой инфекции.
Папулёзная (глубокая)
Высыпания телесного оттенка похожие на крапивницу, выступают после температуры и обильного потоотделения. Локализуется на ногах, спине, животе, стопах, ладонях, голове.
Кристаллическая
Проявляется в виде мелких кожных пузырьков, внутри наполненных лимфой. Элементы сыпи имеют размер около 1 мм, располагаются близко друг к другу, вызывают зуд и боль при прикосновении. Возникает по причине запечатывания потовых проходов в самом верхнем слое кожи – роговом.
Сыпь локализуется на попе, лице, шее, может распространяться по всему телу.
Что делать если потеет под грудью: профилактика неприятности
Чтобы предупредить появление опрелостей под молочными железами в жаркое время нужно соблюдать ряд простых правил:
- Носить удобное «дышащее» белье без жестких элементов.
- Использовать детские присыпки при обильном потении.
- Принимать душ 2 раза в день.
- Тщательно вытирать складки под грудью после купания.
- Не менять часто косметические средства.
- Менять белье после обильного потоотделения.
Эти простые советы помогут сделать маловероятными даже опрелости под грудями у пожилых женщин. Если заболевание всё же возникло и прогрессирует, то стоит немедленно обратиться к врачу.
Опрелости – это как?

Раздражения доставляют ребенку дискомфорт, но сами по себе не опасны. Другое дело, что опрелости у новорожденных могут привести к инфекционным осложнениям (бактерии через поврежденную кожу попадут в организм и нанесут вред здоровью ребенка). Инфицированные кожные повреждения могут сопровождаться гнойничками, трещинами и вызывают сильную боль.
Поскольку пеленочный дерматит возникает даже при хорошем уходе, стоит регулярно и внимательно осматривать ребенка. Опрелости у новорожденных проявляются как покраснения. Обычно их можно наблюдать в складочках: в области подмышек, в паху, на попке между ягодицами и т.д.
Опрелости на начальных стадиях сильно малыша беспокоить не будут, мама сможет ликвидировать раздражения самостоятельно.
Что принято называть потницей?
Образования мелких пятен или прыщей розового и красного цвета, которые располагаются в складках кожи и в местах повышенного потоотделения называется потница.
Иногда мелкие прыщи могут содержать небольшое количество жидкости при повреждении покрываться коркой. Наиболее часто образовываться такой вид сыпи в летнее время или после сна, когда ребенок подвергается наибольшему процессу потения.
Образоваться потница может в первые дни после рождения и при отсутствии должного ухода за ребенком проявления становятся систематическими.
Чаще всего новорожденный практически не проявляет признаков возникновения потницы, однако, могут быть случаи, когда новорожденный становиться менее активным, происходит это по причине образования большой области поражения кожи.
https://youtube.com/watch?v=wc8L-1Ni_uI
Препараты для лечения кандидоза
Какими препаратами лечить кандидоз, вид лечения и длительность курса определяет только врач. Существует множество различных лекарств, которые снимают симптоматику молочницы и свободно продается в аптеке, но самолечением заниматься недопустимо. Неправильный подбор и прием препаратов приведет к усугублению ситуации, а само заболевание перейдет в хроническую форму.
Среди основных препаратов для борьбы с молочницей популярны:
- Полиеновая группа антибиотиков (нистатин, натамицин);
- Триазоловые производные (флуконазол);
- Имидазолдиоксановые производные (ливарол);
- Имидазоловые производные (клотримазол).
Опрелости у новорожденных девочек

Развивается стрептодермия у малышек чаще всего из-за плохого ухода. Покупая подгузник, современные мамы думают только о себе. Ни один взрослый человек никогда не задумывается, как чувствует себя ребенок в памперсе. Насмотревшись рекламы, мы думаем, что подгузник дает стопроцентную защиту от влаги. К сожалению, это не совсем так. Даже самый качественный памперс не впитывает влагу до конца. Та часть, которая остается на поверхности обычно и провоцирует раздражение кожных покровов. Для избежания данной проблемы надо просто как можно чаще менять подгузник и, хотя бы раз в день делать дочке воздушные ванны