Содержание статьи
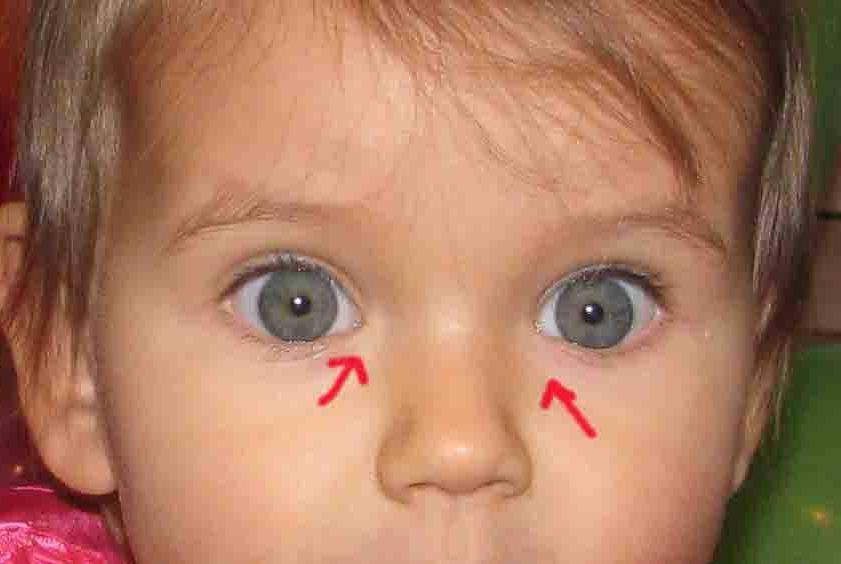
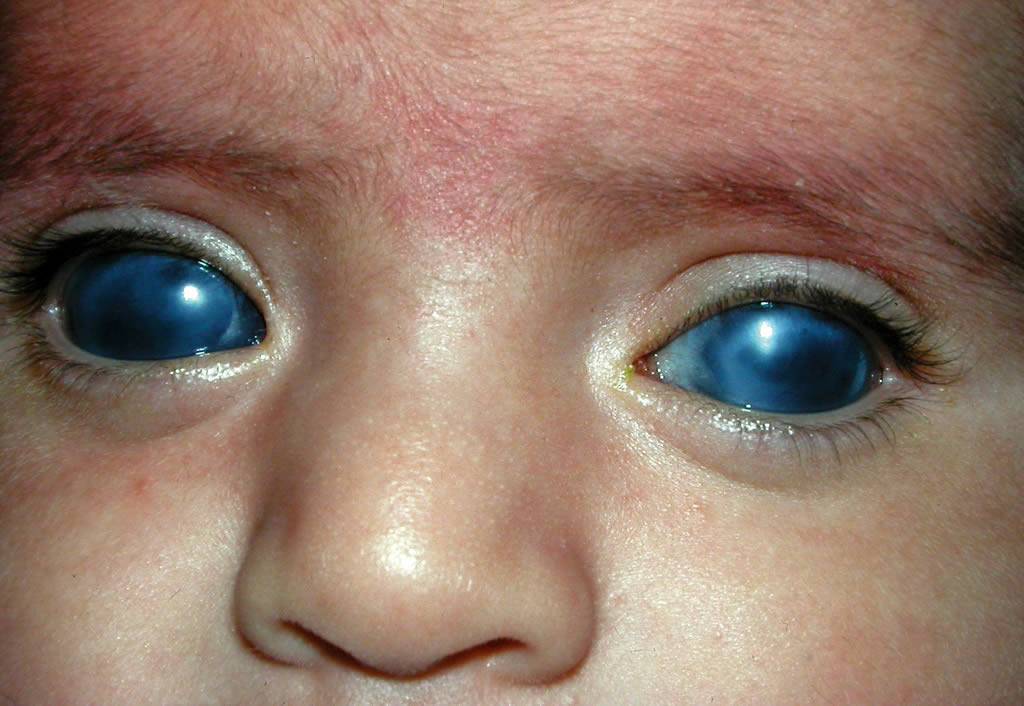
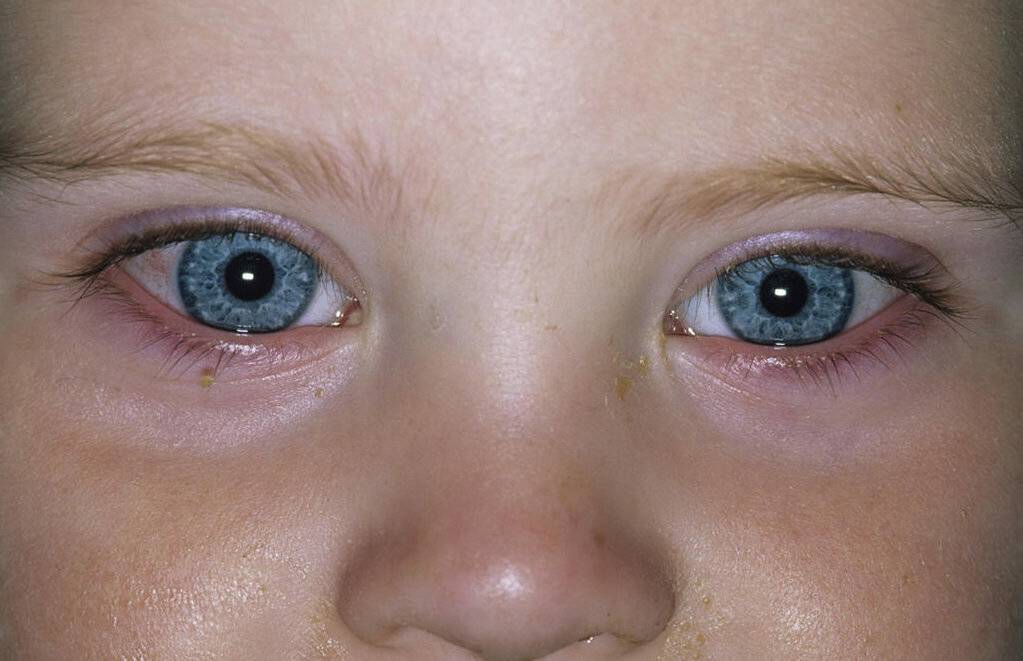
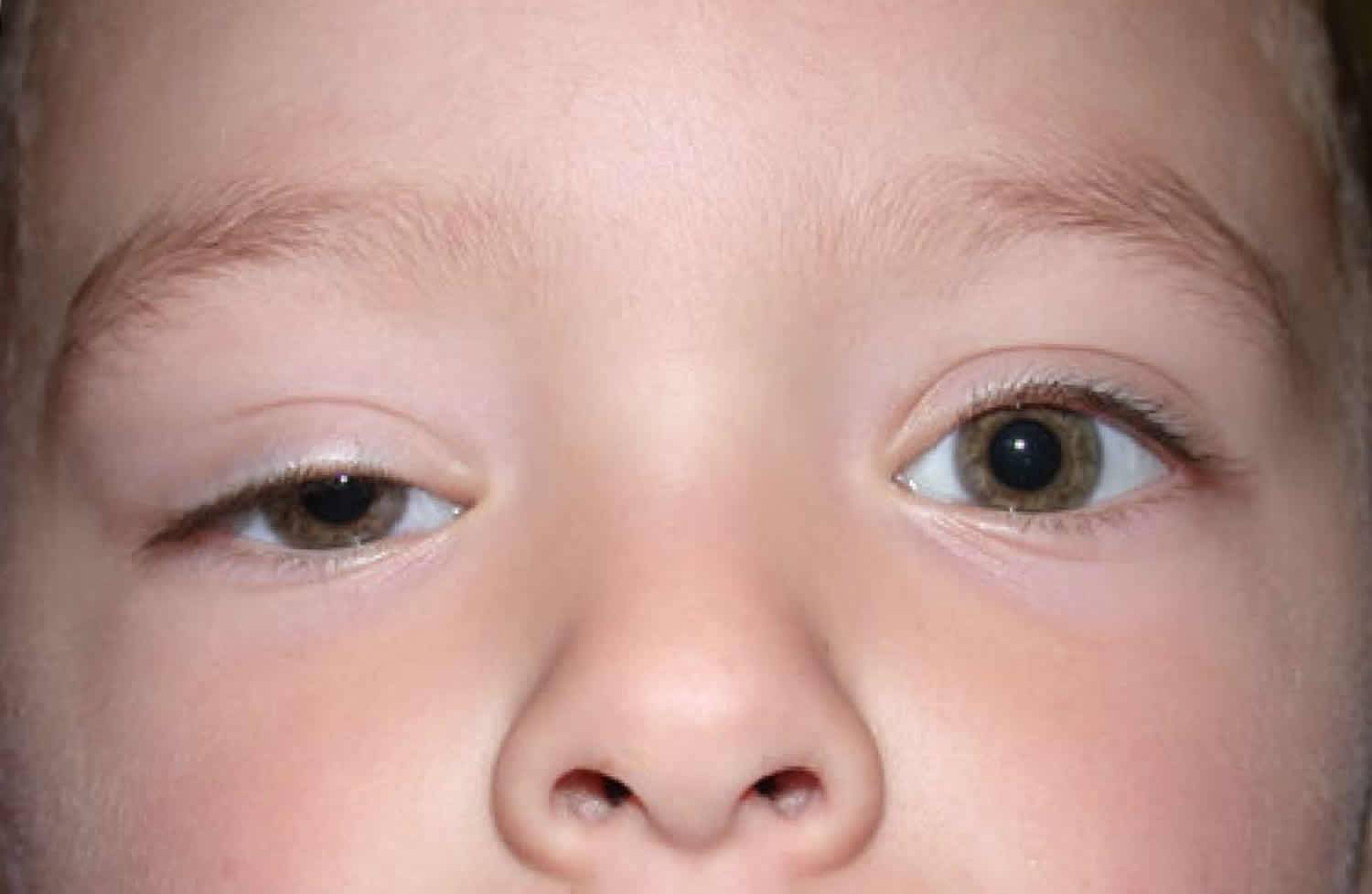
Косоглазие, или мед. страбизм, – это патология, характеризующаяся ненормальным положением глаз. Может быть отклонен один или оба глаза. Это можно четко увидеть, когда ребенок смотрит прямо.
При симметричном положении глаз изображение предмета проецируется на каждый из них. Затем зрительный анализатор «складывает» эти изображения в бинокулярное (одно). Если же у ребенка страбизм, то «картинка» не складывается в одну, и ЦНС (центральная нервная система») исключает ту, которая получена на пораженный глаз. Такое явление представляет собой защитную функцию организма против двоения в глазах. Если здоровый глаз закрыть, то восстанавливается работа косящего.
К сожалению, бытует мнение, что дети перерастают косоглазие и лечение не требуется. Родители должны понимать, что это опасное заблуждение, и оно способно пагубно сказаться на всей дальнейшей жизни ребенка.
В первый год жизни младенцы не сразу хорошо видят, лишь постепенно (в первые 7 лет) их зрительный аппарат адаптируется, опираясь на движение рук, обонятельных ощущений и др. Мышцами ребенок владеет не в полной мере, при этом в каждом его глазе их шесть – они отвечают за движение глазного яблока. Если на одном глазе падает зрение, даже незначительно, баланс работы мускулатуры пропадает – формируется страбизм. Патология возникает даже у здоровых грудных детей. Необходимо обратиться к офтальмологу, чтобы вылечить заболевание полностью, без осложнений. Лечение при этом достаточно простое: гимнастика, глазные тренажеры, прикрывание здорового глаза, чтобы косящий развился вслед за ним до нужного уровня.
Закисание глаз у ребенка в зависимости от возраста
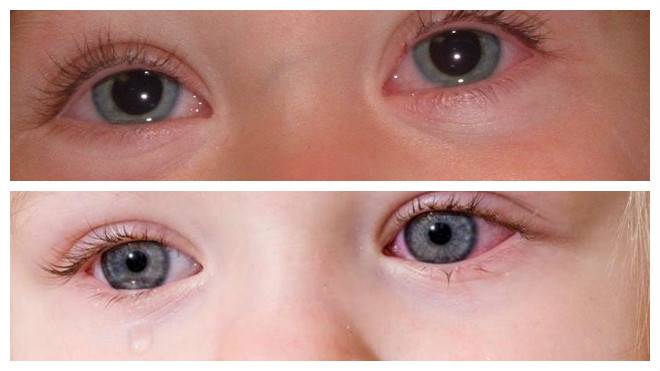
Такой симптом, возникающий в первые месяцы после появления младенца на свет, может свидетельствовать о том, что у него дакриоцистит. На слезных каналах имеется защитная пленка. В процессе внутриутробного развития эта пленочка обеспечивает защиту носовой полости и носослезного протока от проникновения в них амниотической жидкости.
Однако прямо перед рождением подобная защита уже не нужна. Тогда происходит или самостоятельное рассасывание этих пленок еще в материнской утробе, или их разрыв через какое-то время после появления ребенка на свет. В некоторых случаях вследствие каких-либо причин этого не случается, и тогда происходит закупорка слезных каналов, из-за чего слезная жидкость, не имея возможности уходить в полость носа по канальцам, выходит наружу.
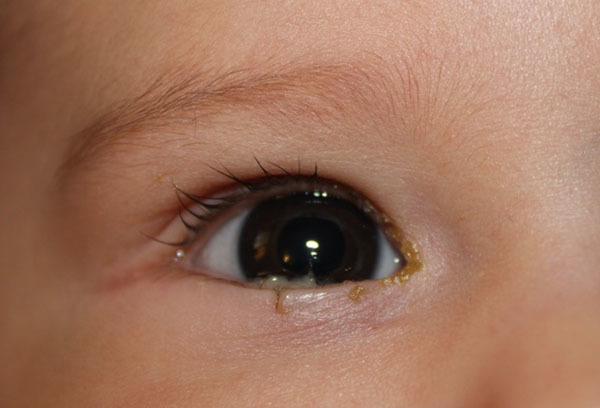
При застывании этой жидкости на коже век происходит образование корки. Такое явление и называется закисанием, зачастую наблюдающимся у грудных детей.
Важно! Если закисание глаз у младенцев получается быстро выявить и устранить, у детей 2-3 лет такой симптом является сигналом лишь наличия инфекционных болезней. В большинстве случаев это основное клиническое проявление конъюнктивита – заболевания, при котором за ночные часы в зрительных органах ребенка накапливается слизь, а к моменту пробуждения уже появляется пленка
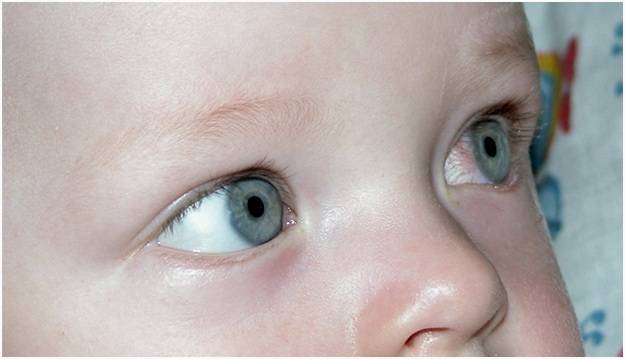
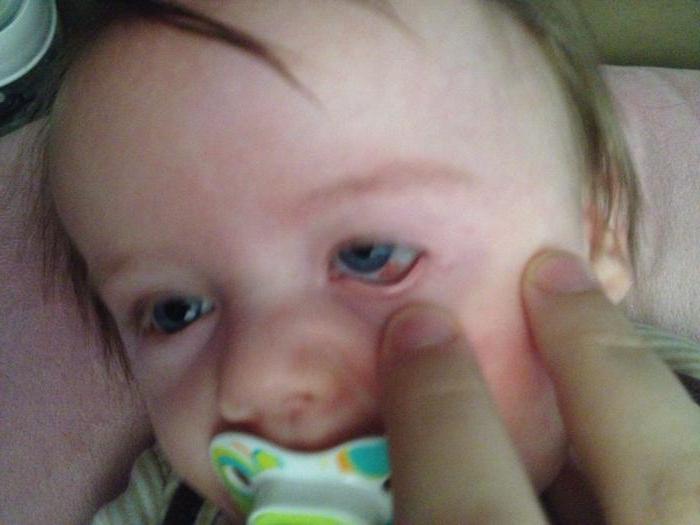
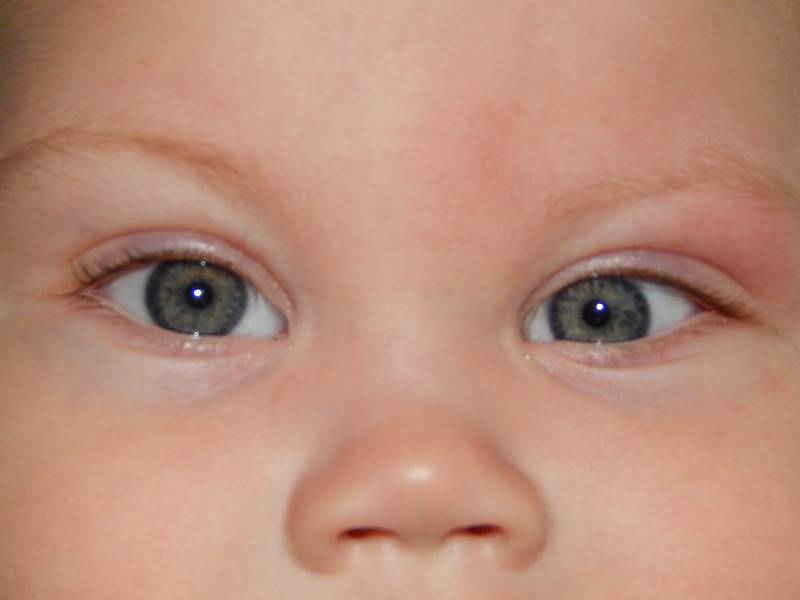
Косоглазие у грудничков. Характеристика патологии
Как мы говорили выше, косоглазие — это детская патология, так как малыши рождаются еще не окрепшими глазными мышцами. Когда косоглазие у новорожденных считается нормальным? Чаще всего оно возникает из-за низкой остроты зрения и отсутствия способности малыша к фиксации объекта двумя глазами (бинокулярного зрения). Примерно после двух-трех месяцев после рождения младенец начинает узнавать окружающих его людей, предметы, объекты, но острота зрения по-прежнему остается достаточно низкой. Спустя еще пару месяцев глазные мышцы становятся более крепкими, и если у грудничка было косоглазие, то оно проходит. Окулисты говорят, что косоглазие у младенцев должно полностью пройти примерно в полгода, но если этого не происходит, то нужно говорить уже о глазной патологии и обращаться за помощью к специалисту. Чтобы скорректировать косоглазие у новорожденного, которому еще не исполнилось шести месяцев, используют яркие крупные игрушки и мобили (игрушки, подвешенные в воздухе, которые двигаются). Родитель должен следить за тем, чтобы ребенок как можно дольше держал фокус на объектах. Это позволит решить проблему.

Говоря о типах косоглазия у новорожденных, стоит выделить следующие:
- мнимое;
- скрытое;
- истинное.
О каждом подробнее расскажем ниже.
Диагностика
Если вы считаете, что у ребенка появилось косоглазие, это еще не значит, что оно действительно есть! Оценить состояние зрительного аппарата может только специалист. Родители, не имеющие медицинского образования, запросто могут ошибиться.
Бывает, нам просто кажется, что есть небольшое косоглазие у ребенка, если он, например, рассматривает игрушку, поднеся ее слишком близко к глазам. Или смотрит на нас исподлобья, повернув голову. Это еще ни о чем не говорит.
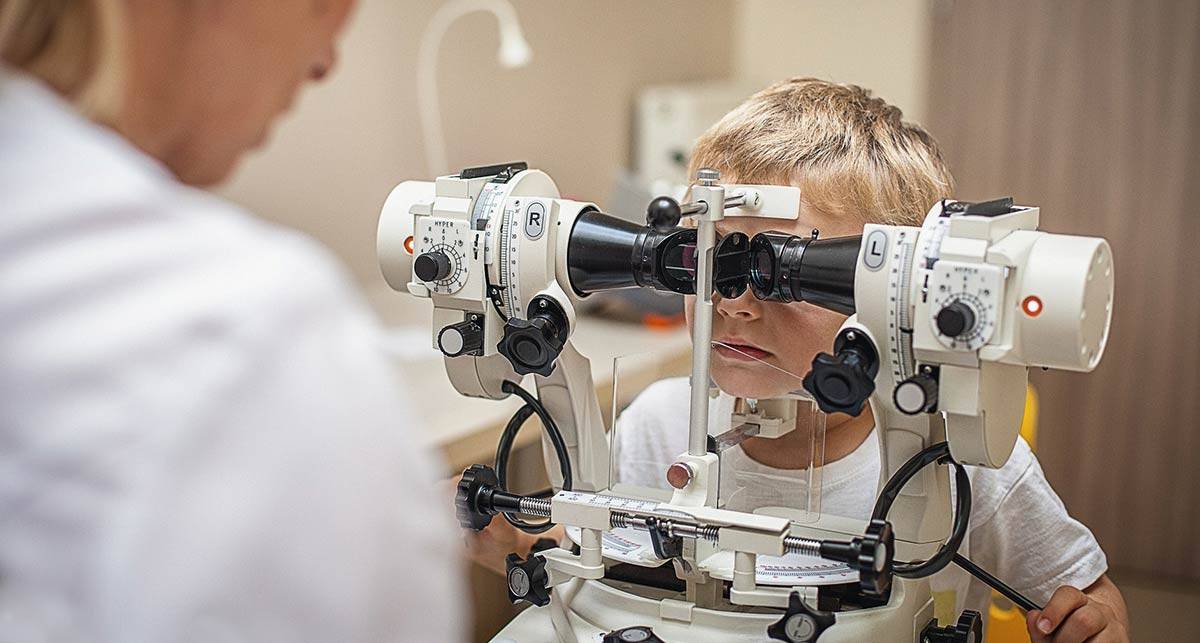
По-настоящему информативная диагностика косоглазия у детей обязательно включает в себя: осмотр врачом-офтальмологом, применение аппаратных средств для оценки функционирования всей зрительной системы, электрофизиологические исследования для исключения функциональных нарушений проводящих структур зрительного восприятия. Чтобы исключить нарушения со стороны неврологии используют компьютерную томографию (КТ головного мозга).
Профилактика
Помните! Не смотря на то, что полностью избежать возникновения подобной проблемы невозможно, особенно на фоне травмы, тем не менее риск ее развития можно свести к минимуму.
Для этого необходимо следовать простым профилактическим советам:
- не позволяйте ребенку слишком долго сидеть перед телевизором или за компьютером.
Чем младше ребенок, тем более коротким должен быть промежуток его пребывания перед монитором; - в детской лучше всего установить качественный увлажнитель;
- следите за гигиеной глаз ребенка;
- организуйте малышу полноценный режим сна и отдыха.
Ребенок должен хорошо высыпаться, особенно данное правило касается детей старшего школьного возраста; - не забывайте о рационе ребенка.Необходимо принимать специальные витамины, ежедневно употреблять свежие фрукты и овощи, особенно такие, как морковь, цитрусовые и болгарский перец.
Факторы риска
Привести к развитию функциональных нарушений зрительного анализатора могут некоторые патологические состояния и неблагоприятные факторы:
- аметропия – отклонение преломляющей силы глаза от возрастных значений;
- косоглазие;
- ДЦП;
- нарушение психического развития;
- III и IV степень недоношенности ребенка;
- недостаточный вес новорожденного;
- наличие офтальмологических заболеваний у близких родственников (амблиопия, косоглазие, помутнение хрусталика).
Наличие вредных привычек у беременных женщин (курение и прием алкоголя) в несколько раз повышает риски развития дисфункций зрительной системы.
Профилактика — как сделать, чтобы не двоилось в глазах
Диплопия непредсказуема, состояние может быть вызвано разными обстоятельствами. Поэтому конкретных профилактических мер профилактики двоения в глазах нет, но есть несколько общих рекомендаций, которые снижают риск проблем со зрением:
- Позаботьтесь о хорошей освещенности в помещении, где вы работаете или читаете;
- Не трогайте глаза немытыми руками;
- При контакте с опасными веществами надевайте защитные очки;
- Не читайте лежа или за рулем;
- При длительной работе за компьютером сделайте часовой перерыв и сделайте зарядку для глаз;
- Откажитесь от вредных привычек.
Помогут предотвратить проблемы со зрением регулярные медицинские осмотры
Важно понимать, что двоение в глазах — это не только офтальмологическая проблема. Такой симптом может сопровождать неврологические патологии, онкологические заболевания, гормональные нарушения, поэтому наблюдаться нужно у врачей разного профиля
Лечение
Лечение 3 стадии ретинопатии («пороговой») проводится с помощью лазеркоагуляции либо криокоагуляции аваскулярной (бессосудистой) зоны сетчатки, причем вмешательство должно быть проведено не позднее 72 часов от момента ее констатации. На более поздних стадиях применяется хирургическое лечение — циркулярное пломбирование склеры и транцилиарная витрэктомия.
Криокоагуляцию чаще проводят под наркозом, реже — под местной анестезией. Техника ее заключается в замораживании аваскулярной (бессосудистой) части сетчатки. В случае успеха процедуры (то есть в 50-80% случаев) прекращается развитие рубцовой ткани и патологический процесс останавливается. В тоже время процедура сопряжена с определенным риском — может возникнуть падение сердечной деятельности и нарушение дыхания. Поэтому во время проведения криокоагуляции необходим постоянный мониторинг больного. По завершении процедуры вокруг глаз ребенка появляются отеки, гематомы, покраснения, которые проходят в течение недели.
Большинство офтальмологов в настоящее время отдают предпочтение лазеркоагуляции бессосудистой сетчатки (так называемой транспупиллярной лазеркоагуляции), поскольку она менее травматична, более эффективна, дает меньшее количество побочных реакций, и позволяет точнее контроливать процесс вмешательства. Другие преимущества лазерной коагуляции:
- процедура безболезненна, поэтому нет необходимости в обезболивании ребенка;
- после процедуры практически отсутствует отек ткани;
- воздействие на сердечную и дыхательную системы минимально.
При неэффективности криотерапии и лазера, прогрессировании отслойки или переходе ретинопатии из 3-й в 4-ю и 5-ю стадии на помощь приходит хирургия.
Хирургическая техника, именуемая склеропломбировкой (циркулярное пломбирование склеры), достаточно эффективна при лечении отслойки сетчатки, особенно если отслойка небольшая. При склеропломбировке с внешней стороны глаза вставляется «заплатка» в месте отслойки и подтягивание ее до тех пор, пока сетчатка не соприкоснется с местом отслойки. Исследования показали, что данная методика хороша даже на последних стадиях. Зрение, после удачной склеропломбировки улучшается значительно. При неудаче склеропломбировки или при невозможности ее проведения применяется витрэктомия.
Витрэктомия («витреум» — стекловидное тело, «эктомия» — удаление) — это хирургическая операция, цель которой — удаление измененного стекловидного тела и рубцовой ткани с поверхности сетчатки для устранения ее натяжения и отслоения. В случае частичной отслойки сетчатки операция дает шанс сохранить зрение. В случае полной отслойки — прогноз неблагоприятный.
Профилактика блефарита у новорожденных
Главным правилом, которое необходимо соблюдать родителям для того, чтобы избежать возникновения блефарита у ребенка, — это тщательно следить за его гигиеной
Не менее важно соблюдать чистоту и порядок в квартире или доме, где проживает малыш. Необходимость влажной уборки очень важна. Нужно ежедневно протирать пыль, особенно в детской комнате
Ребенка с детства следует приучать к соблюдению правил личной гигиены и контролировать их выполнение в дальнейшем. Очень важно всячески оздоравливать организм. Это способствует укреплению иммунной системы. Лечение, которое назначит окулист, можно дополнить приемом витаминов
Нужно ежедневно протирать пыль, особенно в детской комнате. Ребенка с детства следует приучать к соблюдению правил личной гигиены и контролировать их выполнение в дальнейшем
Очень важно всячески оздоравливать организм. Это способствует укреплению иммунной системы
Лечение, которое назначит окулист, можно дополнить приемом витаминов.
Внимание стоит обращать на любые появляющиеся у ребенка симптомы. Лечение стоит начинать незамедлительно. Так удастся выявить хронические заболевания на ранних стадиях и не дать им развиваться в дальнейшем
Ослабленный болезнями иммунитет является идеальной средой для развития бактерий. А они, в свою очередь, становятся причинами появления блефарита. Огромную роль в профилактике такого офтальмологического заболевания, как блефарит, играет предотвращение развития его хронической формы
Так удастся выявить хронические заболевания на ранних стадиях и не дать им развиваться в дальнейшем. Ослабленный болезнями иммунитет является идеальной средой для развития бактерий. А они, в свою очередь, становятся причинами появления блефарита. Огромную роль в профилактике такого офтальмологического заболевания, как блефарит, играет предотвращение развития его хронической формы.
Причины
В 1951 году была установлена связь между нарушением роста сосудов и высокой концентрацией кислорода в кювезах. В сетчатке обменные процессы осуществляются не посредством дыхания, а гликолиза — это означает, что источником энергии служит расщепление глюкозы, протекающее без потребления кислорода. Под воздействием кислорода гликолиз угнетается, и сетчатка гибнет, заменяясь соединительной и рубцовой тканью. Поэтому относительно недавно единственной причиной ретинопатии недоношенных считалась высокая концентрация кислорода в инкубаторах. Однако ограничение его использования после этого открытия хотя и привело к снижению частоты заболевания, но повлияло на рост смертности от респираторного дистресс-синдрома и на количество тяжелых последствий гипоксии у выживших.
В настоящее время считается, что ретинопатия недоношенных — это мультифакториальное заболевание, то есть оно может возникнуть под действием многих факторов. К группе риска по возникновению ретинопатии относятся недоношенные дети с массой тела при рождении менее 2000 грамм и сроком гестации до 34 недель. Причем риск значительно увеличивается при проведении искусственной вентиляции легких более 3-х дней и кислородотерапии более 1 месяца.
К числу дополнительных факторов риска относят:
- тяжелые внутриутробные инфекции;
- гипоксия (ишемия) мозга, кровоизлияния в мозг возникшие в результате осложнений беременности и родов.
- Одним из важных факторов, возможно влияющим на развитие РН, является световое воздействие на незрелую сетчатку, так как в естественных условиях образование сосудов сетчатки завершается внутриутробно, при отсутствии света. Недоношенный ребенок попадает в условия избыточной освещенности.
- Существует теория о генетической предрасположенности к заболеванию.
Профилактические меры
Для профилактики закисания глаз, прежде всего, необходимо следить за гигиеной ребенка. Если о младенце полностью заботятся родители, то ребенка постарше следует научить правильно выполнять гигиенические процедуры. Кроме того, нужно внимательно следить за состоянием зрительных органов малыша. И при появлении каких-либо патологических изменений (появление гноя, краснота, слезоточивость и т.д.) нужно обратиться к детскому офтальмологу в Калининграде. Даже, когда закисать начал только один глаз, следует учесть, что, скорее всего, скоро проблема перейдет и на другой, поэтому лечить (промывать назначенными растворами, закапывать местные препараты) необходимо сразу два. В процессе исключения лучше отказаться от прогулок, либо выходить на улицу минимум через 1-1,5 часа после того, как глаза были промыты и закапаны.
Нужно всегда помнить, что закисание глаз – это не самостоятельное заболевание. Это всегда симптом какого-то нарушения, а значит, только промывания не помогут устранить проблему. Нужно в обязательном порядке посетить врача для постановки диагноза и назначения дальнейшего лечения. Это позволит избежать развития тяжелых болезней, которые ухудшат качество жизни в будущем.
Профилактика косоглазия у детей
Разрозненность глаз — это не только внешний дефект, это еще и серьезные проблемы со зрением. Для людей с косоглазием под запретом может оказаться достаточно большой перечень профессий. Между тем, избежать заболевания помогут простые методы профилактики. Комната, где находится ребенок, должна быть хорошо освещена. Желательно поставить детскую кроватку рядом с окном, чтобы попадало больше дневного света. Сегодня практически над каждой кроваткой малыша висит мобиль с игрушками. При этом большинство родителей не придают значения его месторасположению. Взрослые не догадываются, что предмет может оказать значительное влияние на зрение младенца
Внимание малыша привлекают яркие игрушки, он следит за их передвижением. Они должны находиться на расстоянии порядка 50 сантиметров от головы малыша и размещаться таким образом, чтобы ребенок не косил глазки, рассматривая их

Подрастая, малыш начинает рисовать, раскрашивать картинки, заниматься лепкой
В этот период важно следить за зрительной нагрузкой. Перенапряжение органов зрения может привести к страбизму
Не следует слишком рано давать ребенку гаджеты. Знакомство с техникой лучше отложить до 7 лет. Но и по достижению этого возраста увлечение телефонами и планшетами следует ограничивать.
Оперативное лечение косоглазия у детей
Цель операции при косоглазии — устранить косметический дефект и вернуть бинокулярное зрение. Однако второе возможно только в том случае, если лечение проводится в детском возрасте. Лучше всего делать операцию в 4-5 лет. Существует два вида процедур по устранению страбизма:
- усиливающая, направленная на укрепление мышцы, неспособной удерживать глазное яблоко в правильном положении;
- ослабляющая, в ходе которой подавляется действие более сильной мышцы, отклоняющей глаз в сторону.
- Чтобы усилить мышцу, ее укорачивают, а для ослабления — ее разрезают.
Готовиться к операции практически не нужно. Ребенок должен поесть за 12 часов до процедуры. Это условие является обязательным, так как проводится лечение под общим наркозом. Иногда за месяц до операции назначается комплекс упражнений, позволяющих расслабить глазные мышцы и привести их в естественное положение.
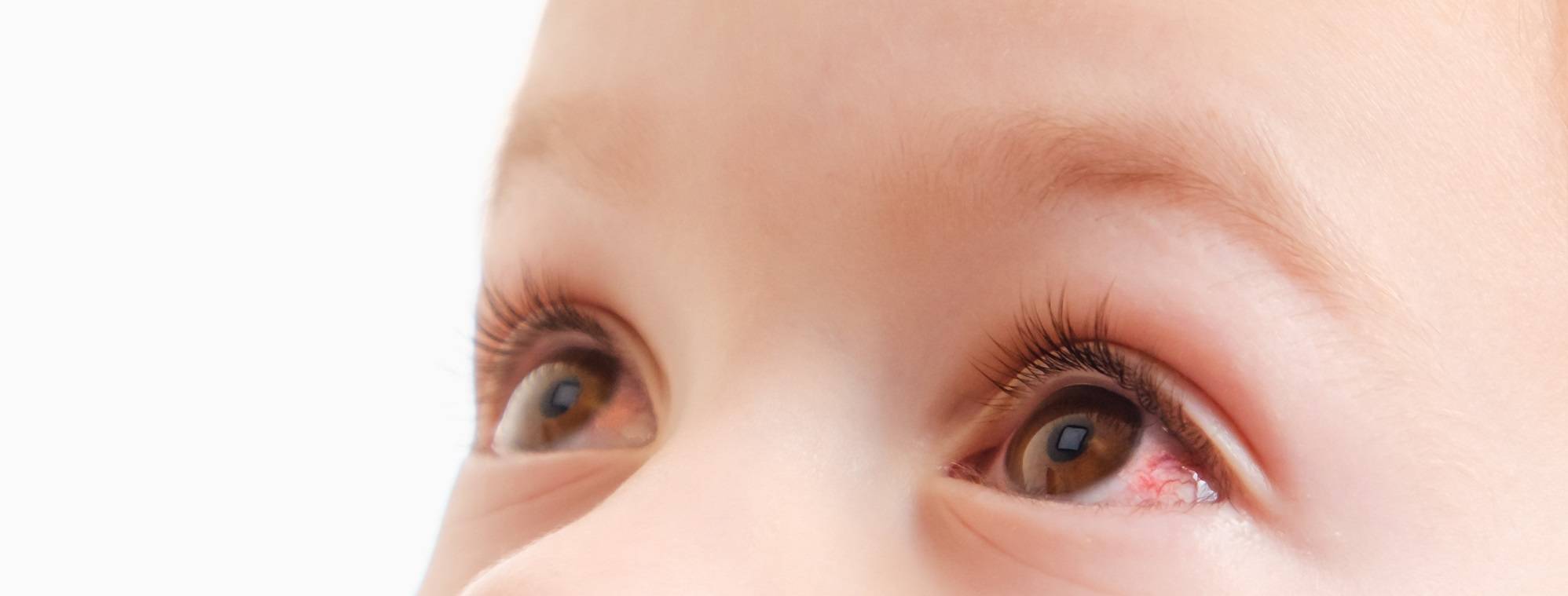
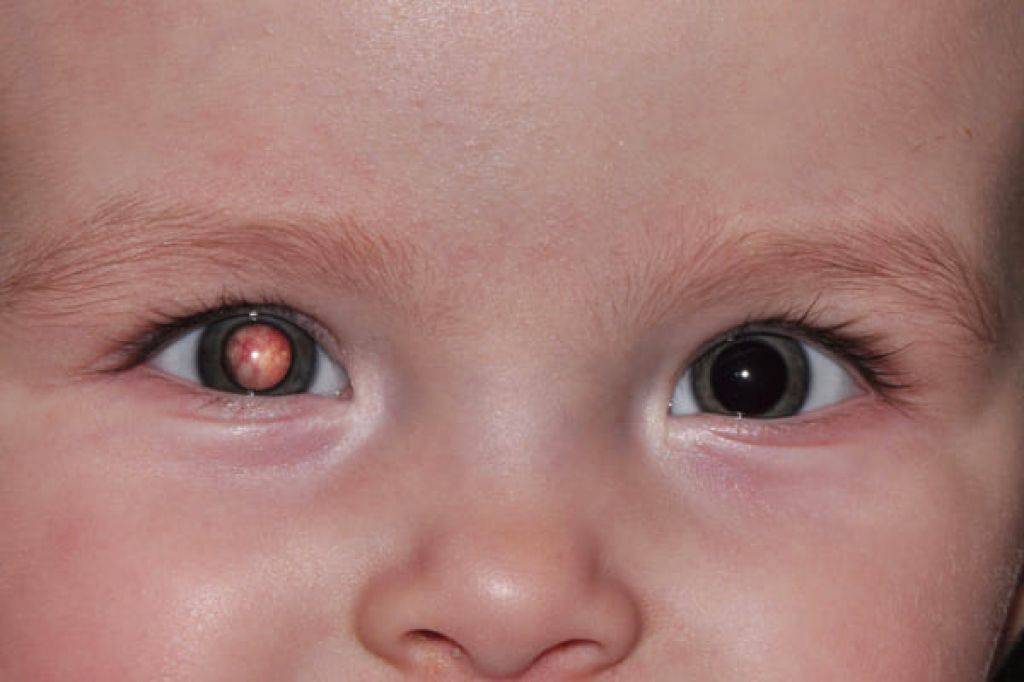
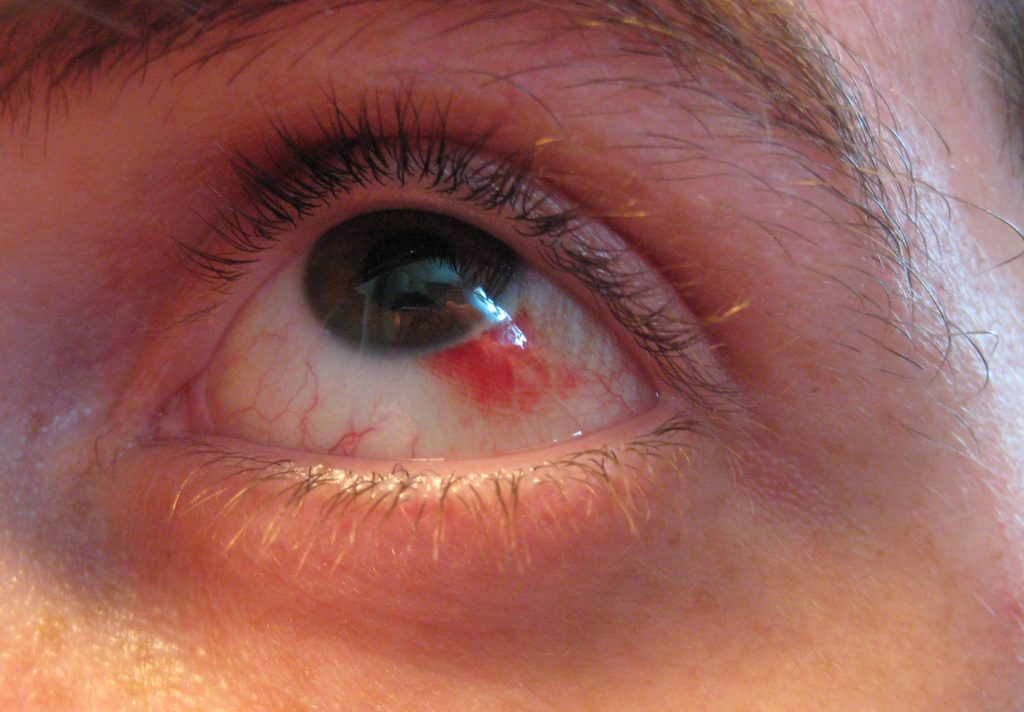
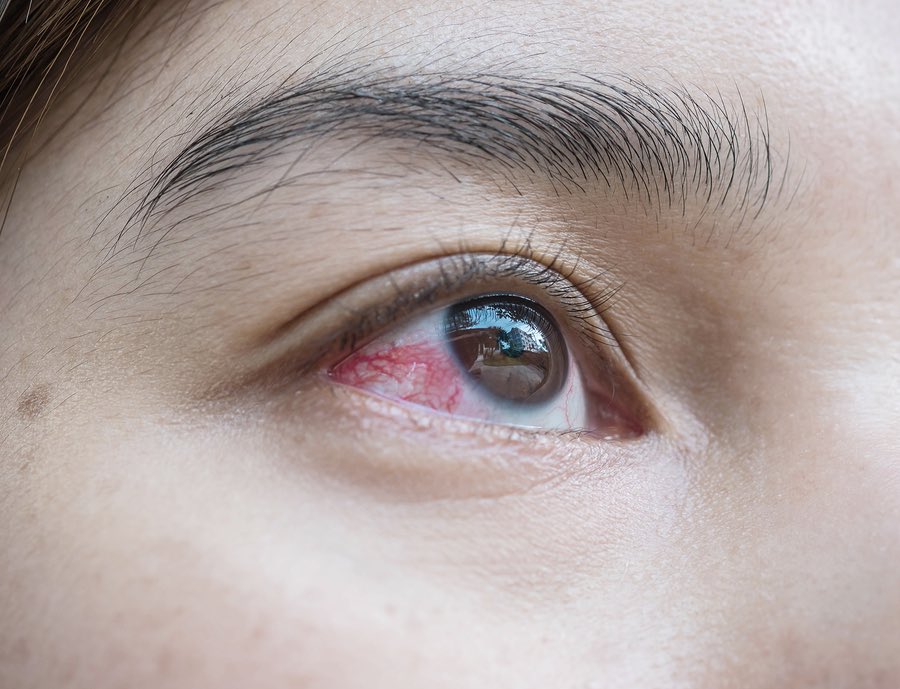
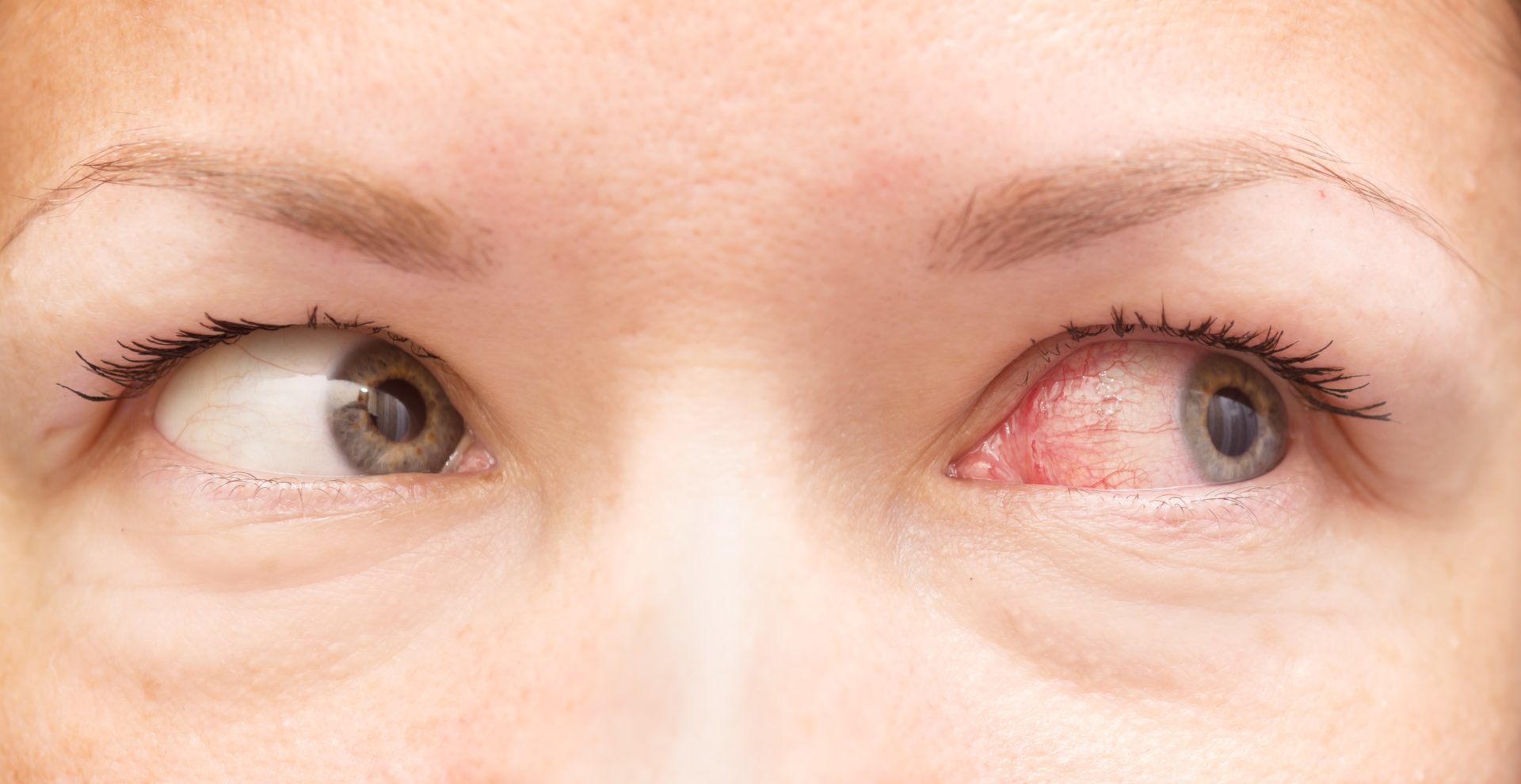
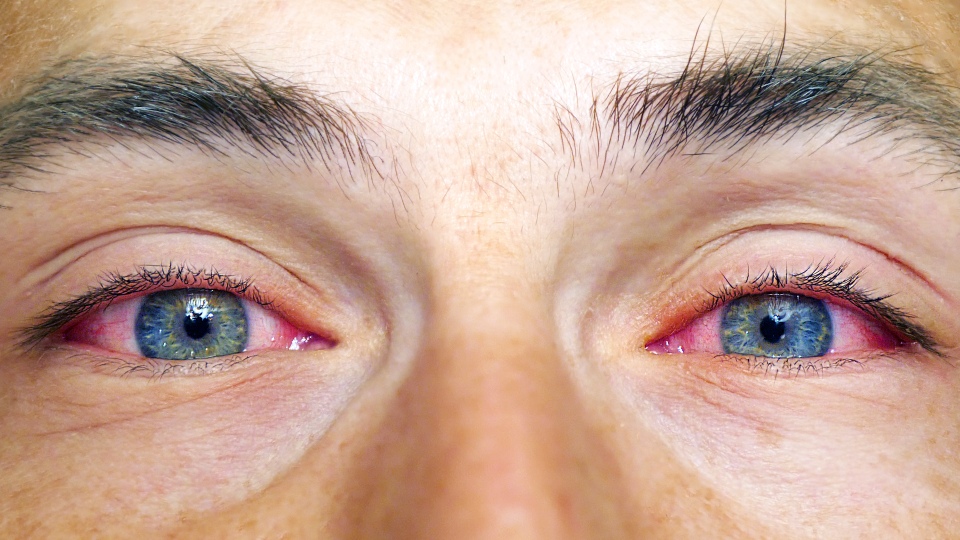
Почему лопаются сосуды в глазах у ребенка?
Симптомы чаще встречаются у взрослых людей. Однако, дети также подвержены недугу. Чаще всего причинами «лопнувших сосудов» являются плач или физические нагрузки во время игр.
Покраснение белков глаза встречается и у новорожденных. Это может быть связано с трудностями при прохождении родовых путей и применением препаратов для стимуляции родов.
Пугаться разового покраснения глаз не стоит. Однако, если сосуд в глазу лопается часто – не затягивайте с визитом к врачу и соответствующим лечением.
Статья проверена главным врачом-офтальмологом глазной клиники Оптика Плюс Тимофеевым Е.Г. 22.04.2021.
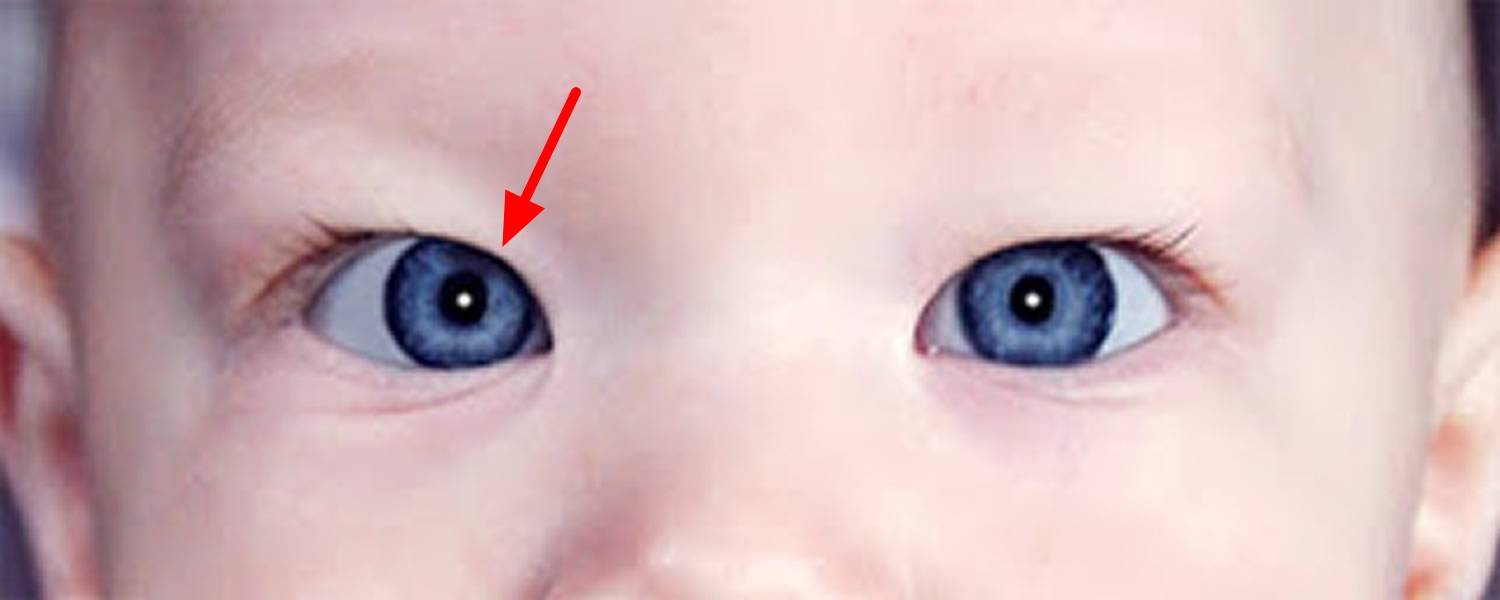
Как выявить косоглазие у детей
Многие родители желают знать, как определить косоглазие у ребенка.
О наличии патологии могут свидетельствовать следующие признаки:
- визуальное отклонение глаза в сторону;
- двоение (диплопия) – даже если малыш не может разговаривать, обнаружить подобную проблему можно по наличию трудностей при активных играх и рисовании, по постоянному наклону головы в одну сторону;
- ухудшение зрения – нередко развивается амблиопия, при которой больной глаз не участвует в зрительном акте;
- «уплощение» окружающего мира (отсутствие объемности), из-за чего ребенок не может правильно оценить расстояние к предметам;
- головная боль и дискомфортные ощущения после просмотра 3D фильмов.
При обнаружении подозрений на страбизм нужно обратиться к офтальмологу. Только специалист сможет поставить правильный диагноз.
Причины возникновения проблемы
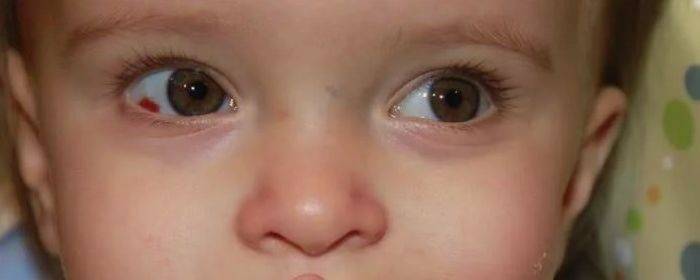
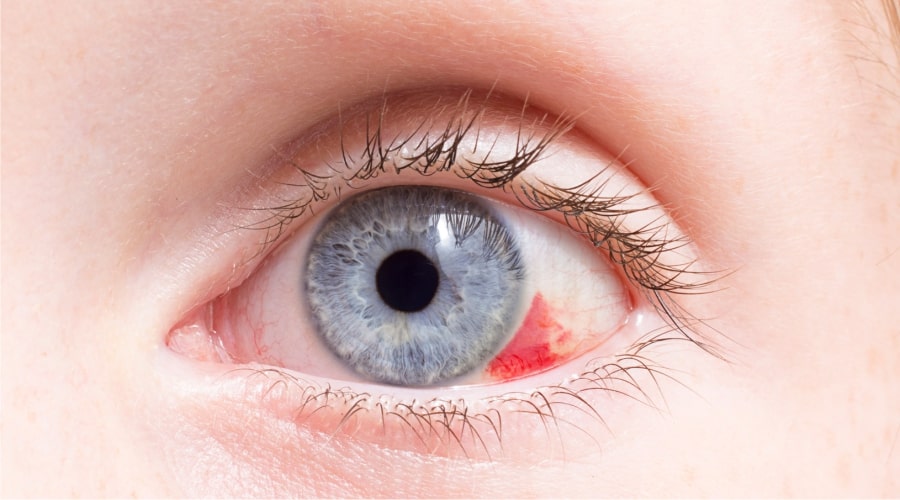
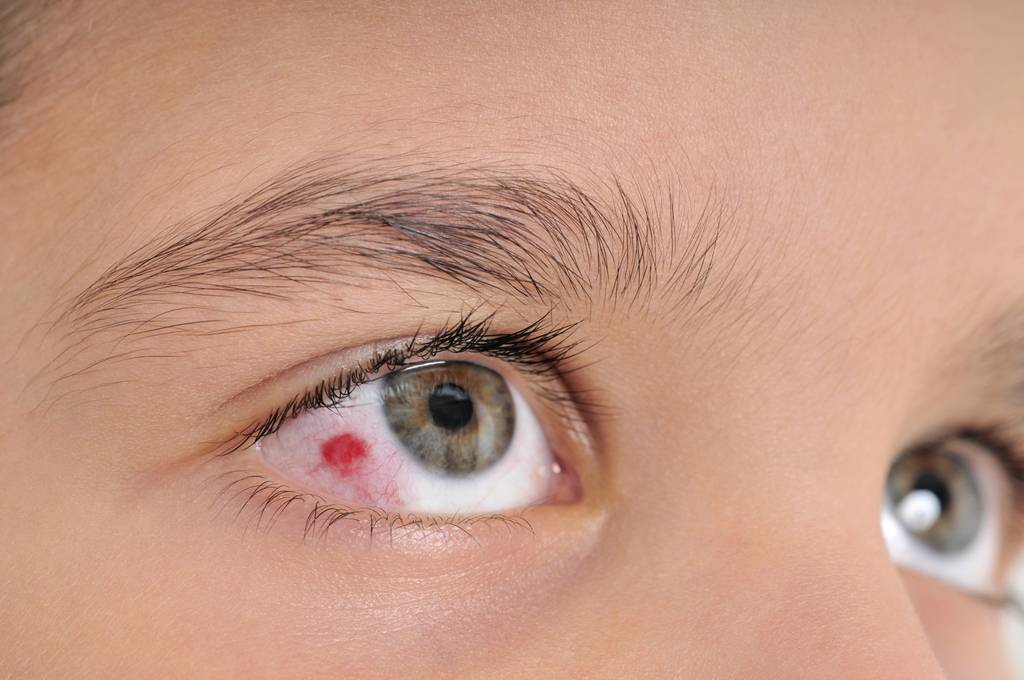
Справочно! Наличие кровоизлияния указывает на хрупкость стенок сосудов, пронизывающих глаз, а также их недостаточную эластичность.
В результате повышенной нагрузки стенки разрываются, и формируется красное пятно. Чаще всего кровоизлияние возникает на фоне следующих проблем:
- повышенное напряжение.
Например, сосуды могут не выдержать нагрузки во время сильного плача, крика и даже кашля; - усталость.
Обычно покраснения наблюдаются у детей, которые много времени проводят за монитором компьютера или страдают от недосыпания; - механическое повреждение.
Сосуд может лопнуть, если малыш активно трет глаза или если на слизистую попал какой-либо инородный предмет; - воспалительный процесс.
К таковым можно отнести конъюнктивит, для которого покраснение является характерным симптомом; - общие заболевания.Проблема может возникать на фоне таких болезней, как грипп или обычная простуда, а также при более серьезных нарушениях, например, при сахарном диабете;
- недостаток витаминов.
При этом стенки сосудов истончаются настолько сильно, что могут лопнуть даже от самой незначительной нагрузки; - ношение контактных линз.
Подростки, начинающие пользоваться контактными линзами, нередко травмируют нежную слизистую глаза, провоцируя тем самым развитие кровоизлияния.
Почему лопаются сосуды у новорожденных?
Разрыв сосудов глаза достаточно часто наблюдается у новорожденных. Связано это с повышенной нагрузкой, которую испытывает младенец, проходя по родовым путям.
В результате высокого давления, оказываемого на головку грудничка, происходит разрыв стенок сосудов.
Обратите внимание! В некоторых случаях покраснения могут быть достаточно сильными и затрагивать сразу оба глаза.
Обычно проблема нормализуется самостоятельно в течение нескольких дней и не требует лечения.
Специальная гимнастика при диплопии
Самый эффективный метод терапии при двоении в глазах – комплекс упражнений, которые можно сделать дома. Существует множество различных методик, улучшающих состояние при диплопии.
Упражнения для восстановления кровотока:
- Посмотрите направо, затем налево. При этом глаза остаются неподвижными, вращается только голова;
- Наклоняйте голову влево, пока не коснетесь плеча;
- Выполняйте круговые движения плечами с опущенными руками;
- Наклоняйте голову вправо, до соприкосновения с плечом;
- Вращайте плечи, опираясь в них руками;
- Наклоняйте голову вперед, затем назад, глаза неподвижны.
Все техники выполняются в интенсивном режиме, но плавно, по десять раз в день.
Упражнения для глаз:
- Перед началом гимнастики моргните несколько секунд. Сядьте в удобное положение;
- Посмотрите вверх, затем посмотрите вниз, задержитесь на несколько секунд. В этом случае голова остается неподвижной;
- Переместите взгляд влево, затем вправо. Голова не двигается;
- Нарисуйте глазами две диагонали в воздухе, чтобы получился «крест»;
- В воздухе глазами нарисуйте квадрат сначала по часовой стрелке, затем против часовой стрелки;
- Возьмите карандаш и протяните руку, посмотрите на него. Постепенно подносите предмет ближе к носу, не отводя взгляда. Вернитесь в исходное положение. Затем задержитесь на удаленном объекте в течение трех секунд;
- Двигайте глазами по часовой стрелке и против часовой стрелки;
- Крепко закройте и откройте глаза.
Каждый прием выполняется от пяти до двадцати раз.
Упражнения для укрепления глазных мышц:
Проведите линию на листе бумаги и прикрепите изображение к стене. На линию нужно смотреть, поворачивая голову в разные стороны. Это укрепляет моторные мышцы и учит сосредотачиваться на конкретном объекте.
Тренироваться нужно каждый день по 2-6 раз в разное время. Исходное расстояние от рисунка до пациента — 50 см, его постепенно увеличивают. Упражнение эффективно на всех стадиях заболевания и подходит для профилактики с целью повышения остроты зрения.
Есть упражнения, разработанные Т. Кащенко. Они представляют собой упражнения с призмами и состоят из трех этапов:
- возбуждение двоения в глазах;
- формирование бификсации – рефлекс, позволяющий объединить 2 изображения в одно;
- закрепление достигнутого результата.
У каждого этапа свои задачи. Такую гимнастику делают в клиниках под наблюдением специалиста.
Причины возникновения
В качестве причин, приводящих к развитию птоза верхнего века, могут выступать различные травмы, врождённая патология, заболевания, возрастные особенности организма, операции, но в большинстве случае птоз становится следствием дефекта мышцы леватора, которая ответственна за поднятие верхнего века.
Следует заметить, что врождённый птоз верхнего века становится результатом неполного развития, слабости или истончения мышцы леватора или дефекта нерва, который руководит данной мышцей, из-за чего нарушается взаимосвязь с центральной нервной системой. Подобные нарушения могут возникнуть вследствие генетической аномалии, родовой травмы или осложнений во время родов или беременности. Кроме того, не пролеченный вовремя врождённый птоз верхнего века приводит к развитию обскурационной амблиопии (как следствие происходит формирование низкого зрения на глазу с птозом), косоглазию.
Лечение
После диагностики блефарита врач назначает лечение, в процессе которого важно соблюдать меры гигиены и не нарушать дозировку приема лекарств. Важно! Лечение блефарита у детей – это объединенные в одну систему меры разного характера, которые позволяют воздействовать на болезнь комплексно и быстро с ней справиться.
Важно! Лечение блефарита у детей – это объединенные в одну систему меры разного характера, которые позволяют воздействовать на болезнь комплексно и быстро с ней справиться.
При случаях блефарита врачи не только не против использования народных рецептов, но и даже рекомендуют применение некоторых из таких средств для усиления эффекта.
Наряду с традиционными лекарствами для промывания глаз при блефарите у детей можно прибегнуть к промываниям воспаленного века с помощью настоев ромашки, календулы, шалфея.
Но это лишь дополнительные меры: корректное лечение требует использовать в качестве основных средств специальные мази и капли.
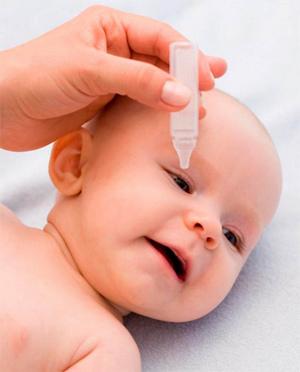
сульфаниламидная, гидрокортизоновая, фурацилиновая
Это безопасные средства, которые показаны для лечения детей от двух лет. Среди капель лучше выбрать такой же мягкий и безопасный левомицетин или альбуцид.
Возможно, лечение потребует применения физиотерапевтических методов. Это такие процедуры, как магнитотерапия, ультрафиолетовое облучение, электрофорез и УВЧ-терапия.
Блефарит тяжело поддается лечению, и если результатов нет в первые недели – это не всегда говорит об отсутствии эффекта: он может быть, но минимальным и только начинающимся.
Важно! Также эта болезнь часто может возобновляться в виде рецидивов и при запущенной форме переходить в хронический вид. Но и такие сложные случаи в конечном итоге лечатся, если выполнять все требования врача.