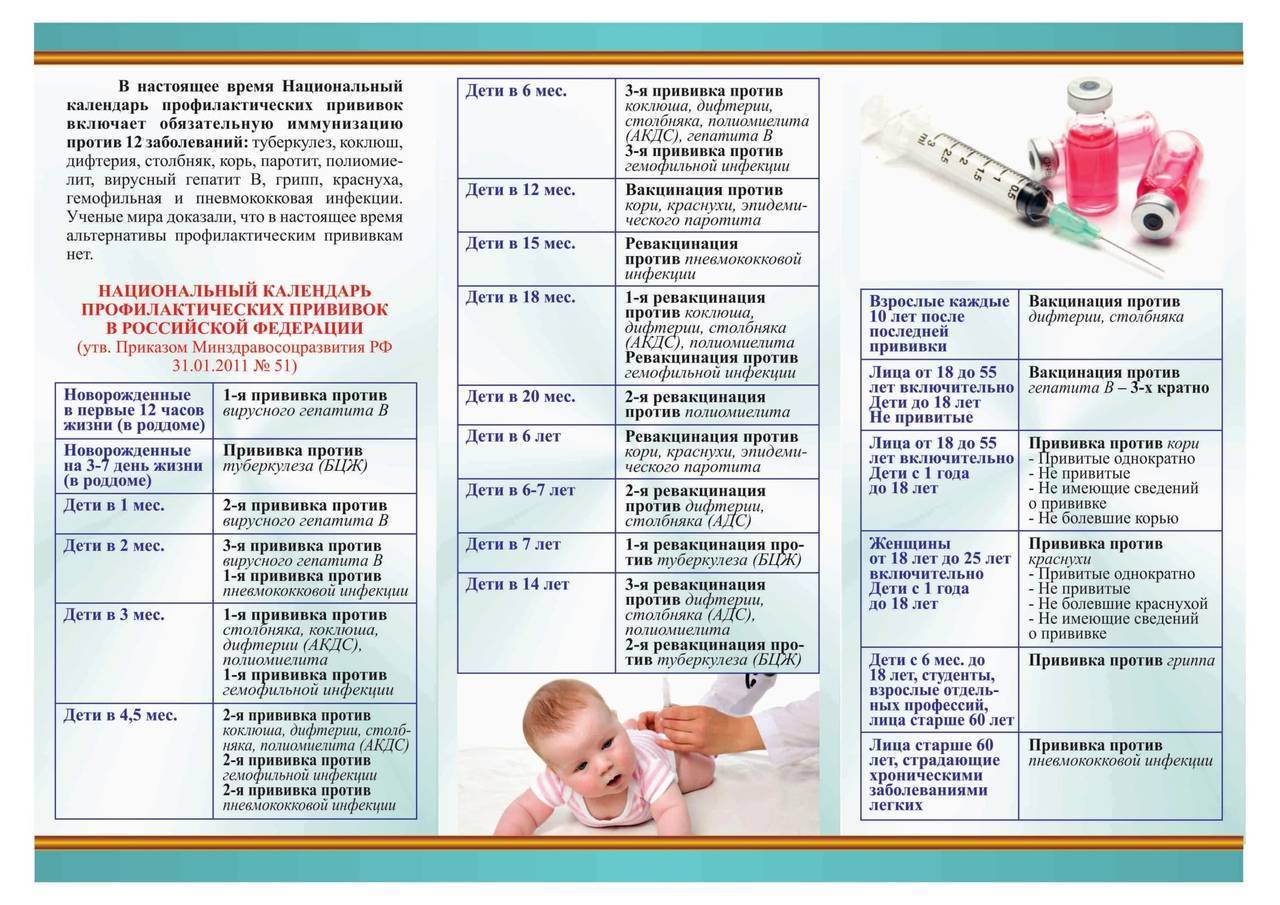
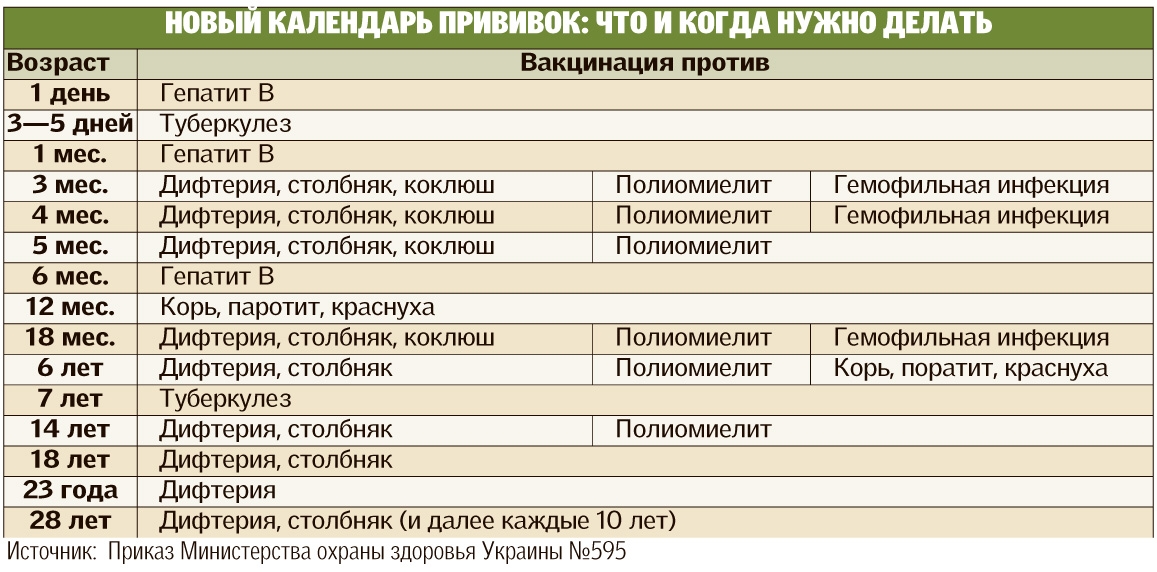
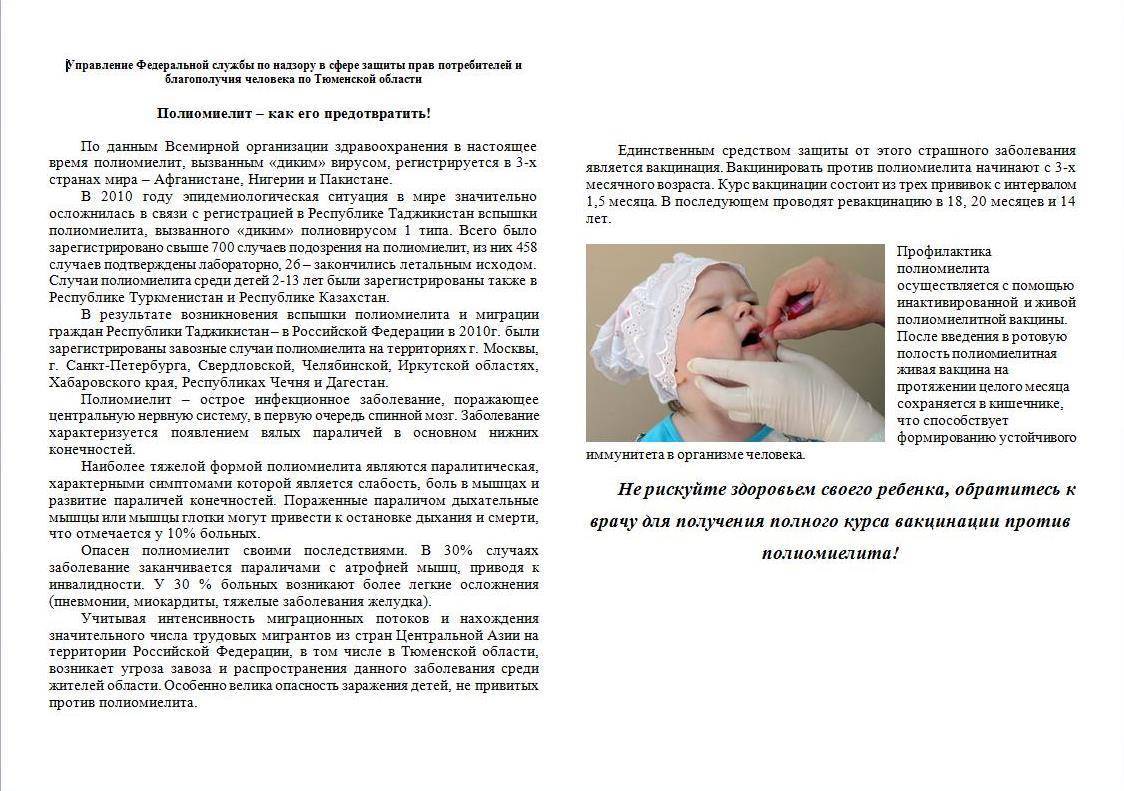
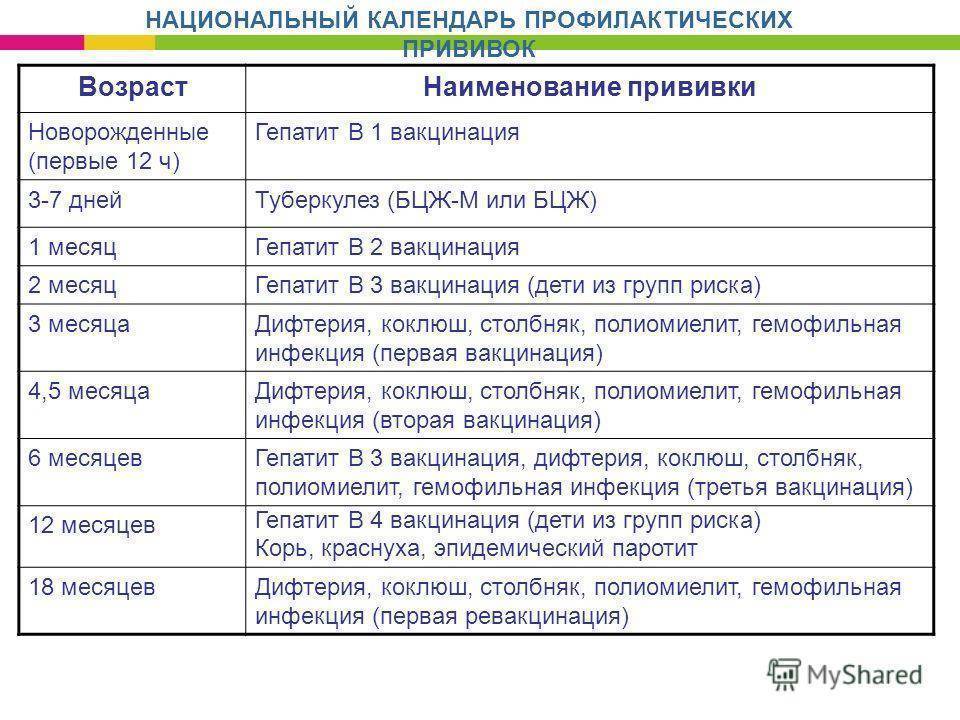
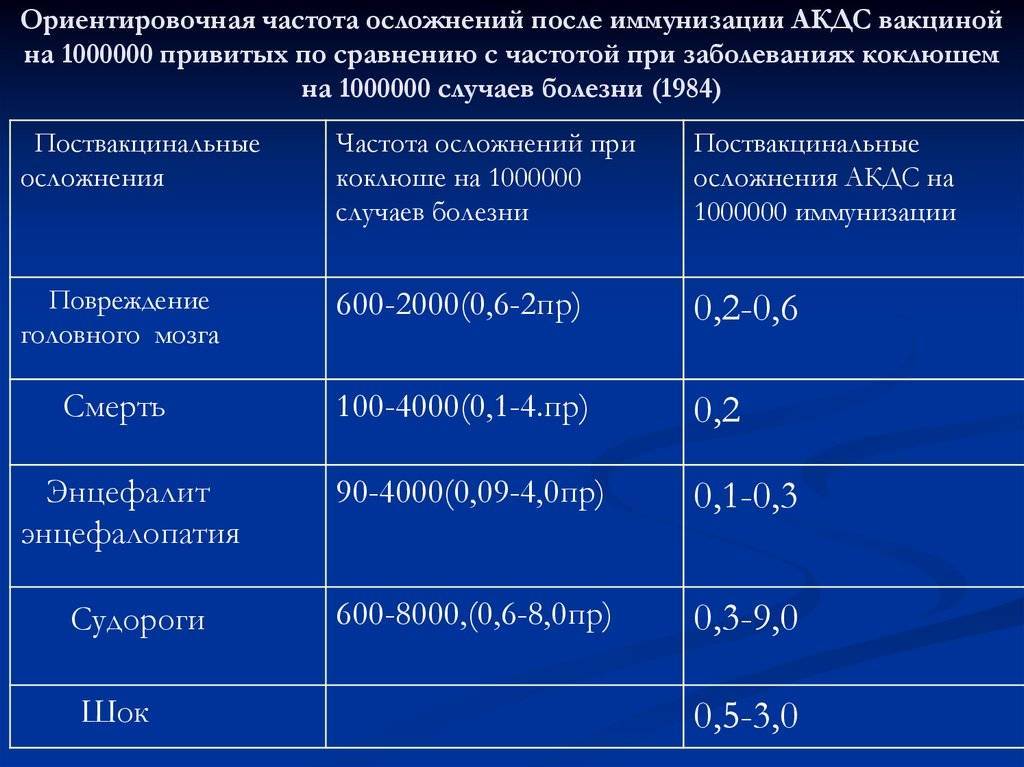
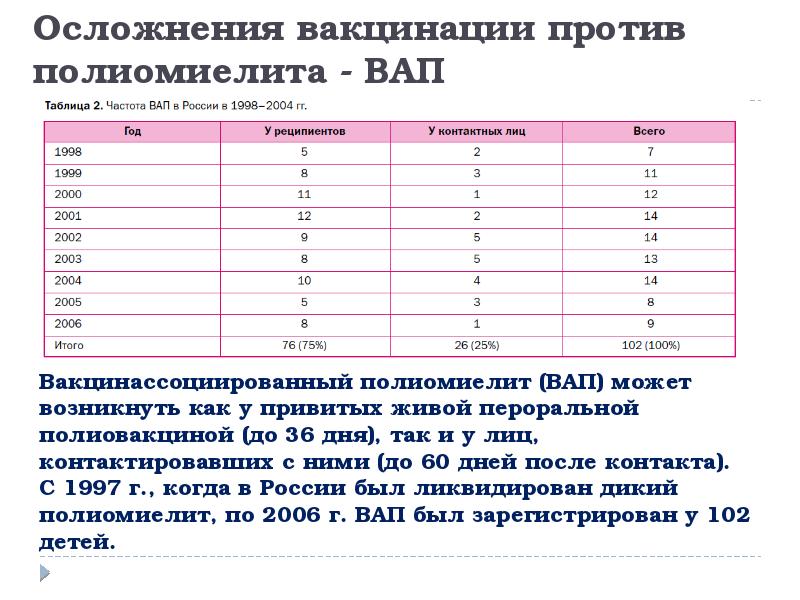
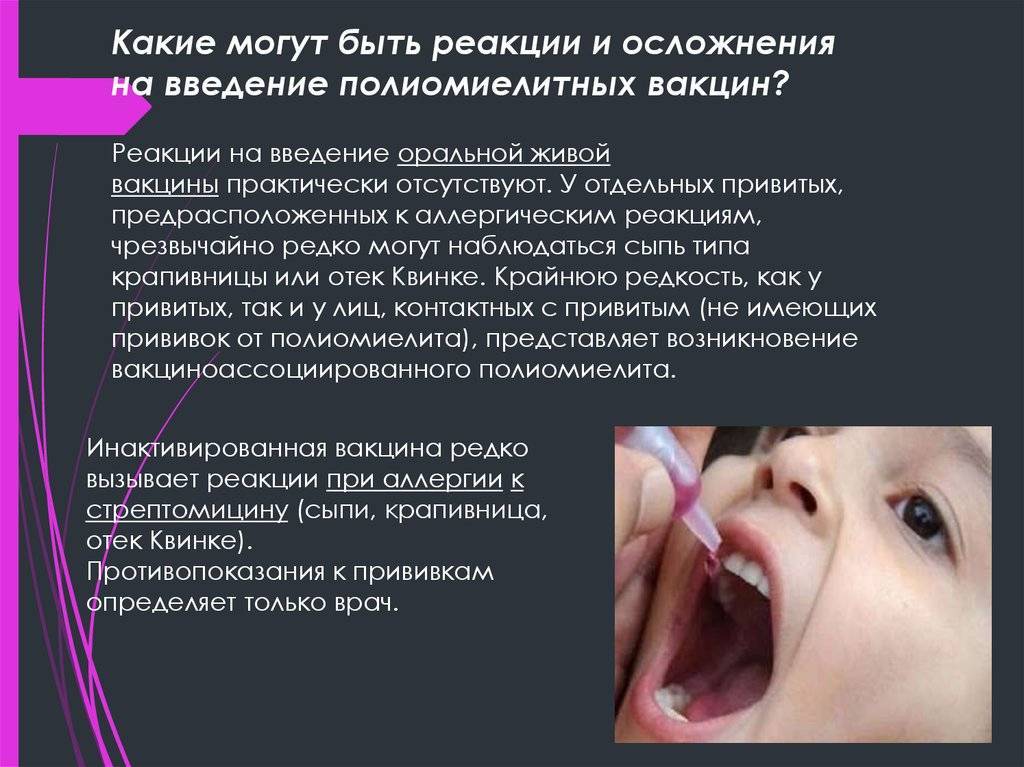
Реакции на введение вакцин
Способность вакцин вызывать реакции со стороны организма в медицине носит название реактогенности.
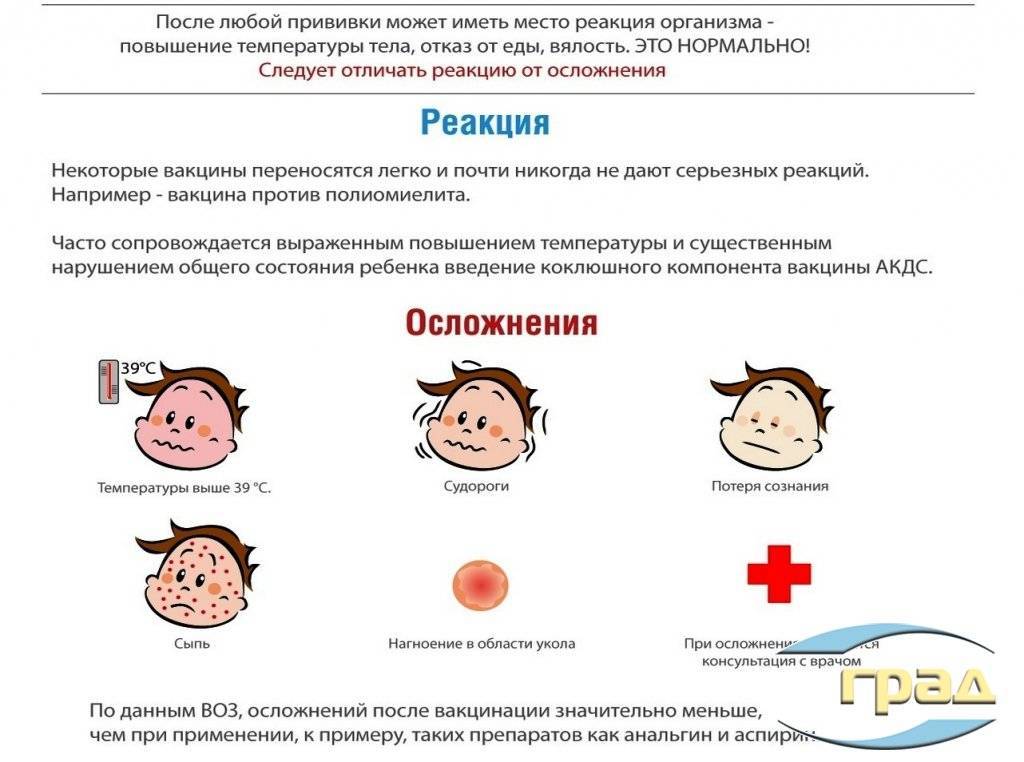
Побочное действие, которые возникают после вакцинации делят на поствакцинальные реакции (местные и общие) и осложнения.
Местные поствакцинальные реакции
На месте укола образуется воспаление: болезненность, уплотнение, покраснение и небольшая отечность кожи, иногда увеличиваются соседние лимфоузлы.
В некоторые вакцины специально вводятся вещества (адъюванты) с целью усилить иммунный ответ организма. Адъюванты (в основном это гидроокись алюминия или его соли) провоцируют воспаление в месте укола, чтобы большее количество иммунных клеток «познакомилось» с вакцинным антигеном.
Общие поствакцинальные реакции
- Повышение температуры
- Слабость
- Головная боль
- Снижение аппетита
- Нарушение сна
- Кожные высыпания
Такие состояния относят к нормальным поствакцинальным реакциям, которые проходят самостоятельно без лечения через 2-3 дня.
В очень редких случаях вакцины могут вызвать осложнения.
Поствакцинальные осложнения
- аллергические проявления: анафилактический шок, отек Квинке, ларингоспазм и другие.
- неврологические расстройства.
Нужно ли бояться “живой” вакцины?
Некоторые родители боятся прививать ребёнка живой вакциной, поскольку считают, что она может спровоцировать развитие реального заболевания, однако опасения беспочвенны. В некоторых случаях действительно могут наблюдаться осложнения после введения вакцины, но это, как правило, местные аллергические реакции, которые не имеют ничего общего с полиомиелитом. Кроме того, первые две прививки ребёнку делают с использованием инактивированной вакцины, это позволяет сформировать иммунитет от штаммов вируса, которые находятся в живой вакцине, и избежать осложнений. После первых двух прививок можно без риска использовать живую вакцину.
Такая схема вакцинации не является новой или экспериментальной, её многие годы успешно применяют в разных странах. ВОЗ также отмечала её эффективность. Однако в некоторых случаях от использования живой вакцины врачи всё-таки отказываются. Это происходит, если речь идёт о малышах с ВИЧ-инфекцией или о детях, которые родились у ВИЧ-инфицированных родителей. Также живой вакциной не прививают детей с первичным иммунодефицитом.
Полиомиелит, в чем кроется опасность болезни?
Полиомиелит – страшное инфекционное заболевание, встречающееся чаще всего у детей. При данной болезни происходит поражение серого вещества полиовирусом. Болезнь считается очень заразной и распространяется достаточно легко, так как вирус является устойчивым практически к любым воздействиям на него. Даже при замораживании он сохраняет свою жизнеспособность еще 3 месяца. Губительным для него являются только ультрафиолет (солнечный свет) и антисептические препараты (перекись водорода, Хлоргексидин, Фурацилин). Заразится возможно следующими способами:
- обычным воздушно-капельным при чихании или кашле нездорового человека;
- попадание через пищу зараженных продуктов;
- при бытовом применении одного прибора для еды или полотенца с больным;
- попадание с приемом воды.
Самыми восприимчивым к полиомиелиту считается детский возраст до 5 лет, при котором еще иммунная система не окрепла. Наиболее часто вспышки полиомиелита фиксируются в весенне-летний период.

Что такое полиомиелит
Постановка диагноза осложнена, так как заболевание начинается почти всегда без ярко выраженной симптоматики или в стертой форме и напоминает простуду или незначительную инфекцию в кишечнике. У заболевшего наблюдается небольшая температура, слабость, потливость, насморк, покраснение носоглотки, снижение аппетита и диарея.
Возможно проявление полиомиелита в 2-х формах:
- типичная, которая затрагивает ЦНС;
- атипичная, которая не поражает клетки ЦНС.
Заболевание приводит к тяжелейшим последствиям, которые зависят от того, в какой именно части мозга протекал процесс отмирания клеток. Возможны следующие остаточные явления после болезни:
- спинальный, при котором наблюдаются парезы и параличи туловища, конечностей;
- бульбарный, при котором происходит расстройства, связанные с функциями глотания и дыхания, а также речевые нарушения. Является самым опасным;
- поражение лицевого нерва;
- поражение головного мозга.
Симптомы и развитие полиомиелита
В большинстве случаев последствия связаны с тем, на каком этапе развития болезни было начато лечение, а также серьезность отношения к реабилитации. При параличах больному грозит пожизненное сохранение инвалидности.
Чем опасен полиомиелит?
Большая часть инфекций (>95%) протекает без симптомов, но при этом образуются антитела. Если есть признаки болезни, существуют различные картины болезни:
- Абортивный полиомиелит: воспаление желудочно-кишечного тракта (гастроэнтерит), лихорадка, тошнота, боль в горле, боли в мышцах и головные боли без участия центральной нервной системы.
- Непаралитический полиомиелит (асептический менингит): воспаление мозговой оболочки без паралича.
- Паралитический полиомиелит (1 из 200 инфекций) с типичными симптомами паралича: при этом самостоятельное дыхание может стать невозможным, может потребоваться пожизненное использование искусственной вентиляции легких. Паралич также может привести к смерти.
Еще через десятилетия после заражения может возникнуть постполиотический синдром. Лечения полиомиелита не существует. Предусмотрено только назначение симптоматической терапии для устранения дискомфорта.
Вакцина АКДС (анатоксин коклюшно-дифтерийно-столбнячный)
Такая прививка является профилактической мерой тяжелых форм коклюша, дифтерии и столбняка. Это крайне опасные заболевания и летальность от них достаточно высока.
- Дифтерия – острая болезнь инфекционного характера, которая поражает верхние дыхательные пути. Такая инфекция становится причиной интоксикации и вызывает патологию нервной, сердечно-сосудистой системы, почек. Способ передачи – воздушно-капельный. В середине прошлого века дифтерию практически победили, но отмена обязательной вакцинации вызвала новые вспышки инфекции.
- Столбняк поражает нервную систему. В сложных случаях приводит к остановке дыхания и сердца. Эта инфекция проникает в организм человека через раны и порезы из земли, грязи и песка. Вспышки столбняка, как правило, возникают в районах бедствий и чрезвычайных ситуаций. В зоне повышенного риска дети, которые склонны к получению травм при любых обстоятельствах.
- Коклюш – инфекционное заболевание, сопровождающееся продолжительным кашлем. Способ передачи – воздушно-капельный. Очень опасно в раннем возрасте, может спровоцировать остановку дыхания. Перенесенное заболевание не формирует иммунитет, а лишь облегчает течение повторного заражения.
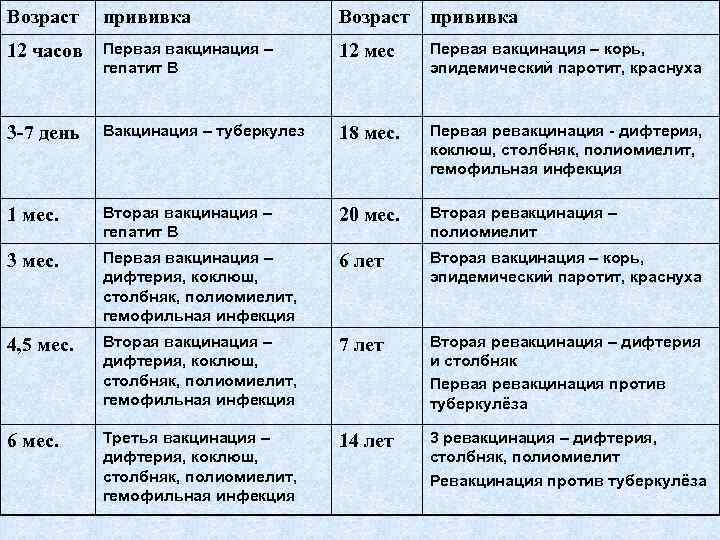
По принятому календарю вакцинации АКДС проводится в четыре этапа.
АКДС вводится внутримышечно с помощью инъекции. График прививок строго соответствует возрасту ребенка и выглядит так:
- два — три месяца;
- четыре — пять месяцев;
- шесть месяцев;
- один год и шесть месяцев.
Этот комплекс из четырех прививок АКДС надежно защищает организм от заболеваний. В дальнейшем проводится ревакцинация (повторная прививка, которая поддерживает иммунитет на необходимой уровне активности). Делают ее в возрасте 7 и 14 лет, далее каждое десятилетие.
Противопоказания
Для проведения АКДС есть противопоказания. К ним относятся причины, которые исключают любые вакцинации: ОРЗ и период выздоровления, аллергическая реакция на составляющие вакцины, иммунодефицит в тяжелой форме. Также прививку АКДС нельзя проводить при прогрессирующей патологии нервной системы, судорогах. В таких случаях исключается из вакцины коклюшный компонент.
Побочные явления после АКДС
Возникновение легких побочных реакций – это положительный признак, который свидетельствует о верном формировании иммунитета. В то же время отсутствие таких явлений не означает нарушений и дефектов формирования иммунитета. В месте введения вакцины АКДС может возникнуть покраснение и отечность.
На общее состояние малыша прививка АКДС может действовать следующим образом:
- повышение температуры;
- рвота;
- понос;
- отсутствие аппетита;
- беспокойное поведение;
- вялость и сонливость.
Осложнения после АКДС
При введении вакцины возможны аллергические реакции от простой крапивницы до анафилактического шока. Причиной осложнений могут стать: неправильная подготовка к вакцинации, количество балластных веществ во вводимом препарате, а также индивидуальные особенности организма.
Что делать, если пропущены установленные сроки
Если нарушен график проведения вакцинации, то не нужно делать всю серию заново. При несвоевременном введении первой прививки или пропущенных дозах весь график сдвигают по определенному алгоритму.
Врач определит, какие прививки были пропущены и назначит их введение с соблюдением минимальных интервалов между ними:
- между 1-й и 2-й – 30 дней;
- между 2-й и 3-й – 30 дней;
- между 3-й и 4-й и далее – 6 месяцев.
Таким образом, если был пропущен срок первой прививки в 3 месяца, то ее сделают в 4 месяца. Делать вторую в установленный срок (4,5 мес.) слишком рано, нужно выдержать промежуток в 1 месяц. Таким образом, вторая прививка ставится в 5 месяцев.
Доза, которая введена ранее, чем истек минимальный промежуток, не засчитывается. Таким образом, нужно провести всю серию иммунизации до 14 лет. После этого возраста вакцинация осуществляется только по эпидемиологическим показателям.
Если информация о прививках утеряна, то ребенок считается непривитым, и нужна полная серия вакцинаций от полиомиелита.
Характеристика заболевания
Инфекционное заболевание передаётся фекально-оральным и контактно-бытовым путём. Заразиться можно при контакте с больным или инфицированным, через использование одних и тех же предметов. Попадая на руки, полиовирус не погибает и остаётся жизнеспособным. Проникнув в организм, возбудитель начинает активно размножаться. На поверхности предметов вирус сохраняет жизнеспособность до 4 месяцев, так что избежать инфицирования можно только с помощью своевременной вакцинации.
Заражаются и взрослые, и дети. Группу риска составляют дошкольники без прививок — на их долю приходится больше всего случаев инфицирования. Благоприятная среда для размножения полиовируса — слизистые оболочки. Из ротовой полости микроорганизмы перемещаются в кишечник, а затем всасываются в кровь и внедряются в спинной мозг. Самое тяжёлое осложнение — паралич. Иногда болезнь заканчивается летальным исходом.
В первые дни после заражения клиническая картина смазана, из-за чего медикам бывает сложно диагностировать болезнь. Начальные симптомы — такие же, как при ОРВИ или гриппе. Типичные явления:
- высокая температура;
- насморк;
- кашель;
- боль в животе;
- расстройство пищеварения;
- головная боль;
- боль в мышцах и ломота в суставах.
К тому моменту, когда удаётся распознать заболевание, бывает уже поздно: полиовирус проникает в спинной мозг и вызывает необратимые изменения. Для защиты детей и взрослых учёные разработали два вида вакцины. Разница между ними в том, что в одной содержатся убитые вирусы, в другой — жизнеспособные. Какие прививки используются, зависит от возраста пациента.
Какие прививки вызывают повышение температуры
Как уже было сказано, у каждой вакцины своя степень реактогенности. Вот какие вакцины чаще всего провоцируют поднятие температуры у ребёнка.
- Вакцина АКДС. Это, пожалуй, самая реактогенная вакцина из всего календаря прививок. У большинства деток температура поднимается в течение первых суток после вакцинации. Поднятие столбика термометра до 38,5 °C считается при этом нормальным и не является поводом для беспокойства. Сколько может держаться температура после прививки АКДС? Обычно она спадает через 1–2 суток, но может длиться до 5 дней.
- Живые вакцины: корь, паротит, краснуха. Температура в ответ на их введение повышается в редких случаях. Чаще это происходит через 5–14 дней, когда вирус приживается в организме и начинает размножаться (ребёнок переболевает в лёгкой форме). Обычно отмечается небольшой подъем столбика термометра в пределах 37,5 °C.
- Вакцина против полиомиелита — живая, но переносится детским организмом легко. Подъем температуры отмечается редко и в норме не превышает 38–38,5 °C. Сроки поствакцинальной реакции варьируют от нескольких часов до 2–3 дней после прививки. В редких случаях температура держится на протяжении 1–2 недель, но обычно проходит через 1–2 дня. Инактивированная вакцина против полиомиелита не должна вызывать никаких побочных эффектов.
- Вакцина против гепатита B. Повышения температуры прививка в норме не вызывает.
- Противотуберкулёзная вакцина БЦЖ в редких случаях может провоцировать незначительное повышение температуры тела даже через отдалённый промежуток времени — до нескольких месяцев. При этом в месте укола образуется незаживающая гноящаяся язвочка, что является поводом для обращения к доктору.
- Температура у ребёнка после прививки от гриппа может возникать в зависимости от того какой вакциной она была сделана. Если вакцина была живая, то гипертермия может быть, как реакцией, так и подобием гриппозного состояния. Особенно такое возможно при изначально ослабленном иммунитете. Если же прививка делалась инактивированной вакциной, то лихорадка возникает очень редко и в основном как индивидуальная реакция организма, не требующая лечения.
Температура у ребёнка после инъекции Манту возникать в норме не должна, потому что это не совсем прививка. Реакция Манту — это диагностическая процедура. Реакция на компонент должна возникать только местная. Почему может повыситься температура после реакции Манту? Это могут быть:
- индивидуальная реакция на туберкулин;
- аллергичность ребёнка;
- начало какого-либо заболевания;
- прорезывание зубов или наличие другого воспаления;
- некачественный введённый препарат;
- инфицирование при инъекции.
Итак, температурная реакция на вакцину в большинстве случаев считается у медиков нормальной и не требует врачебного вмешательства.
Противопоказания к выполнению вакцинации
Прививки от полиомиелита противопоказаны в таких случаях:
- Наличие острого заболевания. В этом случае иммунизация откладывается на период, когда после выздоровления пройдет 2-4 недели, в легких случаях ее проводят сразу же после нормализации температуры.
- Обострение хронического заболевания – нужно дождаться ремиссии.
- Проявление сильной реакции с температурой до 40 градусов, отеком и гиперемией свыше 8 см в месте инъекции, аллергия либо вакцинно-ассоциированный полиомиелит (ВАП) при введении предыдущей дозы этой вакцины.
- Беременность.
- Проведение вакцинации ОПВ запрещено при ВИЧ, опухоли, приеме кортикостероидов или цитостатиков, при наличии в семье больных с иммунодефицитом. Этим детям делают только ИПВ-вакцинацию, этот препарат вводят и детям беременных мам.
- ИПВ не вводится при аллергии на Неомицин, Стрептомицин, Полимиксин.
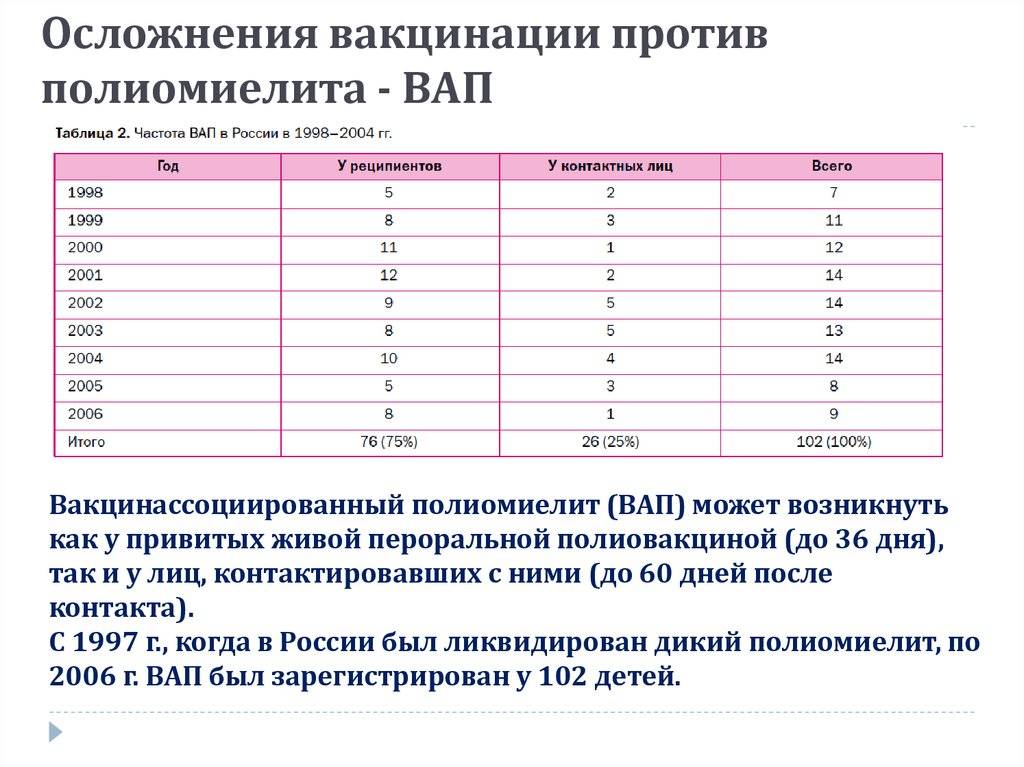
Возможные осложнения после прививки
При ОПВ-прививке очень редко развивается ВАП, такое осложнение наблюдается чаще при первой вакцинации детей с врожденным иммунодефицитом или больных СПИДом, при врожденных пороках ЖКТ. После перенесенных ВАП продолжают прививки ИПВ. А при этом виде препаратов иногда может появиться аллергическое высыпание.
Прививки – за и против
Вакцинация предохраняет ребенка от заражения серьезными инфекциями, такими как:
- дифтерия;
- столбняк;
- коклюш;
- гепатит В;
- туберкулез;
- полиомиелит;
- пневмококк;
- корь;
- краснуха;
- паротит;
- грипп.
Вакцинация детей от последней инфекции не обязательна. Врачи рекомендуют ее в период эпидемий детям, которые постоянно находятся в большом коллективе (тем, кто ходит в сад, школу, училище), где риск заражения инфекцией очень велик. Вирус гриппа постоянно видоизменяется, поэтому вакцинация требуется ежегодно и поможет избежать тяжелого течения болезни. Отказ от вакцин нежелателен, так как многие из перечисленных выше заболеваний смертельны. И даже если вам кажется, что ребенку просто неоткуда ими заразиться, то учитывайте, что возбудители этих недугов по-прежнему живут в окружающей среде, а другие дети не болеют именно потому, что они привиты.
Это интересно!
Как подготовить ребенка к медкомиссии=””>
Обязательная процедура перед первым посещением детского учреждения – прохождение медкомиссии ребенком. Как пройти обследование без хлопот, чтобы для маленького пациента это не стало неприятным сюрпризом?
Возможные побочные эффекты от вакцинации
Детские прививки могут вызывать побочные эффекты, так как попадание в кровь чужеродных белков сопровождается реакцией иммунитета
Важно понимать разницу между побочными реакциями (местными и общими) и осложнениями (при соблюдении всех правил вакцинации, возникают крайне редко)
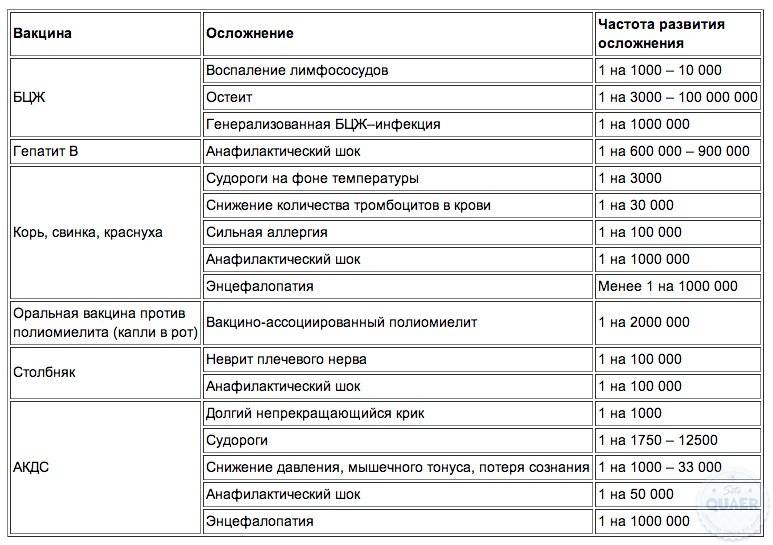
Возможные побочные реакции от введения вакцин
| БЦЖ | Язвочка более 1 см в месте введения, воспаление ближайшего лимфоузла. |
| АКДС | Уплотнение, покраснение, болезненность в месте введения, повышение температуры тела до 39 градусов. |
| ИПВ | Недомогание, слабость, температура тела до 38 градусов. |
| Корь | Увеличение лимфоузлов, насморк, кашель. |
| Паротит | Те же. |
| Краснуха | Небольшое повышение температуры, недомогание, увеличение лимфоузлов, припухлость суставов. |
| Гепатит В | Аллергические реакции. Возникают редко. |
Побочные эффекты проходят за пару дней и при необходимости легко устраняются современными медикаментами
Некоторые из них (например, сильные местные реакции) могут быть вызваны неправильным введением вакцины, поэтому так важно обращаться за вакцинацией к высококвалифицированным специалистам
Опасные последствия отказа от прививок
Непривитый ребенок может заболеть серьезным заболеванием, таким как:
- коклюш, провоцирующий страшный удушающий кашель с рвотой и кислородным голоданием во время приступа;
- краснуха, протекающая у невакцинированных детей очень тяжело, вызывающая в качестве осложнения воспаление оболочки головного мозга;
- полиомиелит – заболевание, поражающее нервную систему и вызывающее паралич мышц, при распространении на дыхательные центры продолговатого мозга провоцирует летальный исход;
- гепатит В – тяжелое поражение печени;
- столбняк, вызывающий тяжелые судороги и смерть, если возникнет спазм дыхательных мышц.
Массовый отказ от прививок приводит к возвращению забытых болезней. Так, в 1990-х годах в странах СНГ была эпидемия дифтерии, из-за которой погибло более 5 тысяч человек. А в последние годы на территории России участились случаи кори.
Что лучше – пережить несколько дней плохого самочувствия после прививки или подвергнуть ребенка опасности заразиться смертельной инфекцией не оставив шансов – решать только вам.
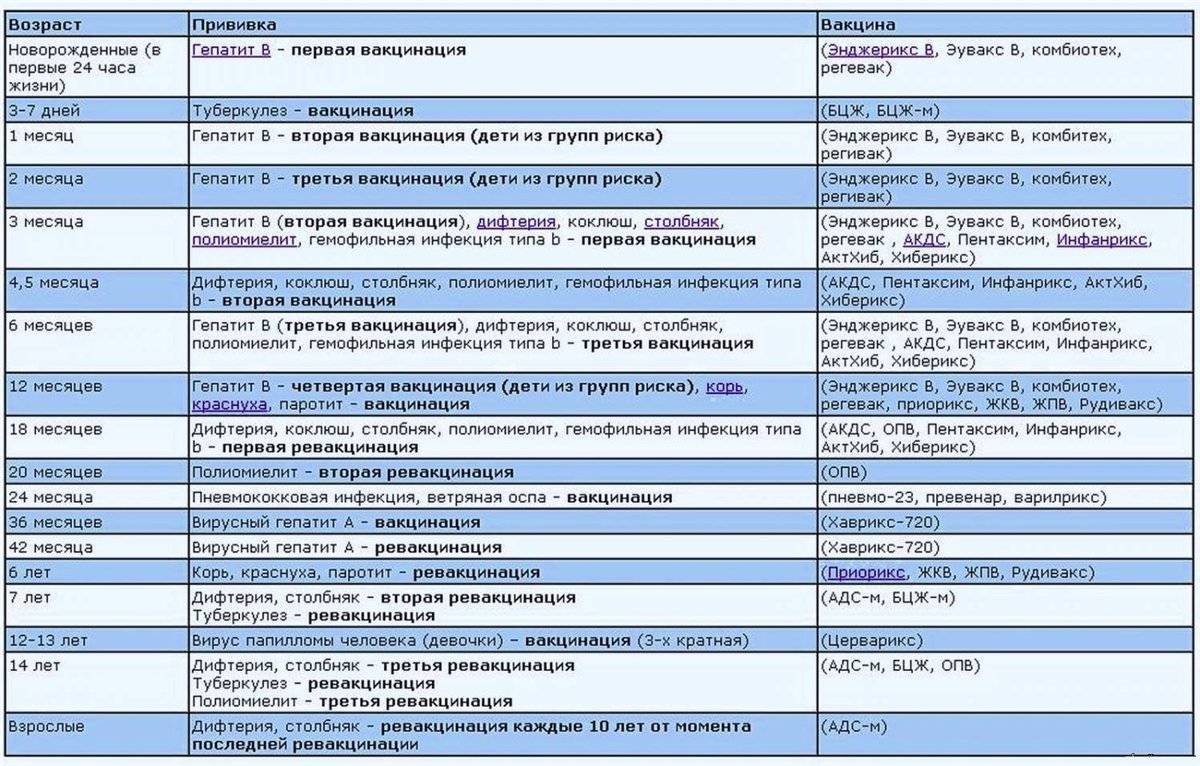
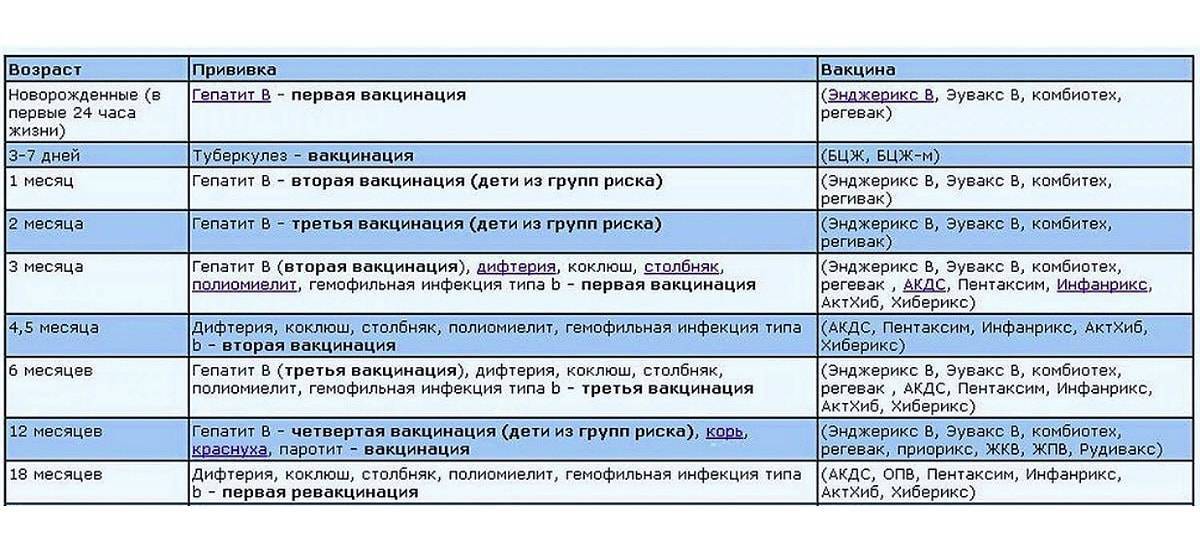
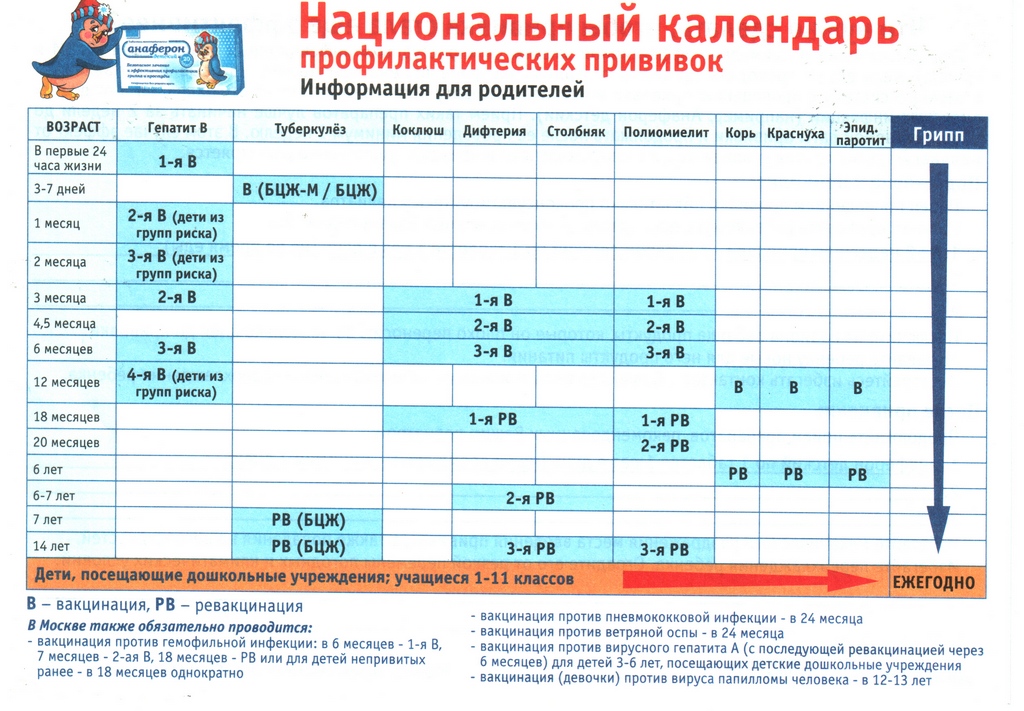
В каком возрасте делают прививку от полиомиелита?
Согласно приказу Министерства здравоохранения РФ от 20.12.2021 № 1122н «Об утверждении национального календаря профилактических прививок» вакцинация по графику в 3, 4,5, 6 и 18 месяцев проводится инактивированной вакциной (что практически полностью исключает возможность заражения вакциноассоциированным полиомиелитом) и только ревакцинации в 20 месяцев и в 6 лет проводятся оральной живой вакциной.
В зависимости от индивидуального графика вакцинации и желания родителей, прививка от полиомиелита может проводиться в составе комплексных вакцин (например, «Пентаксим» или «Инфанрикс Гекса») или в качестве моновакцины.
Вакцина против вируса: как называется, состав. Платная или бесплатная. Куда и как делается
С названием и составом прививки от полиомиелита необходимо ознакомиться заранее, сделать это можно в лечебном учреждении, предложившем вакцинацию. А, в общем, разберем тему ниже.
Существует два вида вакцинации:
- живая (трех типов: одновалентная, двухвалентная и трехвалентная);
- инактивированная (однокомпонентные и комбинированные).
Живая – это живые ослабленные штаммы полиовируса. Вводят с помощью пипетки в ротовую полость. Достаточно нескольких капель, количество рассчитывается в соответствии с возрастом дитя. После прививки от полиомиелита нельзя есть и пить в течение 1 часа. Вакцинацию начинают проводить с рождения.
Инактивированная – умершие штаммы полиовируса всех трех видов. Вводится, только медицинским работником, внутримышечно.
На бесплатной основе вакцинации проводятся только отечественными препаратами, на платной основе можно воспользоваться зарубежными аналогами. По утверждению врачей иностранные препараты имеют более чистый состав.
График вакцинации
Прививка АКДС включена в Национальный календарь профилактических прививок. Курс вакцинации состоит из трех прививок:
- в 3 месяца,
- в 4,5 месяца,
- в 6 месяцев.
Затем в 18 месяцев проводят ревакцинацию. Если же график был нарушен, врач выжидает 12–13 месяцев после последней прививки АКДС. В случае, если АКДС-вакцина не вводилась вовсе, имеет значение возраст ребенка:
- если ребенок младше 3 лет 11 месяцев 29 дней, вводят АКДС;
- если старше, но не достиг 6 лет — коклюшный компонент исключают и вводят АДС-анатоксин;
- для детей старше 6 лет используют АДС-М-анатоксин, в котором уменьшено содержание дифтерийного анатоксина.
Важно! Согласно графику вакцинации, дети в 6-7 и 14 лет должны пройти вторую и третью ревакцинации против дифтерии и столбняка с помощью препаратов анатоксинов с пониженным содержанием дифтерийного компонента (АДС-М). В дальнейшем ревакцинация против этих болезней проводится для всех взрослых 1 раз в 10 лет
Ревакцинация детей старшего возраста и взрослых от коклюша в России не проводится, хотя за рубежом широко практикуется вакцинация бесклеточными коклюшными вакцинами детей и подростков, а также беременныхженщин, начиная с 26 недели беременности, что позволяет защитить от болезни младенцев младше 3 месяцев (для вакцинации детей старшего возраста и взрослых используют специальные препараты с пониженным содержанием дифтерийного анатоксина).
Предостережение для непривитых
Заявленная цель Всемирной организации здравоохранения (ВОЗ) – искоренить полиомиелит, и Россия также привержена этой цели. Тем не менее, полиомиелит по-прежнему встречается в Пакистане, Афганистане или Нигерии и также может быть перенесен туристами на территорию Российской Федерации. Поэтому вакцинация против полиомиелита по-прежнему рекомендуется, важна и необходима.
Каждый должен быть вакцинирован против полиомиелита, в идеале уже в младенчестве. Люди, которые не были привиты в детстве, или чей статус вакцинации неизвестен, должны наверстать вакцинацию от полиомиелита.
Актуальность вакцинации
Полиомиелит — одна из немногих болезней, от которых можно полностью избавить человечество, как, например, от оспы. Поэтому этой проблеме уделено большое внимание со стороны всех международных организаций. В 1988 году на 41-й сессии Всемирной ассамблеи здравоохранения была принята резолюция о ликвидации полиомиелита в мире
Это положило начало Глобальной инициативе по ликвидации полиомиелита (ГИЛП). С момента её создания удалось достичь огромного прогресса в борьбе с заболеванием.
Несмотря на огромные усилия, которые спасли жизни и здоровье многих детей, угроза заражения полиомиелитом все ещё существует. Вирус, вызывающий заболевание, не может долго жить вне организма человека, поэтому, пока остаётся хоть один непривитый ребёнок, есть опасность, что через 10 лет в мире ежегодно будет происходить до 200 000 новых случаев заболевания. Это является достаточным основанием для того, чтобы не отказываться от прививки и внести свой вклад в избавление мира от полиовируса.
За и против прививок
Споры вокруг вакцинации разгораются всё сильнее. Антипрививочники активно пропагандируют отказ от вакцинации, обвиняя фармакологические компании в насаждении опасной процедуры с целью личного обогащения.
Точка зрения основывается на редких летальных случаях или осложнениях. Статистика говорит о единичных случаях, но антипрививочники не опираются на цифры, предпочитая играть на нормальном родительском страхе.
Дети без прививок становятся носителями инфекций, способствуя возникновению очагов инфекции. Контакты между такими ребятишками в итоге приводят к тому, что все непривитые дети начинают болеть, получая серьезные осложнения. Уже известны случаи вспышек кори и других опасных инфекций. Необходимо понимать, что опасность прививки намного ниже, чем встреча неподготовленного детского организма с вирусами и бактериями.
Как проводится иммунизация
Прививочное средство ОПВ закапывают в рот, а ИПВ вводят с помощью инъекции.
Допускается сочетать 2 прививки детям — АКДС и от полиомиелита. Следующие 60 минут нельзя есть и пить. В 1,5 года проводят ревакцинацию, а в 14 лет — ещё одну. После профилактики вырабатывается устойчивость к возбудителю.
Иммунопрофилактика живой вакциной от полиомиелита разрешается, когда малышу исполнится 6 месяцев. Прививочное средство закапывают на миндалины или язык. Лиц с ослабленным иммунитетом прививают средством ИПВ, содержащим неживые вирусы. Кроме того, живая вакцина от полиомиелита и непривитый ребёнок — опасное сочетание. Риск инфицирования для окружающих малышей, чей организм ослаблен, сохраняется в течение 60 дней.
Заключение

В клинике «РебенОК» используется живая и инактивированная вакцина от полиомиелита. Предлагаем лучшие препараты, которые имеют массу положительных отзывов и документы, подтверждающие высокое качество и безопасность. У нас работают специалисты, имеющие большой практический опыт. Перед вакцинацией от полиомиелита ребенок осматривается на наличие противопоказаний, что минимизирует вероятность развития осложнений.
Полиомиелит у взрослых
Полиомиелит — достаточно редкое в России, но смертельно опасное инфекционное заболевание, которое встречается не только у детей, но и у взрослых. Расскажем, чем опасен полиомиелит и есть ли стопроцентная профилактика этого заболевания