Противопоказания
Весь перечень ограничений для прививания АКДС условно делится на абсолютные и относительные противопоказания. К абсолютным противопоказаниям относят:
- индивидуальная непереносимость одного или нескольких компонентов вакцины;
- острое течение любого заболевания;
- патологические состояния, связанные с иммунодефицитом.
Прививание малыша недопустимо при наличии хотя бы одного противопоказания.
Если ребёнок страдает неврологической патологией, которая сопровождается судорожным синдромом, то ему рекомендовано введение вакцины АДС, не содержащей противококлюшный компонент. Категорически запрещена вакцинация беременных и кормящих женщин, а также детей, страдающих лейкозом. Рекомендуется отложить прививание, если у ребёнка аллергический диатез в стадии обострения.
К относительным противопоказаниям для вакцинации АКДС относят:
- рождение раньше положенного срока (недоношенность);
- энцефалопатия новорожденных;
- случаи тяжёлой реакции на препарат у близких родственников малыша;
- побочные реакции на вакцину у близких родственников ребёнка (судороги, аллергия).
Эти противопоказания не являются поводом для полного отказа от вакцинации, однако ребёнок должен быть тщательно обследован. Родители малыша должны получить разрешение на прививку у врача-невропатолога. Детям с относительными противопоказаниями рекомендуется вводить препараты с щадящим действием (Инфанрикс).
АКДС – прививка от трёх болезней
Мы уже привыкли к тому, что АКДС – это прививка от трех разных заболеваний, и уже особо не задумываемся как такое возможно.
Конечно, многокомпонентные вакцины очень удобны в применении, оно и понятно. Так можно вводить инъекций меньше, следовательно, меньше неприятных ощущений. Такие вакцины легче транспортировать, это стоит дешевле и в итоге получается выгоднее. На эффективность и безопасность это не влияет, зато защита организма происходит сразу от 3 болезней.
Надежную защиту от коклюша, дифтерии и столбняка можно получить лишь после трех вакцин и обязательной ревакцинации
Но если бы вакцины делали поочередно, то потребовалось бы 11 прививок, вместо обычных 4! Важно: если у ребенка имеются противопоказания к коклюшной вакцине, то прививки от столбняка и дифтерии делают отдельно
Вакцины, в составе которых есть коклюшный компонент, должны соответствовать всем стандартам ВОЗ.
Но кроме трехкомпонентных вакцин от коклюша применяют также и многокомпонентные препараты от 4, 5 и даже 6 болезней. Такие вакцины также эффективны и безопасны.
Несмотря на доказанную эффективность, вакцины АКДС до сих пор некоторыми воспринимается негативно. В чем же тут дело?
Национальный календарь прививок
В разных странах мира используется свой календарь вакцинаций.
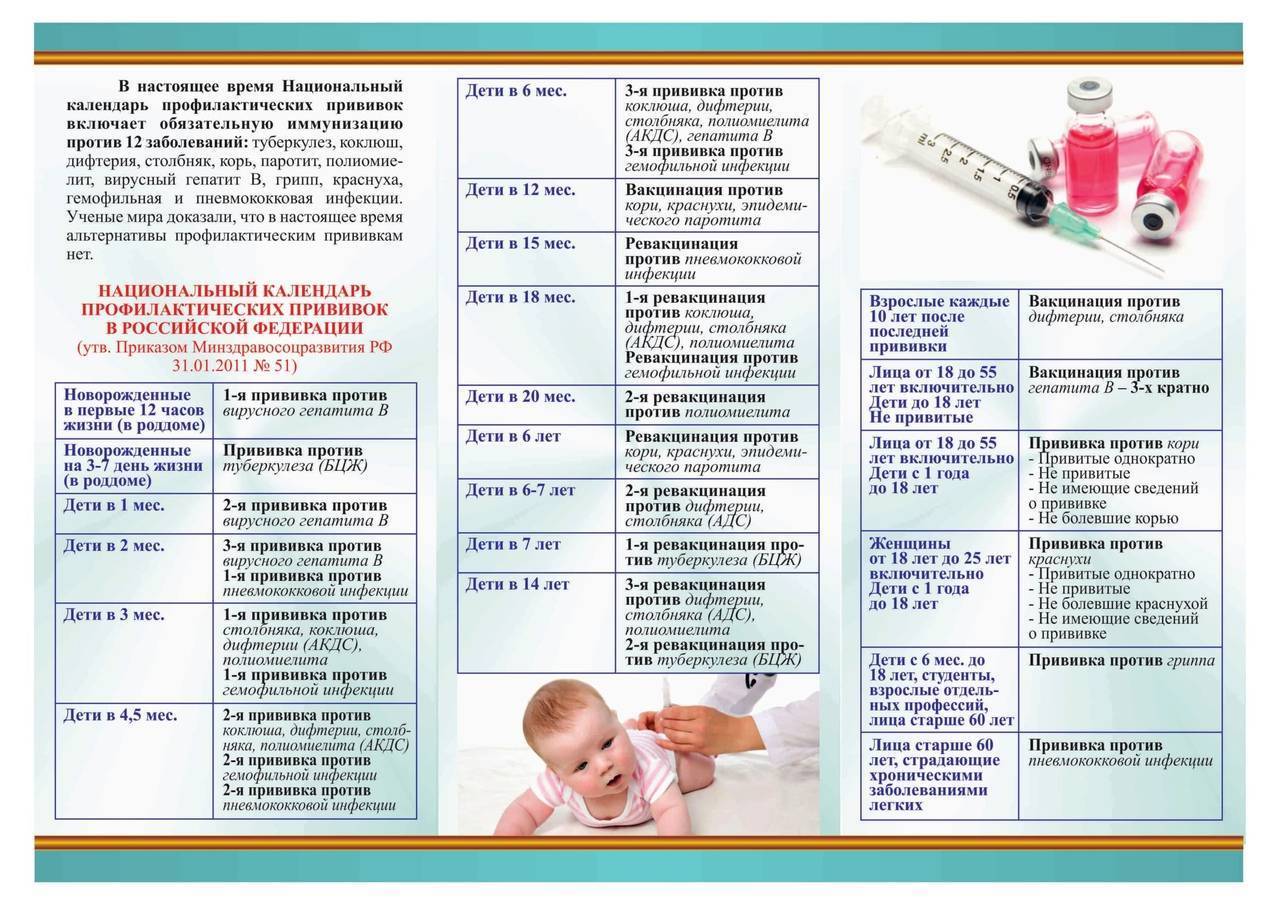
Национальный календарь профилактических прививок – это официальный документ, в котором отражена программа мероприятий, разработанных для предупреждения массового распространения инфекционных заболеваний (эпидемий) среди населения.
Прививочный календарь содержит список тех инфекционных заболеваний, против которых проводят профилактические прививки; в нем указаны также сроки, последовательность и схемы применения биологических препаратов (вакцин).
Прививочный календарь согласовывается и утверждается Минздравом Российской Федерации. Документ включает две части: в первой перечислены плановые прививки от самых распространенных и потенциально опасных для жизни человека заболеваний; во второй – указаны прививки, которые делают по эпидемическим показаниям.
Плановая вакцинация выполняется для снижения заболеваемости детей и взрослых от опасных для жизни инфекций.
Прививки по эпидемическим показаниям проводятся:
- В случае возникновения неблагоприятной эпидемической ситуации, при высоком риске заражения населения тем или иным инфекционным заболеванием, например: грипп, менингит, корь и другие.
- При контакте восприимчивого (непривитого) человека с источником инфекции, например: столбняк, бешенство и другие.
Какую вакцину лучше выбрать
На российском рынке представлены как отечественные, так и зарубежные вакцинные препараты против коклюша. Фото: Телеканал «ТТК»
В России прививают цельноклеточной АКДС, производимой ФГУП «НПО «Микроген» Минздрава России. Доступны и зарубежные бесклеточные вакцины:
- бельгийский «Инфанрикс» компании «СмитКляйн Бичем-Биомед»,
- французский «Тетраксим» компании SANOFI PASTEUR,
- французский «Пентаксим» компании SANOFI PASTEUR.
Российская инактивированная комбинированная вакцина «Бубо-Кок» производства ЗАО НПК «Комбиотех» защищает еще и от гепатита В. Уже доступна первая российская 5-валентная вакцина «аАКДС–ГепB+Hib» или пентовакцина производства ФГУП «НПО «Микроген». Она защищает сразу от пяти распространенных детских инфекций: дифтерии, коклюша, столбняка, гепатита B и гемофильной инфекции.
Что делать после прививки
Важно следить за состоянием организма после прививки. За детей это делают их родители
Нетяжелые побочные эффекты — это, скорее, хороший признак, говорящий о том, что организм начал работать над иммунным ответом. Необходимо провести минимум полчаса рядом с прививочным кабинетом на случай непредвиденных тяжелых реакций.
Главное не паниковать при появлении обычных проходящих реакций. Можно заранее спросить врача о жаропонижающих и антигистаминных препаратах для детей. На 3-й день после прививки появление любых реакций нехарактерно.
Что такое вакцина АКДС
Вакцина защищает от коклюша, дифтерии, столбняка – опасных заболеваний, с тяжелыми последствиями.
Коклюш опасен пневмонией, развитием энцефалопатии и судорожным, удушливым кашлем, который может стать причиной остановки дыхания у детей.
Столбняк приводит к спазму дыхательных и жевательных мышц, что представляет смертельную опасность для детей. Ежегодно в России регистрируется 30-35 случаев болезни, а летальность сохраняется в 38-39% случаев.
Дифтерия парализует дыхательные пути, сердечную мышцу, почки и центральную нервную систему. Это опасное заболевание, которое приводит к тяжелому воспалению гортани, закупорке дыхательных путей и возможной остановки дыхания.
Вакцина АКДС способствует выработке антител. Поэтому инфекции перестают представлять опасность. При столкновении с возбудителями в 95-98% ребенок или взрослый не заболеет.
Часто задаваемые вопросы
Как подготовится к прививке и каких рекомендаций придерживаться после?
При иммунизации маленьких детей врачи могут рекомендовать сдать лабораторные анализы мочи и крови для исключения вяло или скрыто протекающих заболеваний, что является противопоказанием для вакцинации.
Родители должны сообщить об имеющихся аллергических реакциях, особенно на другие вакцины.
Примерно за 4-7 дней до планируемой даты маленьким детям запрещено вводить новые продукты в прикорм, если ребенок получает грудное вскармливание, то мама должна также следить за своим питанием.
Что делать, если ребенок заболел накануне вакцинации или ревакцинации?
Однозначно отложить иммунизацию. Организм борется с инфекцией и дополнительная нагрузка на иммунитет ни к чему. Любые болезни и даже подозрение на их начало – относительное противопоказание. Вводить вакцину можно только после выздоровления.
Как делают прививки?
Препарат вводится внутримышечно. Малышам – в бедро, взрослым пациентам – в плечо.
Автор статьи
Врач высшей квалификационной категории
Специальность: иммунолог
Стаж: 24 года
Как и когда начинать делать прививку АДСМ
Начинать делать АДС-М следует с раннего детства, а уже в течение жизни укреплять и поддерживать иммунитет. Если детям и подросткам об этом могут напоминать врачи из поликлиники или сотрудники образовательных учреждений, то взрослые должны сами контролировать график ревакцинации.
Вакцинация для детей
График прививок для новорожденного, а также подрастающего малыша, назначается педиатром. Он информирует о необходимости осмотра в определенные числа, о последующих инъекциях. В ряде обязательных мероприятий присутствует АКДС, а через некоторое время и АДС-М. Возможны изменения в связи с плохой переносимостью, аллергическими реакциями или другими противопоказаниями.
Если малыш нормально переносит АКДС, то согласно установленной схеме, он прививается сразу от столбняка, дифтерии и коклюша, а уже потом поддерживает, укрепляет достигнутый эффект с помощью АДСМ. В этом случае график выглядит так:
- В 6 лет. Это уже считается ревакцинацией. Срок отсчитывается от первой АКДС, медики могут рекомендовать провести процедуру и раньше.
- При достижении 16 лет или спустя 10 лет с ревакцинации.
График корректируется относительно состояния здоровья, пропуск в несколько недель не критичен. Перед манипуляциями обязателен осмотр на исключение заболеваний.
При ситуациях, когда младенец плохо перенес АКДС, что чаще бывает из-за коклюшного компонента, выбирается особый график, где применяется только АДСМ. Выглядит он следующим образом:
В 3 месяца. Побочные реакции могут присутствовать, возможно повышение температуры.
В 4,5 месяца
Важно не пропустить дату, так как это важно для стабильной выработки антител.
В 6 месяцев. Обычно проходит с минимальной выраженностью для организма
Повышение температуры, недомогания наступают редко.
Через 1,5 года медики должны напомнить о необходимости инъекции, носящей уже закрепляющее действие к уже практически сформированному иммунитету.
Следующий раз вспомнить о ревакцинации нужно, когда ребенку исполнится 6 лет, а потом уже в 16.
Вакцинация для взрослых
Для предупреждения тяжелых форм дифтерии и столбняка взрослые должны прививаться каждые 10 лет с момента последней инъекции. Если с детства прививки ставятся по графику, то начиная с 24-26 лет можно ревакцинироваться АДС-М. Посещать поликлинику нужно будет не забывать через 10 лет, если срок будет упущен, график и количество компонентов будет корректироваться медиком.
За и против прививок
Споры вокруг вакцинации разгораются всё сильнее. Антипрививочники активно пропагандируют отказ от вакцинации, обвиняя фармакологические компании в насаждении опасной процедуры с целью личного обогащения.
Точка зрения основывается на редких летальных случаях или осложнениях. Статистика говорит о единичных случаях, но антипрививочники не опираются на цифры, предпочитая играть на нормальном родительском страхе.
Дети без прививок становятся носителями инфекций, способствуя возникновению очагов инфекции. Контакты между такими ребятишками в итоге приводят к тому, что все непривитые дети начинают болеть, получая серьезные осложнения. Уже известны случаи вспышек кори и других опасных инфекций. Необходимо понимать, что опасность прививки намного ниже, чем встреча неподготовленного детского организма с вирусами и бактериями.
В момент прививки
Перед самой прививкой
Убедитесь совместно с врачом, что у ребенка на момент прививки нет повышения температуры. Это является единственным универсальным противопоказанием к проведению прививки.
Поинтересуйтесь у врача от чего и какой именно вакциной сегодня будут прививать ребенка.
Не стесняйтесь задать вопросы врачу, если у вас есть какие-то сомнения относительно прививки.
В момент укола
Не волнуйтесь. Ваше волнение и беспокойство передаются ребенку. Будьте спокойны и уверены – и ребенок перенесет прививку гораздо легче.
Не переживайте из-за того, что вы все же волнуетесь, просто переведите ваше волнение в конструктивное русло.
Чтобы отвлечь ребенка (и себя) – общайтесь с ним, играйте, пойте песенки, разглядывайте предметы интерьера, играйте взятой из дома игрушкой.
Улыбайтесь и будьте ласковы к ребенку.
Во время укола ребенок должен быть у вас на руках – так ему и вам будет комфортнее.
Дайте ребенку выплакаться после укола. Не заставляйте ребенка “быть храбрым”, не говорите, что плакать стыдно.
Если ребенок говорит, что ему больно – “выдуйте” боль. Сделайте глубокий вдох и медленно “выдувайте” боль. Повторите это упражнение несколько раз.
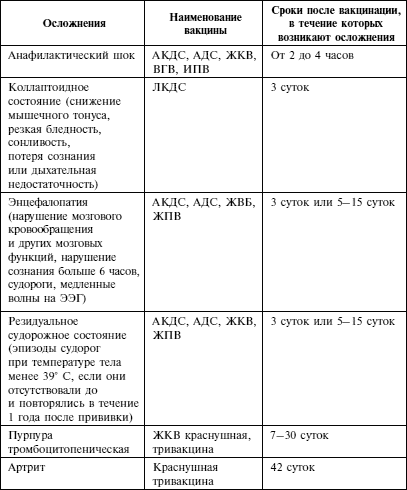
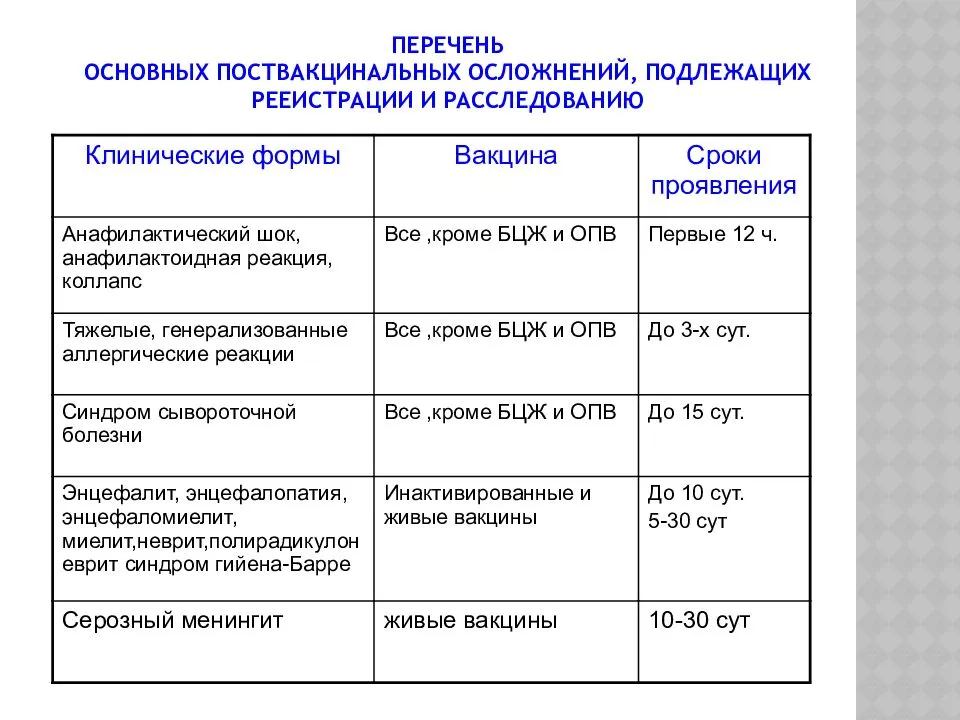
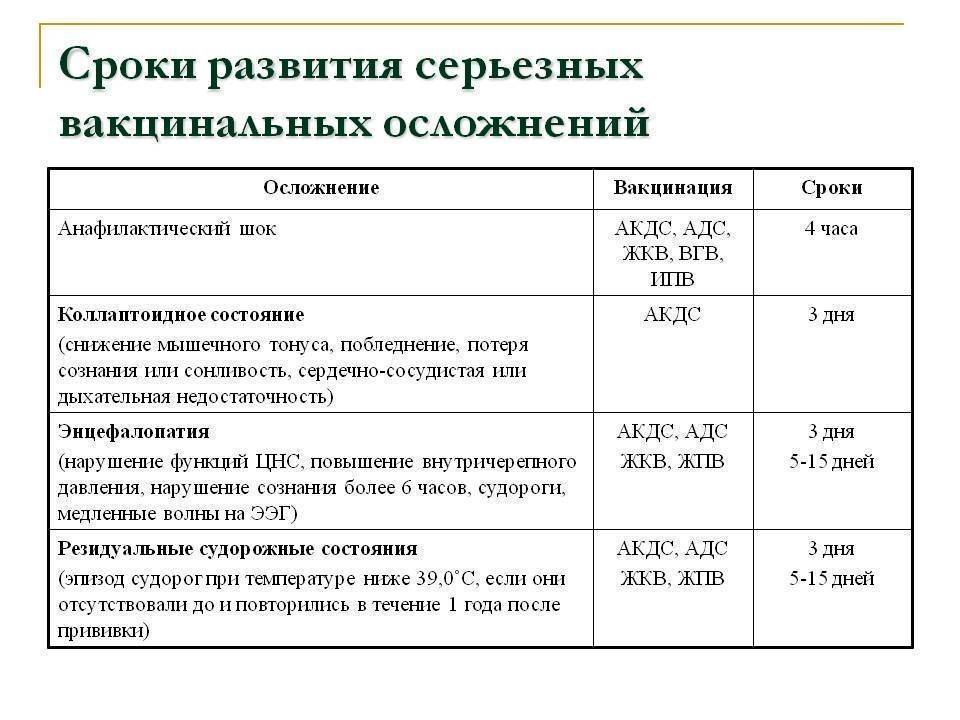
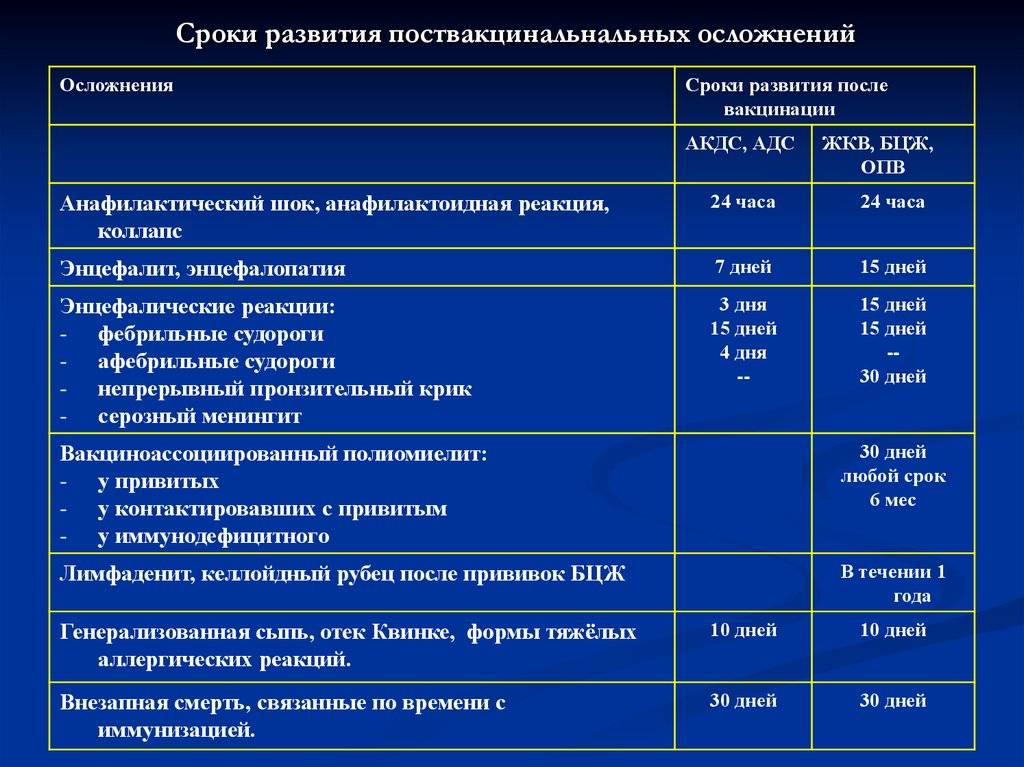
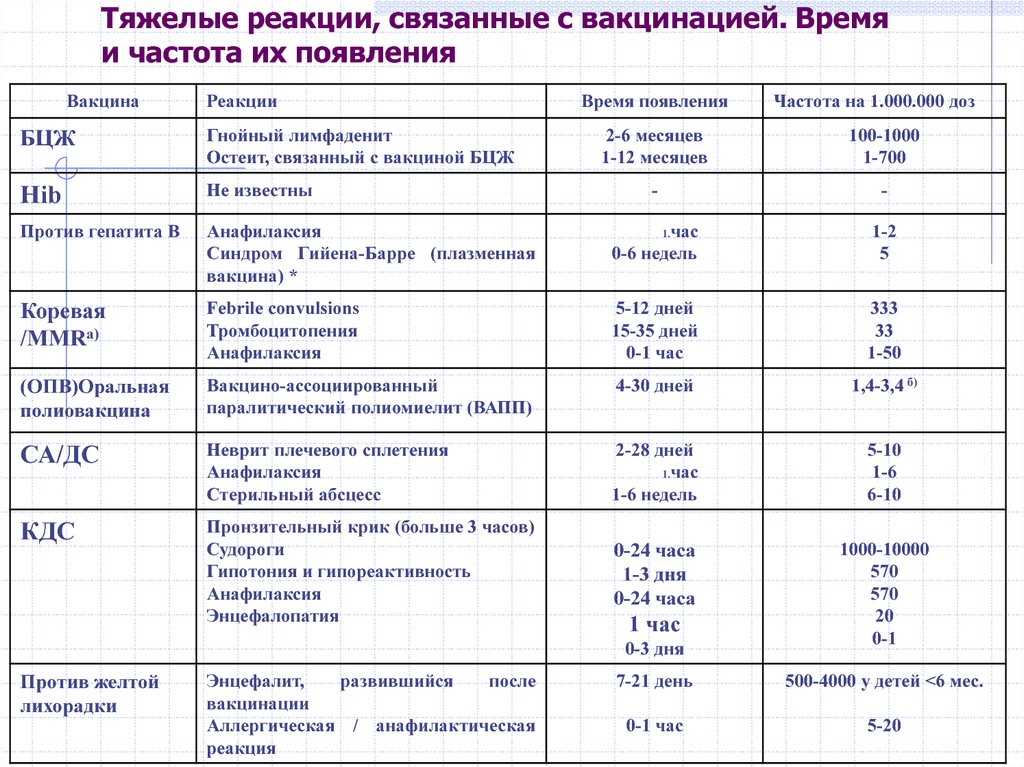
Осложнения связанные с вакцинацией
| Клиническая форма осложнений | Вакцины | Сроки |
| Анафилактический шок | Все кроме БЦЖ и ОПВ | Сразу и до 12 часов |
| Тяжёлые генерализованные аллергические реакции (отёк Квинке, с-м Лайелла, с-м Джонсона) | Все кроме БЦЖ и ОПВ | До 5 дней |
| Синдром сывороточной болезни | Все кроме БЦЖ и ОПВ | До 15 дней |
| Энцефалит | АКДС, АДС | До 3 дней |
| Коревая вакцина | С 5 по 15 день | |
|
|
|
Резидуальные судорожные состояния, афебрильные судороги, повторившиеся в течении 12 месяцев после прививки |
|
|
| ОПВ |
|
| Тромбоцитопеническая пурпура | Коревая и краснушная вакцины | С 10 по 25 день |
| Артралгия, артрит | Краснушная вакцина | С 5 по 40 день |
| Генерализованная инфекция вызванная вакцинным штаммом | БЦЖ, БЦЖ-М | После 6 недель |
| Остеит (остит, остеомиелит) вызванный вакциной | БЦЖ, БЦЖ-М | После 6 недель |
| Лимфаденит, келоидный рубец | БЦЖ, БЦЖ-М | После 6 недель |
Почему инфекция коклюша все еще существует?
Инфекция коклюша является не очень управляемой болезнью и на это есть несколько причин, которые мы разберем ниже:
- Снижение числа привитых людей. Для формирования массового иммунитета должно быть привито не менее 95% населения, в ином случае возникает риск возникновения новых вспышек заболевания. Но среднее число привитых в мире людей всего 86%.
- Нарушение графика вакцинации из-за противопоказаний, аллергических реакций, болезни. Также, часто родители отказываются делать повторную прививку АКДС, если при первой вакцинации у ребенка поднялась температура.
- Проблемы ревакцинации взрослого населения. Взрослых и беременных женщин в России практически не прививают от коклюша. Первый препарат от коклюшной инфекции для взрослых у нас появился только в 2018 году.
- Изменчивость диких штаммов коклюшных бактерий. Возбудители коклюшной инфекции могут адаптироваться к вакцинам.
Конечно, у ученых впереди еще много работы по истреблению коклюша, потому, как и существующие вакцины против этого заболевания не идеальны. АКДС могут тяжело переносится, а БКВ (бесклеточные вакцины) не такие эффективные. Помимо этого, вакцинацию надо проводить в несколько этапов, что также усложняет ситуацию. Антипрививочные движения все еще существуют. А вакцинация взрослого населения распространена не везде. Но, несмотря на все это, нужно помнить, что вакцинация от коклюша уже спасла множество жизней. И все это вдохновляет тысячи людей по всему миру искать новые пути решения проблемы коклюшного заболевания.
Противопоказания к АКДС
При наличии абсолютных противопоказаний ребенка прививать нельзя вообще. В противном случае возможна реакция на прививку АКДС. К таким осложнениям относится:
- судорожный синдром;
- болезни нервной системы;
- иммунодефицит, ВИЧ-инфекция;
- туберкулез;
- гепатит;
- нарушение свертываемости крови;
- гиперчувствительность к компонентам препарата АКДС;
- если у детей на предыдущую прививку развилась тяжелая аллергическая реакция.
Относительные противопоказания, то есть временные, откладывают время вакцинации. Врач-педиатр может отложить прививку в следующих случаях:
- острые респираторные вирусные инфекции;
- обострение хронических заболеваний;
- повышение температуры тела;
- симптомы интоксикации: рвота, тошнота, общая слабость, недомогание, беспокойство, ребенок вялый;
- жидкий стул, колики;
- прорезывание зубов;
- насморк, ларингит, трахеит, бронхит;
- ребенок не ел из-за отсутствия аппетита.
О чем нужно сообщить врачу перед вакцинацией?
Перед прививкой обязательно нужно сообщить врачу такую информацию:
Есть ли у малыша какая-либо хроническая патология, и не принимает ли он из-за этого лекарственные препараты? Какие именно, если это так?
Не наблюдалось ли повышение температуры тела в дни, которые предшествовали вакцинации? Возможно, были другие признаки нездоровья, к примеру, чихание, покашливание, насморк, свидетельствующие о начале болезни.
Нет ли у ребенка выраженных аллергических реакций на лекарства, пищу и т.п.
Не было ли в анамнезе судорог?
Нужно расспросить, как малыш перенес предыдущие прививки, ухудшалось ли его самочувствие, было ли повышение температуры тела и др.
Не желательно проводить вакцинацию непосредственно после возращения с долгой поездки, особенно если при этом была резкая смена климата, потому что это создает условия для возникновения заболеваний.
Расспросить, получал ли малыш в последние 3 месяца лекарственные средства, которые изготовлены на основе крови
Проводили ли ему переливание крови? Это важно, так как если было такое, то увеличиваются сроки последующей вакцинации против таких болезней, как краснуха, корь и паротит. Все потому, что в препаратах крови есть защитные специфические белки крови против перечисленных инфекций (готовые антитела), которые препятствуют активной выработке иммунитета самому ребенку.
Если после осмотра ребенка врач может сделать заключение, что он здоров, то разрешается ввести вакцину.
Ограничения после прививки
После осуществления вакцинации родителям рекомендовано прогуляться с малышом в течение 30 минут, не отходя от поликлиники. Это необходимо для контроля состояния ребёнка. Если ребёнок хорошо себя чувствует и нет признаков аллергии, то можно идти домой.
Придя домой, родители должны дать малышу антигистаминный препарат и жаропонижающее.
Категорически запрещено перекармливать ребёнка после вакцинации. Жидкости следует давать больше обычного. В этот день запрещено употребление фруктовых соков и продуктов питания, ранее неизвестных детскому организму.
Купание малыша допустимо только при условии хорошего самочувствия.

Какие преимущества имеет именно АДСМ и чем она полезна
Из очевидных преимуществ АДС-М – наличие в одном препарате сразу двух активных компонентов, помогающих одновременно вырабатывать иммунитет относительно столбняка и дифтерии. Такие препараты биваленты. Встречается термин, относящийся к АДСМ – поливалентная или комбинированная вакцина, что предполагает наличие антигенов сразу к нескольким инфекциям.
К преимуществам ревакцинации АДСМ относят:
Высокий показатель защиты одновременно от столбняка и дифтерии. Эффект доказанный, в том числе многолетним опытом.
Минимальная выраженность побочных реакций. Это связано с составами растворов, используемых для инъекций
Активные компоненты находятся в оптимальном соотношении, предварительно подготовлены, в частности, подвержены специальному очищению.
Введение происходит одним уколом, что особенно важно для детей, для которых подобные манипуляции являются стрессовыми.
Можно использовать для детей и взрослых, имеющих аллергические реакции к коклюшному компоненту.
Необходимость прививаться очевидна. Удобно это делать не моновалентными вакцинами, подходящими только для защиты, например, от столбняка (АС) или дифтерии (АД), а сразу комплексными препаратами.
После прививки
В первые 30 минут после прививки
Не забудьте и стесняйтесь задать ваши вопросы врачу. Обязательно спросите о том, какие и когда реакции на прививку могут возникнуть и в каких случаях обращаться за медицинской помощью.
Не торопитесь покинуть медицинский центр. Посидите в течение 20-30 минут неподалеку от кабинета. Во-первых, это поможет успокоиться, во вторых – позволит быстро оказать помощь в случае возникновения немедленных аллергических реакций на прививку.
Если ребенок находится на грудном вскармливании – дайте ему грудь, это поможет ему успокоиться.
Если ребенок достаточно взрослый, порадуйте его каким-нибудь приятным сюрпризом, наградите его чем-нибудь, похвалите. Скажите ему, что все в порядке.
По возвращении домой после прививки
В случае прививки АКДС-вакциной: если врачом не было предписано иначе, дайте ребенку дозу (свечку или сироп) жаропонижающего. Это позволит избежать неприятных реакций, возникающих в первые часы после прививки.
Первая ночь после прививки
Чаще всего, температурные реакции на инактивированные вакцины (АКДС и другие) возникают в первые сутки после прививки.
При возникновении сильных температурных реакций (37,5оС и выше) дайте однократно ребенку жаропонижающее, например свечи Цефекон или Нурофен в дозировке соответствующей возрасту.
При температурных реакциях не пренебрегайте обтиранием ребенка теплой водой. Не используйте для обтираний водку – она раздражает и сушит детскую кожу.
Не забывайте о том, что суточная дозировка парацетамола не безгранична. При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь (панадол, эффералган, тайленол, цефекон(свечи)).
Ни в коем случае не пользуйтесь аспирином. Его применение у детей младшего возраста чревато тяжелыми осложнениями.
Первые два дня после прививки
(инактивированные вакцины – АКДС, АДС, гепатит В, ХИБ-вакцина, ИПВ)
Принимайте те препараты для профилактики аллергических расстройств, которые назначил врач.
Продолжайте принимать жаропонижающие согласно инструкции к препаратам, если температура остается повышенной.
АКДС-вакцины. Следите за температурой тела ребенка. Старайтесь, чтобы она не поднималась выше 38,5оС (под мышкой). У части детей на фоне повышения температуры возможно появление т.н. фебрильных судорог. Принимайте жаропонижающие, не дожидаясь подъема температуры.
С ребенком можно и нужно гулять, можно и нужно купать его. Исключение составляют случаи, когда у ребенка повышена температура вследствие или независимо от прививки.
Если была проведена проба Манту – при купании старайтесь, чтобы вода не попадала на место постановки пробы. Не забывайте, что пот это тоже жидкость, поэтому следите за тем, чтобы ручка ребенка не потела.
Не вводите новых продуктов в рацион ребенка (и свой, если ребенок находится на грудном вскармливании). Это можно будет сделать на 3-и сутки после прививки и позже.
В случае АКДС-, АДС-, гепатитных В и АДС-М-вакцин. При появлении сильных реакций в месте укола (припухлость, уплотнение, покраснение) сделайте согревающий компресс или просто периодически прикладывайте смоченную водой ткань. Если противовоспалительные средства еще не принимаются, начните их давать.
Через 5-12 дней после прививки
В случае прививки живыми вакцинами (капли полиомиелитной вакцины ОПВ, коревая, паротитная, краснушная) побочные реакции обычно возникают на 5-12 сутки после прививки.
Если возникла какая-либо реакция, но прививка была сделана не живой вакциной, то вакцинация с 99% вероятностью здесь ни при чем. Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста – простудные инфекции.
Возможные побочные реакции после вакцинации
Цель вакцинации – активировать иммунную систему, что может сопровождаться рядом неприятных симптомов, которые схожи с первыми проявлениями болезни.
К числу нормальных и ожидаемых реакций относят:
- Отек и покраснение в месте укола, возможно уплотнение тканей. Такие симптомы исчезают через 2-3 дня.
- Повышение температуры до 38 °С, что может сопровождаться симптомами простуды и интоксикации: сонливость, головная боль, слабость, нарушение аппетита, капризы. Такие симптомы могут сохраняться до 3 дней. При повышении температуры выше 38,5 °С рекомендован прием жаропонижающих.
Индивидуальная реакция на введение вакцины регистрируется у 25-30% детей. У некоторых малышей симптомы усиливаются с каждой ревакцинацией, что является настораживающим признаком и указывает на предрасположенность к аллергии.
Какие виды прививки АКДС существуют?
На сегодняшний день медицина предлагает 2 вида прививок АКДС:
- цельноклеточные;
- бесклеточные.
Бесклеточная предназначена для того, чтобы снизить количество опасных неврологических последствий на коклюшную составляющую вакцины.
Родителям предоставлен выбор: малышу можно сделать отечественную прививку или же вакцину из Великобритании под названием «Инфанрикс».
Также можно найти комбинированные препараты, которые включают не только АКДС:
- Пентаксим: АКДС, полиомиелит, гемофильная инфекция;
- Бубо-М: гепатит В, дифтерия и столбняк;
- Тетракок: АКДС и полиомиелит;
- Тританрикс-НВ: АКДС, гепатит В.
АКДС и тетракок имеют похожий состав, поскольку включают убитые клетки возбудителей заболеваний. И их причисляют к цельноклеточным.
Инфанрикс является бесклеточной вакциной, которая содержит незначительные элементы микроорганизмов коклюша, а также анатоксины дифтерии и столбняка. Детский организм не так активно реагирует на эту вакцину и не практически не обуславливает осложнений.
Если прививка АКДС была пропущена
Данная ситуация может быть обусловлена различными причинами. Если не сделана всего 1 прививка, то курс повторять не нужно: просто продолжайте вакцинацию по плану. Между прочим, АКДС разрешено делать одновременно с другими вакцинами, к примеру, от полиомиелита. Если до семилетнего возраста ребёнку вообще не делали такую прививку, то врачи рекомендуют применять только АДС-вакцинацию, в большинстве случаев, два раза с интервалом в один месяц.
Если был сделан первый курс и ревакцинация, однако до четырёхлетнего возраста прививание больше не делалось, то в данном случае у ребёнка не будет иммунитета против коклюша. В дальнейшем малышу делают прививку только от дифтерии и столбняка.
Первичная вакцинация
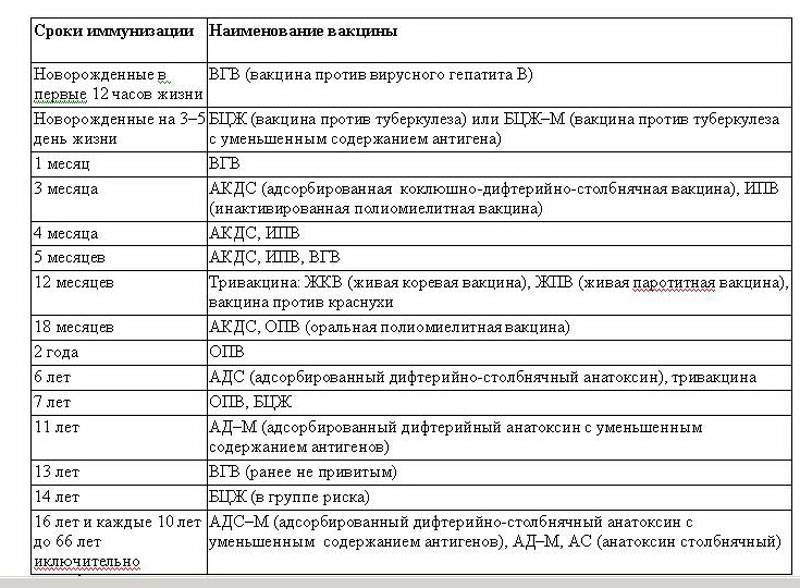
Введение первой вакцины осуществляется, когда ребёнку исполнилось 3 месяца. Этот срок обусловлен тем, что до трёхмесячного возраста в детском организме сохраняют своё влияние антитела матери, переданные ребёнку через пуповину.

В некоторых странах практикуется прививание АКДС с 2 месяцев. Если к моменту введения препарата у ребёнка были обнаружены противопоказания, то осуществить первичную вакцинацию можно в любом возрасте, до 4 лет.
Если малыш старше 4 лет, то ему рекомендовано введение прививки АДС, содержащей противодифтерийный и противостолбнячный компоненты.
Для снижения риска появления осложнений, ребёнок должен быть здоров и подготовлен. Серьёзным препятствием для вакцинации АКДС является увеличение размеров тимуса (вилочковой железы).
Для вакцинации может быть использован как отечественный препарат, так и его импортные аналоги. Препарат Инфанрикс обладает мягким действием и легко переносится детским организмом по сравнению с другими вакцинами.
Как подготовиться к прививке АКДС
АКДС в большинстве случаев переносится ребенком тяжело, и даже может дать осложнения, если правильно не подготовиться. Чтобы минимизировать риск осложнений, врач дает рекомендации перед вакцинацией.
Для вакцинации должны быть соблюдены следующие условия:
- ребенок должен быть здоров;
- прививка не делается на голодный и полный желудок, через час после еды;
- ребенок должен сходить в туалет;
- ребенок должен быть нормально одет, ему не должно быть жарко или холодно.
Дополнительно педиатр назначит медикаментозную подготовку. Это защитит от возможных осложнений и нежелательных реакций:
- За 2 дня до прививки и 2 дня после рекомендуется прием антигистаминных препаратов (Фенистил, Супрастин). Дозировка назначается врачом в зависимости от возраста ребенка. Антигистаминные препараты помогут предотвратить развитие аллергической реакции, диатеза.
- АКДС может спровоцировать подъем температуры. Поэтому стоит заранее приготовить жаропонижающий препарат (сироп, ректальные свечи).
- В день прививки не стоит купать ребенка, гулять на улице. Это может спровоцировать подъем температуры. Температура у детей как и другие побочные эффекты спадает на 1-3 сутки.
- Врач-педиатр обязательно возьмет у матери (отца, опекуна) письменное согласие на проведение вакцинации.

Эпидемиология и лечение коклюша
Коклюш передается воздушно-капельным путем. Вспышки заражения обычно бывают в осенне-зимний период раз в 3-4 года. Каждый новый инфицированный разносит болезнь с 1 дня и последующие 25 дней. Если в семье есть один заболевший, то остальные домочадцы заразятся с вероятностью 90-100%. Инфекция распространяется и через людей, не испытывающих острых симптомов.
На начальном этапе заболевание лечится антибиотиками. В спазматическом периоде антибиотики уже не рекомендованы, так как они снижают защитные функции микрофлоры организма. В тяжелой стадии применяют кислородную терапию и гормональную глюкокортикоидную терапию.
В России на 2014 выявлено 4678 случаев коклюшной инфекции – 3,27 на 100 тысяч жителей. В 2016 – 8229 человек заболели, а в 2018 выявлено уже 10421 – 7,1 человек на 100 тысяч жителей, а в 2019- 14406.
Распространение заболевания происходит из-за массовых отказов от вакцинации. Но именно вакцинопрофилактика является лучшим средством защиты от коклюша.
Важность противостолбнячной прививки
Отличительной чертой столбняка является то, что не сама бактерия нарушает работу центральной нервной системы, а токсин, который она вырабатывает.
Вторая отличительная черта – развитие заболевания проходит практически бессимптомно, что не позволяет вовремя приступить к медикаментозному лечению.
И третья – очень короткий инкубационный период и стремительное развитие болезни, способное убить человека в течение двух недель.
Вовремя не проведенная иммунизация организма может привести к печальным последствиям.
Для детей и подростков прививка от столбняка – это обязательная плановая процедура, согласно графику вакцинации.
Взрослый же человек с 18 лет самостоятельно определяет для себя необходимость иммунизации организма.
За последние пять лет в России не зафиксировано ни одного случая инфицирования ребенка. Тогда как взрослые все еще сталкиваются с этой страшной болезнью и более трети случаев имеет летальный исход.
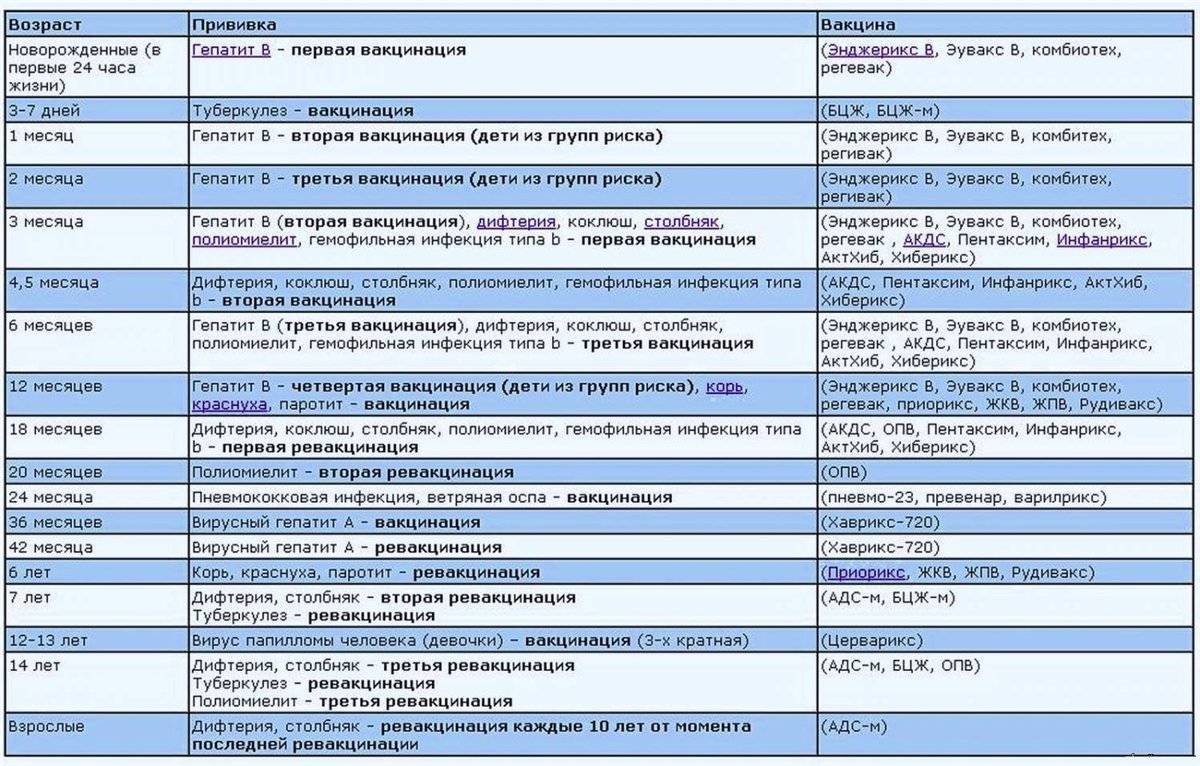
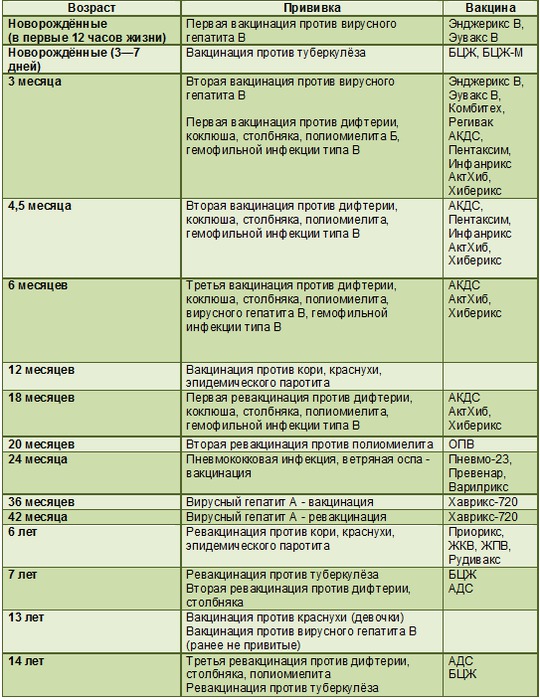
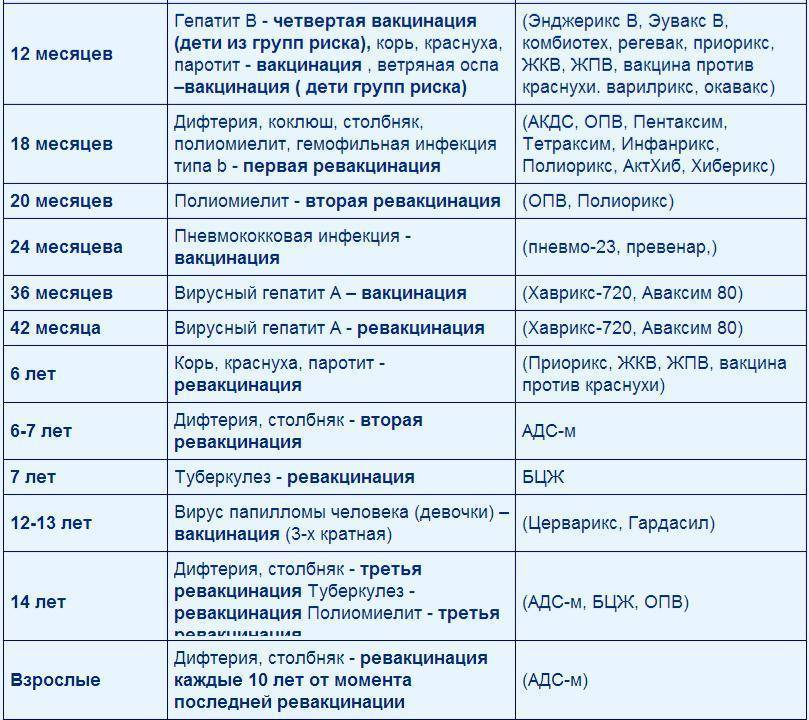
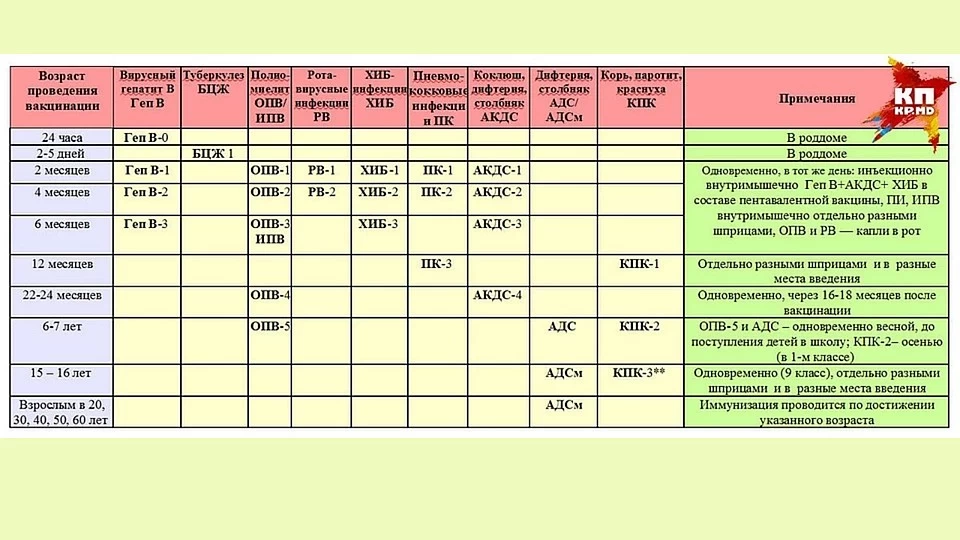
График вакцинации
Прививку АКДС вводят по схеме. Первую вакцинацию АКДС необходимо сделать в 3 месяца. Введение профилактических прививок рекомендуется проводить по графику. Если у малыша имеются противопоказания, то врач может отложить иммунизацию на две недели и более.
Рекомендуемые сроки:
- В 3 месяца.
- В 4-5 месяцев, то есть ровно через 30-45 дней в зависимости от общего состояния и последствий первой прививки.
- В полгода.
- В 1,5 года.
- В 6 или 7 лет.
- В 14 лет.
Прививка в возрасте 6 и 14 лет проводится для того, чтобы поддержать иммунитет ребенка. В дальнейшем АКДС ставится взрослому человеку каждые 10 лет.

Особенности и этапы вакцинирования
График вакцинирования от полиомиелита утвержден в соответствии с национальным календарем прививок, который действует в России. Согласно его содержанию, эти сроки определены как 3, 4.5 и 6 месяцев. После этого в возрасте 1,5 лет (18 месяцев) назначается первая ревакцинация, а в 20 месяцев – вторая ревакцинация прививки. В 14 лет проводится третья ревакцинация.
Виды вакцин:
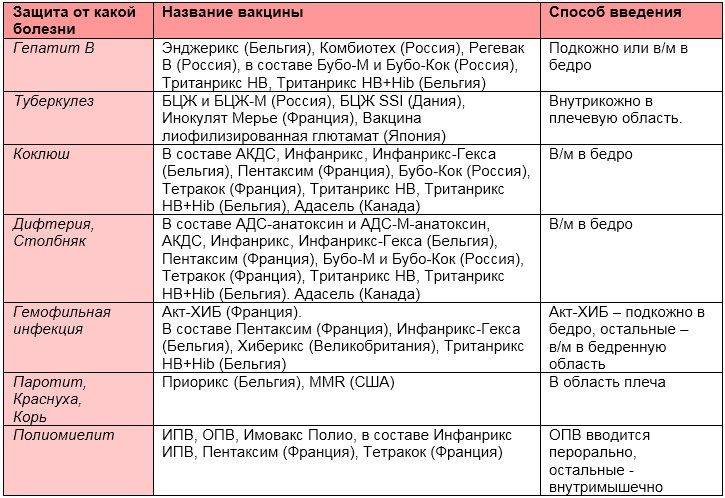
АКДС. Делает Россия, Биомед.
Инфанрикс. Бельгия.
Пентаксим. Франция.
Тетракок. Франция. Профилактика коклюша, дифтерии, столбняка, полиомиелита. Классическая АКДС-вакцина
Бубо-М. Россия. Вакцина от дифтерии, столбняка и гепатита В.
Имовакс. Франция. Профилактика дифтерии и столбняка.
АДС-анатоксин. Россия. Профилактика дифтерии и стобняка, если нельзя вводить ребенку коклюшный компонент.
Имовакс Полио. Франция. Инактивированная вакцина против полиомиелита.
Вакцина полиомиелитная пероральная 1, 2, 3 типов. Живая вакцина! Содержит ослабленные вирусы
Внимание! После такой вакцины нельзя привитому ребенку контактировать с непривитым, в течение 2 недель возможно заражение, так как вакцина живая.
В соответствии с особенностями используемого препарата, применяются инактивированная и оральная живая вакцина. Они различаются, как составом компонентов, так и формой введения:
- В числе элементов инактивированной неживой вакцины, в соответствии с её названием – убитые возбудители заболевания. Такой препарат вводится внутримышечно или подкожно. При его использовании гарантировано формирование общего иммунитета к инфекции, однако, по мнению исследователей, он будет менее сильным, чем при введении живой вакцины.
- В составе последней, в свою очередь – ослабленные вирусы полиомиелита. Они вводятся в виде раствора оральным путем. После того, как препарат поступает в кишечник, формируется местный иммунитет, который представляет собой надежную защиту против болезни.
Грудничкам до года капли вводятся на корень языка. Это связано с тем, что именно в этой части находятся лимфоидные фолликулы. Детям более старшего возраста капли наносятся на поверхность небной миндалины, с которой и начинается реакция и формируется иммунный ответ на введение препарата. Кроме того, на выбранных областях отсутствуют совсем или минимально скопление рецепторов, соответственно, мала вероятность того, что ребенок быстро распробует неприятный вкус и выплюнет препарат или, наоборот, проглотит его слишком рано.
Вакцина закапывается с помощью специальной пластиковой капельницы или с использованием шприца без иголки. В зависимости от дозировки основного компонента в растворе вводится 2 или 4 капли. При однократном срыгивании препарат дается ещё раз, при повторении подобной реакции – вакцинация повторяется через полтора месяца.
Механизм действия достаточно прост и хорошо изучен. В результате введения вакцины формируется особый вид антител, реагирующих на ослабленный вирус. В случае, если в организм попадает настоящий, «дикий» вирус, ранее выработанные антитела не дадут развиться болезни, уничтожая возбудители ещё до того, как они начинают свою вредоносную деятельность.
Главным недостатком использования данной формы вакцины является ряд существующих ограничений: в частности, в течение одного часа после прививки нельзя ни есть, ни пить. Если во время этого же промежутка ребенка вырвало, необходимо повторное введение. У данного вида вакцин, кроме этого, имеется и ещё одно полезное качество – с их помощью в организме продуцируется развитие отдельных веществ, обладающих защитными функциями. В результате в косвенной форме формируются барьеры от некоторых вирусных инфекций кишечника.
В соответствии с тем, что сроки вакцинирования против полиомиелита первоначально совпадают со временем проведения ещё одной важной прививки – АКДС, предупреждающей развитие коклюша, дифтерии и столбняка, оба направления совмещаются. В зависимости от того, какая вакцина используется для АКДС, необходимость в ещё одном уколе или дополнительном оральном приеме препарата может отпасть
В настоящее время разработаны и используются две вакцины, которые позволяют совместить обе прививки в одном уколе – это Пентаксим и Тетракок. Первый препарат представляет собой комплексную вакцину, которая позволяет предупредить заражение не только столбняком, дифтерией и коклюшем, но и полиомиелитом, а также гемофильной инфекцией. Вторая совмещает в себе вакцину АКДС и против полиомиелита. При использовании любого другого препарата одновременно с прививкой АКДС ставится второй укол или даются капли от полиомиелита.