Основные принципы питания
Существует ряд постулатов, на которые ориентируются, корректируя режим питания больного уролитиазом:
- принимать пищу следует не реже 5 раз в день, объем порций сокращается;
- не допускается приготовление пищи путем жарки;
- сокращается потребление белковой пищи;
- противопоказаны острые приправы и специи;
- ограничение соли до 5г в сутки;
- температура пищи должна быть не выше 60°С;
- при отсутствии противопоказаний, суточный объем потребляемой чистой воды должен доходить, как минимум, до 2-х литров.
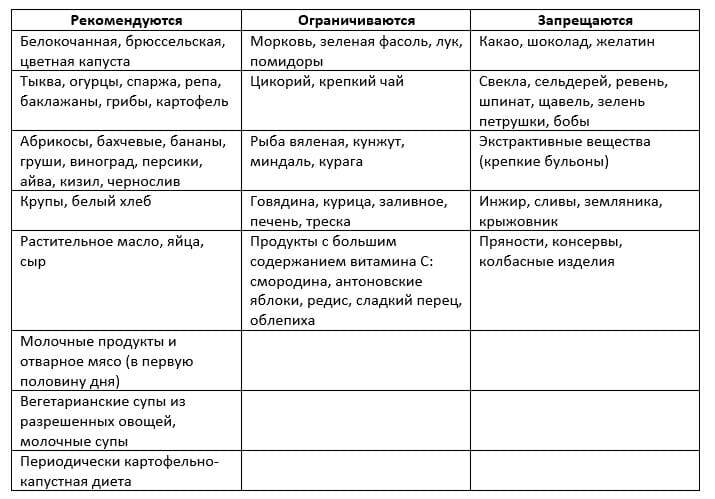
Разрешенные продукты
Перечень продуктов, разрешенных при диете во время мочекаменной болезни, достаточно широкий. Ниже приведен их основной перечень, с кратким описанием возможных особенностей, а именно:
- Хлебобулочные изделия. Хлеб предпочтительно выбирать зерновой или с отрубями. Не рекомендуется злоупотреблять сдобой.
- Овощи. Потребление овощей не ограничено, разрешены любые варианты приготовления, кроме жареного (включая моченые и квашеные).
- Крупы. Допускается умеренное потребление любых круп и крупяных изделий.
- Фрукты и ягоды. Предпочтительнее ягоды и фрукты, имеющие сладкий вкус, употреблять которые можно свежими, сушеными и консервированными. Арбузы, как мочегонное средство, также следует добавлять в рацион.
- Молочные продукты. Молочные и кисломолочные продукты разрешается употреблять, как в чистом виде, так и использовать при приготовлении в качестве начинки или основы для теста.
- Мясо, рыба, яйца. Сорта мяса и рыбы следует выбирать с минимальным содержанием жиров (куриная грудка, индейка, постная говядина, треска, минтай).
- Напитки. Питье должно быть обильным. Показаны вода, соки, кисели, компоты (в том числе из сухофруктов), отвар шиповника. Допускается употребление некрепких кофе и чая.
Запрещенная пища
Для достижения положительной динамики в лечении уролитиаза, следует отказаться от следующих продуктов:
- горох, фасоль, чечевица и прочие бобовые культуры;
- грибы;
- ревень, щавель;
- уксус, маринады;
- клюква, брусника;
- концентрированные мясные бульоны;
- продукты, содержащие кофеин и какао;
- жирное, жареное мясо, консервы, колбасы.
Вышеперечисленные принципы питания при мочекаменной болезни, которых придерживаются при назначении лечения нефролитиаза, одинаково применимы для мужчин и женщин
Однако, существует ряд особенностей, на которые следует обращать внимание
Диета для мужчин
Почечнокаменная болезнь у мужчин чаще всего развивается на фоне курения, употребления спиртных напитков, предпочтениях острой пищи, фастфудов и полуфабрикатов.
Переход к здоровому образу жизни и придерживание к диете, уже через непродолжительное время, заметно облегчает состояние мужчин, страдающих мочекаменной болезнью.
Для женщин
Так как необходимо придерживаться правильного питания при мочекаменной болезни, нужно учитывать некоторые особенности своего организма. Склонность к набору веса и гормональные перепады влияют на подбор лечебной диеты для женщин, вот главные правила:
- соблюдать баланс между затрачиваемой за день энергией и количеством калорий, получаемых с пищей;
- следить за достаточным потреблением продуктов — источников клетчатки и аминокислот.
Лечение Дисметаболической нефропатии у детей:
Терапия дисметаболической нефропатии у детей базируется на таких принципах:
- правильный питьевой режим
- нормализация образа жизни
- специфические методы терапии
- диетотерапия
Чтобы уменьшить концентрацию растворимых веществ в моче, необходим прием большого количества жидкости. Нужно увеличить большой объем мочеиспускания, для этого ребенку дают достаточно жидкости прямо перед сном. В качестве жидкости выбирают обычную или минеральную воду (лучше – без газа). Снижение солевой нагрузки на почки снижается при помощи специальной диеты.
Лечение оксалатной нефропатии у детей
Основные принципы диетотерапии:
1. Из рациона исключают такие продукты
- крепкие мясные бульоны
- холодцы
- шпинат
- щавель
- свекла
- клюква
- морковь
- какао, шоколад, продукты с содержанием какао
2. Диета должна быть картофельно-капустной, что снижает поступление оксалатов с пищей.
3. В рацион вводят минеральные воды, чернослив, курагу и груши.
Медикаментозное лечение оксалатной нефропатии
– витамин В6
– пиридоксин
– витамин А
– токоферола ацетат (витамин Е)
– мембраностабилизаторы: ксидифон и димефосфон
– цистон (эффективен при кристаллурии)
– окись магния в дозе 0,15–0,2 г/сут
Лечение уратной нефропатии у детей
Принципы построения диеты:
– включать в рацион продукты молочные и растительные
– исключают из диеты почки, печень, бульоны на мясе, фасоль и горох, все виды орехов, какао и прочие продукты с пуриновыми основаниями
– ребенок должен пить 1-2 литра воды в сутки: минеральные воды, отвар овса, отвар укропа, полевого хвоща, брусничного или березового листа, спорыша, клевера и т.д.
Ребенку дают цитратные смеси:
- блемарен
- уралит-У
- солимок
- магурлит
Средства для снижения синтеза мочевой кислоты:
- никотинамид
- аллопуринол
- цистон
- оротовая кислота
- цистенал
- этамид
- фитолизин
Лечение фосфатной нефропатии у детей
– подкисление мочи при помощи минеральных вод и приема препаратов: метионин, аскорбиновая кислота, цистенал
– в рационе ограничивают продукты с высоким содержанием фосфора: печень, сыр, курицу, икру, бобовые, шоколад и т.п.
Лечение цистиноза и цистинурии у ребенка
Лечение цистиноза и цистинурии включает диету, высокожидкостный режим и медикаментозную терапию. В рационе ограничивают рыбу, творог, мясо, яйца. Такого рациона придерживаются 4 недели, а потом расширяют, приближая к нормальному. Но всё же продолжают не давать ребенку творог, рыбу и яйца. Ребенок должен пить 2 литра жидкости в сутки, особенно перед отходом ко сну.
Медикаментозная терапия цистиноза и цистинурии:
- растворы гидрокарбоната натрия
- цитратная смесь
- блемарен
- пеницилламин или купренил в сочетании с ксидифоном и другими мембраностабилизаторами
- витамин А
При цистинозе у детей может понадобиться трансплантация почки, которая проводится до развития терминальной стадии хронической почечной недостаточности. Этот метод увеличивает продолжительность жизни пациента на 15-19 лет.
Фитотерапия дисметаболической нефропатии у детей:
– петрушка
– можжевельник
– хвощ полевой
– листья березы
– толокнянка
– листья брусники
– зверобой
– ромашка
– пол-пола
– тысячелистник
– василек
– почечный чай
– марена красильная
Прогноз при дисметаболической нефропатии у детей
Прогноз благоприятный в большинстве случаев. Показатели в моче нормализируются, если введена выше описанная диета, проведена адекватная лекарственная терапия. Если лечение неэффективно, возникают мочекаменная болезнь и воспаление почек. Частым осложнением является пиелонефрит.
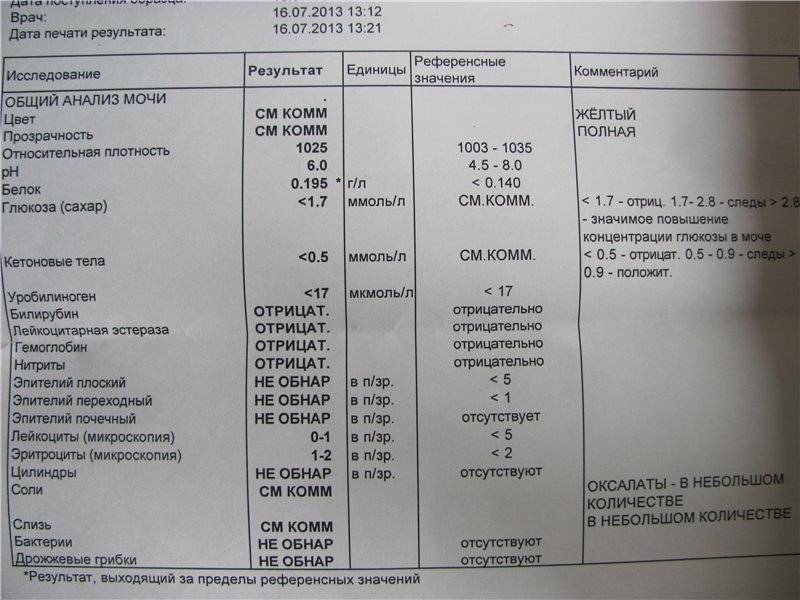
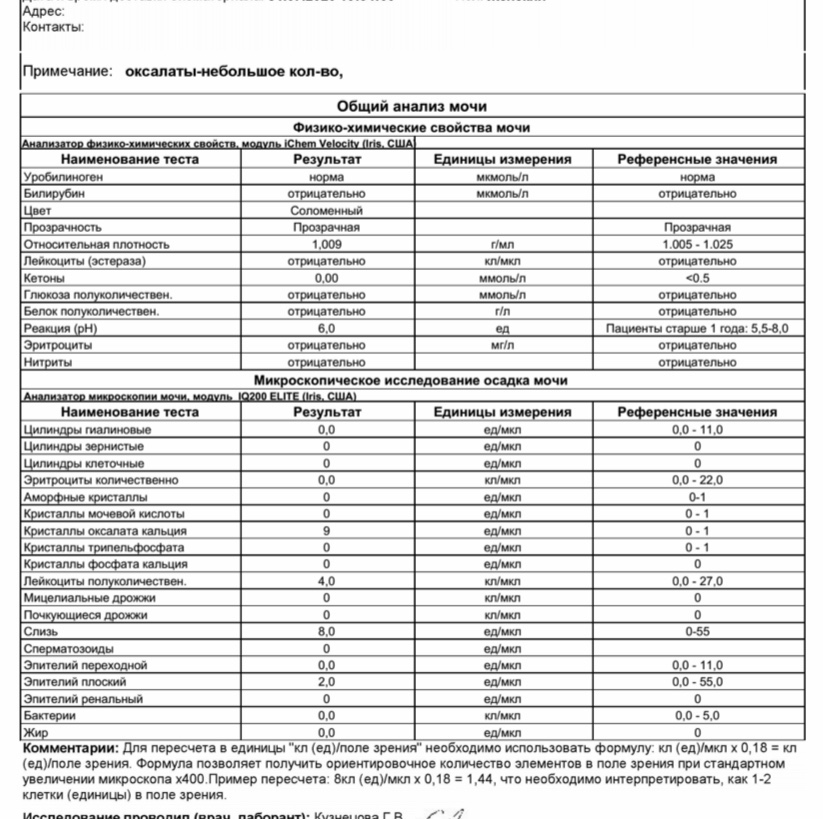
Методы лабораторного выявления патологии
Протеинурия диагностируется по итогам лабораторного подтверждения количественного превышения допустимого порога присутствующего в моче белка. Методика отталкивается от его молекулярного веса, по которому оценивают фильтрующие параметры почечных мембран. Завышенное значение молекулярного веса протеинов сигнализирует о серьезном поражении почечной ткани с нарушением ее функциональной способности.
По лабораторному заключению присутствия белка и лейкоцитов в моче диагностируют воспалительный процесс, а сочетанное повышение концентрации протеинов и наличие эритроцитов указывает на травматическое повреждение тканей мочевыводящего тракта. Существует значительное разнообразие методик количественного и качественного определения белка в моче, использование конкретной из них устанавливает врач, в зависимости от индивидуальных параметров текущих показателей патологии.
Современная медицина позволяет лечить болезни мочеполовой системы оперативно и очень качественно. В клиниках используется множество методов обследований. Среди них и метод Бенс-Джонса, и метод определения продуктов расщепления белков, и индикаторная бумага, и унифицированный метод Брандберга-Робертса-Стольникова, а также Биуретовый метод и фотоэлектроколориметр.
Подготовка к процедуре — основные правила сбора
Чтобы получить максимально точные и информативные данные лабораторного исследования, пациенту необходимо заблаговременно к нему подготовиться и выполнить ряд обязательных требований к сбору биологической жидкости:
- минимум за 10-12 часов до сбора следует прекратить прием любых лекарственных средств, и растительного происхождения;
- вечерний прием пищи не должен содержать продукты с яркой окраской, к примеру, свекла, морковь, компот из ягод;
- накануне сбора биожидкости запрещается употребление алкогольных напитков.
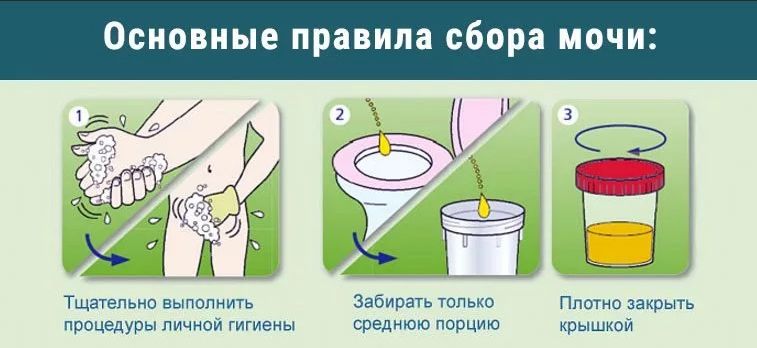
Основные правила сбора:
- Моча собирается только в стерильный контейнер (продается в аптеках).
- Информативной считается утреннее мочеиспускание (сбор проводится сразу после пробуждения).
- Перед сбором необходимо провести тщательную гигиену половых органов (подмываться нужно с применением нейтральных очищающих средств без красителей и ароматизаторов. Для этих целей можно использовать детское мыло или специальный гель для интимной гигиены).
- В емкость собирается средняя порция мочи.
- До сбора мочи запрещено употреблять пищу, пить воду и чистить зубы.
Требования к сбору и хранению:
- минимальное количество жидкости, которое нужно собрать для проведения полноценной диагностики — 100 мл;
- контейнер необходимо скорее доставить в лабораторию;
- от момента сбора до сдачи не должно пройти более двух часов;
- если в помещении жарко, нужно для кратковременного хранения поместить емкость в темное прохладное место (не холодильник!);
- транспортировать рекомендовано при плюсовой температуре (минимальная температура, не влияющая на достоверность результатов, +5С).
2.Причины
Основными факторами присутствия кристаллических солей в выводимой моче являются:
- дефицит ферментов, расщепляющих соответствующие соединения (энзимопатия);
- воспалительные процессы в почках (нефриты).
Факторы риска:
- недостаточное суточное потребление жидкости;
- преобладание соленой, острой, сладкой и кислой пищи в рационе;
- гестационный период (вынашивание беременности).
Способствовать кристаллурии может также употребление чрезмерно фильтрованной воды (очищенной чуть ли не до дистиллированного состояния, как делается в некоторых дорогостоящих современных системах индивидуальной водоочистки); дело в том, что одновременно с вредоносными примесями из воды удаляются и необходимые человеку микроэлементы и соединения.
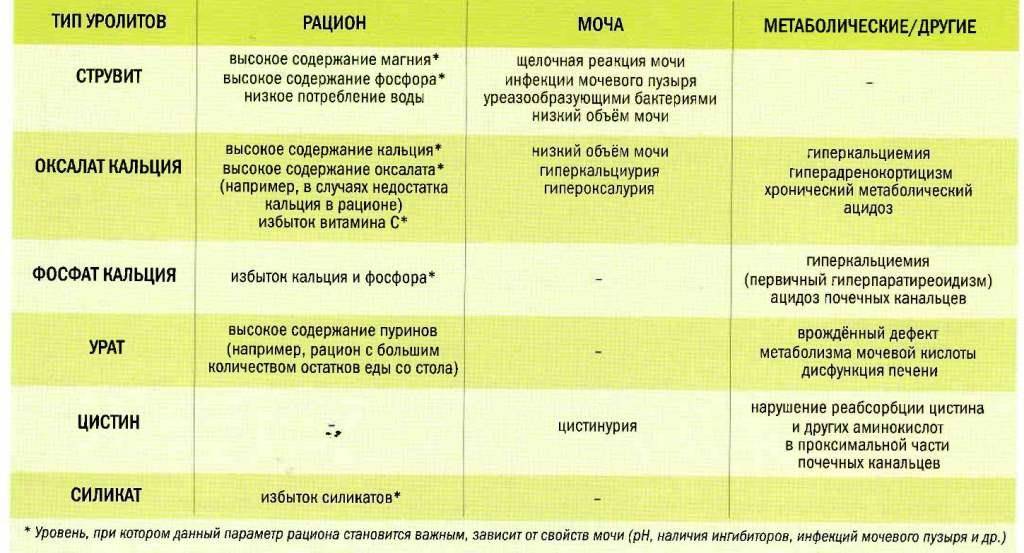
Следует отметить, что около 80% всех выявляемых почечных камней образованы оксалатами, т.е. солями щавелевой кислоты. Нарушения ее метаболизма (а также циркуляции других кислот) в ряде случаев обусловлены, кроме перечисленных выше факторов, наследственной предрасположенностью.
Клиническая картина
Классический острый приступ подагры возникает внезапно, как правило, ночью на фоне хорошего общего здоровья. Развитию приступа обычно предшествуют события, предрасполагающие к резкому повышению уровня мочевой кислоты к крови – фуршеты, дни рождения, застолья с обильным употреблением мясных продуктов. Последние, как известно, нередко используются в качестве закуски после приема алкогольных напитков. Сочетание этих факторов крайне неблагоприятно, поскольку алкоголь ухудшает выведение мочевой кислоты с мочой, что быстро приводит к «скачку» мочевой кислоты в крови и созданию необходимых условий для развития подагрического артрита. Еще одним фактором, предрасполагающим к обострению или возникновению приступа суставной подагры, является обезвоживание организма, что нередко случается при обильном потоотделении после посещения бани или сауны. Спровоцировать начало обострения подагры могут также переохлаждение и травма, в том числе незначительная травма, например, ношение тесной обуви. Приступ подагры достаточно однотипен: возникает чрезвычайно интенсивная боль в 1 плюснефланговом суставе (сустав большого пальца), он резко опухает, становится горячим и красным, а затем сине-багрового цвета. Функция сустава нарушается, больной не может даже пошевелить пальцем.
Приступы подагры обычно продолжаются в течение 3-10 дней, затем боли постепенно исчезают, кожа приобретает нормальный цвет, сустав вновь начинает действовать. Следующий приступ подагры может появиться через несколько месяцев или даже лет. Однако со временем «светлые» периоды становятся все короче и короче.
Если подагрический артрит переходит в хроническую форму, то это приводит к деформации суставов и нарушению их функции.
Нормы оксалатов у грудничков и детей старшего возраста
Сдавать мочу на определение оксалатов необходимо согласно определенным правилам. Перед каждым мочеиспусканием ребенка тщательно подмывают. Всю суточную мочу (за исключением первого утреннего мочеиспускания) собирают в одну стерильную тару. Последнюю порцию берут на второе утро. Набранный материал перемешивают, отмеряют 100 мл и убирают в отдельную емкость. Ее отправляют в лабораторию, на таре указывают общее количество урины за сутки.
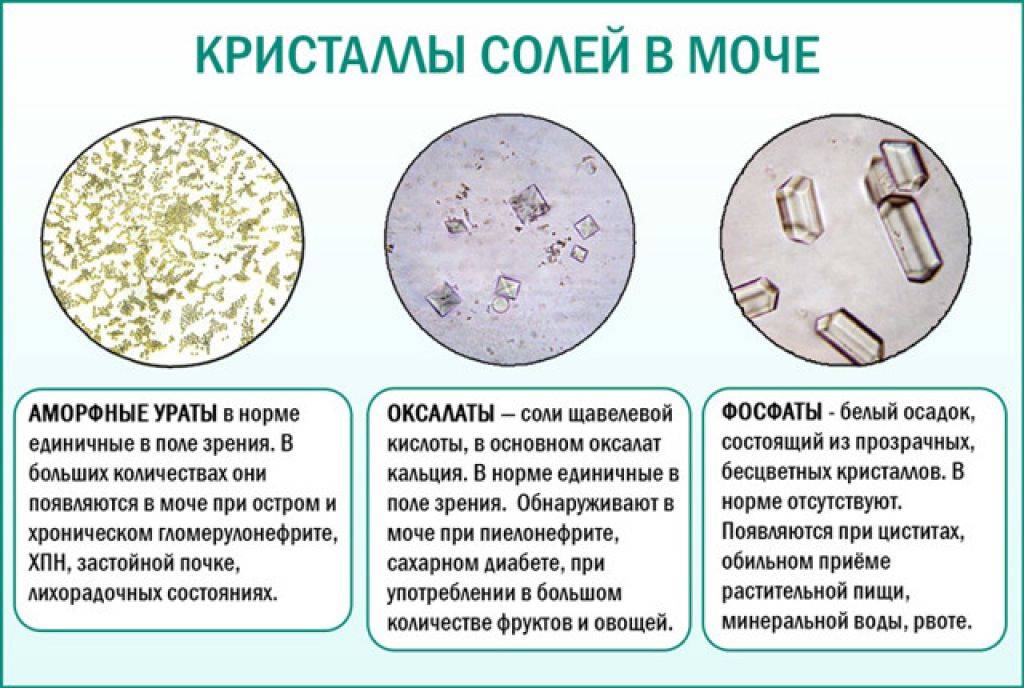
Иногда берут свежую мочу и исследуют ее под микроскопом на наличие солей. Анализ помогает определить отсутствие или наличие оксалатных конкрементов.
Результаты общего анализа мочи показывают отсутствие солей. Пометки «+» и «++» не считаются патологическими показателями. Они не рассматриваются признаком патологии, а указывают на неправильное питание.
Регулярное возникновение оксалатов (оксалатурия) должно стать поводом для обращения к врачу. У новорожденных и грудничков наличие солей может спровоцировать рацион питания мамы. Показатели нормы детей до 3 лет не должны превышать 0,5 мг /1 кг, 3-5 лет – 12 мг/кг, от 5 лет и старше до 20 мг/кг в сутки. Врачи считают, что показатели оксалатов в организме способны расти из-за несбалансированного питания или перенесенных заболеваний. Кроме того, если семья проживает в местности, с низкой концентрацией магния в воде и пищевых продуктах, ее члены склонны к изменению состава мочи.
Диагностика Дисметаболической нефропатии у детей:
Для диагностики используют не только данные анамнеза. Обязательной является лабораторно-инструментальная диагностика. Выявляют повышение концентрации солей, проводят биохимическое исследование мочи. В общем анализе мочи у детей ищут кристаллы соли. Проводят исследование антикристаллообразующей способности мочи, тесты на кальцифилаксию и перекиси в моче, а также ультразвуковую диагностику почек.
Если кристаллы соли обнаружены только в общем анализе мочи, дисметаболическую нефропатию у детей еще не диагностируют. Иногда такое явление проходит само по себе, не требуя лечения. Чтобы подтвердить диагноз, необходимо биохимическое исследование мочи. При УЗИ можно выявить микрокамушки или включения, но эти изменения нельзя назвать специфическими именно для рассматриваемой болезни.
Причины появления солей в моче ребенка
В норме кристаллов соли не должно быть совсем. В бланках результатов параметры указывают не цифрами, а «+». Чем больше концентрация вещества, тем больше + (максимум 4).
Единичное превышение нормальных показателей для детей дошкольного и школьного возраста не должно вызывать больших опасений, если это не повторяется регулярно. Совсем другое дело с грудничками. Увеличенные показатели требуют тщательной диагностики.
Формирование солевых кристаллов происходит в почках. Затем они спускаются в лоханку и попадают в мочевой пузырь, где могут задерживаться до 6 часов. Если кристаллы не вышли с мочой в течение этого времени, они начинают накапливаться в мочевом пузыре, приводя к патологическим процессам.
Нарушение обменных процессов имеет генетический характер, поэтому с большой вероятностью передается малышу от родителей. Немалое значение имеет общее состояние здоровья, правильное питание.
Специалисты называют следующие причины патологии:
- генетическая предрасположенность;
- инфекционные болезни (в том числе инфекции, перенесенные матерью во время беременности);
- продукты, содержащие много химических элементов, например, шоколад, бобы, грибы и др. (если их ест ребенок или мама при грудном вскармливании);
- неудовлетворительное качество питьевой воды;
- несбалансированное питание, нехватка витаминов в организме;
- реакция организма после хирургического вмешательства и др.
Причины мочекаменной болезни
Главным «пусковым механизмом» мочекаменной болезни является кристаллизация солей в моче: эти соли с течением времени превращаются в песок и камни.
Что может стать причиной развития мочекаменной болезни у ребенка?
- Мочевая инфекция: в результате проникновения микробов в ткани почек или мочевых путей происходит воспаление; из-за этого меняется состав мочи и образуются камни (как правило фосфатные). При удалении такого камня хирург обычно предполагает, что конкремент инфицирован. Поэтому, чтобы инфекция не проникла в окружающие органы, камень изымают, предварительно упаковав в специльный «мешочек».
- Генетическая предрасположенность к тому, что в кишечнике происходит повышенное всасывание кальция.
- Если в меню ребенка мало чистой воды и других жидкостей, часто присутствует фаст-фуд и блюда, богатые пуринами (мясо, бульоны, бобовые, животные жиры, копчености, какао, кофе, черный чай и т. д.).
- Патологии мочевыделительной системы (подковообразная почка, недоразвитие мочеточников, опущение почек, сужение лоханок и т. д.), при которых происходит застой мочи, осадок солей и создание инфекционных очагов.
- Проблемы паращитовидной железы, из-за чего возникают гормональные нарушения.
- Малое содержание в организме веществ (ингибиторов), задерживающих или останавливающих кристаллизацию солей.
- Травмы и хирургические операции, проведенные на мочеполовой системе.
Повышение содержания белка в моче у ребенка
Увеличение уровня белка в моче ребенка может быть кратковременным и постоянным.
Временное увеличение
В некоторых случаях у ребенка может наблюдаться кратковременное повышение содержания белка в моче, часто оно даже бывает физиологичным, то возникает по естественным причинам и проходит самостоятельно, без какого-либо лечения.
Так, в первые несколько дней жизни большинство новорожденных имеют физиологическую протеинурию. Она связана с тем, что организм ребенка адаптируется к окружающей среде. В утробе матери уровень метаболизма у него был минимальным, после рождения же начинается активизация всех органов и систем, однако почки еще не могут обеспечивать нормальные потребности организма в выведении. После полной стабилизации кровообращения это явление исчезает.
Часто возникновение протеинурии у младенцев может быть связано с тем, что мать перекармливает ребенка. В грудном молоке содержится много белка, который проходит через неокрепшие почки младенца и выделяется с мочой. Чтобы устранить эту форму протеинурии, необходимо ограничить кормление ребенка и снизить количество молока, потребляемого им за сутки.
У более взрослых детей появление кратковременной протеинурии может быть обусловлено патологическим воздействием на организм некоторых неблагоприятных факторов, к которым относятся:
- Длительное пребывание на солнце;
- Лихорадка, озноб;
- Сильное обезвоживание;
- Общее переохлаждение организма ребенка;
- Аллергические реакции на какие-либо раздражители;
- Стрессовые ситуации, эмоциональные перенапряжения ребенка (длительный плач, сильный испуг);
- Небольшие ожоги;
- Прием некоторых лекарственных средств.
Такие явления протеинурии обычно быстро проходят без проведения лечения. Уровень повышения белка в данном случае небольшой.
Еще одна разновидность физиологической протеинурии – это ортостатическая. Она связана с изменением положения тела ребенка. Так, если он лежит на боку, то белок поступает из капилляров в канальцы гораздо менее активно. Если же малыш постоянно находится в вертикальном положении и активно двигается, то у него возможно небольшое повышение уровня белка, содержащегося в моче. Обычно такие изменения проходят с возрастом.
После того, как ребенку исполнится месяц, уровень белка в его крови резко падает и остается на уровне «следовых концентраций» – минимальных значений. Если сохраняется небольшое повышение, то это можно считать индивидуальной особенностью организма младенца, однако если значительная протеинурия сохраняется продолжительное время, стоит заподозрить наличие патологического процесса.
Протеинурия при заболеваниях
При обнаружении сильного повышения содержания белка в моче необходимо обратиться к врачу, так как протеинурия может быть симптомом какого-либо тяжелого заболевания, требующего ранней диагностики и своевременного лечения. Ребенку назначается тщательное обследование органов мочеполовой системы (мочеточников, почек, мочевого пузыря).
За состоянием младенца необходимо следить, так как именно в раннем возрасте очень велика вероятность появления заболеваний почек. Они могут появляться из-за нарушений во время родов (травма, гипоксия), заражения инфекциями или других факторов. Поэтому рекомендуется регулярно сдавать анализ на содержание белка в моче.
Признаками нарушений работы почек можно считать следующие симптомы:
1. Отечность на лице и на ногах;
2. Бледная кожа;
3. Болезненность во время мочеиспускания;
4. Лихорадка, озноб;
5. Появление следов на коже после ношения плотной одежды.
К заболеваниям почек, при которых чаще всего появляется протеинурия, относятся:
- Гломерулонефрит;
- Пиелонефрит;
- Опухолевые разрастания;
- Туберкулез почки;
- Травматическое поражение.
Однако повышение белка в организме ребенка не всегда связано с заболеваниями мочеполовой системы. Оно может возникать при следующих состояниях:
1. Сильное обезвоживание;
2. Повышение артериального давления;
3. Тяжелые инфекционные заболевания;
4. Миеломная болезнь;
5. Сахарный диабет;
6. Эпилепсия;
7. Гемобластозы.
Повышенное выделение белков с мочой приводит к тому, что их уровень в крови значительно снижается. Белки крови имеют очень важные функции, поэтому их недостаточность почти сразу же проявляется внешними симптомами:
- Постоянной сонливостью;
- Повышенной утомляемостью;
- Повышением температуры тела;
- Рвотой и тошнотой;
- Нарушением аппетита.
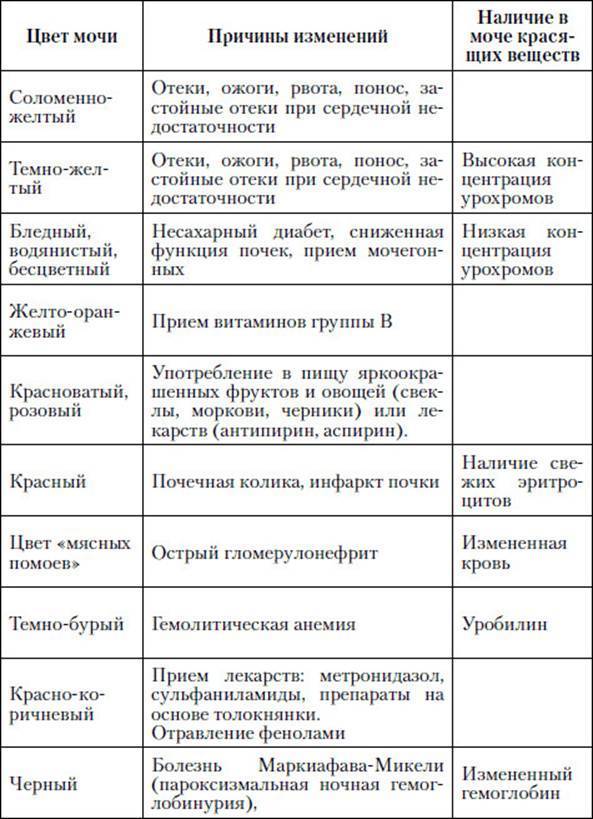
Заподозрить изменение состава мочи можно в том случае, если меняется ее окраска. Бурый цвет считается признаком протеинурии.
Причины повышения
В медицине различают две большие группы факторов, приводящих к гипероксалурии:
- 1. Первичная форма заболевания обусловлена редкими генетическими заболеваниями, связанными с нарушением метаболизма глиоксиловой кислоты. У больных уже в раннем возрасте наблюдается повышенное выведение оксалатов с мочой и развитие хронической почечной недостаточности.
- Вторичная гипероксалурия, причинами которой являются:
- дисплазия соединительной ткани (так как оксалаты являются конечным продуктом обмена элементов, входящих в состав коллагена);
- дефицит магния, кальция, витамина B6, часто наблюдаемый у женщин во время беременности;
- избыточное потребление продуктов с щавелевой и аскорбиновой кислотой (10-15% от общего количества солей);
- сахарный диабет;
- патологии, связанные с нестабильностью клеточных мембран;
- пиелонефрит;
- заболевания ЖКТ (нарушение процесса всасывания кальция и жиров, муковисцидоз, болезни поджелудочной железы, синдром короткого кишечника, язвенный колит и другие воспалительные заболевания, ухудшение моторики и кровоснабжения, пищевая аллергия, дисбактериоз, болезнь Крона, подвздошный анастомоз);
- отравление этиленгликолем (продуктами его метаболизма являются ионы оксалатов);
- недостаточное потребление воды, особенно летом и при физических нагрузках;
- высокий уровень тестостерона у мужчин, который влияет на выработку остеопонтина – белка, входящего в состав камней.
Нестабильность клеточных мембран также связана с накоплением солей щавелевой кислоты. При разрушении фосфолипидов клеточных оболочек образуются предшественники оксалатов. Причинами данного явления могут стать:
- бактериальные ферменты при пиелонефрите, повреждающие мембраны непосредственно в почках;
- прием сульфаниламидных лекарственных средств (Стрептоцид, Этазол, Сульфадиметоксин и другие);
- неблагоприятные экологические факторы;
- погрешности в питании;
- эмоциональные и физические перегрузки.
Нарушение всасывания жирных кислот при муковисцидозе, заболеваниях поджелудочной железы и синдроме короткой кишки приводит к потерям кальция, который способствует связыванию оксалатов в желудочно-кишечном тракте и их выведению вместе с каловыми массами. В результате увеличивается всасывание солей и выведение их с мочой. Снижение защитной функции кальция происходит и при недостаточном его содержании в пищевых продуктах. Согласно исследований употребление кальция менее 850 мг/сут значительно повышает риск мочекаменной болезни.
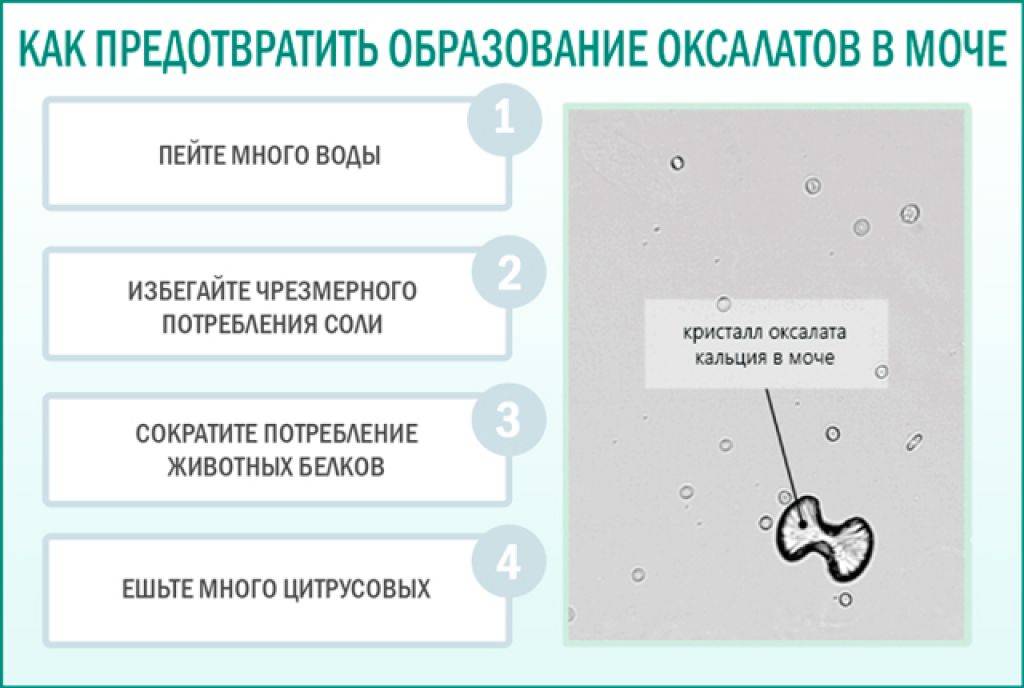
Что это такое оксалаты и чем они опасны
Под этим общим названием понимают соли щавелевой кислоты. Основным источником ее появления в организме служат определённые группы продуктов питания. Данное вещество имеет склонность связываться с катионами кальция (в большей степени), магния, железа, образуя нерастворимые осадки. Это процесс абсолютно естественен, в норме оксалаты кальция выводятся из организма, не принося вреда.
При наличии генетически обусловленных предпосылок, неправильном питании или нарушении обменных процессов возможно появление кристаллов оксалата кальция в урине в чрезмерном количестве – оксалатурии. Выводимый с мочой избыток оседает в тканях почек в виде кристаллического песка. Если причину процесса не устранить, то кристаллы постепенно образуют плотные камни с шероховатой поверхностью, травмирующие мочевые пути.
Избежать этого можно, вовремя диагностировав патологическую (не временную) оксалатурию и обеспечив комплекс терапевтических и профилактических мер.
Так же возможно редкое аутосомно-рецессивное заболевание под названием гипероксалурия, при этом она делится на такие типы:
- гликолевая ацидурия;
- глицериновая ацидурия.
Для выявления гипероксалурии требуется пройти дифдиагностику, что бы исключить повторное повышенное поглощения этих кислот из кишечника.
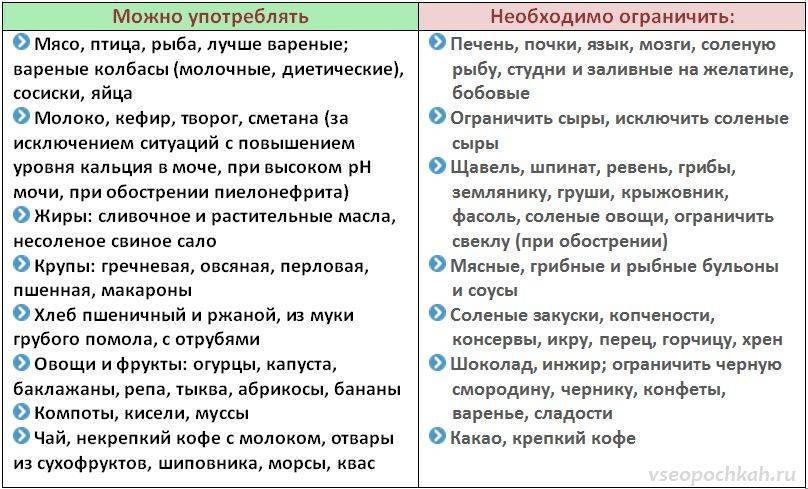
Особенности диеты при мочекаменной болезни
Правильное диетическое питание при МКБ – это ввод ограничений по употреблению определенных продуктов. Их состав и количество зависит от вида камней. Главный принцип лечения заболевания общий:
- Употреблять жидкость в достаточном объеме. Каждый день пациент должен употреблять не менее двух литров живительной влаги. У доктора следует поинтересоваться, какую воду пить .
- Разнообразить рацион. Это могут быть простые продукты питания, в том числе овощи, фрукты, ягоды, нежирная рыба, мясо.
- Отказаться от различных специй, особенно с синтетическими компонентами.
- Уменьшить употребление соли .
- Сократить объем порции. Чтобы диета была разнообразной, следует употреблять небольшими порциями различные продукты.
- Ограничить употребление продуктов, которые содержат камнеобразующие вещества .
Не стоит морить организм голодом. Разрешать или запрещать употребление определенных блюд или продуктов должен только врач.
Причины
В научной медицинской среде вопрос о причинах мочекаменной болезни до сих пор остается дискуссионным. Кристаллизация солей происходит из-за нарушения биохимических процессов в организме, но для того, чтобы соли не вымывались, а откладывались, необходим еще ряд негативных факторов.
В основе развития МКБ лежат нарушения обменных процессов, связанные как с алиментарными факторами, так и с заболеваниями эндокринной системы, наследственной предрасположенностью, а также с климато-географическими условиями.
Застою солей способствуют патологические процессы в почках — пороки их развития, опущение, гидронефроз, а также хирургические операции на органах мочеполовой системы. Также установлена связь между образованием камней и гиперфункцией паращитовидной железы.
Факторами развития уролитиаза также являются2:
- низкая физическая активность;
- нехватка поступления витаминов А и группы В;
- применение лекарственных средств (сульфаниламиды, избыток витамина С);
- длительная обездвиженность (после травм, операций).
Камнеобразование в мочевых путях может сопутствовать заболеваниям пищеварительной системы, аденоме предстательной железы, заболеваниям костей. Из пищевых факторов имеет значение постоянное употребление острой, кислой, соленой пищи, а также питье жесткой воды.