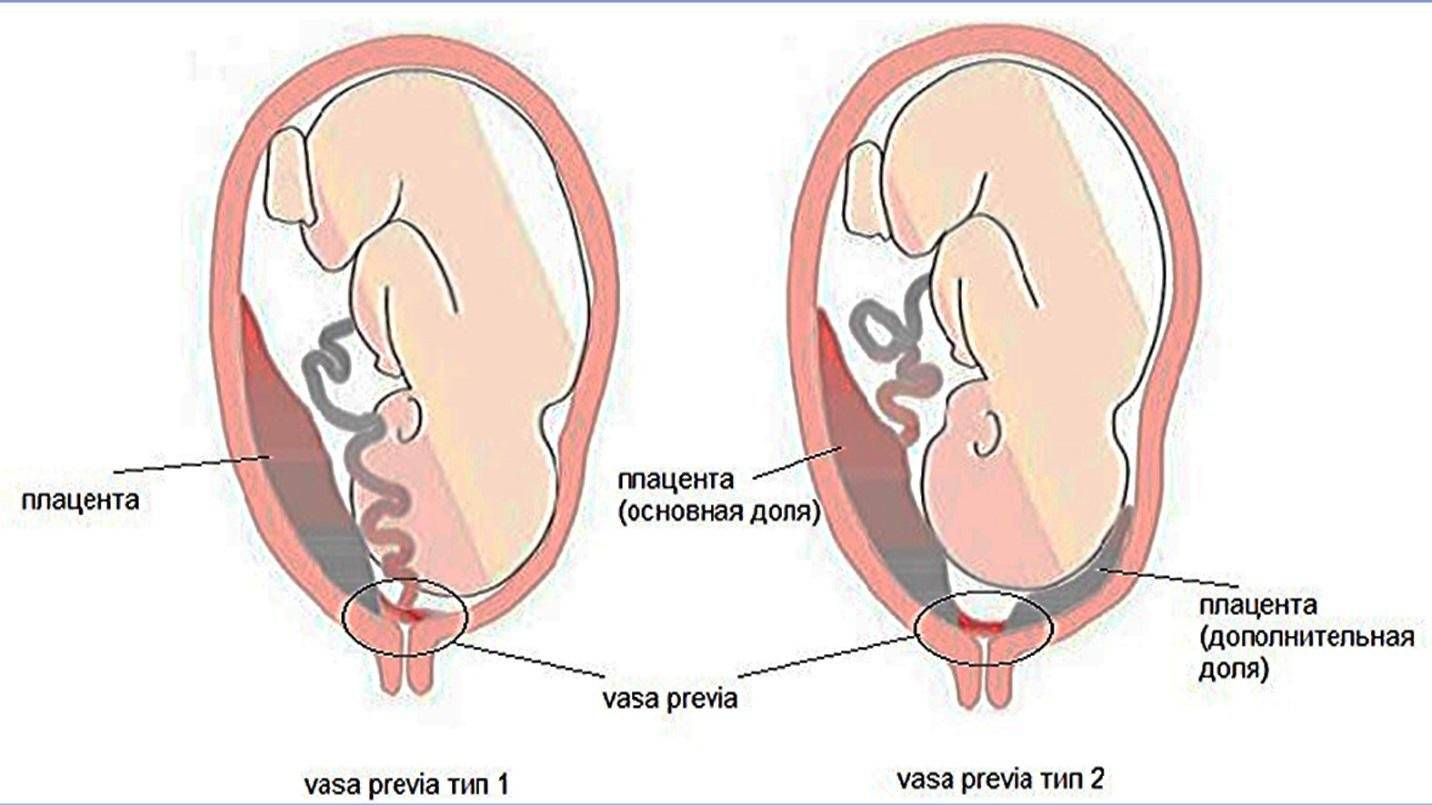
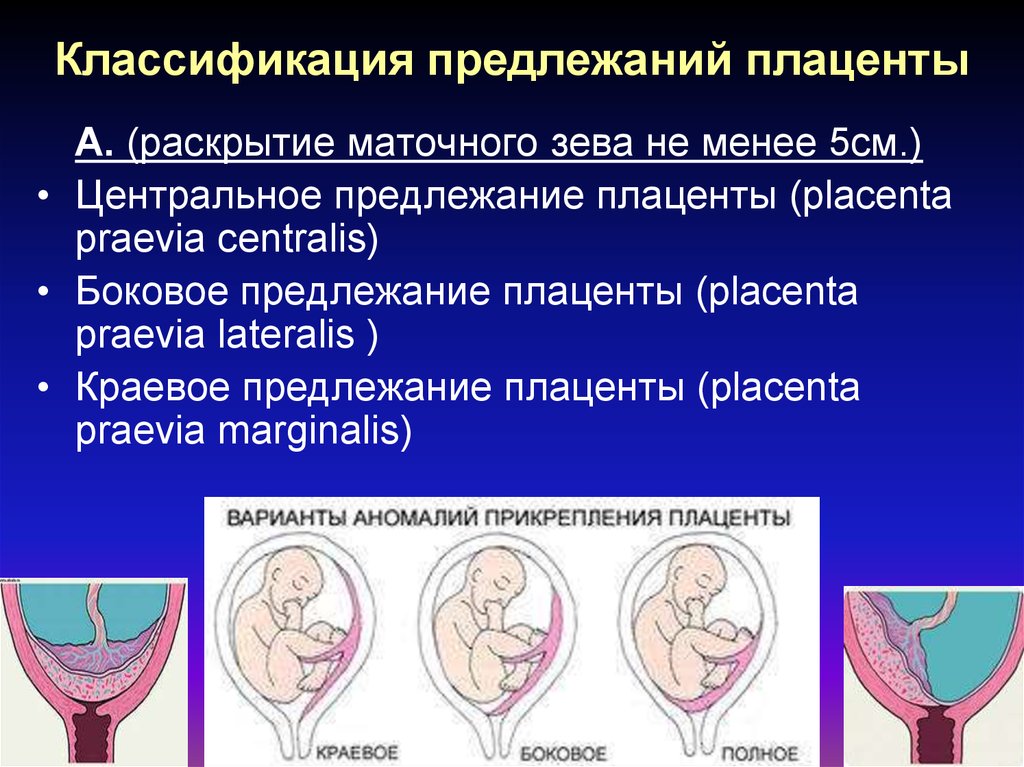
Как проходят роды при низкой плацентации?
 Вопрос о ведении родов при низкой плацентации решается непосредственно с началом родовой активности. Если беременность доношена до срока без каких-либо осложнений, и нет кровотечений, угрозы отслойки плаценты, плод расположено правильно, головкой вниз, и расстояние от зева до края плаценты более 60 мм — возможны естественные роды. Окончательное решение будет приниматься в ходе раскрытия шейки матки в ходе первого периода родов. Если плацента не пережимается, она поднимается относительно высоко, роды ведут естественным путем под строгим наблюдением врача.
Вопрос о ведении родов при низкой плацентации решается непосредственно с началом родовой активности. Если беременность доношена до срока без каких-либо осложнений, и нет кровотечений, угрозы отслойки плаценты, плод расположено правильно, головкой вниз, и расстояние от зева до края плаценты более 60 мм — возможны естественные роды. Окончательное решение будет приниматься в ходе раскрытия шейки матки в ходе первого периода родов. Если плацента не пережимается, она поднимается относительно высоко, роды ведут естественным путем под строгим наблюдением врача.
Рано производится вскрытие плодного пузыря, чтобы ускорить роды и опустить головку, чтобы она прижалась к входу в малый таз. Это помогает прекратить возможные краевые кровотечения.
Если есть сопутствующие патологии, тазовое расположение плода или обвитие пуповиной, врачи предпочтут не рисковать и провести роды путем операции.
После родов высока угроза кровотечений, так как плацента располагалась в нижнем сегменте матки, где она хуже сокращается. Также возможны задержки кусочков плаценты, что потребует после родов ручного контроля и введения окситоцина. Если низкая плацентация сопровождается плотным прикреплением плаценты, после рождения плода ее ручным методом аккуратно отделяют от стенок матки.
Парецкая Алена, педиатр, медицинский обозреватель
3,726 total views, 1 views today
Низкая плацентация при беременности: что делать
Медицинская практика показывает, что подавляющая часть беременных с низкой плацентацией вначале к концу срока приходит на роды с нормальным состоянием матки и плаценты. Это связано с постоянным видоизменением нижнего сегмента матки, который часто увеличивается и все выше поднимает детское место. Обычно такие женщины рожают самостоятельно.
Низкая працентация к 32 неделе беременности сохраняется только у пяти процентов женщин с таким диагнозом. К 37 неделе лишь треть из оставшихся сохраняет это состояние. К дате родов не больше одного процента беременных имеет расположение плаценты ближе 2 сантиметров ко внутреннему зеву матки. Этим беременным ставят диагноз «предлежание плаценты» и проводят кесарево сечение.
Риск кровотечения в естественных родах у беременных, когда плацента находится от внутреннего зева матки дальше 2 сантиметров, не выше, чем при нормальном расположении плаценты.
Хотя низкая працентация при беременности не является патологическим состоянием вплоть до 38 недели, женщинам с этим диагнозом рекомендуют на последних сроках:
• меньше ходить, не пренебрегать отдыхом;
• в лежачем положении размещать ноги на возвышенности;
• не приседать и низко не наклоняться;
• не пропускать плановых осмотров у ведущего врача, соблюдать график УЗИ и сдачи анализов;
• следить за выделениями из влагалища.
Если низ живота стал беспокоить и появились кровянистые выделения, то нужно сразу сказать врачу, если беременная находится в стационаре, либо вызывать скорую помощь и ехать в отделение патологии беременных.
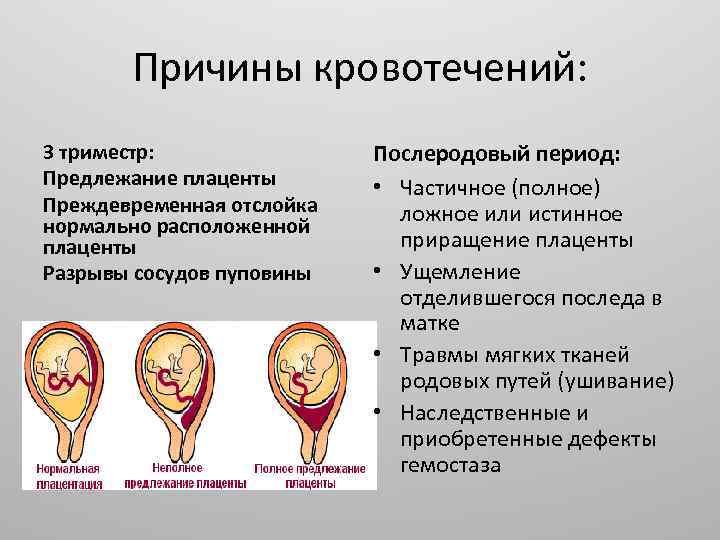
Основные причины
Низкая плацентация у беременных может быть вызвана следующими факторами:
- Тяжёлые физические нагрузки на женский организм до момента зачатия и в первые месяцы беременности.
- Аборты (при них всегда происходит повреждение эндометрия).
- Возраст женщины превышает 35 лет.
- Операции на матке.
- Перенесённые ранее инфекции и воспаления органов малого таза и репродуктивной системы.
- Наличие врождённых пороков матки и особенности строения женских внутренних половых органов.
Иными словами, любые чистки, аборты и воспаления очень сильно травмируют эндометрий. Яйцо, которое оплодотворилось, проходит по матке в поиске наиболее качественного и безопасного места для крепления. И чем ниже оно расположилось, тем хуже состояние эндометрия.
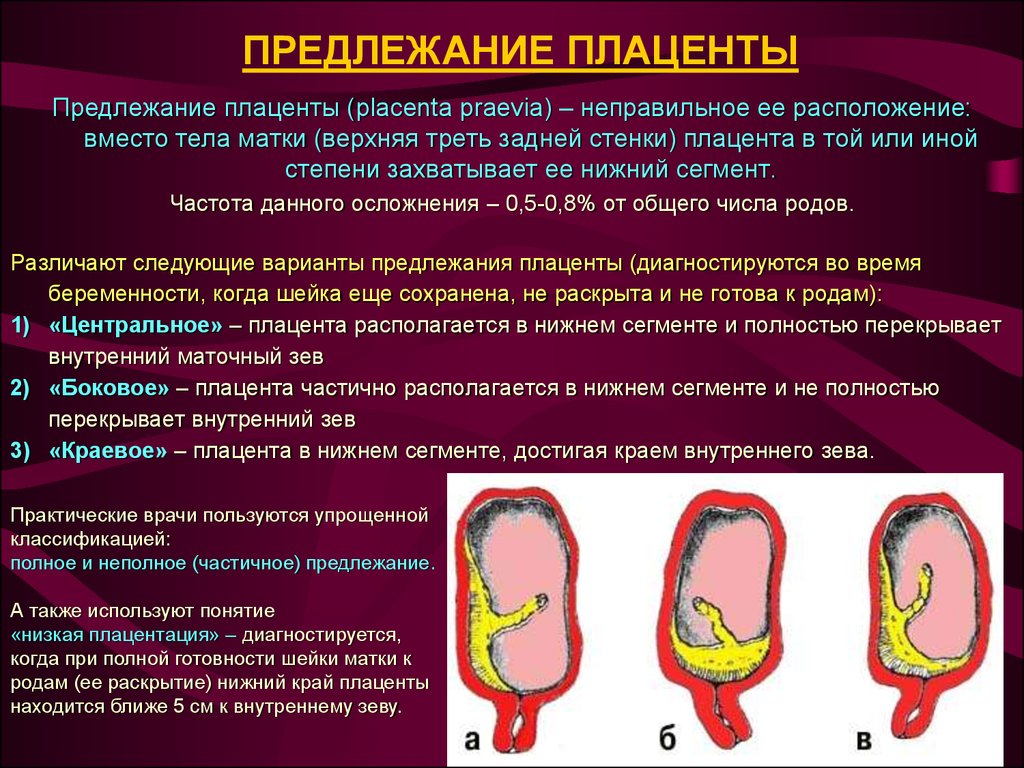
Роды при предлежании плаценты
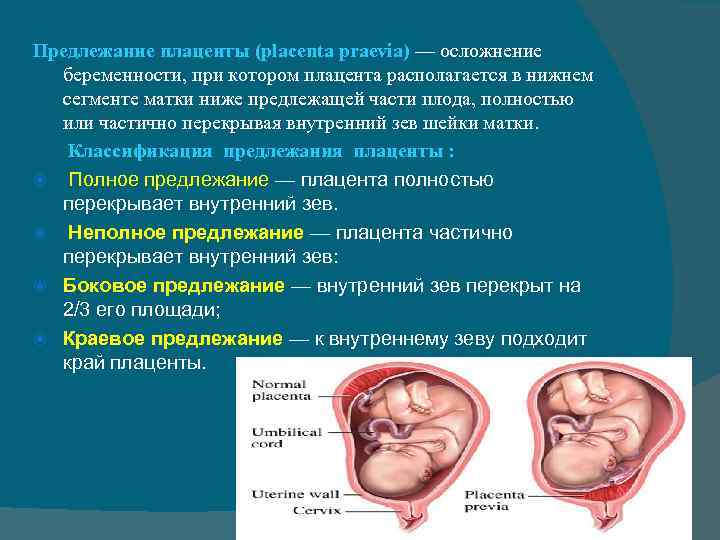
Предлежание плаценты очень опасно при родах. Во время схваток есть риск полного отслоение плаценты и острой гипоксии плода, может развиться обильное кровотечение, угрожающее жизни роженицы. Иногда единственным выходом является проведение экстренного оперативного родоразрешения.
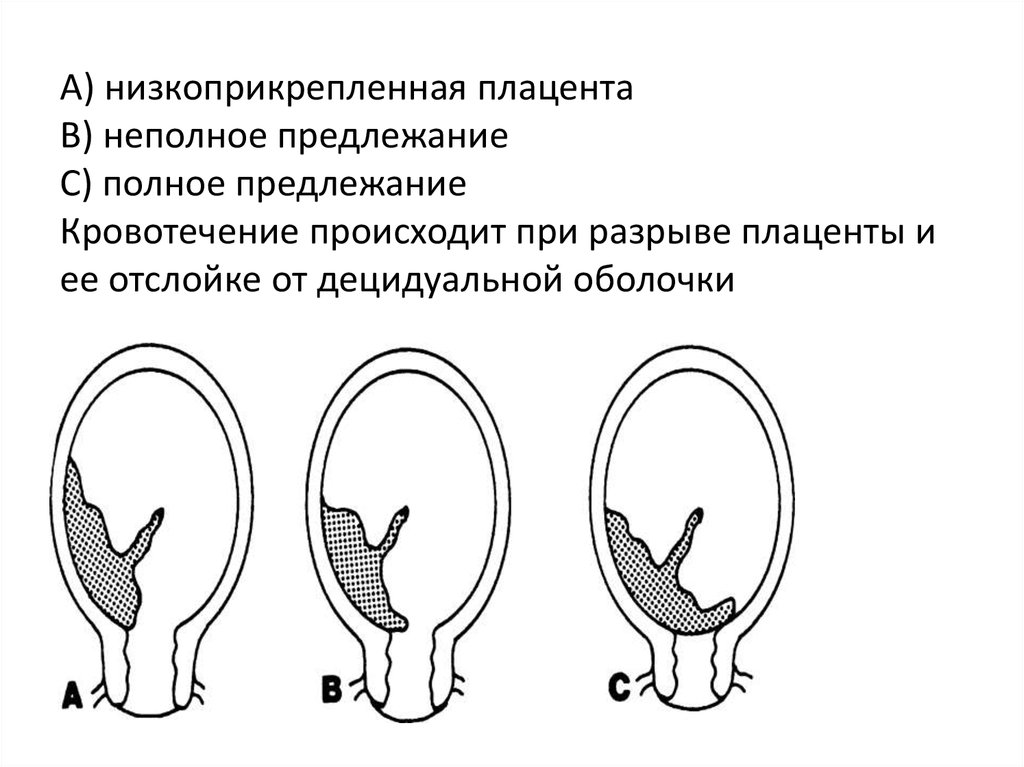
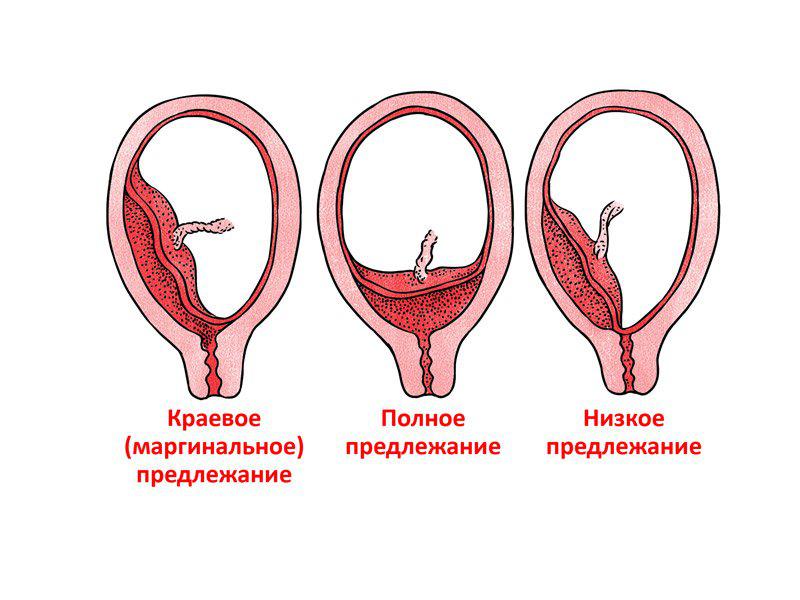
Степень риска зависит от вида предлежания плаценты. Как уже сказано выше, при низком предлежании плаценты практически нет опасений. При неполном предлежании плаценты нужно рассматривать каждый отдельный случай. При центральном предлежаннии плаценты обязательно кесарево сечение на 38 неделе. Данную операцию проводят на разных строках беременности.
Основная масса родов с кесаревым сечением заканчиваются благополучно, поэтому не стоит паниковать, предлежание плаценты — это не приговор. Главное — положительный настрой и постоянное наблюдение медицинских работников.
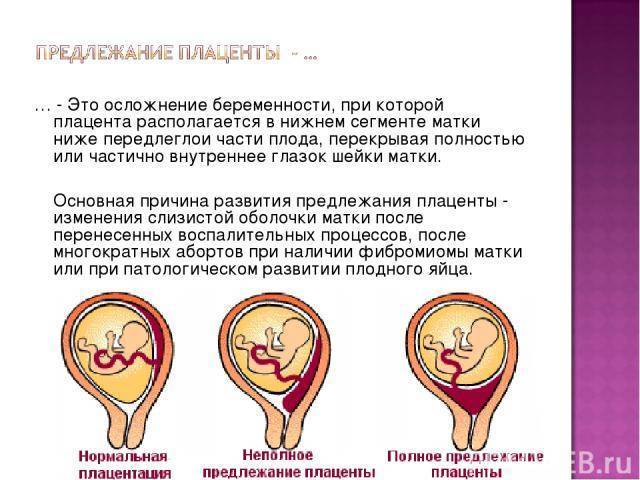
Причины предлежания плаценты
Этиология предлежания плаценты заключается в нарушении целостности эндометрия — слизистой части матки. Яйцеклетка после оплодотворения не имеет возможности укрепиться на дне матки, в самом удобном месте. В этом положении матка минимально растягивается и за счёт оптимального кровоснабжения обеспечивается хороший обмен веществ между матерью и плодом.
Плод не может нормально имплантироваться, если есть повреждения эндометрия, рубцы.
Причинами предлежания плаценты бывают многократные аборты, разного рода воспалительные процессы, оперативные вмешательства, а также перенесенные в прошлом осложнённые роды.
Также в категорию риска попадают женщины, у которых есть деформации в полости матки, вызванные врождёнными либо приобретенными патологиями (к числу таких относится миома матки). Генетические заболевания также влияют на развитие данного недуга. Велика вероятность возникновение патологии и у женщин с отягощённым анамнезом гинекологического плана, к списку таких пациенток можно отнести женщин с частыми нарушениями циклов менструации, со сниженным уровнем прогестерона в крови, имеющих гипоменструальный синдром. При развитии общего гормонального дисбаланса, предрасполагающего к секреторным и пролиферативным нарушениям эндометрия, также появляется риск предлежания плаценты.
Этиология предлежания плаценты частично относится ко всем заболеваниям, которые вызывают застойные процессы в малом тазу, даже таких, как заболевания почек или сердца. Но причина может заключаться не только в проблемах репродуктивной системы матери. Иногда плод отстаёт в развитии, не добирается ко дну матки, прикрепляется сразу возле входа в матку, рядом с малым зевом.
Статистика гласит о том, что повторно рожающие женщины подвержены риску возникновения предлежания плаценты на 30% больше, чем те женщины, у которых беременность первая. Возраст женщины также играет достаточно важную роль. Женщины, которые впервые беременеют после тридцати пяти лет, часто попадают в зону риска развития патологических предлежаний плаценты.
Тактика родов при предлежании плаценты
В большинстве случаев женщинам рекомендовано кесарево сечение, исключающее риск осложнений для матери и ребенка, которые могут возникнуть из-за внезапно начавшегося кровотечения. Операция может быть плановой на сроке 36-38 недель либо экстренной — в любой момент беременности при появлении осложнений. Если отсутствуют серьезные риски для здоровья роженицы и ребенка возможно ведение естественных родов.
Плановое кесарево сечение
Согласно клиническим рекомендациям Минздрава по предлежанию плаценты, плановая операция родоразрешения проводится при наличии таких показаний:
1. Полное предлежание. В этом случае ведение естественных родов невозможно, поскольку путь, через который должен пройти ребенок, перекрыт плацентой. При попытке самостоятельных родов развивается угрожающее жизни матери кровотечение, которое сложно остановить.
2. Неполное предлежание плаценты с сопутствующими патологиями:
- многоплодная беременность;
- возраст женщины более 30 лет (особенно, если это первые роды);
- рубец на матке после кесарева сечения или других операций;
- выраженное многоводие;
- узкий таз;
- неправильное положение плода — тазовое, поперечное, косое предлежание.
Кесарево сечение является оптимальным вариантом родоразрешения. Некоторые женщины сомневаются в его проведении, остерегаясь рисков для ребенка или послеоперационных осложнений, однако операция намного менее опасна, чем открывшееся кровотечение. Опытные гинекологи проводят кесарево сечение быстро, точно и безопасно, а при использовании анестезии учитываются фармакологические особенности препаратов, чтобы не навредить ребенку.
Особенно внимательным врач должен быть при краевом предлежании плаценты по передней стенке, поскольку в этом случае после разреза возможны обильные кровотечения, которые потребуют радикальных мер вплоть до экстирпации матки. Чтобы этого избежать, существуют специальные техники выполнения кесарева сечения. В тоже же время краевое предлежание плаценты по задней стенке намного реже сопровождается осложнениями.
Экстренное кесарево сечение
Внеплановое оперативное родоразрешение в основном проводится при полном предлежании плаценты при беременности, которое зачастую проявляется маточным кровотечением. Оно выполняется на любом сроке после 22 недели по абсолютным показаниям:
- обильное кровотечение у женщины с центральным предлежанием плаценты;
- повторяющиеся кровотечения, которые плохо купируются медикаментозной терапией;
- жизнеугрожающая кровопотеря на любом сроке беременности при любом типе предлежания плаценты;
- частые кровотечения, которые сопровождаются тяжелой анемией и другими осложнениями.
После экстренного родоразрешения раньше срока рождаются незрелые дети, которым требуется специальный уход в отделении неонатологии. Для полноценного лечения применяются современные системы кислородной поддержки, парентерального питания, ряд медикаментов, что позволяет выхаживать младенцев даже с экстремальной низкой массой тела.
Естественные роды
Основные условия для проведения физиологического родоразрешения:
- неполное предлежание плаценты;
- отсутствие кровяных выделений в течение беременности;
- хорошие показатели здоровья беременной, отсутствие экстрагенитальных патологий;
- нормальное внутриутробное развитие плода;
- головное предлежание плода.
Роды проводятся по стандартному протоколу, однако есть важное отличие: показано раннее вскрытие плодного пузыря при установившейся родовой деятельности или появлении кровянистых вагинальных выделений. Такая манипуляция помогает головке плода быстрее опуститься в полость таза, за счет чего плацента прижимается к стенке матке, и кровотечение естественным образом останавливается
Для улучшения сократимости матки, ускорения родов и дополнительной профилактики кровотечения применяется окситоцин.
Причины низкой плацентации
На сегодняшний день неизвестны причины возникновения низкой плацентации. Статистика показывает, что у повторнородящих женщин это состояние возникает чаще, чем у первородящих.
Существует несколько факторов, при которых может возникнуть низкая плацентация. К ним можно отнести кровотечения после родов; острый и хронический эндометрит; частые аборты или диагностическое выскабливание; патологию развития матки, в том числе опухоли; кесарево сечение и операции по поводу удаления миоматозных узлов. Также данное состояние чаще развивается у курящих женщин, при многоплодной беременности, большом количестве родов, а также у женщин старше 35 лет.
 Многоплодная беременность
Многоплодная беременность
При нормальном течении оплодотворенная яйцеклетка внедряется в стенку матки и образует углубление. В тот же момент начинает формироваться плацента. Если по каким-либо причинам прикрепление невозможно (имеются рубцы, узлы или врожденные дефекты), яйцеклетке приходится искать другое место для закрепления. Именно в этом случае может возникнуть низкая плацентация.
Хотя низкая плацентация и не является патологическим состоянием, она может стать причиной многих опасных проблем. Неправильное расположение плаценты может стать причиной её преждевременной отслойки. Кроме того, у женщин с таким диагнозом существует большая вероятность развития гипоксии и гипотрофии плода.
Особого лечения этого состояния нет. Достаточно регулярно посещать гинеколога и не волноваться лишний раз.
Опасность низкой плацентации
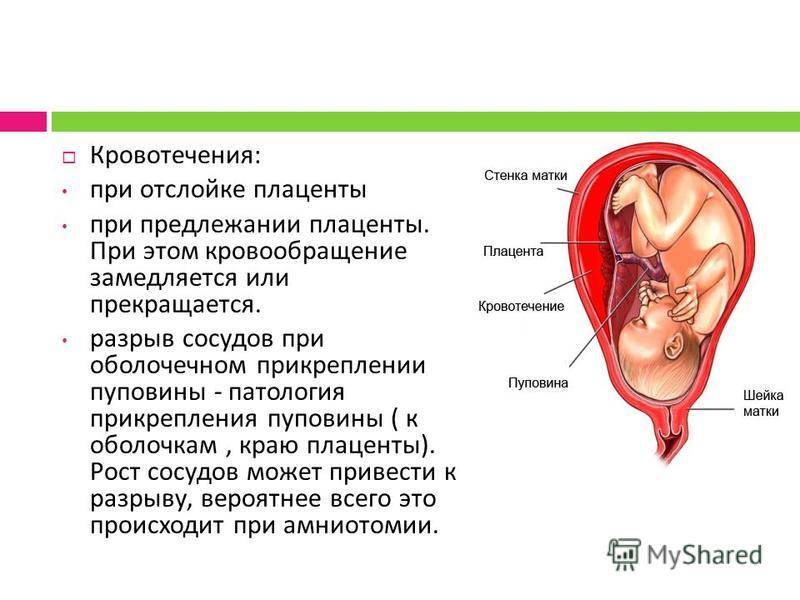
Сама по себе низкая плацентация не влияет на самочувствие матери, опасность данной патологии заключается в возможных осложнениях. Наиболее частым последствием аномального положения детского места является кровотечение из влагалища. При низкой плацентации красные выделения обычно возникают после 30 недели беременности, но иногда они вообще не беспокоят женщину. В более тяжелых случаях маточные кровотечения могут появиться на 23-24 неделе гестационного срока.
Причина кровотечений при неправильной плацентации заключается в том, что нижний сегмент матки сильно растягивается из-за увеличения массы плода. Детское место не успевает приспосабливаться к растяжению мышечной стенки, в результате чего происходит микроотслойка. Ее развитие сопровождается обнажением сосуда, что приводит к выделению крови из него.
Кровотечения при низкой плацентации имеют отличительные особенности. Почти всегда они возникают внезапно, не сопровождаются физической или эмоциональной нагрузкой. Такие кровотечения нередко наблюдаются в ночное время. При низкой плацентации выделения имеют алый цвет, не сопровождаются болью. Кровотечения имеют тенденцию к постоянным рецидивам.
На фоне кровотечений иногда возникают сопутствующие осложнения — падение артериального давления и анемия. Они ухудшают кровоснабжение плода, что может спровоцировать его гипоксию — кислородное голодание. Также гипотония и анемия ухудшают самочувствие и работоспособность будущей матери.
Внимание! Низкая плацентация может никак не проявлять себя в первой половине беременности, иногда и до самого конца периода вынашивания ребенка, поэтому будущим матерям не следует пропускать плановые ультразвуковые исследования.
При хронической гипоксии тяжелой степени развивается внутриутробная задержка роста и развития плода. При данной патологии будущий ребенок отстает в массе и длине от своих «сверстников» на две и более недели гестационного срока. Внутриутробная задержка роста и развития плода может провоцировать врожденные патологии нервной системы и других органов, а также гибель в послеродовом периоде.
Аномальное положение плаценты иногда вызывает неправильное положение плода — поперечное (когда плод располагается поперечно к вертикальной оси матки) и косое (когда плод располагается под острым углом к вертикальной оси матки). При перечисленных патологиях невозможно рождение ребенка без оперативного вмешательства. Также низкая плацентация может спровоцировать тазовое предлежание — положение, при котором плод рождается ягодицами или ножками, что усложняет течение естественных родов и часто требует проведения кесарево сечения.
Наиболее опасным осложнением низкой плацентации является самопроизвольный аборт или преждевременные роды. Они наблюдаются в результате отслойки большого участка детского места. Осложнение сопровождается укорочением длины шейки матки, раскрытием внутреннего и внешнего зева и началом родовой деятельности.
Марина Аист — низкая плацентация и расположение плаценты в норме:
Лечение низкой плацентации
При установленном диагнозе и при отсутствии кровотечений женщина нуждается в тщательном наблюдении. При необходимости ей назначаются препараты железа, которые профилактируют развитие анемии. Находясь дома, будущая мать должна соблюдать щадящий режим до конца беременности.
При низком расположении плаценты будущей матери строго запрещена половая жизнь. Также ей следует исключить физические и эмоциональные нагрузки, выделять достаточное количество времени на сон. Беременной женщине нужно правильно и сбалансированно питаться, включая в рацион постное мясо, рыбу, овощи, зелень, фрукты, крупы, черный хлеб, растительное масло.
При возникновении кровотечения женщина должна немедленно попасть в стационар, где ей будет назначено экстренное лечение. Будущей матери назначается транексамовая кислота, кислородная маска, капельница с 0,9% раствором хлорида натрия. Данная терапия помогает остановить кровотечение и восполнить потерю жидкости из кровяного русла.
Если же данные меры не оказывают должного эффекта, врачи назначают более серьезные препараты, останавливающие кровопотерю. Когда это не помогает устранить кровотечение, женщине показано экстренное родоразрешение путем операции кесарево сечения.
Роды при низкой плацентации чаще всего проводят естественным путем. Во время них женщина должна находиться под тщательным наблюдением врача, поскольку в любой момент у нее может развиться кровотечение. Часто в процессе родов акушеры-гинекологи прибегают к искусственному вскрытию плодного пузыря. Показаниями к кесареву сечению являются рецидивирующие маточные кровотечения объемом более 200 мл, сильная одномоментная кровопотеря и общие противопоказания к естественным родам (неправильное положение плода, клинически узкий таз и т.д.).

Причины низкой плацентации
Специалистам не всегда удается установить точную причину неправильной имплантации плодного яйца у конкретной женщины. Иногда развитие низкой плацентации происходит самопроизвольно без наличия предрасполагающих факторов. Однако врачи выделяют несколько причин неправильной имплантации эмбриона. Большинство из них связаны с патологиями матки, из-за которых плодное яйцо не может закрепиться в положенном месте:
- врожденные аномалии развития органа;
хронический воспалительный процесс (эндометрит, инфекции, передающиеся половым путем и т.д.);
рубец на матке в результате оперативных вмешательств;
доброкачественные и злокачественные новообразования;
повреждение маточной стенки после аборта или выскабливания.
Иногда низкая плацентация связана с аномалиями эмбриона — его хромосомными мутациями, в результате которых он не может закрепиться в физиологичном месте. Также патология встречается на фоне тяжелых экстрагенитальных заболеваний, особенно при поражениях системы кровообращения и мочевыделения. Низкая плацентация может наблюдаться при вынашивании близнецов, когда хорион одного из эмбрионов растет в нижнем сегменте матки из-за недостатка места.
Как проходят роды при низкой плацентации?
Беременные с этим отклонением чаще проходят УЗИ, по результатам доктор оценивает ситуацию и принимает решение о предстоящих родах.
Нередки случаи, когда к 36-й неделе плацента поднимается, и тогда дается разрешение на естественные роды. Женщины с низкой плацентацией госпитализируются раньше даты предполагаемых родов. В патологическом отделении за пациенткой наблюдают врачи.
К моменту родов плацента может подняться, и теоретически естественные роды возможны, но здесь есть опасность отслойки плаценты. Причиной становится сокращение мышц. В процессе схваток матка уменьшается, а плацента остается прежних размеров. В такой ситуации сосуды перерываются, ребенку перестанет поступать кислород. Такое состояние для плода опасно, могут повредиться мозговые оболочки. Поэтому чаще всего при низкой плаценте врачи принимают решение о кесаревом сечении.
Большинство женщин, услышав, что у них низкая плацентация, впадают в панику. Не стоит сильно беспокоиться, потому что в 20 недель этот диагноз может измениться, и беременность будет протекать естественно. Главное – довериться своему гинекологу и выполнять все предписания.
Видео
Как проходят роды при низком расположении плаценты?
Если плацента не поднялась к сроку 37-38 недель, будущей маме рекомендуют лечь в больницу заранее, а не дожидаться схваток. Как проходят роды при низкой плацентации — выбирает врач, исходя из состояния роженицы и малыша. Главное условие естественных родов — близость операционной, чтобы в любой момент женщине могли оказать необходимую помощь.
Часто плацента поднимается перед родами. Если промежуток между нею и шейкой матки больше 2 см, риск кровотечения во время родов не выше, чем при отсутствии патологии, и женщина может рожать сама.
Если же присутствует предлежание плаценты, плацентация еще ниже, чем была, ребенок испытывает гипоксию, наблюда
Категории
- Анализы и диагностика(0)
- Беременность и роды(86)
- Бесплодие(3)
- Болезни сосудов(1)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(1)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(1)
- Диетология и грудное вскармливание(49)
- Иммунология(3)
- Инфекционные болезни(0)
- Кардиология(3)
- Кожные болезни(5)
- Косметология(1)
- Красота и здоровье(0)
- Маммология(12)
- Маммология для Пап(1)
- Наркология(4)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(1)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(4)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(1)
- Эндокринология(0)
Необходимые меры при низком прикреплении плаценты
Если беременной поставлен данный диагноз в 20 недель, необходимо соблюдать следующие рекомендации.
- Женщине нужно соблюдать покой, избегать нагрузок, но это не означает, что весь оставшийся срок надо провести в кровати. Кратковременные прогулки не повредят.
- Стоит отказаться от путешествий, а также гимнастики, танцев, аэробики. Лучше избегать долгих поездок в общественном транспорте, а также от подъема и спуска по ступенькам. Любой толчок или нагрузка может привести к отслойке плаценты в 20 недель.
- Если работа женщины предполагает долгое сидение, то нужно ставить ноги немного выше привычного. Делать перерывы и ходить. Чаще проветривать помещение, а по возможности выходить на улицу.
- Лежать нужно только на боку, а не на спине, чтобы не перекрывать артерию. Иначе может произойти потеря сознания.
- Под запретом находятся и перелеты на самолете. Во время полета может произойти непредвиденная ситуация.
- Стрессовые обстоятельства могут привести к осложнению, нередко врач своей пациентке назначает успокоительные препараты. Беременной лучше научиться справляться с негативными мыслями, получать больше положительной информации.
- При возникновении кровотечения женщину надо доставить в больницу. В медицинском учреждении проведут лечение препаратами, останавливающими кровотечение, что спасет жизнь ребенку.
- Беременной с таким диагнозом противопоказана половая жизнь. Во время полового акта матка подвергается толчкам, а оргазм приводит к притоку крови. Это крайне опасно и может спровоцировать кровотечение.
Однако занятия сексом для пары возможны только при соблюдении правил:
- исключение резких толчков во время полового акта;
- неглубокое и плавное проникновение;
- положение беременной во время занятий сексом – на боку.
Строгое соблюдение предписаний доктора поможет избежать неприятностей.
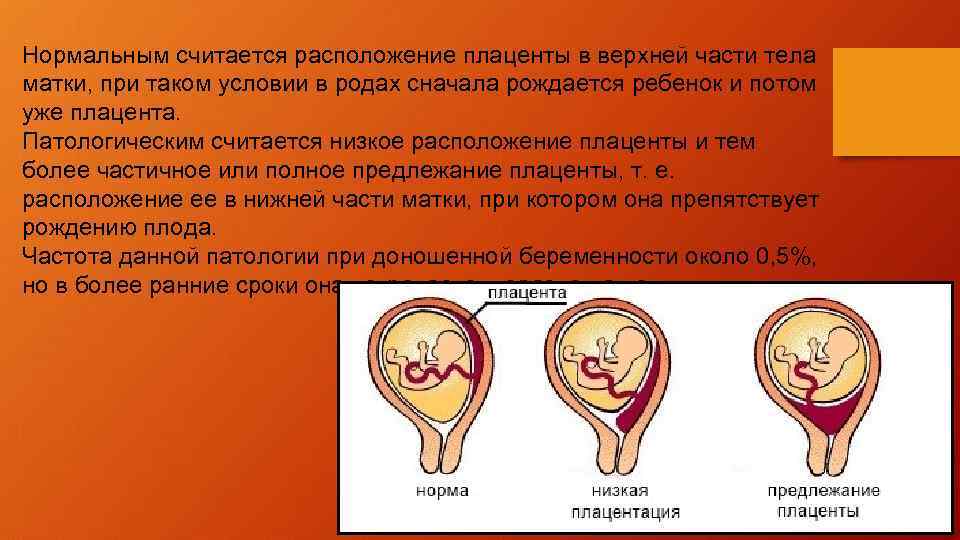
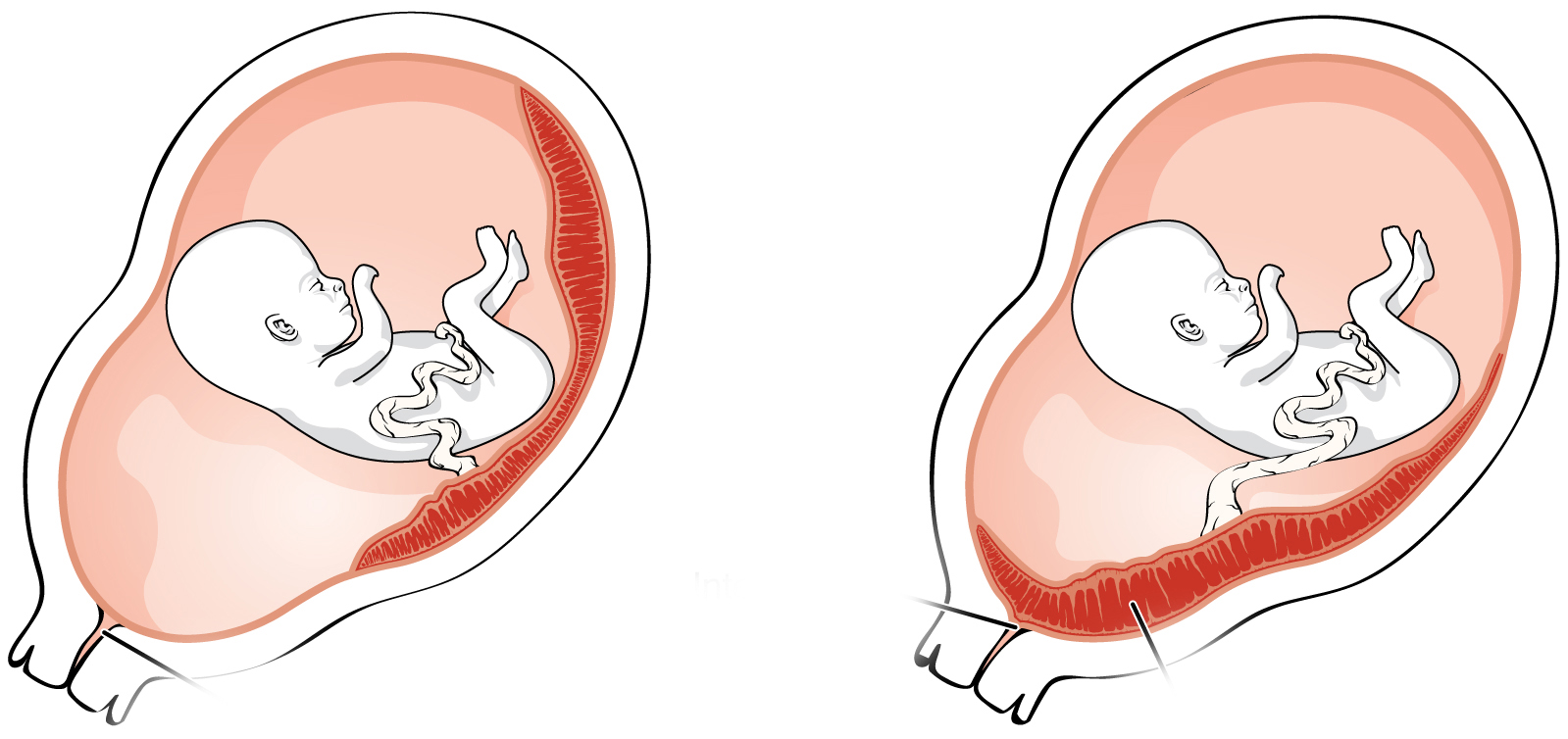
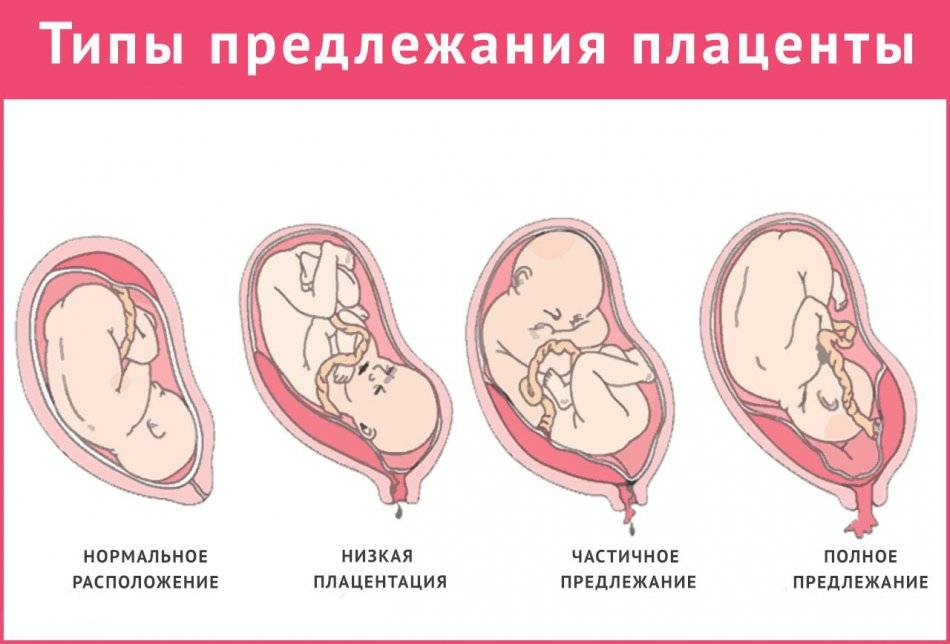
Нормальное расположение плаценты и низкая плацентация
Когда оплодотворённая яйцеклетка заканчивает свой путь по маточной трубе и попадает в матку, она прикрепляется к одной из её стенок. В норме клетка расположится ближе ко дну матки, которое находится в верхней части данного органа.
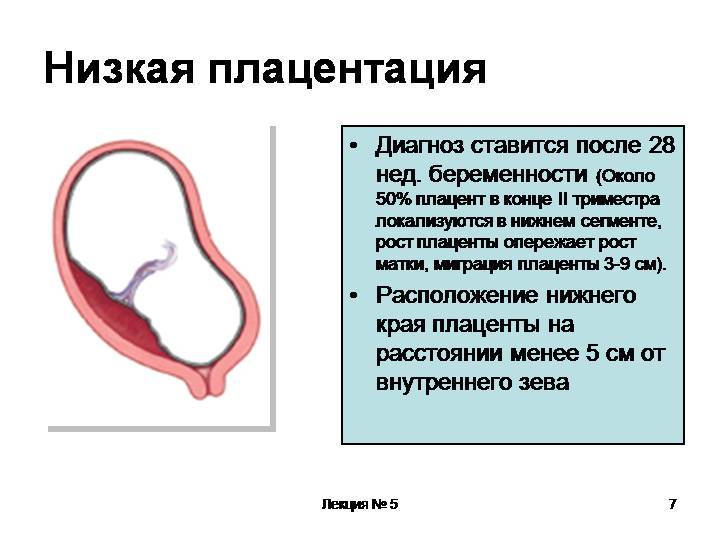
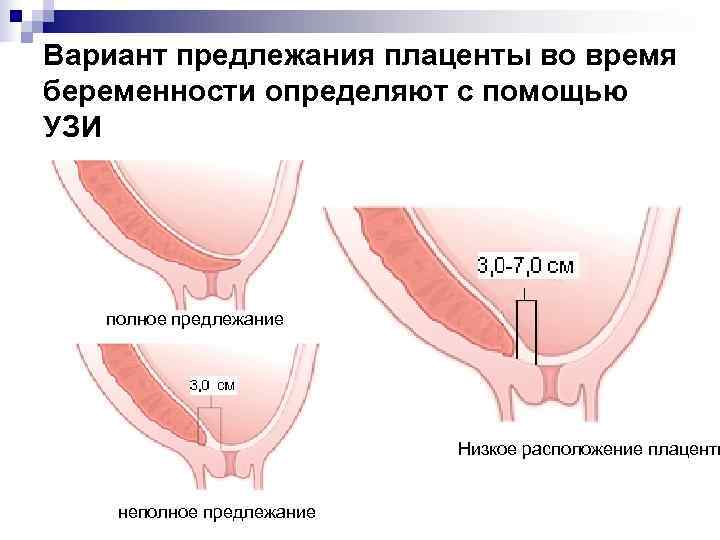
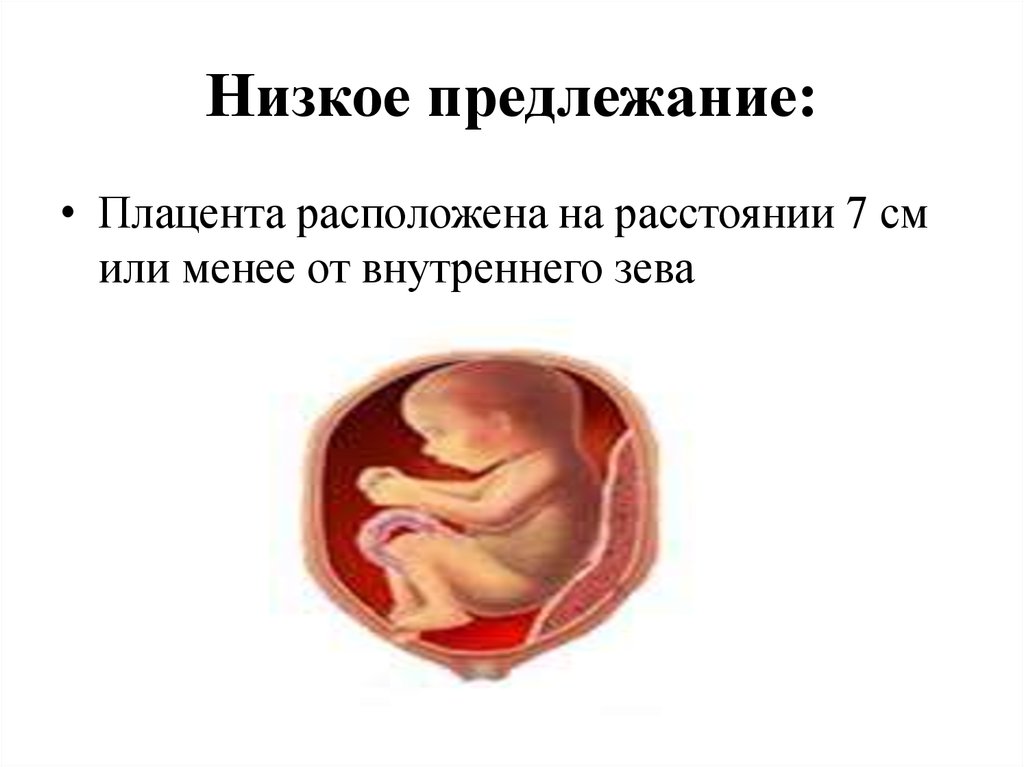
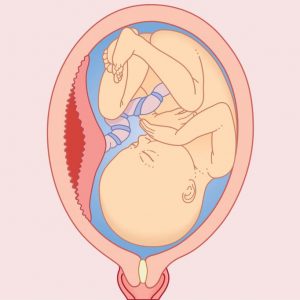
О низкой плацентации говорят тогда, когда расстояние от матки до маточного зева — не более 6 сантиметров
Но случается так, что яйцеклетка по каким-либо причинам прикрепляется в нижней части матки, ближе к «выходу». Это состояние и есть низкая плацентация
Важно помнить, что данный диагноз ставится, когда расстояние от матки до маточного зева составляет 6 сантиметров и меньше
Низкая плацентация и предлежание плаценты
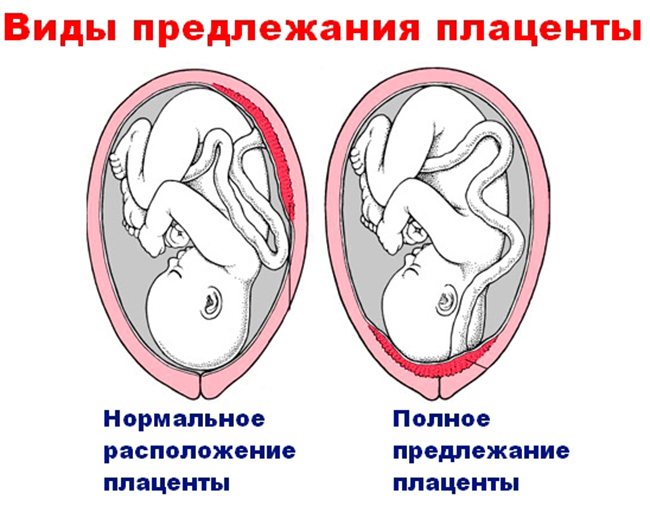
Когда плацента опускается так низко, что перекрывает вход в матку, тогда появляется предлежание плаценты
Важно не путать: при низкой плацентации маточный зев открыт, при предлежании — частично либо полностью закрыт
Будущие мамы часто совмещают данные понятия в одно, начиная паниковать
Но, несмотря на схожесть, в этих диагнозах есть одно очень важное отличие: при низкой плацентации естественные роды вполне возможны, в отличие от предлежания, при наличии которого велика вероятность родоразрешения путём кесарева сечения.
Низкая плацентация отличается от предлежания открытым входом в матку, что делает возможным естественное родоразрешение
Признаки низкой плацентации по время беременности
О низкой плацентации возможно вести речь только после ультразвукового обследования, внешне она никак себя не проявляет, особенно в ранних сроках гестации. Если при УЗИ-сканировании врач определяет расположение плаценты ближе 5 см от внутреннего зева шейки, беременной нужно быть настороже. Обычно о низкой плацентации ведут речь в конце первого и начале второго триместра, в эти сроки данная аномалия выявляется гораздо чаще, до 20-ти раз, чем в последние недели гестации. Данный факт связан с тем, что плацента растет относительно быстрее самой стенки матки, и на фоне растяжения, роста маточных стенок типичная ее «миграция», то есть перемещение вверх, подальше от внутреннего маточного зева.

Важно
За счет активно роста и растяжения тканей в нижней трети матки у большинства женщин с низкой плацентацией 1-2 триместра, диагноз затем исчезает. Плацента занимает вполне нормальное положение. И в этом ее отличие от предлежания, при котором край плаценты либо частично, либо полностью закрывает выход из матки, делая естественные роды невозможными.
Сама женщина положение плаценты никак не ощущает, ни в ранние сроки, ни в третьем триместре. В случае осложнений она может отмечать мажущие или кровянистые выделения, но каких-либо болевых ощущений обычно не имеется.
В отличие от предлежания, сильных и угрожающих жизни и беременности кровотечений обычно не бывает, это нередко мажущие выделения, провоцирующиеся нагрузками, интимной близостью, стрессами.
В ранние роки возможна угроза выкидыша, и чем ниже прикрепился зародыш, тем более это вероятно. Тогда могут возникать боли в пояснице и внизу живота, похожие на менструальные. Кровотечение будет от минимального до обильного. Чем сильнее симптомы, тем выше шанс неблагоприятного исхода.
Применение амниоцентеза
Амниоцентез при беременности используется прежде всего как диагностическая процедура для выявления некоторых генетических нарушений у плода – например:
- Синдрома Дауна, характеризующегося отклонениями в умственном развитии, пороками внутренних органов и аномальными особенностями внешности;
- Синдрома Патау, для которого характерны внешние аномалии, нарушения развития ЦНС и мозга, несовместимые с жизнью (новорожденный умирает спустя несколько дней);
- Синдрома Эдвардса, сопровождающегося нарушениями в строении внутренних органов (чаще всего сердца), задержкой умственного развития, ранней смертностью (средняя продолжительность жизни таких детей – несколько месяцев);
- Синдрома Тернера, проявляющегося исключительно у девочек в виде пороков развития внутренних органов, бесплодием, низкорослостью (хотя люди с такой патологией не имеют отклонений в интеллектуальном развитии и могут вести полноценную жизнь);
- Синдрома Клайнфельтера, характерного только для мужчин и сопровождающегося удлинением конечностей, высоким расположением талии, гинекоматией, замедленным половым созреванием, атрофией яичек, бесплодием.
Помимо выявления генетических аномалий у плода, амниоцентез при беременности применяется для контроля общего развития органов и систем ребенка у женщин, входящих в группы риска.
Показаниями к амниоцентезу являются:
- Наличие у беременной женщины или ее родственников генетических аномалий;
- Возраст женщины, превышающий 35-летнюю отметку (после нее повышается риск образования в яичниках лишней 21 хромосомной пары);
- Результаты ультразвукового обследования – например, выявление увеличенного просвета между шейной костью и кожей плода, характерного для синдрома Дауна;
- Результаты биохимического скрининга – превышение нормального уровня ХГЧ или аномально низкая концентрация РАРР-А (специфического белка, содержащегося в плазме крови).
Еще одной областью использования этой методики является искусственное прерывание беременности. В этом случае с помощью пункционной иглы в амниотическую жидкость вносятся растворы препаратов, убивающих плод и способствующих его отторжению и изгнанию из матки.