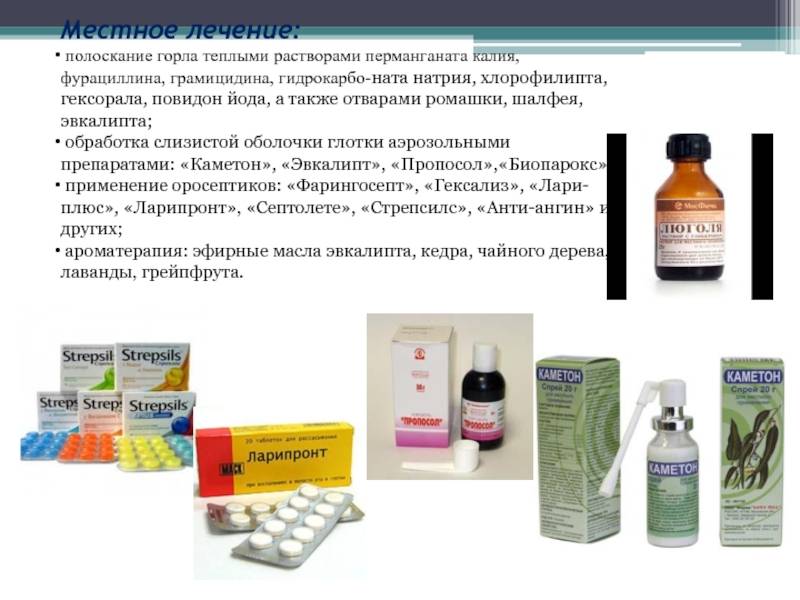
Типы тонзиллита
Тонзиллит может протекать в острой и хронической форме. Симптомы острого тонзиллита у ребенка выражены намного ярче, что пугает родителей. Это не страшно, если болезнь проходит без осложнений.
Когда ребенок заболевает тонзиллитом с определенной частотой, это означает, что он стал хроническим. В этом случае признаки болезни могут быть смазанными. Заболевание опасно развитием осложнений, поэтому даже без высокой температуры и при отсутствии четких симптомов тонзиллита у ребенка нужно посетить врача.
Острый тонзиллит, как правило, и чаще всего, вызывается различными вирусами и не требует лечения антибиотиками. Единственный вид тонзиллита, требующий обязательного назначения антибиотиков, тонзиллит вызываемый бактерией под названием бета-гемолитический стрептококк группы А (БГСА) – его называют ангиной. Ангина — это самая опасная форма тонзиллита, потому что стрептококк размножается очень быстро и по кровотоку без труда путешествует по организму, достигая важнейших органов — почек, суставов, сердца. Такой тип тонзиллит у детей лечится только антибиотиками; главная цель — не только вылечить больное горло, но и уничтожить бактерию, не дать ей проникнуть в другие органы, чтобы избежать осложнений
Симптомы
Первые признаки ангины полностью повторяют показатели обычного ОРЗ. Это повышение температуры тела, сильный озноб, слабость в теле и головная боль. Однако существует ряд специфических симптомов, которые характерны только для данного вида заболевания.
В первую очередь это затруднённость при глотании и болевые ощущения. Это связано с уменьшением просвета из-за сильного воспаления миндалин. Проходящая по этому пути еда задевает воспалённые участки слизистой и провоцируют болевые ощущения.
Кроме того, если осмотреть гортань пациента в запущенных случаях будут видны белые или желтоватые участки гноя. В некоторых случаях будут виднеться некрозированные участки с светло-серым налётом.
При этом носовое дыхание обычно не затрудненно и отлично проходит, так как пазухи не заложены. Вся боль и воспаление сосредоточены исключительно в ротоглотке, на миндалинах. Этот симптом помогает отличить грипп и простуду от ангины.
Причины развития хронического тонзиллита
Развитие хронического тонзиллита возможно по 2 сценариям:
- в результате ангины (острого тонзиллита), которая неправильно лечилась или лечение проведено не до конца;
- в результате снижения иммунной защиты и постоянного воздействия агрессивных факторов (это безангинный вариант).
В качестве агрессивных раздражителей выступают:
- вдыхание табачного дыма;
- неправильное питание;
- злоупотребление спиртными напитками;
- кариозные зубы;
- воспалительные процессы в околоносовых пазухах (гайморит, фронтит и т.д.);
- нарушение носового дыхания, происходящее при искривлении перегородки носа, полипы или гипертрофия нижних раковин носа. В таких условиях слизистая ротовой полости пересыхает и нарушается образование иммуноглобулина А, что снижает иммунную защиту лор-органов.
Однако воздействия только описанных факторов недостаточно для развития хронического тонзиллита. В настоящее время его считают результатом инфицирования патогенными бактериями на фоне аллергизации (измененной иммунной реактивности). Свою роль в этом процессе имеют и местные изменения лимфоидной ткани после предшествующих ангин, а также фактор наследственности, проявляющийся лишь при определенных условиях внутренней и внешней среды.
Инфицирование. Чаще всего причиной становятся стрептококки и стафилококки. При этом максимальную опасность представляет гноеродный стрептококк, который называется бета-гемолитическим (относится к группе А). Риски, связанные с этим возбудителем – это вероятность развития аутоиммунных заболеваний, т.е. когда собственные клетки иммунитета повреждают другие клетки своего же организма. Так происходит при гломерулонефрите, ревматизме, полиартрите и других подобных заболеваниях.
Измененная реактивность организма (его аллергизация), которая характеризуется чрезмерной продукцией иммуноглобулинов класса Е. В таких условиях повторное проникновение антигенов (например, чужеродных белков бактерий) запускает аллергическую реакцию, которая постоянно поддерживает воспаление. Это соответствует фазе обострения патологического процесса.
Доказано, что вероятность хронического тонзиллита у людей, чьи родственники первой-второй линии страдали этим заболеванием, намного выше, чем у остальныхлюдей. Это связано с особенностями анатомии миндаликовых крипт и иммунного статуса (склонность к аллергическому ответу).
Формы
Современная медицинская наука выделяет достаточно много видов ангины, разбираться в которых – прерогатива специалистов. В рамках же данного дискурса рассмотрим несколько главных ее форм: катаральную, фолликулярную, лакунарную и некротическую.
Каждая разновидность ангины отличается от других степенью и глубиной поражения самих миндалин, а также локализацией воспалительного процесса.
При ангине инкубационный период может составлять от 10 часов до нескольких суток. Само второе название ангины «острый тонзиллит» указывает на острое начало болезни (резкий скачок температуры тела, болезненных ощущений в горле и т.д.)
Как лечить острый тонзиллит?
Терапия острого тонзиллита должна быть комплексной, тогда выздоровление наступает намного быстрее. В лечении ангины выбор лекарственного средства зависит от типа микроба, вызвавшего болезнь. Тип препарата, дозировка и метод применения определяются лечащим врачом.
- В лечении грибковых ангин (такая болезнь провоцируется в основном грибком из рода Кандида), используют противогрибковые препараты. Грибковая ангина часто возникает после длительного лечения антибиотиками.
- В лечении бактериальных ангин используют различные виды антибиотиков и противомикробных препаратов синтетического происхождения (зависит от чувствительности микроба и реакции пациента на лекарства), различные локальные антисептики, которые выпускаются в виде спрея или аэрозоля, а также таблеток, леденцов и пастилок.
- Лечение вирусных ангин предусматривает применение противовоспалительных препаратов, а также симптоматических средств.
Существуют общие рекомендации во время лечения в домашних условиях:
- изоляция больного в отдельную комнату;
- регулярное проветривание комнаты;
- влажная уборка комнаты ежедневная;
- выделение отдельной посуды для больного;
- обильное питье;
- исключение слишком горячих продуктов;
- пища должна быть теплой, пюреобразной;
- нельзя употреблять острую, кислую пищу (это дополнительно раздражает слизистую горла).
Жаропонижающие препараты должны приниматься при температуре 38.5 и более градусов. Назначаются следующие препараты:
- Аспирин;
- Ибупрофен;
- Нурофен;
- Парацетамол.
Обязательно проводится этиотропная терапия (направленная на возбудителя заболевания).
Как лечить простуду при больном горле
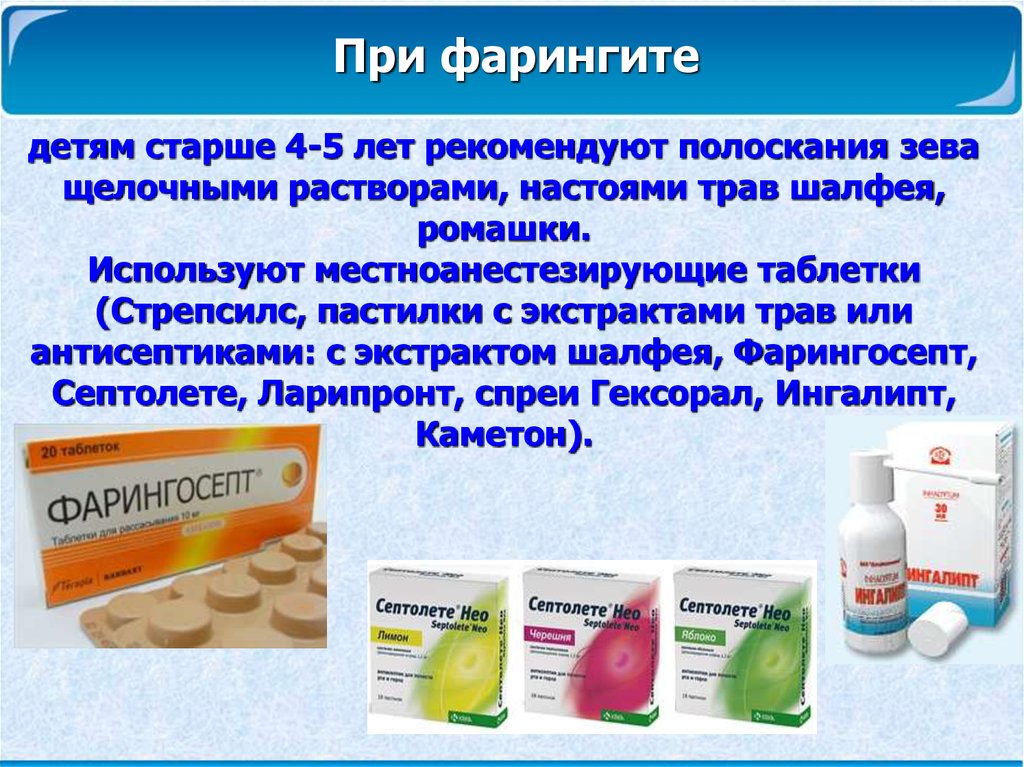
Борьба с болью в горле чаще всего включает в себя местную терапию. Врач порекомендует использовать растворы для полосканий, антисептики, при необходимости – спреи в виде аэрозоля, которые распыляют в ротовой полости. Детям старше трех лет можно давать таблетки для рассасывания, потому что, например, ребенок в 2 года при простуде может не понять, как необходимо применять лекарство. Противовирусные препараты помогут быстрее удалить вирус из организма и начать выздоравливать. Также малышам подойдут горячие и холодные ингаляции, полоскания и обязательно обильное питье в виде теплого чая или несладкого компота.
Кроме того, может потребоваться прием антигистаминных препаратов (например, при ларингите). При появлении осложнений на легкие и бронхи педиатр порекомендует антибиотики. Однако помните, что любое лечение ребенка от кашля, в том числе с применением отваров из трав, мази от простуды, компрессов, различных прогреваний и любых других рецептов народной медицины необходимо согласовывать с лечащим врачом. Только он сможет подобрать правильную терапию с учетом возраста малыша, его анамнеза, наличия или отсутствия аллергии на различные препараты и других важных нюансов, что в конечном итоге поможет вылечить маленького пациента.
Как помочь?
При появлении первых симптомов простуды, необходимо сразу измерить температуру. Если отметка переходит черту 38 градусов, нужно срочно вызвать врача. Ни в коем случае нельзя растирать малыша уксусом. Так можно легко спечь нежную кожу. Как помочь ребенку до прихода педиатра?
- Подложить под голову небольшую подушку.
- Прочистить носовые ходы. Заложенность и сопли мешают крохе нормально дышать. Освободить носик от слизи может обычная резиновая груша или современный аспиратор.
- Сделать влажную уборку. Сухой застоявшийся воздух и пыль раздражают слизистую оболочку носоглотки. Повысить влажность в комнате можно с помощью специального прибора, небольших емкостей с водой или влажных махровых полотенец.
Профилактика развития ангины

Укрепление иммунитета и соблюдение профилактических мер могут свести к минимуму вероятность возникновения ангин у ребенка:
- приходя с улицы, перед едой мойте ручки;
- следите, чтобы ребенок регулярно чистил зубы, обеспечьте профилактические осмотры стоматологом, ведь кариес является предпосылкой БА;
- гуляйте и играйте на свежем воздухе,
- узнайте, как закаливать ребенка, есть щадящие методики;
- избегайте больших скоплений людей особенно в момент пика заболеваемости;
- сбалансированное питание ребенка – ключ к здоровью;
- температура воздуха и влажность в детской должны поддерживаться на уровне 23C при влажности 50-60%;
- полезно проводить ежедневные влажные уборки и проветривать помещение.
Очень важно при первых признаках заболевания своевременно обратиться к врачу-педиатру. Справочно-информационный материал
Справочно-информационный материал
Автор статьи
Врач общей практики
https://cyberleninka.ru/
Острый и хронический ларинготрахеит
Ларинготрахеит может протекать в двух формах: острой и хронической.
Острый ларинготрахеит у детей классифицируется на:
- первичный — диагностируется впервые;
- рецидивирующий — появляется повторно (частые простудные заболевания, влияние неблагоприятных факторов).
Острая форма болезни без своевременного и адекватного лечения переходит в хронический ларинготрахеит. Для заболевания характерно длительное течение с частыми обострениями. Именно поэтому мы рекомендуем обращаться к врачу уже при первых симптомах болезни.
Хронический ларинготрахеит также может протекать в нескольких вариантах:
- катаральный;
- атрофический;
- гиперпластический.
Симптомы простуды у ребенка
Практически каждый из нас не раз в жизни сталкивались с простудой и все мы хорошо знаем как она проявляется: лихорадка, слабость, боль в горле, кашель и насморк. Дело в том, что когда речь идет о грудном ребенке, появляется такая проблема: по внешним признакам родители не всегда могут определить, что малыш болен. Ситуация осложняется тем, что он еще не умеет говорить и не в состоянии рассказать о своем самочувствии.
Лихорадка не всегда возникает у детей. Чаще всего отмечается незначительное повышение температуры у детей грудного возраста. Родители могут заметить изменения в общем состоянии и поведении малыша: он становится вялым или, наоборот, беспокойным. Ребенок начинает много плакать и его трудно успокоить. Также могут отмечаться нарушения режима дневного и ночного сна: ребенок может постоянно просыпается или, наоборот, слишком много спать.
При простуде у младенцев нередко ухудшается аппетит: это связано с затруднением дыхания через нос и общей интоксикации. Возможны обильные срыгивания и рвота. Недоедание и обезвоживание усугубляют тяжесть состояния ребенка.
Через несколько дней после начала заболевания клиническая картина уже не вызывает сомнений. Но в этот период, если лечение не было начато вовремя, к указанным симптомам могут добавиться и бактериальные осложнения
Поэтому родители должны внимательно следить за состоянием ребенка и обращать внимание на любые, даже незначительные отклонения от нормы
Понять, что ребенок простыл, можно по следующим симптомам:
- заложенности носа;
- кашлю;
- рыхлому горлу;
- затрудненному дыханию;
- чрезмерному слюноотделению;
- беспокойному сну;
- вялому состоянию;
- повышенной капризности;
- подъему температуры тела.
ОРВИ у грудничков начинается внезапно. Вечером малыш улыбается и чувствует себя хорошо, а с утра капризничает, потому что не может нормально дышать и сосать грудь из-за насморка. Чаще всего вирусы затрагивают горло и пазухи носа, что причиняет сильный дискомфорт маленькому ребенку.
Лечение. Режимные моменты
Комплексное лечение на ранних этапах болезни подразумевают выполнение следующих рекомендаций.
Строгий постельный режим.
Ограничение нагрузки на вокальный аппарат. Ребёнок должен меньше разговаривать. Это сложно, но эта мера является ключом к быстрому восстановлению
Для маленьких детей, которые заболевают ларингитом, ограничивать перенапряжение особенно важно, так как голосовые связки находятся на стадии развития, а чрезмерная нагрузка может привести к неисправимым нарушениям голоса.
Постоянный контроль за воздухом. Лучший вариант – умеренно влажный воздух в комнате
Этого можно достичь с использованием увлажнителя и регулярного проветривания комнаты.
Обильное питьё — фруктовые напитки, травяные чаи, молоко, вода в бутылках. Основная цель — предотвратить сухой кашель, уменьшить интоксикацию.
Сбалансированное питание, витамины, избегание раздражающих продуктов питания. Пища диетическая и полезная.
Что такое тонзиллит
С раннего возраста человек обладает иммунной защитой (тот самый иммунитет). Основная ее функция — не пускать зловредные микроорганизмы внутрь. Для этого по всему периметру выставлены специальные барьеры, которые первыми встречают инфекцию и не позволяют ей пройти дальше.
В ротовой полости (точнее, в глотке) эту функцию выполняют миндалины, расположенные по кругу, чтобы замкнуть защитное кольцо. Большинство из них находятся довольно глубоко, и невооруженным глазом их не рассмотреть. Однако две расположены на первой линии обороны и хорошо видны, если широко открыть рот и высунуть язык. Они называются небные миндалины и первыми принимают на себя удар болезнетворных микроорганизмов.
Причина частых тонзиллитов у детей в том, что, когда вредные микроорганизмы нападают, иммунная защита небных миндалин начинает с ними сражаться и, если иммунитет недостаточно силен, возникает воспаление. Тонзиллит — это и есть воспаление небных миндалин, ответ организма на атаку вредоносных микроорганизмов.
Как понять, что у малыша болит горло?
В первую очередь необходимо осмотреть слизистую оболочку гортани. Гиперемия (покраснение) горла – это явный, но не единственный симптом. Кроме этого, могут присутствовать и другие клинические проявления воспаления, такие как:
- отечность миндалин и наличие на них налета;
- затруднение и боль при глотании;
- краснота видимых частей зева;
- осипший голос и першение в горле;
- сухой, «лающий» кашель;
- выделения из носа и заложенность носовых ходов;
- увеличение подчелюстных лимфоузлов;
- снижение аппетита и общая слабость;
- головная боль и повышение температуры тела.
Если некоторые из вышеперечисленных симптомов имеют место быть, то родителям следует обратиться к отоларингологу для выяснения истинной причины воспаления. При адекватном лечении прогноз, как правило, благоприятный.
Симптоматика
Развитие симптомов заболевания происходит от двух до четырнадцати суток. Главное отличие вирусной формы от болезни, вызванной бактериями— характерного гнойного налёта на нёбных миндалинах нет. Первые признаки, которые проявляются у больного, во многом схожи с развитием катаральной ангины:
- высокая температура тела (до 40°С);
- головные боли;
- вялость;
- «ломит» суставы;
- резкая боль в горле;
- увеличенные лимфатические узлы в подчелюстной области.
Уже через пару дней добавляются симптомы, присущие ОРВИ: кашель, насморк, першение в горле, тошнота, диарея, появление на гландах маленьких папул (округлых выпячиваний).
Каждая из разновидностей вирусной ангины имеет свои особенности. Так при аденовирусной форме может проявляться конъюнктивит и боли в животе. Болезнь обычно проходит за две недели.
Гриппозная форма начинается остро с резкого повышения температуры и сопровождается сухим кашлем, сильной головной болью, болью в горле и насморком. Болезнь, как правило, проходит через семь-десять дней.
При герпетической форме на гландах образуются пузырьки с серой жидкостью. Через три-четыре дня они начинают лопаться.
До возраста 6 месяцев заболевание у грудничков встречается крайне редко, поскольку получаемые с молоком матери антитела защищают от инфекций. После до достижения ребёнком трёх лет количество этих антител снижается, заражение вирусами происходит всё чаще и чаще. Как только у малыша увеличивается количество собственных антител, он становится менее восприимчивым к вирусам, вспышки болезни случаются гораздо реже. После трёх лет частая заболеваемость вирусным тонзиллитом связана с переохлаждениями в холодное время года, слабой иммунной системой и постоянным заражением в дошкольных, школьных детских учреждениях и спортивных секциях.
Пик болезни приходится на первые пять дней, затем температура тела спадает. Именно в этот период больной наиболее заразен. Как только температура нормализовалась — значит с вирусом удалось справиться и опасности заражения для окружающих нет. Кашель и выделения из носа могут присутствовать до самого выздоровления, но наличие их — не показатель заразности.
Какими симптомами проявляется у ребёнка
Основная триада признаков ангины – интоксикационный синдром, поражение носоглотки и увеличение регионарных лимфоузлов.
Продромальный период обычно короткий, после появления первых симптомов у ребёнка быстро ухудшается общее состояние. Температура тела поднимается до 38-39 °C. Появляется слабость, разбитость, дети становятся капризными, вялыми, теряют аппетит.
На фоне интоксикации нередко возникает рвота. При фолликулярной и лакунарной формах возможны судороги. У ребёнка появляется ощущение жжения, першения и болезненных ощущений в горле. При глотании симптомы усиливаются. Язык обложен. Из-за боли пациент может отказываться от пищи и питья, иногда его голос приобретает гнусавый оттенок.
Подчелюстные лимфоузлы увеличиваются, становятся болезненными. Иногда из-за раздражения горла появляется сухой кашель. Дополнительными признаками вирусной ангины у ребёнка считаются насморк, воспаление конъюнктивы и слизистой ротовой полости, нарушения стула.
Отличие простуды от гриппа
При общей схожести симптомов: насморк, температура, кашель – грипп и ОРВИ являются совершенно разными заболеваниями с различными возбудителями и способами лечения. Протекают они также по-разному.
Научитесь отличать болезни друг от друга:
| Самочувствие | ОРВИ | Грипп |
| Температура тела | Выше 38 С поднимается редко | До 39 С и выше поднимается за 2-3 часа |
| Интоксикация организма | Выражается повышенной утомляемостью | Сильный озноб, боль головная и при движении глаз, светобоязнь, ломота в теле |
| Насморк и заложенность носа | Возникают в первые дни | Появляются не сразу и выражены не так ярко |
| Чихание | Присутствует всегда | Может отсутствовать |
| Кашель, дискомфорт в области груди | Сухой, отрывистый, появляется сразу | Появляется через несколько суток после начала развития болезни |
| Боль в горле и его покраснение | Имеет выраженный характер | Проявляется не сразу |
| Дискомфорт в глазах | Редко, если присоединяется бактериальная инфекция | Частый симптом |
Также отличием в симптомах гриппа и ОРВИ у детей является наличие или, наоборот, отсутствие расстройств ЖКТ. Если ребенок простыл, рвота и жидкий стул встречаются у него крайне редко. При гриппе у малыша возможны кишечные расстройства.
Ответы на популярные вопросы про тонзиллит
1. Какие антибиотики назначают при тонзиллите?
В лечении острого тонзиллита выделяют несколько групп антибиотиков:
- полусинтетические пенициллины
- цефалоспорины
- макролиды
Назначить антибиотики может только врач. Бесконтрольное самостоятельное применение антибиотиков запрещено, так как возможно развитие устойчивости бактерии к антибиотику, что ведет к неэффективности определенного лекарства к бактерии в дальнейшем. При вирусной форме ангины лечение антибиотиком не показано!
2. Можно ли делать прививки при тонзиллите?
В обязательном порядке следует проконсультироваться с лечащим врачом. Прививку можно делать при хроническом тонзиллите, но ТОЛЬКО в ОТСУТСТВИЕ ОБОСТРЕНИЯ.
3. Какой врач лечит тонзиллит?
В современной медицине лечением острого тонзиллита или ангины может заниматься врач-оториноларинголог (ЛОР), врач-инфекционист и терапевт.
4. Можно ли делать ингаляции при тонзиллите?
Применение ингаляции при остром тонзиллите допустимо только после консультации врача! Не при всех формах ангины допустима данная процедура. Показания и противопоказания зависят от формы острого тонзиллита и возбудителя, поэтому дифференциальная диагностика играет ключевую роль. Только врач может назначить лекарство для ингаляции и его правильную дозировку. Также врач поможет подобрать правильный тип небулайзера.
5. Можно ли есть мороженое при тонзиллите?
Для облегчения боли в горле рекомендовано употребление холодных продуктов, в том числе мороженого. Холод обладает местноанестезирующим эффектом, достигаемым за счет воздействия на нервные окончания.
6. Какие анализы назначают при тонзиллите?
- мазок из глотки – с миндалин, дужек, задней стенки глотки на определение возбудителя и устойчивости к антибиотику, в том числе на предмет дифтерии
- экспресс-тест на выявление бета-гемолитического стрептококка группы А
- общий анализ крови
- общий анализ мочи
- СОЭ
7. Может ли тонзиллит возникать только с одной стороны?
В основном тонзиллит протекает с двусторонним поражением миндалин, но бывают исключения. Тонзиллит может протекать не только как самостоятельное заболевание, но и быть проявлением какого-либо другого заболевания. Например, при туляремии или первичном сифилисе тонзиллит проявляется с одной стороны.
8. Как долго лечится тонзиллит?
В среднем лечение может занимать 7 дней. Например, антибактериальная терапия назначается на 5-10 дней. Все зависит от группы антибиотика и наличия осложнений.
9. Можно ли самостоятельно удалять пробки при тонзиллите?
Нет, самостоятельное удаление пробок строго запрещено! Ни ватными палочками, ни зубной щеткой, ни руками. Это связано с опасностью повреждения миндалины и окружающих тканей. Повреждение может спровоцировать распространение инфекции и развитие осложнений.
Причины возникновения гнойной ангины
Гнойная ангина – это инфекционное заболевание. Причина её возникновения – активизация болезнетворных микроорганизмов (стафилококков, стрептококков и др.). Главный возбудитель гнойной ангины у маленького ребёнка – β-гемолитический стрептококк. Даже у здорового ребёнка эта патогенная микрофлора в небольших количествах присутствует на слизистых оболочках носоглотки. Это вариант нормы, и присутствие микроорганизмов в этом случае опасным не является.
Ребёнок заболевает тогда, когда патогенная микрофлора активизируется, к примеру, из-за перенесённых инфекционных заболеваний (грипп, ОРВИ), а также иных причин:
- первая причина – ослабленный иммунитет, когда защитных сил организма ребёнка не хватает для того, чтобы противодействовать болезнетворным микроорганизмам;
- вторая причина – стоматологические заболевания (кариес, болезни дёсен и т.п.). Инфекция с кариозных зубов может легко перейти на миндалины, что станет причиной их воспаления. Поэтому необходимо своевременно вылечивать больные зубы и регулярно посещать стоматолога.
- переохлаждение – частая причина возникновения тонзиллита у маленьких детей, порой достаточно промочить ноги, чтобы появились первые симптомы болезни;
- несбалансированное питание (нездоровая пища – одна из причин снижения иммунитета у маленького ребёнка);
- ещё одна причина – неблагоприятные условия проживания, например, в районах с плохой экологией;
- высокая утомляемость – чтобы причиной заболевания не стала повышенная утомляемость, необходимо соблюдать у маленьких детей режим сна и отдыха.
Маленький ребёнок может заболеть двумя путями – воздушно-капельным и контактно-бытовым. Причина заражения воздушно-капельным путём – контакт с другим больным ребёнком или взрослым. Бактерии передаются по воздуху от чихающего или кашляющего человека или в процессе разговора.
Причиной возникновения заболевания может также быть использование личных предметов больного. Маленькому ребёнку достаточно поиграть в игрушки другого больного малыша, чтобы через какое-то время проявились типичные признаки гнойного тонзиллита. Возникновение заболевания может быть также спровоцировано использованием посуды больного или полотенца. Так проявляются причины заражения контактно-бытовым способом.
Диагностические мероприятия при болях в гортани
Точно диагностировать заболевание и выявить, что именно спровоцировало появление подобной симптоматики, может доктор. Самое главное – точно определить обстоятельства, которые привели к возникновению болезненных проявлений в горле, а также выявить сопровождающие признаки, обычно указывающие на источник проблемы. С этой целью назначаются определенные лабораторные исследования (клинические анализы мочи и крови). При наличии подозрений на поражение бактериями показано взятие мазка на флору со слизистых гортани. Подобная диагностика очень важна. Она требуется, чтобы точно диагностировать заболевание и назначить подходящие антибиотики.
Следует заметить, что универсальная методика для лечения больного горла отсутствует, поскольку боль является только признаком, сигнализирующим об инфицировании либо развитии определенной патологии.