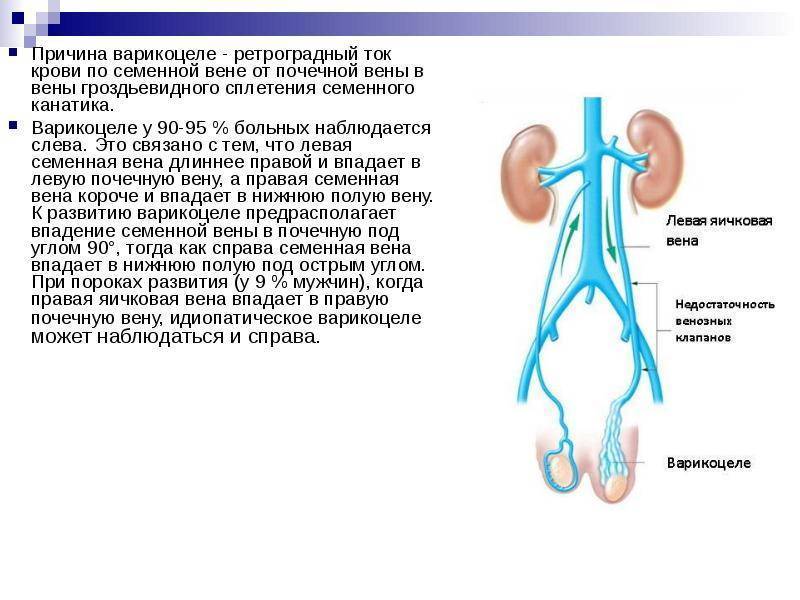
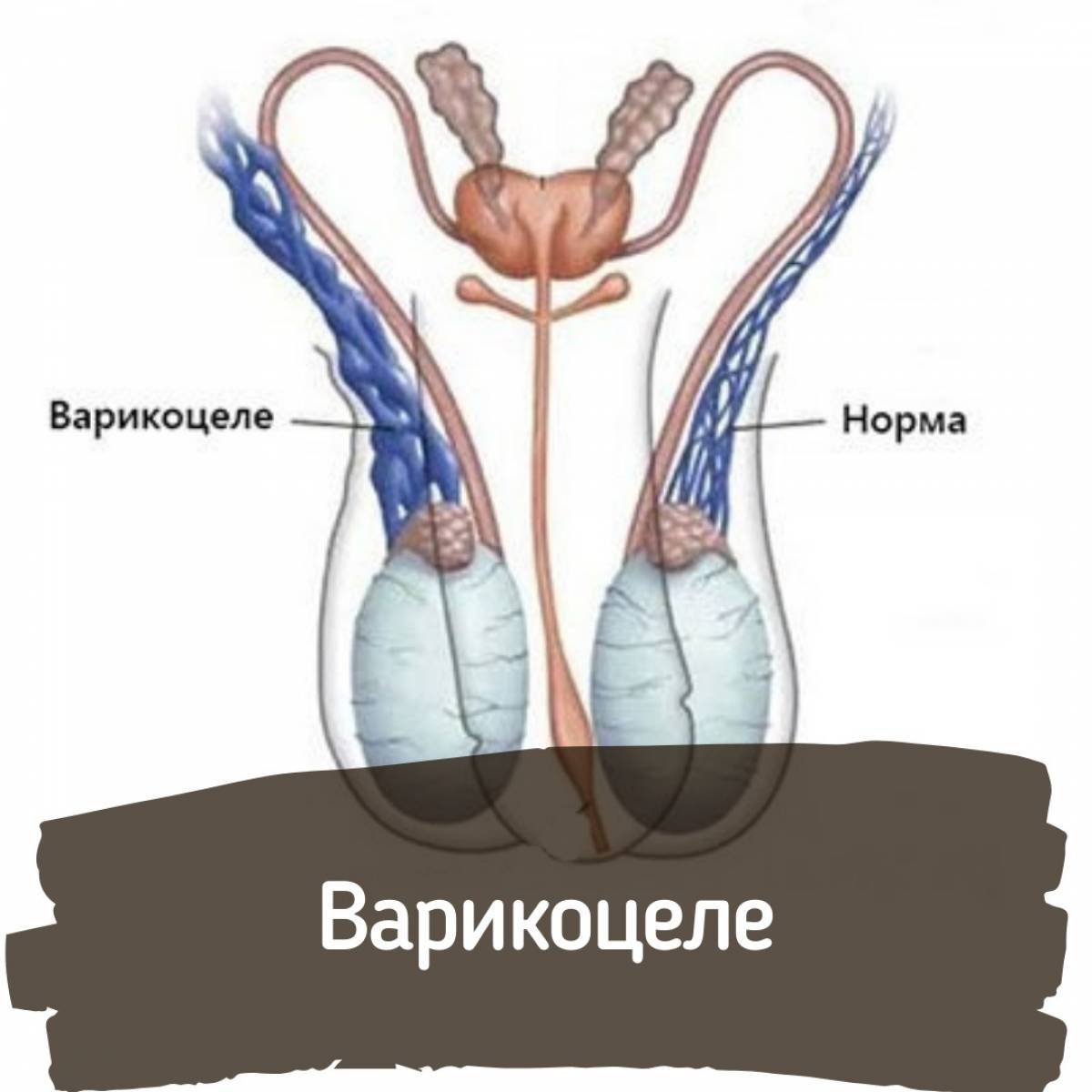
Жалобы и симптомы при варикоцеле
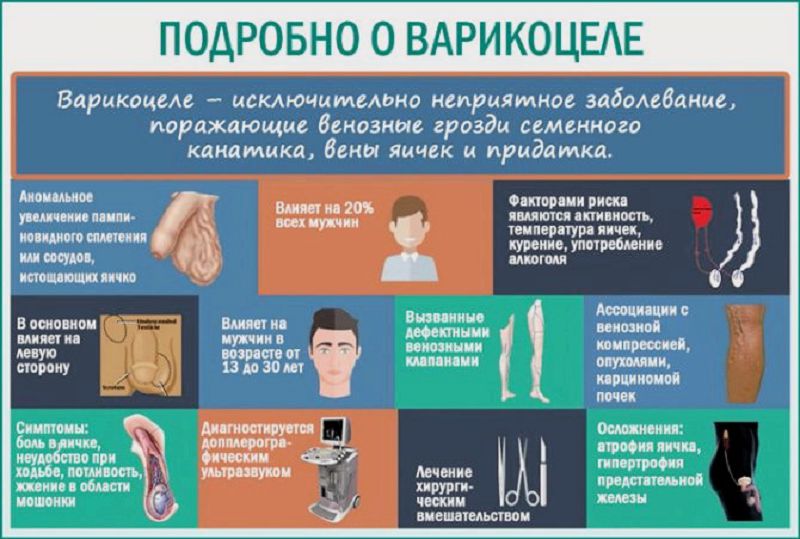
Клинические проявления заболевания при варикоцеле обычно скудны. Главное в этой мужской патологии не субъективные ощущения, а осложнения и последствия, которые являются необратимыми. Огромное значение в предотвращении мужского бесплодия имеет раннее выявление болезни при профилактическом осмотре. Первичное варикоцеле выявляют при врачебном осмотре или массовых диспансерных обследованиях в детском возрасте. Молодые люди отмечают увеличение и опущение левой половины мошонки, незначительные тянущие ощущения в яичках, мошонке и паховой области на стороне поражения, усиливающиеся при ходьбе и физической нагрузке, половом возбуждении. При запущенном варикоцеле отвисшая мошонка мешает ходьбе, а из важных прогностических признаков отмечается уменьшение левого яичка. Увеличение левой половины мошонки чаше появляется в ортостазе и исчезает в лежачем положении. В запущенных случаях варикозное расширение носит постоянный характер, а боли в яичках в вертикальном положении заставляют обратиться к врачу и установить правильный диагноз.
Диагноз варикоцеле опытному врачу несложно установить клинически. При осмотре уролог отмечает наличие внешних признаков варикоцеле — расширение вен гроздевидного сплетения в левой половине мошонки или с обеих сторон. При пальпации определяются узловато расширенные вены гроздевидного сплетения, размеры и консистенция яичек. Отмечают степень и характер варикоцеле в мошонке: ортостатическое или постоянное наполнение вен
При сборе анамнеза обращают внимание на давность симптомов, наличие травмы поясничной области. При выявлении болезни желательно назначить спермограмму, чтобы оценить сохранность репродуктивной функции
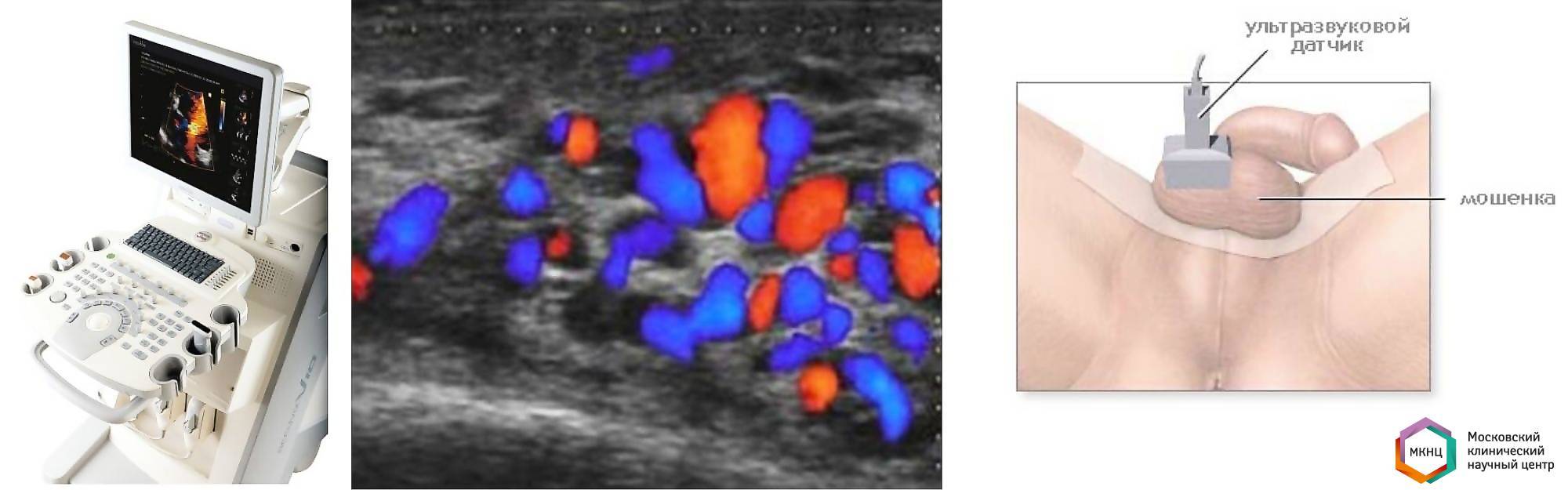
Из специальных инструментальных исследований необходимо УЗИ с допплерографией. Во время ультразвукового исследования мошонки возможно определение расширенных варикозных узлов семенного канатика. Опытный специалист определяет рефлюкс из почки по яичковой вене. Исследование артерий брюшной полости позволяет выявить аорто-мезентериальный пинцет и расширение почечной вены. Хорошая ультразвуковая диагностика позволяет с большой достоверностью установить диагноз и причины варикозного расширения вен семенного канатика.Окончательная диагностика и выбор метода лечения варикоцеле проводится с помощью флебографических исследований (ретроградная почечно-яичковая флебография, антеградная флебография). Эти способы диагностики позволяют судить о состоянии функции яичковой вены, выявить патологический сброс крови из левой почки в мошонку, определить степень варикозной трансформации гроздевидного сплетения. Флебография подразумевает пункцию магистральной вены ноги или шеи с последующим проведением катетера в левую почечную вену и введение контраста, который непрозрачен для рентгеновских лучей. Пациента просят глубоко вдохнуть, чтобы оценить, как распространяется контраст вниз от почечной вены к яичку. При флебографии есть возможность оценить диаметр яичковой вены и вен гроздевидного сплетения яичка. Учитывая, что это исследование инвазивное и проводится через прокол мы проводим его во время эндоваскулярного лечения, которое следует сразу после диагностики — окклюзия яичковой вены с помощью специальных спиралей или эмболов.
Стадии и клинические проявления варикоцеле
В зависимости от стадии заболевания симптомы будут отличаться по характеру и интенсивности боли, визуализации вен.
- 1 стадия: боль отсутствует; изменения в венах видны на осмотре при напряжении брюшных мышц в положении стоя.
- 2 стадия: боль при нагрузках, в положении лежа, жжение в области мошонки; расширенные вены проступают, но их размеры еще в норме; у мужчины появляется повышенная потливость, проявляется половая слабость, тяжесть мошонки. Часто на этом этапе пациенты поддерживают мошонку трусами-плавками и им становится легче.
- 3 стадия: боль постоянная и не зависит от положения тела; вены похожи на виноградные гроздья, мошонка асимметрична, температура мошонки повышена на 2-4 градуса и чувствуется тяжесть.
- 4 стадия: боль постоянная и сильная; вены свисают гроздьями, яички уменьшаются в размерах, происходит атрофия.
Любая стадия варикоцеле может быть причиной бесплодия. Часто мужчины на 2 и 3 стадии наряду с половой слабостью страдают от частого мочеиспускания, резкого снижения веса, трудоспособности, потери аппетита. Появляется эмоциональная лабильность и раздражительность.
Лечение
Своевременное лечение варикоцеле у детей позволяет полностью восстановить функциональность яичка и предотвратить развитие тяжелых осложнений. Выбор лечебной тактики осуществляется врачом индивидуально — на основании данных диагностики и текущего состояния. В зависимости от жалоб и степени повреждения яичка может применяться консервативное или хирургическое лечение
Но важно понимать, что консервативное лечение варикоцеле у детей позволит только устранить симптомы заболевания и улучшить его прогноз. Окончательное решение проблемы возможно только с помощью операции
Консервативное лечение
Применяется на ранней стадии варикоцеле, при бессимптомном течении и отсутствии осложнений. Оно предполагает:
- отказ от занятий спортом и деятельностью, связанной с подъемом тяжестей;
- отказ от верховой езды и велосипеда;
- в некоторых случаях — ношение суспензория.
Также необходимо устранить причину застойных явлений в малом тазу: хронический запор, малоподвижный образ жизни. При появлении дискомфорта или незначительной боли в области яичка можно использовать холодный компресс — пузырь со льдом. Категорически запрещено использовать любые способы нагрева и принимать лекарственные препараты, расширяющие кровеносные сосуды. Для профилактики прогрессирования варикоцеле необходимо регулярно проводить профилактические врачебные осмотры.
Оперативное лечение
Сегодня для хирургического лечения варикоцеле применяются несколько видов операций:
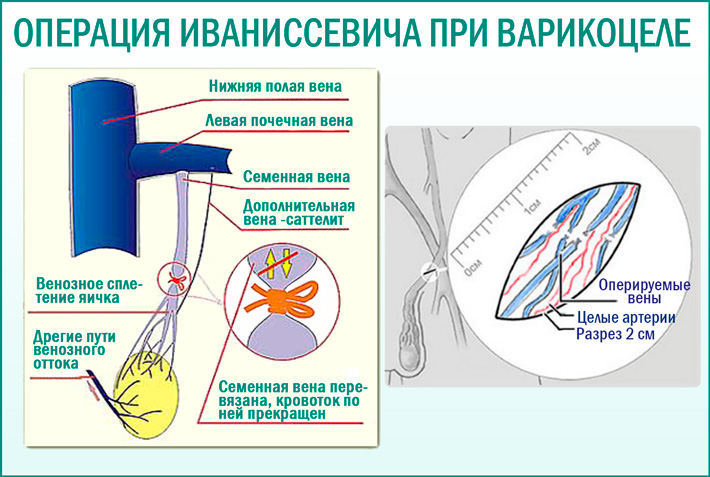
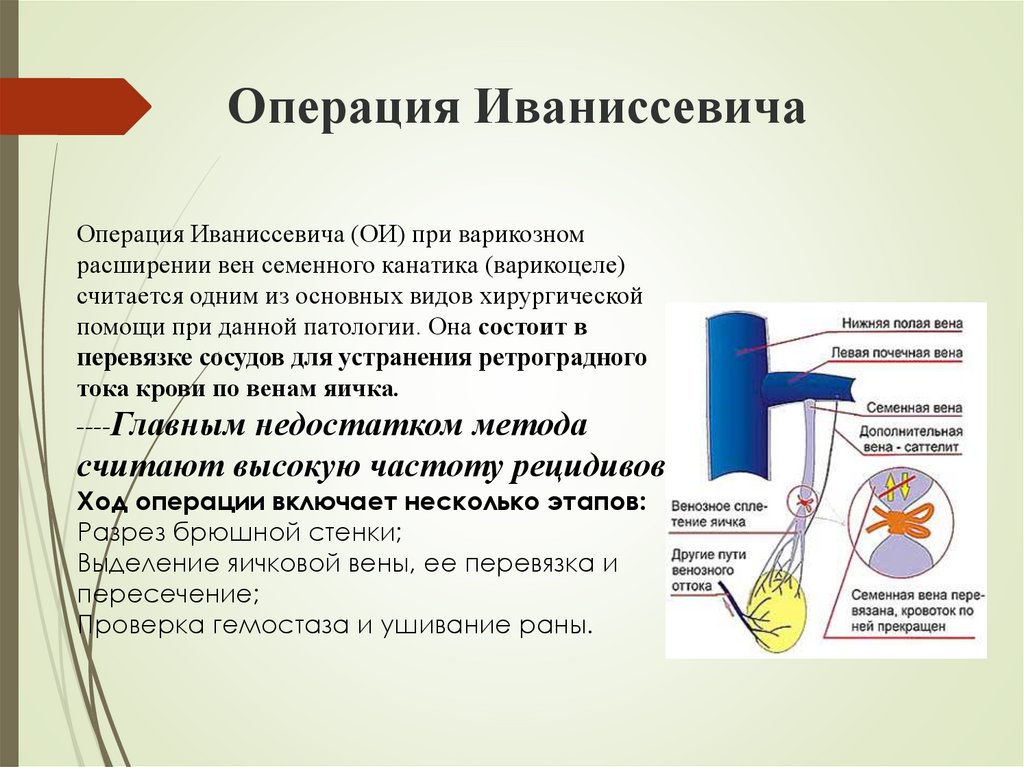
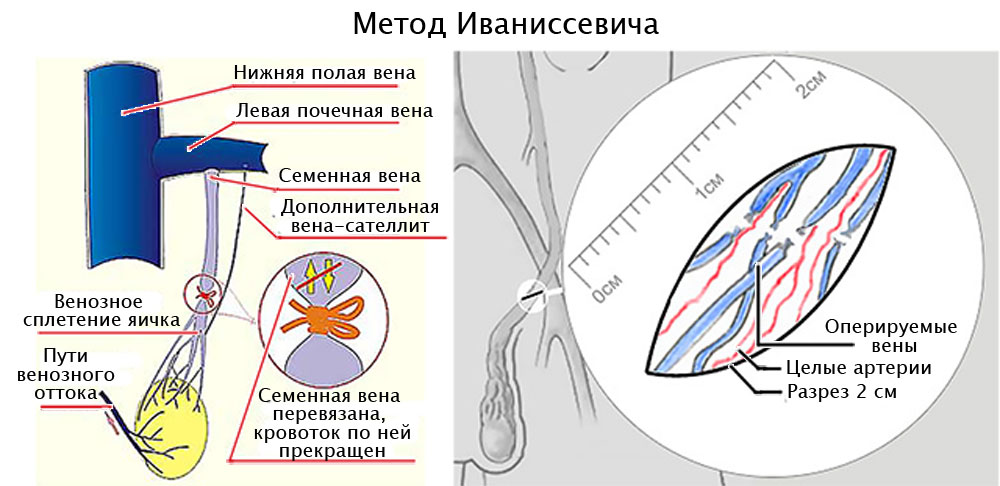
- Операция Иванисевича. Ее суть заключается в перевязки вены семенного канатика из пахового доступа. Применяется чаще всего, эффективность составляет 80-95%. Минусом является риск послеоперационной водянки оболочек яичка.
- Микрохирургическое иссечение и перевязка вен. Это улучшенная версия операции Иванисевича, позволяющая достичь желаемого эффекта в 95% случаев. Она значительно снижает риск послеоперационной водянки, но повышает вероятность повреждения артерии яичка.
- Антеградная склеротерапия из микрохирургического доступа. Эффективность составляет 90-97%. Операция отличается низкой травматичностью.
- Операция Паломо-Ерохина. Она предполагает перевязку внутренней семенной вены с введением контрастного вещества в лимфатические сосуды. Часто для предотвращения рецидива болезни она дополняется перевязкой внутренней семенной артерии.
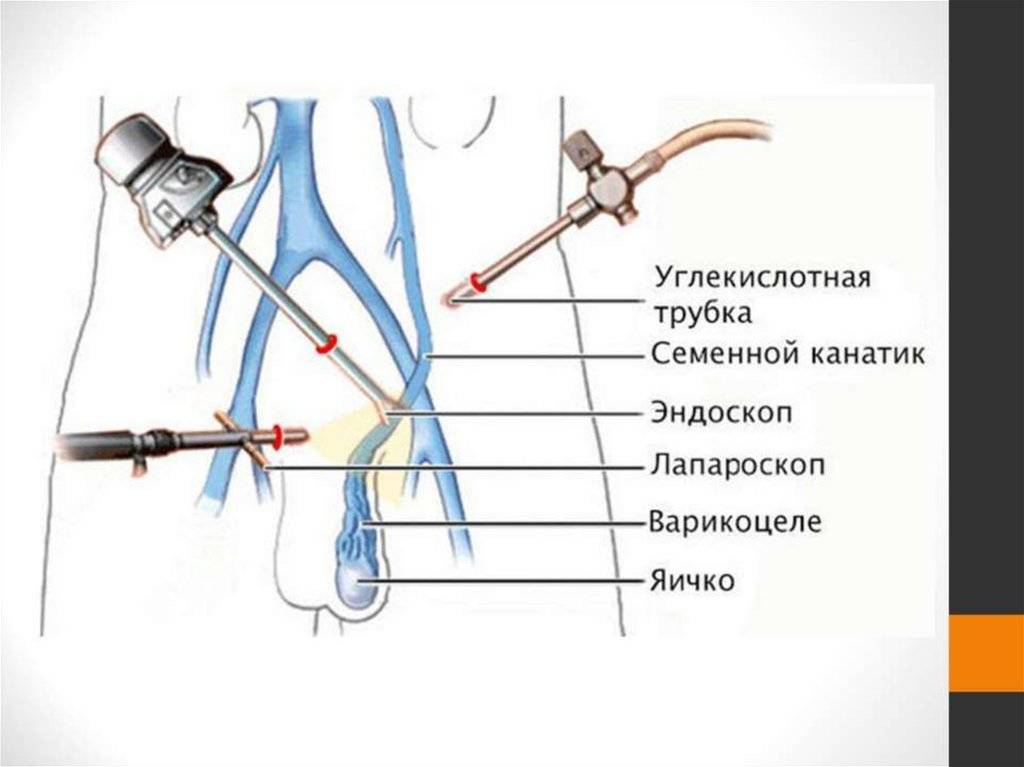
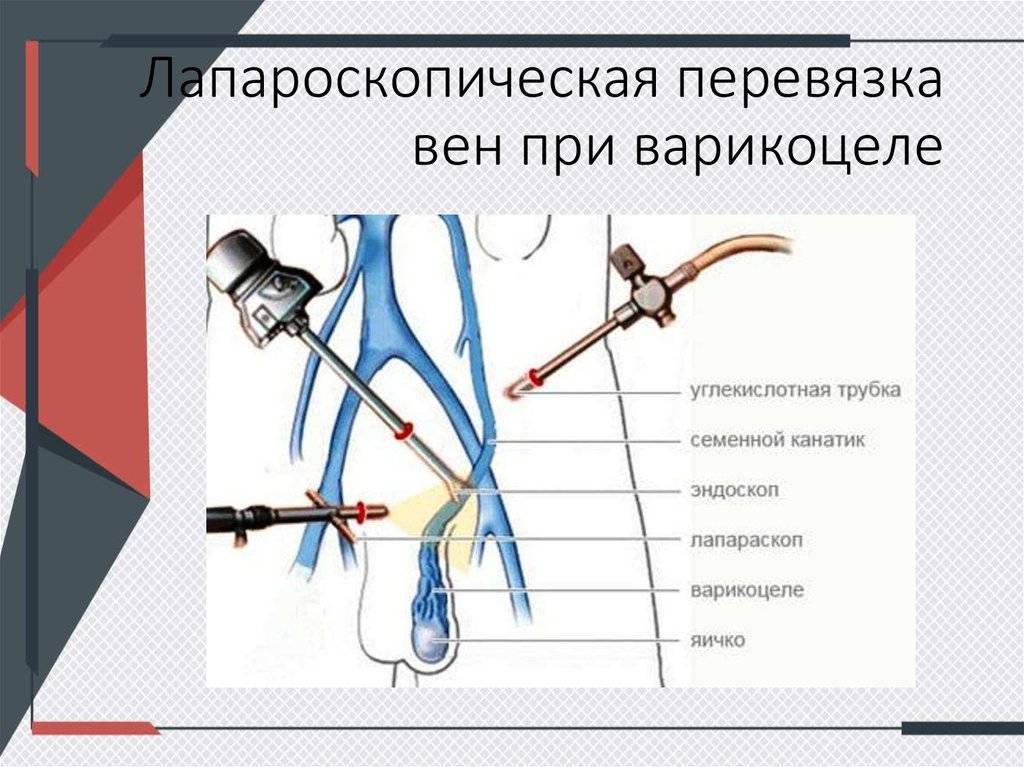
- Лапароскопия — наложение клипс на внутреннюю семенную вену яичка. Операция используется редко, так как предполагает высокий риск травмирования органов брюшной полости, длительный и глубокий наркоз.
- Эндоваскулярное склерозирование. Суть операции заключается во введении склерозирующего вещества во внутреннюю семенную вену без открытого хирургического доступа — внутрисосудисто посредством специального катетера. Не требует наркоза, проводится с применением местной анестезии.
- Шунтирование. Это искусственное формирование шунта — обходного пути для кровотока, без участия почечной вены.
Лечение варикоцеле яичка у мужчин
В зависимости от стадии заболевания, лечение может быть хирургическим, проводимым по различным методикам и малоинвазивным
При первичной стадии заболевания лечение не требуется. Проводятся профилактические мероприятия, направленные на устранение застоя в малом тазу. Оперативного вмешательства не требуется.
При второй и третьей стадии развития заболевания требуется уже хирургическое вмешательство. Выделяют несколько групп оперативного вмешательства:
- Поднятие яичка.
- Эмболизация варикоцеле. Современный рентгеноскопичсекий метод лечения варикозного расширения вен семенного канатика. Заключается в искусственном сужении расширенных вен, окружающих семенной канатик. Данное лечение производят под рентгеноскопическим контролем. В бедренную вену устанавливается проводник с катетером, который проникает в почечную вену, где вводится специальное вещество, просвечиваемое на рентгене. После визуального обнаружения расширения вены, к нему проводят эмболизационную спираль, предотвращающая кровоснабжение в гроздьях вен. Данный способ является отличной альтернативой удаления органа и сохраняет репродуктивную функцию человека.
- Иссечение вен. Иссечение может происходить на входе в паховый канал, непосредственно в самом паховом канале и при выходе из пахового канала.
В последнее время особенно распространены лапароскопические операции на венах (операции, проводимые через небольшие отверстия в брюшной полости без наружных разрезов), что позволяет снизить количество осложнений и рецидивов. Во многих случаях проводятся рентгеноваскулярная окклюзия (закупорка) вены яичка. Однако встречаются некоторые операции, проводимые при разрезах кожи.
Операция Мармара-производится небольшой разрез кожи и наружного кольца пахового канала. После этого проводится перевязка и пересечение расширенной вены. Так как семенной канатик, а следовательно, окружающие его вены находятся неглубоко под кожей, операция позволяет добиться максимального эффекта, не повреждая соседние ткани и органы.
Операция Иваниссевича-в результате операции разрезается брюшная стенка. Далее врач выделяет яичковую вену, перевязывает ее и пересекает. После операции рана ушивается.
В качестве профилактики пациентам советуют снизить количество физической нагрузки, вести здоровый образ жизни, значительно снизить употребление алкоголя, принимать витамины, вести половую жизнь, используя средства защиты, и нормализовать режим сна и бодрствования.
Эндоваскулярное лечение без разрезов
Лечение необходимо начинать независимо от степени заболевания. Эта болезнь непрерывно прогрессирует. В Инновационном сосудистом центре для диагностики и устранения варикоцеле применяется эндоваскулярная технология. Мы выполняем пациентам с установленным диагнозом ретроградную яичковую флебографию и при выявлении обратного тока крови из почки применяем эмболизацию этой вены специальными спиралями и склерозантами. Использование такого подхода не требует разрезов и устраняет венозную гипертензию в левом яичке.
Яремную или бедренную вену под контролем УЗИ катетеризируем по Сельдингеру, проводим катетер в яичниковую вену и вводим специальный эмболизирующий агент. Наши эндоваскулярные хирурги имеют большой опыт таких вмешательств без осложнений и с хорошим непосредственным и отдалённым результатом. (Фото). У молодых пациентов с варикоцеле мы иногда используем этиологическое вмешательство — выполнение соустья между яичковой и подвздошной веной, после данной операции по поводу варикоцеле сохраняется естественный отток венозной крови из яичек и она является физиологически более оправданной, хотя технически значительно сложнее, чем вмешательства связанные с прекращением рефлюкса по яичковой вене.
Тестикуло-илиакальный анастомоз является единственным вмешательством, устраняющим причины варикоцеле — гипертензию в венозных сосудах семенного канатика. Для выполнения этой операции обязательным анатомическим условием является наличие крупной тестикулярной вены и проходимые подвздошные вены. Послеоперационный период и восстановление физической активности происходит в течение недели.
Причины развития
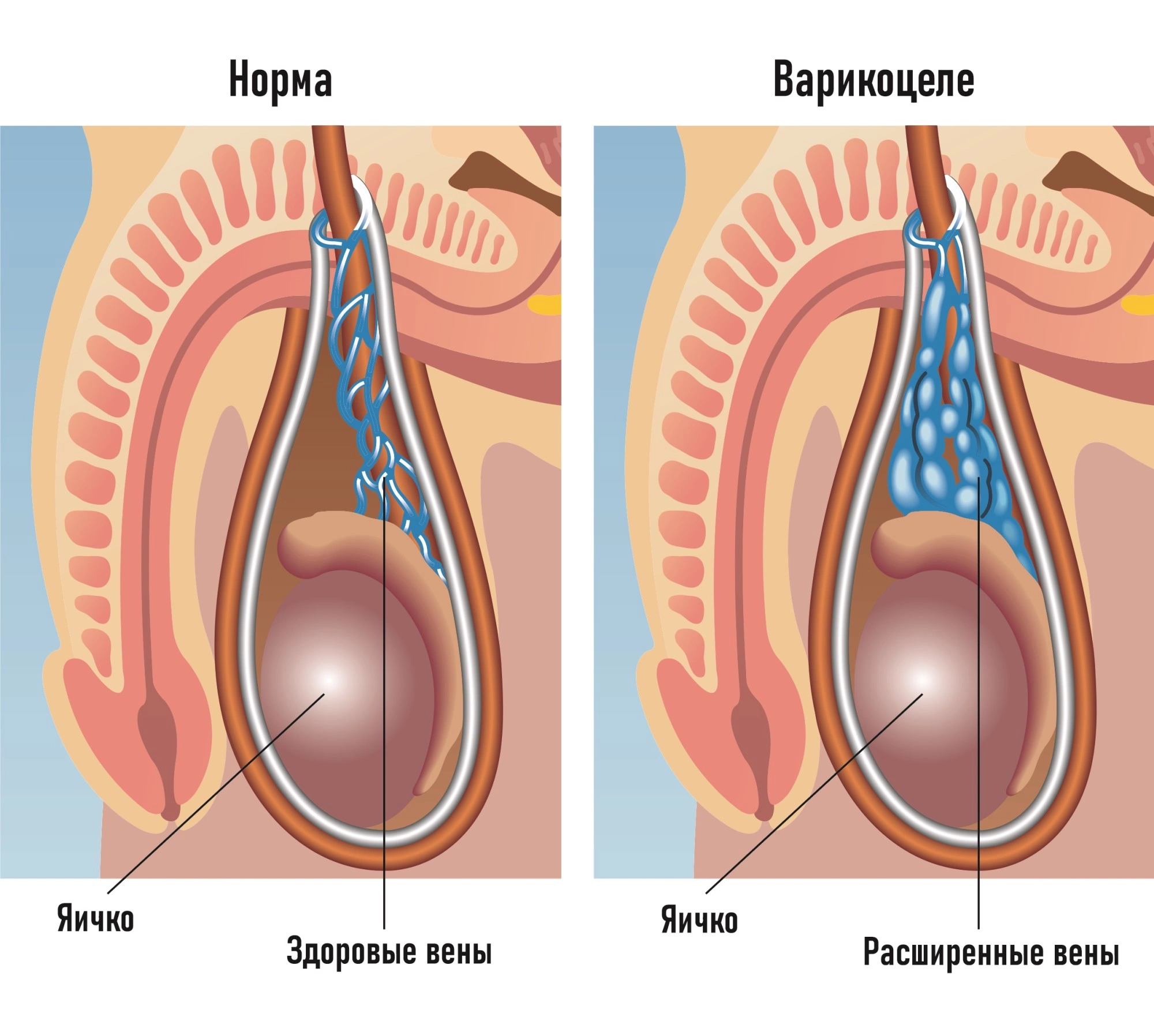
Норма и патология
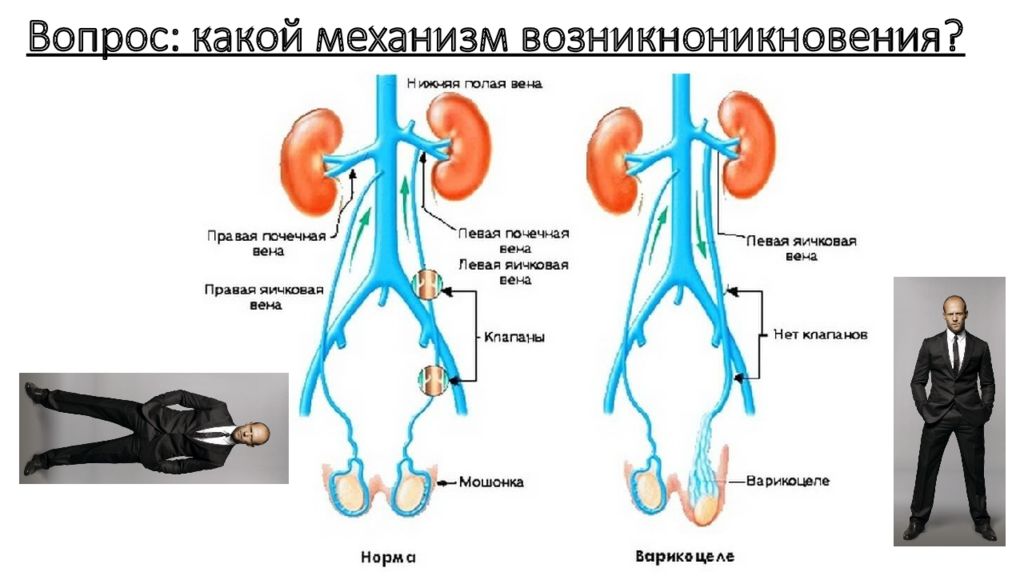
Варикоцеле имеете прежде всего врожденную природу патогенеза и намного реже носит вторичный характер. Так или иначе патология возникает по причине возникновения в сосудах мошонки избыточного давления из-за которого они теряют привычную морфологию и деформируются. Рассмотрим подробнее как происходит этот процесс.
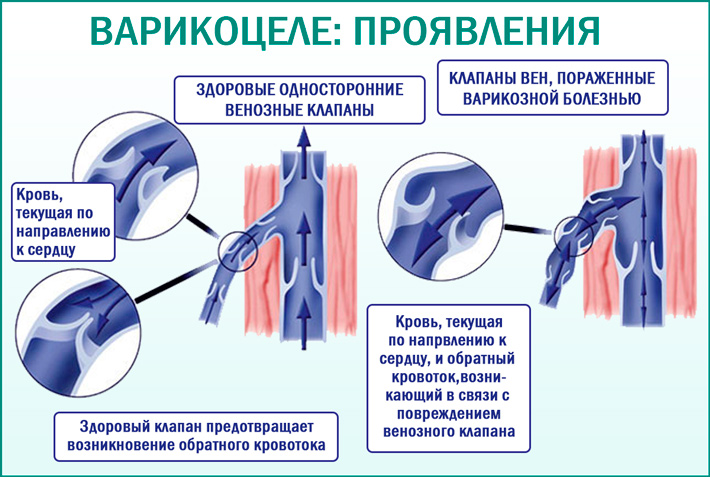
По причине хронического повышения давления крови в сосудах венозные клапаны перестают полностью смыкаться. В результате возникает процесс, называемый рефлюксом, что означает обратный ток крови. На самых ранних этапах формирования эти процессы незначительны, не приводят к растягиванию стенок сосудов поэтому варикоцеле некоторое время носит латентный характер и не имеет абсолютно никаких симптомов.
Такую форму болезни называют доклинической. В это время воспалительные процессы оказывают минимальные воздействия на организм, поэтому не вызывают какие-либо видимые отклонения в работе органов и их систем в организме. Патологию на данной стадии, которую называют субклинической, возможно выявить исключительно при помощи методов ультразвуковой диагностики.
Наличие рефлюкса увеличивает и без того повышенное давление в сосудах, болезнь постепенно развивается. Начинают образовываться застойные процессы, а венозная недостаточность усиливается.
Болезнь приобретает клинические симптомы, когда стенки сосудов начинают растягиваться, теряют форму и деформируются. С этого момента ВРВ можно четко диагностировать.
Мужчина на первых порах начинает ощущать слабые боли, как правило, тянущего тупого характера, иногда может быть зуд или жжение. Сначала дискомфорт появляется после нагрузок или в конце рабочего дня, но с прогрессированием болезни боль становится отчетливее и если патология перейдет в третью степень, то она станет постоянной и довольно сильной.
В большинстве случаев патология имеет наследственную предрасположенность
Часто мужчины и особенно юноши по различным причинам не обращают та неприятные ощущения должного внимания, находят для себя различные пояснения и надеются, что все скоро пройдет, само собой. Бывает, что и первая стадия варикоцеле протекает практически без явной симптоматики.
Первая клиническая стадия отличается отсутствием явно определяемых, различимых визуально воспалённых сосудов. Диагностировать недуг можно при использовании пробы Вальсальвы. Суть этого метода состоит в пальпации вен мошонки при повышении давления, которое вызывается напряжением брюшного пресса.
Для этого больного просят в положении стоя натужиться или покашлять. Если варикоцеле есть врач без труда выявит патологию.
Следующие две степени (вторая и третья) особенно опасны для мужского здоровья. Воспаленные сосуды болят и проступают через кожу мошонки придавая ей синюшный оттенок.
В яичке усиливаются деструктивные процессы, нарушается его функциональная активность. Оно может изменить свою форму, стать меньше в размерах.
Стадии и варианты варикоза яичка
В медицинской практике принята следующая классификация заболевания:
- Варикоцеле 1 степени. Варикоз не виден при визуальном осмотре, определяется при пальпации канатика, когда пациент стоит.
- Варикоцеле 2 степени. Расширение сосудов заметно, но яичко имеет обычный размер.
- Варикоцеле 3 степени. Яичко меняет размеры, «гроздья» вен видны под кожей. Консистенция органа изменена.
В большинстве случаев диагностируется варикоцеле слева. Иногда поражаются обе стороны — двустороннее варикоцеле. В этом случае симптомы ярче.
При варикоцеле 3-й степени к основным признакам добавляются общее недомогание, депрессия, частое мочеиспускание, недержание. Вероятность бесплодия может достигать 80%.
ВАРИКОЦЕЛЕ И БЕСПЛОДИЕ
Варикоцеле может быть прямой причиной мужского бесплодия. При этом его вероятность зависит от выраженности варикоцеле. Однако нарушение сперматогенеза (образования сперматозоидов) при этой болезни встречается не у всех.
Отрицательное воздействие варикоцеле на сперматогенез связано с механическим сдавлением семявыносящих путей варикозно-расширенными венами семенного канатика яичка. Развивается застой крови в венах семенного канатика, в результате чего яички страдают от гипоксии (кислородного голодания), и обратный ток крови из надпочечников, что приводит к попаданию в яички токсических метаболитов. Нарушение венозного кровотока и движение крови в обратном направлении приводит к увеличению температуры яичек. В норме температура в мошонке составляет примерно 34 °С и ниже, что является адекватной температурной средой для полноценного течения сперматогенеза. Повышение же температуры яичек при варикоцеле вызывает нарушение сперматогенеза и бесплодие. Кроме того, происходит нарушение синтеза стероидных гормонов.
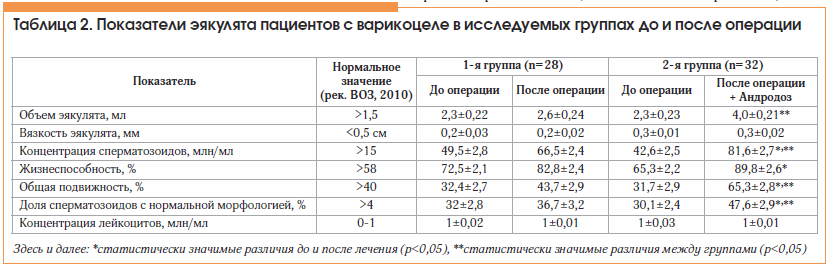
Бесплодие является основным показанием к оперативному лечению при варикоцеле, Именно поэтому подавляющее большинство больных с целью профилактики подвергаются хирургическому вмешательству в детском и юношеском возрасте, поскольку лигирование семенной вены (самое распространенное вмешательство) относится к числу наиболее простых и безопасных операций.После оперативного лечения варикоцеле восстанавливается репродуктивная функция, что подтверждают результаты проведенных исследований. Так, в исследовании, включавшем 986 пациентов, было показано, что у 70% после операции по поводу варикоцеле качество спермы улучшилось, причем 53% этих мужчин смогли стать отцами. Другое исследование показало, что среди мужчин с варикоцеле, отказавшихся от операции, отцами становятся только 10–16%.
Cтепени варикоцеле
Степени варикоцеле (в соответствии с критериями Европейской ассоциации урологов):
| СТАДИЯ | ХАРАКТЕРИСТИКА |
|---|---|
| Субклиническое варикоцеле (0) | не пальпируемое (даже при пробе Вальсальвы) расширение вен, определяемое только с помощью ультразвуковой допплерографии |
| Первая стадия варикоцеле | пальпируемое при пробе Вальсальвы расширение, исчезающее в покое |
| Вторая стадия варикоцеле | пальпируемое в покое и при пробе Вальсальвы расширение, но не определяемое визуально |
| Третья стадия варикоцеле | визуально определяемое расширение, определяемое как в покое, так и при пробе Вальсальвы |
Вторая и третья стадии могут сопровождаться уменьшением размеров (гипотрофией) соответствующего яичка.
Осложнения варикоцеле у мужчин
Если варикоцеле не лечить, то повышается риск развития некоторых осложнений. Рассмотрим самые частые.
Мужское бесплодие
При варикоцеле ухудшается качество спермы. Сперматозоидов в такой семенной жидкости меньше, чем у здорового мужчины. Часто при этом заболевании ухудшается их подвижность (астенозооспермия). В редких случаях варикоцеле приводит и к полной потере мужских половых клеток (азооспермия).
Почему развивается бесплодие при варикоцеле
Существует несколько теорий развития бесплодия при варикоцеле:
- Нарушение температурного режима. В норме температура яичек на 1-2 градуса ниже температуры тела. Такой температурный режим необходим для нормального образования мужских половых клеток – сперматозоидов. Мошонка в данном случае играет роль термостата, не позволяя яичкам нагреваться. При варикоцеле в мошонке скапливается много крови, из-за чего ее температура поднимается до 37 градусов. Это ухудшает сперматогенез и способствует бесплодию.
- Обратный заброс метаболитов. У некотрых мужчин наблюдается варикоцеле реносперматического типа, когда происходит обратный ток крови из почечной вены в вену яичка. При этом в мужские половые железы поступает и большое количество гормонов надпочечников. Это негативно сказывается на семенниках и качестве спермы.
- Гипоксия яичка. Ткани мужских половых желез недополучают кислород, что напрямую влияет на репродуктивную функцию.
- Аутоиммунные процессы. При варикоцеле нарушается барьер между кровью и тканями яичка. Это может привести к активному образованию антител против сперматозоидов.
- Действие свободных радикалов. При этом заболевании увеличивается концентрация свободных радикалов в крови, что приводит к снижению подвижности сперматозоидов.
- Варикоцеле – прогрессирующее заболевание. Высока частота вторичного бесплодия.
 Мужское бесплодие – частое осложнение варикоцеле. Фото: drobotdean / freepik.com
Мужское бесплодие – частое осложнение варикоцеле. Фото: drobotdean / freepik.com
Уменьшение размеров яичка
Иногда варикоцеле приводит к гипотрофии (уменьшению размеров) яичка. В разных медицинских источниках указана различная частота встречаемости такого осложнения – от 10 до 75%4.
О гипотрофии говорят в том случае, когда объем яичка уменьшается более чем на 10%. Происходит это из-за нарушения циркуляции крови. Ухудшается питание тканей и нарушаются обменные процессы в яичке, что приводит к уменьшению размеров органа. При своевременном лечении кровоснабжение в яичке восстанавливается. В большинстве случаев восстанавливается и объем органа.
Гипогонадизм
Это недостаточность мужских половых желез, которая сопровождается снижением полового гормона тестостерона. Как правило, уже после 30 лет уровень тестостерона у мужчин начинает падать примерно на 1-2% в год. Однако при варикоцеле этот процесс ускоряется.
Уменьшение тестостерона приводит не только к снижению полового влечения и потенции, но и ухудшению общего состояния. Замедляются обменные процессы, мужчина начинает набирать вес. Увеличивается количество жировой ткани, которая в свою очередь ускоряет снижение тестостерона, превращая его в женский половой гормон (эстрадиол).
Симптомы и степени варикоцеле
По развитию варикоцеле различают три степени тяжести заболевания:
- 1 степень – начало развития патологии, когда варикоцеле пальпируется (ощущается при ручном исследовании мошонки) только во время сильного натуживания (проба Вальсальвы).
- 2 степень – варикоцеле диагностируется ручным исследованием мошонки, когда мужчина находится в покое (проба Вальсальвы не требуется).
- 3 степень – заболевание протекает тяжело, для определения варикоцеле не нужна пальпация, расширенные вены видны невооруженным взглядом.
Симптомы варикоцеле не всегда характерные, при 1 степени заболевания мужчину будут беспокоить общие признаки:
- потеря аппетита;
- снижение массы тела;
- подавленное настроение и апатия;
- общая слабость;
- быстрая утомляемость.
Эти признаки часто воспринимаются как симптомы простуды, нехватки витаминов. Но если на этом этапе не диагностировать варикоцеле и не начать лечение, то при 2 степени патологии мужчину начнут беспокоить более выраженные симптомы:
- тянущие боли в области промежности;
- незначительное увеличение мошонки, может быть односторонним в зависимости от того, в каком яичке развивается варикоцеле;
- отсутствие полового влечения, хотя возбуждение еще сохраняется;
- ощущение тяжести и давления в паху.
3 степень варикоцеле считается самой тяжелой, поэтому кроме перечисленных симптомов и признаков обязательно присутствуют:
- недержание мочи (особенно в ночное время суток);
- боли в спине, в области анатомического расположения почек;
- ощущение жжения и сильная боль в мошонке, которая «отдает» в половой член и всю промежность;
- частое мочеиспускание на фоне сохраненного питьевого режима.
Лечение варикоцеле
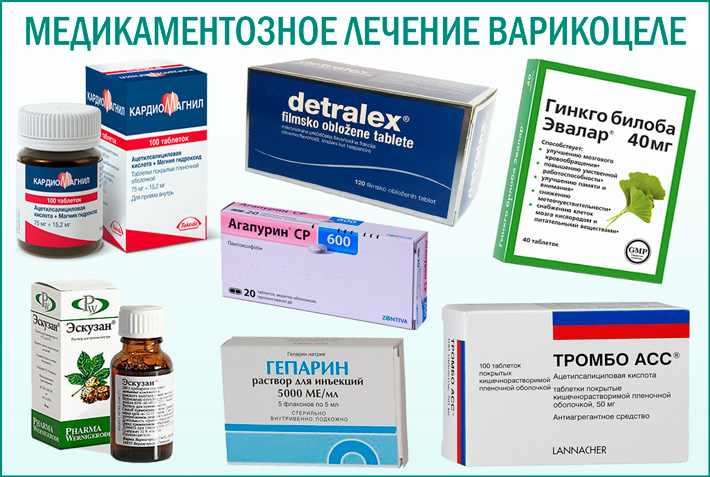
- Таблетки: флеботоники и препараты для кровообращения на ранних этапах заболевания;
- ЛФК – комплекс физических у;
- Компрессионное белье;
- При наличии грамотного специалиста определенный эффект оказывает гирудотерапия (лечение пиявками);
- Оперативное лечение по строгим показаниям.
Таблетки
На ранних этапах варикоцеле, при невыраженных проявлениях заболевания, вполне себя может оправдать (вплоть до исчезновения симптомов) консервативная терапия и специальный режим:
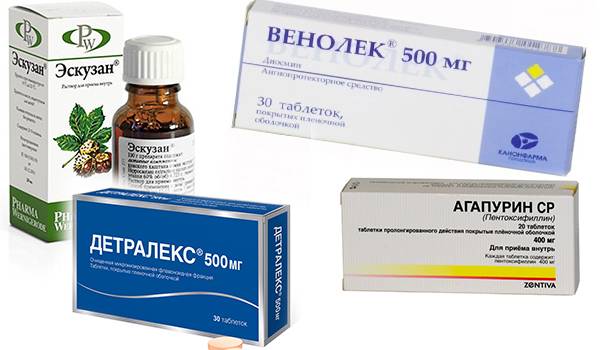
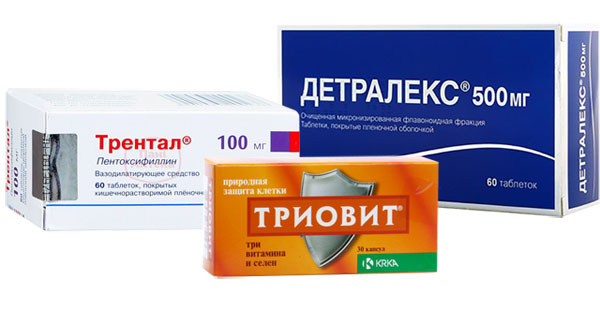
Назначают препараты – флеботоники (венопротекторы). Это прежде всего:
детралекс (флебодиа и ее аналоги) – препарат содержат флавониды – Диосмин+Гесперидин. Эти вещества при варикоцеле, помогают справиться с отёками, улучшают кровообращение, улучшают тонус вен в нужной области, уменьшают боль.
Курс лечения – от 3 месяцев до 1 года. Возможен повторный курс терапии.
Важное значение имеют препараты улучшающие кровообращение:
пентоксифиллин (трентал и его аналоги) – принимают курсами по 1 месяцу с перерывами в 2 – 3 месяца.
Возможно сочетание с флеботониками.
Важно! Анальгетики можно временно принимать только при сильных болях короткими курсами.
Неэффективные, но популярные средства
Достаточно противоречивые сведения о применении таких препаратов как:
- андродоз,
- вариус,
- венарус,
- венотон,
- венолайф,
- трибестан,
- тиовит,
- гепарин.
Совершенно не показаны антибиотики, прямые антикоагулянты, Виагра.
Сомнителен эффект гомеопатических препаратов, примочек из трав и различных «чудодейственных» мазей.