Диагноз
Диагноз основывается на клин, симптомах, данных лаб. исследований и эпидемиол, анамнеза (пребывание на территории природного очага О. г. л., в местах распространения иксодовых клещей, укус клеща и т. п.). В начальном периоде болезни диагностическое значение имеют типичный признак болезни — геморрагический синдром и такие симптомы, как «пылающий зев», инъекция сосудов склер. Постоянно выражена артериальная гипотензия в сочетании с брадикардией. У половины больных появляется вторая лихорадочная волна. Диагностика О. г. л. затруднена при отсутствии или слабой выраженности геморрагического синдрома, при атипичных формах болезни. Большое значение для диагностики О. г. л. имеет картина крови и мочи (в динамике болезни).
Лабораторная диагностика
Диагноз О. г. л. подтверждается выделением вируса из крови больного путем внутримозгового заражения белых мышей или культур клеток эмбриона свиньи с последующим заражением белых мышей культуральной жидкостью и идентификацией вируса в иммунол, реакциях. С помощью специфической иммунофлюоресценции (см.) можно обнаружить и одновременно идентифицировать антиген вируса О. г. л. в зараженных клетках культур тканей. Кроме того, культуральная жидкость зараженных культур ткани может быть использована для обнаружения и идентификации гемагглютининов вируса О. г. л. в реакции гемагглютинации (РГА) и реакции торможения пассивной гемагглютинации (РТПГА). Исследование проб сыворотки крови больных, взятых в начале болезни и через 7— 8 дней и позднее, в РСК, РТПГА, реакции диффузной преципитации в агаровом геле, или в реакции нейтрализации может подтвердить диагноз О. г. л., если во второй пробе отмечено появление антител к вирусу О. г. л. или 4-кратное и более возрастание их титров (по сравнению с первой пробой).
Дифференциальный диагноз
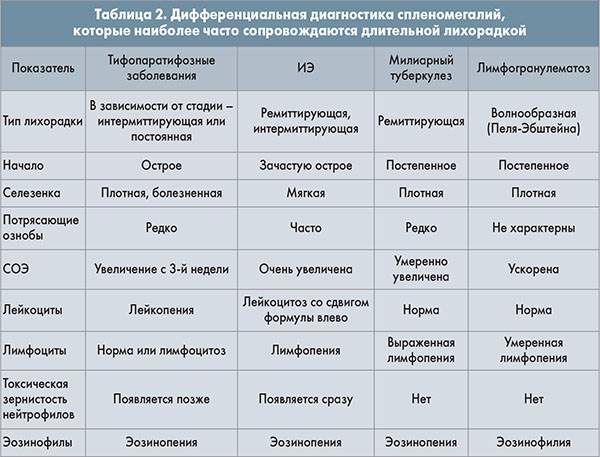
При диагностике заболеваний в природном очаге учитывают туляремию (см.), лептоспироз (см.), клещевой энцефалит (см. Энцефалиты клещевые вирусные). Общими для них клин, признаками являются острое начало, высокая температура, озноб, головные боли, гиперемия лица. Для туляремии типичны локальные поражения (регионарный лимфаденит, папулы или язвы, ангина с налетами, гнойный конъюнктивит) при отсутствии геморрагического синдрома. Иммунол, реакции — кожная проба с тулярином и реакция агглютинации, специфичные для туляремии,— помогают уточнить диагноз. Лептоспироз протекает при нормальном АД, лейкоцитозе, ускоренной РОЭ, наличии лептоспир в крови, в моче и цереброспинальной жидкости, реакции агглютинации лептоспир. При клещевом энцефалите отмечаются более тяжелый характер второй лихорадочной волны и лимфоцитарный плеоцитоз в цереброспинальной жидкости.
Симптомы ГЛПС
Характерна цикличность заболевания!
1) инкубационный период – 7-46 дней (в среднем 12-18 дней),
2) начальный (лихорадочный период) – 2-3 дня,
3) олигоанурический период – с 3 дня болезни до 9-11 дня болезни,
4) период ранней реконвалесценции (полиурический период – после 11го – до 30 дня болезни),
5) поздняя реконвалесценция – после 30 дня болезни – до 1-3хлет.
Иногда начальному периоду предшествует продромальный период: вялость, повышение утомляемости, снижение работоспособности, боли в конечностях, першение в горле. Длительность не более 2-3 дней.
Начальный период характеризуется появлением головных болей, познабливания, ломоты в теле и конечностях, суставах, слабости.
Основной симптом начала ГЛПС – резкое повышение температуры тела, которая в первые 1-2 дня достигает высоких цифр — 39,5-40,5° С. Лихорадка может сохраняться от 2х до 12 дней, но чаще всего это 6 дней. Особенность – максимальный уровень не вечером (как обычно при ОРВИ), а в дневные и даже утренние часы. У больных сразу же нарастают и другие симптомы интоксикации – отсутствие аппетита, появляется жажда, пациенты заторможены, плохо спят. Головные боли разлитые, интенсивные, повышена чувствительность к световым раздражителям, боли при движении глазных яблок. У 20% нарушения зрения – «туман перед глазами». При осмотре больных появляется «синдром капюшона» (краниоцервикальный синдром): гиперемия лица, шеи, верхней части грудной клетки, одутловатость лица и шеи, инъекция сосудов склер и конъюктив (видно покраснение глазных яблок). Кожа сухая, горячая на ощупь, язык обложен белым налетом. Уже в этот период может возникнуть тяжесть или тупая боль в пояснице. При высокой лихорадке возможно развитие развитие инфекционно-токсической энцефалопатии (рвота, сильная головная боль, ригидность мышц затылка, симптомы Кернига, Брудзинского, потеря сознания), а также инфекционно-токсического шока (стремительное падение артериального давления, сначала учащение, а затем и урежение пульса).
Олигурический период. Характеризуется практическим снижением лихорадки на 4-7 день, однако больному не становится легче. Появляются постоянные боли в пояснице различной выраженности – от ноющих до резких и изнуряющих. Если развивается тяжелая форма ГЛПС, то через 2 дня с момента болевого почечного синдрома болей к ним присоединяется рвота и боли в животе в области желудка и кишечника ноющего характера. Второй неприятный симптом этого периода – уменьшение количества выделяемой мочи (олигурия). Лабораторно — снижение удельного веса мочи, белок, эритроциты, цилиндры в моче. В крови повышается содержание мочевины, креатинина, калия, снижается количество натрия, кальция, хлоридов.
Одновременно проявляется и геморрагический синдром. Появляется мелкоточечная геморрагическая сыпь на коже груди, в области подмышечных впадин, на внутренней поверхности плеч. Полосы сыпи могут располагаться некими линиями, как от «удара плетью». Появляются кровоизлияния в склеры и конъюнктивы одного или обоих глаз — так называемый симптом «красной вишни». У 10 % больных появляются тяжелые проявления геморрагического синдрома – от носовых кровотечений до желудочно-кишечных.
У 50-60% больных в этом периоде регистрируется тошнота и рвота даже после небольшого глотка воды. Часто беспокоят боль в животе мучительного характера. 10% больных имеют послабление стула, нередко с примесью крови.
Именно в олигурический период нужно опасаться одного из фатальных осложнений – острой почечной недостаточности и острой надпочечниковой недостаточности.
Полиурический период. Характеризуется постепенным восстановлением диуреза. Больным становится легче, симптомы болезни ослабевают и регрессируют. Пациенты выделяют большое количество мочи (до10 литров в сутки), низкого удельного веса (1001-1006). Через 1-2 дня с момента появления полиурии восстанавливаются и лабораторные показатели нарушенной почечной функции.
К 4й недели болезни количество выделяемой мочи приходит к норме. Еще пару месяцев сохраняется небольшая слабость, небольшая полиурия, снижение удельного веса мочи.
Поздняя реконвалесценция. Может длиться от 1 до 3х лет. Остаточные симптомы и их сочетания объединяют в 3 группы:
• Астения — слабость, снижение работоспособности, головокружения, снижение аппетита.
• Нарушение функции нервной и эндокринной систем — потливость, жажда, кожный зуд, импотенция, боли в пояснице, усиление чувствительности в нижних конечностях.
• Почечные остаточные явления — тяжесть в пояснице, повышенный диурез до 2,5-5,0 л, преобладание ночного диуреза над дневным, сухость во рту, жажда. Длительность около 3-6 месяцев.
Статистика и географическое распространение
Точной статистики заболеваемости О. г. л. нет. По данным Г. А. Сиземовой, в Омской области с 1945 по 1958 г. зарегистрировано ок. 1300 случаев этой болезни. В последующие годы О. г. л. не регистрировалась, за исключением трех небольших вспышек в семьях охотников за ондатрами и водяными крысами. Кроме Омской области, О. г. л. выявлена в Новосибирской, Тюменской, Курганской, Оренбургской областях РСФСР и в Северо-Казахстанской обл. Казахской ССР. Распространение О. г. л. за пределами этих областей не изучено, но имеются сведения о выделении штаммов вируса О. г. л. от клещей в европейской части СССР.
Несмотря на установившееся многолетнее благополучие в отношении заболеваемости О. г. л. среди людей, ежегодно регистрируются эпизоотии поражения ондатр в природных очагах этой инфекции. Во время эпизоотий среди ондатр происходит интенсивное заражение озерной воды, распространение инфекции на озерных или прибрежных животных и возможно заражение людей.
Причины
Геморрагическую лихорадку могут вызывать пять основных видов вируса – тогавирусы, филовирусы, флавивирусы, аренавирусы, буньявирусы.
Это группа инфекций, характеризующихся природной очаговостью, то есть распространением в местностях, где много диких животных, носителей вирусов и переносчиков из разряда клещей или комаров. Основные животные, которые могут быть источниками данных лихорадок это белки, летучие мыши, домашние грызуны и обезьяны.
Для некоторых видов геморрагических лихорадок характерны и другие пути распространения. Выделяют воздушно-пылевой путь, парентеральный (через кровь и другие биологические жидкости), пищевой, водный, через контакты с зараженными животными.
Чаще всего болеют люди, работа которых связана с животными, дикой природой и сельхозугодиями. Городские жители при заболевании в основном имеют контакты с грызунами.
В упрощенном виде механизмы повреждения при геморрагических лихорадках можно представить таким образом:
- повреждение сосудов вирусами или продуктами их метаболизма,
- нарушение целостности стенок сосудов, их воспаление, выделение в просвет биологически активных веществ,
- формирование из-за дефицита кровоточивости и развития так называемого ДВС-синдрома (массивного одновременного свертывания крови в одних сосудах и параллельного кровотечения из-за низкой свертываемости в других).
В результате формируется гипоксия тканей (нехватка кислорода) и нарушения в работе сердца, легких, почек и головного мозга, происходит массивная потеря крови. При этом тяжесть болезни будет зависеть от вида лихорадки, степени активности иммунитета и особенностей организма человека. Зачастую геморрагические лихорадки протекают тяжело и заканчиваются высокой летальностью.
Симптомы заболевания
Врачи выделяют пять этапов развития мышиной лихорадки, симптомы и лечение каждого из них различны. Если заболевшему не оказать своевременную медицинскую помощь, то возможен летальный исход течения болезни.
Этапы ГЛПС:
- Инкубационный период. Протекает бессимптомно. Длится от 21 до 25 дней. В это время вирус активно размножается, никак не проявляя своего присутствия.
Начальный. Его признаки легко спутать с проявлениями простудного заболевания. Температура пациента повышается до 39-40,5?С. Помимо болезненности мышц и суставов, инфицированный человек ощущает озноб, слабость, сильные головные боли.
Дополнительные симптомы, появляющиеся на 2-ом этапе развития инфекции:
- Обостренная чувствительность на световые и звуковые раздражители.
- Нарушение зрения (у 20-25% пациентов).
Синдром капюшона – специфическое проявление, характеризующееся отечностью и покраснениями шеи, лица и верхней части торса.
- Белый налет на языке.
Боли в поясничном отделе.
Олигурический период – снижение температуры и появление постоянных болей в пояснице, говорящих о поражении тканей почек. Присутствуют симптомы интоксикации – рвота, проблемы с пищеварением. Количество мочи резко уменьшается. Это явление получило название “олигурия”.
На этом этапе проявляются симптомы патологических изменений нервной системы (головокружения, бред, галлюцинации), которые объясняются небольшими кровоизлияниями в ткани головного мозга.
Олигурический этап лихорадки опасен возникающими последствиями – острой почечной и надпочечной недостаточностью.
- Полиурический период характеризуется восстановлением работы почек. Еще несколько месяцев сохраняются слабость и полиурия (избыточное выделение мочи).
- Период восстановления организма после болезни. У пациентов наблюдаются остаточные явления в виде астении, нарушений в работе эндокринной и нервной системы, поясничные боли.
Еще одним специфическим симптомом лихорадки является геморрагический синдром, при котором на коже появляется ярко-красная сыпь. Обычно она проступает в виде широких полос.
Кровоизлияния проявляются не только на коже, но и на слизистых оболочках и склерах глаз.
Осложнения ОРВИ
В большинстве случаев грипп является самоограничивающимся. Угроза для больного — постгриппозные осложнения, возникающие в 6% случаев. В группах риска, включающих людей с нарушенной, как правило, вторичной, приспособленностью иммунной системы, больных с хроническими заболеваниями органов дыхания, кровообращения и почек, пациентов в возрасте до 5 и старше 65 лет – этот показатель еще выше.
Осложнения после гриппа:
- В основном легочные: пневмония, бронхит, отит;
- Реже кардиологические: миокардит, эндокардит, перикардит;
- Неврологические: миелит, энцефалит, менингит;
- Приводящие к обострению хронических заболеваний. Например, бронхиальной астмы, хронической обструктивной болезни легких, недостаточности кровообращения, обострению симптомов болезни Паркинсона, ухудшению гликемического контроля при сахарном диабете.
У пациентов из групп риска грипп чаще всего приводит к опасным для жизни осложнениям: пневмонии, реже миокардиту, энцефалиту и менингиту. Почти 90% смертей от гриппа и его осложнений приходится на людей старше 60 лет.
Первые признаки гриппа у взрослых
В клинической практике, согласно рекомендациям ВОЗ, принято различать осложненные и неосложненные формы гриппа, а также формы заболевания в зависимости от тяжести течения заболевания: легкую, среднетяжелую и тяжелую.
При гриппе инкубационный период очень короткий и составляет от заражения до самых первых проявлений в среднем 48 часов. Обычно заболевание начинается внезапно. Возбудители заболевания, вирусы типов А и В отличаются агрессивностью и исключительно высокой скоростью размножения, поэтому за считанные часы после заражения вирус приводит к глубоким поражениям слизистой оболочки дыхательных путей, открывая возможности для проникновения в нее бактерий.
Практически всегда после заражения проявляются катаральные явления и признаки интоксикации. В некоторых случаях отмечают геморрагические нарушения – патологические состояния, характеризующиеся повышенной кровоточивостью и проявляющиеся повышением количества эритроцитов в моче, носовыми кровотечениями, примесью крови в мокроте.
Интоксикация проявляется следующими симптомами гриппа у взрослых:
- повышенная температура тела. При легкой степени заболевания она, как правило, не превышает 38oС; при средней – 39-40oС; в случае тяжелого течения температура может превышать 40oС;
- головная боль в области глаз, особенно при движении глазных яблок;
- озноб, который является защитной реакцией организма, направленной на сохранение тепла и уменьшение его потерь;
- боли в мышцах, в суставах, пояснице и ногах;
- общее недомогание и слабость;
- ухудшение аппетита;
- иногда могут быть тошнота и рвота.
В самом начале заболевания, как правило, нет ни сильного насморка с обильными окрашенными выделениями, ни боли в горле, ни кашля.
При гриппе у взрослых симптомы и лечение могут варьировать в значительных пределах (что определяется видом вируса, состоянием иммунной системы организма зараженного человека и многими другими факторами), однако в целом клинические проявления заболевания схожи. У некоторых больных наблюдается наличие атипичных симптомов или атипичной клинической картины заболевания (например – отсутствие лихорадки).
Легкая форма гриппа
При легкой форме заболевания симптомы общей интоксикации выражены незначительно. Температура тела редко достигает 38oС и обычно нормализуется через 2-3 дня. Угрозы для жизни пациента не наблюдается.
Среднетяжелая форма гриппа
Чаще всего встречается грипп средней степени тяжести, при котором наблюдаются выраженные симптомы общей интоксикации, а также признаки поражения верхних дыхательных путей. Температура тела повышается до 39-40oС и сохраняется на таком уровне несколько дней, нос заложен, может беспокоить кашель. При своевременном начале терапии и отсутствии осложнений угрозы для жизни больного нет.
Тяжелая форма гриппа
Тяжелая форма гриппа чаще всего развивается достаточно быстро, в течение нескольких часов. Интоксикационный синдром приводит к повышению температуры тела до 40oС и выше. Пациентов беспокоят выраженные головные и суставные боли, светобоязнь, Лихорадка может сохраняться в течение недели, а развивающиеся осложнения со стороны дыхательной и сердечно-сосудистой систем могут представлять угрозу для жизни пациента.
Также иногда встречается гипертоксическая (молниеносная) форма гриппа. Она отличается острейшим началом заболевания и быстрым поражением центральной нервной системы, сердца и легких. При отсутствии скорой врачебной помощи возможен летальный исход.
В большинстве случаев диагноз выставляется на основании симптомов заболевания. Лабораторная диагностика – ранняя и ретроспективная – проводится для подтверждения клинического диагноза, дифференциации гриппа от ОРВИ другой этиологии и для эпидемиологических целей.
Способы лечения ГЛПС
Заболевшие не опасны для окружающих, поскольку заразиться от инфицированного человека невозможно. Поэтому пациентов размещают не только в инфекционных отделениях больниц, но и в обычных стационарах.
Для восстановления больному требуется:
Постельный режим.
Строгое соблюдение диеты, уменьшающей нагрузку на почки и печень – употребление легкоусвояемой пищи, приготовленной на пару.
Ежедневное измерение суточного диуреза (для прогнозирования течения заболевания). Увеличение количества мочи – признак отступления болезни.
Пациенту требуется ряд лекарственных препаратов, которые не только уничтожают возбудитель инфекции, но и поддерживают иммунитет заболевшего.
Примерный перечень медикаментозных средств, используемых при лечении геморрагической лихорадки:
| Цель назначения | Лекарственный препарат |
| Профилактика осложнений | Антибактериальные препараты (например, Пенициллин) |
| Дезинтоксикация и восстановление нормального функционирования органов | Внутривенное введение глюкозы, аскорбиновой кислоты, альбумина. Показаны ингибиторы протеаз. |
| Восстановление диуреза | Лазикс, мочегонные препараты |
| При тошноте и рвоте | Перинорм, Церукал, Церуглан |
| При повышенной температуре | Жаропонижающие (Нурофен и Парацетамол) |
| Снятие болевых ощущений | Анальгетики и спазмолитики (Триган, Анальгин и т.д.) |
| Улучшение микроциркуляции в органах | Курантил и Эуфиллин |
Выписывают пациента не раньше 3-4 недель с момента начала лечения болезни.
Проводится полное обследование организма, в том числе УЗИ почек, которое позволит выявить патологические изменения при осложнениях (разрастание соединительных тканей, нефросклероз, воспаление почечных лоханок)
Геморрагическая лихорадка – тяжелое заболевание с высоким процентом летальных исходов (до 8%).
Регулярная дератизация, ношение марлевой повязки и перчаток в местах, заселенных мышами, соблюдение простых правил гигиены способны стать действенной профилактикой возникновения заболевания.
Симптомы Геморрагической лихорадки с почечным синдромом (ГЛПС) у детей:
От 10 до 45 дней проходит прежде чем болезнь начинает проявляться. В среднем инкубационный период при геморрагической лихорадке длится 20 дней. Заболевание проходит циклами, которых четыре. Сначала – лихорадочная стадия, затем олигурическая, полиурическая и завершающая стадия реконвалесценции.
В большинстве случаев для болезни характерно острое начало, температура «подскакивает» до 39 — 41 °С, проявляются общетоксические симптомы, такие как вялость, тошнота и рвота, расстройства сна, заторможенность, анорексия. В первый же день заболевания у ребенка отмечают головные боли, локализирующиеся в лобной и височной областях, вероятны головокружения, жар, небольшой озноб, боль в коленях и мышцах, ломота в теле. Вероятны сильные боли в животе, особенно в области нахождения почек, болезненность при движении глазных яблок.
Симптомы максимально выражены на второй или третий день. Состояние больного характеризуют как тяжелое или очень тяжелое. Характерны тремор языка и пальцев рук, гипертермия, есть вероятность бреда, судорог, галлюцинаций.
Старшие дети могут жаловаться на пелену перед глазами или «мушки». Снижается острота зрения, предметы могут видеться в красных оттенках.
Врачи при осмотре фиксируют одутловатость и гиперемию лица, гиперемию слизистых оболочек зева, инъекцию сосудов конъюнктив и склер (переполненность их кровью). Больной жалуется на жажду и боль в горле.
В разгар проявления симптомов иногда бывает геморрагическая энантема на слизистых оболочках мягкого неба и петехиальная сыпь на коже груди, в подмышечных впадинах, в области шеи и пр. Выглядит она как след от удара хлыста. В некоторых случаях бывают желудочные, маточные и носовые кровотечения.
В первые дни заболевания пульс частый, затем происходит развитие брадикардии, артериальное давление понижается, может случиться даже коллапс или шок. Пальпация живота часто вызывает болезненные ощущения (в верхней части). В 50 случаях из 100 увеличена печень. Стул чаще всего затруднительный, но есть вероятность поносов, периодами с кровью.
Олигурический период у больных геморрагической лихорадкой детей наступает на 3-4 сутки болезни, максимум – на 6-8-е. Температура тела неожиданно «падает», падает также диурез (ребенок мало ходит в туалет), поясничные боли усиливаются. Симптомы интоксикации нарастают, поражения почек становятся все большими, что приводит к ухудшению общего состояния больного.
Анализ мочи показывает протеинурию, гематурию, цилинрурию. Постоянно обнаруживаются почечный эпителий. Относительная плотность мочи снижается.
Начало выздоровления констатируется в полиуритическом периоде, который наступает на 8-12 день с начала болезни. Общее состояние больного ребенка становится лучше, боли в пояснице уменьшаются, рвоты нет. В этом периоде сон и аппетит возвращаются в норму. Диурез усиливается, в сутки у больного может выработаться 3-5 литра мочи.
Реконвалесцентный период длится 3-6 месяцев. Больной выздоравливает медленно, сохраняется общая слабость, диурез восстанавливается также медленными темпами. Постепенно приходит в норму и относительная плотность мочи. В течение полугода или даже года может сохраняться состояние постинфекционной астении.
Во время лихорадочного периода в крови наблюдается кратковременная лейкопения, которая сменяется на лейкоцитоз со сдвигом формулы влево до палочкоядерных и юных форм. Может отмечаться также снижение количества тромбоцитов и появление плазматических клеток, а также анэозинофилия. Соэ в норме или повышена. В крови при острой почечной недостаточности растет уровень остаточного азота, и растет калий, а содержание хлоридов и натрия уменьшается.
Течение геморрагической лихорадки всегда острое. Прогноз благоприятный при легких и среднетяжелых формах геморрагической лихорадки у детей. Тяжелые случаи грозят летальным исходом, к которому приводит кровоизлияние в головной мозг и кору надпочечников, надрыв коркового вещества почек,геморрагический отек легких, азотемическая уремия или острая сердечно-сосудистая недостаточность.