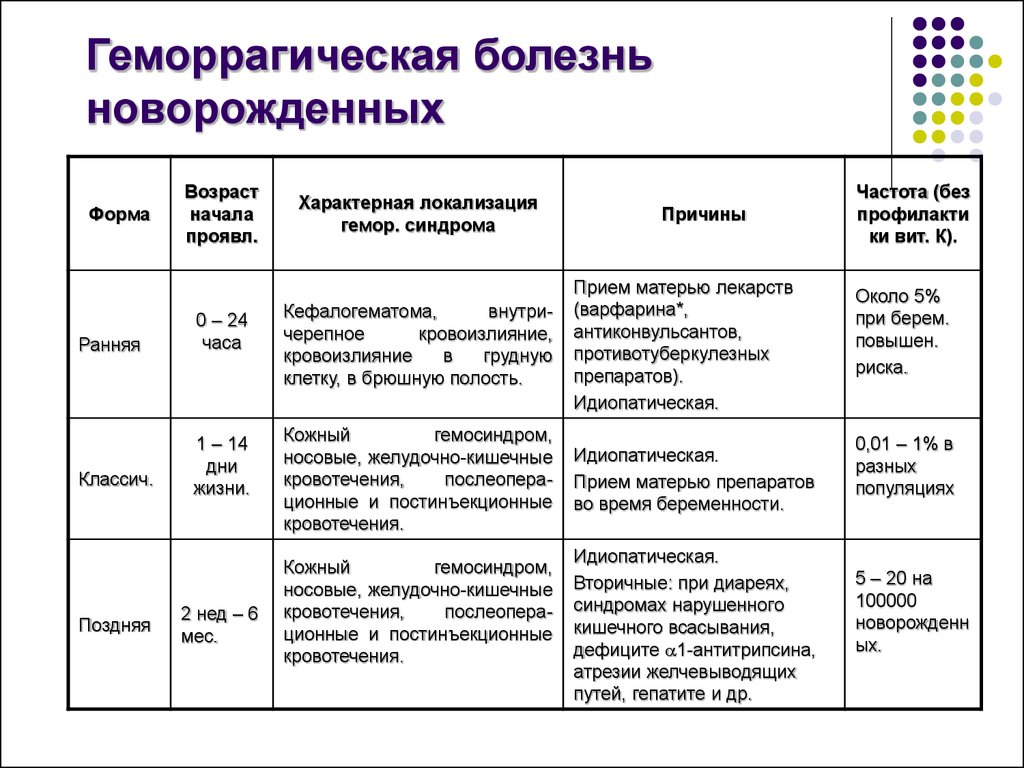
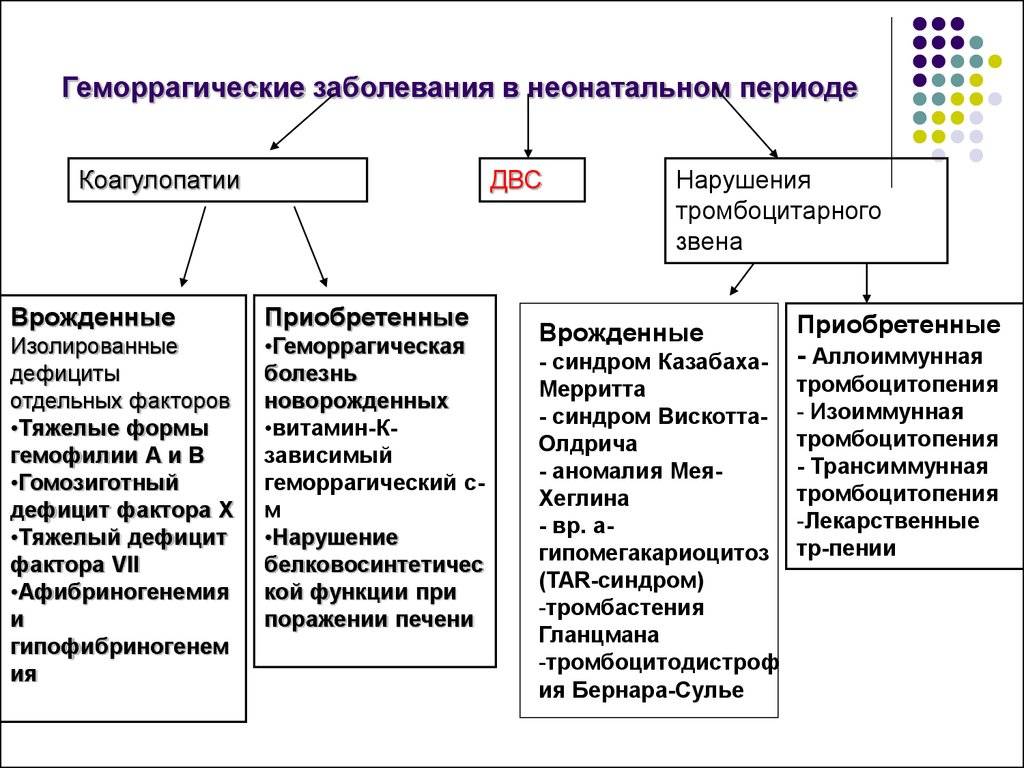
Патогенез
Гематологические функции витамина К:
- активизация процессов гамма-карбоксилирования излишков глутаминовой кислоты в протромбине (II факторе свертывания крови), проконвертине (VII), антигемофильном глобулине В (IX) и факторе Стюарта Прауэра (X);
- стимулирование протеинов плазмы С и S, которые участвуют в свертывающих механизмах.
При дефиците витамина К в печени образуются пассивные факторы II, VII, IX и X: они не способны связывать кальций и участвовать в свертывании крови. В результате удлиняется протромбиновое и активированное частичное тромбопластическое время, что проявляется в виде повышенной склонности к кровоточивости. Так развивается геморрагическая болезнь новорожденных.
Типы инсультов
В зависимости от того, в какую часть головного мозга произошло кровоизлияние, выделяют 4 типа инсульта:
- Внутримозговой или паренхиматозный, когда излившаяся кровь пропитывает участок мозга. В свою очередь, они также имеют свое деление на:
- полушарные, когда страдают участок полушарий;
- субкортикальные, расположенные под корковым (серым) веществом головного мозга;
- кровоизлияние в мозжечок, где находятся центры равновесия;
- кровоизлияние в ствол мозга, где расположены дыхательный центр и зона, которая отвечает за работу сердца и поддержание в сосудах давления, необходимого для обеспечения жизнедеятельности.
- Субарахноидальный (кровоизлияние в пространство между мозговыми оболочками).
- Вентрикулярный (кровоизлияние в желудочек мозга).
- Смешанный: вентрикулярно-паренхиматозный, субарахноидально-паренхиматозный, паренхиматозно-вентрикулярно-субарахноидальный и так далее.
Выживаемость зависит не только от места разрыва сосуда, но и от того, какое количество крови излилось. Малыми кровоизлияниями считаются такие, при которых излилось от 1 до 20 мл, средними – от 20 до 50 мл, большими – более 50 мл. Чем больше количество излившейся крови, тем тяжелее последствия. Инсульт практически всегда сопровождается нарушением сердечной деятельности, дыхания и глотания, глазодвигательными нарушениями, изменением величины зрачков.
Особенности лечения
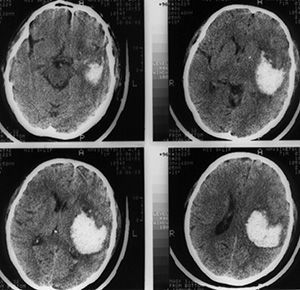
Лечение геморрагического инсульта сегодня находится больше в компетенции нейрохирургов, чем неврологов. Кровь уже излилась, и возможности медикаментозной помощи ограничены. Спасти жизнь и сохранить приемлемый уровень здоровья может удаление внутримозговой гематомы. Оперативное удаление тем успешнее, чем раньше оно проведено. Оптимально пациента нужно прооперировать в первые или в крайнем случае на вторые сутки после случившегося.
Основное вмешательство – аспирация (отсасывание) гематомы и клипирование аневризмы. Оно возможно только тогда, когда артерия находится в доступном месте. При аневризме в глубине мозгового вещества помочь нельзя. В типичном случае кровь аспирируется, а на основание аневризмы накладывается клипса, и аневризма выключается из кровотока.
Мальформации по возможности иссекаются. Это сложнейшие операции, требующие не только мастерства специалиста, но и первоклассного оснащения.
Лечение геморрагической кисты яичника в ОН КЛИНИК
Консервативное лечение неосложненной геморрагической кисты яичника допускается. Для хирургического вмешательства существуют следующие показания:
- если образование самостоятельно не регрессирует в течение более чем 3-х месяцев;
- если выявлены осложнения, такие как “перекрут” ножки кисты, нагноение, разрыв, кровоизлияние;
- если образование возникает в период менопаузы.
Удаление кист яичника врачами-гинекологами ОН КЛИНИК – цистэктомия – проводится по современной технологии малоинвазивными методами через небольшие проколы – без кровопотерь, а также без швов, рубцов и осложнений.
Это органосохраняющая операция, которая предполагает “вылущивание” кисты. Она не затрагивает здоровые ткани органа и позволяет сохранить функции яичника, а значит, женщина сможет в будущем зачать, выносить и родить ребенка.
После удаления образование в обязательном порядке подвергается гистологическому исследованию для исключения злокачественного процесса.
Задача врачей-гинекологов ОН КЛИНИК – своевременно диагностировать заболевание, а при неблагоприятном его развитии провести эффективное лечение, которое позволит женщине в будущем планировать материнство!
Высокая квалификация врачей-гинекологов ОН КЛИНИК, современно оснащенные операционные и комфортабельный дневной стационар позволяют выполнять широкий спектр вмешательств амбулаторно.
Виды и классификация васкулитов
Васкулит сосудов является одним из серьезнейших заболеваний. Воспалительным процессом могут быть охвачены как мелкие сосуды кровеносной системы (капилляры, артериолы и венулы), так и крупные (аорта и ее крупные ветви). Пораженные кровеносные сосуды могут располагаться неглубоко под кожей, в самих внутренних органах и любых полостях.
В зависимости от причины болезни, выделяют 2 вида системного васкулита:
- первичный васкулит (выделяется как самостоятельное заболевание, при котором воспаляются сами сосуды);
- вторичный васкулит (появляется вследствие других заболеваний или является реакцией организма на появление инфекции).
Также васкулит может поражать различные органы человека:
васкулит мозга, васкулит легких, васкулит нижних конечностей, васкулит глаз. Глаза при васкулите могут очень сильно пострадать (воспаление артерий сетчатки способно привести к кровоизлияниям и частичной потере зрения).
Обычно люди, впервые столкнувшиеся с этим заболеванием, интересуются, заразен ли васкулит. Первичный васкулит не заразен и не опасен для окружающих, однако вторичный (инфекционный) васкулит, появившийся на фоне инфекционных заболеваний, например менингита, может представлять эпидемическую опасность.
Васкулит при беременности может не только спровоцировать задержку развития плода, но и привести к выкидышу.
Геморрагический диатез: причины
Чаще всего в основе проблем, связанных с кровотечениями, лежат отклонения в процессе свертываемости крови – так называемые дезагрегационные формы тромбоцитопатии. Склонность к геморрагическому диатезу может быть обусловлена наличием таких заболеваний, как лейкоз, геморрагический васкулит, гемофилия и так далее.
Кроме того, к распространенным причинам появления геморрагического диатеза относится следующее:
- Прием некоторых лекарственных препаратов (например, антикоагулянтов, влияющих на разжижение крови).
- Врожденные патологии сосудов и кроветворной системы.
- Нарушение проницаемости стенок сосудов.
- Дефицит витамина С.
- Отклонения в функционировании печени и селезенки.
- Некоторые аутоиммунные, инфекционные и вирусные заболевания.
- Поражение сосудистой системы при лихорадке.
Какие женщины находятся в группе риска?
Не будем повторяться, что отрицательный резус или первая группа крови – это уже определенный риск
Однако, важно знать о существовании и других предрасполагающих факторов:
1. Переливание крови у резус-отрицательной женщины в течение жизни
Особенно это актуально для тех, у кого после переливания были различные аллергические реакции. Нередко в литературе можно встретить суждение о том, что риску подвержены именно те женщины, которым переливалась группа крови без учета резус-фактора. Но возможно ли это в наше время? Практически исключена такая вероятность, так как резус-принадлежность проверяется на нескольких этапах:
- Во время взятия крови у донора;
- На станции переливания;
- Лабораторией больницы, где проводится гемотрансфузия;
- Врачом-трансфузиологом, который проводит трехкратную пробу совместимости крови донора и реципиента (лица, которому подлежит переливание).
Возникает вопрос: откуда тогда у женщины возможна сенсибилизация (наличие повышенной чувствительности и антител) к резус-положительным эритроцитам?
Ответ был дан совсем недавно, когда ученые выяснили, что есть группа так называемых “опасных доноров”, в крови которых присутствуют эритроциты со слабо выраженным резус-положительным антигеном. Именно по этой причине их группа определяется лабораториями, как резус-отрицательная. Однако, при переливании подобной крови в организме реципиента могут начать вырабатываться специфические антитела в небольшом объеме, но даже их количества достаточно для того, чтобы иммунная система “запомнила” этот антиген. Поэтому у женщин с подобной ситуацией даже в случае первой беременности может возникнуть иммунный конфликт между организмом ее и ребенка.
2. Повторная беременность
Считается, что во время первой беременности риск развития иммунного конфликта минимальный. А вторая и последующие беременность уже протекают с формированием антител и иммунологической несовместимости. И это действительно так. Но многие забывают, что первой беременностью нужно считать факт развития плодного яйца в организме матери до любого срока.
Поэтому в группе риска находятся женщины, у которых были:
- Самопроизвольные аборты;
- Замершая беременность;
- Медикаментозное, хирургическое прерывание беременности, вакуум-аспирация плодного яйца;
- Внематочная беременность (трубная, яичниковая, брюшная).
Более того, в группе повышенного риска находятся и первобеременные со следующими патологиями:
- Отслойка хориона, плаценты во время данной беременности;
- Формирование позадиплацентарной гематомы;
- Кровотечения при низком предлежании плаценты;
- Женщины, у которых применялись инвазивные методы диагностики (прокалывание плодного пузыря с забором околоплодных вод, взятие крови из пуповины плода, биопсия участка хориона, исследование участка плаценты после 16 недель беременности).
Профилактические мероприятия
Профилактика заболевания начинается еще на этапе планирования малыша. Будучи беременной, женщине необходимо следить за свои здоровьем. Нередки случаи, когда возникает необходимость применения антибактериальной терапии. Она должна проводиться только под контролем гинеколога при условии, что польза такого лечения выше рисков для плода. Необходимо своевременно посещать врача и проходить все необходимые исследования.
Будущая мама должна включить в рацион продукты, содержащие большое количество витамина К. Это все овощи зеленого цвета: спаржевая фасоль, капуста, горох, шпинат. Введение искусственного витамина возможно только по медицинским показаниям при его выраженном дефиците. В группе риска находятся недоношенные дети, малыши с родовыми травмами или находящиеся на искусственном вскармливании.
https://youtube.com/watch?v=c0FAV6Jjf9w
Симптомы
Наиболее выраженная симптоматика наблюдается у недоношенных детей. Клинические проявления зависят от формы болезни.
Ранний вариант характеризуется подкожными кровоизлияниями, особенно в зоне ягодиц (экхимозы), кровоизлиянием во внутренние органы (легкие, надпочечники, печень, селезенку, головной мозг), кровью в стуле, анемией, гематомами между черепом и надкостницей с петехиями на поверхности (точечные кровоизлияния). При внутренних кровоизлияниях появляется одышка, развиваются неврологические нарушения (если затронут мозг), выделение крови при кашле, боль в животе, плохая активность, ребенок отказывается от еды.
Классическая форма ГрБН, помимо кровоизлияний на коже и во внутренние органы, кефалогематом, анемии, крови в кале, характеризуется пупочным и носовым кровотечением, кровавой рвотой (гематемезис), гематурией (кровь в моче), отсутствием аппетита, изъязвлением слизистой кишечника и кишечным кровотечением (меленой). Кровотечения обильны только в тяжелых случаях.
Поздняя геморрагическая болезнь новорожденных проявляется обширными кровоизлияниями не только на коже, но и на слизистых, наличием крови в моче, кале, рвотных массах, выраженной анемией. У ребенка наблюдается низкая активность, слабость, бледность, снижение артериального давления, нарушается терморегуляция. В результате массированного распада эритроцитов развивается желтуха. Эрозии слизистой кишечника и гемолиз эритроцитов существенно осложняют течение болезни, образуя «порочный круг».
Без своевременной помощи концентрация гемоглобина в крови снижается в три раза, что может привести к развитию гиповолемического шока (15 % случаев), при котором резко снижается объем циркулирующей крови. Гиповолемия требует срочного вмешательства, иначе возникают необратимые изменения во внутренних органах и системах, заканчивающиеся летальным исходом.
Не обязательно при ГрБН присутствуют все симптомы. Признаки могут возникать по отдельности или в разных сочетаниях.
Online-консультации врачей
| Консультация педиатра |
| Консультация хирурга |
| Консультация диетолога-нутрициониста |
| Консультация инфекциониста |
| Консультация уролога |
| Консультация оториноларинголога |
| Консультация косметолога |
| Консультация специалиста по лазерной косметологии |
| Консультация детского психолога |
| Консультация ортопеда-травматолога |
| Консультация гинеколога |
| Консультация гомеопата |
| Консультация неонатолога |
| Консультация специалиста банка пуповинной крови |
| Консультация массажиста |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Симптомы Геморрагической болезни новорожденных:
При ранней форме геморрагической болезни новорожденных в первые дни после рождения у грудничка появляется так называемый гематемезис. Попросту говоря, это рвота с кровью. Также среди симптомов выделяют опасное для жизни легочное кровотечение, кровоизлияния в органы брюшной полости и забрюшинного пространства (частые случаи излияния крови в печень, надпочечники, селезенку ребенка).
Геморрагическая болезнь новорожденных в некоторых случаях начинается, когда плод еще находится в утробе матери. После рождения у малыша находят кровоизлияния внутри черепа, кожные геморрагии. Внутричерепные кровоизлияния могут обнаружиться при помощи метода нейросонографии.
Классическая форма геморрагической болезни возникает у детей, которых матери кормят грудью. Проявления наступают на 3-5-м дне жизни: кровавая рвота, кишечное кровотечение (мелена), кожные геморрагии (петехии, экхимозы), кефалогематомы, кровотечения при отпадении остатка пуповины. Если у ребенка тяжелая гипоксия или родовая травма, то нехватка витамина К может быть диагностирована по кровоизлияниям под апоневроз, внутричерепным кровоизлияниям, внутренним кровотечениям и гематомам.
При мелене у новорожденного ребенка может появиться гипербилирубинемия, потому что в кишечнике происходит усиленный распад эритроцитов. Причиной мелены становится формирование язвочек небольшого размера на слизистой оболочке желудка и двенадцатиперстной кишки. В их генезе главная роль принадлежит избытку у новорождённого глюкокортикоидов (при родовом стрессе), ишемии желудка и кишки. Также причинами кровавой рвоты и кровавого кала становятся пептический эзофагит и гастроэзофагеальный рефлюкс.
Поздняя форма геморрагической болезни новорожденных проявляется такими симптомами:
- внутричерепные кровоизлияния
- мелена
- обширные кожные экхимозы
- кровотечение из пупочной раны
- гематемезис
- кефалогематома
- гематурия
Осложнения при геморрагической болезни у младенцев:
- бледность
- слабость
- снижение артериального давления
- снижение температуры
Все выше перечисленные осложнения объединяются под названием «гиповолемический шок».
Методы диагностики
Уже в период беременности можно определить не только наличие данного заболевания, но и даже степень тяжести.
Наиболее распространенными являются методы:
1. Определение титра резусных или групповых антител. Считается, что титр 1:2 или 1:4 не опасен. Но такой подход не во всех ситуациях оправдан. Здесь заключается еще один миф о том, что “чем выше титр, тем хуже прогноз”.
2. УЗИ-диагностика является очень информативным методом. Наиболее характерны признаки:
- Увеличение плаценты;
- Наличие жидкости в тканях: клетчатке, грудной клетке, брюшной полости, отечность мягких тканей головы плода;
- Увеличение скорости кровотока в маточных артериях, в сосудах головного мозга;
- Наличие взвеси в околоплодных водах;
- Преждевременное старение плаценты.
3. Повышение плотности околоплодных вод.
4. При регистрации сердцебиения плода – признаки гипоксии и нарушение сердечного ритма.
5. В редких случаях выполняют исследование пуповинной крови (определяют уровень гемоглобина и билирубина). Этот метод опасен преждевременным прерыванием беременности и гибелью плода.
6. После рождения ребенка существуют более простые методы диагностики:
- Взятие крови для определения: гемоглобина, билирубина, группы крови, резус-фактора.
- Осмотр ребенка (при тяжелой степени выражена желтуха и отеки).
- Определение антител в крови ребенка.
Симптомы кисты яичника
Зачастую киста яичника никак себя не проявляет и развивается бессимптомно. Женщины могут жаловаться на:

- боли внизу живота;
- болезненные ощущения во время “месячных”, изменение характера менструации, нерегулярный цикл;
- рвоту, тошноту;
- болевые ощущения, возникающие во время физической нагрузки, после полового акта, при мочеиспускании и др.
Кровоизлияние в полость кисты может сопровождаться сильными тянущими болями внизу живота.
Своевременное диагностирование и лечение геморрагической кисты яичника позволяют предупредить дальнейшие осложнения, связанные с перекрутом ее ножки или разрывом, кровоизлиянием в яичник и брюшную полость.
Женщина с диагнозом “киста яичника” должна находиться под пристальным наблюдением врача-гинеколога!
Первичный прием оперирующего гинеколога Тер-Овакимяна А.Э. со скидкойАкция -50%
Первичная консультация доктора медицинских наук, профессора, врача высшей категории Тер-Овакимяна Армена Эдуардовича со скидкой – 2 500 ₽ вместо 5 000 ₽.
Подробнее
Киста яичника: оперировать или лечить консервативно?
По каким признакам можно заподозрить кровоизлияние в мозг
- Возникает нестерпимая головная боль. Некоторые говорят, что голова у них так никогда раньше не болела. Иногда инсульт сравнивают со «вспышкой» или «взрывом» мозга.
- Повреждение мозговых структур и отек приводят к появлению тошноты и рвоты. В отличие от других болезней, отхождение рвотных масс не приносит облегчения.
- Нарушения зрения. В момент инсульта многие видят яркие световые пятна. Затем наблюдается двоение в глазах и снижение отчетливости зрения;
- На стороне, противоположной поражению мозга, наблюдается онемение конечностей, лицо перекашивается (симптом кривой улыбки), больной не может говорить, не понимает, где он находится, не может назвать свое имя.
- В тяжелых случаях возникает коматозное состояние.
Однако не всегда кровоизлияние вызывает столь резкие симптомы. Иногда проявления «смазаны» или атипичны, например человек жалуется на непрекращающуюся икоту, сердцебиение или внезапную слабость в конечностях. Он некоторое время чувствует себя более-менее нормально, а потом умирает. Поэтому при первых симптомах болезни нужно обязательно вызвать «Скорую». До ее приезда надо:
- Уложить человека, подложив под голову и спину подушки. Нужно чтобы ноги находились ниже головы. Таким образом, снижается приток крови в поврежденный сосуд;
- Для облегчения дыхания нужно расстегнуть одежду, а если в помещении душно – раскрыть окно.
- Чтобы человек не захлебнулся рвотными массами, его голову поворачивают набок.
Как помочь жертве инсульта?

Восстановление во многом зависит от того, как поведут себя окружающие пациента люди. Прежде всего нужно вызывать «скорую помощь», а до ее приезда постараться не перемещать человека
Под плечи и голову нужно подложить валик или подушку, осторожно повернуть человека на правый бок, подставить тазик или пакет на случай рвоты. Желательно измерить артериальное давление
Таблетки «от давления» до приезда «скорой» давать нельзя: есть вероятность резкого снижения артериального давления. Только специально обученный медицинский персонал знает правила, по которым нужно снижать артериальное давление при его повышении выше 150/100 мм рт.ст. При угнетении дыхания нужно начинать реанимацию – непрямой массаж сердца, дыхание «рот в рот».
- Ишемический инсульт
- Транзиторная ишемическая атака
Прогноз
Зависит от конкретного диагноза. При множестве расстройств — неблагоприятный. Если есть возможность взять болезнь под контроль или скорректировать симптоматику до нуля — перспективы восстановления хорошие.
Вопрос решается после проведения хотя бы базовой диагностики. Уточнить прогноз нужно у своего лечащего врача.
Возможные осложнения
Основные негативные последствия представлены опасной группой процессов.
- Сюда относят инсульт, инфаркт, массивные кровотечения, летальные в большинстве своем, также анемию с критическим падением уровня гемоглобина.
- Всевозможные нарушения работы сердечнососудистой системы, головного мозга, неврологический дефицит.
Геморрагические диатезы — это группа синдромов. Как правило, речь не о диагнозе, а о расстройстве симптоматического уровня.
По каким причинам оно развивается — нужно выяснить под контролем специалиста по гематологии. Возможно привлечение сосудистого хирурга, прочих докторов, если на то есть основания.
При должном внимании и своевременной терапии удается улучшить качество жизни, свести риски к минимуму и сохранить здоровье.
Диагностика Геморрагической болезни новорожденных:
Если возникло подозрение на геморрагическую болезнь новорожденного, нужно исследовать свертываемость крови, определить количество тромбоцитов, определить время кровотечения. После этого или вместе с этими показателями определяют протромбиновое время, активированное частичное тромбопластиновое время, гематокрит и гемоглобин.
При геморрагической болезни новорожденных время свертывания крови длиннее положенного, а время кровотечения в норме, как и количество тромбоцитов. Для подтверждения диагноза необходимо удлинение ПВ и АЧТВ, при этом тромбопластиновое время нормальное. Если кровопотери ребенка сильные, то находят признаки анемии. Но они проявляются ярко только на вторые или третьи сутки после кровотечения.
Дифференциальная диагностика
Гематемезис и мелена у только что родившихся детей дифференциирются с «синдромом проглоченной крови матери», который случается у 1 из 3 детей, у которых в первые дни жизни находят кровь в рвоте или кале. Для разоичения проводят тест Апта: кровянистые рвотные массы или кал нужно развести водой, получить розовый раствор с гемоглобином. После центрифугирования 4 мл надосадочной жидкости смешивают с 1 мл 1% раствора гидроксида натрия.
Если через 2 минуты оттенок жидкости стал коричневым, то в ней есть материнская кровь, а именно – гемоглобин А. Если розовый тон сохраняется, то говорят о фетальном гемоглобине Г, то есть в рвоте или кале есть кровь самого ребенка.
Необходима дифференциальная диагностика с наследственными коагулопатиями, ДВС-синдромом у детей и тромбоцитопенической пурпурой новорожденных. Для такого отличия нужно провести развёрнутую коагулограмму, а в некоторых случаях и тромбоэластограмму.
Время свёртывания крови (по Бюркеру) у доношенного новорожденного составляет 4 минуты. При геморрагической болезни, гемофилии и ДВС-синдроме оно удлинено. А при тромбоцитопении у грудничка оно в норме. Время кровотечения в норме – 2-4 минуты (столько же – при геморрагической болезни, гемофилии), а при тромбоцитопении и ДВС-синдроме оно длиннее, чем нужно.
Норма количество тромбоцитов у новорожденных – 150-400×109/л. При ДВС-синдроме и тромбоцитопении оно снижено. Эти данные помогают в дифференциальной диагностике похожих геморрагических заболеваний грудничков.
Диагностика
Диагностика заболевания осуществляется комплексно. В первую очередь, врач проводит устный опрос, в ходе которого выясняет жалобы пациента, осуществляет сбор анамнеза. В дальнейшем могут быть назначены следующие исследования:
- УЗИ органов брюшной полости и почек.
- Определение продолжительности кровотечения.
- Проведение манжетной пробы, а также пробы жгута и щипка.
- Исследование фекалий.
- Проведение иммунологических исследований, а также биохимия крови.
- Вирусологические исследования с целью выявления гепатитов.
- Проведение эндоскопического исследования желудочно-кишечного тракта.
- Анализ крови позволяет выявить повышенное количество лейкоцитов и СОЭ. Также наблюдаются иммунологические нарушения в виде увеличения иммуноглобулинов А и снижения уровня иммуноглобулинов G.
- В ходе физкального осмотра врач проверяет функционирование суставов, тщательно осматривает кожные покровы с целью выявления изменения их цвета и возможных высыпаний. В том случае, если будут обнаружен отеки в области лица, это может свидетельствовать о нарушении нормального функционирования мочевыделительной системы. Также следует проверить пульс.
Болезнь следует отличать от следующих недугов и состояний:
- Инфекционный эндокардит.
- Системные васкулиты (синдром Гудпасчера, узелковый периартериит, болезнь Бехчета).
- Диффузные заболевания соединительной ткани (системная красная волчанка).
- Менингококцемия.
- Макроглобулинемическая пурпура Вальденстрема.
- Иерсиниоз.
- Болезнь Крона.
Дополнительно может быть назначено проведение процедуры трепанобиопсии и обследование костного мозга.

Что такое анемия?
Анемия – это патологическое состояние организма, при котором в крови уменьшается количество эритроцитов – красных кровяных телец – и снижается концентрация гемоглобина – вещества, который носит кислород от легких ко всем тканям организма.
Из всех анемий самой распространенной является железодефицитная (ЖДА), которая составляет примерно 80% от всех анемий. По данным Всемирной организации здравоохранения (ВОЗ), в мире более 500 тыс. человек страдает ЖДА. Распространенность ЖДА у детей в России и развитых европейских странах составляет: около 50% — у детей младшего возраста; более 20% — у детей старшего возраста.
Нормальные показатели крови у детей зависит от возраста и отличаются от таковых у взрослых.
Количество эритроцитов должно быть не менее 4,5 – 4,1 млн/л,
уровень гемоглобина у детей до 5 лет – не менее 110, а старше 5 лет – не менее 120 г/л.
Ежедневная потребность детского организма в железе составляет 0,5–1,2 мг в сутки. У детей раннего возраста в связи с быстрыми темпами роста и развития наблюдается повышенная потребность в железе. В этот период жизни запасы железа быстро истощаются из-за усиленного его потребления из депо: у недоношенных детей к 3-му месяцу, у доношенных — к 5–6-му мес жизни. Для обеспечения нормального развития ребенка в суточном рационе новорожденного должно содержаться 1,5 мг железа, а у ребенка 1–3 лет — не менее 10 мг.
Дефицит железа у детей приводит к росту инфекционной заболеваемости органов дыхания и ЖКТ. Железо необходимо для нормального функционирования структур головного мозга, при его недостаточном содержании нарушается нервно-психическое развитие ребенка. Установлено, что у детей, имевших в младенчестве железодефицитную анемию, в возрасте 3–4 лет определяются нарушения передачи нервных импульсов от центров головного мозга к органам слуха и зрения из-за нарушения миелинизации и, как следствие этого, нарушение проводимости нервов.
Ответы на вопросы
Что понимается под гипоаллергенной диетой?
В первую очередь следует исключить из употребления высокоаллергенные продукты, такие как яйца, шоколад, цитрусовые, кофе и какао, морская рыба и морепродукты, орехи. Также необходимо отказаться от жирной и жареной пищи. В диете должны преобладать молочные продукты с пониженной жирностью, тушеные и отварные блюда. Разрешаются зеленые яблоки, крупяные каши, индюшатина и крольчатина, растительные масла.
Какой прогноз при геморрагическом васкулите?
Как правило, прогноз, особенно при легкой форме болезни, благоприятный. Тяжелое течение геморрагического васкулита чревато рецидивированием заболевания и возникновением осложнений (нефрит, осложненный почечной недостаточностью). При молниеносной форме высока вероятность летального исхода в течение нескольких дней после начала болезни.
Берутся ли больные, перенесшие геморрагический васкулит, на диспансерный учет?
Диспансерный учет у взрослых после перенесенного заболевания не показан. Дети должны наблюдаться на протяжении двух лет. В первые полгода ежемесячно, следующие полгода раз в квартал, и последний год каждые 6 месяцев. Дети не должны заниматься спортом, им противопоказаны физиопроцедуры и инсоляция (пребывание на солнце).
Возможно ли развитие осложнений и последствий после геморрагического васкулита и какие?
Да, заболевание может привести к возникновению кишечной непроходимости и перитониту, хронической почечной недостаточности, нарушению функций внутренних органов (сердце, печень), анемии и легочным кровотечениям, у детей возможно развитие геморрагических диатезов.