Что делать при фебрильных судорогах?
Обратитесь к врачу как можно скорее после фебрильного припадка. Если приступ длится несколько минут или у ребенка затруднено дыхание — позвоните в скорую помощь.
Если у ребенка развились судороги, то постарайтесь сохранять спокойствие. Следующие шаги помогут ребенку избежать травм и других осложнений во время фебрильного припадка.
- Не перемещайте ребенка, если он не находится в опасном месте (например, вверху лестницы).
- Удалите все потенциально опасные окружающие предметы (например, острые или тяжелые объекты, которые могут упасть на ребенка), ослабьте ворот или разденьте ребенка до пояса, чтобы предотвратить удушье.
- Во время приступа нельзя удерживать ребенка.
- Если слюна, рвота или слизь накапливаются во рту ребенка, поверните его на бок или живот (при этом следите за тем, чтобы голова находилась на боку). Если у ребенка трудности с дыханием, немедленно вызовите скорую помощь.
- Не помещайте ничего в рот ребенка, чтобы он не прокусил свой язык.
- Следите за признаками затрудненного дыхания (например, изменения цвета лица ребенка).
- Положите на ребенка прохладную ткань или оботрите полотенцем, смоченным теплой водой, чтобы уменьшить лихорадку. Не помещайте ребенка в ванну.
Как только приступ закончится обратитесь к педиатру или привезите ребенка в приемное отделение больницы для дальнейшей помощи. Опишите состояние малыша до, во время и после приступа (например, боль, ригидность мышц шеи, вялость, тошнота, рвота, сыпь, аномальные движения).
Следуйте рекомендациям врача по применению жаропонижающих препаратов, таких как парацетамол или ибупрофен. Парацетамол в суппозиториях (свеча, которая вставляется в прямую кишку ребенка) быстро снижает температуру и часто рекомендуется. Не давайте ребенку аспирин, так как он увеличивает риск развития серьезного заболевания, называемого синдромом Рейе.
Каждому ребенку, у которого были фебрильные судороги, требуется дальнейшее тщательное общее и неврологическое обследование для исключения серьезных патологий.
Классификация
Предусмотрена классификация патологии по разнообразным признакам:
- локализации;
- причине возникновения болезни;
- механизму развития (патогенезу);
- объёму тканей, которые оказались вовлечены в патологический процесс.
По причине возникновения болезни выделяют разные виды пневмонии:
- типичную;
- аспирационную;
- болезнь, возникшую на фоне ослабления иммунитета.
Типичная пневмония возникает у пациентов без выраженных нарушений иммунитета. Она может быть:
- грибковой;
- вирусной;
- бактериальной;
- паразитарной;
- микобактериальной. Микобактерии способны, подобно грибкам, образовывать мицелий на одной из стадий своего развития.
Пневмония, возникающая на фоне снижения иммунитета, диагностируется у больных СПИДОМ, пациентов, страдающих другими заболеваниями. Аспирационный тип болезни выступает следствием проникновения (пассивное попадание или вдыхание) чужеродного агента в лёгкие.
По механизму развития выделяют пневмонию:
- первичную. Она возникает в качестве самостоятельной патологии;
- вторичную. Подобная пневмония является следствием других болезней;
- посттравматическую. Воспалительный процесс возникает из-за задержки мокроты. Посттравматическая пневмония чаще всего обусловлена травмами грудной клетки;
- радиационную. Она возникает после лучевого лучения онкологических болезней.
По локализации различают пневмонию:
- двустороннюю;
- одностороннюю.
По вовлечённости тканей следует выделить пневмонию:
- тотальную, приводящую к полному поражению лёгких;
- очаговую. При таком виде пневмонии формируется очаг инфекции небольшого объёма. Пример данной патологии – бронхопневмония. Она затрагивает бронхи, респираторные отделы;
- сливную (предусматривающую образование нескольких патологических очагов);
- сегментарную. В таком случае оказываются поражены один или несколько сегментов лёгкого;
- долевую. Она сопровождается поражение болей лёгкого. Наиболее распространённая её разновидность – крупозная пневмония. При наличии этого заболевания наблюдается распространение патологического процесса на альвеолы, частичное поражение плевры.
Пневмония без температуры представляет собой особую опасность. Она предусматривает бессимптомное течение. Организм не сигнализирует о наличии болезни даже кашлем. Бессимптомная терапия зачастую является следствием слабого иммунного ответа.
Крупозная пневмония характеризуется острым началом с повышением температуры тела (более 39°С),одышкой, болями в районе грудной клетки, слабостью. Пациента беспокоит кашель. Сначала он непродуктивный, сухой. Затем на 3-4 день после начала болезни возникает кашель с «ржавой» мокротой. У больного постоянно держится высокая температура тела. Отличительные черты этой формы пневмонии – кашель, лихорадка, отхождение мокроты. Подобные симптомы сохраняются на срок до 10 дней.
При тяжёлом течении крупозной пневмонии наблюдается цианоз носогубного треугольника, возникает гиперемия кожных покровов. В области щёк, губ, крыльев носа, подбородка появляются герпетические высыпания. Состояние пациента длительное время остаётся тяжёлым. Его дыхание учащённое, поверхностное. Пульс больного зачастую аритмичный, частый. Сердечные тона глухие, артериальное давление остаётся сниженным.
Очаговой пневмонии свойственно малозаметное, постепенное начало. Болезнь нередко развивается после недавно перенесённого острого трахеобронхита, острой респираторно-вирусной инфекции. Очаговая пневмония симптомы предусматривает разнообразные. Температура тела держится на отметке 38-38,5°С. Кашель при очаговой пневмонии сопровождается отхождением слизисто-гнойной мокроты, отмечаются слабость, потливость. При дыхании возникают болевые ощущения в грудной клетке при кашле, на вдохе.
При очаговой сливной пневмонии состояние больного стремительно ухудшается. Возникают такие симптомы, как цианоз, выраженная одышка.
Правильное питание VS диета
Рациональное питание нередко противопоставляют диете. Это связано с тем, что увлечение любым ограничительным рационом связано со стремлением привести тело в лучшую форму за счет отказа от ряда продуктов, упорядочения режима.
В чем же заключается принципиальная разница между ними?
Устойчивое словосочетание «сидеть на диете» предусматривает, что после достижения результата с нее можно будет «сойти» и вернуться к обычному пищевому поведению. В результате человек:
- воспринимает ограничения в рационе как временные;
- не думает, что диета может принести вред;
- легче соглашается на экзотические варианты;
- испытывает стресс и выбирает варианты награды за терпение.
В отличие от диеты правильное питание (или ПП) – это долгосрочный проект. Он предусматривает полную перемену привычек, состава рациона и действительно работает лишь тогда, когда становится частью нового образа жизни. Режим для похудения на ПП и поддержания оптимального веса различаются лишь тем, что при снижении веса меняется суточная потребность в белках, жирах и углеводах.
Диетологи советуют пересчитывать и адаптировать рацион после потери каждых 5 килограммов веса. В этом и заключается главная особенность правильного питания: если человек чувствует себя хорошо и наблюдает позитивные внешние изменения на фоне рациона, он может оставаться на таком меню сколько угодно. Так отпадает необходимость постоянно искать новые «работающие» диеты и пробовать странные продуктовые сочетания, чтобы похудеть.
Следование режиму для поддержания веса в условиях ПП должно стать такой же привычкой, как контроль внешнего вида и состояния здоровья.
Когда это закончится?
Невозможно ответить на этот вопрос более-менее точно. Все дети разные, и многие прикладываются к груди не потому что им нужна еда, а для того чтобы удовлетворить сосательный рефлекс и побыть с мамой. Это вовсе не значит, что дети на искусственном вскармливании обязательно будут спать лучше и крепче, чем грудные. Кормление, даже из бутылочки, все равно акт общения, которое так необходимо малышам.
Большинство детей к 9–12 месяцам способны спать всю ночь без «подзарядки», но предутреннее кормление может сохраняться еще долгое время, и у этого есть свои плюсы.
В ранние утренние часы в организме мамы наиболее активно вырабатывается гормон пролактин, отвечающий за производство молока. Если в это время суток грудь не будет опустошаться, это станет сигналом для организма, что так много молока не нужно, и производство можно снизить.
Но у некоторых детей ночные кормления сохраняются гораздо дольше, до полутора, а то и двух лет. Физиологической потребности в питании по ночам у детей в этом возрасте нет, скорее грудь или бутылочка используются ими как средство для успокоения и возможность пообщаться с мамой.
Еда на работе – и пусть весь мир подождет
Переход на рациональное питание связан с постоянной оценкой состава продуктов. Первое время планирование рациона сопровождается подсчетами калорийности и БЖУ. Это требует отказа от готовых многокомпонентных блюд и самостоятельного приготовления блюд.
Традиционно совместный прием пищи используется как способ общения. Люди, переходящие на здоровое питание, могут переживать, как они будут выглядеть на фоне коллег. Однако, страхи по поводу уместности гречки или яблока во время общего чаепития, чаще не отражают действительность. Да, самыми распространенными перекусами на рабочем месте до сих остаются сладости и фаст-фуд, но растущая популярность здорового питания позволит заинтересовать коллег новыми рецептами.
Рассказывая, как правильно питаться на работе, диетологи советуют брать готовые продукты с собой. При стандартном графике потребуется запастись 3 порциями пищи: 1 обед и 2 перекуса. Состав основных приемов не вызывает вопросов: суп, мясо или рыба с гарниром, салаты. Но среди стандартных перекусов чаще фигурируют яблоки, которые разрешены не всем: они повышают желудочную секрецию и стимулируют аппетит.
В режиме снижения и поддержания веса разрешены такие варианты блюд:
- бутерброды из хлебцов и нежирного сыра;
- хлебцы с рыбой и зеленью;
- домашняя пастила без сахара;
- фрукты: апельсины, бананы, груши;
- нарезка из овощей с 5% домашним сыром;
- яйца с зеленью, овощами;
- натуральный кефир или йогурт;
- сухофрукты, орешки.
Как давать ибупрофен при температуре
Правильная дозировка ибупрофена — залог максимального жаропонижающего эффекта и безопасности. Слишком низкая доза может не дать ожидаемого эффекта, а прием слишком большого количества препарата просто нерационален: вероятность побочных эффектов возрастет, а желаемый эффект останется прежним.
Большинству младенцев лекарство дают в пределах чайной ложки — половину, полную или полторы. Поскольку чайные ложки в каждом доме могут быть разными, нужно выбирать препарат с мерной ложкой. Однако наиболее точный (и самый простой) способ определить дозу препарата – с помощью специального дозатора, который вставляется в горлышко флакона.
Препарат с мерной ложкой
В России продается много препаратов, содержащих ибупрофен. Как их принимать расскажет врач, выписывающий это лекарство, или подскажет фармацевт. Разобраться с этим вопросом довольно просто. Гораздо сложнее если родители оказались с малышом за границей, без знания языка и без страховки, покрывающей расходы на врача.
В этом случае в любой аптеке можно озвучить действующее вещество ибупрофен — вас поймут. Но выбирать нужно препарат обязательно с дозатором, так как в каждой стране свои допустимые нормы. И не всегда они ниже наших.
В ближайших европейских странах можно, например, попросить суспензию Ибустар. Она близка к нашим препаратам ибупрофена. Кроме этого в упаковке лекарства находится специальный мерный шприц. Суспензия Ибустар дозируется в зависимости от возраста и веса ребенка: рекомендуется разовая доза 7-10 мг / кг.
Например, годовалому ребенку весом десять килограммов следует дать 100 мг ибупрофена, что составляет 5 мл суспензии ибустара. Шприц в упаковке градуирован с шагом 0,5 мл, а 0,5 мл суспензии содержит 10 мг ибупрофена.
Между этими однократными дозами следует выдерживать интервал в шесть часов, и нельзя превышать максимальную суточную дозу 30 мг / кг. Также нельзя использовать ибупрофен более 3 дней.
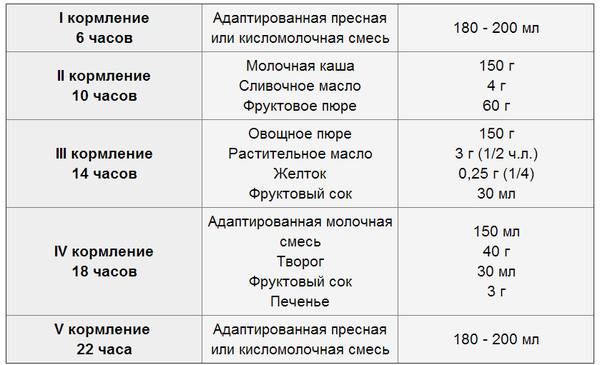
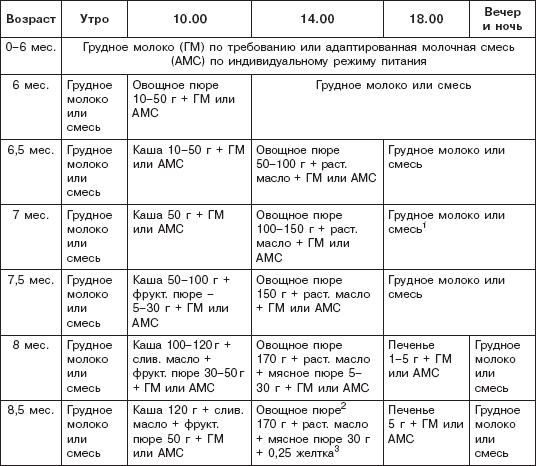
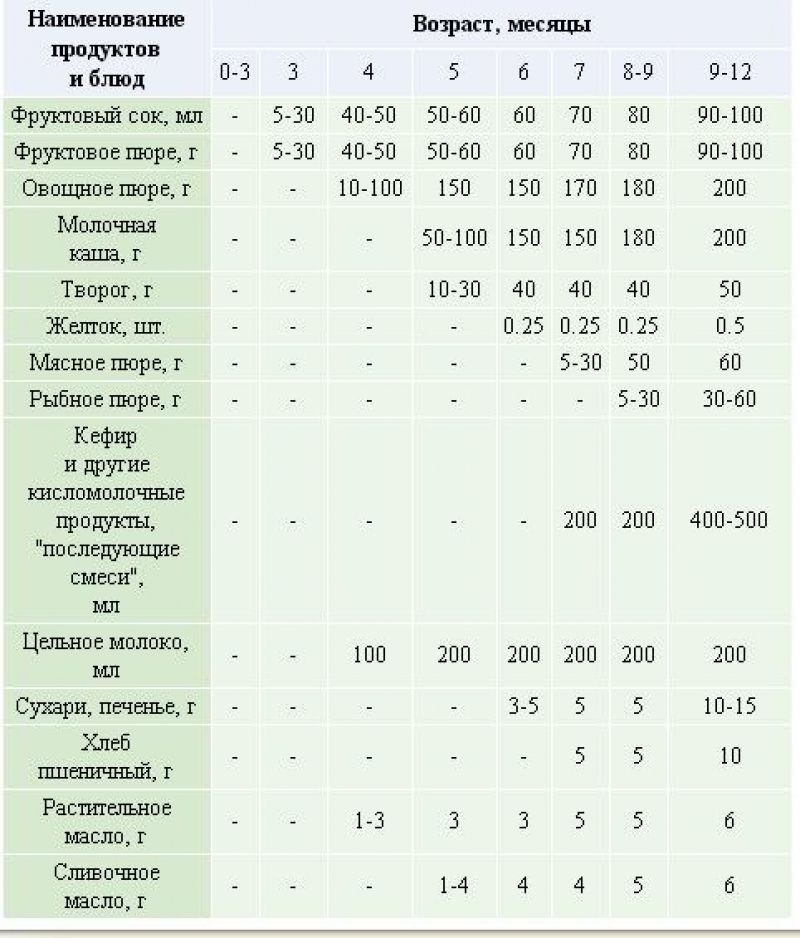
Чем кормить ребенка в год
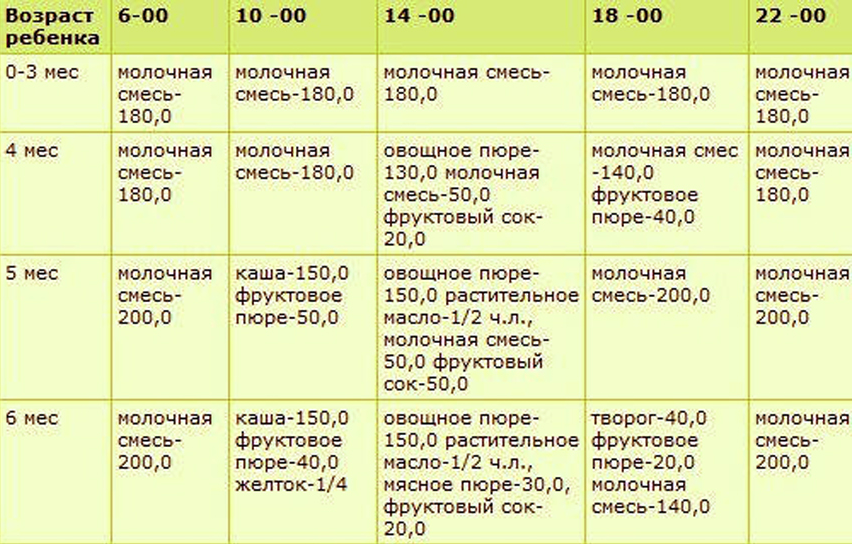
Клинические рекомендации по питанию детей первого года жизни гласят, что в рацион необходимо включать следующие продукты:
1. Молочные, кисломолочные продукты. Детям в 12 месяцев давать молоко в чистом виде пока запрещено. Его заменяют детскими молочными смесями и грудным молоком. Можно постепенно начинать вводить в рацион кисломолочные продукты (кефир, питьевой йогурт). Их жирность не должна превышать 3,2%. В ежедневное меню можно ввести специальный детский творожок. Пару раз в неделю можно понемногу давать ребенку сыр и сметану.
2. Крупы, каши. Детям в этом возрасте уже можно давать гречневую, овсяную, кукурузную, пшенную, рисовую кашу. Но малышам не подойдут обычные каши из цельной крупы, которые едят взрослые люди, так как они имеют слишком грубую структуру и плохо усваиваются детским организмом. Поэтому нужно покупать специальные детские каши, в которых сохранена вся польза злаков. Кроме этого, такие каши обычно дополнительно обогащают полезными минералами и витаминами.
3. Фрукты, овощи. В возрасте один год ребенок обычно уже ест овощные и фруктовые пюре (морковь, яблоко, картофель, груша, банан, кабачок, чернослив, тыква, брокколи). После года возможно введение в рацион свеклы, киви, фасоли, зеленого горошка, абрикоса
Важно! Любые новые продукты вводятся в рацион постепенно, с обязательным отслеживанием реакции организма ребенка на них
Бобовые культуры и овощи с большим количеством клетчатки нужно подвергать тепловой обработке. Давать их малышам можно не чаще раза в неделю. Остальные фрукты и овощи нужно давать ежедневно в виде пюре, смузи, киселей, компотов. В детских магазинах имеется большой выбор различных фруктовых и овощных пюре.
Выбирая продукты, нужно смотреть, чтобы их состав был натуральным (без сахара, консервантов, крахмала, подсластителей).
4. Рыба, мясо. Данные продукты обязательно должны присутствовать в детском питании в качестве источника белка. Мясо (индейка, курица, телятина, крольчатина) нужно давать ежедневно, рыбу (минтай, хек, треска) 2-3 раза в неделю. Из рыбы и мяса можно готовить суфле, паровые котлеты, пюре. Это трудноусвояемые продукты питания для ребенка в 1 год, поэтому желательно давать их в обед.
5. Растительное и сливочное масло. Ими можно заправлять мясные и овощные блюда, каши. Если ребенок уже может жевать, то можно мазать сливочное масло на хлеб. Растительные масла должны быть нерафинированными.
6. Яйца. Начиная с годика в рацион малыша можно вводить куриные яйца. Давать их рекомендуется 2-3 раза в неделю.
Бутылочный кариес
Среди стоматологов нет единого мнения относительно того, влияют ли ночные кормления на здоровье молочных зубов. Многие специалисты уверены, что углеводы и молочный сахар (он содержится и в смесях, и в грудном молоке) способствуют быстрому размножению бактерий и развитию кариеса. В то же время есть исследования, подтверждающие, что здоровье молочных зубов зависит только от протекания беременности, экологической ситуации, иммунитета ребенка и наследственности.
Детки, питающиеся смесью, больше подвержены кариесу — недаром он назван «бутылочным». Если вы заметили на зубках малыша белые или коричневые пятна и другие признаки разрушения, обязательно обратитесь к стоматологу и готовьтесь к тому, что ночные кормления, скорее всего, придется сократить.
Список использованной литературы
- Шовкун В. А., Усейнова Н. Н. Правила питания детей грудного возраста. Москва: Издательство «Феникс», 2007.
- Эджсон Вики. Здоровое питание для младенцев и детей. Правильная пища для правильного развития. Москва: Издательство «Диля», 2006.
- Конь И. Я., Гмошинская М. В., Абрамова Т. В. Питание беременных женщин, кормящих матерей и детей 1-го года жизни. Москва: Издательство «МЕДпресс-информ», 2014.
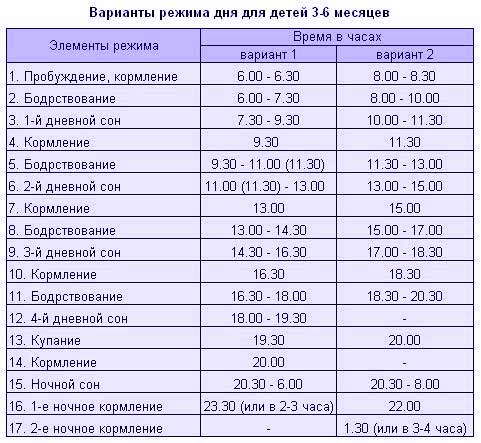
Сколько надо спать ребенку старше 1 года?
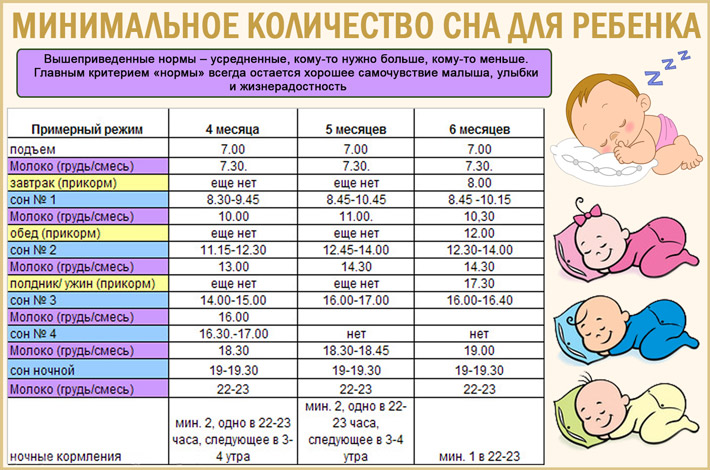
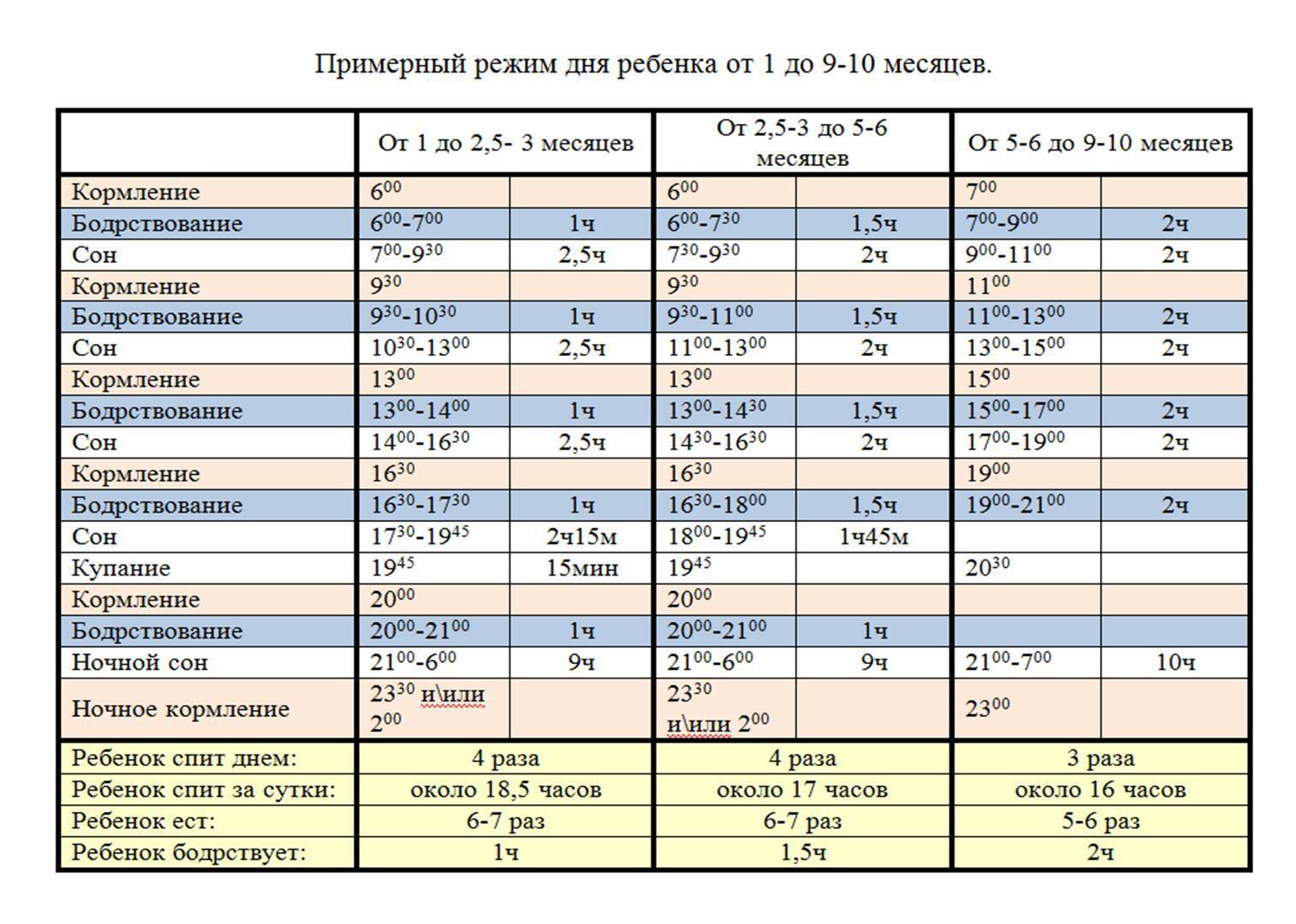
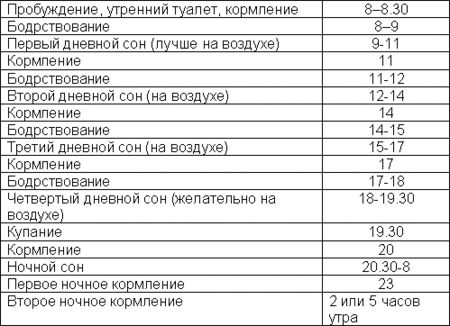
С каждым месяцем малыш растет и развивается, а вместе с этим изменяется баланс часов сна и бодрствования. Для нормального развития детям от одного года достаточно спать 13-14 часов в сутки. Обычно это время распределяется следующим образом:
- дневной сон до обеда — 2-3 часа;
- дневной сон после обеда — 1-1.5 часа;
- ночной сон — 10-11 часов.
Обычно малыш сам не до конца понимает, что ему нужно укладываться спать. Однако можно заметить это по нескольким признакам:
- Кроха не хочет играть, заниматься какими-то простыми делами, постоянно отворачивается.
- Ребенок трет глазки, зевает, морщится.
- Становится излишне подвижным и возбужденным, толкается и падает.
- Нервничает и капризничает без видимых причин.
Для того чтобы быстрее уложить ребенка спать, вы можете постепенно уменьшать освещение в комнате, переходить на более спокойные занятия и игры, петь ему спокойные песенки.
Хороший способ настроить ребенка на сон и расслабление после активного и подвижного дня – вечерний мягкий массаж. Он снимает напряжение с тела, понижает нервную возбудимость, улучшает пищеварение, насыщает ткани кислородом.
Воспользуйтесь массажным маслом бренда «Моё солнышко» с кедровым маслом и облепихой. Средство бережно ухаживает за детской кожей, делает её нежной и шелковистой. Благодаря маслу руки легко скользят по коже ребенка без прилипания.
Вечером перед сном можно и нужно взять за правило проведение банного ритуала для поддержания гигиены: наберите в ванночку теплой воды (температура воды должна быть около 37°С, а воздуха не ниже 24°С), захватите с собой любимые резиновые игрушки ребенка.
Приготовьте заранее кувшин для ополаскивания, чистое полотенце с капюшоном и средства гигиены. Прекрасным дополнением станет пенка и шампунь для купания «Баю-баюшки» от бренда Моё Солнышко
Натуральный экстракт лаванды бережно ухаживает за кожей малыша и настраивает его, чтобы тот крепко спал.
Очень важно увлажнять кожу малыша после купания, поэтому завершить ритуал поможет легкий увлажняющий крем «Баю-баюшки». Нанесите его на тело крохи легкими поглаживающими движениями, он идеально смягчит кожу ребенка, сделает ее мягкой и шелковистой
Нежный аромат лаванды идеален для крепкого и сладкого сна малыша.
Примерно с 18 месяцев организм ребенка готов к переходу на один дневной сон (от 1.5 до 2 часов). Резкое изменение в установленном режиме может быть стрессовым для крохи, поэтому нужно внимательно следить за его состоянием.
Первое время вполне можно чередовать сутки, когда малыш спит 2 раза днем, с сутками с одним дневным сном. При этом во втором случае родители часто укладывают спать малыша вечером пораньше, чтобы восполнить недостающие часы сна.
А если ребенок спит слишком много?
Такое тоже случается! Но иногда это обусловлено естественными факторами:
- Например, если малыш заболел, недавно перенес прививку или принял жаропонижающие средства. И взрослые, и малыши подолгу спят во время простуды, чтобы восстановить силы.
- Бывают и другие ситуации. К примеру, если ребенок ослаб от недоедания. Поэтому нужно наладить вскармливание и научиться правильно прикладывать кроху к груди. При необходимости обратитесь к консультанту по грудному вскармливанию.
- Также недосып бывает связан с нервной перегрузкой. Ребенок тонко чувствует состояние матери, и если она тревожится, то и малыш ощущает беспокойство. Поэтому мама должна заботиться не только о ребенке, но и о себе.
К двум годам малыши обычно проводят во сне около 10-12 часов ночью и пару часов днем. Если у ребенка начинаются проблемы со сном, проверьте, что вы не столкнулись с одной из следующих ситуаций:
- Некомфортный температурный режим. Следите за тем, чтобы комната регулярно проветривалась перед сном, используйте увлажнитель воздуха.
- Слишком яркое освещение в комнате. В этом случае вы можете убавлять свет в детской за полчаса до сна или использовать ночник. Помните, что холодный свет синих ламп препятствует выработке мелатонина, гормона сна. Поэтому по вечерам лучше использовать в комнате источники освещения более теплого света.
- Много постороннего шума. Если в первые недели жизни ребенок отлично засыпал под негромкий разговор, звуки радио или телевизора, то со временем ему может мешать слишком раздражающий фон.
- Отсутствие устоявшегося режима дня и вечернего ритуала перед сном. Старайтесь, чтобы ребенок засыпал и просыпался в одно и то же время, вне зависимости от того, будний на календаре день или выходной. Полезно завести ритуал, который будет являться сигналом для малыша. Ранее мы упоминали про ежедневное купание с пеной перед сном. Отличным вариантом будет чтение детских книг вместе с одним из родителей, укладывание любимых игрушек или мамина колыбельная.
- Отсутствие среди «домашних» общего режима и понимания, когда все уходят отдыхать и заканчивают активные дела. Детям сложно уснуть, и не просыпаться, если вокруг близкие продолжают заниматься обычными «дневными» делами, а его самого укладывают спать. Иными словами, у домочадцев должен быть согласованный, всех устраивающий режим, при котором, все с 22 часов вечера до 6-7 часов утра отдыхают. Это станет хорошим примером для ребенка.
- Недомогание, например, из-за насморка ребенок может часто просыпаться или из-за кишечных колик, препятствующих глубокому крепкому сну.
Внимательно следите за общим состоянием ребенка — возможно, проблемы со сном являются сигналом о болезни. В этом случае должна помочь консультация педиатра.
В возрасте трех лет ребенок днем проводит во сне около часа и ночью — примерно 10-11 часов. Если ваш малыш отказывается засыпать днем, но при этом чувствует себя отлично и не испытывает проблем с ночным сном — не нужно заставлять его. В 3 года такой вариант уже вполне допустим.
Если у ребенка днём сон длится 2-3 часа, а потом он не может уснуть ночью — нужно аккуратно будить его
Обратите внимание, возможно, малыш слишком утомляется. В этом случае можно уменьшить количество активностей в его жизни, особенно перед сном.
В целом, если ваш ребенок нормально себя чувствует, хорошо ест, не страдает от температуры и проблем со стулом или мочеиспусканием — количество сна не должно вызывать у вас беспокойства. Дети развиваются в своем темпе и интуитивно выбирают нужное количество часов сна — ночью или днем
Поэтому, прежде всего, обращайте внимание на общее самочувствие и настроение малыша.
‹Предыдущая
›Следующая
Правильное ночное кормление малышей
Еще 20 лет назад бытовала рекомендация выдерживать перерыв в ночное время (с полуночи до шести утра), не кормить малыша. Это объясняли тем, что желудку нужен отдых, и нужно «обманывать» его водичкой или давать пустышку. Но сегодня уже точно известно, что желудок одинаково активно работает как днем, так и ночью. В раннем детском возрасте еще не сформированы суточные ритмы и пищеварительная система работает в круглосуточном режиме.
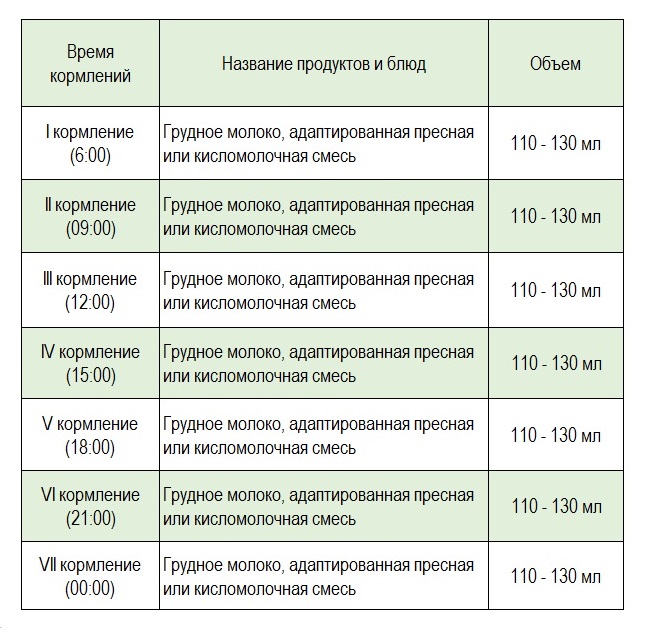
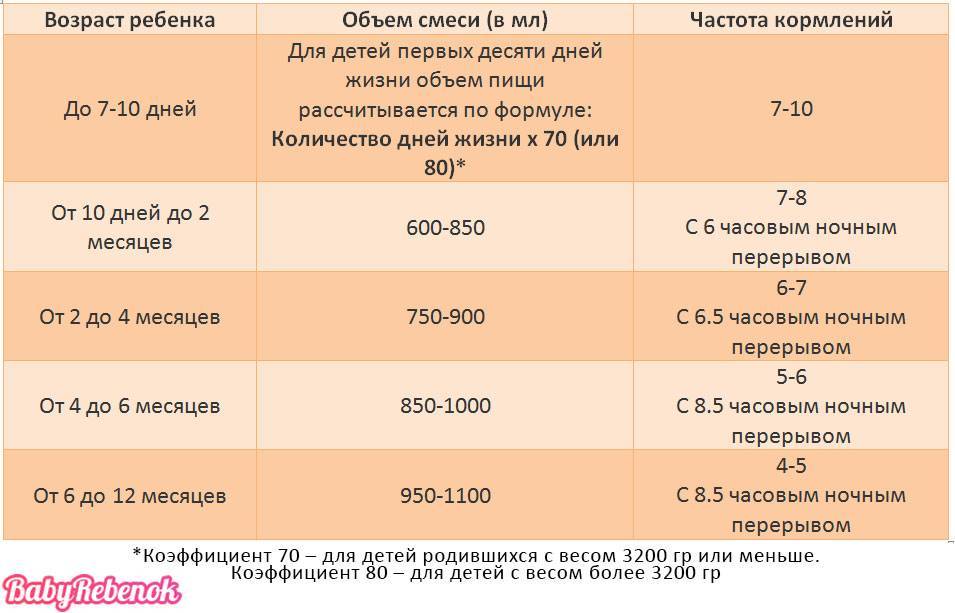
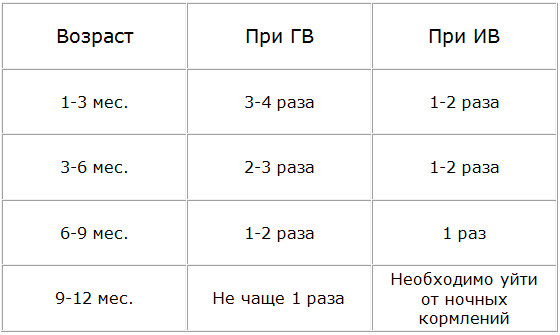
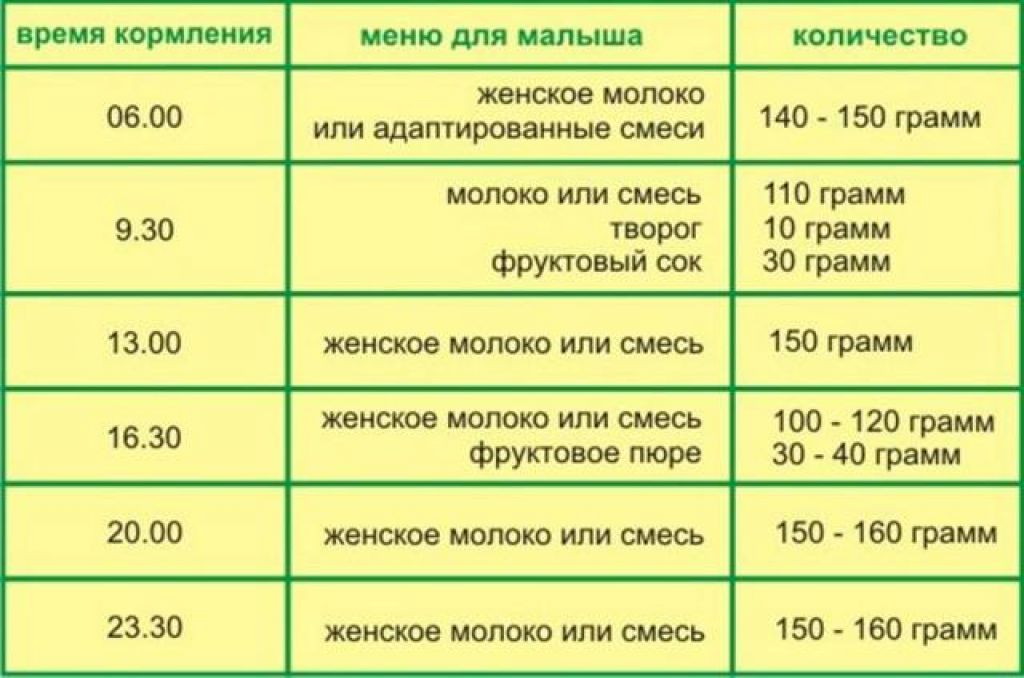
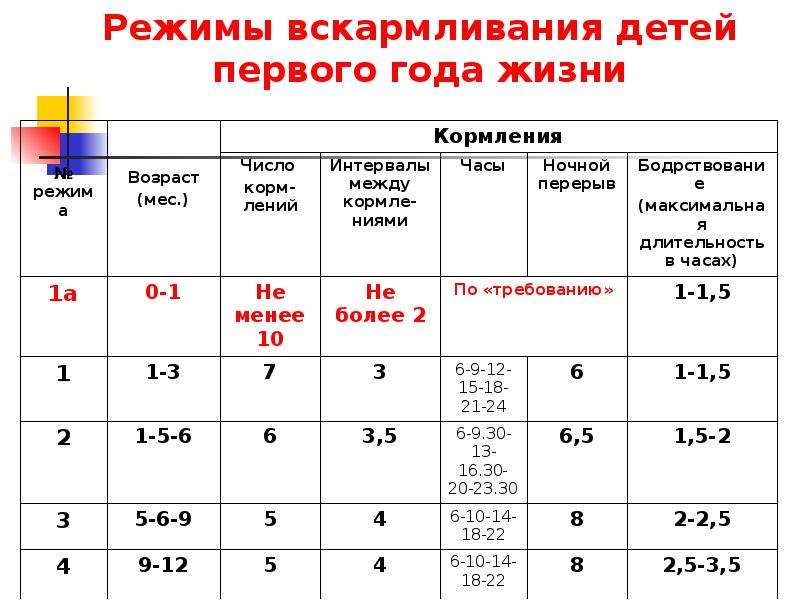
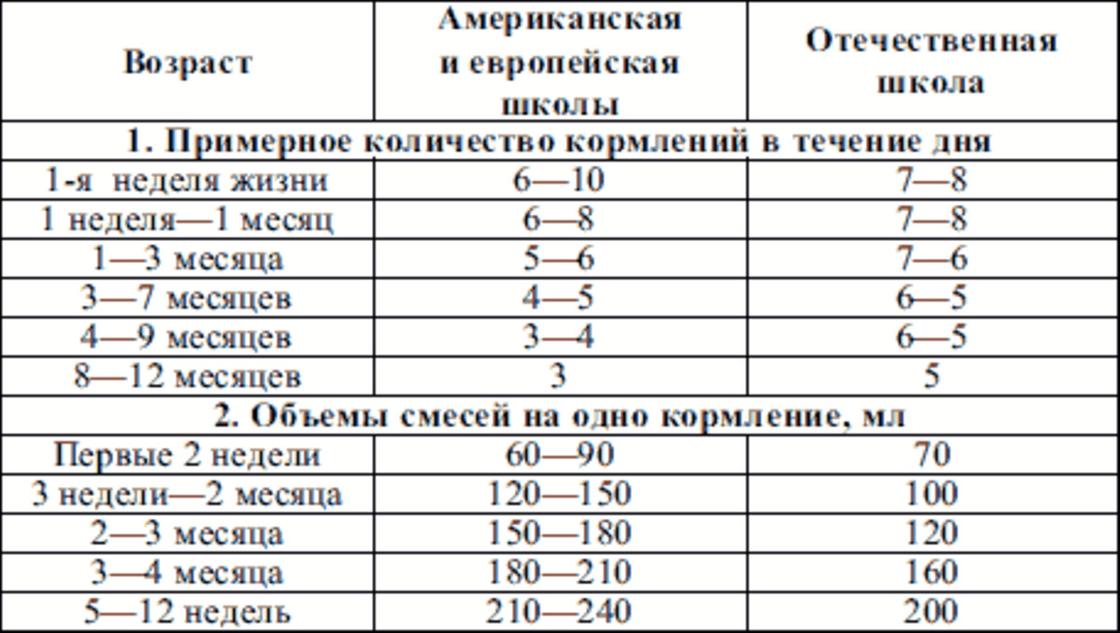
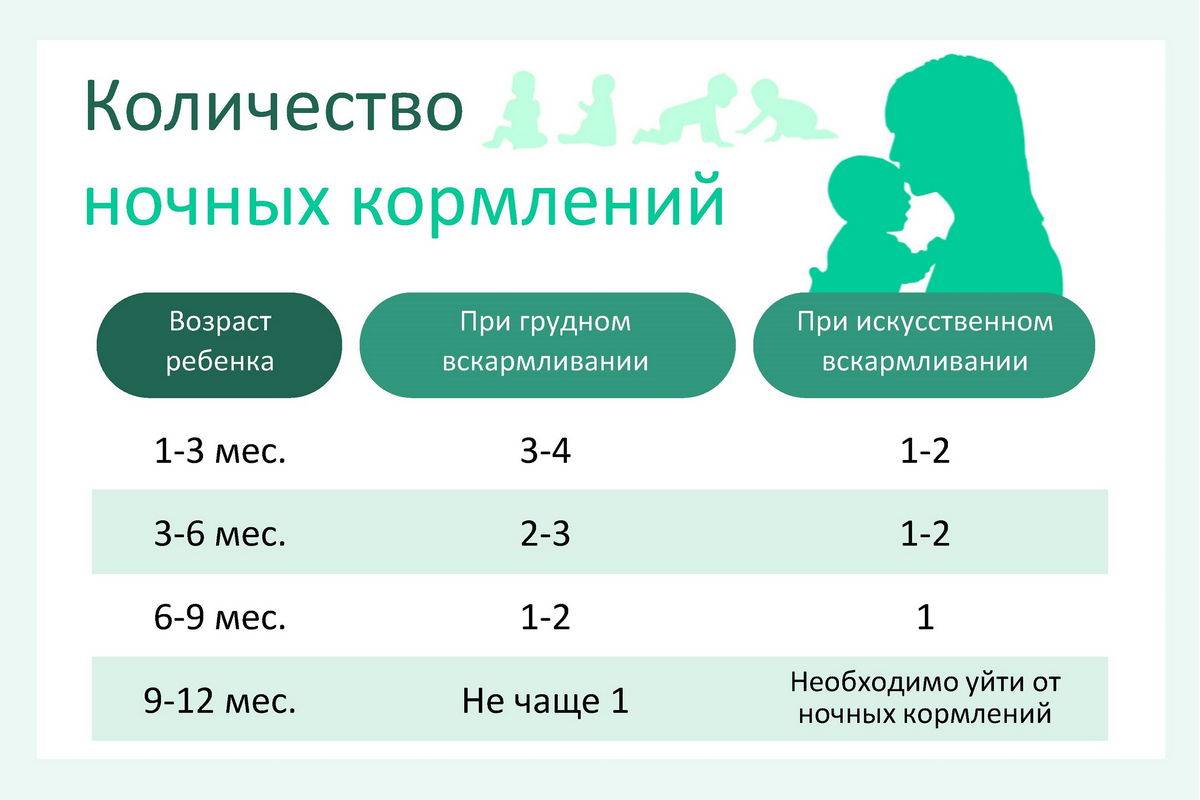
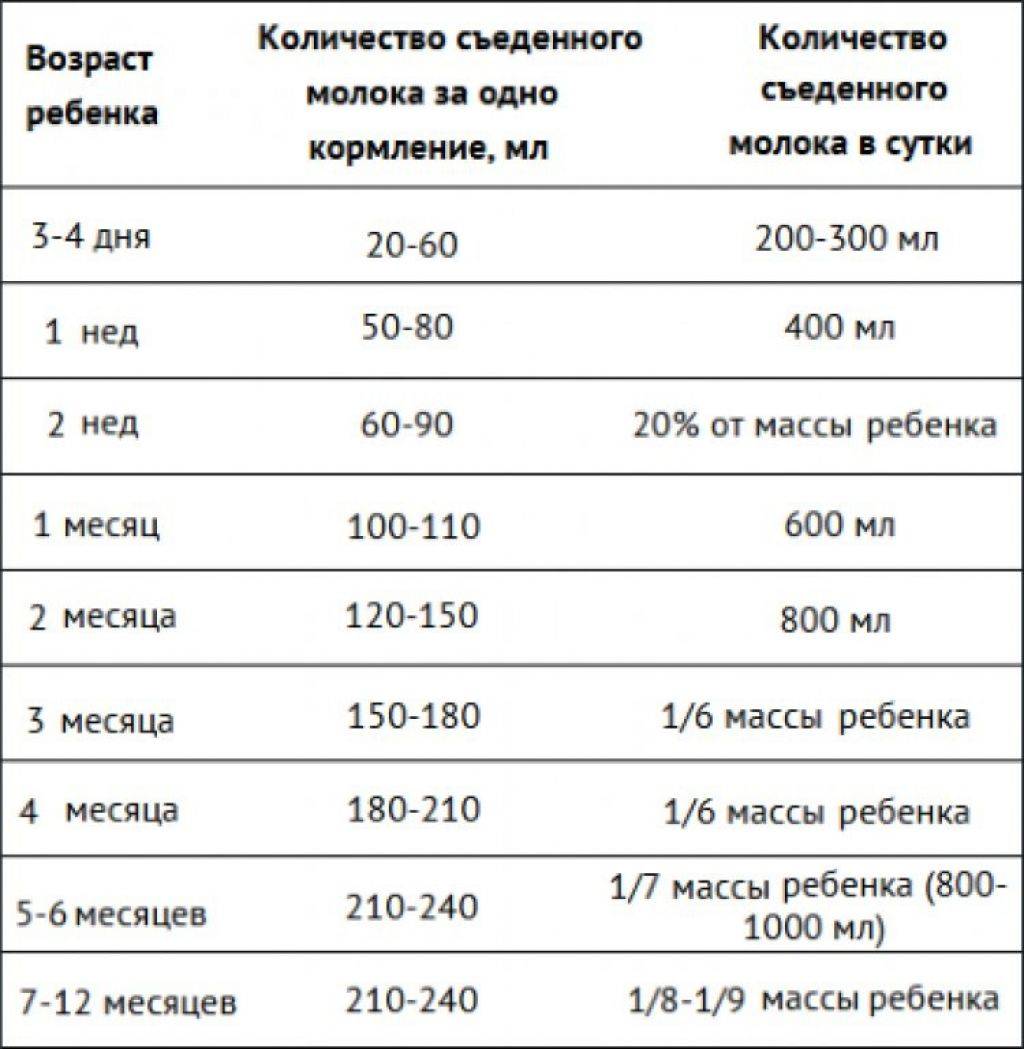
Сегодня врачи рекомендуют кормить новорожденного по требованию — он сам определяет, когда нужно поесть и какой объем молока необходимо высосать за кормление. В первые 2–3 месяца ребенок может просыпаться до 3–4 раз за ночь (в период с 21 часа до 6 часов утра), чтоб приложиться к груди, до полугода — до трех раз, после полугода — один, реже два раза.
- При грудном вскармливании рекомендовано кормить ребенка по первому требованию, включая ночные часы, отказавшись от практики «голодных» укачиваний, использования пустышек или воды.
- Для детей на смешанном вскармливании в ночное время стоит предпочесть прикладывания к груди. Это поможет еще и простимулировать лактацию, чтобы повысить объем выделяемого в дневное время молока.
- При искусственном вскармливании нужно кормить ребенка каждые 3 часа. Допустим перерыв в 4–5 часов, если это ребенок старше 3–4 месяцев.
Симптомы гриппа у детей
Первые проявления гриппа нередко путают с дебютом других респираторных инфекций. Симптомы, выраженность проявлений зависят от степени тяжести болезни, возраста и состояния иммунитета ребенка.
Первые признаки болезни
Инкубационный период составляет от нескольких часов до 3 суток. В отличие от большинства вирусных заболеваний, грипп дебютирует остро: родители или сам ребенок четко называют тот момент, когда произошло ухудшение. На передний план выходит лихорадка и клиника интоксикации.
Педиатры перечисляют первые симптомы гриппа:
- резкое повышение температуры;
- ребенок мерзнет, жалуется на озноб;
- пациент отказывается от пищи.
Кроме того, быстро меняется психическое состояние ребенка: родители могут заметить вялость, апатию или наоборот – раздражение, повышенную возбудимость.
Эти признаки отличают грипп от дебюта других ОРВИ, при которых сначала появляются боли в горле, отек, заложенность и выделения из носа. И лишь потом поднимается температура до 38-38,5 ℃, а интоксикация выражена в меньшей степени.
Течение болезни
При детском гриппе ситуация с высокой температурой чаще развивается так же, как у взрослых пациентов: уже в течение нескольких часов столбик термометра уже подходит к отметке 39-40 ℃. Предупреждая о такой особенности болезни, педиатры замечают, что чаще все-таки встречаются легкая и среднетяжелая формы, при которых лихорадка достигает 37,5-39,5 ℃.
Грипп вызывает сильную интоксикацию, которая тяжело переносится маленькими пациентами. Она связана с циркуляцией в крови фрагментов вируса и разрушенных клеток хозяина. К характерным симптомам гриппа относятся:
- лихорадка до 3-4 дней;
- кожа влажная, потоотделение повышено;
- выраженные суставные, мышечные боли;
- сильные головные боли;
- ощущение «песка» в глазах, светобоязнь;
- одутловатое, покрасневшее лицо;
- припухание нижних век (за счет конъюнктивита);
- заложенность носа;
- тошнота, рвота, жидкий стул;
- вялость, отказ от пищи;
- сухой кашель.
При тяжелой форме гриппа температура тела превышает 400С. Ребенок тяжело переносит это состояние, возможны эпизоды помрачения сознания, галлюцинации, фебрильные судороги.
Но даже при легком и среднетяжелом течении лихорадка остается до 3-4 дней даже на фоне приема жаропонижающих средств. Затем температура «отступает». Однако насморк, кашель могут сохраняться до 7-10 дней. Новый виток лихорадки на 4-5 сутки болезни после эпизода временного улучшения или на фоне стабильно тяжелого состояния может говорить о развитии бактериальной пневмонии.
Перенесенный грипп гарантирует формирование иммунитета от определенного штамма вируса. Если ребенок заболел повторно, скорее всего, причиной будет другой возбудитель – парагрипп, РС-вирус, аденовирус.
Грипп у детей раннего возраста
Говоря о малышах до 3 лет, педиатры отмечают, что возрастные особенности иммунитета накладывают отпечаток на развитие болезни. Неяркая, нетипичная клиника может стать причиной того, что родители оценят заболевание как банальное ОРВИ и пропустят развитие осложнений. Для гриппа у детей младшего возраста характерно:
- постепенное начало, менее выраженные симптомы;
- лихорадка до 37,7-38 ℃;
- незначительное покашливание, чихание;
- бледность кожи с «мраморным» рисунком сосудов;
- часто – тошнота и рвота.
На фоне такой неяркой клиники родители могут пропустить возникновение фебрильных судорог, присоединение бактериальных осложнений. Даже легкое течение болезни требует лечение гриппа у детей до 3 лет только под контролем педиатра. Лучше относиться к любой респираторной инфекции, как к очень заразной и опасной для ребенка, чем пускать ситуацию «на самотек», рискуя его здоровьем.
Калорийность и режим дня
Достаточная калорийность рациона и кратность трапез защищают от чувства голода. Редкое питание приводит к тому, что человек не может дождаться обеда или ужина и либо переедает, либо начинает перекусывать не самыми полезными для здоровья и фигуры продуктами.
Итак, как же спланировать суточную норму калорий и БЖУ, правильный режим питания и питьевой режим – простые советы диетолога:
- Необходимо рассчитать дневную норму калорий. Она зависит от пола, возраста, массы тела и активности человека. Для этого используют мобильные приложения или онлайн-калькуляторы; более точный результат можно получить при обращении к специалисту.
- Рассчитывая соотношение БЖУ, следует «отталкиваться» от того, что на 1 кг массы тела человек должен съедать 1 г белка. Это количество нутриента должно оставаться практически неизменным – организм страдает как при дефиците, так и при избытке протеинов. В целом пропорция БЖУ должна приближаться к классической: 1:1:4, в случае «перебора» калорийность урезают за счет жиров и углеводов.
- Человек должен пить не менее 35 мл/кг чистой воды в сутки. Так девушке с массой 62 кг потребуется 2170 мл воды. Чтобы не испытывать переполнение желудка и дискомфорт, достаточно разделить ее на 10-11 приемов. Первый стакан – в течение получаса после пробуждения, до завтрака.
- Завтрак – обязательное условие здорового рациона. Пропуск или перенос этого приема пищи замедляет жиросжигание, вынуждая организм срочно синтезировать глюкозу и выбрасывать в кровь липиды. Состав завтрака: белки и углеводы. Его необходимо съесть в течение часа после пробуждения.
- В течение дня рекомендуется принимать пищу до 5-6 раз: три основных приема и 2-3 перекуса. Такая кратность трапез помогает избежать переедания, не испытывать голод и не отвлекаться на еду в течение рабочего дня.
- Размер порции – около 200 г. Это оптимальное количество, при котором человек будет сыт до следующей трапезы, но не будет испытывать чувство тяжести и жалеть, что переел. Для оценки размера используют метод сравнения порции с ладонью, кулаком, пригоршней.
Время приема пищи рассчитывается индивидуально, в зависимости от того времени пробуждения и отхода ко сну. Вот стандартное расписание правильного питания для тех, кто встает после 6 часов утра и работает в 1 смену:
- завтрак – 7:00;
- 1 перекус – 10:00;
- обед – до 14:00;
- полдник – до 16:00;
- ужин – до 18:00;
- вечерний перекус – за 2 часа до сна.
Правильное питание предполагает определенные продуктовые ограничения. Чтобы избежать стресса и последующего желания себя «вознаградить», следует допускать в меню любимые блюда с учетом их состава и калорийности. Энергетическая ценность их не должна превышать 10%-20% суточного рациона.
Когда можно начинать отлучение от грудного вскармливания ночью
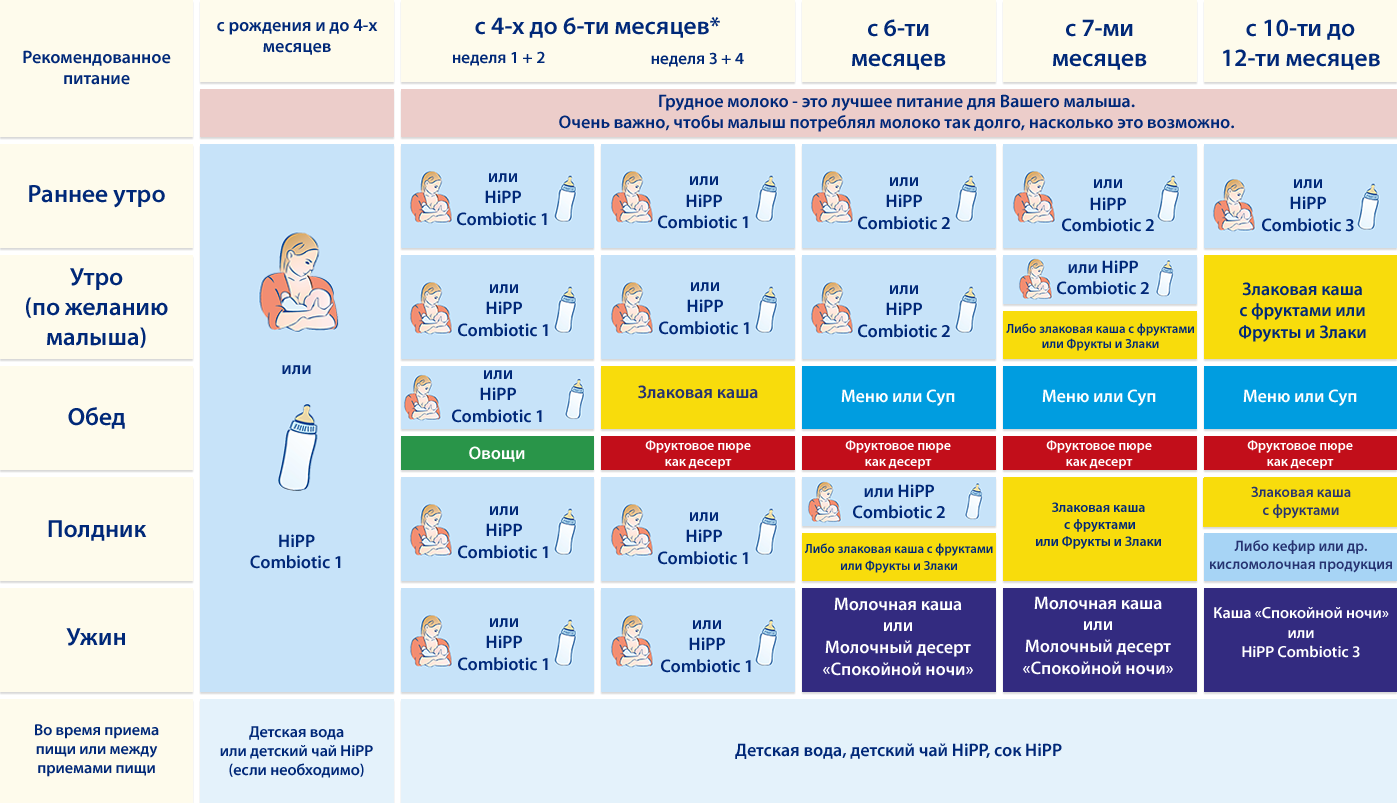
Ребёнок до полугода должен есть по требованию — вне зависимости от времени суток. Частое кормление стимулирует лактацию и способствует выработке грудного молока для нормального развития малыша в первые месяцы жизни. В целом, специалисты не рекомендуют убирать ГВ или отказываться от ночных кормлений грудным молоком до тех пор, пока грудничку не исполнится полгода .
По мере взросления ребёнка вводится прикорм, и количество кормлений уменьшается. Независимо от вида вскармливания прикорм начинают вводить постепенно, начиная с четырех-шести месяцев в зависимости от индивидуальных показаний.
Ночные кормления сохраняются примерно до года, у некоторых малышей – дольше. Для каждого ребёнка этот процесс отучения индивидуален, поэтому родителям необходимо внимательно следить за малышом и обращаться за советом к педиатру, если что-то беспокоит.
Когда лучше повременить
Перед отказом от ночного кормления необходимо понять, когда можно уступить малышу и продолжить ночные кормления. Следует повременить, если для этого есть медицинские показания.
На время лучше вернуться в прежний режим, если ребёнок негативно реагирует на отсутствие ночного кормления. Это поможет сохранить его психоэмоциональное состояние и вновь попробовать отказаться от ночного кормления без негативных ассоциаций чуть позже.
Вопрос о прекращении ночного кормления всегда решается индивидуально. Необходима консультация специалиста, который наблюдает вашего малыша и знает его индивидуальные особенности развития и состояние здоровья.