Ответы на вопросы
1) Заразен ли дерматит?
Нет, такой дерматит не является заразным, но для исключения присоединения вторичной инфекции обязательно берутся соскобы кожи для проведения микологического исследования.
2) Передаётся ли контактный дерматит по наследству?
Из всех дерматитов, вызываемых воздействием внешних факторов, наследоваться может только аллергический дерматит.
3) Возможно ли повторное использование раздражающего фактора (цепочки, ремень с пряжкой, кольца), которые вызвали дерматит, после нормализации состояния кожи?
Контактный дерматит будет повторяться практически при каждом соприкосновении с раздражающим фактором.
4) Может ли контактный дерматит перерасти в системное аллергическое заболевание, такое как Бронхиальная астма?
Нет, не может, в бронхиальную астму перерастает только атопический дерматит.
Причины
В этиологии данных заболеваний не выделяют конкретную причину. К пусковым механизмам формирования экземы и дерматита у кормящих женщин относят:
- эмоциональная нестабильность, нервно-психические перегрузки и частые стрессы;
- острые и хронические заболевания нейроэндокринной системы;
- снижение защитных сил организма;
- нарушение обменных процессов;
- хронические заболевания органов пищеварительной системы;
- местное и системное воздействие веществ-аллергенов;
- интоксикация организма;
- несоблюдение правил личной гигиены;
- раздражающее воздействие косметических и гигиенических средств;
- аллергическое воздействие пыльцы растений и шерсти домашних животных.

В группу риска по заболеваемости попадают молодые мамы, имеющие предрасположенность к развитию аллергических заболеваний.
Предрасполагающим фактором является послеродовая депрессия.
Детальный состав и лекарственная форма
Положительное действие на кожные покровы обеспечивает пиритион цинка, входящий в состав всех лекарственных форм средства.
Препарат производится в виде аэрозоля, крема для наружного применения, шампуня и геля для душа, сопровождающихся инструкцией по применению. Каждая из форм рассчитана на обеспечение наибольшего комфорта при различных формах и локализациях кожных заболеваний.
Спрей выпускается в баллончиках, емкостью 75 мл, крем-гель распределяется по тубам, объемом 35 мл, шампунем и гелем для душа наполняются флаконы, вмещающие 150 мл средства.
Кроме основного компонента каждая из лекарственных форм имеет собственные вспомогательные элементы, придающие необходимые свойства.
При создании шампуня пользуются:
- Климбазолом;
- Карбамидом;
- Пантенолом.
И другими веществами, не влияющими на фармакологическую активность.
В геле для душа дополнительно используются:
- Мочевина;
- Климбазол;
- Глицерин.
В кремовой форме дополнительная эффективность обеспечивается:
- Карбомером;
- Молочной кислотой;
- Дикалием глицирризинатом;
- Маслами авокадо, жожоба, карите, оливковым.
Аэрозоль дополнен:
Витаминами Е и А (токоферол и ретинол).
Другие компоненты придают средству необходимую форму, но не имеют клинического значения.
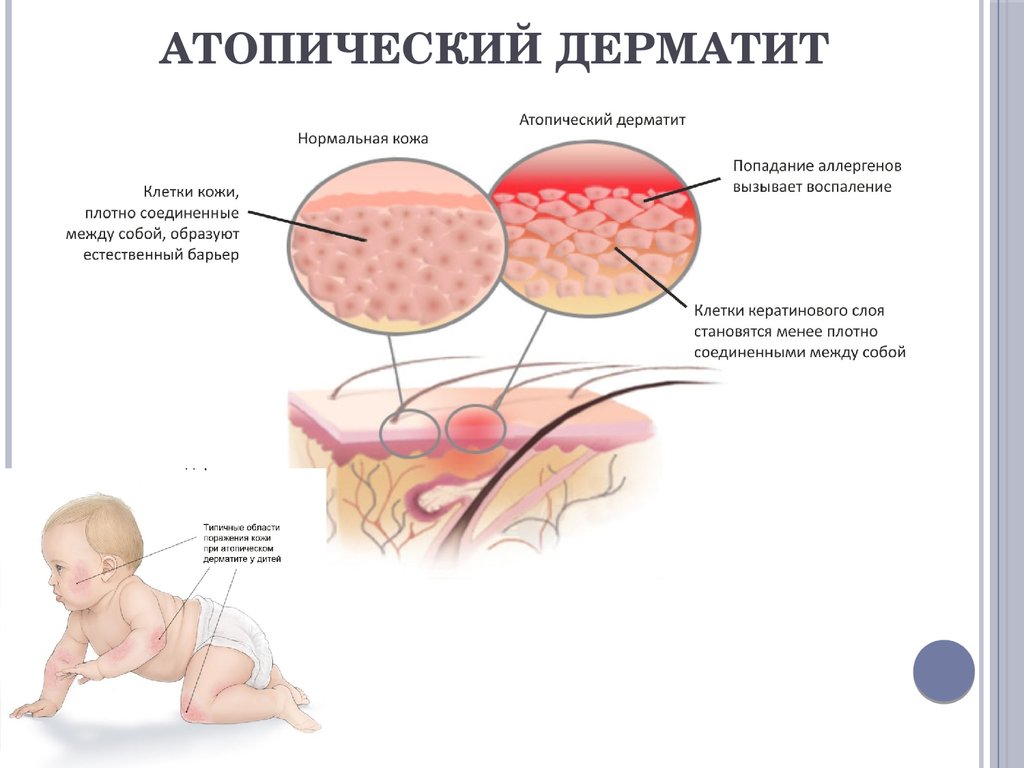
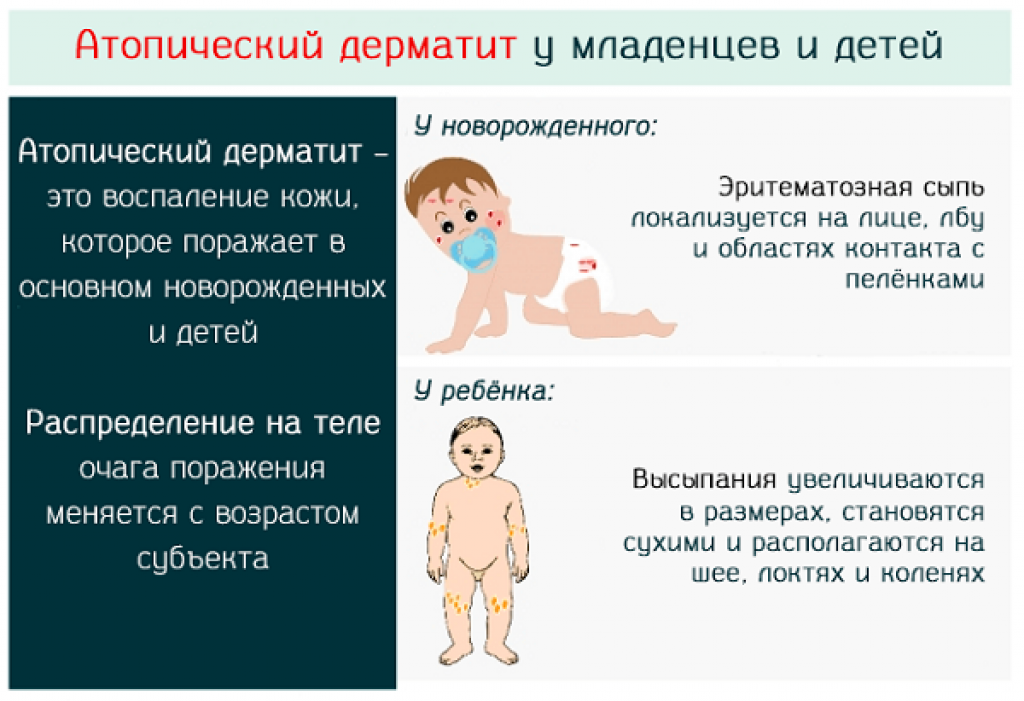
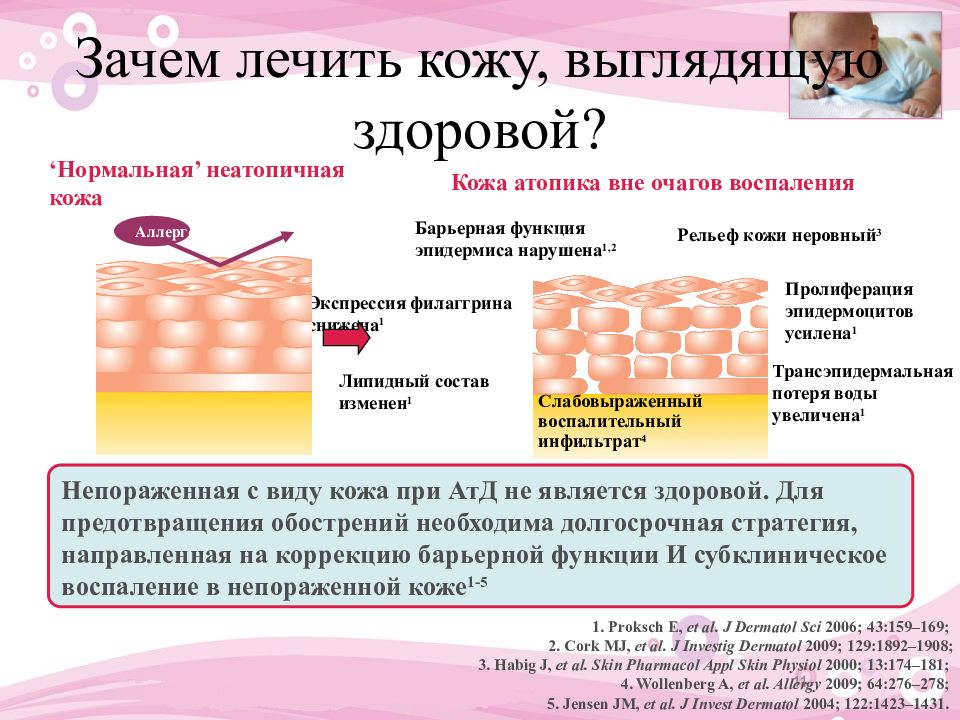
Симптомы атопического дерматита (экземы)
Экзема сопровождается постоянными симптомами, которые периодически обостряются. Во время обострения проявления усиливаются и требуется дополнительное лечение.
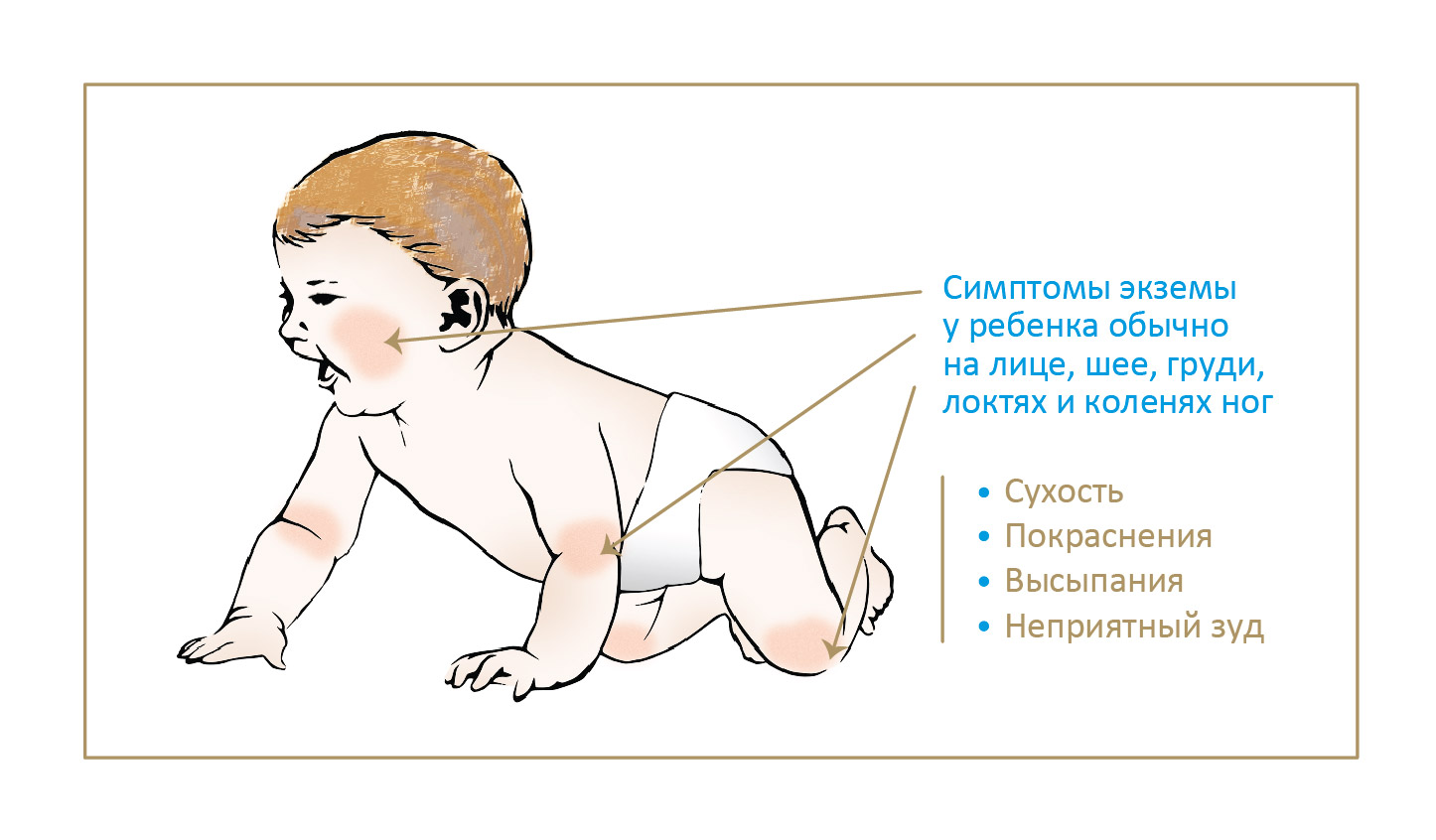
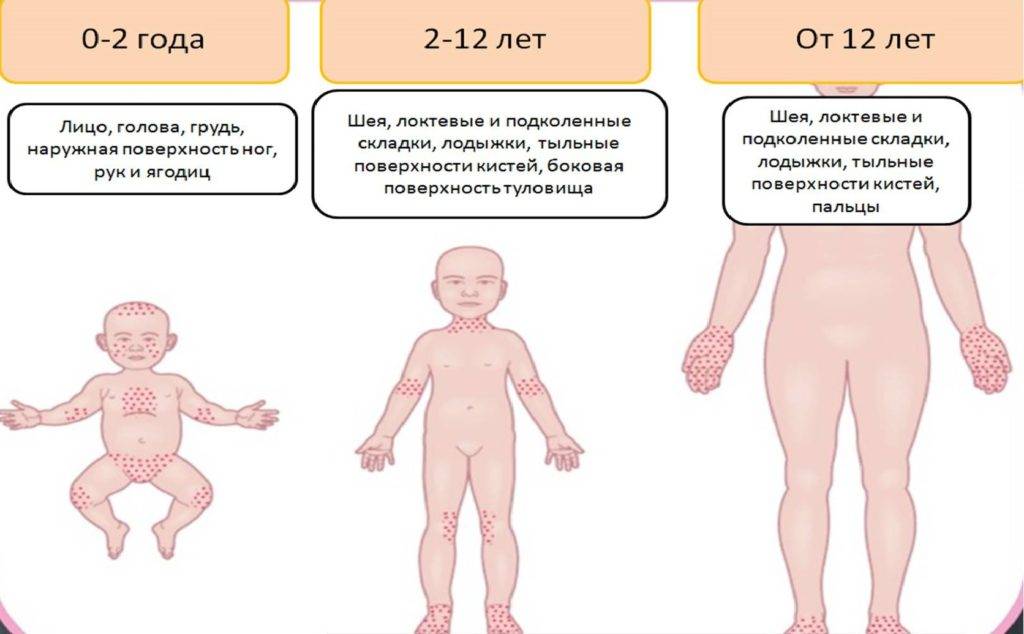
Типичные симптомы атопического дерматита включают зуд, сухость и покраснение кожи, которая может лопаться и трескаться. Изменения на коже могут носить очаговый характер или распространяться по всему телу. Излюбленные места экземы:
- у младенцев – на лице и волосистой коже головы, а также на руках и ногах;
- у более старших детей и взрослых – на руках, вокруг крупных суставов (например, на сгибе локтей или на внутренней стороне коленных суставов).
В зависимости от тяжести дерматита, его симптомы могут быть различными. У людей с легкой формой обычно поражаются лишь небольшие участки кожи, которые становятся сухими и иногда чешутся. В более тяжелых случаях экзема может вызывать сухость кожи на больших участках тела, постоянный зуд и выделение межтканевой жидкости.
Постоянный зуд нарушает сон, заставляет расчёсывать поражённые атопическим дерматитом места, иногда, до появления крови. Попытки почесать зудящий участок вызывают только усиление зуда, отчего особенно страдают дети
Зуд мешает им уснуть, а в течение дня отвлекает от занятий в школе и рассеивает внимание
Возможно ли предупредить развитие АБКМ?
Да.
Во время беременности уже закладывается процесс распознавания «свой/чужой». Питание будущей мамы в этом играет немалую роль. Продукты, содержащие холин, метионин, цинк, фолиевую кислоту, витамины В6 и В12могут регулировать работу генов и способствовать формированию толерантности (устойчивости организма) к БКМ.
В период кормления грудью можно ограничить употребление молочных продуктов и других облигатных аллергенов. Это уменьшит нагрузку на организм ребёнка и также поспособствует формированию адекватного ответа иммунной системы на БКМ.
Облигатные аллергены – продукты, которые часто вызывают аллергические реакции: яйца, рыба, морепродукты, бобовые: горох, бобы, соя, арахис; орехи, мед, клубника, гранат, киви, дыня, черная смородина, грибы.

Причины развития экземы сосков
Развитие экземы происходит на фоне комплекса причин:
Травмирование при кормлении. На начальном этапе лактации вырабатывается лишь небольшое количество молозива. Ребенку недостаточно молока и он прилагает больше усилий при сосании. Это приводит к образованию микротрещин. Даже незначительные травмы соска вызывают воспаление. Иммунная система реагирует на повреждение тканей, направляя к зоне травмы лимфоциты. Это приводит к отеку и ороговению тканей. Вторичное присоединение инфекций ухудшает ситуацию.
Короткая уздечка языка у ребенка повышает риск травмирования соска. Это происходит из-за неправильного захвата ареолы ртом.
Инфекция. В половине случаев развития экземы, к травме соска присоединяется инфекция. Сосок постоянно контактирует с внешней средой, в связи с чем его ткани нестерильны. Чаще всего инфицирование происходит условно-патогенными микроорганизмами. В норме эти микробы всегда присутствуют в организме здорового человека:
- стафилококки;
- стрептококки;
- кишечная палочка,
- протей и т.д.
Реже присоединяются патогенные инфекции — палочка Коха, возбудители ЗППП, грибки рода Candida.
Склонность к аллергическим реакциям. Риск развития экземы повышен у женщин, страдающих любой формой аллергии. У таких пациенток наблюдается повышение уровня IgE в крови. Иногда это повышение никак не проявляется для женщины. В этом случае пациентка даже не знает о своей склонности к аллергии. Причиной повышения уровня IgE в крови может быть наследственная предрасположенность.
У пациенток, с такой предрасположенностью, часто отмечается низкий уровень секреции глюкокортикоидов. Одна из функций этих стероидных гормонов – подавление воспаления. При их недостатке воспалительный процесс затягивается, вызывая экзему.
Стресс. Беременность, роды и уход за новорожденным ребенком связаны с переживаниями и стрессом для молодой мамы. Стресс приводит к активации симпатической нервной системы. В крови женщины повышается уровень медиатора гистамина. Это вещество усиливает выраженность аллергической реакции. Ткани соска при этом подвергаются целому комплексу агрессивных факторов.
Дополнительные факторы риска
Риск экземы повышается при наличии дополнительных факторов риска. К таким факторам относят:
- Особенности питания. Употребление в пищу большого количества потенциальных аллергенов, повышает риск экземы. К таким продуктам относят красные овощи и фрукты, цитрусовые, шоколад и т.д. Отказаться нужно от копченых колбас, острых и жирных блюд.
- Ослабление иммунитета. Частые простудные и инфекционные болезни — благотворная почва для развития экземы. Организм не может полноценно противостоять инфекции.
- Внешние воздействия. Ношение узкого, синтетического белья травмирует сосок. Также негативное воздействие на нежные ткани оказывают химические вещества. Поэтому следует тщательно выбирать средства гигиены и бытовой химии.
Себорейный дерматит
Симптомы себорейного дерматита, которые можно увидеть на фото в сети:
- красные бляшки, имеющие четкие границы (при сухом дерматите);
- высокое кровенаполнение дермальных капилляров (эритема);
- мокнутие в паху, за ушами;
- появление трещин, серозных корочек;
- экссудативные воспаления;
- зудящий дерматит;
- на голове неравномерное шелушение, перхоть, алопеция;
- поражение больших участков кожи в тяжелых случаях;
- возникновение других видов экземы (ушной дерматит и прочие).
Воспаление кожных покровов в результате высокого выделения измененного сала или после воздействия микробов называют себорейным или грибковым дерматитом. Это не заразное заболевание, поэтому не может передаваться от человека к человеку. Активность условно-патогенных грибов проявляется при стрессах, эндокринных или иммунных нарушениях, разных формах поражения нервной системы. Они концентрируются на участках кожи, населенной сальными железами: лицо, грудь, спина, уши, голова.

Основные принципы лечения
Лечение должно быть длительным и комплексным. Так как причины и лечение экземы на ногах взаимосвязаны, в первую очередь стараются выявить и исключить все факторы, способствующие развитию заболевания. Комплексная терапия включает в себя:
- соблюдение диеты, здоровый образ жизни;
- медикаментозную терапию, устраняющую симптомы заболевания;
- немедикаментозные методики лечения, оказывающие общее оздоравливающее воздействие на организм.
Медикаментозная терапия
Когда экзема на ногах обостряется, дерматологи часто начинают лечение с назначения лекарств, устраняющих неприятные симптомы. Но специалисты прекрасно понимают, что это не выход из положения: многие лекарства, подавляющие воспаление и аллергию, снимающие зуд, имеют значительные побочные эффекты. Так, самые эффективные препараты этого ряда – мази и кремы с глюкокортикостероидными гормонами (ГКС) вызывают:
- быстрое привыкание с угасанием лечебного эффекта;
- снижение местного иммунитета и активизацию инфекции;
- склонность к хронизации острого процесса.
Поэтому все средства для наружного (мази, кремы, спреи) и внутреннего (таблетки) применения назначают, как правило, короткими курсами, делая акцент на немедикаментозных методах лечения.
Лечение экземы на ногах без кремов, мазей и таблеток
Немедикаментозным методам лечения экземы на ногах сегодня отдается предпочтение во всем мире, так как эти методики направлены на активизацию собственных защитных сил организма и подавление процессов, лежащих в основе аллергических реакций. К современным западным и традиционным восточным методам лечения относятся:
- Физиотерапевтические процедуры:
- инфракрасное прогревание – восстанавливает нормальное кровообращение в коже, устраняет воспаление;
- электросон – восстанавливает нормальное соотношение между сном и бодрствованием, устраняет последствия стрессов.
- Рефлексотерапия:
- иглоукалывание – воздействие иглами на особые точки на теле (акупунктурные точки – АТ), рефлекторно связанные с отдельными органами и тканями;
- моксотерапия – прижигание АТ полынными сигаретами; активизация обменных процессов происходит за счет глубокого прогревания точек;
- точечный массаж – китайский массаж АТ, при помощи которого можно, как активизировать, так и подавить какой-то процесс в организме.
- Фитотерапия – новейшие разработки в области лечения травами позволяют значительно улучшить лечебный процесс, не подвергая организм риску дополнительной аллергизации химическими лекарствами.
- PRP-терапия – активизация защитных сил организма путем введения пациенту собственной сыворотки крови, обогащенной тромбоцитами – клетками крови, ответственными за регенерацию тканей.
- Аутогемотерапия – «встряска» организма при помощи внутримышечного введения взятой из вены крови.
Услуги
- Анализ на демодекс
- Врач дерматолог-онколог
- Врач-дерматолог
- Вызов дерматолога на дом
- Вызов детского дерматолога на дом
- Грибок ногтей у ребенка
- Дерматоскопия родинок
- Криотерапия лица
- Лазерное удаление кератом
- Лазерное удаление новообразований
- Лазеротерапия
- Лечение аллергического дерматита
- Лечение аллергодерматоза
- Лечение атопического дерматита
- Лечение бородавок у детей
- Лечение варикозной экземы
- Лечение витилиго у детей
- Лечение герпеса у детей
- Лечение демодекоза
- Лечение дисгидротической экземы
- Лечение красного плоского лишая
- Лечение микозов
- Лечение отрубевидного лишая
- Лечение папиллом
- Лечение плоских бородавок
- Лечение псориаза
- Лечение розацеа
- Лечение себорейного дерматита
- Лечение себорейного дерматита у детей
- Лечение чесотки
- Лечение экземы
- Лечение экземы у детей
- Микозы кожи, кистей и стоп
- Отрубевидный лишай у детей
- Подошвенные бородавки у детей
- Почесуха
- Себорейная экзема
- Удаление бородавок
- Удаление бородавок азотом
- Удаление бородавок лазером
- Удаление бородавок у детей
- Удаление кератом азотом
- Удаление кератомы
- Удаление контагиозного моллюска
- Удаление остроконечных кондилом
- Удаление подошвенных бородавок
- Удаление родинок лазером
- Удаление родинок у детей
- Удаление родинок хирургическим путем
- Фототерапия лица
Лечение
Если молодая мама обнаружила на своей коже первые признаки дерматита или экземы, то ей рекомендовано придерживаться таких советов:
- обратиться за медицинской помощью к врачу дерматологу;
- носить в повседневной жизни одежду из натуральных материалов, особенно нижнее бельё;
- придерживаться врачебных рекомендаций;
- ежедневно проветривать жилое помещение и осуществлять влажную уборку;
- не расчесывать очаги кожной сыпи;
- если женщина имеет склонность к аллергии на цветочную пыльцу, то ей необходимо ограничить время нахождения на улице в период цветения растений;
- регулярно менять постельное бельё;
- использовать для стирки вещей средства, не содержащие агрессивных химических компонентов;
- не использовать в период лактации дезодоранты и антиперспиранты;
- подушки с перьевой и пуховой начинкой рекомендовано заменить на гипоаллергенный материал;
- не использовать медикаменты без назначения врача;
- избегать частых стрессов и эмоциональных потрясений.

После того как молодая мама обследована, врач назначает медикаментозную терапию. Первым этапом лечения является полное ограничение контакта организма женщины с аллергеном. Далее молодой маме рекомендуют соблюдать гипоаллергенную диету. Для смягчения кожных покровов и устранения зуда женщине назначают внутреннее и наружное применение рыбьего жира. При развитии дерматита или экземы кожи вокруг сосков поражённые участки смазываются натуральным рыбьим жиром.
Для снятия отёка и воспаления рекомендовано использовать мази, допустимые к применению в период естественного вскармливания (Судокрем, Деситин, Пантодерм). С целью устранения зуда и покраснения используются противоаллергические (антигистаминные) средства 2 или 3 поколения, не вызывающие сонливость.
При тяжёлом течении заболевания кормящей маме назначают мази, содержащие гормональный компонент. В период использования таких средств женщине рекомендуют прервать естественное вскармливание малыша. После завершения курса лечения молодая мама продолжает вскармливание без риска навредить ребёнку.

Хочу татуаж, или о чем мечтают беременные
В центры красоты нередко обращаются женщины в интересном положении с просьбой сделать перманентный визаж. Что побуждает будущую мамочку прибегать к небезопасной манипуляции именно в это время? Объясняется это следующим:
- При беременности изменяется гормональный фон, что влияет на восприятие окружающего мира и себя тоже. Женщины нередко комплексуют из-за явных изменений внешности: у кого-то это большой набор веса, у других отеки и т.д. Потому и возникает стремление что-то изменить в себе, стать привлекательнее;
- У женщин в положении изменения затрагивают и черты лица: могут увеличиться нос или губы, меняется контур лица, порой и цвет волос, например, волосков бровей. Все это способствует стремлению изменить себя с помощью перманентного визажа;
- Находясь в декрете, женщина располагает значительно большим количеством свободного времени, чем раньше. По этой причине она и мечтает осуществить то, что не получалось сделать из-за нехватки времени ранее;
- Другие утверждают, что всегда об этом мечтали.
Понятно, что все женщины разные и причин выполнить татуаж при беременности бывает гораздо больше. Но не это самое главное. В период вынашивания ребенка и лактации существуют серьезные противопоказания, они касаются и перманентной техники.
Как лечат экзему ног в клинике Парамита
 Плазмотерапия в нашей клинике
Плазмотерапия в нашей клинике
Московская клиника Парамита специализируется на лечении хронических кожных заболеваний. Врачи-дерматологи клиники применяют комплекс индивидуально подобранных европейских и восточных методик. Соответствующее обучение они прошли в лучших мировых центрах и с успехом применяют свои знания и навыки на практике. Проведенные курсы лечения позволяют быстро устранить острые проявления заболевания и предупредить появление рецидивов без каких-либо побочных эффектов. Пациенты клиники, страдающие экземой, регулярно проводят противорецидивные курсы терапии, позволяющие полностью устранить все проявления болезни.
Экзема на ногах – это не приговор. При правильном образе жизни и регулярном противорецидивном лечении можно забыть о ее существовании. Чем лечить экзему на ногах в том или ином случае, решает только врач.
«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Илья ГрачевГлавный врач клиники
Мы всегда рады помочь, ждем ваших звонков+7 (495) 198-06-06
Стадии протекания и первые симптомы экземы на ногах
Типичные проявления острой экземы на ногах или обострения ее хронического течения – это ряд последовательных стадий мокнущей экземы:
- Покраснение кожи в виде небольшого пятна, превращающееся в папулу (возвышение над кожей).
- На поверхности папул образуются пузырьки (везикулы) с прозрачным содержимым.
- Пузырьки лопаются, пораженная поверхность мокнет, так как на месте пузырьков образуются серозные колодцы, через которые на поверхность вытекает воспалительная жидкость.
- Жидкость засыхает, образуя корочки; одновременно появляются новые пузырьки, которые тут же лопаются, мокнут и создают пеструю картину пораженной кожи.
- Постепенно воспаление проходит, корочки отпадают, на их месте образуются обесцвеченные или темные пятна. Со временем они также проходят.
Красные пятна на коже после стресса
Диагностика кожных заболевания
При очередном обострении все стадии повторяются, но чем дольше протекает заболевание, тем менее выраженный характер носят его симптомы. В зависимости от причины развития выделяют три основных вида экземы: истинную, микробную и профессиональную.
Атопические заболевания. Как их заподозрить?
Зачастую люди даже и не знают о перечисленных выше диагнозах, потому что не обращаются к врачу.
Насторожить вас должны следующие симптомы:
- сезонная заложенность носа или насморк с обильным выделением слизи
- периодическое слезотечение
- приступы кашля и чихания
- длительный сухой кашель
- приступы затрудненного дыхания
- свистящее дыхание
- высыпания, покраснение и зуд кожи
- кожа, склонная к сухости и шелушению (периодами или после контакта с чем-то)
- покраснение и/или другая реакция кожи на солнечные лучи или воздействие холода
- раздражения на коже после контакта с чем-то
- реакции на укусы насекомых
- реакции на лекарственные препараты
Если перечисленные выше признаки имеют место быть, то высока вероятность наличия атопии. В этом случае лучше обратиться за консультацией к специалисту. Если у вас аллергия – обязательно скажите об этом педиатру и следите за питанием ребенка.
Диагностика
Оказать помощь в получении достоверной информации может только медицинский специалист. Постановка диагноза ведётся на основании данных клинического осмотра, а также дополнительных методов исследования. Общий план диагностических мероприятий содержит такие пункты:
- общий медицинский осмотр, включающий оценку состояния кожных покровов, измерение температуры тела и показателей артериального давления;
- опрос пациентки относительно причин кожной сыпи, её характера и места расположения;
- общеклинические исследования анализов мочи и крови, направленные на выявление маркеров воспаления;
- взятие биопсии в отдельных участках кожных покровов с последующим гистологическим исследованием (при необходимости);
- иммунологическая оценка образцов венозной крови.

Часто задаваемые вопросы
С чем может быть связан непостоянный зуд в интимной зоне во время и сразу после менструации?
Менструальная кровь является хорошей питательной средой для размножения бактерий, в том числе способных вызвать воспаление во влагалище. Во время и сразу после менструации может произойти сдвиг в балансе нормальной микрофлоры с активным размножением условно-патогенных микроорганизмов и развитием симптомов заболевания. В середине и во второй фазе цикла под действием эстрогенов и активного размножения лактобактерий рост условно-патогенных микробов может прекращаться. После этого симптомы, например зуд, исчезают.
При появлении зуда в интимной области обязательно ли обследоваться половому партнеру?
Обследование и лечение полового партнера обязательно, если есть подозрение на инфекционный характер зуда в интимной зоне или уже установлена инфекционная причина его появления.
Нужно ли соблюдать определенную диету при зуде во влагалище?
Какие-либо особенности питания не являются средством лечения зуда интимной зоны, однако изменение рациона питания могут способствовать облегчению симптомов за счёт положительного влияния на иммунитет.
Молчанов Олег Леонидович
Врач-гинеколог, репродуктолог, доктор медицинских наук.
Читать по теме
Бактериальный вагиноз
Почти в 90% случаев патологических выделений у женщин диагностируется бактериальный вагиноз. Почему возникает это заболевание, и как его лечить?
Лечение вагинита
Когда возникает вагинит — воспаление слизистой оболочки влагалища? Причины появления и лечение данного заболевания.
Запахи из влагалища – норма и патология. Лечение заболеваний, сопровождающихся появлением неприятного запаха.
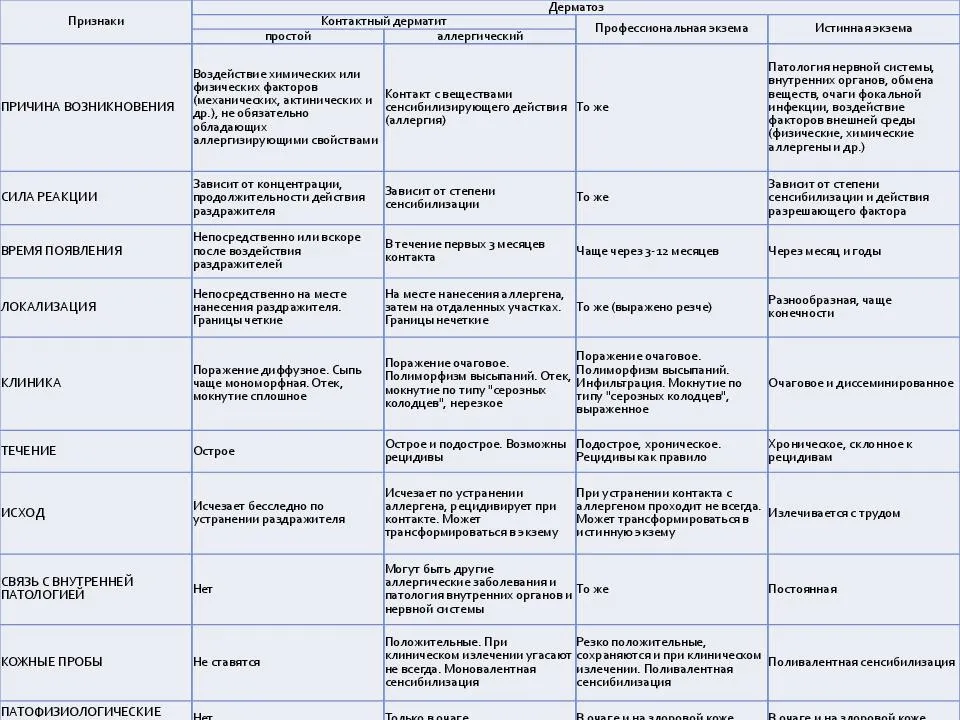
Контактный дерматит
Это воспалительные процессы на коже, вызванные контактом с определенным раздражителем. Это трение, давление, воздействие температур, облучение, ожоги и прочие сильные раздражители. При таком типе происходит прямое повреждение кожных покровов, симптомы возникают сразу, требуется как можно скорее устранить контакт с раздражителем.
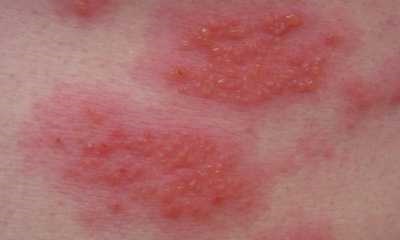
Симптомы контактного дерматита:
- отечность;
- геморрагии, микрогематомы;
- ярко выраженная гиперемия;
- мелкие папулы, везикулы;
- мокнутие, чешуйки, корочки;
- крупные пузыри;
- зоны некроза.
Как и пищевой дерматит, это один из видов аллергической формы болезни. Возникает после контакта с веществами, вызывающими воспалительную реакцию организма. Это могут быть химические реагенты, УФ-лучи (фотоконтактный или фотодерматит), рентгеновское излучение, высокая/низкая температура или механические факторы. Провоцировать кожную реакцию могут стрекательные клетки, пыльца, сок растений, гусеничные личинки. Главное отличие такой экземы – у нее нет инкубационного периода.
Диагностика
Диагностика дерматита заключается в изначальном исследовании крови. Исключение возможного присоединения к актуальным процессам микотического кожного поражения также проводится посев и микроскопическое исследование чешуек с той области, которая подверглась поражению.
Аллергические дерматиты требуют проведения различных вариантов аллергологических тестов, в основном для этого применяются надкожные пробы. В частых случаях аллергическая природа фактора, выступающего в качестве раздражителя, определяется посредством анализа крови (повышенный показатель уровня lg E). На основании результатов проведенных исследований делается соответствующая оценка состояния больного.
Симптомы дерматита
Для каждого из вышеперечисленных видов дерматита у взрослых определены характерные симптомы (см. фото). Но врачи выделяют и несколько общих признаков, которые будут характерны для каждого из существующих видов заболевания:
- Покраснение (эритема). Эритема – повышенное кровенаполнение дермальных капилляров. При острой форме наблюдают покраснение с нечеткими краями и припухлостью. Для хронического течения дерматита эритема не обязательна. При надавливании участок гиперемированной кожи на некоторое время бледнеет. Эритему не следует путать с геморрагией (кровоизлиянием под кожу). Геморрагия рассматривается, как отдельное проявление при кожных патологиях – геморрагический диатез;
- Зуд (пруриго). Интенсивность его зависит от силы раздражения кожных нервных окончаний. Несоответствие силы пруриго и кожных проявлений (сильный зуд при незначительных высыпаниях) является признаком аллергии при атопических дерматитах. При контактных дерматитах зуд в месте приложения патогена адекватен повреждению;
- Экссудация. При острых формах дерматита возможны экссудативные воспаления с обильным отделяемым. При хронических формах – лихенификация (утолщение участков кожи с грубым рисунком), трещины на коже и экскориации (саморасчесы);
- Шелушение кожи (десквамация). Патологическая десквамация обусловлена повышенной сухостью (ксерозом) кожи при дегидратации и недостаточности сальных желез. Десквамацию и ксероз отмечают при хронических дерматитах с аллергическими и воспалительными процессами.
- Высыпание (экзема). Морфология сыпи и её локализация типичны для конкретного дерматита. Наиболее частая локализация высыпаний – подвижные части тела (кожа над суставами), лицо, волосистая часть головы, бока туловища, паховая область.
Дополнительные симптомы имеют значение при дифференциальной диагностике конкретных дерматитов, выявляются при опросе, осмотре, лабораторных исследованиях и функциональных пробах.
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Симптомы
Кожные проявления экземы и дерматита склонны к формированию в различных участках тела. В большинстве случаев эти заболевания имеют яркую клиническую картину, состоящую из таких симптомов:
- пересыхание и отшелушивание кожных покровов;
- пузырчатые или гнойничковые высыпания на коже вокруг сосков (чаще всего);
- чувство жжения и сильный зуд в поражённых местах;
- локальный отёк в местах скопления сыпи;
- образование трещин и очагов покраснения;
- нарушение акта засыпания и бессонница;
- мацерация и огрубение кожных покровов;
- повышенная раздражительность.

При формировании экземы и дерматита в области молочных желез патологический процесс охватывает не только кожу вокруг соска, но и сам сосок.
Истинная экзема на ногах
Истинная экзема может проявляться в виде описанных выше типичных поэтапных мокнущих высыпаний. Самой частой локализацией высыпаний является кожа в области коленей и голеней. Обострения заболевания связаны со стрессами, переохлаждениями и нарушениями диеты. Часто к такому процессу присоединяется инфекция, что приводит к появлению гноя, желтых корочек, усилению мокнутия, и длительному обострению.
Дисгидротическая и мозолевидная форма
Эта форма заболевания развивается в области подошв стоп. Кожа здесь грубая, поэтому болезнь в этой области проявляется несколько по-другому и носит название дисгидротической. Внешне на подошвах можно увидеть плоские пузыри с прозрачным содержимым диаметром около 5 мм. Покраснение кожи незначительное. Пузыри могут претерпевать следующие изменения:
- сливаться между собой, образуя большие «озера»;
- разрываться с образованием эрозий и язв;
- присыхать с образованием плотных корочек.
Постепенно увеличиваясь, очаг поражения может распространяться на тыл стопы, где течение приобретает типичный поэтапный характер. Хроническое течение дисгидротической формы является причиной повышенного ороговения кожи с образованием на ней грубых кожных наростов – сухая экзема.
Запускающие факторы для развития аллергического дерматоза
Основной причиной развития аллергического дерматоза является однократный или регулярно повторяющийся контакт пациента с аллергеном. Такая реакция организма может развиться, если у человека уже наблюдалась повышенная чувствительность к данному аллергену. Причиной такой чувствительности могут выступать антигены растений, животных и грибов, микробные агенты, лекарства и различные химические соединения.
- Достаточно часто запускающими факторами выступают наследственная предрасположенность, наличие других аллергических заболеваний, хронические болезни ЖКТ, эндокринопатии и т.д.
- Неблагоприятная экологическая обстановка. Отмечается рост предрасположенности населения к аллергическим заболеваниям, особенно среди жителей мегаполисов, что объясняется высоким уровнем загрязнения окружающей среды.
- Регулярный контакт с животными.
- Неполноценное и нерегулярное питание, образ жизни, стрессовый фактор, бесконтрольное использование лекарственных и косметических средств, активное применение средств бытовой химии и т.д.
ВИДЫ ДЕРМАТИТА
Дерматологи выделяют такие виды дерматита:
- Простой контактный. Возникает при взаимодействии с раздражителем. В результате развивается прямое местное поражение кожи.
- Аллергический. На кожных покровах возникают типичные для аллергической реакции симптомы после непосредственного контакта с аллергеном.
- Себорейный. Поражает участки кожи с большим количеством сальных желез. Развивается на фоне активного размножения микроорганизмов, присутствующих на коже.
- Атопический. Воспаление кожи с хроническим течением. Характерно для женщин, имеющих наследственную предрасположенность. Также АтД обычно развивается при наличии других форм аллергии.
Еще у беременных иногда диагностируют периоральный дерматит. Он представляет собой папуло пустулезные высыпания на лице, которые напоминают акне или розацеа. Локализуются они преимущественно вокруг рта.