Содержание статьи
Потница у детей возникает в любом возрасте, но чаще всего появляется у новорожденных. Это дерматологическое заболевание, при котором на коже формируются характерные высыпания. Главная причина развития патологии – это местный перегрев кожного покрова, в результате которого ребенок чрезмерно потеет, а секрет застаивается в потовых железах и создает благоприятную среду для развития инфекции.
При появлении признаков потницы необходимо обратиться к педиатру или детскому дерматологу. Специалисты детского центра «СМ-Клиники» проведут дифференциальную диагностику, сделают необходимые анализы и назначат эффективное лечение маленькому пациенту.
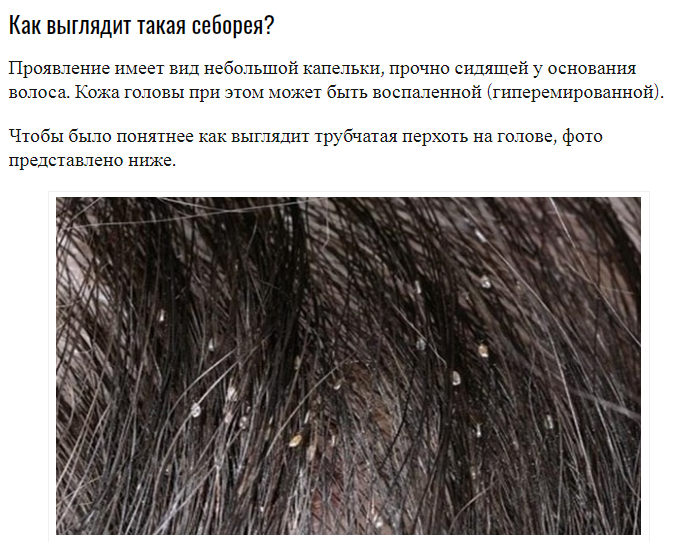
Как появляется перхоть на волосах
В основе образования перхоти лежит нарушение нормальной работы сальных желёз. Это приводит к ускоренному отслоению базальных кератиноцитов, которые составляют эпидермис кожи головы. Если в норме эти клетки обновляются каждые 25-30 дней, то при себорее — раз в 10-15 дней. За такой короткий срок кератиноциты не успевают потерять влагу, поэтому склеиваются и отшелушиваются в виде хлопьев от белого до светло-жёлтого цвета.
На заметку! Не последнюю роль играет чрезмерное размножение грибка Malassezia Furfur и Pityrosporum ovale. Эти микроорганизмы присутствуют у 90 % людей и не считаются представителями патологической флоры кожи. Однако в случае изменения работы сальных желёз грибок размножается быстрее обычного, вызывая неприятные симптомы.
Как отличить потницу у ребенка от аллергии и других заболеваний
Когда на коже появляется сыпь, самое сложное для родителей – это отличить потницу от прочих болезней: аллергии, ветрянки, кори и др.
Во-первых, следует изучить места возникновения сыпи. В первом случае высыпания базируются в труднодоступных местах: в зоне под подгузником, в складках кожи, в волосяном покрове. При этом сыпь практически никогда не появляется на открытых участках кожи, которые хорошо проветриваются. Но если сыпь появилась на лице, открытых частях ручек и ножек, вероятнее всего, это аллергия.
Провести дифференциальную диагностику также поможет простой домашний тест. Нужно просто раздеть малыша и оставить его без одежды, подгузника на несколько часов. Если сыпь появилась в результате потницы, за это время она уменьшится, станет бледнее. Если же это аллергия, никаких изменений с ней не произойдет.
Отличить болезнь от кори, ветрянки и прочих вирусных патологий поможет дополнительная симптоматика. При инфекционных болезнях обязательно повышается температура, появляется интоксикация, а сыпь быстро распространяется по всему телу. В свою очередь, главный симптом потницы – это всего лишь высыпания.
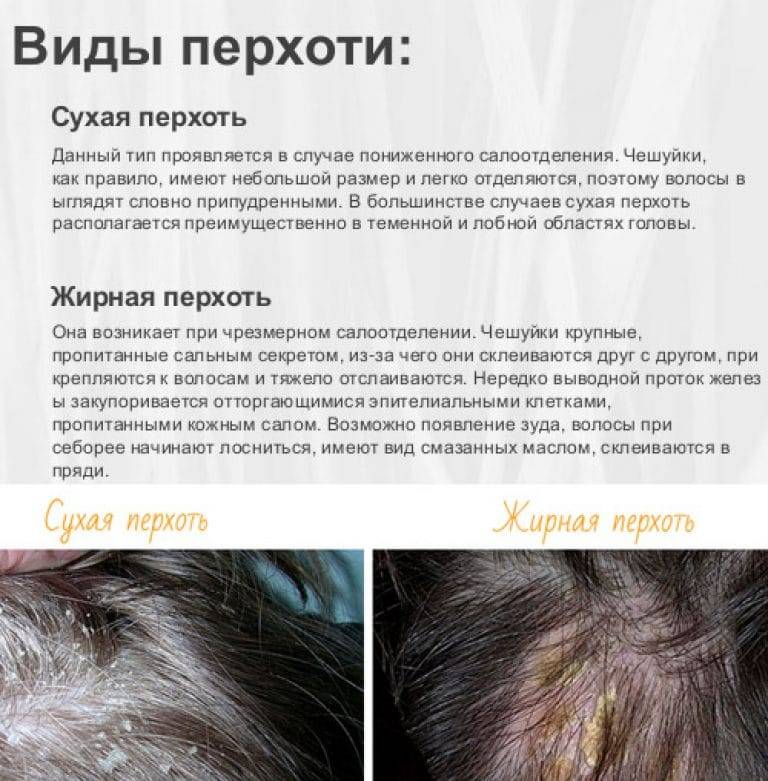
Сухая себорея
При недостатке активности в работе сальных желез может возникнуть сухая себорея. Причиной является не только малая выработка кожного сала, но и:
- стрессы, переживания, психологические потрясения;
- наследственные факторы;
- гормональные сбои (пубертатный период или отклонения в работе желез);
- использование неправильно подобранных косметических средств, а также косметических красок с аммиаком;
- плохая гигиена, чрезмерно частое мытье головы и высушивание феном;
- недостаток витаминов (это сказывается на общем состоянии здоровья и на работе желез).
Дефицит кожного сала способствует появлению воспалительных процессов на голове, они провоцируют размножение грибков Malassezia. Симптомы сухой себореи:
- обесцвечивание, сухость и ломкость волос;
- образование трещин на эпидермисе;
- появление крупных чешуек, которые быстро отслаиваются.
Если не принять меры, то сухая себорея переходит в следующую стадию. Кроме перхоти человека беспокоит покраснение кожи, появляются себорейные пятна. Иногда сухая себорея — это запущенная форма жирной, в других случаях проблема возникает сама по себе.
Псориаз и перхоть
Перхоть на голове появляется не только из-за деятельности сальных желез и грибков. Иногда чешуйки на волосах возникают при псориазе. Это распространенное заболевание, связанное с наследственностью и иммунной системой организма. Болезнь имеет хронический характер, ее терапия призвана уменьшать симптоматику.
Признаки псориаза:
- появление розовых или красных пятен (возникают не только на голове, но и на руках, ногах, других частях тела);
- серые чешуйки на бляшках;
- зуд, иногда болезненность.
Вспышку этого аутоиммунного заболевания легко спутать с себореей
Важно вовремя прийти к врачу, ведь лечение этих недугов сильно отличается
Псориаз проявляется в возрасте от 15 до 35 лет. Вспышки заболевания могут вызвать:
- неправильное питание;
- холодный или сухой воздух;
- стрессы.
Возбудителем являются не грибки, а собственный иммунитет человека, атакующий здоровые клетки, что вызывает активный рост эпидермиса.
Терапия предполагает четкий контроль дерматолога. Назначаться могут как местные препараты, так и лекарства для приема внутрь. Облегчить симптоматику помогают фототерапия, курсы капельниц, инъекции.
Что будет, если не лечить себорею?
Без должного лечения себорейный дерматит чреват осложнениями, некоторые из которых крайне плохо поддаются терапии. Поэтому при выявлении у себя или ребенка признаков этого заболевания нужно сразу обращаться к врачу, а не заниматься самолечением. К осложнениям себореи относятся:
- Алопеция (облысение). Заболевание проявляется потерей волос на пораженной области кожи. Это осложнение развивается при себорее волосистой части головы.
- Стрептодермия. Гнойничковое поражение кожи, которое возникает при присоединении к себорее инфекции. Бактерии проникают в кожу через трещины или расчесы. Это заболевание проявляется гнойничковыми высыпаниями и гнойными корками на фоне покрасневшей кожи.
- Себорейная эритродермия. Очень распространенное осложнение, при котором очаги себорейного дерматита сливаются. В некоторых случаях может наблюдаться повышение температуры.
- Себорейная экзема. При этом заболевании к признакам себорейного дерматита присоединяются трещины и мокнутие¹.
Профилактика
Для профилактики гнейса у новорожденных необходимо придерживаться таких рекомендаций:
- не допускать перегревания ребенка, одевать его по погоде, в квартире снимать шапочку;
- кормить грудью;
- вводить прикорм согласно календарю прикорма;
- ежедневно купать младенца;
- после купания на складки наносить детские масла, кожу увлажнять кремами;
- одевать малыша в одежду из натуральных тканей;
- стирать вещи крохи детским или хозяйственным мылом, не применять агрессивные средства;
- поддерживать в комнате температуру воздуха не более 23 ˚С, влажность на уровне 70%;
- устраивать грудным детям солнечные или воздушные ванны на 10-15 мин. в день.
Еще во время беременности нужно вести здоровый образ жизни. Необходимо гулять на свежем воздухе, отказаться от вредных привычек и лекарственных средств, правильно питаться.
При обнаружении себорейных корочек у детей не стоит паниковать. Главное, правильно проводить гигиену младенца и придерживаться рекомендаций врача. Местные средства значительно уменьшат проявления гнейса.
Причины
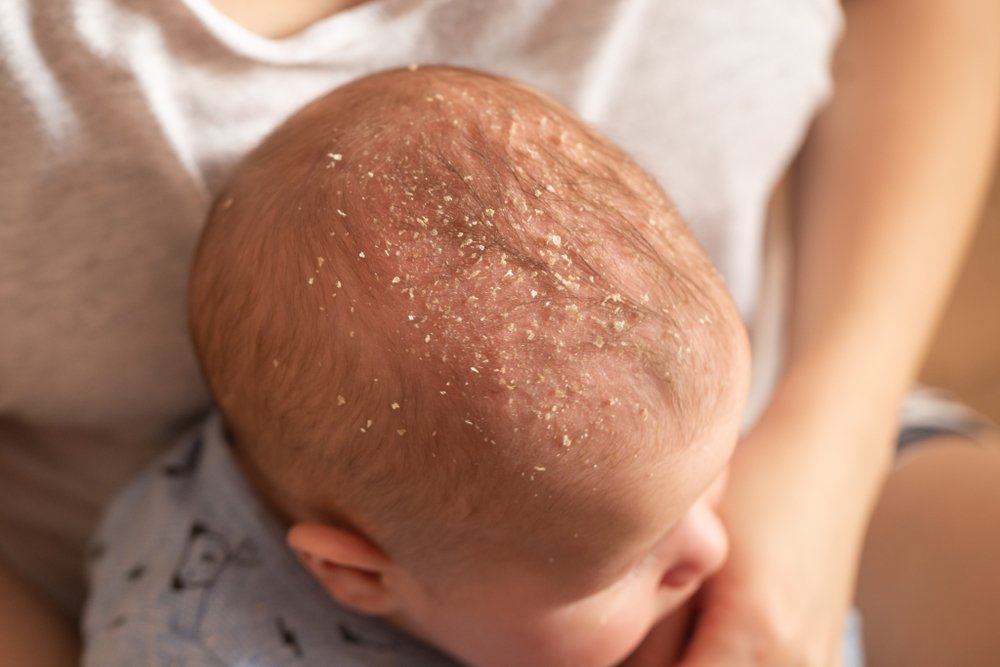
Себорейные корочки у грудничков – явление распространенное. Они встречаются у каждого 5-го новорожденного, но до 6 недели жизни самостоятельно исчезают, иногда держатся на коже до 1 года.
Наиболее распространенной причиной себорейных корочек на голове у грудничка является скопление дрожжеподобных грибов. В норме они есть у каждого человека, но при снижении защитных сил организма грибки начинают активно размножаться на поверхности кожного покрова, вызывая неприятную симптоматику.
Другой причиной себорейного дерматита у младенцев является повышенная работа сальных желез. Такое нарушение может быть вызвано следующими факторами:
- гормональные изменения (наличие гормонов, которые передались ребенку от матери);
- наследственная предрасположенность;
- дисбактериоз, нарушение работы ЖКТ;
- прием медикаментов;
- инфекционные заболевания;
- чрезмерное укутывание малыша.
Несмотря на то что в норме себорейный дерматит у грудничка проходит спустя пару месяцев после рождения, у некоторых деток он может проявляться годами или возникать в более старшем возрасте.
Предрасполагающие факторы:
- аллергические реакции;
- искусственное вскармливание;
- неправильный уход за младенцем;
- применение мыла или геля для купания, который раздражает кожный покров;
- снижение иммунитета;
- воздействие раздражающих факторов, например, пребывание младенца в помещении, где есть запах лакокрасочной продукции, бытовой химии, проживание в промышленно загрязненных территориях.
Симптомы
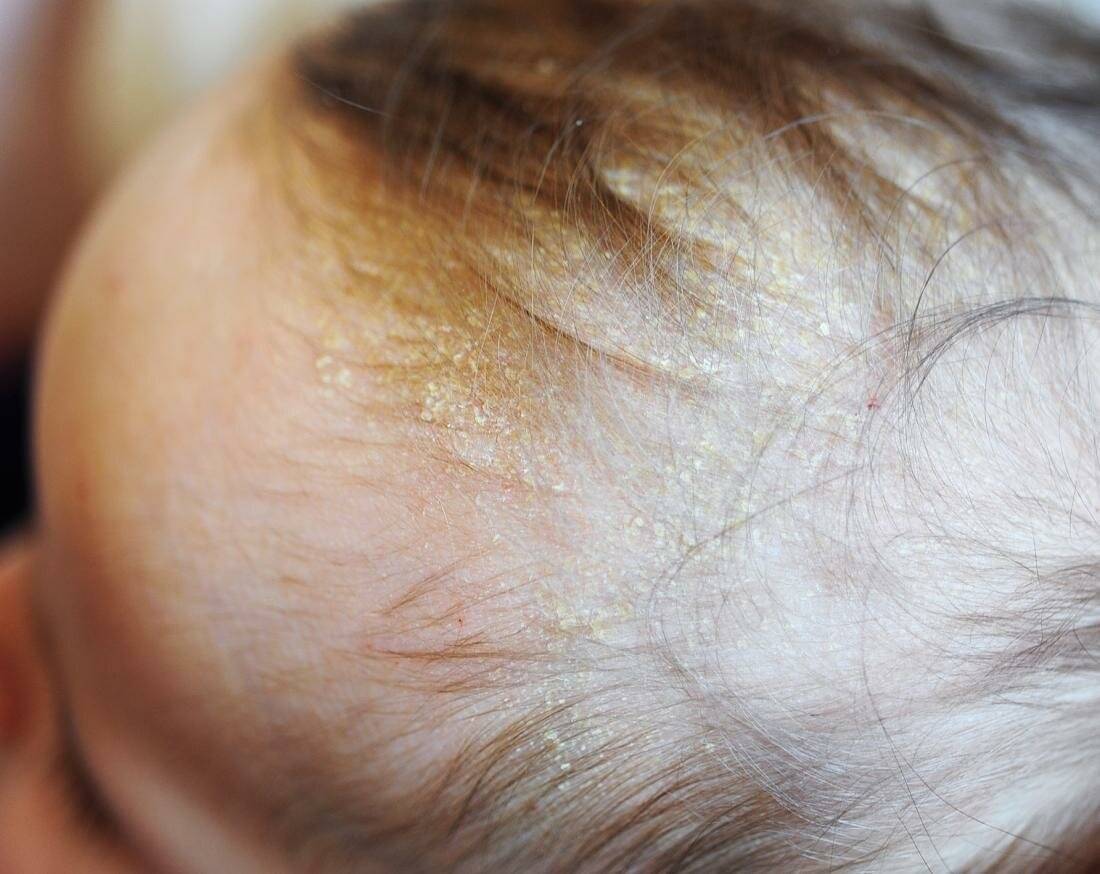
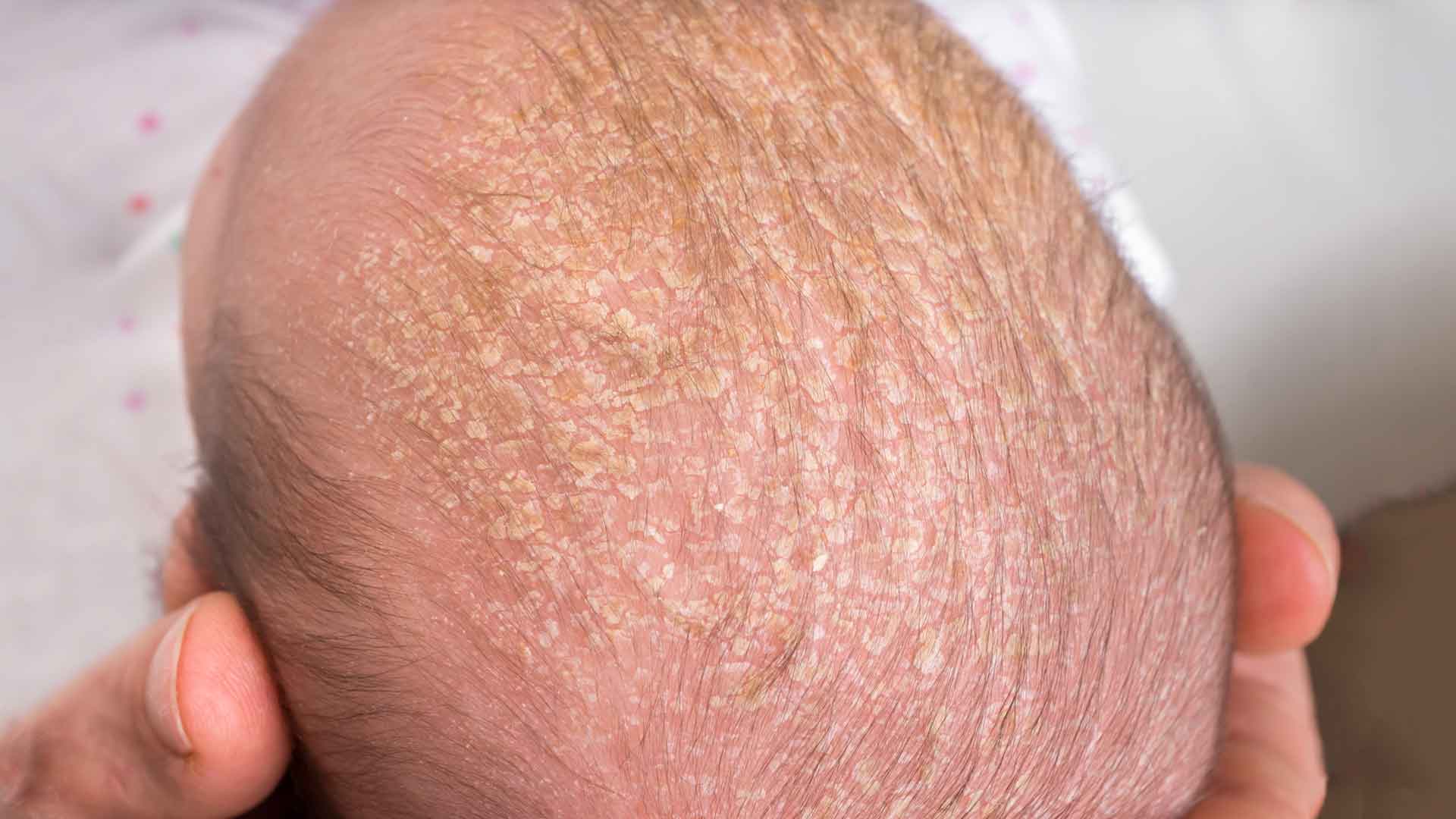
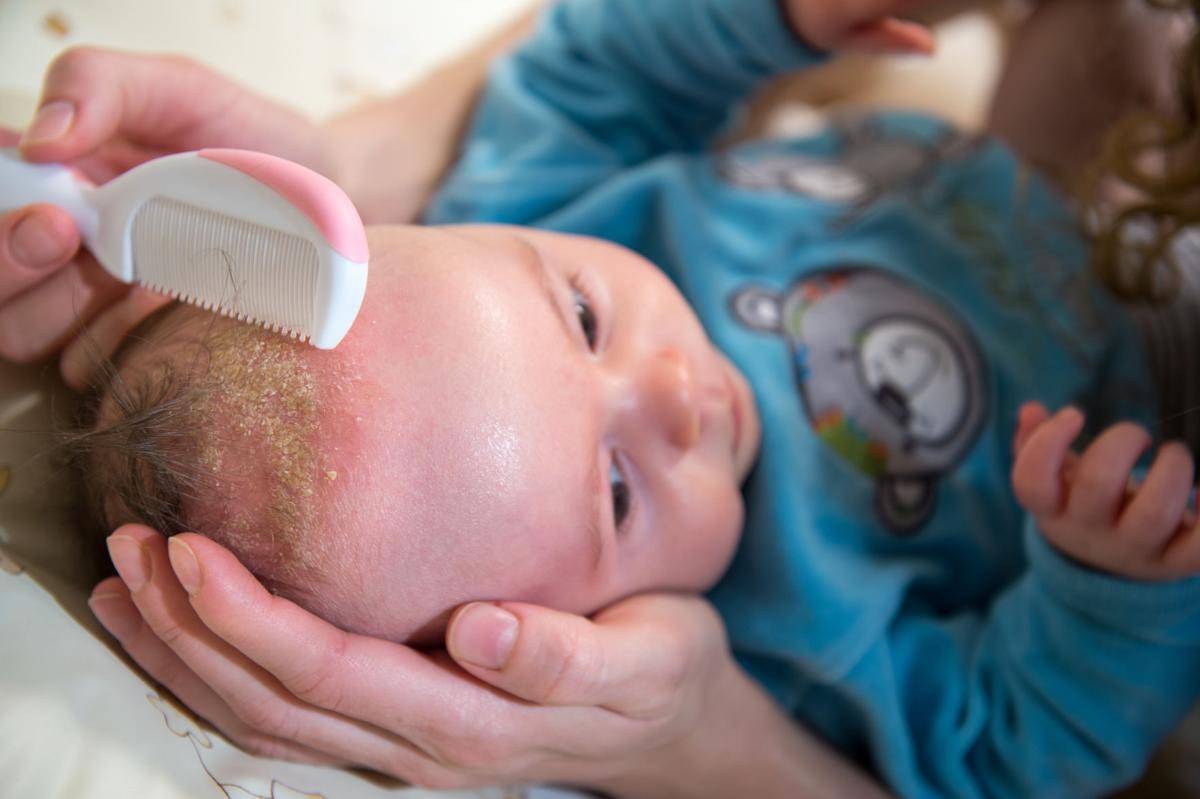
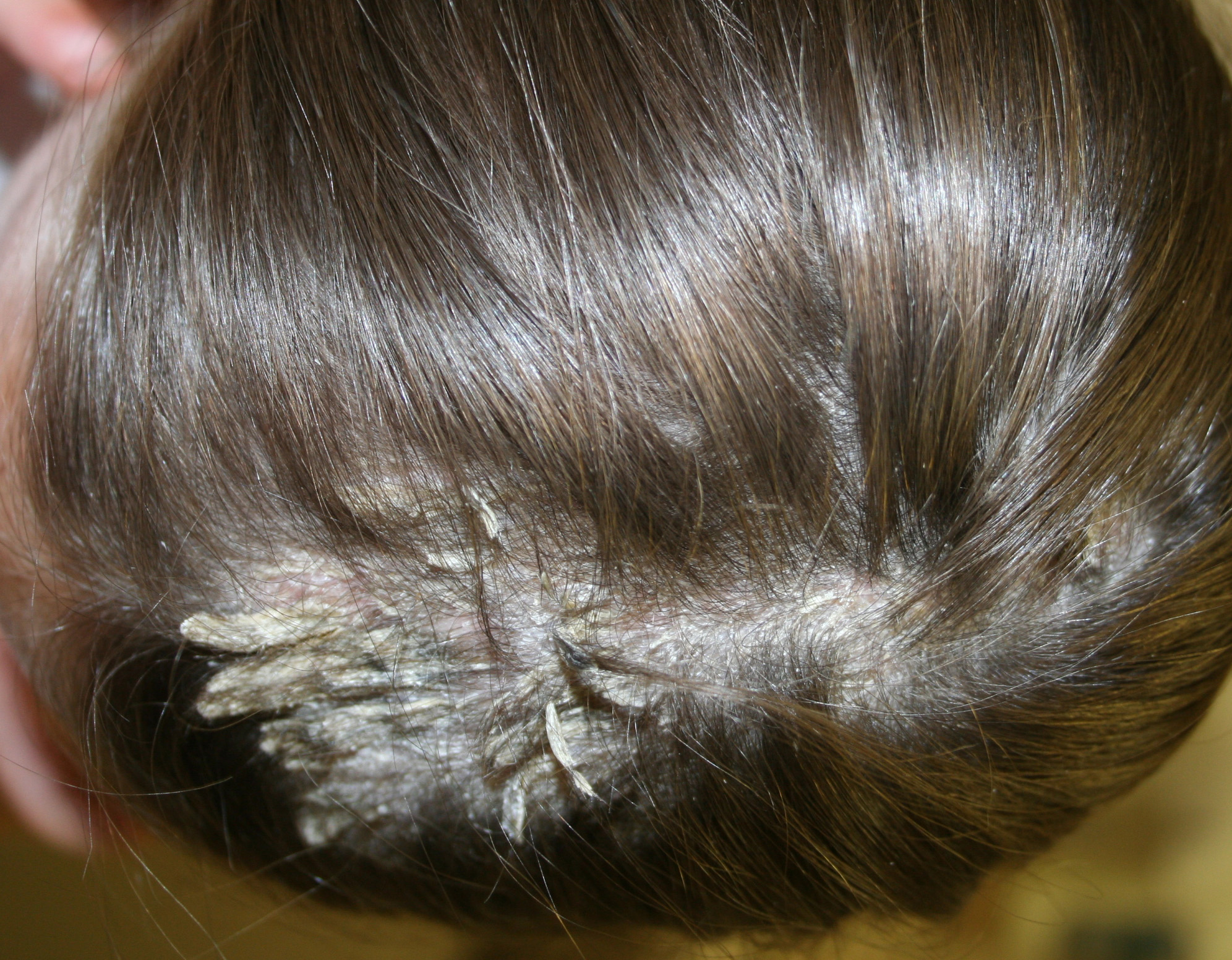
Себорейный дерматит у новорожденных бывает 3 степеней тяжести. При легком течении дерматит на голове у ребенка проявляется шелушением кожного покрова и перхотью, которая легко удаляется неострой расческой. Очаги себореи имеют красноватый оттенок, но кожа не воспалена, образуются небольшие чешуйки.
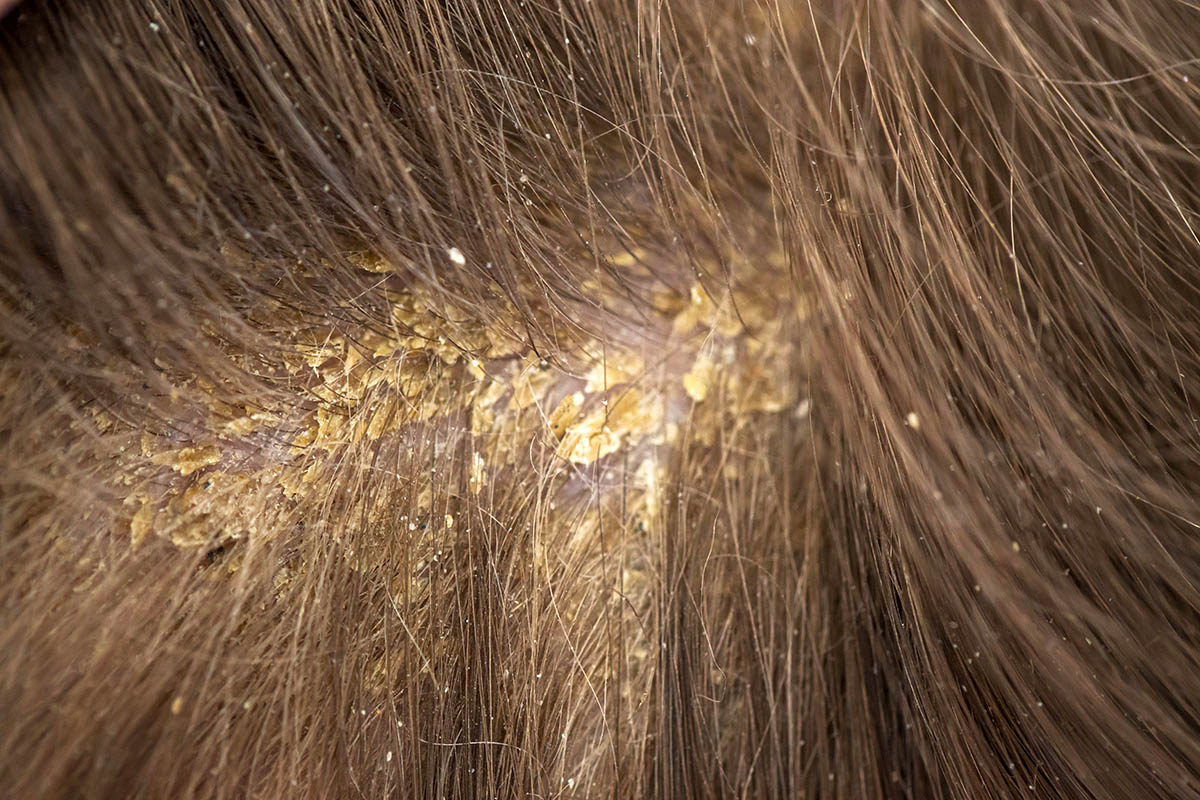
Себорейный дерматит волосистой части головы средней степени тяжести проявляется покраснением кожного покрова, появляются белые или желтоватые жирные чешуйки, которые сливаются воедино, образуя обширные участки поражения. Молочная корочка может самостоятельно отпасть при расчесывании. Иногда вместе с ней выпадают волосы, нарушается нормальный рост новых волосков.
Корочки на голове у ребенка не стоит удалять механическим путем, можно повредить кожный покров и занести инфекцию. Появление рубцов после неудачного удаления чешуек становится причиной залысин.
Главным отличием себорейного дерматита от атопического является то, что корочки не доставляют малышу дискомфорта. Может возникать незначительный зуд, но только при тяжелом течении болезни.
Себорейный дерматит у детей в тяжелой форме не ограничивается только областью головы. Корочки распространяются по всему телу, наиболее часто на лицо, шею, естественные складки кожи. Самочувствие ребенка ухудшается, уменьшается аппетит, нарушается сон, появляется слабость, рвота, диарея. Кроха теряет вес.
Симптомы себореи у взрослых
Зная клинические признаки себореи, вы можете заподозрить у себя это заболевание и своевременно обратиться к врачу. Себорейный дерматит не заразен³, проявляется высыпаниями, которые могут располагаться на коже волосистой части головы, лица, слухового прохода, верхней части туловища (преимущественно на середине груди, в области лопаток и в крупных складках кожи). Высыпания всех локализаций при себорее могут сопровождаться зудом различной интенсивности¹. Также пациенты отмечают ухудшение состояния при психоэмоциональном напряжении, снижении иммунитета, нарушении ухода за кожей, приеме некоторых лекарственных средств от других заболеваний.
Можно ли излечиться полностью?
Себорейный дерматит в детском возрасте в большинстве случаев проходит самостоятельно. В тех случаях, когда необходимо лечение, заболевание хорошо ему поддается. Чаще всего в дальнейшем никаких признаков себореи у ребенка не остается³. У взрослых ситуация сложнее: полностью избавиться от себорейного дерматита невозможно. Это заболевание то проявляется, то исчезает, однако грамотное лечение и внимательное отношение к состоянию своей кожи помогает значительно улучшить состояние и контролировать рецидивы³.
Себорея на коже головы чаще всего ограничивается шелушением без признаков воспаления с образованием перхоти. Возможен зуд, который усиливается по мере загрязнения кожи головы. При более тяжелом проявлении болезни на коже присутствуют воспалительные элементы – пятна или бляшки с желтыми чешуйками на поверхности. При выраженном воспалении чешуйки пропитываются экссудатом (воспалительной жидкостью) и объединяются в корки. При отсутствии должного лечения болезнь развивается, воспалительные элементы могут занимать всю волосистую часть головы, выходя на лоб и заушные складки. При такой форме заболевания пациентов беспокоит выраженный зуд.
Болезнь чаще всего развивается в трех возрастных периодах: от 3 недель до 3 месяцев, в пубертатный период и в возрасте 30-60 лет. Частота появления себореи в младенчестве составляет 70%², у взрослых – от 3 до 20%¹.
Высыпания на лице обычно симметричные. Они располагаются на центральной части лба, носогубных складках, крыльях носа, переносице, бровях, в области нижней части лица, наружного слухового прохода, заушных складок. Сыпь выглядит как покрасневшие пятна округлой или неправильной формы. Также возможно уплотнение этих пятен, шелушение, формирование корок. В некоторых случаях развивается себорейный блефарит – воспаление века, которое проявляется покраснением и образованием корочек в зоне ресничного края.
На теле человека существуют только две зоны, которые никогда не поражаются себореей – это ладони и подошвы.
На туловище себорея представлена красными пятнами или бляшками с четкими границами и гладкой поверхностью. Высыпания могут быть покрыты желтоватыми чешуйками. В складках кожи часто возникает отек, мокнущие, болезненные трещины. Возможно присоединение инфекции и развитие гнойничкового поражения кожи на фоне себореи.
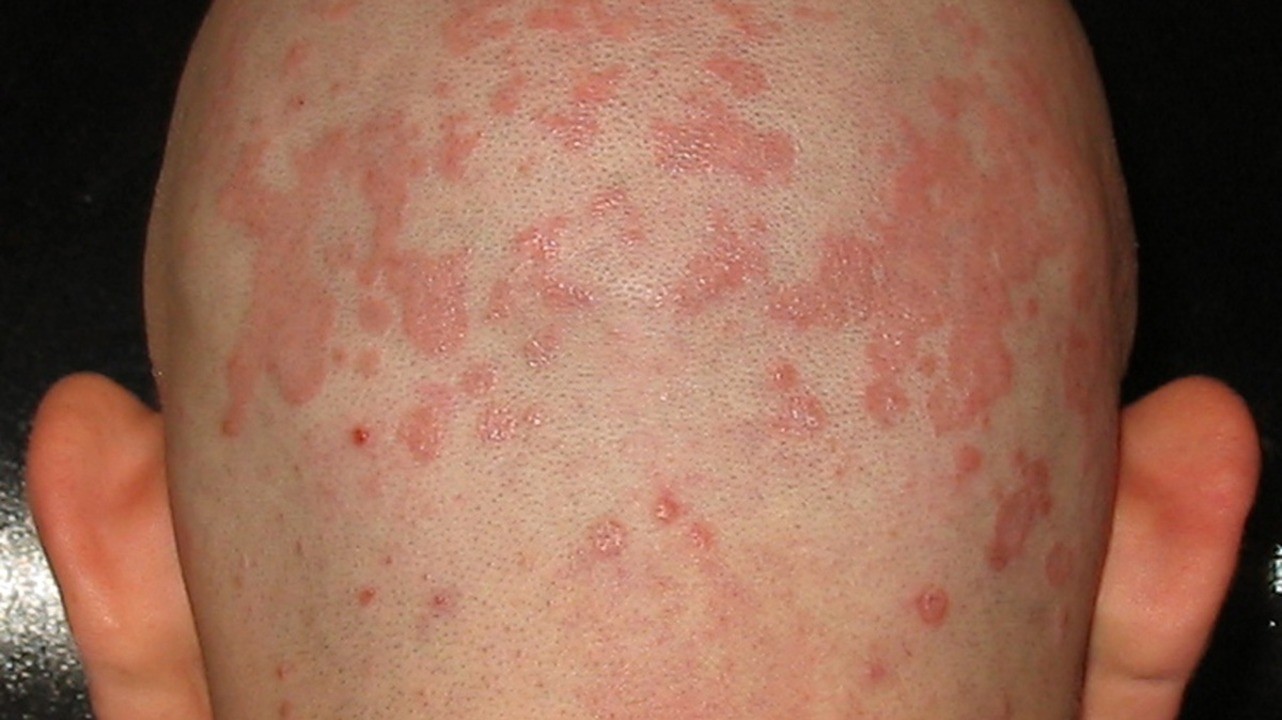 Пятна и бляшки при себорее. Фото: Roymishali / Wikipedia (CC BY-SA 3.0)
Пятна и бляшки при себорее. Фото: Roymishali / Wikipedia (CC BY-SA 3.0)
Как избавиться от перхоти
Перхоть успешно лечится. При этом используют противогрибковые шампуни и лосьоны. Дерматолог может порекомендовать прием средств, нормализующих:
- процессы липолиза;
- синтез фосфолипидов из жиров;
- синтез креатина;
- выработку адреналина;
- процесс отложения нейтрального жира в печени;
- выработку ферментов и гормонов;
- выработку организмом аскорбиновой и фолиевой кислоты, и витамина В12.
Для нормализации перечисленных процессов используют метионин. Но помимо этого вещества специалист может назначить рибофлавин. Это вещество помогает отрегулировать окислительно-восстановительный процесс в организме.
В составе большей части лечебных шампуней и лосьонов присутствуют следующие компоненты:
- белосалик (используют при наличии воспалений и отеков, спровоцированных аллергией, эффективное противомикробное и противогрибковое средство);
- бетаметазон (противоаллергический и противовоспалительный препарат антипролиферативного воздействия);
- пиритион цинка;
- циклопирокс;
- клотримазол;
- кетоконазол;
- бифоназол;
- березовый деготь;
- ихтиол;
- салициловая кислота;
- климбазол;
- персульфид селена.
Не все перечисленные вещества обладают противогрибковым воздействием, а значит, справиться первопричиной образования перхоти не могут, поэтому, отдавать предпочтение какому-либо одному из них нельзя. Лучше посоветоваться с врачом, а если такой возможности нет, то выбрать средства, сочетающие в себе противомикробный эффект с эффектом восстановления клеток. И если с первой задачей хорошо справится бифоназол, то для решения второй необходим березовый деготь. Если появление перхоти сопровождается зудом, то справиться с ним поможет салициловая кислота.
Препарат для лечения перхоти должен решать следующие задачи:
- избавлять организм от грибка;
- уменьшать шелушение;
- восстанавливать нормальное состояние кожи;
- способствовать обновлению эпидермиса;
- успокаивать, уменьшать зуд и раздражение.
У некоторых людей на поиск подходящего средства уходит немало времени.
Смешанная себорея
Смешанной себорее присущи признаки сухой и жирной разновидностей. В частности, больные отмечают, что кожа на лице в средней его части — жирная, а на щеках — сухая. Особенно много сала выделяется в зонах темени, подбородка, лба, носа. В остальных местах жирность умеренная или недостаточная.
Также врачи отмечают, что человека может беспокоить сухая перхоть и жирная кожа на лице.
Симптомы смешанной себореи:
- воспалительный процесс на щеках, волосистой части головы, подбородке, лбу, груди, носу;
- в области воспаления кожа грубеет;
- покраснения, зуд;
- усиленное выделение сала на лбу, но сниженная секреция в других зонах лица;
- шелушение в области повышенной активности выделяющих жир желез, чешуйки желтоватого или серого цвета;
- шелушение сухих участков кожи.
Спровоцировать смешанную себорею способны все факторы, перечисленные выше как причины других разновидностей болезни. Чаще всего проблема связана с гормональными изменениями или сбоями. Важную роль играет наследственность. Стрессы и волнения также могут способствовать размножению грибков.
Консультация
Название процедуры
Цена
Рассрочка ежемесячно (x12)
Консультация трихолога, компьютерная микродиагностика кожи головы и волос
Цена:
Бесплатно
Консультация специалиста по структуре волос
Цена:
Бесплатно
Диагностика
Название процедуры
Цена
Рассрочка ежемесячно (x12)
Компьютерная диагностика (фототрихоскопия)
Цена:
Бесплатно
Что такое перхоть
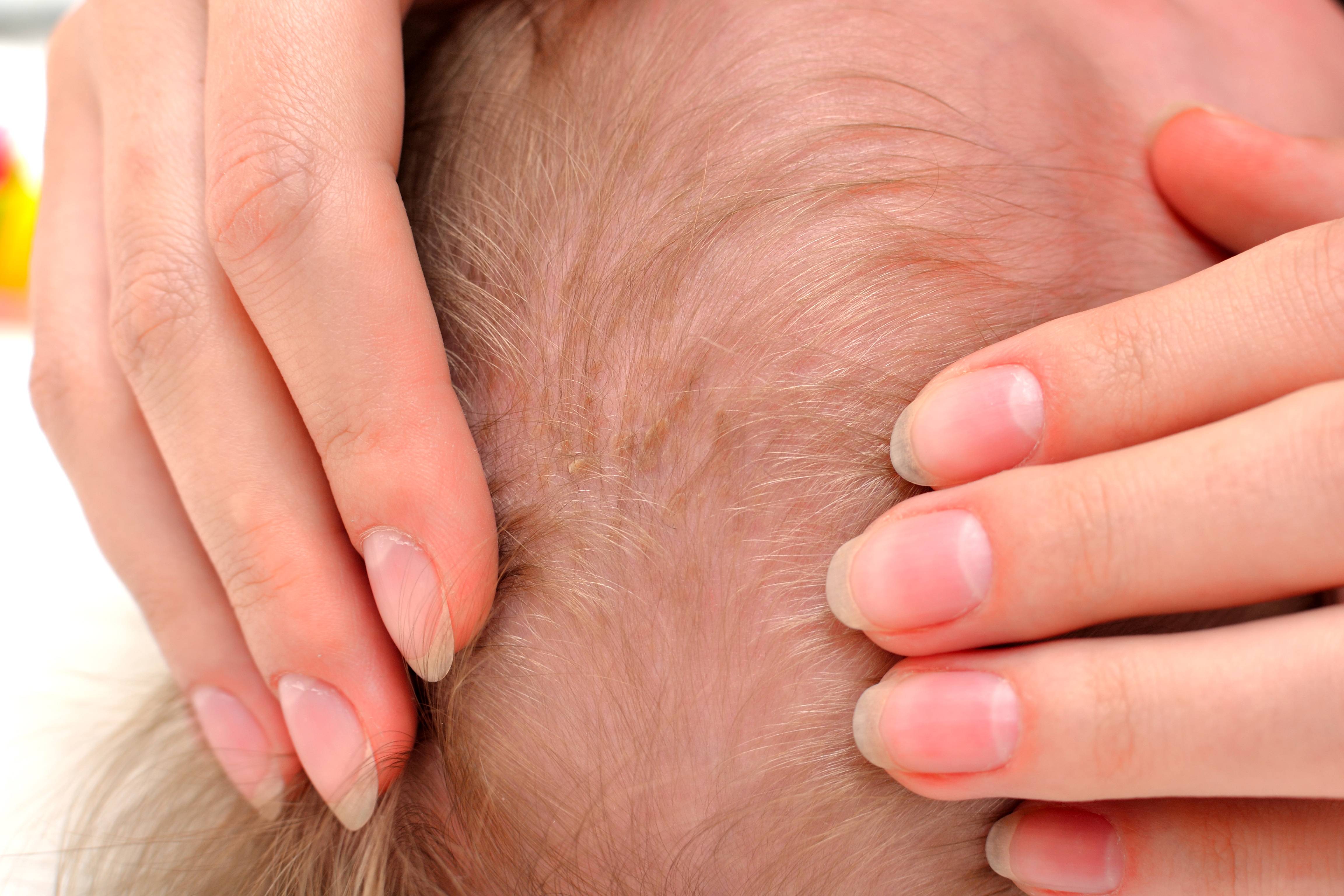
Перхоть – это с точки зрения человека, не знакомого с медицинскими терминами, мелкие чешуйки белого цвета, появляющиеся на волосистой части кожи головы. Медицина утверждает, что перхоть – это одна из легких форм себорейного дерматита. Наиболее распространенной причиной ее появления является нарушение работы сальных желез (себорея).
Себорея является заболеванием, возникающим из-за расстройства салообразования. В организме вырабатывается больше сального секрета, чем необходимо, и при этом изменяется химический состав кожного сала (причина – увеличение свободных жирных кислот). Выделяют следующие виды себореи:
- Жирная густая. Для этой формы дерматита свойственно появление уплотнений на различных участках кожи, утрата кожным покровом эластичности и расширение устья сальных желез. На коже появляются комедоны или черные угри. При надавливании на поверхности появляется густая жирная масса желтоватого оттенка, на месте угря образуется ранка или небольшое пустое отверстие, которое спустя некоторое время вновь заполняется жирной массой. Волосы становятся грубыми и жесткими.
- Жирная жидкая. Кожа блестит и лоснится, сморщивается, напоминает апельсиновую корку. Сальные железы выделяют избыточное количество жира, волосы при этом выглядят так, будто их кто-то смазал растительным маслом, отдельные пряди склеиваются, покрываются обильным слоем перхоти. Чешуйки желтые, их очень много. Со временем на коже головы могут появиться целые жировые пласты и даже гнойнички.
- Сухая себорея. Салоотделение снижено, а голова и волосы полностью покрываются чешуйками. Структура волос при этой форме перхоти может почти не меняться, но чаще всего они становятся тонкими и ломкими, секутся. При этом неприятность доставляет не только состояние локонов, но и появление чешуек на одежде. Особенно хорошо заметна перхоть на черной ткани.
- Смешанная себорея. На коже головы заболевание проявляется в сухой форме, а на коже лица в жирной.
Даже если себорейный дерматит в форме перхоти не доставляет особых неудобств и о том как убрать перхоть человек еще не задумывается, игнорировать заболевание не следует
По меньшей мере, это не красиво и не эстетично, противоречит всем представления о том, как должен выглядеть человек, уделяющий внимание личной гигиене
Негормональные крема и мази
Для лечения себореи гладкой кожи применяются различные наружные препараты, уменьшающие выраженность воспалительной реакции и нормализующие работу сальных желез:
- Крем Эплан: противозудное и противовоспалительное действие. Быстро устраняет шелушение;
- Крем Солкосерил: ранозаживляющий и репаративный эффект. Улучшает внешний вид кожи;
- Крем Экзодерил: противогрибковое и противовоспалительное действие. Помогает устранить не только явления себореи, но и воспалительные элементы;
- Мазь Рандевит: противозудное, смягчающее и противовоспалительное действие. Замедление процессов ороговения кожи, повышение барьерных функций кожного покрова;
- Декспантенол и аналоги (Бепантен, Пантенол, Пантодерм): регенерирующее действие. Данный препарат можно использовать для лечения себореи у детей и беременных женщин;
- Крем Цинокап или Скин-Кап: противогрибковый, антибактериальный и противовоспалительный эффект. Быстро устраняет раздражение кожи и также применяется для лечения детей.
Как передаются паразитарные кожные инфекции?
К паразитарным дерматозам, с которыми ребенка не пустят в детское дошкольное учреждение, относятся педикулез и чесотка.
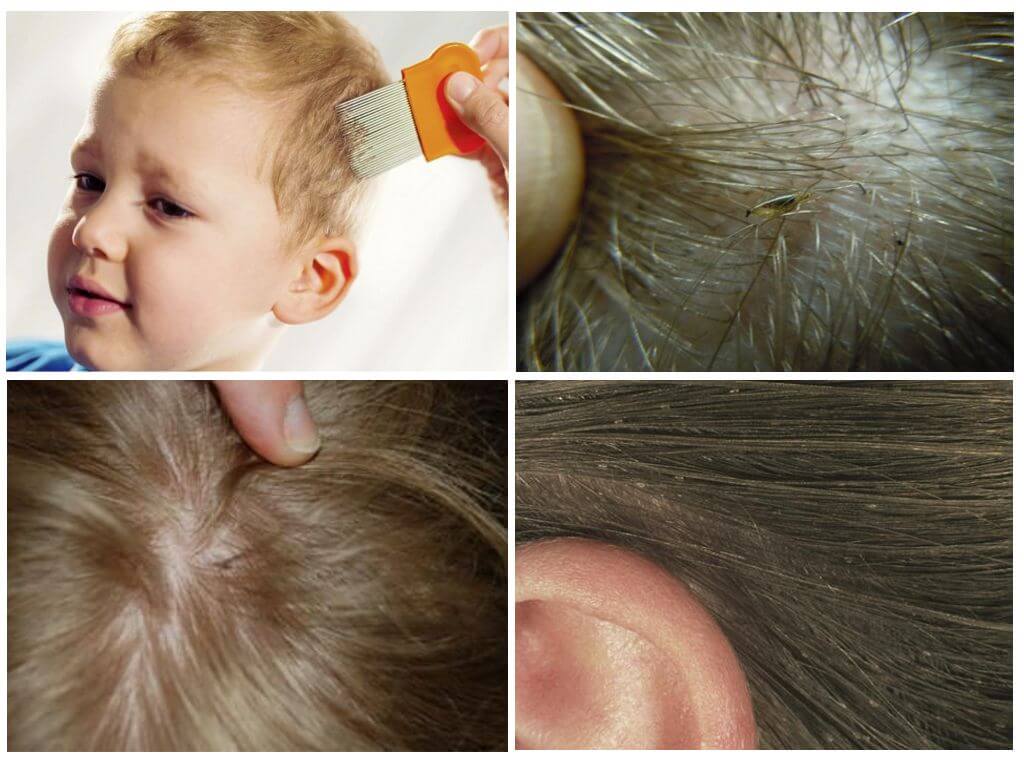
Педикулез
Педикулез или вшивость — паразитарное заболевание, вызываемое вшами, которое передаётся контактным путем от человека к человеку. Вши откладывают яйца на волосах, на расстоянии 2–3 см от кожи, где они приклеиваются. Питаются вши кровью, и без хозяина могут прожить не более двух суток.
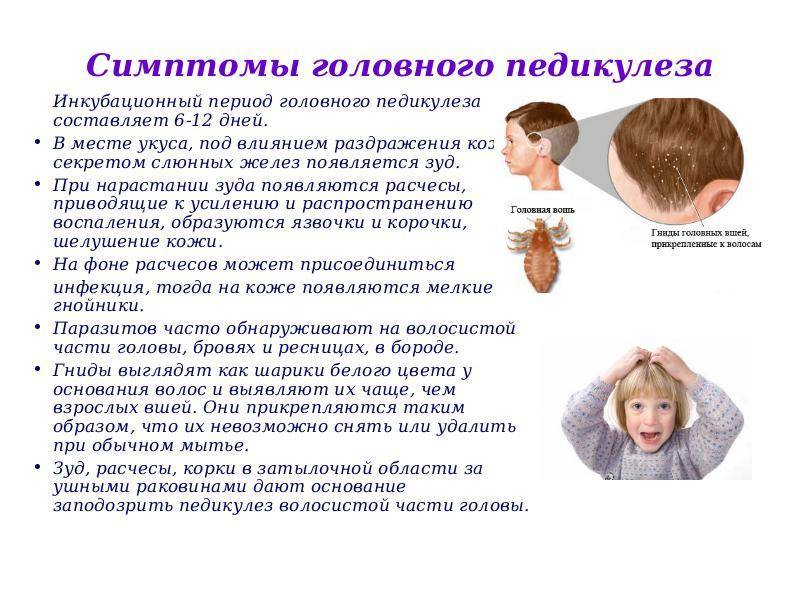
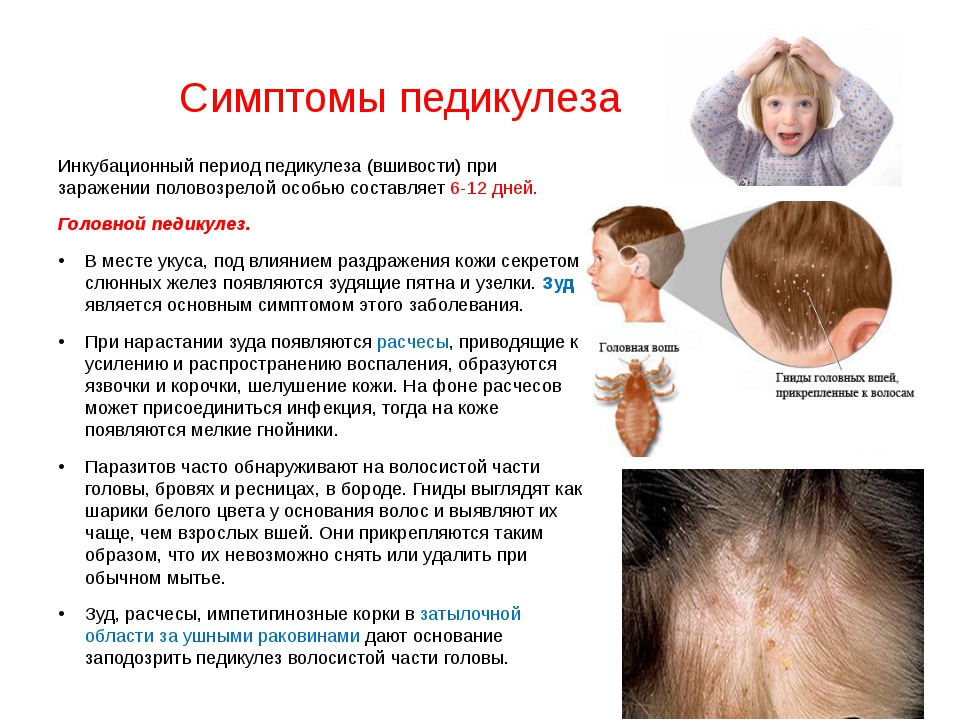
Симптомы педикулеза:
сильный зуд в области кожи головы (если педикулез вызван головными вшами), лобка (педикулез вызван лобковыми вшами) и по всему телу (педикулез вызван платяными вшами);
мелкие красные точки на коже (укусы вшей);
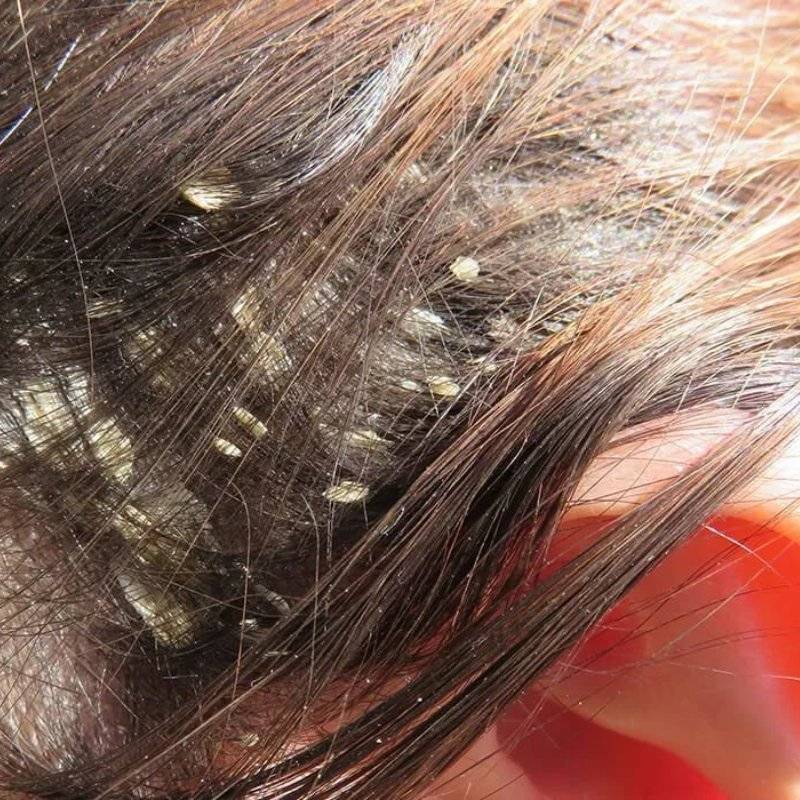
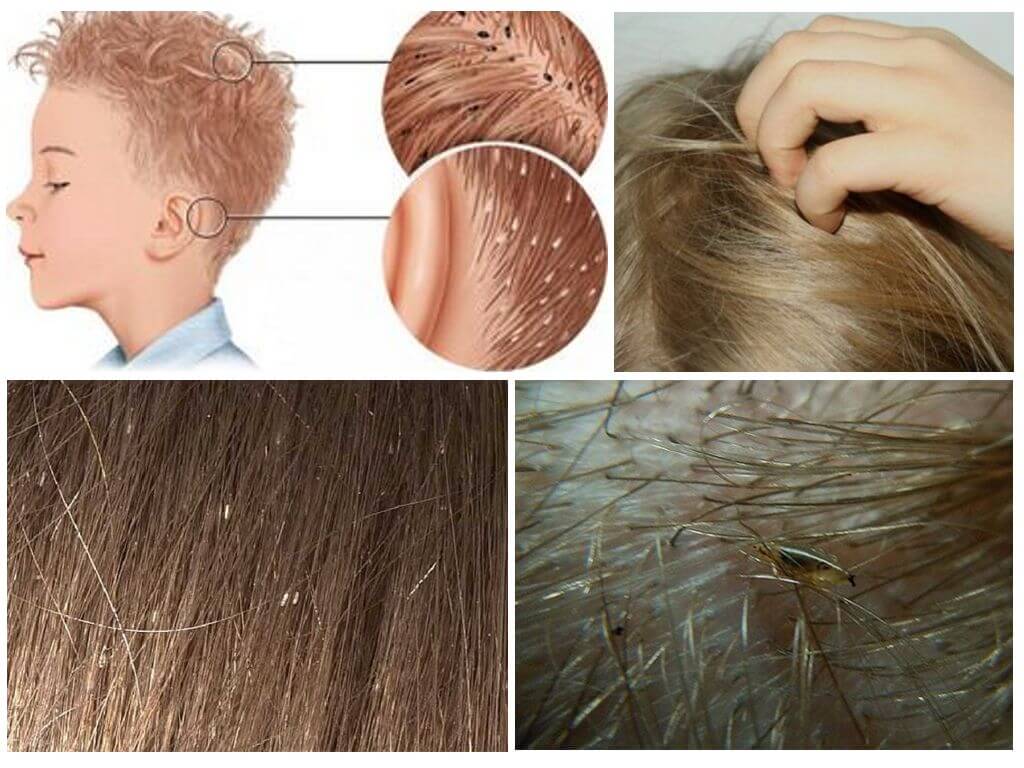
белые точки на волосах, на вид как перхоть — это гниды, яйца вшей;
плохой сон, постоянное беспокойство и раздражённость, вызванные зудом;
образование ранок и корочек при расчесывании.
Лечение вшивости основано на применении специализированных наружных средств и вычесывании гнид. Необходимо обработать не только голову «заболевшему», но и одежду, постельное белье, мебель.
Важно знать, что у детей до 3 лет местные средства для лечения педикулеза запрещены, в этом возрасте можно только вычесывать паразитов. При выявлении педикулеза у одного из членов семьи обработке подвергаются все, даже те, кто не заразился
Использование народных средств по типу керосина, уксуса и др. небезопасно и неэффективно.
Чесотка
Чесотка — высококонтагиозное заболевание, которое вызвано чесоточным клещом sarcoptes scabie. Заражение чесоточным клещом происходит при тесном контакте с заболевшим, а также при использовании зараженных предметов обихода (мочалки , полотенца и т.д.), при этом инкубационный период составляет 7–14 дней, то есть первые симптомы заражения проявляются не сразу после контакта.
Клинические проявления при чесотке:
интенсивный зуд в вечернее и ночное время (т.к. чесоточный клещ прогрызает ходы именно в ночное время);
иногда при чесотке визуализируются чесоточные ходы — они выглядят как тонкие полосочки телесного цвета на поверхности кожи;
на участках с тонкой кожей видны папулы и везикулы слегка красного цвета.
Если больной не обращается своевременно к врачу, высыпания могут распространиться на всю поверхность туловища и конечностей, а также может присоседиться вторичная бактериальная инфекция.
У взрослого человека чесоточный клещ не поражает область головы и шеи, а вот у ребенка, напротив, основными местами поражения являются голова, шея, ладони и подошвы.
Различают несколько форм чесотки:
Типичная — классическая клиническая картина с зудом, везикулами и характерными локализациями.
Малосимптомная чесотка наблюдается у часто моющихся людей, т.к. они смывают большое количество клещей.
Чесотка без ходов, если первоначальное заражение произошло личинкой клеща.
Норвежская чесотка является редким заболеванием и наблюдается у людей с иммунодефицитом.
Диагностика чесотки основана на грамотном сборе анамнеза, осмотре всего кожного покрова, дерматоскопии (использование дерматоскопа для поиска чесоточных ходов). Применяются лабораторные исследования и микроскопия на наличие чесоточного клеща.
При лечении чесотки терапевтические схемы должны быть направлены не только на лечение заболевшего, но и на профилактику заражения членов семьи.
При этом обязательно полное кипячение одежды, белья и обработка помещения, где был пациент с чесоткой. Клещ может жить при комнатной температуре без хозяина до 4 суток. Кипячение при 100 градусах убивает клеща, а при температуре в 60 градусов клещ умирает только через час.
Лечение заключается в использование местных специализированных средств по определенной схеме. Рекомендовано применение Бензилбензоата, 20% эмульсия для нанесения взрослым и 10% детям.
Профилактика
Эффективная профилактика заключается в правильном и тщательном гигиеническом уходе за ребенком: регулярном купании, частой смене подгузника или пеленок
В жаркое время года купать малыша можно до 2-4 раз в сутки, но при этом важно не использовать при каждой водной процедуре мыло, масла, лосьоны и другие средства, которые могут нарушить кислотный баланс и закупорить железы
- Уход за кожей детей грудного возраста. Профилактика пеленочного дерматита. Старостина Л.С. Медицинский совет, 2020. с. 41-49
- Уход за кожей новорожденного. Cолнцева О.А. Медицинский совет, 2014. с. 35-39
- Современные дерматологические и косметические средства для ухода за кожными покровами детей. Котлуков В.К., Кузьменко Л.Г., Антипова Н.В. Медицинский совет, 2013. с. 8-12
Причины заболевания
Сразу стоит отметить, что перхоть не заразна. Ее появление не зависит от времени года, но роль провокатора могут сыграть следующие факторы:
- авитаминозы;
- непереносимость некоторых средств ухода;
- наследственность;
- эмоциональные перегрузки;
- эндокринные заболевания;
- некоторые болезни ЖКТ, при которых нарушается производство ферментов.
Появиться перхоть может даже у детей до года при недоразвитии сальных желез. Нередко подобная реакция наблюдается у грудничков как ответная реакция на какой-то продукт или неправильный выбор средства гигиены. Перхоть способна трансформироваться в себорейный дерматит у лиц с повышенной чувствительностью к жирным кислотам. В таком случае она будет одним из признаков чешуйчатого дерматита.
Осложнения
Хотя перхоть относится к доброкачественным состояниям, при интенсивной работе сальных желез патогенность грибов Malassezia globosa возрастает. Если не заниматься устранением проблемы, в дальнейшем могут развиться такие осложнения, как:
- Себопсориаз. Это нулевая стадия псориаза, которую характеризует сильное шелушение на всех участках волосяного покрова: ресницы, голова, брови. Процесс сопровождается образованием бляшек на туловище.
- Себорейный дерматит – это хроническое заболевание воспалительной природы происхождения. Особенно выражено он проявляется у ВИЧ- инфицированных лиц.
- Пиодермия относится к гнойничковым заболеваниям кожи. Сильнейший зуд, который отмечается при перхоти, заставляет ребенка расчесывать кожу. Появление микротравм способствует занесению инфекции. Поэтому на коже появляются гнойники разной величины: от фолликулов до абсцесса.
- Выпадение волос при обильной перхоти объясняется тем, что чешуйки перекрывают доступ к кислороду. В результате фолликул недополучает питание, поэтому волосы секутся и выпадают. Перхоть может привести к гибели луковиц, а это грозит облысением.
- Атерома или киста сальной железы, образуется из-за нарушения оттока секрета.
Кроме перечисленных последствий, перхоть доставляет подростку существенный дискомфорт, и нередко превращается в социальную проблему. У ребенка формируются разные комплексы, он становится замкнутым, избегает общения со сверстниками.
Диагностика себореи
Диагноз «себорейный дерматит» устанавливает врач-дерматолог на основании характерных для этого заболевания симптомов. Для диагностики зачастую хватает визуального осмотра на приеме у врача. Некоторым пациентам может быть назначена биопсия: взятие небольшого кусочка элемента сыпи и последующее исследование его в лаборатории под микроскопом. При себорее волосистой части головы может выполняться дерматоскопия – осмотр высыпаний под увеличением с использованием специального аппарата (дерматоскопа)¹.
 При себорее врач помогает пациенту подобрать лечебный шампунь. Фото: valuavitaly / freepik.com
При себорее врач помогает пациенту подобрать лечебный шампунь. Фото: valuavitaly / freepik.com
Виды корочек в носу
Корки, которые образуются в результате нарушения оттока слизи, различаются по цвету и плотности. Именно эти характеристики помогают определить, в чем причина нарушения носового дыхания.
Сухие корки в носу. Самые распространенные и часто встречающиеся у детей и взрослых
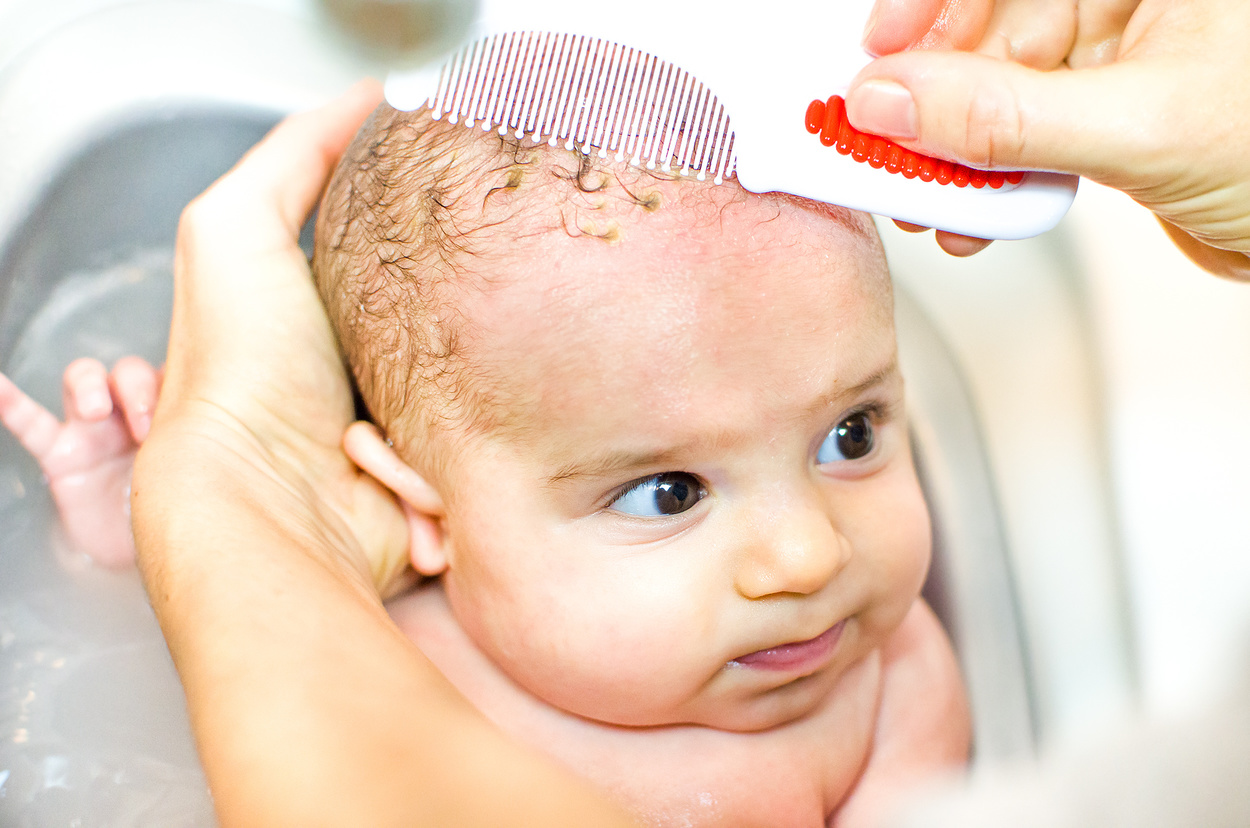
Обычно не привлекают внимание, если от них удается быстро избавиться. Белые сухие корки в носу у ребенка, особенно новорожденного, убираются во время утренних гигиенических процедур
Для этого используются ватные жгутики, которые можно обмакнуть в специальное детское масло, чтобы не повредить слизистую и не напугать ребенка. Если сухость и корки в носу начинают вызывать заметный дискомфорт, необходимо обратиться к врачу.
Кровянистые корки. Появляются вследствие постоянного или неаккуратного удаления сухих корок. Часто этим грешат дети и возрастные пациенты, которым не хватает терпения удалить сухие корки без последствий. Кровеносные капилляры не выдерживают резких механических повреждений и окрашивают корки в розово-красный цвет.
Желтые или зеленые корки в носу возникают вследствие развития бактериальной или вирусной инфекции. После лечения основного заболевания слизистые восстанавливаются и корочки пропадают.
Гнойные корки в носу. Их появление связано с проникновением в носовые ходы инфекции, чаще всего – стрептококка или стафилококка. Если слизистые были травмированы или пересушены, бактериальная атака ускоряется, что приводит к гнойный процессам.
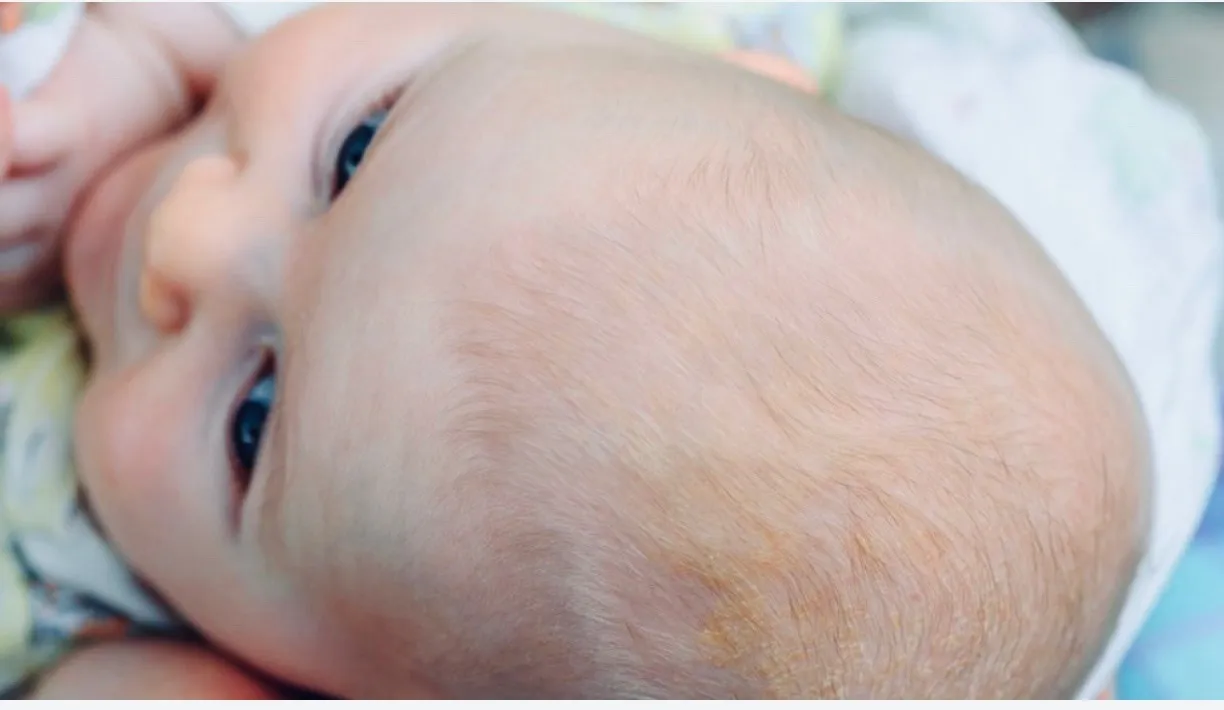
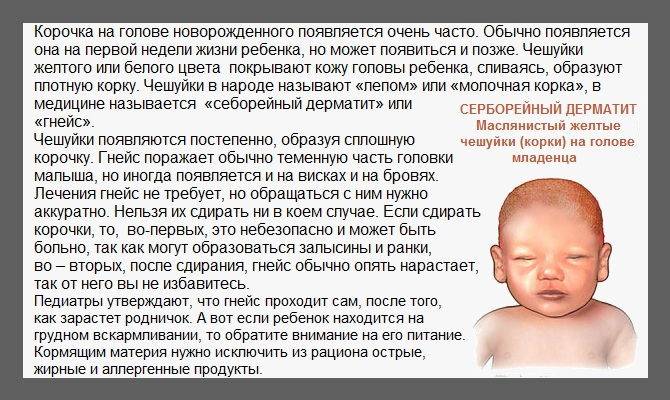
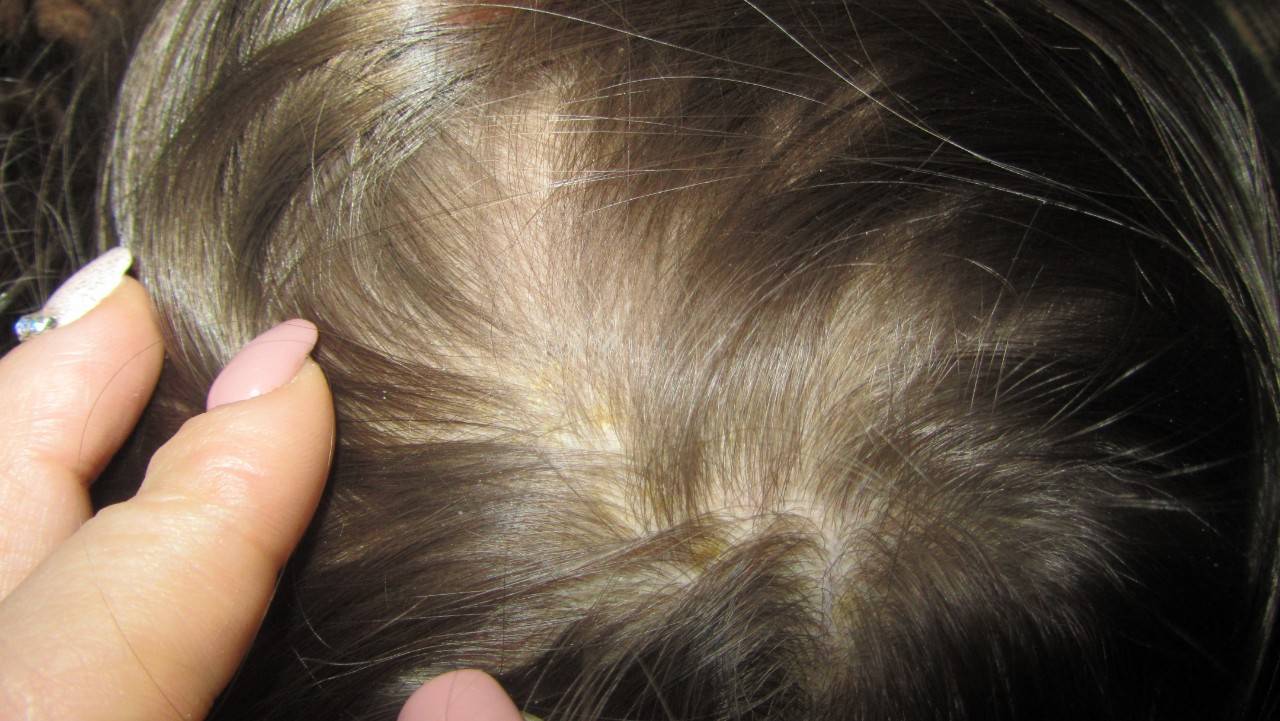
Причины возникновения корочек на голове у ребенка
Причины появления корочки на голове у грудничка кроются совсем в другом. Сами корочки образуются в результате смешивания избытка кожного сала с отшелушившимися частичками кожи и потом. Именно эта масса, засыхая, и превращается в плотные пластинки.
Таких пластинок получается очень много. Некоторые отпадают самостоятельно или легко удаляются от прикосновения расчески, но большинство из них крепко слипаются между собой и кожей.
Главными факторами, обеспечивающими появление корочек на голове у грудничка, считаются:
Согласитесь, повлиять на какой-то из этих аспектов родители никак не могут. Поэтому и считается, что образование корочки абсолютно естественное явление.
Первоначальная активность сальных желез у грудничка объясняется влиянием материнских гормонов, которые передаются малышу еще при внутриутробном развитии. Отменить эти процессы никак нельзя, но со временем организм ребенка начнет функционировать нормально и корочки пропадут сами по себе.
Но это не единственная причина. Довольно часто появление наростов на голове грудничка может быть вызвано неправильными действиями родителей, которые провоцируют раздражение сальных желез и как следствие приводят к переизбытку выделяемого жира на коже. Каким образом это может происходить:
- Постоянное укутывание малыша, что приводит к его перегреву и усиленному потению. Особенно вредным считается постоянное ношение шапочек;
- Очень неправильным решением будет попытка убирать излишек кожного сала путем частого мытья головы. Это, наоборот, даст противоположный эффект. Ведь такой жир участвует в создании естественного защитного слоя кожи, и организм в ответ на Ваши действия будет усиливать его выработку;
- Использование шампуней, в состав которых входят химические вещества, красители или отдушки, будет излишне раздражать кожу;
- Употребление в пищу кормящей мамой соленных или копченых продуктов тоже может активизировать работу сальных желез у ребенка.
В редких случаях появившиеся на голове у грудничка наросты, так называемые молочные корочки , являются аллергической реакцией на компоненты молока. При таком диагнозе должны быть заметны и другие признаки аллергии (срыгивание, сыпь).
ЭФФЕКТИВНЫЙ УХОД ЗА КОЖЕЙ
Средства народной медицины бывают довольно эффективны, но они требуют длительного применения. Лекарственные препараты имеют ряд противопоказаний и нередко становятся причиной тяжелых побочных эффектов. Как можно устранить себорею без длительного лечения опасности для здоровья?
К эффективным средствам для устранения симптомов заболевания относятся специальные средства – эмоленты, яркими представителями которых являются косметические продукты Эмолиум. Они предназначены для нормализации состояния кожных покровов при себорее, псориазе, экземе и других поражениях кожи.
Продукция Эмолиум представлена кремами, эмульсией для тела, эмульсией для умывания, гелем для мытья. Средства созданы для ухода за кожей в период обострения различных кожных нарушений.
К преимуществам средств Эмолиум относятся:
- высокая эффективность средств;
- возможность применения в ежедневном уходе;
- предназначены для использования как взрослыми, так и детьми с первых дней жизни;
- наличие в составе таких активных компонентов как гиалуронат натрия, мочевина, масло карите и макадамии;
- обеспечение увлажнения верхнего слоя кожи, питания и увлажнения в период обострения заболевания;
- предотвращение потери влаги с поверхности кожи;
- восстановление метаболических и обменных процессов в тканях;
- формирование защитного липидного слоя.
Специальная серия средств предусматривает их применение для устранения повышенной сухости кожных покровов, возможно локальное нанесение на щеки или руки. Кремы и эмульсии с триактивным действием оказывают антибактериальное и противовоспалительное действие, насыщают кожные покровы межклеточными липидами.
Общие сведения о болезни
Потница – это воспалительное заболевание, которое возникает в результате закупорки протоков потовых желез. Таким способом организм реагирует на нарушение процессов выделения и испарения пота.
Чрезмерная секреция возникает при повышенных температурах. Когда ребенку жарко, железы работают слишком интенсивно и выделяют лишний секрет. Если при этом влаге некуда испаряться, соли начинают агрессивно влиять на кожу и вызывают раздражение. Чем дольше длится такой процесс, тем сильнее проявляется сыпь, покраснение.
Это крайне распространенная патология, которая в том или ином возрасте возникает практически у каждого ребенка. Но тот факт, что чаще других детей с ней сталкиваются новорожденные, связан с тем, что у грудного ребенка кожа максимально тонкая, а центр терморегуляции еще не работает так, как нужно. Поэтому такой ребенок чаще перегревается, переохлаждается и страдает от кожных воспалений.
Общая картина заболевания
Себорейный дерматит формируется на фоне дисфункции сальных желез и активного размножения грибковых микроорганизмов. Патология обычно поражает кожу головы, а по мере развития сыпь переходит на лицо и тело пациента. Патогенные микроорганизмы приводят к появлению воспалительных новообразований и болевых ощущений. Себорея бывает сухой, жирной и смешанной. В первом случае наблюдается формирование светлых чешуек на коже головы, которые сопровождаются сильным зудом. Во втором — увеличивается выработка кожного сала, что приводит к образованию мокнущих бляшек на кожном покрове. Смешанный тип заболевания совмещает симптомы от первого и второго типа себорейного дерматита.
Подбором продуктов для лечения кожного заболевания занимается дерматолог. Суть терапии заключается в комплексном использовании противовоспалительных и заживляющих препаратов совместно с соблюдением всех правил гигиены. Для лечения обычно используют мази, лечебные шампуни, противогрибковые средства.