Народные средства от простуды при ГВ
Капли, порошки и таблетки от простуды при ГВ – далеко не единственные способы облегчить состояние. Вполне можно обойтись и безопасными, но эффективными народными средствами. Вот несколько вариантов:
- от заложенности носа спасет теплый водно-солевой раствор;
- снизить температуру помогут компрессы и обтирания разведенным в воде уксусом или спиртом;
- облегчить состояние при кашле можно ингаляциями паром эвкалипта, шалфея, коры дуба, картофельных очистков;
- при тяжести в трахее и бронхах хорошо помогают компрессы из нагретой морской соли, теплого парафина или озокерита, капустного листа с медом.
Если у малыша нет аллергии на мед и имбирь, их стоит добавить в ваше теплое питье. А дальше остается просто ждать. За пару дней вылечить простуду при грудном вскармливании не получится, но уже через неделю это неприятное состояние покинет вас без следа.
Профилактика тонзиллита
Существуют меры индивидуальной профилактики, направленные в первую очередь на укрепление иммунитета.
Здоровый образ жизни и отсутствие вредных привычек, таких как курение, прием алкоголя, играют ключевую роль. Не стоит забывать про закаливание организма, занятия физкультурой, регулярное пребывание на свежем воздухе, потребление достаточного количество витаминов с пищей.
В современном мире особое внимание уделяется применению различных биологически активных добавок (БАДов) для укрепления здоровья, в том числе для профилактики простудных заболеваний и укрепления иммунитета. Состав таких добавок очень разнообразен и богат, включает в себя различные витамины, минералы, питательные элементы, вещества растительного происхождения
Состав таких добавок очень разнообразен и богат, включает в себя различные витамины, минералы, питательные элементы, вещества растительного происхождения.
Они выпускаются в виде таблеток, пастилок, драже, капель и др. Но рассчитывать на «волшебство» не стоит, добавки не являются панацеей от всех болезней, но они могут укрепить иммунитет и улучшить эффект основного лечения. При выборе добавок ориентируйтесь на потребности организма и имеющиеся дефициты. Для укрепления иммунитета можно применять жевательные пастилки с витаминами.
Тантум Прополис
Прополис – ценнейшее вещество, которое применяется в лечебных целях со времен Гиппократа, Дискорида и Авиценны. Прополис до сих пор широко используется в медицине. Растения, с которых пчелы собирают и несут на себе смолистые вещества, обладают бактерицидным, противовоспалительным, иммуномоделирующим и противовирусным свойствами.
Узнать больше
Не являясь лекарственным средством, пастилки Тантум Прополис способны поддержать иммунитет пациента в период сезонных ОРВИ и гриппа, снизить боль, раздражение и зуд в горле, а также восполнить недостаток витаминов в организме больного.
В профилактике осложнений очень важно вовремя обращаться к врачу, соблюдать назначенную схему лечения и рекомендации, исключить самолечение
Симптомы синусита
Выделяют острую и хроническую формы синусита, которые отличаются своими симптомами.
Острый синусит. Симптомы:
- Насморк, длящийся более 7-10 дней, без признаков улучшения состояния;
- заложенность носа, слизистое или гнойное отделяемое из носа;
- стекание слизи по задней стенке глотки, обильное выделение гнойной мокроты по утрам;
- головная боль, тяжесть и боль в области воспаленной пазухи. Иногда боль в области зубов, глаза, скулы, щеки;
- повышенная чувствительность кожи лица в проекции пораженной пазухи;
- повышение температуры тела (до 38°С и выше). Как правило, этот симптом наблюдается в остром случае. При хроническом процессе температура тела повышается редко или держится на субфебрильных отметках (37-37,50°С);
- слабость, быстрая утомляемость, раздражительность. Светобоязнь, слезоточивость, ухудшение аппетита, нарушение сна;
- ослабленное обоняние или его отсутствие;
- отечность щек и век.
Хронический синусит. Симптомы:
Симптоматика при хроническом синусите зависит от формы заболевания. Вне обострения симптомы могут быть очень скудными или отсутствовать. Чаще всего беспокоят следующие проявления:
- заложенность носа, затруднение носового дыхания;
- скудное слизистое или гнойное отделяемое из носа, может быть в виде насыхающих корок;
- постоянное подтекание из носа, провоцирующее возникновение трещин и ссадин у входа в нос;
- стекание слизи по задней стенке глотки;
- сухость в глотке;
- головная боль;
- неприятный запах изо рта.
При обострении заболевания могут появляться симптомы, характерные для острого синусита.
Изотонические растворы
Изотонические (или физиологические) растворы необходимы для увлажнения носовой полости, чтобы убрать ее чрезмерную сухость.
Изотонические растворы изготавливаются с использованием морской воды и могут служить средством первой помощи при рините.
Если насморк в стадии разгара, раствором вымывается слизь, прочищается носик ребенка, на фоне чего отек локализуется, облегчается дыхание.
Закапывать раствором носик ребенку можно по 3–4 капли через каждые 2 часа.
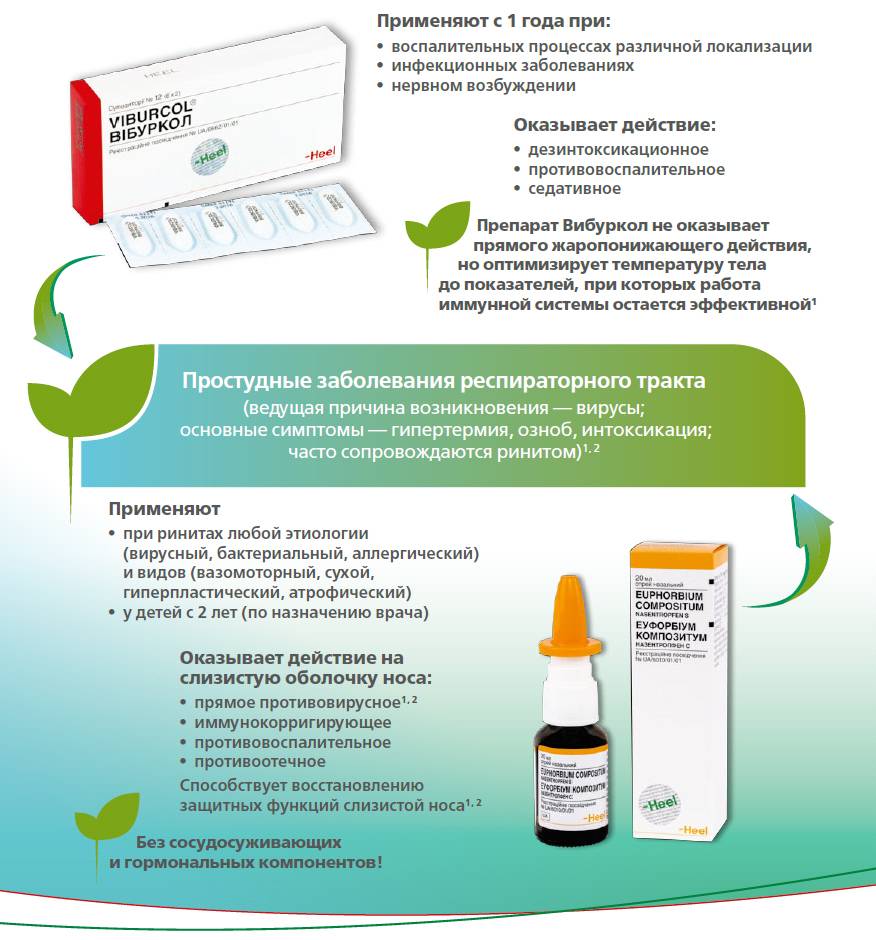
Такие препараты применяются в качестве профилактики для ухода за слизистыми, размягчения корочек и подготовки носовых ходов перед закапыванием лечебных препаратов, так как на сухой слизистой, например, противовирусные капли не подействуют.
Защита малыша при простуде мамы
ОРВИ подразумевает воздушно-капельный путь заражения, поэтому стоит позаботиться и о дополнительной защите малыша.
Да, мы помним про антитела в грудном молоке, но вопросы общей гигиены не будут лишними.
Вот несколько важных моментов, которые требуется соблюдать, если кормящая мама простыла:
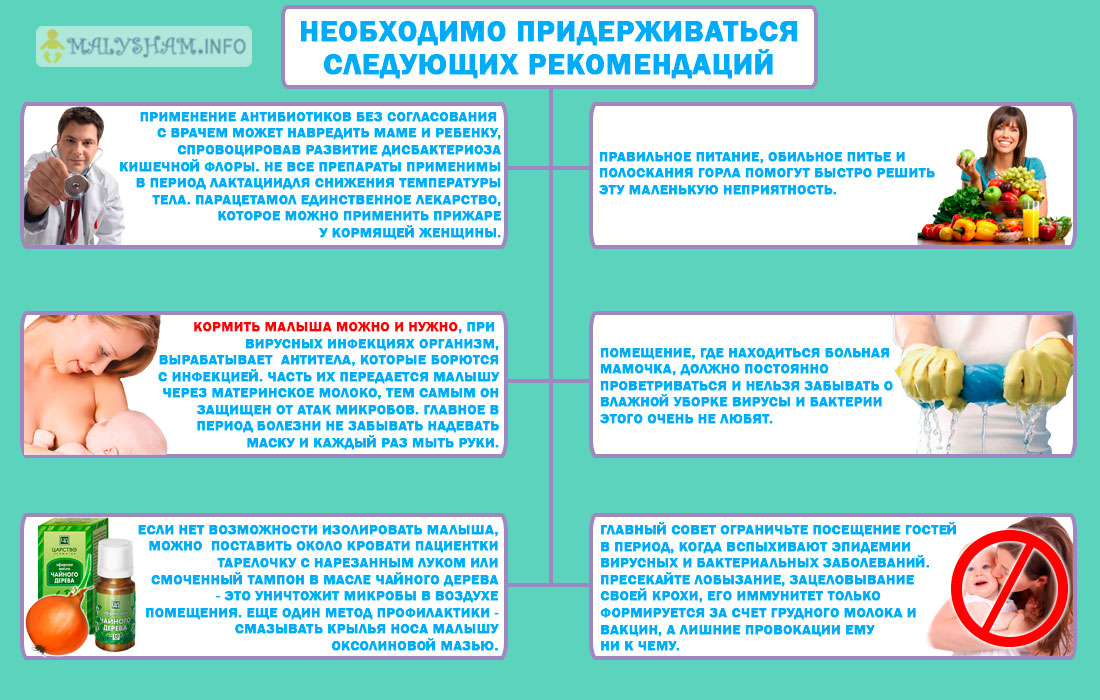
Важно продолжать кормить, чтобы иммунитет малыша укреплялся.
При контакте с малышом можно использовать защитную марлевую повязку или специальную медицинскую маску, которую меняют каждые 2 часа (100% данных, что этот метод эффективно работает — нет, но лучше в период острой стадии заболевания подстраховаться).
Огромное количество вирусов попадает на руки (когда закрываешь рот при кашле или вытираешь нос платком). Поэтому часто мойте руки с мылом, вытирайте специально отведенным для вас полотенцем.
Не целуйте малыша, не кашляйте в его сторону.. Как помочь малышу расти здоровым с первых дней жизни, свести простуды к минимуму разбираем на интернет курсе Здоровый ребенок: практикум для мамы>>>
Как помочь малышу расти здоровым с первых дней жизни, свести простуды к минимуму разбираем на интернет курсе Здоровый ребенок: практикум для мамы>>>
На заметку! Первые дни развития простудного заболевания сопровождаются слабостью и головной болью. Хорошо, если около кормящей мамы находятся родственники и близкие люди, помогающие ей в уходе за ребенком.
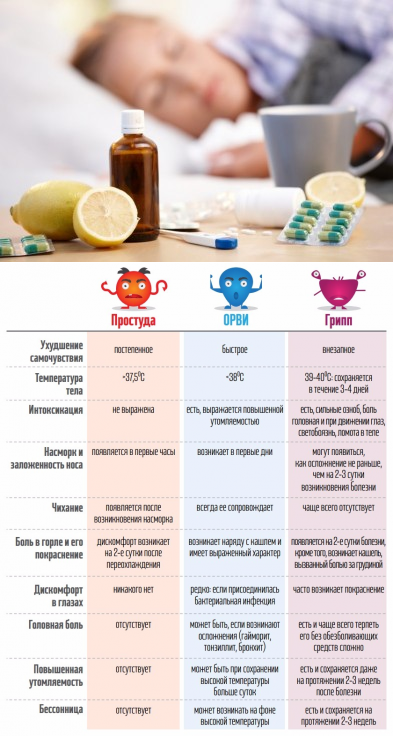
Сколько дней держатся симптомы ОРВИ?
Длительность симптомов зависит от вида возбудителя и иммунитета больного, но можно выделить их среднюю продолжительность.
- Воспаление в горле и чихание появляются на ранних стадиях заболевания. И обычно проходят через 3-6 дней.
- Повышенная температура (легкая лихорадка) и мышечные боли — обычно первичные симптомы ОРВИ. Температура держится около недели.
- Заложенность носа и другие общие симптомы обычно сохраняются в течение первой недели у трети всех больных и проходят через 7-10 дней.
Отличительная особенность ОРВИ: обычно первые несколько дней носовые пазухи не забиты. В носу выделяется обильная водянистая слизь, которая постепенно густеет и приобретает зеленый или желтый цвет. В большинстве случаев насморк проходит через 5-7 Дней.
Кашель возникает в большинстве случаев ОРВИ. Мокрота имеет цвет от прозрачной до желто-зеленой. Кашель обычно проходит через 2-3 недели, но может сохраняться в течение 4 недель.
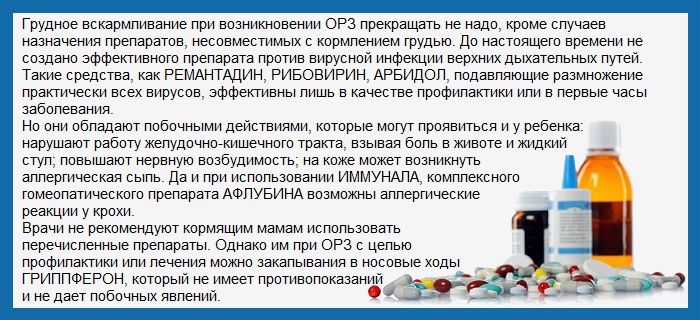
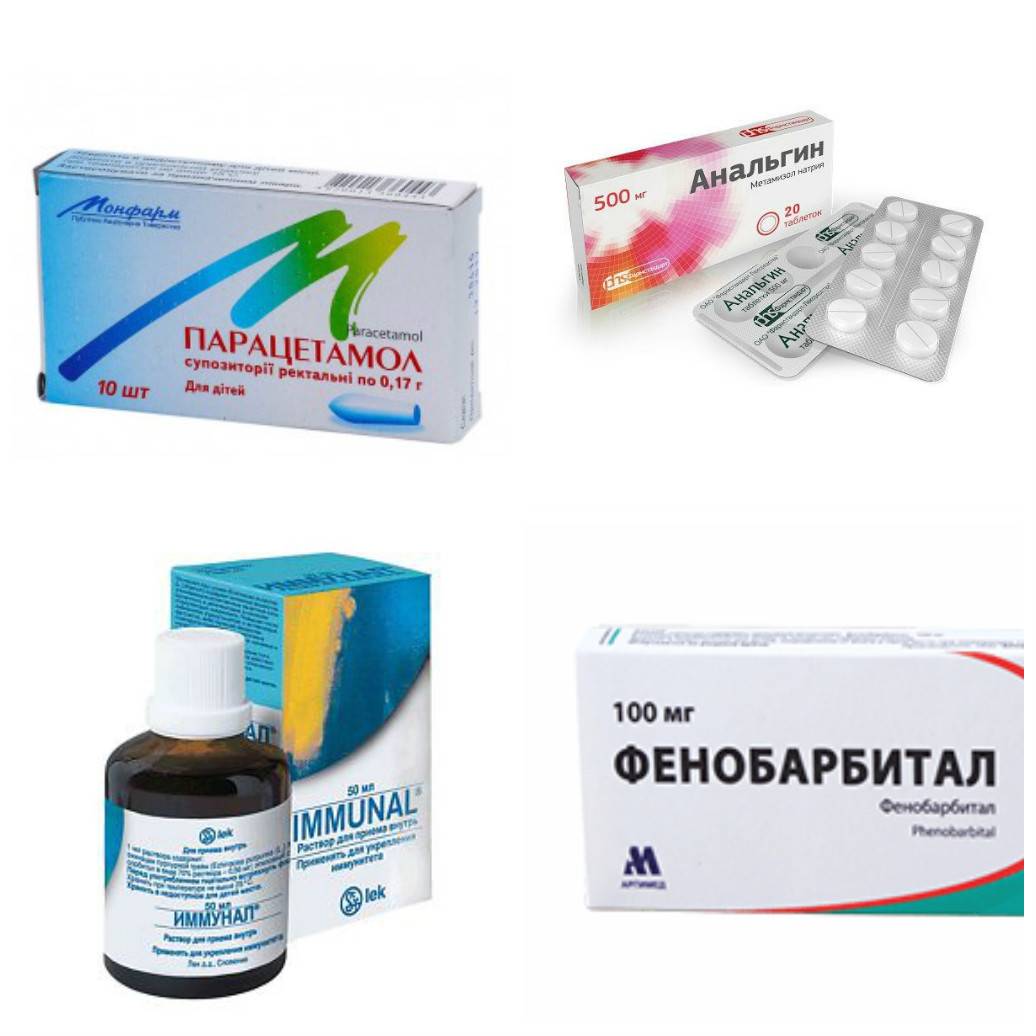
Лечение простуды при ГВ

Для кормящей мамы выбор лекарственных препаратов ограничен. Лекарства на основе аспирина и анальгина исключаются, так же, как и комплексные симптоматические порошки – Фервекс, Терафлю, Колдрекс и др. Лучше предпочесть лечение народными способами и поддерживать иммунитет. Температура до 38°C свидетельствует о выработке организмом антител против инфекции, поэтому бороться с гипертермией не рекомендуется.
Если столбик термометра поднялся выше 38°, значит, организм не справляется с интоксикацией. Необходимо вызвать врача для назначения терапии.
Лекарственные препараты
жаропонижающие – Парацетамол, Ибупрофен;
противовирусные – Тамифлю (с осторожностью);
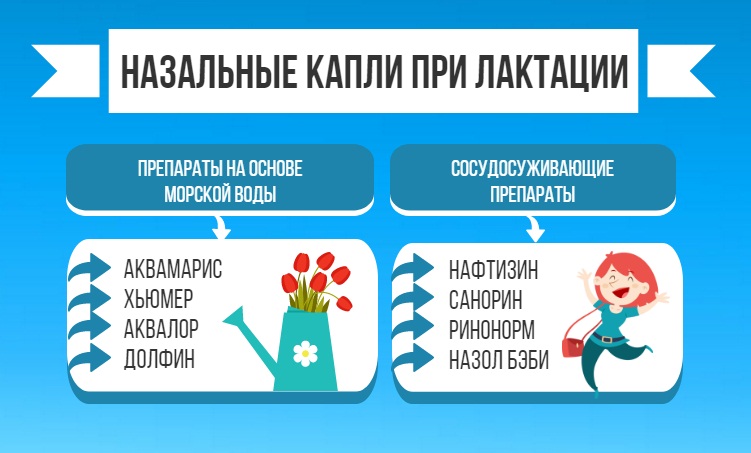
промывание носа – Аква Марис, Долфин, физраствор;
при насморке – Називин; Оксиметазолин (не более 3-5 дней);
антигистаминные, для снятия отёка – Семпрекс, Фексофенадин;
от кашля – Амброксол, АЦЦ, Мукалтин;
полоскание горла – Хлоргексидин, Мирамистин, отвар ромашки.
Мнение эксперта
Соколова Л. С.
Врач-педиатр высшей категории
Антибиотики в лечении простуженной матери используются только при диагностировании бактериальной инфекции, строго по назначению врача. Если необходимость в антибактериальной терапии установлена, в 70% случаев рекомендовано приостановление ГВ. При вирусной природе заболевания антибиотики бесполезны для матери и токсичны для младенца.
Особенности ГВ во время простуды
Нередко перед мамочками остро встает вопрос, что делать, если простыла при ГВ. Ответ однозначный — продолжаем кормить грудью и отметаем все советы насчет разлучения, отлучения или временном переводе на смесь.
Инкубационный период подобных болезней 1–3 дня.
Если появились симптомы, то после заражения прошло уже некоторое время, когда организм активно вырабатывал антитела к этому заболеванию. Антитела вместе с молоком мамы уже передались ребенку и он не заболеет.
А вот при их отсутствии, организм крохи будет беззащитен перед инфекцией. Ребенок может заболеть намного серьезнее, что потребует более сложного лечения.
Прекращать грудное вскармливание возможно только в случае осложнений, которые требуют использования препаратов несовместимых с грудным вскармливанием.
Но сейчас подобное встречается очень редко, особенно в рамках банальной простуды.
Важно! Даже если потребуются антибиотики, вы должны знать, что многие из них совместимы с грудным вскармливанием и не требуют прекращения кормления. Читайте актуальную статью Можно ли кормящей маме антибиотики>>>
Читайте актуальную статью Можно ли кормящей маме антибиотики>>>
Общие рекомендации лечения простуды у кормящей мамы
 Не стоит заниматься самолечением, лекарственные препараты должен назначать врач
Не стоит заниматься самолечением, лекарственные препараты должен назначать врач
Если случилось так, что кормящая женщина чувствует симптомы простуды (кашель, насморк, боль в горле, высокая температура, слабость, головокружение), первое что нужно сделать, это проконсультироваться с педиатром. Главное, на что должно быть направлено лечение – безопасность малыша. Все препараты, их дозировка, срок приема должны быть выбраны врачом исходя из степени развития болезни у мамы и возможного негативного влияния на малыша. Чтобы простуда при лактации не вызвала осложнений у матери и ребенка, нужно приложить максимум усилий для борьбы с недугом.
Общие рекомендации лечения простуды при лактации:
Обязательная консультация у врача-педиатра;
Продолжать кормление малыша грудью до приема сильных медикаментов.
Не заниматься лечением малыша. Все допустимые медикаменты он получит от мамы вместе с грудным молоком.
Нельзя заниматься самолечением, особенно при температуре выше 38,5. Вид лекарства и дозировку должен назначить врач. Превышение установленной нормы или несоблюдение правил приема препарата может негативно сказаться на состоянии матери и ребенка.
Не сбивать медикаментами температуру ниже 38 градусов.
Если новорожденный имеет склонность к аллергии на препараты, женщине нужно также узнать о необходимости приема антигистаминных препаратов.
Для снижения уровня концентрации вирусов в воздухе, заболевшей маме нужно носить марлевую повязку, меняя её раз в 2-3 часа
Также важно проветривать помещение и мыть руки перед контактом с ребенком.
Не допускать сухости в дыхательных путях. Нужно часто бывать на свежем воздухе, проветривать помещение и закапывать в нос специальные капли, которые увлажняют слизистую.
Питье при простуде
Обильное теплое питье является самым простым, дешевым и безопасным способом в борьбе с повышенной температурой, а также другими симптомами при простуде. Дело в том, что те токсины, которые оседают в организме при болезни, негативно влияют на общее самочувствие. Прием жидкости помогает быстрее избавиться от вредных веществ, снизить температуру и улучшить общее состояние. Поэтому во время лактации от простуды хорошо помогает теплая вода, чай, компот, морс. Если у ребенка нет аллергии, то можно добавлять мед, имбирь, дольки лимона.
Можно ли кормить грудью при инфекционных заболеваниях — пневмонии, отите, ангине, мастите
Если кормящую маму настигла бактериальная инфекция, ей следует срочно обратиться к врачу, чтобы он подобрал для лечения антибиотики, совместимые с грудным вскармливанием. Не стоит переживать по этому поводу, поскольку среди антибиотиков последних поколений (цефалоспорины, макролиды) существуют средства, допустимые при ГВ.
Однако самостоятельно применять антимикробную терапию ни в коем случае нельзя, поскольку среди антибиотиков немало тех, что влияют на состав крови и рост костей ребенка — к примеру, левомицетин, тетрациклины, фторхинолоны. Кроме того, врач будет назначать антибиотик, чтобы тот влиял на конкретный микроорганизм.
Лечение мастита в современных условиях вполне реально с сохранением грудного вскармливания. Помимо назначения антибактериальной терапии, врач предупредит вас о том, что нельзя будет применять согревающие компрессы с использованием меда и спирта. При таком псевдо-лечении воспаление грозит перейти в абсцесс и затруднить отток молока. Поэтому соблюдайте все рекомендации и назначения вашего доктора и не занимайтесь самолечением.
Сосудосуживающие
Если у ребенка сильно заложен нос при аллергических раздражителях или бактериальной инфекции, то назначаются сосудосуживающие препараты.
Главное при их применении – точное следование назначенной дозировке. Передозировка может привести к различным неприятным последствиям в виде судорог, тошноты или рвоты, а также проблем с сердцем. Продолжительность лечения не должна превышать более 5-ти дней.

Сиалор Аква для промывания
- Сбалансированный солевой состав, подходит для детей с 0 лет
Анатомические полимерные контейнеры буфус
Способствует восстановлению слизистой носа
Узнать больше
Есть противопоказания. Проконсультируйтесь со специалистом.
Что такое сопли?
Сопли — это постоянные выделения из носа, производимые его слизистой оболочкой. Основная их задача — защищать органы дыхательной системы от попадания в них болезнетворных микроорганизмов и выводить их из носовой полости наружу. Сопли есть и у больных людей, и у здоровых. Различие лишь в их обильности и характере слизи. В день выделяется до 500 миллилитров слизи — этот процесс мы не замечаем, поскольку большая часть слизистых масс стекает по носоглотке и проглатывается. Уже в желудке инородные частицы и микроорганизмы, «прилипшие» к носовой слизи, уничтожаются под действием желудочного сока.
Состав слизистых выделений в носу абсолютно безвреден: это особый белок муцин, вода, соли, ферменты. Муцин придаёт выделениям вязкий характер. Если сопли не вязкие (в быту мы говорим «как вода»), это означает что организм испытывает нехватку белка.
Пассивный иммунитет младенца
К моменту рождения иммунная система малыша, выполняющая защитную функцию, остаётся ещё недостаточно зрелой и не может в полной мере обеспечить защиту организма от инфекций. Пассивный иммунитет, полученный от матери с грудным молоком, позволяет компенсировать нехватку собственного иммунитета ребенка. Он обеспечивается рядом компонентов, прежде всего иммуноглобулинами, выполняющими функции антител. Грудное молоко содержит антитела против всех тех бактерий и вирусов, с которыми контактирует мать. В силу того, что мать и младенец особенно близки и находятся в одной среде, эти факторы наделяют грудное молоко способностью защищать младенца как раз от тех микроорганизмов, к которым он наиболее уязвим.
Есть ли необходимость в медикаментозном лечении?
В большинстве случаев длительность приступа у ребенка не затягивается более чем на 15 минут. По мнению врачей, такое течение не требует никакого медикаментозного лечения. Фебрильные судороги такой этиологии не влияют на общее состояние и здоровье малыша. С возрастом они вообще не проявляются.
Когда у малыша возникают затяжные приступы или появляются повторные припадки, требуется специальное медикаментозное лечение. К терапевтическим мероприятиям относятся:
- введение противосудорожных инъекций;
- прием жаропонижающих средств;
- применение противоэпилептических препаратов;
- прием успокоительных капель и таблеток.
Часто врачи назначают терапию Фенобарбиталом, Диазепамом или Лоразепамом. Это эффективные противосудорожные препараты, способные оперативно ликвидировать конвульсивные припадки у ребенка.
Средства вводят малышу во время приступа либо после его окончания. Важным моментом является правильный расчет дозировки медикамента на кг массы тела. Рассчитывать дозу препарата и делать инъекцию должен только медицинский работник.
Прием жаропонижающих средств, по сути, не является лечением фебрильных судорог. Препараты направлены на снижение температуры тела, а не для купирования конвульсий у детей. При этом следующий подъем температуры у ребенка не избавляет его от возникновения повторных припадков.
ЧИТАЕМ ТАКЖЕ: у ребёнка высокая температура и холодные ноги и руки: причины симптома и его опасность
Важно следить за температурой тела малыша и в подходящий момент успеть дать ему жаропонижающее средство для предотвращения судорожных конвульсий. Родители должны сохранять спокойствие и здравый ум, чтобы при появлении фебрильных судорог оказать ребенку необходимую помощь
ЧИТАЕМ ТАКЖЕ: почему появляются судороги у ребенка и как их лечить?
Иногда судороги у ребенка продолжают появляться и после шестилетнего возраста. Это явление сопровождает какое-либо заболевание, а также может быть связано с патологиями внутриутробного развития. Если приступы периодически мучают ребенка младшего школьного возраста, то целесообразно говорить о возникновении эпилепсии.
С возрастом эпилептические припадки у детей становятся более продолжительными и часто повторяющимися. Такое состояние ребенка требует постоянного врачебного контроля.
Фебрильные судороги у ребенка в 2% случаев переходят в эпилепсию. Судорожные состояния при гипертермии зачастую возникают у тех детей, родственники которых страдали такими же симптомами в детстве или являются носителями эпилептической болезни.
Опасность простуды
Вирусы гриппа спокойно перемещаются по воздуху от зараженных людей к здоровым. Необязательно при этом чихать или кашлять, микробы с воздухом из дыхательных путей выходят при обычном разговоре. Инфекция от матери попадает на слизистые оболочки дыхательных путей ребенка. Если мама заболела, отменять грудное вскармливание не нужно, так как антитела, вырабатываемые ее иммунной системой в ответ на проникновение инфекции поступают в грудное молоко и защищают ребенка от инфекции.
Если не придавать простуде большого значения, вовремя не лечить ее, то можно столкнуться с серьезными осложнениями. Нужно помнить, что лечение простуды при ГВ не может быть самостоятельным, так как подавляющее большинство препаратов, знакомым нам и применяемых постоянно, не подходит.
Лечение отита
Если у Вас отит, лечение может назначить только врач-отоларинголог. Лечение отита зависит от стадии заболевания и состояния больного.
При остром евстахиите лечение отита направлено на восстановление функций слуховой трубы. Проводится санация околоносовых пазух, носа и носоглотки с целью устранения инфекции – ринита, синуита или др.).
Назначаются сосудосуживающие капли в нос (отривин, називин и т.д.), при обильном слизистом отделяемом из носа – препараты с вяжущим эффектом (колларгол, протаргол). Проводится катетеризация слуховой трубы с помощью водных растворов кортикостероидов, пневмомассаж барабанных перепонок.
В стадии острого катарального среднего отита катетеризация слуховой трубы проводится с введением в полость среднего уха водных растворов кортикостероидов и антибиотиков (пенициллины, цефалоспорины). Назначается местное обезболивание (капли отипакс, анауран, отинум). Проводится внутриушной эндауральный микрокомпресс по Цытовичу: в наружный слуховой проход вводят ватную или марлевую турунду, пропитанную препаратом с обезболивающим и дегидратирующим эффектом. Также назначают обезболивающие с жаропонижающим эффектом (нурофен, солпадеин и др). При отсутствии эффекта от симптоматической терапии в течение 48-72 часов назначается антибактериальная терапия.
Гнойный отит в до перфоративной острой стадии требует проведения такого же комплекса процедур, как и во второй стадии, однако дополненного следующими мерами:
- назначение антибиотиков пенициллинового ряда (амоксициллин и др.), цефалоспоринов или макролидов;
- парацентез (разрез барабанной перепонки) при появлении выбухания барабанной перепонки.
Важно не допустить на этой стадии осложнения заболевания. После самопроизвольного вскрытия барабанной перепонки или проведения парацентеза заболевание переходит в следующую стадию
Постперфоративная стадия острого гнойного среднего отита предполагает следующую схему лечения:
- продолжается начатая антибактериальная терапия;
- проводится катетеризации слуховой трубы с введением кортикостероидов и антибиотиков;
- ежедневно проводится тщательный туалет наружного слухового прохода – очистка его от гнойного содержимого;
- назначается транстимпанальное вливание капель с антибактериальным и противоотечным эффектом (капли на спиртовой основе (отипакс, 3% раствор борной кислоты) в данном случае не применяются).
В стадии рубцевания ОСО происходит самопроизвольное восстановление целостности перепонки, а также полностью восстанавливаются все функции уха. Однако этот период требует обязательного наблюдения у врача-отоларинголога: существует опасность хронизации воспаления в среднем ухе, перехода его в гнойную форму или развития адгезивного рубцового процесса в барабанной полости. Возможно также развитие мастоидита.
1
Аудиометрия в МедикСити
2
Аудиометрия в МедикСити
3
Аудиометрия в МедикСити
При остром среднем отите очень важно своевременное обращение к врачу-оториноларингологу. Единственной мерой профилактики осложнений являются правильные и своевременные диагностические и лечебные мероприятия при отите
Иногда последствиями острого среднего отита становятся спаечный процесс в барабанной полости (адгезивный средний отит), сухая перфорация в барабанной перепонке (сухой перфоративный средний отит), гнойная перфорация (хронический гнойный средний отит) и др. Кроме того, ОСО может привести к таким осложнениям, как мастоидит, лабиринтит, петрозит, менингит, сепсис, тромбоз венозного синуса, абсцесс мозга и другим угрожающим жизни пациента заболеваниям.
Профилактика
Вылечить кашель, вызванный простудным заболеванием, не составит труда, но всё же лучше предотвратить возникновение такой патологии. Для этого требуется выполнять ряд действий:

Чтобы закалить организм, достаточно пару часиков походить босиком дома по полу
- Закаливание. Чтобы закалить организм, не обязательно купаться в проруби, достаточно 10-15 минут в день ходить босиком по дому или по земле. Стоит ввести в привычку применение контрастного душа, при первой процедуре разница между температурами может быть минимальной. Обязательно следует увеличить количество времени, проводимого на свежем воздухе, прогулки на улице будут полезны и ребенку.
- Спорт. Даже при выполнении обычной утренней зарядки организм начнет привыкать к нагрузкам. Но лучше всего отдать предпочтение плаванию или пробежкам на свежем воздухе. Желательно делать упражнения на разные группы мышц.
- Правильное питание. При употреблении сбалансированной еды с витаминами, оптимального сочетания белков, жиров и растительной пищи организм становится гораздо устойчивее к заболеваниям.
Высокая температура у детей: о чем может говорить этот симптом
Повышение температуры у детей и взрослых — естественная реакция организма на воспалительные процессы. Они развиваются вследствие размножения вирусной либо бактериальной инфекции, а также при ряде других процессов. В некоторых случаях незначительное изменение температурного показателя считается нормой и не является поводом для оказания медицинской помощи.
Среди самых распространенных причин лихорадки у ребенка можно выделить:
- острые либо хронические инфекционные заболевания (вирусные либо бактериальные);
- незаразные болезни внутренних органов, которые сопровождаются воспалением;
- период прорезывания зубов;
- длительное пребывание под открытым солнцем.
При повышении температуры следует в первую очередь исключить инфекционные заболевания. Лихорадка будет вторичным симптомом, а на первый план выходят основные клинические признаки: боль в горле и покраснение слизистой оболочки, кашель, насморк, слезотечение, увеличение регионарных лимфатических узлов. Инфекция также может локализоваться в органах пищеварительной системы, нижних дыхательных путей (бронхов либо легких), мочеполового тракта. Клиническая картина указывает на область поражения, но специфические симптомы могут проявляться позже, чем организм отреагирует на инфекцию повышением температуры. Возбудитель может присутствовать в организме длительное время, а проявляться только в периоды снижения активности иммунной системы. По этой причине риск ОРВИ и других заразных заболеваний особенно повышается при низкой температуре окружающей среды, дефиците витаминов в рационе и в других ситуациях.
Повышение температуры может не быть связано с инфекционными заболеваниями. В головном мозге находится нервный центр, который регулирует температуру тела человека (центр терморегуляции) и в норме позволяет организму адаптироваться к различным факторам. Так, при резком потеплении либо похолодании температура остается стабильной, также она не изменяется после физических нагрузок. Ряд факторов может повлиять на работу центра терморегуляции, в том числе нарушение гормонального баланса, неврозы, обезвоживание, переутомление и другие. Отличие такой лихорадки состоит в том, что антипиретики (жаропонижающие препараты) оказываются неэффективны, а специфические клинические признаки инфекционных заболеваний отсутствуют. Лечение может отличаться и направлено на устранение основного фактора, который спровоцировал нарушение работы нервного центра.
На период прорезывания зубов многие дети реагируют стойким повышением температуры тела, ознобом, слабостью и общим ухудшением организма. Процесс протекает с травмированием тканей, может осложняться присоединением бактериальной инфекции. Кроме того, зуд и болезненные ощущения ставятся причиной общего ухудшения самочувствия и снижения иммунной защиты. При прорезывании зубов допускается использование жаропонижающих препаратов, если температурные показатели значительно превышают границы нормы.
Противовирусное лечение
Кроме вышеперечисленных мер рекомендуется прибегнуть к специфической противовирусной терапии для устранения первопричины заболевания. Он эффективен в начале, предпочтительно в первый день болезни.
ВАЖНО! Любые лекарственные средства должны приниматься по назначению врача! Не стоит самостоятельно давать грудному ребенку никакие лекарства, это может ухудшить течение болезни. По сути, все возможные подходы к лечению простуды у младенцев сводятся к назначению двух групп препаратов, так как очень мало противовирусных лекарств, которые можно давать детям грудного возраста
Как правило, врачи назначают готовые препараты интерферона или гомеопатические средства
По сути, все возможные подходы к лечению простуды у младенцев сводятся к назначению двух групп препаратов, так как очень мало противовирусных лекарств, которые можно давать детям грудного возраста. Как правило, врачи назначают готовые препараты интерферона или гомеопатические средства.
Препараты интерферона обладают широким спектром действия в отношении различных видов возбудителей ОРВИ (и не только). Интерферон угнетает рост и размножение вирусов, а также активирует другие иммунные факторы.
Организм грудного ребенка слаб и не способен самостоятельно справляться с вирусными инфекциями. Чтобы свести к минимуму риск осложненного течения заболевания, при первых же признаках простуды необходимо обратиться к врачу.
Можно ли кормить ребёнка грудью во время болезни?
Женщинам советуют особенно внимательно следить за своим здоровьем, начиная с этапа беременности, но даже после рождения ребёнка эти советы остаются актуальными, ведь период грудного вскармливания может длиться около года. В это время связь матери с малышом хоть и настолько прочна, как во время беременности, но всё равно очень сильна. Мать должна следить за своим питанием и самочувствием, чтобы не подвергать опасности малыша.
В некоторых случаях можно не отказываться от грудного вскармливания даже во время болезни, если состояние матери не вызывает опасений. Однако есть несколько видов заболеваний, наличие которых является абсолютным противопоказанием к грудному вскармливанию:
- активные формы туберкулёза;
- сифилис;
- ВИЧ-инфекция;
- Т-лимфотропный вирус человека 1 и 2 типа;
- бруцеллёз;
- особо опасные инфекции: чума, холера, тиф и др.
Также грудное вскармливание запрещено, если женщина принимает наркотики или цитостатические препараты. Запрет грудного вскармливания может быть обоснован общим состоянием матери, если у неё диагностированы серьёзные заболевания печени, почек, сердца или мозга, которые не позволяют её тратить дополнительные силы на лактацию.
При принятии решения о возможности грудного вскармливания оценивается не только физиологическое, но и психологическое состояние женщины, особенно если беременность и роды протекали с осложнениями. Острые послеродовые психические заболевания и расстройства могут стать причиной девиантного поведения. Женщина может стать потенциально опасной для своего ребёнка. Известны случаи, когда матери пытались навредить малышу и даже убить его.
Чтобы нормализовать психическое состояние, женщинам назначают сильнодействующие препараты для борьбы с послеродовой депрессией или послеродовым психозом. Однако эти препараты могут быть вредны для ребёнка, негативно сказаться на его росте и развитии, поэтому от грудного вскармливания придётся отказаться.
Можно ли кормить грудью при простудном заболевании?
Протекание болезни, вызванной ОРВИ, может длиться до 10 дней. Раньше специалисты запрещали кормить ребенка грудью при малейшей простуде, и рекомендовали изолировать маму от крохи на период протекания болезни. Сейчас все сходятся на мысли, что нельзя прекращать кормление, а наоборот кормить как можно дольше. Вместе с вирусами через молоко ребенок также получает иммунитет. Отказ от молока только снизит защитные функции детского организма, и бороться с недугом малышу будет гораздо сложнее. Временный отказ от грудного вскармливания может быть в случае появления осложнений и назначения антибактериальной терапии. Тогда молоко нужно сцеживать, чтобы оно не пропало, и продолжать кормить после окончания лечения.
 Простуда не повод прекращать грудное вскармливание
Простуда не повод прекращать грудное вскармливание
Как поддержать лактацию?
Лактация — это естественный процесс, но для молодых мам он может оказаться непривычным. Нужно понимать, что лактация не работает “как часы”, должен пройти некий переходный период, в течение которого организм должен будет перестроиться и начать выработку необходимого для ребёнка количества молока. Несмотря на то, что мать и ребёнок ещё недавно были единым целым, после рождения им придётся заново привыкать друг к другу. Некоторые женщины на протяжении всего периода грудного вскармливания не испытывают недостатка в молоке и даже готовы делиться им с теми мамами, у которых молока недостаточно. Чтобы процесс лактации продлился как можно дольше, нужно придерживаться следующих рекомендаций:
Заключение
Простуда при грудном вскармливании – нередкое явление, обусловленное истощением защитных сил организма матери. Если начать лечение при первых симптомах инфекции, риски осложнений сходят на нет. При этом прекращение грудного вскармливания неоправданно. Напротив, Роспотребнадзор настаивает на необходимости увеличения частоты прикладываний ребёнка к груди для иммунизации детского организма.
Список литературы:
- Интересные факты о гриппе – ФБУЗ «Центр гигиенического образования населения», п. 6.
- Influenza (Flu) – Centers for Disease Control and Prevention (публикация от 4.02.2019).