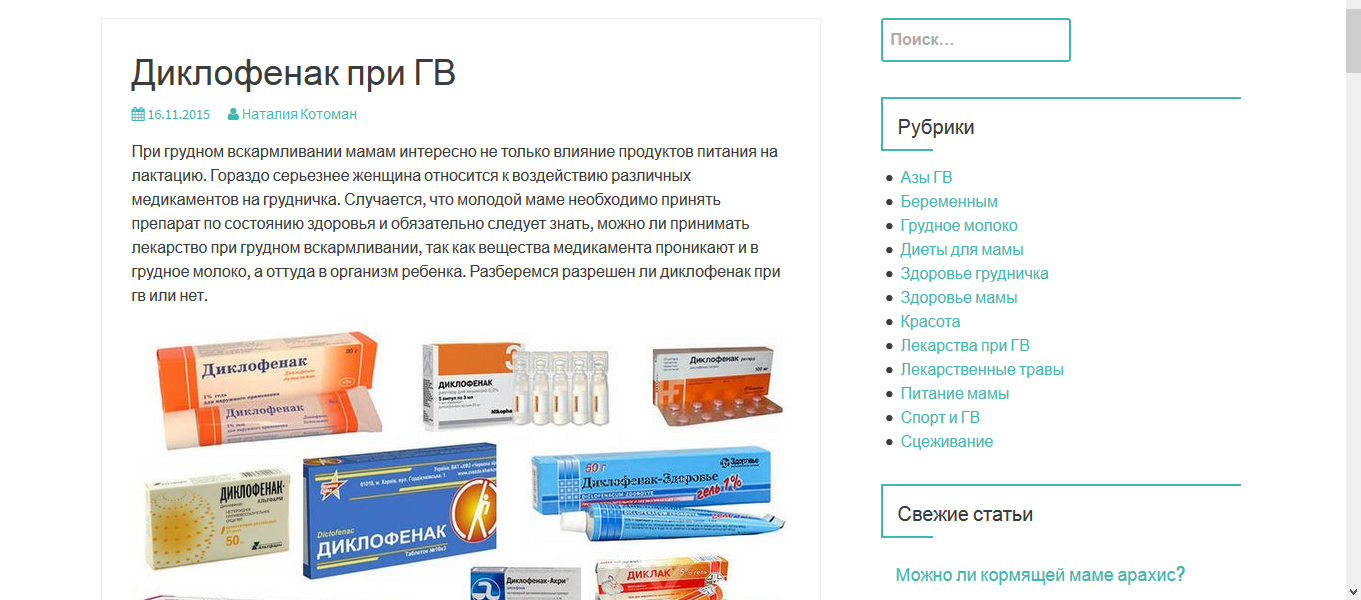
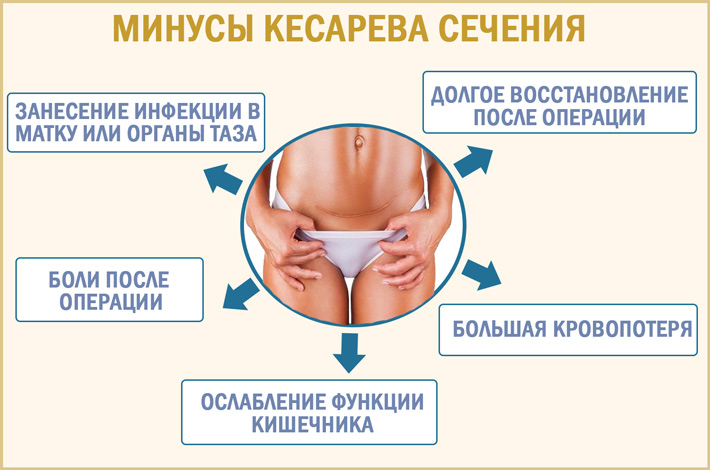
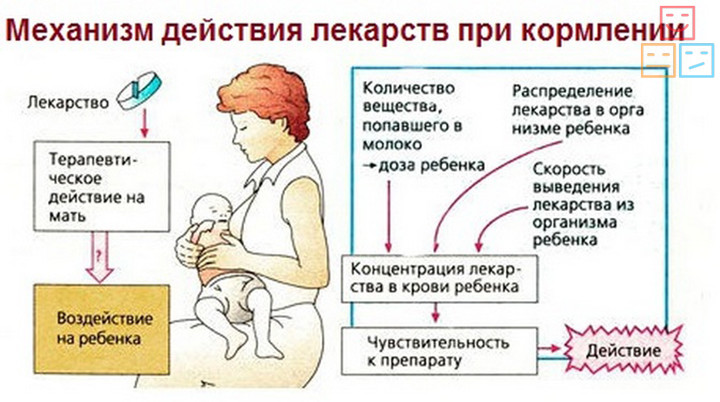
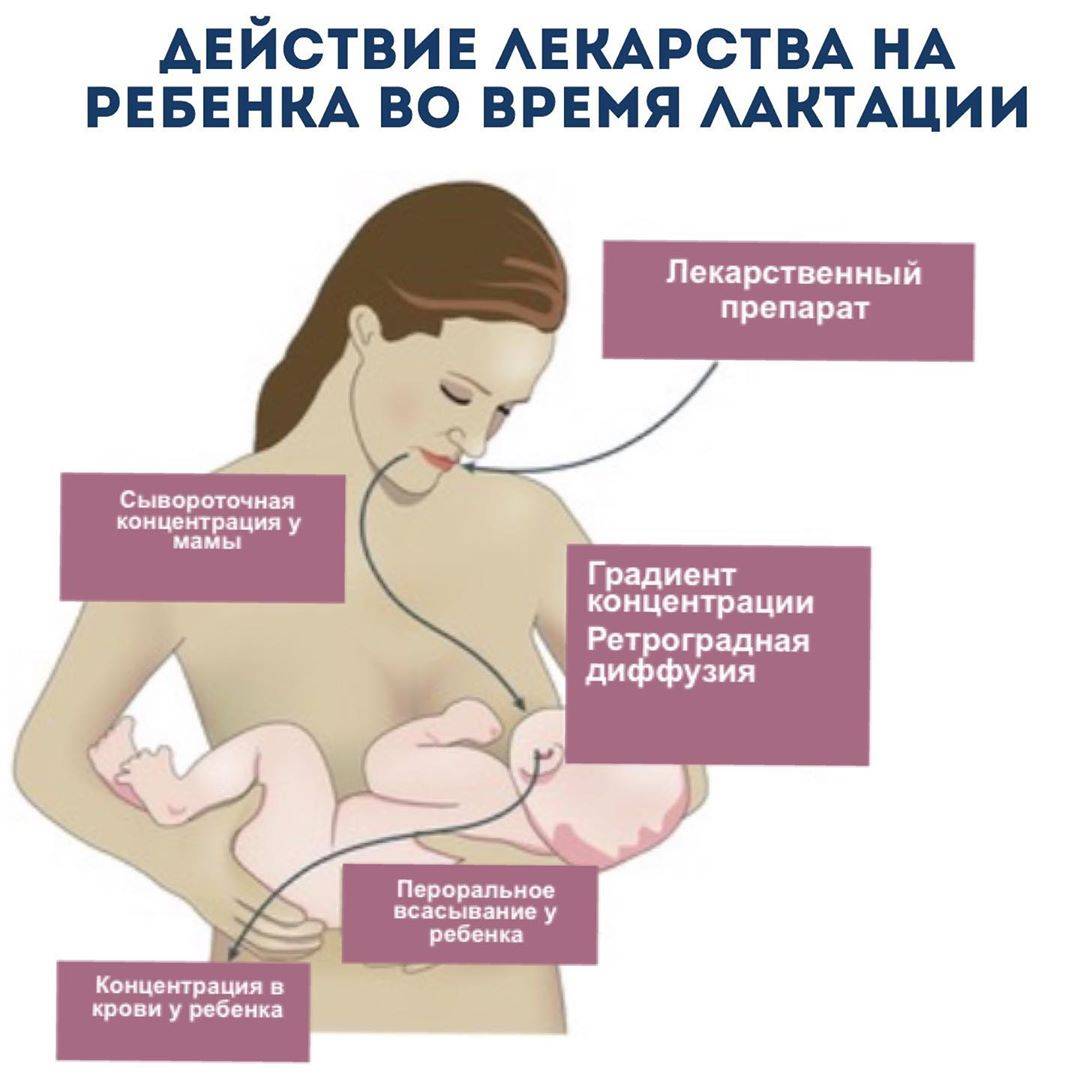
Таблетки, которых стоит избегать
Список запрещенных обезболивающих для кормящих мам не так уж и велик, однако стоит заучить его наизусть – любая из этих таблеток влияет на качество молока и вызывает побочные реакции у младенцев:
1. Аспирин вызывает сбои в работе печени и других внутренних органов малыша. Причем совсем не обязательно, что «побочка» проявится мгновенно – употребление этого препарата может дать о себе знать и через несколько лет.
2. Цитрамон также негативно сказывается на печени. К тому же, Кофеин, который входит в состав таблеток, возбуждает нервную систему и вызывает бессонницу.
3. Анальгин угнетает кроветворение новорожденного и отрицательно влияет на почки. К тому же, под воздействием анальгина сильно сокращается объем лактации. Впрочем, этот препарат не рекомендован не только кормящим мамам, но и другим пациентам – в десятках стран он считается запрещенным к применению.
4. Обезболивающие с Кодеином вызывают вялость, сонливость, апатию у ребенка, а также подавляют его умственную деятельность.
5. Все комбинированные анальгетики также запрещены женщинам в период ГВ, поскольку сочетание двух и более фармакологических веществ увеличивает риск развития аллергии.
6. Нимесулид врачи прописывают кормящим мамам только в экстренных случаях, поскольку какие-либо конкретные результаты исследований о взаимосвязи между этим веществом и составом грудного молока отсутствуют.
Поэтому при обращении к врачу с острой болью необходимо обязательно оговаривать, что вы кормите малыша – это позволит ему назначить адекватное лечение, безопасное для обоих.
Рекомендации
Сбалансированное питание
Для того, чтобы предотвратить избыточный вес у будущего малыша, а также для сохранения собственной фигуры женщине стоит уделить внимание составлению своего рациона. Ну и, конечно, достаточно пить.
Витамины
Обычно гинекологи назначают витаминные препараты, когда к этому есть прямые показания. Однако не стоит забывать о том, что, несмотря на обилие продуктов, не все они способны в полной мере обеспечить организм женщины необходимыми нутриентами. Посоветовавшись с врачом, можно приобрести витаминный комплекс, подходящий именно вам.
Физическая активность. Беременность – не повод забывать про активный образ жизни. Именно во втором триместре женщина может себе позволить длительные прогулки на свежем воздухе, а также различные упражнения. Это обеспечивает организм будущей мамы и её крохи кислородом, заряжает энергией и хорошим настроением. Плавание в бассейне и йога довольно-таки популярны среди беременных.
Отдых. Для полноценного развития здорового человечка необходимо, чтобы его мама испытывала поменьше стресса и уделяла достаточно времени на отдых и сон. Когда женщина слишком устаёт и переживает по разным причинам, малыш это чувствует. К тому же организм беременной и так испытывает нагрузку, а стресс и недосып его лишь дополнительно изнашивают.
Если ваш гинеколог говорит о наличии определённых рисков, которые могут привести к прерыванию беременности, стоит воздержаться от интимной близости, чтобы не создавать дополнительную нагрузку на мышцы тазового дна и не спровоцировать выкидыш.
Спокойная обстановка. Малыш не только чувствует сердцебиение мамы, но также улавливает её настроение и слышит, что происходит вне его маленького мира. Расслабляющая или классическая музыка, чтение вслух, пение оказывают положительное воздействие на его развитие.
Помните, что малышу хорошо тогда, когда его мама чувствует себя комфортно и пребывает в позитивном настроении. Наслаждайтесь этим чудесным периодом единства со своим будущим крохой и берегите себя!
Почему бронхит опасен?
Вследствие этой болезни сильно ухудшается проходимость бронхов, что снижает уровень вентиляции легких. Недостаток кислорода негативно сказывается на работе всех систем организма, притупляет мозговую активность, что внешне проявляется слабостью, вялостью, отсутствием желания заниматься даже любимыми делами.
Вторая причина опасности заболевания – его возможный переход в пневмонию. Несмотря на плохую проходимость бронхов, бактерии и вирусы все равно могут продвигаться по ним в легкие. Осев на плохо снабжаемых кислородом внутренних поверхностях, они размножаются, вызывая воспаление.
Важно! При отсутствии терапии или неправильном лечении бронхита пневмония – одно из самых частых осложнений у детей разного возраста
Что предпринять
В конкретном случае, когда в послеродовом периоде болит спина, и это беспокоит и доставляет дискомфорт, можно предпринять некоторые меры, которые, однако, лишь временно могут уменьшить или снять болевые ощущения, не устранив их причину. Скорее всего, боль будет возвратной до тех пор, пока не исчезнет вызвавшая ее причина.
Если установлено, что боли не патологические, не имеют связи с каким-либо заболеванием, а являются нормальной физиологической реакцией на изменения в организме беременной, необходимо постараться как можно скорее восстановить функционирование в дородовом режиме опорно-двигательного аппарата.
В этом поможет специальный корсет, который рекомендуется носить после родов, и лечебная гимнастика, начатая еще при беременности в качестве профилактической. Она проводится на последних сроках и в течение двух месяцев после родов, по согласованию с врачом.
Послеродовой корсет
Если боли сильные и мешают нормальной жизнедеятельности и уходу за ребенком, врач может назначить физиотерапию и курс массажа. Они помогут восстановить кровоснабжение, будут способствовать укреплению спинных мышц и приведению позвоночника в правильное положение.
Аппликатор-пояс Ляпко «Спутник»
Поясничная зона позвоночника – самый неукрепленный «рубеж» на пути возникновения болевого синдрома. Здесь нет защитных ребер, высока степень подвижности, а нагрузка, особенно после родов и при уходе за ребенком, на данный отдел приходится максимальная.
Поэтому боли в пояснице, в том числе и в постродовом периоде, не стоит игнорировать, а следует сразу же отправляться к врачу и избавляться от их причины.
Грипп и ОРВИ легче предупредить!
В настоящее время наиболее эффективными противогриппозными препаратами, рекомендованными Всемирной организацией здравоохранения, являются блокаторы вирусных белков: осельтамивир и занамивир, подавляющие активность нейраминидазы, а также амантадин и римантадин, блокирующие белок M2, благодаря которому вирус прикрепляется к клеткам эпителия дыхательных путей, чтобы проникнуть в них.
Однако процессы антигенного дрейфа и антигенного сдвига приводят к появлению штаммов вируса гриппа, белки которых не подвержены действию этих препаратов. В отношении таких штаммов некоторые или все блокаторы вирусных белков становятся неэффективными.
От этого недостатка избавлены препараты, действие которых направлено на повышение собственных защитных сил организма, то есть иммуномодуляторы. Их эффект не зависит от конкретного штамма вируса.
Лучше всего проявляется действие этих лекарств, если начать их прием сразу после появления первых симптомов гриппа – они облегчают течение заболевания на любой его стадии.
Кроме того, иммуномодуляторы обладают выраженным профилактическим эффектом: если мобилизовать защитные силы организма непосредственно при ухудшении эпидситуации, не дожидаясь заражения, то при попадании вируса болезнь будет протекать в легкой форме или не разовьется вовсе. Это позволит сохранить трудоспособность и сэкономить деньги на лечении.
Один из иммуномодуляторов, за годы применения продемонстрировавший свою противогриппозную активность, – это оригинальный отечественный препарат “Циклоферон”. Его действующее вещество меглумина акридонацетат стимулирует выработку в организме особых молекул – интерферонов.
Эти молекулы выделяются клетками организма в ответ на вторжение вирусов и изменяют процессы жизнедеятельности клетки таким образом, что она становится невосприимчивой к вирусу и не участвует в его размножении. Кроме того, интерфероны вызывают активацию иммунных клеток – лимфоцитов и макрофагов.
Проведенные исследования “Циклоферона” подтвердили его эффективность при гриппе, вызванном различными штаммами вируса – препарат производит выраженный профилактический эффект, а также существенно снижает тяжесть и длительность уже возникшего заболевания.
Причины
Боль в пояснице имеет прямую зависимость от тонуса мышечной ткани живота. Ведь за время беременности она испытывает сильные нагрузки, сильно растягивается, а поясничные мышцы становятся короче. Эти деформации ведут к тому, что в пояснице после родов появляется впадина, а живот подается вперед. Поэтому сильные нагрузки и резкие движения вызывают боль в пояснице.
Деформация позвоночника при беременности
Испытывая нагрузку во время вынашивания плода, женские позвонки претерпели сильные изменения. Растущая матка заставляла их все время прогибаться назад, создавая искривления в пояснично-крестцовом и грудном отделе хребта. Перемещения ребенка справа налево сильно меняли распределение нагрузки на позвоночник. И это при том, что с момента зачатия до рождения хрящи становятся больше и мягче.
Кроме тонуса мышц на болевые ощущения влияет и смена гормонального фона, который влияет на деформацию опорно-двигательного аппарата. Здоровье позвоночника до беременности тоже определяет развитие болевого синдрома. В случае искривленной, больной спины эти симптомы после рождения могут лишь стать сильнее.
Болит спина после родов из-за большого количества перемен в организме будущей мамы. Растущий ребенок попросту смещает внутренние органы из их обычного положения. После рождения они возвращаются на свои места, но и этот процесс оставляет свои последствия. Почки, которые обычно находятся на пояснично-подвздошной мышечной ткани, во время вынашивания плода могут опуститься или повернуться, что может стать источником тупой боли после беременности. Эти ощущения могут передаваться вниз – в нижние конечности и паховую область.
Трудные роды и нагрузки
Болит поясница после родов еще и потому, что растягиваются тазовые мышцы в момент появления на свет ребенка. После родов болит спина чаще у женщин, не занимавшихся специальными упражнениями и, следовательно, не готовых к родам с физической точки зрения. Гимнастика во время беременности очень помогает снизить болезненность постродового периода.
Такой проблеме в большей степени подвержены мамы с избыточным весом и те, кто пренебрег предродовой гимнастикой. Еще один корень болевого синдрома – сильные нагрузки уже после рождения малыша. Уход за новорожденным, бессонные ночи, работа по дому – все это неприятно сказывается на состоянии позвоночника, уже травмированного во время беременности и родов.
Тактика лечения беременных с диагнозом остеоартроз
В запущенных случаях остеоартроз может серьезно прогрессировать, вносить дискомфорт в обычную жизнь и даже привести к инвалидности. Поэтому успех лечения во многом зависит от того, насколько быстро женщина обратится за помощью. Сегодня существует ряд терапевтических методов, которые не способны навредить плоду, при этом значительно облегчают состояние будущей матери.
На начальной стадии остеоартроза назначают:
- гимнастику для укрепления суставов;
- массаж;
- грязевые ванны;
- посещение специализированных санаториев.
Очень важно снизить нагрузку на сустав: к примеру, в случае с остеоартрозом колена – держать конечность в полном покое. Противопоказаны также фиксированные позы и чрезмерная физическая нагрузка
Если заболевание прогрессировало, ревматолог-ортопед может назначить процедуры теплового излучения для снижения боли. Самостоятельно принимать таблетки с целью обезболивания запрещено: многие из них могут навредить плоду.
В случае с беременными врачи-ортопеды очень ограничены в выборе медикаментов и методов лечения
Методы диагностики межреберной невралгии
При подозрении на межреберную невралгию следует обращаться к врачу-неврологу.
В большинстве случаев диагноз устанавливается на основе жалоб пациента, анамнеза заболевания и осмотра больного непосредственно на приёме
Врач обращает внимание на позу пациента: стремясь снизить боль, уменьшив давление на пораженный нерв, больной наклоняет корпус в противоположную сторону. Проводится пальпация межреберных промежутков в области локализации боли
Устанавливается потеря чувствительности и побледнение кожных покровов.
Иногда может потребоваться инструментальная и лабораторная диагностика:
ЭКГ
ЭКГ проводится в случае болей с левой стороны. Цель – исключить проблемы со стороны сердца. В комплексе с ЭКГ может быть назначена эхокардиография (УЗИ сердца).
Рентгенография грудной клетки
Рентгенография органов грудной клетки проводится с целью исключить заболевания легких и плевры.
УЗИ органов брюшной полости
Обзорное ультразвуковое исследование позволяет исключить заболевания органов брюшной полости.
Нейромиография
Электронейрография назначается, как правило, при подозрении на травматическую природу межреберной невралгии.
Рентгенография позвоночника
Рентгенография грудного отдела позвоночника позволяет установить причины корешкового синдрома. Для оценки состояния позвоночника также могут назначаться компьютерная томография или МРТ.
Анализ крови на антитела к вирусу герпеса
Проводится при подозрении на вирусное происхождение межреберной невралгии.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Симптомы синдрома раздраженного кишечника
Существуют разные формы этого функционального нарушения. СРК, протекающий с диареей характеризуется хронической или рецидивирующей диареей. Другая форма – СРК с запорами, характеризуется связанными с запором болями и дискомфортом в животе. У некоторых пациентов эти симптомы (диарея и запор) чередуются.
Синдром РК в основном характеризуется болями и спазмами. Другие симптомы:
- Диарея: синдром РК с диареей часто сопровождается внезапными побуждениями к испражнениям и жидким стулом.
- Запор: синдром РК, характеризующийся запором, может сопровождаться постоянным напряжением во время дефекации и редким стулом.
- Увеличение газообразования. Вздутие.
- Боль или дискомфорт перед дефекацией. Спастическая боль после употребления определенных продуктов.
- Тошнота.
- Слизистый (или пенистый) стул.
- Необъяснимое снижение веса и потеря аппетита.
- У женщин возможно более тяжелое течение менструации.
Вздутие
Потеря аппетита
Почти 70% людей с этим синдромом также испытывают расстройство желудка, хотя это не считается симптомом. Признаки заболевания часто облегчаются с опорожнением кишечника
Как снять боль
Справиться с неприятными ощущениями в спине можно дома самостоятельно.

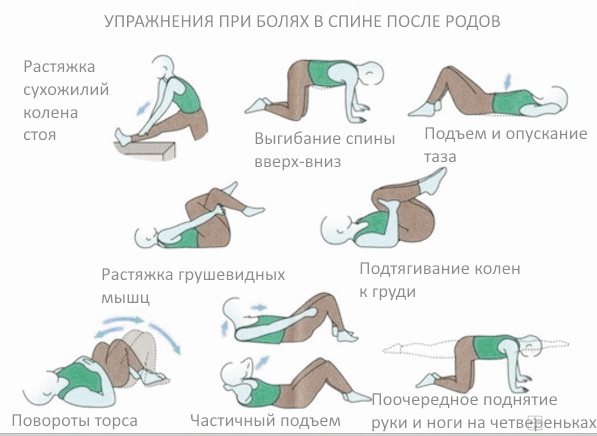
Гимнастика. Главное правило — регулярность.
- Встать спиной к ровной вертикальной поверхности. Опереться и приподнять ногу, полусогнутую в колене, на 15-20 секунд. Затем сделать передышку на 10 секунд. Поднять вторую ногу. Снова отдохнуть. Выполнять поочередно упражнение 10 раз.
- Наклоны в сторону. Если боль локализуется справа, наклоняться влево, и наоборот. На каждый наклон уделять по 15 секунд. Между наклонами отдых 10 секунд.
- Встать на четвереньки, не прогибая спины вниз. Медленно, делая глубокий вдох и выдох, поднимать и опускать голову. На каждое движение дается 10 секунд.
Фитбол. Занятия с мячом отлично укрепляют спинные мышцы. Необходимо выбирать упражнения, при которых не нужно стоять или сидеть.
Пилатес. Один из видов фитнеса. Направлен на исправление осанки и растяжение мышечных тканей. С помощью плавных, медленных движений можно не только снять напряжение и спазмы в спинной области, но и сбросить лишний вес.
Если боль чувствуется на уровне почек, можно принять диуретические средства.
При ужасной боли принять Парацетамол или Диклофенак в соответствии с инструкцией.
 Watch this video on YouTube
Watch this video on YouTube
Лечение болевых ощущений в спине
Как только определена причина боли в пояснице, необходимо устранить эти ощущения. Как уменьшить боль в пояснице после родов?
Чтобы восстановиться после родов, необходимо носить корректор осанки бандаж. В более серьезных случаях врач назначит лечение, которое в большинстве случаев проводят без медикаментов, так как кормящим женщинам использовать большинство препаратов запрещено.
Для лечения боли в пояснице после родов используют:
- Физиотерапевтические процедуры (электрофорез, магнитотерапия, дарсонваль).
- Лечебная физкультура.
При лактации эти два метода используют наиболее часто. Они позволяют устранить боль, являются достаточно эффективными и при этом безопасными. Специальные упражнения ЛФК позволяют наладить обменные процессы в организме, улучшить кровообращение, восстановить правильное положение позвоночника и укрепить мышцы спины.
- Массаж – позволяет улучшить самочувствие, ускоряет восстановление суставов и мышц после родов, обмена веществ, а также организма в целом. Курс преимущественно состоит из 10-15 сеансов, длительность одного — от получаса до часа. Но прежде, как восстановлять поясницу после родов при помощи массажа, убедитесь, что у Вас нет к нему противопоказаний – аллергий, болезней кожи, предрасположенности к кровотечениям, инфекционных болезней. Если после использования этого метода болевые ощущения увеличиваются, немедленно прекратите его и снова обратитесь к врачу.
- Плавание.
- Остеопатия и мануальная терапия.
- Иглорефлексотерапия.
- Для женщин, которые прекратили кормление грудью, для снятия боли в спине можно использовать различные гели, мази и другие средства, но только после предварительной консультации врача.
Для того чтобы снять нагрузку с позвоночника, женщина после родов должна носить специальный корсет.
Особое внимание нужно уделить месту кормления – при сидении не должен возникать какой-либо дискомфорт
Массаж
Лечение полностью зависит от этиологии болей в спине. Терапия должна быть направлена не только на устранение симптоматики, но и самой причины. В зависимости от патологии назначают медикаментозное лечение:
- После эпидуральной анестезии боли сохраняются из-за гормонального дисбаланса. В этом случае назначают противовоспалительные препараты для подавления выработки простагландинов. Этот вид анестезии крайне редко дает побочные эффекты, именно поэтому ее применяют во время родов и кесарева сечения, положительные отзывы женщин подтверждают это.
- При болезнях почек может применяться антибактериальная терапия. Также назначаются антисептики при урологических проблемах. Если диагностирован гломерулонефрит, используют иммуносупрессивную терапию.
Лечение послеродовой боли в спине с помощью эмендического массажа. Подробнее смотрите видео ниже:
- Остеохондроз лечат нестероидными противовоспалительными препаратами. При сильных болях могут быть назначены анальгетики – баралгин или темпалгин.
- Для восстановления костей малого таза прибегают к помощи мануальной терапии и физиотерапии. Эффективна в этом случае и лечебная физкультура, воздействующая не только на кости, но и на мышцы.
Лечение болей в пояснице (и вообще во всей спине) после родов имеет несколько своих особенностей:
- лечение проводится исключительно немедикаментозными методами (т.е. про лекарства можно просто забыть, если только Вы не перестали кормить грудью). Абсолютное большинство препаратов, которые эффективно и быстро могут помочь снять боль в спине после родов, могут также и проникнуть с молоком матери в неокрепший организм малыша, вызывая нежелательные последствия;
- можно применять противовоспалительные мази (местно) небольшим курсом (короткий промежуток времени);
- основные методы лечения – лечебная гимнастика, иглорефлексотерапия, физиотерапия.
Выбор метода лечения и длительности его подбирается только врачом после необходимого обследования (как уже упоминалось выше, причинами таких болей могут быть и серьёзные заболевания мышц и нервов, позвоночника, которые выявились лишь после беременности).
Массаж передней стенки живота
Во время вынашивания ребенка женщина сталкивается с рядом неприятных моментов:
- растягивается передняя брюшная стенка;
- нарушается кровообращение;
- уменьшается выработка эластина, от чего на коже появляются стрии;
- увеличивается масса тела;
- из-за нарушения движения лимфатической жидкости и крови появляются отеки и целлюлит;
- смещаются внутренние органы брюшной полости, из-за чего нередко происходит перегиб желчного пузыря, изменение моторики желудка;
- из-за изменения объема циркулирующей крови появляются геморроидальные узлы (геморрой).
Частью восстановления женщины как после естественных родов, так и кесарева сечения является массаж.
Как он может помочь?
- Улучшается циркуляция крови и лимфатической жидкости, благодаря чему запускается процесс правильного рубцевания;
- Ускоряется обмен веществ;
- Органы приходят в свое нормальное положение;
- Повышается сократительная активность мышц пресса;
- Усиливается тонус сосудистой стенки;
- Уменьшается застой венозной крови;
- Восстанавливаются ткани матки;
- Позволяет расслабиться, отвлечься от бытовых проблем.
Женщины, которые прошли полный курс массажа, отмечают менее выраженную боль в области шва, а также более быстрый процесс восстановления.
Когда можно записаться на массаж? После кесарева сечения массаж является не первоочередной, а второстепенной задачей. Приступать к нему можно с разрешения гинеколога. А именно в тот момент, когда матка роженицы пройдет все этапы инволюции (приобретет дородовый размер), пройдут все осложнения, шов заживет и прекратятся выделения.
Важно напомнить и о противопоказаниях. К ним относятся:
- Расширение вен передней стенки живота;
- Высокое артериальное давление и температура тела;
- Различные нарушения целостности кожных покров (например, разрывы, порезы, гнойники);
- Воспалительные процессы брюшной полости и малого таза (застой желчи, воспаление кишечника, эндометрит).
Причины появления у женщины боли в спине после родов
Во время беременности идёт серьёзная перестройка организма. Ближе к родам хрящи становятся мягкими и податливыми. Расходятся в стороны кости малого таза. Происходит это для того, чтобы ребёнку легче было проходить через естественные родовые пути.
Эти процессы влекут за собой изменения в пояснично-крестцовом отделе позвоночника. Первопричиной боли в спине является процесс возвращения хрящевой ткани к нормальному положению.

Молодую мамочку после родов начинают беспокоить многие проблемы, в том числе и боль в спине
Но существуют и другие причины болевых ощущений в спине:
- возвращение внутренних органов, смещённых маткой, на прежние места, что часто происходит болезненно,
- выход ребёнка через родовые пути, в процессе которого возможно смещение позвонков и (или) защемление дисков, нервных окончаний,
- растяжение мышц спины и позвоночника, спровоцированные набором веса во время беременности,
- изменение осанки во время беременности из-за растущего живота,
- сколиоз или остеохондроз, обострившиеся в процессе родов,
- последствия эпидуральной анестезии,
- межпозвоночная грыжа,
- обострившиеся хронические заболевания (болезни почек, кишечника и др.).
По прошествии нескольких месяцев после родов суставы, мышцы и связки возвращаются к норме. В послеродовой период женщине нужно следить за осанкой, не перенапрягать спину.
Профилактика простуды
Чтобы не заболеть, совершайте гигиенические процедуры для носа каждый день, не посещайте места общественного пользования, носите одежду и обувь по погоде. Не переохлаждайте своего малыша, организм грудничка еще не окреп, терморегуляция только развивается. Больше ешьте фруктов и овощей, получайте необходимые витамины. Бывайте на свежем воздухе в парке или саду, хорошо проветривайте помещение, избегая находиться на сквозняке. Необходимо делать влажную уборку. Если состояние ухудшается, градус температуры никак не хочет спадать, бейте тревогу и вызывайте врача. Не назначайте себе сами агрессивные лекарства, которые могут пагубно сказаться на ребенке. Специалист точно определит степень болезни, назначит щадящие процедуры и если нужно, выпишет лекарства, которые не навредят маленькому ребенку, питающемуся грудным молоком.
К какому специалисту обращаться
Если у женщины возникли боли в спине после родов, то ей необходимо как можно быстрее обратиться к врачу-вертебрологу — специалисту, который занимается лечением проблем, связанных с опорно-двигательным аппаратом. Он проведет осмотр, назначит анализы, необходимые аппаратные исследования. Это, в свою очередь, позволит определить, в чем причина болей.
Врач пропишет необходимую медикаментозную терапию с учетом того, кормит ли женщина малыша грудью, а также подберет необходимый курс реабилитации. Зачастую он включает в себя массаж, реабилитационные процедуры, магнитно-лазерную терапию и другие аппаратные методики лечения.
Лечебный массаж, который сделает профессионал, позволит улучшить кровообращение, снять боль и тонус в мышцах.
В итоге женщина во время процедуры сможет не только оздоровиться, но и отдохнуть и получить заряд бодрости, а для молодой мамы — это крайне важно. Прекрасно зарекомендовала себя и магнитно-лазерная терапия
Благодаря правильному симбиозу влияния на больные участки магнитного поля и лазера с низкой интенсивностью удается за несколько сеансов сделать боль менее выраженной. Это направление физиотерапии широко распространено, ведь обладает противовоспалительным и обезболивающим свойством без применения каких-любо медпрепаратов
Прекрасно зарекомендовала себя и магнитно-лазерная терапия. Благодаря правильному симбиозу влияния на больные участки магнитного поля и лазера с низкой интенсивностью удается за несколько сеансов сделать боль менее выраженной. Это направление физиотерапии широко распространено, ведь обладает противовоспалительным и обезболивающим свойством без применения каких-любо медпрепаратов.
Ещё один безмедикаментозный метод лечения — лечебная физкультура. Правильно выполняя упражнения, женщина сможет активизировать работу мышц, снять в них напряжение — и, таким образом, боль уменьшится в разы.
Все эти процедуры в комплексе с лечением помогут женщине избавиться от болей и вернутся к нормальной жизни. Также специалист может посоветовать носить специальный медицинский пояс. Приобрести такой бандаж часто советуют гинекологи женщинам на последних сроках беременности. При условии правильного применения он не может нанести никакого вреда крохе в животике, а лишь, наоборот, поможет снять напряжение в пояснице, предупредит образование растяжек на животе.
Точно выяснить, почему болит спина, и назначить адекватное лечение может только врач. Пожалуйста, милые мамочки, не полагайтесь на извечное женское терпение, не ждите, пока «само пройдет».
Не следуйте советам любящей тетушки: «Вот я тебе припарочку поставлю, и все пройдет». Кстати, при некоторых диагнозах «припарочка» может привести, например, к внутреннему кровотечению или к развитию гнойного процесса.
Начните с визита к терапевту. Он может перенаправить вас к гинекологу, остеопату, хирургу, невропатологу, мануальному терапевту. Будьте готовы пройти некоторые диагностические процедуры:
- общий анализ крови и мочи;
- биохимический анализ крови;
- компьютерную томографию;
- магнитно-резонансную томографию;
- ультразвуковое исследование.
Способы облегчения состояния
Чтобы облегчить собственное состояние, когда болит промежность после родов, женщине рекомендовано придерживаться определенных рекомендаций:
В первый день после выписки из родильного дома, женщине следует обеспечить соблюдение постельного режима. Самым правильным положением в данном случае будет так называемая поза звезды: молодая мама должна находиться на кровати, застеленной специальной гигиенической пеленкой, без нижнего белья и брюк.
Ноги при этом следует расставить таким образом, чтобы обеспечить доступ воздуха к раневой области.
Трогать поврежденную область не следует, выполнять процедуры индивидуальной гигиены следует с осторожностью, направляя на ушибленный участок теплую воду.
Рекомендовано использовать специальные гигиенические прокладки, предназначенные для рожениц (они изготовлены из хлопка, не имеют рельефа и отдушек). Производить замену следует с интервалом 2-3 часа, чтобы исключить прение.
Пользоваться туалетной бумагой не рекомендовано, следует подмываться с использованием теплой воды
Некоторые врачи советуют перед использование ненадолго помещать прокладки в морозилку.
В этом случае средство гигиены будет прохладным, что снизит неприятные ощущения.
Если дискомфортные ощущения возникают при сидении, рекомендовано приобрести специальную подушку в ортопедическом магазине и подкладывать ее под ягодицы.
Допускается прием ванночек на основе ромашкового отвара. Ежедневные ванночки по 5-10 минут значительно снизят болезненность.
Допускается в первые трое суток использовать «Ибупрофен», но только в том случае, если это разрешит врач.
В случае, когда дискомфортное ощущение сохраняет более 10 суток, следует обратиться к гинекологу. Он осмотрит женщину и, при отсутствии патологии, порекомендует использование специального охлаждающего геля или обезболивающих медикаментов.
Профилактические рекомендации

Во время лактации женщина должна полноценно питаться
Для снижения риска появления боли нужно соблюдать следующие правила:
- держать правильную осанку во время сидения и ходьбы;
- не злоупотреблять физическими нагрузками;
- исключать переохлаждение спины;
- соблюдать правильное питание;
- не нервничать.
Поднимать тяжести нужно правильно: не делая наклон корпуса, а приседая, и после взяв нужный предмет в руки. Это позволит избежать перегрузки спины и возникновения болевых ощущений, особенно когда систематического поднятия тяжелых предметов требует профессиональная деятельность.