Профилактика Гемолитической болезни плода и новорожденного:
Профилактика резус-иммунизации – в первую очередь осторожность при переливаниях крови у девочек, девушек, молодых женщин, когда ошибочно может быть введена резус-положительная кровь. Это возможно при получении ложно-положительных результатов, нередко наступает иммунизация какими-то отсутствующими у девушки антигенами
В дальнейшем это приводит к гемолитической болезни новорожденного. Следовательно, переливание кровезамещающих растворов должно использоваться строго по жизненным показаниям. Однако чаще всего иммунизация женщин наступает в родах, в связи с чем разработана профилактика резус-несовместимости в родах.
Этот метод профилактики резус-конфликтной анемии в настоящее время широко используется.
Общий билирубиновый тест – интерпретация результата. Что означает повышенный билирубин?
Повышенный уровень билирубина называют гипербилирубинемией, которая делится на два типа:
- прямой билирубин;
- билирубин промежуточный или связанный с белком (преобладание свободного билирубина).
Повышенный уровень билирубина в крови, т.е. гипербилирубинемия, может возникнуть в результате:
- повреждения клеток печени, например, при циррозе, вирусном воспалении, токсическом, алкогольном или лекарственном поражении;
- застоя желчи, вызванного внутрипеченочным холестазом, аутоиммунными заболеваниями печени, желчнокаменной болезнью, опухолью или обструкцией желчных протоков;
- аномального гемолиза вследствие аутоиммунных заболеваний, переливания неправильной группы крови, гемолитической анемии, синдрома диссеминированного внутрисосудистого свертывания или дефицита некоторых ферментов;
- врожденных заболеваний, связанных с аномальной метаболизацией или конъюгацией билирубина;
- приема лекарств, вызывающих распад эритроцитов или клеток печени;
- врожденной обструкции желчных протоков или гепатита у новорожденных;
- метаболических заболеваний: муковисцидоза, галактоземии, тирозинемии, болезни Вильсона;
- холестаза беременных, т.е. временного повышения билирубина у беременных, обычно происходящего в результате гормональных изменений.
Высокий уровень общего билирубина с преобладанием свободного билирубина может быть следствием:
- повреждения гепатоцитов, т.е. клеток печени (например, цирроз, токсическое повреждение печени, вирусный гепатит);
- чрезмерный гемолиз, т.е. разрушение эритроцитов (аутоиммунные заболевания, состояние после переливания несовместимой группы крови);
- Синдром Жильбера или синдром Криглера-Наджара (врожденное повреждение конъюгации билирубина клетками печени).
Чтобы подтвердить или исключить синдром Жильбера, делают генетический тест. У людей с болезнью Жильбера пожелтение роговицы, слизистых оболочек и кожи может возникнуть в результате сильного стресса, бессонной ночи, употребления алкоголя или других факторов.
Причины повышенного общего билирубина с преобладанием конъюгированного билирубина:
- застой желчи внутри печени (внутрипеченочный холестаз) – в результате приема некоторых лекарственных препаратов или аутоиммунных заболеваний печени;
- внепеченочный холестаз (закупорка оттока желчи из-за обструкции внепеченочных желчных протоков, например, из-за наличия камней в желчных протоках или опухоли;
- Синдром Дубина-Джонсона – расстройство выведения конъюгированного билирубина из гепатоцитов.
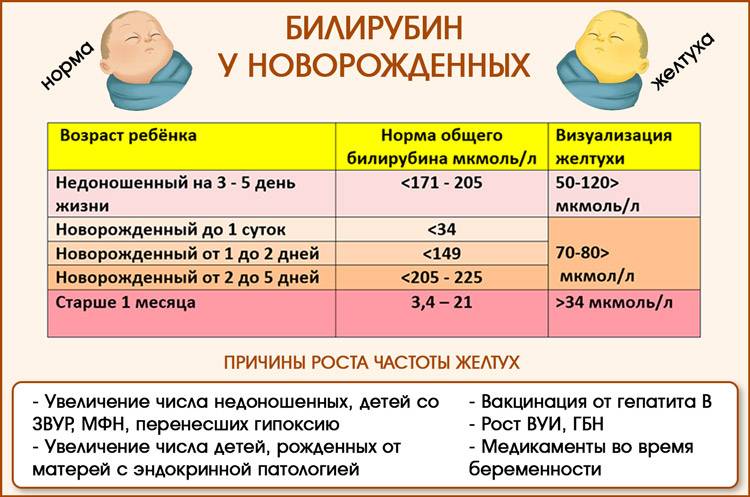
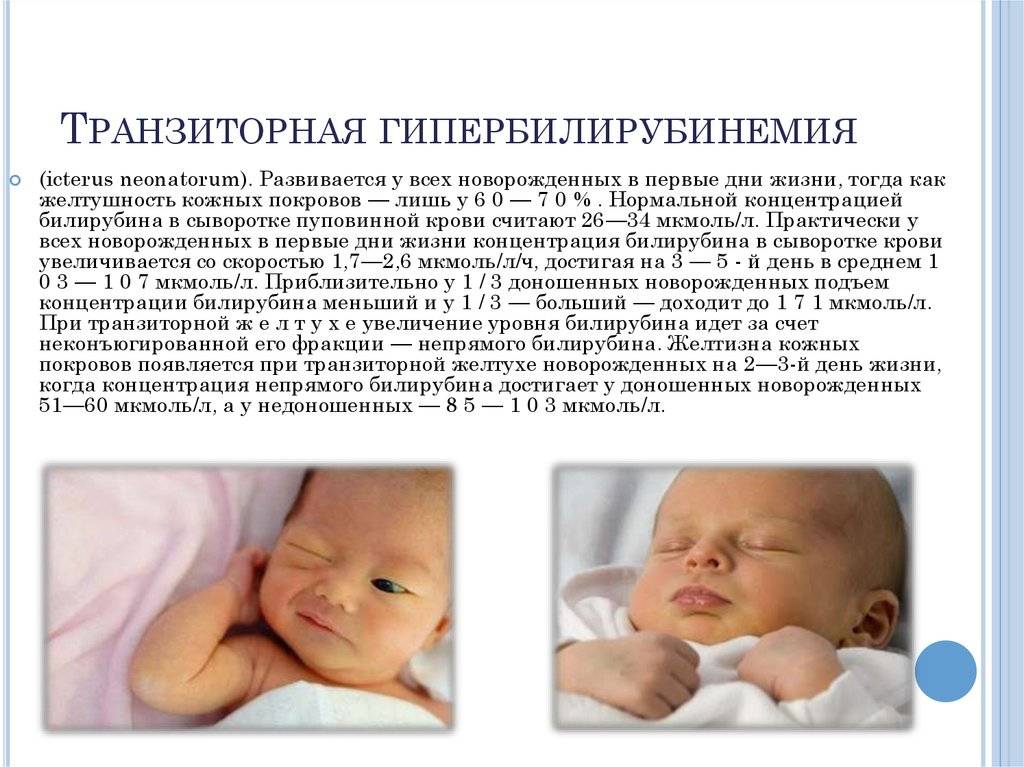
У новорожденных физиологическая желтуха может быть длительной, с сохранением повышенного уровня билирубина до нескольких дней после родов, но не приводящей к более серьезным осложнениям.
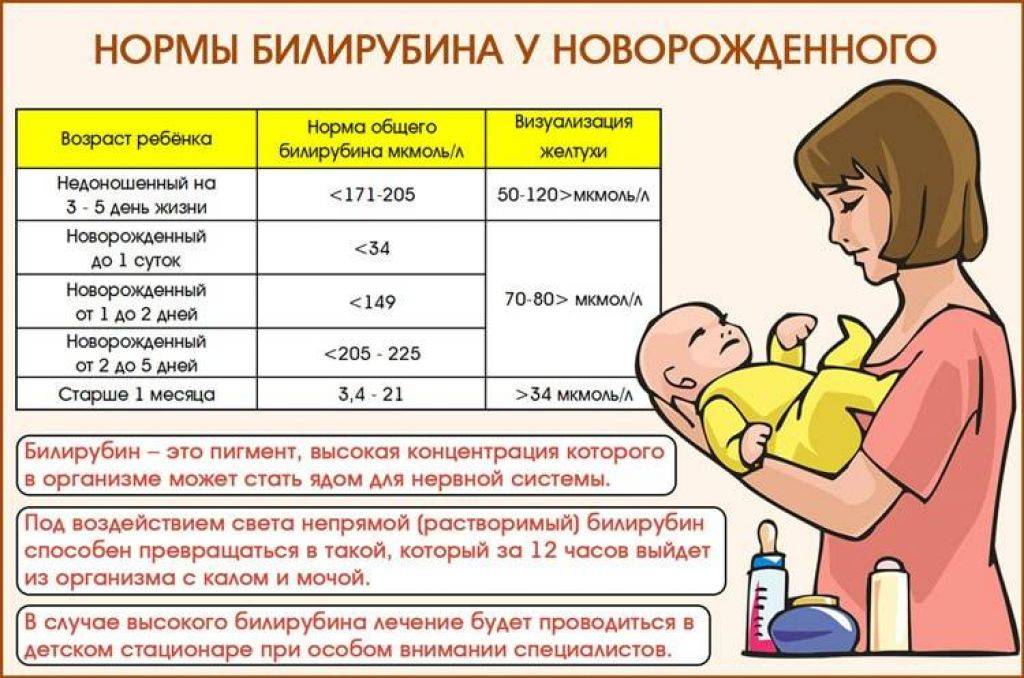
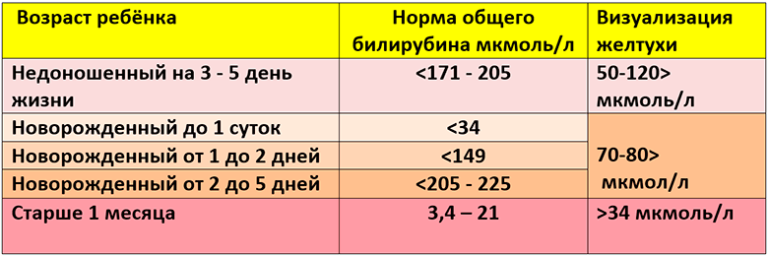
Отклонения от нормы: физиологическая и патологическая желтуха
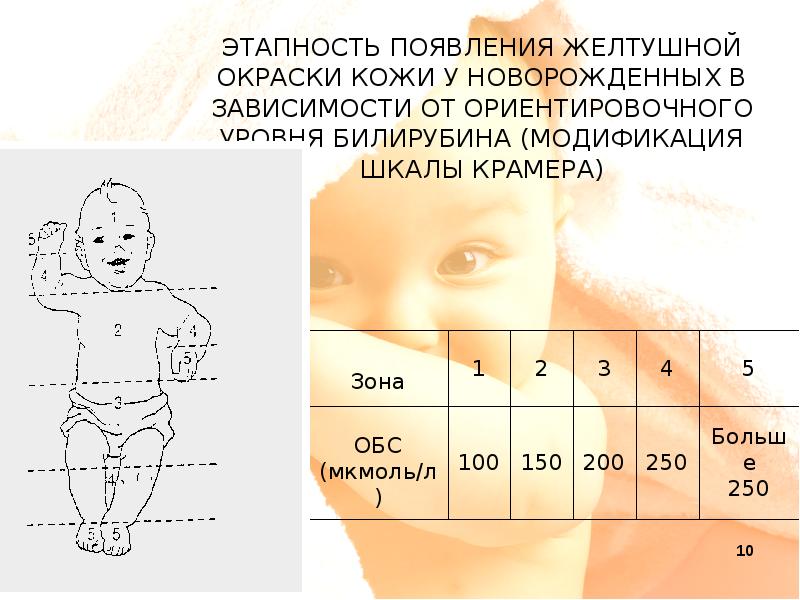
Отклонение билирубина у новорожденных от нормы в пользу высоких показателей является опасным состоянием. Это явление сопровождается развитием желтухи. Заболевание бывает двух типов, физиологическим и патологическим. Первая разновидность не является опасной и проходит самостоятельно по истечению одного месяца. Патологическая желтушка сопровождается рядом неприятных симптомов и способна нанести непоправимый вред здоровью ребенка. Но только в том случае, если малыш не получает должного лечения.
Оценка желтухи
Отклонение уровня печеночного пигмента в большую сторону обусловлено следующими факторами:
- тяжелой беременностью (частые заболевания, токсикоз, угроза прерывания);
- наличием сахарного диабета;
- сложной родовой деятельностью (стимуляция);
- недоношенной беременностью;
- недостатком кислорода у ребенка в период пребывания в утробе матери (гипертонус матки, тугое обвитие пуповиной).
В некоторых случаях, а именно при развитии патологической желтушки, уровень билирубина является зашкаливающим. Спровоцировать негативное развитие событий способны, следующие причины: нарушения в функционировании печени у ребенка, резус конфликт между матерью и плодом, непроходимость кишечника и заболевания генетического типа.
На резкое повышение уровня билирубина у малыша указывают определенные клинические проявления:
- увеличение размера печени и селезенки;
- резкое падение давления;
- появление судорог;
- чрезмерная активность ребенка, или напротив, пассивность.
Важно: при появлении описанной клинической картины, ребенка необходимо показать педиатру. Отсутствие лечебного воздействия опасно нарушениями слуха, отставанием в развитии и двигательным параличом. Отсутствие лечебного воздействия опасно нарушениями слуха, отставанием в развитии и двигательным параличом
Отсутствие лечебного воздействия опасно нарушениями слуха, отставанием в развитии и двигательным параличом.
Физиологическая желтушка: особенности
Физиологическая желтушка в большинстве случаев не несет опасности. в первые дни жизни считается нормой, но только в том случае, если у ребенка не фиксируются опасные клинические проявления. Спустя месяц, показатель пигмента придет в норму.
О наличии физиологической желтушки свидетельствуют следующие признаки: изменение оттенка кожных покровов в пользу желтого цвета, повышение уровня билирубина спустя сутки после рождения, интенсивное окрашивание кожи в области пупка и лица.
Лабораторные признаки желтухи
Патологическая желтушка: особенности
Резкое у новорожденных деток часто обусловлено патологической желтушкой
Внимание: физиологическая форма заболевания способна резко перейти в патологический тип, в случае полного отсутствия контроля над ситуацией
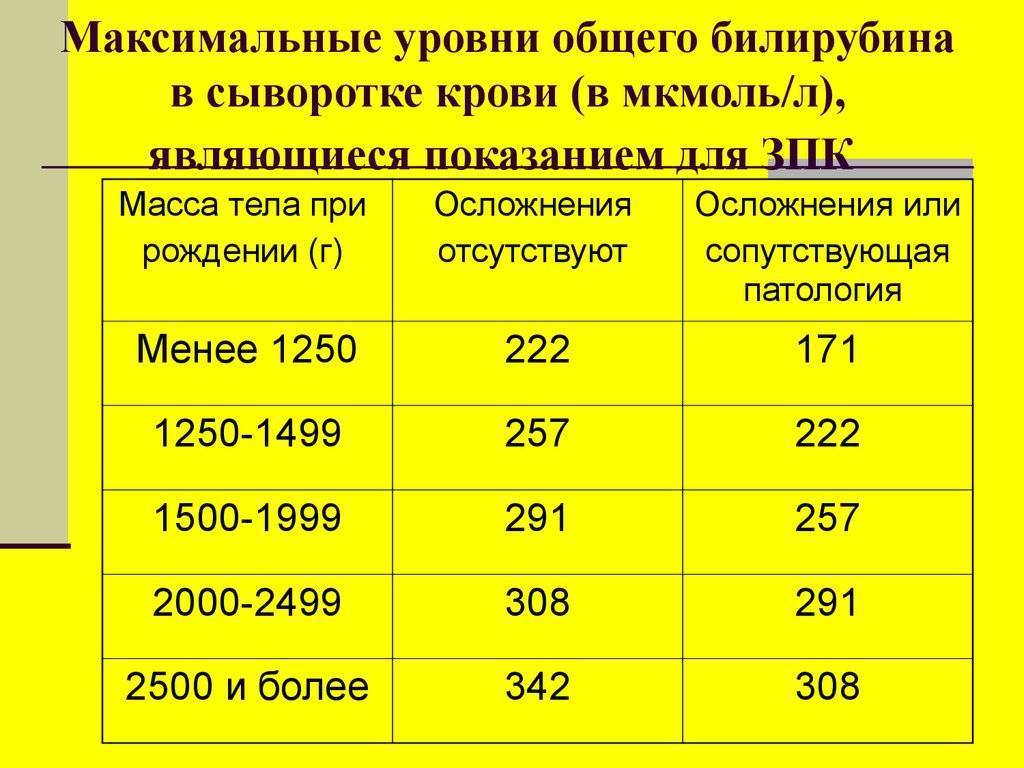
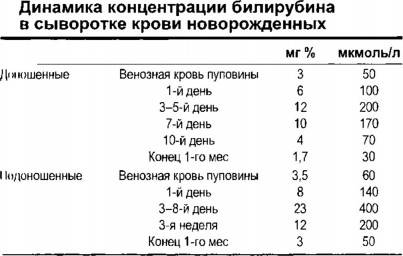
Тяжелая форма заболевания характеризуется увеличением уровня пигмента на 90 мкмоль/л каждые сутки. При этом у новорожденных изначально фиксируется значение в 250 мкмоль/л.
На развитие патологической желтушки указывают следующие признаки:
- пожелтение кожных покровов в области пупка;
- изменение естественного оттенка ладошек на оранжевый цвет;
- очень темная моча;
- светлый кал.
Определение уровня билирубина является обязательной процедурой. Специалисты призывают не отказываться от сдачи анализа и тщательно следить за общим состоянием новорожденного ребенка.
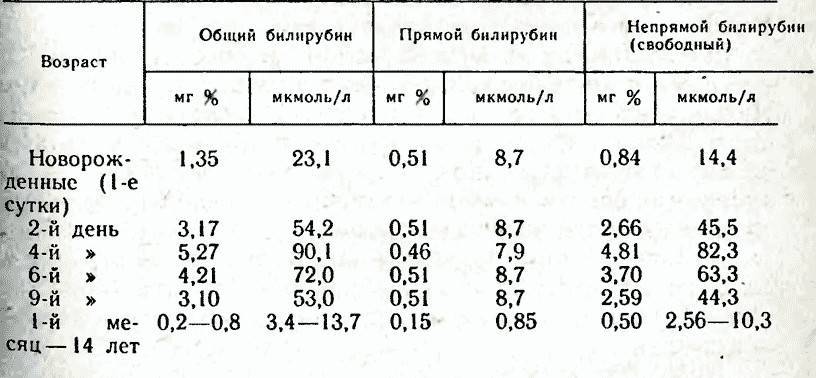
Прямой и непрямой билирубин
При разложении гемоглобина формируется непрямой билирубин. Он обладает высокой токсичностью – при гипоксии, недоношенности или вследствие других причин, приводящих к ослаблению новорожденного, он может концентрироваться в тканях мозга, провоцируя развитие энцефалопатии. Такой пигмент легко проникает в жировые клетки, что дает ему возможность нарушить работу организма.
Краситель связывается с белками крови, вследствие чего в коже его откладывается всего около 1%, а основная масса направляется в печень, где соединяется с глюкуроновой кислотой. Так создается прямой тип пигмента, ничем не угрожающий организму.
Помимо прямой и непрямой форм билирубина, чье количество в плазме составляет 75% и 25% соответственно, в медицине существует понятие общего билирубина. Это сочетание двух типов красителя.
Побочные эффекты
Побочные эффекты возникают в большем количестве случаев, когда у ребенка слишком чувствительный кожный покров или новорожденный склонен к аллергическим реакциям. Светолечение может вызвать сильную сыпь на коже после воздействия лучей, у меньшего количества новорожденных появляется обильный жидкий стул. Бронзовый оттенок кожи может быть редким побочным эффектом фототерапии. Любые отклонения связаны с накоплением в организме ребенка билирубина (его фотоизомеров). По окончании лечения или профилактики побочные явления проходят, а кожные покровы новорожденного быстро восстанавливаются.
- Источники
- Володин Н.Н., Дегтярева А.В., Мухина Ю.Г., Дегтярев Д.Н. Тактика ведения новорожденных детей с непрямой гипербилирубинемией. ДокторРу. 2009; 1: с. 35-44.
- Таболин В. А. Билирубиновый обмен и желтуха новорожденных. М.: Медицина; 1967, 227с.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Фурманова Елена Александровна
Специальность: врач педиатр, инфекционист, аллерголог-иммунолог.
Общий стаж: 7 лет.
Образование: 2010, СибГМУ, педиатрический, педиатрия.
Другие статьи автора
Редактор статьи:
Момот Валентина Яковлевна
Специальность: Онкология.
Место работы: Институт экспериментальной патологии, онкологии и радиобиологии им. Р. Е. Кавецкого НАН Украины.
Все отредактированные статьи редактора
Будем признательны, если воспользуетесь кнопочками:
Патогенез (что происходит?) во время Гемолитической болезни плода и новорожденного:
Иммунизация матери резус-положительными эритроцитами плода происходит в родах, значительно реже женщина иммунизируется до беременности, обычно при трансфузии эритроцитов с отсутствующим у женщин антигеном. Было показано, что вероятность иммунизации женщины значительно выше тогда, когда муж и жена имеют одну и ту же группу крови по системе АВ0.
Термин «гемолитическая болезнь новорожденных» часто используют для обозначения анемии, связанной с резус-несовместимостью. Однако этот термин подразумевает и другие формы гемолитической анемии, в частности гемолитическую анемию, связанную с несовместимостью по системе АВ0, которая существует приблизительно в 20% всех беременностей. Лишь в 10% беременностей, несовместимых по системе АВ0, антитела матери влияют на плод. Гемолитическая болезнь АВ0 встречается 0 детей, матери которых имеют группу крови 0. Нормальные изоагглютинины АВ принадлежат к классу IgM. Они не проходят через плаценту. Однако у 10% здоровых людей группы 0 имеются антитела против антигенов А и В, относящиеся к классу IgG. Такие антитела обнаруживаются как у женщин, так и у мужчин и не зависят от предшествующей иммунизации. Эти антитела проходят через плаценту и могут вызывать гемолитическую анемию у плода или новорожденного. Среди детей-первенцев гемолитическая анемия АВ0 встречается так же часто, как и среди детей, рожденных от вторых и третьих родов.
Частота гемолитической болезни новорожденных, связанная с резус-несовместимостью, возрастает с каждыми последующими родами.
Какие бывают виды анализов крови?
Существует много разных видов анализов крови.
Общий анализ крови. Этот тест оценивает различные компоненты крови, включая красные и белые кровяные тельца, тромбоциты и гемоглобин. Общий анализ крови часто проводится при обращении к врачу или при ежегодных осмотрах.
Общий анализ крови — это исследование, которое измеряет множество различных составляющих и характеристик крови ребенка, в том числе:
- Красные кровяные тельца (эритроциты), переносящие кислород из легких в остальное тело.
- Лейкоциты, борющиеся с инфекцией. Есть пять основных типов лейкоцитов. Общий анализ крови позволяет определить общее количество лейкоцитов в крови и количество каждого типа этих белых кровяных телец.
- Тромбоциты, которые помогают крови свертываться и останавливать кровотечение.
- Гемоглобин, белок в красных кровяных тельцах, который переносит кислород из легких и в организм.
- Гематокрит, показатель того, какая часть вашей крови состоит из красной крови.
Есть много причин, по которым показатели могут выйти за пределы нормального диапазона. Например:
- Аномальные уровни эритроцитов, гемоглобина или гематокрита могут указывать на анемию, дефицит железа или сердечные заболевания.
- Низкое количество лейкоцитов может указывать на аутоиммунное заболевание, заболевание костного мозга или рак.
- Высокое количество лейкоцитов может указывать на инфекцию или реакцию на лекарства.
Биохимический анализ крови, включающий измерение определенных химические веществ в крови, включая глюкозу, кальций и электролиты. Также в биохимический анализ крови входит исследование ферментов крови. Ферменты — это вещества, контролирующие химические реакции в организме. Есть много типов тестов на ферменты крови. Некоторые из наиболее распространенных типов — это тесты на тропонин и креатинкиназу. Эти тесты используются, чтобы выяснить, был ли у ребенка сердечный приступ и повреждена ли сердечная мышца. Также в биохимический анализ могут входить анализы для проверки на сердечные заболевания. К ним относятся исследования уровня холестерин и триглицеридов.
Анализы на свертываемость крови, также известные как панель коагуляции. Эти тесты могут показать, есть ли у ребенка заболевание, вызывающее слишком сильное кровотечение или слишком сильное свертывание крови.
Биохимический анализ крови используется для проверки различных функций и процессов организма, в том числе:
- Функции почек
- Баланса жидкости и электролитов
- Уровня сахара в крови
- Кислотно-щелочной баланс
- Оценки метаболизма
Метаболизм — это процесс того, как организм использует пищу и энергию. Для его оценки проводятся анализы:
- Глюкозы, одного из видов сахара и основной источник энергии для тела.
- Кальция — одного из важнейших минералов организма. Кальций необходим для правильного функционирования ваших нервов, мышц и сердца.
- Натрия, калия, диоксида углерода и хлорида. Это электролиты, электрически заряженные минералы, которые помогают контролировать количество жидкости и баланс кислот и оснований в теле.
- Азот мочевины крови и креатинин: продукты жизнедеятельности, удаляемые из крови почками.
Аномальный уровень любого из этих веществ или их комбинации может быть признаком серьезной проблемы со здоровьем.
Подробнее про желтуху
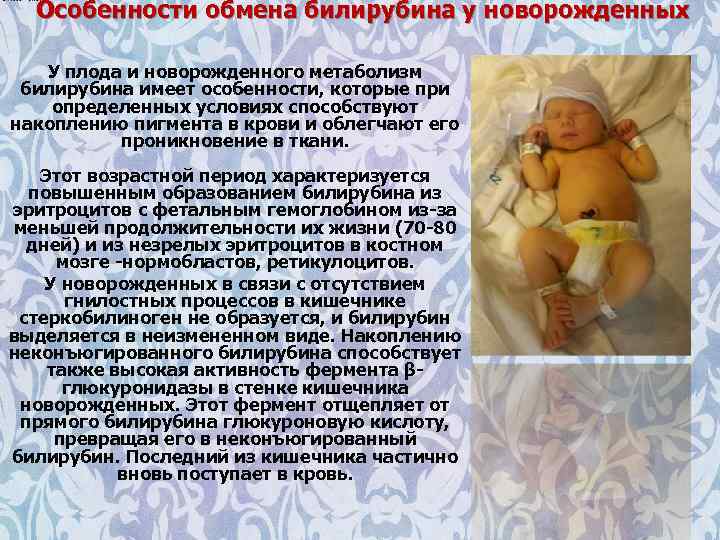
Желтуха новорождённого – это определённое состояние организма ребёнка первых месяцев жизни, при котором у малыша происходит пожелтение кожи и глазных склер. Происходит это из-за избытка билирубина, который имеет жёлтый цвет. Билирубин высвобождается в процессе распада эритроцитов.
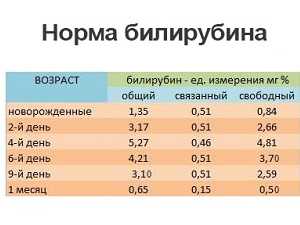
Обычно билирубин выводится в таком же количестве, в котором образуется, но у новорождённых из-за физиологической незрелости, билирубина образуется много, а выводится медленнее.
Так как ребёнок в утробе матери дышать ещё не может, кислород поступает к нему через материнскую пуповину, но его намного меньше, по сравнению с дыханием лёгкими. Для того, чтобы кислород поступал в организм ребёнка в должном количестве, у плода есть специальный гемоглобин, который называется фетальным. Этот вид гемоглобина захватывает каждую молекулу кислорода, до которой может дотянуться, то есть его эффективность гораздо выше, чем у обычного гемоглобина.
После рождения фетальный гемоглобин уже не нужен, потому что свою работу начинают лёгкие, и этот вид гемоглобина разрушается вместе с эритроцитами, внутри которых находится билирубин. А так как билирубин представляет собой пигмент жёлтого цвета, то он окрашивает кожу и склеры глаз.
У всех новорождённых происходит распад эритроцитов и это нормально. В кровь при этом выделяется непрямой билирубин, который проходит через печень и превращается в прямой не такой токсичный билирубин и выводится с калом и мочой. Так как печень у новорождённого ещё не зрелая, то часть непрямого билирубина не превращается в прямой, а скапливается в подкожно-жировой клетчатке, которое называют депо. Случается, что запас депо заканчивается, а билирубина ещё много, тогда он начинает накапливаться в ядрах головного мозга. Такое состояние является тяжёлым и называется «ядерная желтуха». Поэтому при осмотре педиатр определяет, является ли желтуха физиологической или это проявление патологии, а также если ли риск осложнений или тяжёлой желтухи, и нет ли уже осложнений.
Сам по себе билирубин опасен и токсичен, он способен повреждать внутренние органы малыша и даже мозг, но для этого его должно быть в десятки раз больше нормы
Поэтому педиатр наблюдает ребёнка в первые 3 недели жизни регулярно, так как важно следить за понижением билирубина. Если он повышается, то назначается лечение
Online-консультации врачей
| Консультация ортопеда-травматолога |
| Консультация офтальмолога (окулиста) |
| Консультация невролога |
| Консультация проктолога |
| Консультация анестезиолога |
| Консультация психоневролога |
| Консультация психиатра |
| Консультация вертебролога |
| Консультация пластического хирурга |
| Консультация андролога-уролога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация сексолога |
| Консультация диетолога-нутрициониста |
| Консультация онколога-маммолога |
| Консультация нейрохирурга |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
“Умная перчатка” возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Билирубин и острая и хроническая печеночная недостаточность (гепатаргия)
Печеночная недостаточность возникает при выраженных изменениях паренхимы печени (фиброзных, дистрофических или некротических). В зависимости от быстроты возникновения, различают острую и хроническую ее формы.
При гепатаргии резко снижается дезинтоксикационная функция печени, из-за чего эндотоксины, которые должны были быть выведены, проникают в кровь и вызывают отравление организма. В крови билирубин прямой и общий повышается до критических цифр (260–350 мкмоль/л), что вызывает поражение ЦНС. Смертность составляет 50–80%. Печеночная недостаточность бывает острой и хронической. Выявляют степень опасности через анализы на билирубин.
Причины возникновения гепатаргии
- Состояние часто является следствием развития вирусных гепатитов и цирроза печени. В этом случае характерно наличие медленно прогрессирующей гепатаргии. Гепатит и цирроз долгое время могут протекать бессимптомно, и норма прямого билирубина в крови может не превышаться длительное время;
- Иногда причина — инфицирование человека вирусами Эпштейна-Барра, герпеса, аденовирусом, и др. При заражении цитомегаловирусом женщины, происходит внутриутробное инфицирование плода и его гибель. В этом случае билирубин общий повышен при беременности.
- Самая частая причина этого состояния – это воздействие ядов и медикаментов. В некоторых случаях отравление происходит из-за применения лекарств в неверной дозировке, а иногда является следствием неудавшегося суицида. В данном случае процесс развивается остро и сопровождается тошнотой, рвотой, геморрагическим синдромом, «печеночным» запахом изо рта, нервно-психическими расстройствами, повышенным билирубином общим в крови.
- Очень часто это состояние связано с наличием в организме злокачественных опухолей. В печени может находиться как основной очаг, так и наблюдаться метастазирование в данный орган. При раке симптомы нарастают постепенно, сопровождаясь выраженной желтухой, тошнотой, рвотой и кахексией. В начале развития опухолевого процесса может быть нормальный уровень билирубина – 7–18% но постепенно его концентрация в крови нарастает и он начинает превышать норму в 10–15 раз.
- Еще одна причина возникновения печеночной недостаточности – это злоупотребление алкоголем и наркотиками. В данном случае, процесс может протекать как быстро, так и медленно, все зависит от конкретного варианта «пристрастия». Однако, со временем, все равно повышенный билирубин норму превышает многократно.
Симптомы гепатаргии
При данной патологии постепенно нарастают; желтуха, отеки похудание, лихорадка, телеангиэктазии, и тупые боли в животе. На теле появляются «печеночные знаки»: пальмарная эритема, кровоизлияния, звездочки Чистовича, варикозное расширение вен живота в виде «головы медузы».
В дальнейшем к ним присоединяются: тяжелый запах изо рта, невроз, апатия, неустойчивое эмоциональное состояние. Могут наблюдаться невнятность речи, нарушения письма, тремор пальцев рук, нарушение координации. Анализ общий крови и биохимия показывают значительные отклонения от нормы.
При дальнейшем прогрессировании недостаточности возникает печеночная кома. Ее предвестниками являются: сонливость, вялость, ригидность скелетной мускулатуры спутанность сознания, мышечные подергивания, судороги, неконтролируемое мочеиспускание. В крови наблюдаются очень высокие показатели печеночных проб, Анализ крови на билирубин общий может показывать до 500 мкмоль/л. Больные, впав в кому, погибают.
Чтобы не стать жертвами этого заболевания, нужно беречь свою печень, следить за состоянием здоровья, периодически сдавать анализы и, если биохимия «плохая» и билирубин общий повышен, причины этого явления нужно выяснять. Не стоит заниматься самолечением, ведь только врач, точно знает, какой должен быть билирубин и другие показатели крови.
Патологическая желтуха новорожденных
Гемолитическая желтуха новорожденных
Гемолитическая желтуха связана с повышенным распадом эритроцитов в плазме крови. В таких случаях высвобождается значительное количество гемоглобина, который клетки незрелой печени не могут конъюгировать.
Гемолитическая желтуха новорожденных может быть симптомом:
Желтуха у новорожденных: причины, симптомы, лечение (инфографика)
- гемолитической болезни новорожденных (иммунный конфликт в результате несовместимости матери и плода по резус-фактору или группе крови);
- врожденной гемолитической анемии (генетически обусловленного дефекта гемоглобина или эритроцитов);
- отравления гемолитическими ядами, в том числе лекарственного происхождения (передозировка окситоцина, витамина К, сульфаниламидов);
- полицитемического синдрома (сгущения крови);
- массивных кровоизлияний.
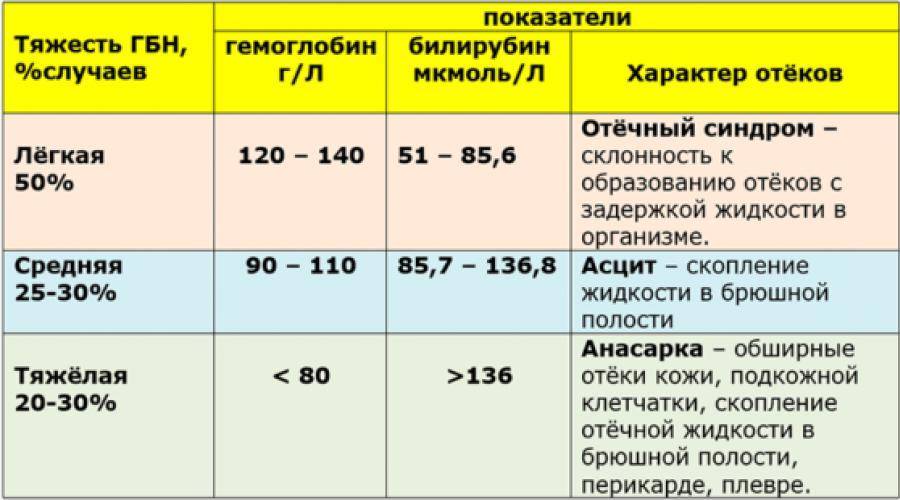
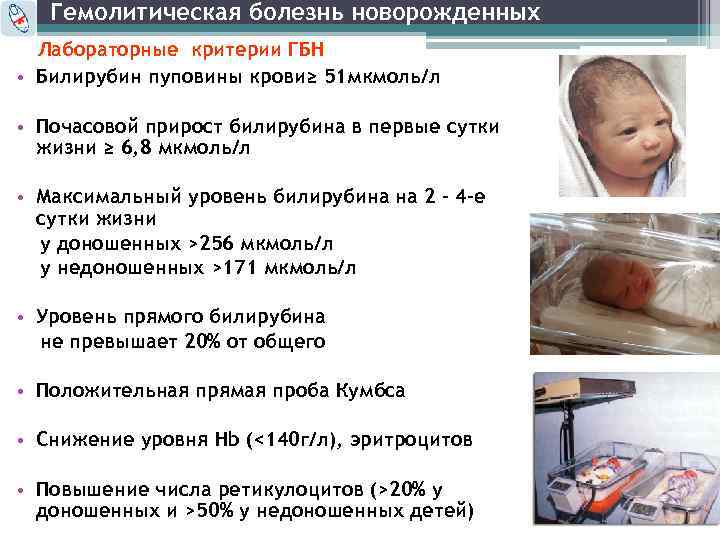
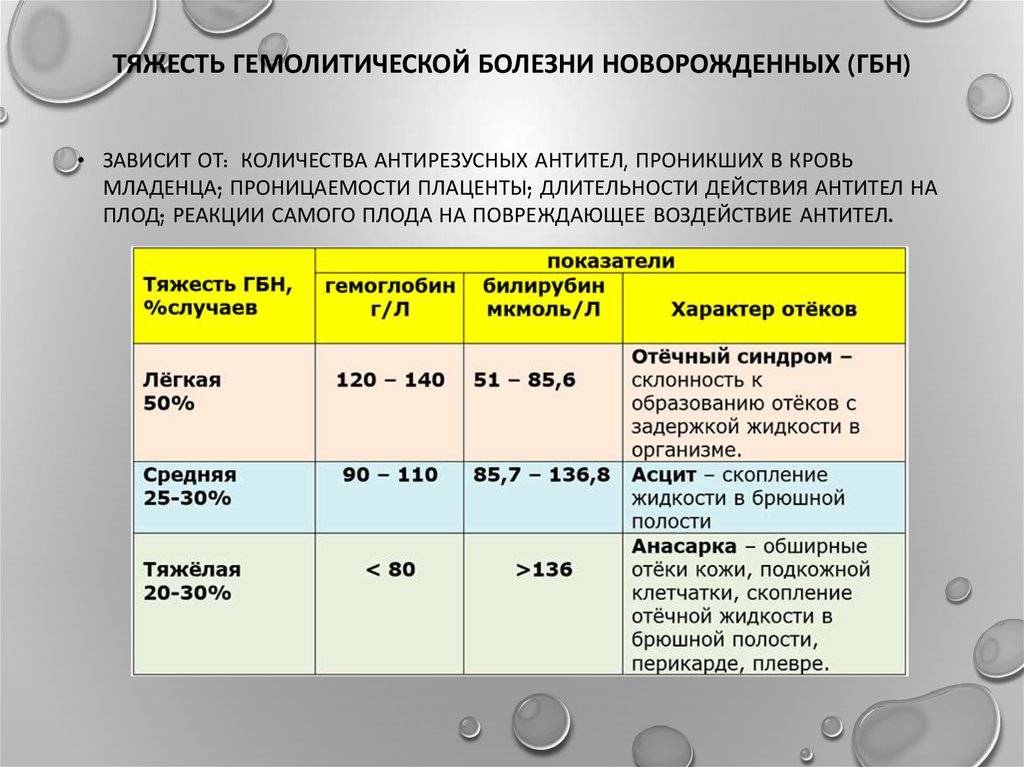
Тяжесть гемолитической желтухи зависит от количества погибших эритроцитов, а также от причин, вызвавших патологию. В тяжелых случаях повышение уровня гемоглобина сочетается со значительным снижением количества эритроцитов (анемией), что ухудшает прогноз.
Если гемолитическая анемия является симптомом массивного кровоизлияния в мозг или полицитемии, связанной с длительным кислородным голоданием, — прогноз всегда серьезный.
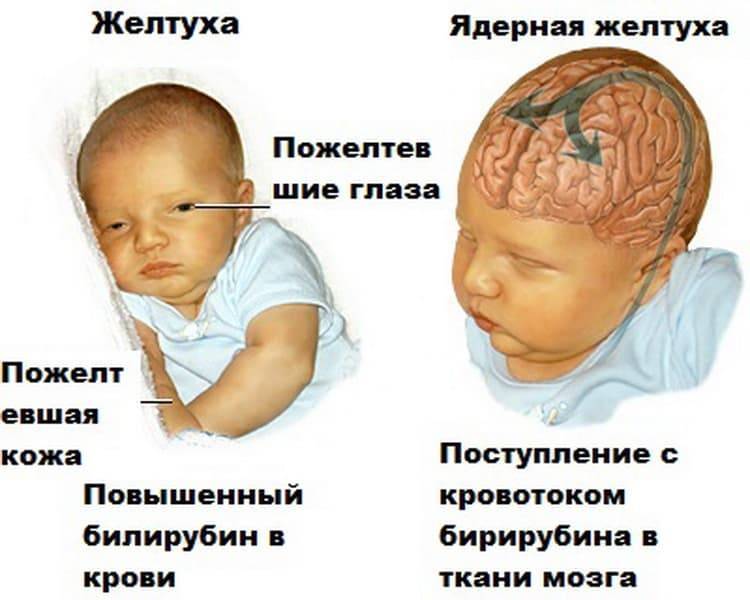
Кроме того, высокий уровень токсичного билирубина опасен сам по себе, поскольку способен вызвать ядерную желтуху новорожденных.
Ядерная желтуха новорожденных
Ядерная желтуха новорожденных — токсическое поражение головного мозга неконъюгированным билирубином (НБ). Свое название патология получила по результатам анатомических вскрытий: ядра (подкорковые структуры) головного мозга погибших от гемолитической желтухи младенцев были окрашены в желтый цвет.
Классические симптомы ядерной желтухи:
- повышенный тонус разгибателей (позвоночник выгибается дугой, открытой назад);
- расправленные негнущиеся конечности, сжатые кисти рук;
- судороги;
- крупноразмашистый тремор рук;
- периодический высокочастотный «мозговой» крик;
- брадикардия, снижение частоты дыхания вплоть до полной остановки.
Проникновению неконъюгированного билирубина в ткани центральной нервной системы препятствует гематоэнцефалический барьер (ГЭБ), защищающий головной мозг от многих токсинов. Поэтому вероятность развития ядерной желтухи зависит не только от показателей НБ, но и от функциональной зрелости ГЭБ.
У взрослых ядерная желтуха развивается при крайне высоких показателях НБ (684-770 мкмоль/л). У новорожденных порог ниже: при показателях НБ 518-684 мкмоль/л ядерная желтуха развивается у 70% детей. При глубокой недоношенности порог снижается до 200 мкмоль/л.
Защитная сила ГЭБ резко снижается при асфиксии новорожденных, кровоизлияниях в головной мозг, нейроинфекциях, повышении артериального давления, отравлениях алкоголем и лекарственными препаратами (сульфаниламиды, фуросемид, диазепам, салицилаты и др.).
Лечение
При повышении количества билирубина и развитии желтухи
усилия направляют на устранение первопричинного фактора.
- Для устранения высоких показателей билирубина
задействуют элементы инфузионного лечения с использование таких препаратов как
Альбумин и Глюкоза. В некоторых случаях может потребоваться задействование
процедуры плазмафереза. - Медикаментозная терапия подразумевает
использование препаратов, действие которых направлено на усиление активности
печеночных ферментов.
Если количественное содержание билирубина многократно
увеличено подобное состояние может нести угрозу жизни пациента. Необходимо
обращаться за оказанием квалифицированной помощи при первых признаках повышения
билирубина.
Клинические проявления
Желтуха
Характерным и ярким клиническим признаком является пожелтение кожных покровов, слизистых оболочек и склер (белков глаз). По сути, в желтый цвет окрашиваются все биологические жидкости организма, кроме слюны и слез. Желтушность кожи связана с пропитыванием тканей билирубином из-за его высокого содержания в крови.
Холестаз
Холестаз — это прекращение выделения желчи в кишечник. Она остается в протоках, накапливается там и, в конце концов, всасывается обратно в кровь. Все вместе это приводит к следующим проявлениям:
- В крови, кроме увеличения содержания билирубина, происходит и увеличение содержания холестерина, липидов, холатов. Помимо этого, повышается активность некоторых ферментов, например, щелочной фосфатазы, ГГТП и др.
- Холемия. Желчные кислоты, поступая в кровоток, оказывают токсическое действие, что сопровождается снижением частоты сердечных сокращений, снижением артериального давления, больные сонливы и раздражительны, у них могут обнаруживаться признаки депрессии. Из-за токсического действия на нервные окончания, развивается зуд, который сложно купировать. Поступление желчных кислот в мочу приводит к изменению свойств поверхностного натяжения, что вызывает ее вспенивание при мочеиспускании. Совместно с темно-коричневым окрашиванием, этот признак называют «пивной мочой».
Ахолия
Ахолия — это симптомокомплекс, который развивается, когда желчь не поступает в кишечник. Это приводит к нарушению пищеварения. В первую очередь, страдает пищеварение жиров. Они не всасываются и выделяются вместе с калом. Такое состояние называется стеаторея. Также нарушается метаболизм белков и витаминов, особенно жирорастворимых, в том числе витамина К, который необходим для синтеза факторов свертывания крови. Это, в свою очередь, приводит к кровоточивости. Также в норме желчь оказывает бактерицидное действие. Соответственно, при ее отсутствии начинает нарушаться соотношение кишечной флоры в сторону преобладания анаэробов.
Желчь оказывает стимулирующее действие на перистальтику кишечника. Соответственно, при ее отсутствии возникают запоры, которые сменяются зловонными поносами из-за разжижения кишечного содержимого гнилостной микрофлорой. Отсутствие желчных пигментов в кале приводит к его обесцвечиванию — ахоличный кал.
Дисхолия
Застой желчи в протоках приводит к тому, что она меняет свои физические и химические свойства, что в конечном итоге способствует образованию камней.
Лечение
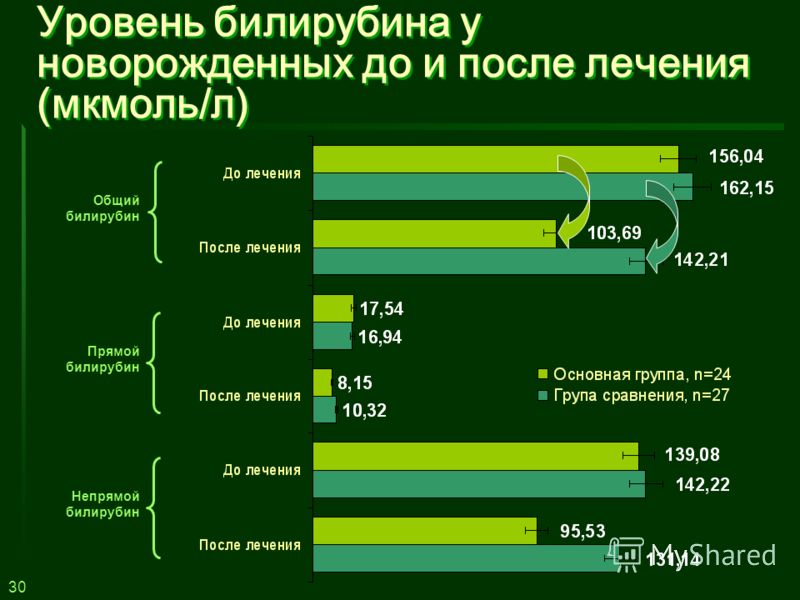
Борьба с физиологической желтухой у новорожденных всегда несёт ожидаемый результат. С этой целью малышам назначают инфузионную терапию и фототерапию. Для снижения концентрации пигмента в организме грудничков укладывают под специальную лампу. Под действием ультрафиолетового излучения непрямая фракция билирубина трансформируется в безопасное вещество, которое покидает организм грудничка вместе с его испражнениями. Лечение ультрафиолетовым излучением нередко влечет за собой ряд побочных реакций.
К таким реакциям относят:
- Сухость и шелушение кожных покровов;
- Расстройства стула в виде запоров или диареи.
В процессе лечения необходимо позаботиться о безопасности ребенка. Перед тем как включить источник излучения, на глаза младенца надевается специальная повязка, необходимая для защиты сетчатки от повреждающего действия ультрафиолетовых лучей.
В терапии физиологической желтухи у новорожденных большое значение имеет грудное вскармливание. Дело в том, что материнское молоко является не только эффективным средством для лечения данного состояния, но и помогает избежать чрезмерного накопления билирубина в организме ребенка. Молодой маме нужно как можно чаще прикладывать малыша к груди.
В случае возникновения патологической желтухи малышу рекомендована инфузионная терапия, направленная на очищение организма от пигмента. При тяжелом течении билирубинемии новорожденному выполняется заменное переливание крови. Патологическая билирубинемия, возникшая на фоне несовместимости матери и ребёнка по группе крови, поддаётся лечению посредством введения иммуноглобулина. Это вещество препятствует накоплению вредоносных антител в крови младенца.
Если иммуноглобулины были введены своевременно, то ребёнку не потребуется заменное переливание крови.
При легком течении данного состояния продолжительность лечения составляет 4 суток. Если желтушность кожных покровов затягивается на длительный срок, грудничка вместе с мамой направляют в специализированный стационар для продолжения лечения.
После окончания терапии малыша необходимо регулярно показывать детскому невропатологу. Это условие необходимо для своевременного обнаружения последствий накопления билирубина в организме. Лечение запоздалой физиологической желтухи заключается в отмене грудного вскармливания на 2 суток.