Как измерить частоту дыхания ребенка?
До прихода врача посчитайте количество вдохов-выдохов в минуту
Внимание! Дыхание очень неритмично, поэтому подсчет циклов за 15 или 30 секунд, умноженных на 4 или на 2 может дать очень высокую погрешность.. Если вас насторожила высокая частота дыхания, а грудь ребенка кажется впалой, немедленно вызывайте врача, который измерит частоту дыхания и сатурацию и примет решение о целесообразности госпитализации
Если вас насторожила высокая частота дыхания, а грудь ребенка кажется впалой, немедленно вызывайте врача, который измерит частоту дыхания и сатурацию и примет решение о целесообразности госпитализации.
Справочно. Средние данные по частоте дыхания даны по публикации Berkowitz s Pediatrics: A Primary Care Approach, которая признана большинством педиатров.
Новорожденные. Частота дыхания — 30-60 раз в минуту. Пульс – от 100 до 160.
Дети в 6 месяцев. Частота дыхания — 25-40 раз в минуту. Пульс — от 90 до 120.
Дети в 1 год. Частота дыхания 20-40 раз в минуту. Пульс — от 90 до 120.
Дети в 3 года. Частота дыхания 20-30 раз в минуту. Пульс — от 80 до 120.
Дети в 6 лет. Частота дыхания 12-25 раз в минуту. Пульс — от 70 до 110.
Дети в 10 лет. Частота дыхания — 12-20 раз в минуту. Пульс — от 60 до 90.
Профилактика стафилококка
Профилактика стафилококка включает в себя следующие рекомендации:
— Соблюдайте правила личной гигиены – не употребляйте пищу грязными руками, а также неомытые продукты питания;
— Не оставляйте на самотек возможные очаги инфекции – кариес зубов, конъюнктивиты, воспаленные миндалины, аденоиды, фурункулы (чирьи), воспаления в мочеполовой системе и т.д.;
— Делайте в доме влажную уборку не менее 2 раз в неделю, чтобы не допускать в жилом помещении скопления большого количества пыли;
— Чаще проветривайте помещение;
— Выполняйте правила профилактики ОРВИ и ОРЗ заболеваний, особенно в их сезонность;
— В сезон респираторных заболеваний, избегайте мест большого скопления людей;
— Старайтесь больше двигаться, занимайтесь спортом;
— Закаляйте свой организм;
— При питании делайте акцент на продукты, богатые на витамины и микроэлементы;
— В жаркую погоду избегайте питания кондитерскими, мясными, молочными и другими изделиями, которые хранятся не в надлежащих условиях;
— При травмировании кожных покровов, обязательно обработайте рану антисептическими средствами, после закройте ее пластырем;
— Избегайте стресса;
— Старайтесь не посещать салоны красоты, татту-салоны, солярии или стоматологические клиники сомнительного характера, где могут не придерживаться санитарных норм по обработке медицинских инструментов.
Причины стафилококковой инфекции
Золотистый стафилококк у новорождённых появляется в нескольких случаях. Во-первых, если малыш заражается от больной матери или матери-носителя бактерии. В этом случае заражение может произойти тремя путями:
- при контакте женщины с ребёнком;
- при кормлении через грудное молоко;
- инфицирование может произойти непосредственно во время прохождения ребёнка по родовым путям матери.
Во-вторых, стафилококк золотистый у новорождённого может появиться при несоблюдении правил личной гигиены в медицинском учреждении или дома. Например, если мать недостаточно часто подмывает малыша, моет ему ручки и т. д., ведь ребёнок постоянно тянет что-то в рот, а стафилококк находится везде вокруг нас, и с лёгкостью может попасть на тело и руки.
Также стафилококк у новорождённых часто появляется по причине заражения им от медперсонала роддома. Происходит это в тех случаях, когда у медработников не был своевременно выявлен данный возбудитель или они недостаточно тщательно обрабатывают руки, прежде чем выполнять процедуры по уходу за малышом в условиях роддома, из-за чего стафилококк из окружающей среды и попадает на новорождённого.
Воздушно-капельным путём золотистый стафилококк тоже может попасть в организм новорождённого, но в этом случае он вызывает такие патологии, как ангина, фарингит и ринит стафилококковой этиологии. Иногда новорождённые заражаются этой бактерией через пупочную ранку, опять-таки из-за недостаточного соблюдения гигиены персоналом роддома или самой матери.
Стафилококк в определённом количестве определяется в организме каждого новорождённого, но не у всех он провоцирует развитие опасных патологий. Чаще всего они развиваются у детей, у которых снижен иммунитет. А предрасполагающими факторами к развитию заболевания могут быть:
- недоношенность;
- патологическое течение беременности и родоразрешения;
- гипотрофия новорождённого.
Также у детей, которые отправились домой, золотистый стафилококк может развиться в тех случаях, когда они часто болеют ОРВИ и их иммунная защита нарушена. Родители могут столкнуться с данной патологией и у ребёнка, страдающего дисбактериозами.
Симптомы стафилококка
Клиническая картина (симптомы) стафилококка могут быть весьма разнообразными, что зависит от поражаемого органа, штамма бактерии, возраста человека, функциональности (здоровья) иммунитета потенциального больного.
Общими симптомами стафилококка могут быть:
- Повышенная и высокая температура тела (часто локальная) – до 37,5-39 °С, озноб;
- Гиперемия (прилив крови к месту воспалительных процессов);
- Общее недомогание, слабость, болезненность;
- Отечность;
- Пиодермия (развивается при попадании стафилококка под кожу), фолликулит, импетиго, карбункулез, фурункулез, акне, экзема;
- Снижение аппетита, боль в животе, тошнота, рвота, понос;
- Синуситы – ринит (насморк), гайморит, фронтит, этмоидит и сфеноидит;
- Болезни дыхательных путей: ангина, фарингит, ларингит, трахеит, бронхит и пневмония;
- Гнойные выделения из носоглотки и ротоглотки желто-зеленого цвета;
- Нарушение чувства обоняния;
- Затрудненное дыхание, одышка, кашель, чиханье;
- Изменение тембра голоса;
- Бессонница;
- Головные боли;
- Остеомиелит;
- Холецистит;
- Синдром токсического шока;
- Падение артериального давления;
- «Синдром ошпаренных младенцев»;
- Нарушения функционирования некоторых органов и тканей, которые стали очагом оседания инфекции;
- Ячмень на веке.
Осложнения стафилококка:
- Абсцесс легких;
- Эмпиема плевры;
- Менингит;
- Пиелонефрит;
- Потеря голоса;
- Лихорадка;
- Эндокардит;
- Судороги;
- Флегмоны;
- Перитонит;
- Сепсис.
Этиология
Чаще всего золотистый стафилококк проникает в организм при помощи ран и шрамов. Попадая в кровь, она по ней распространяется и попадает легкие, печень и другие жизненно важные органы.
Стафилококк может вызывать следующие патологии:
- Менингит.
- Эндокардит.
- Септические состояния.
Пути проникновения бактерии в организм:
- При пользовании одними и теми же вещами, которыми пользовался больной.
- Воздушно-капельным путем.
- Фекально-оральным путем при употреблении немытых овощей, не мытье рук и др.
- От матери к ребенку при родах.
- Еще одним способом заражения является проведение оперативных вмешательств, иных медицинских вмешательств.
Симптомы в зависимости от пораженного органа
Симптомы стафилококковой инфекции зависят от места локализации стафилококк в организме ребенка и от степени снижения защитных сил организма. К основным признакам стафилококковой инфекции относятся
- повышение температуры тела
- выраженный интоксикационный синдром (вялость, слабость, отсутствие аппетита, тошнота).
Омфалит
Поражение микробом пупочной ранки, которое сопровождается отеком пупочного кольца, гнойным отделяемым из раны. При вовлечении в процесс пупочной вены прощупывается уплотненная и утолщенная вена. Также наблюдается гиперемия, которая распространяется вверх, в сторону грудины.
Поражение кожных покровов
- При псевдофурункулезе (поражение потовых, а не сальных желез) возникают плотные, красного цвета узелки в кожных складках (скопление потовых желез), которые затем нагнаиваются.
- Везикулопустулез характеризуется образованием пузырьков с жидким содержимым, которые самопроизвольно вскрываются и на их месте образуется корочка.
- Эксфолиативный дерматит (болезнь Риттера), или «синдром ошпаренной кожи» характеризуется образованием больших пузырей, по виду напоминающих ожоги, затем кожа слущивается и формируются незащищенные раны.
- Абсцесс – поражение глубоких слоев кожи с видимым покраснением и уплотнением. Формируется полость, содержащая гной.
- Панариций – поражение крайней фаланги пальца.
- Флегмона – в процесс кроме кожных покровов вовлекается подкожная клетчатка, которая нагнаивается.
Поражение глаз
При поражении слизистой глаз развивается конъюнктивит (светобоязнь, слезотечение, отек век, гнойное отделяемое из глаз).
Поражение дыхательных путей
Ринит – покраснение слизистой с обильным гнойным отделяемым из носа. При проникновении инфекции ниже развивается ангина, характеризующаяся болью в горле, фарингит, трахеит с сухим и болезненным кашлем.
Инфицирование бронхов и легких приводит к бронхитам и пневмониям. Как правило, бронхиты и пневмонии протекают сочетано с фарингитами, ринитами, трахеитами.
Отмечается значительное повышение температуры (до 39-40°C), сухой кашель, одышка.
Возможно развитие стеноза дыхательных путей.
Поражение центральной нервной системы
Проникновение золотистого стафилококка в головной мозг ведет к развитию менингита и абсцесса головного мозга. Заболевания у детей протекают тяжело, с высокой температурой и явлениями интоксикации.
Характерна «мозговая» рвота, головные боли, положительные менингеальные симптомы, эписиндром и кожная сыпь. При спинномозговой пункции жидкость вытекает под давлением, имеет зеленоватый оттенок с примесью гноя.
Поражение мочевыводящих путей
Развиваются уретрит, цистит, пиелонефрит. Характерные симптомы: учащенное и болезненное мочеиспускание, боли в поясничной области, высокая температура. В анализах мочи определяются белок, большое количество лейкоцитов, высевается золотистый стафилококк.
Поражение костей и суставов
При инфицировании костей и суставов развиваются артриты и остеомиелит.
Пищевая токсикоинфекция
Развивается при употреблении зараженной или испорченной пищи и протекает с явлениями острого энтероколита. Характерны повышение температуры, тошнота, рвота до 10 и более раз в сутки, жидкий стул с примесью зелени.
Сепсис
Заражение крови или сепсис, возникает при выраженном иммунодефиците. Течение заболевание тяжелое, с очень высокой температурой, выраженными симптомами интоксикации, нарушением сознания (от возбуждения до вялости).
При развитии инфекционно-токсического шока резко падает артериальное давление, больной теряет сознание и может впасть в кому.
Септикопиемия – циркулирование золотистого стафилококка в крови с формированием гнойных очагов, как на коже ребенка, так и во внутренних органах.
При септицемии характерно развитие инфекционного токсикоза. Септицемию может осложнять присоединение пневмонии, развитие ДВС-синдрома и прочее.
Источники
- Mahony M., Lean D., Pham L., Horvath R., Suna J., Ward C., Veerappan S., Versluis K., Nourse C. Infective Endocarditis in Children in Queensland, Australia: Epidemiology, Clinical Features and Outcome. // Pediatr Infect Dis J – 2021 – Vol – NNULL – p.; PMID:33902079
- McNeil JC., Joseph M., Sommer LM., Vallejo JG. The Contemporary Epidemiology, Microbiology and Management of Chronic Osteomyelitis in US Children. // Pediatr Infect Dis J – 2021 – Vol – NNULL – p.; PMID:33902075
- Ochi F., Tauchi H., Moritani K., Murakami S., Miyamoto H., Ueda M., Nagai K., Eguchi-Ishimae M., Eguchi M. A Catheter-Related Bloodstream Infection by Brevibacterium casei in a Child with Acute Myeloid Leukemia: Case Report and Literature Review. // Case Rep Pediatr – 2021 – Vol2021 – NNULL – p.6691569; PMID:33898073
- François B., Jafri HS., Chastre J., Sánchez-García M., Eggimann P., Dequin PF., Huberlant V., Viña Soria L., Boulain T., Bretonnière C., Pugin J., Trenado J., Hernandez Padilla AC., Ali O., Shoemaker K., Ren P., Coenjaerts FE., Ruzin A., Barraud O., Timbermont L., Lammens C., Pierre V., Wu Y., Vignaud J., Colbert S., Bellamy T., Esser MT., Dubovsky F., Bonten MJ., Goossens H., Laterre PF., Chochrad D., Dive A., Foret F., Simon M., Spapen H., Creteur J., Bouckaert Y., Biston P., Bourgeois M., Novacek M., Vymazal T., Svoboda P., Pachl J., Sramek V., Hanauer M., Hruby T., Balik M., Suchy T., Lepape A., Argaud L., Dailler F., Desachy A., Guitton C., Mercat A., Meziani F., Navellou JC., Robert R., Souweine B., Tadie JM., Maamar A., Annane D., Tamion F., Gros A., Nseir S., Schwebel C., Francony G., Lefrant JY., Schneider F., Gründling M., Motsch J., Reill L., Rolfes C., Welte T., Cornely O., Bloos F., Deja M., Schmidt K., Wappler F., Meier-Hellmann A., Komnos A., Bekos V., Koulouras V., Soultati I., Baltopoulos G., Filntisis G., Zakynthinos E., Zakynthinos S., Pnevmatikos I., Krémer I., Szentkereszty Z., Sarkany A., Marjanek Z., Moura P., Pintado Delgado MC., Montejo González JC., Ramirez P., Torres Marti A., Valia JC., Lorente J., Loza Vazquez A., De Pablo Sanchez R., Escudero D., Ferrer Roca R., Pagani JL., Maggiorini M. Efficacy and safety of suvratoxumab for prevention of Staphylococcus aureus ventilator-associated pneumonia (SAATELLITE): a multicentre, randomised, double-blind, placebo-controlled, parallel-group, phase 2 pilot trial. // Lancet Infect Dis – 2021 – Vol – NNULL – p.; PMID:33894131
- Påhlman LI., Manoharan L., Aspelund AS. Divergent airway microbiomes in lung transplant recipients with or without pulmonary infection. // Respir Res – 2021 – Vol22 – N1 – p.118; PMID:33892717
- Jones SU., Chua KH., Chew CH., Yeo CC., Abdullah FH., Othman N., Kee BP., Puah SM. spa diversity of methicillin-resistant and -susceptible Staphylococcus aureus in clinical strains from Malaysia: a high prevalence of invasive European spa-type t032. // PeerJ – 2021 – Vol9 – NNULL – p.e11195; PMID:33889447
- Alshaya MA., Almutairi NS., Shaath GA., Aldosari RA., Alnami SK., Althubaiti A., Abu-Sulaiman RM. Original Article–Surgical site infections following pediatric cardiac surgery in a tertiary care hospital: Rate and risk factors. // J Saudi Heart Assoc – 2021 – Vol33 – N1 – p.1-8; PMID:33880325
- Saltoglu N., Surme S., Ezirmik E., Kadanali A., Kurt AF., Sahin Ozdemir M., Ak O., Altay FA., Acar A., Cakar ZS., Tulek N., Kinikli S. The Effects of Antimicrobial Resistance and the Compatibility of Initial Antibiotic Treatment on Clinical Outcomes in Patients With Diabetic Foot Infection. // Int J Low Extrem Wounds – 2021 – Vol – NNULL – p.15347346211004141; PMID:33856261
- Bläckberg A., Morenius C., Olaison L., Berge A., Rasmussen M. Infective endocarditis caused by HACEK group bacteria-a registry-based comparative study. // Eur J Clin Microbiol Infect Dis – 2021 – Vol – NNULL – p.; PMID:33852103
- Gupta G., Shah MM., Raibagkar S., Shah A., Rabbi Q. Reconstruction of post-osteomyelitis 1st ray phalangeal loss by reverse dermis cross toe flap and fibula bone grafting: A rare case report. // Foot (Edinb) – 2021 – Vol – NNULL – p.101782; PMID:33849758
Как предотвратить заражение
У 20% младенцев первого года жизни на коже и слизистых обнаруживается St.aureus. Столкнуться с этой бактерией можно в любых общественных пространствах . Поэтому полностью предохранить себя от стафилококка затруднительно.
Однако при имплантации, установке катетеров, уходе за ранами и ожогами и при прочих хирургических процедурах меры предосторожности необходимы. Для снижения количества внутрибольничных заражений резистентными видами стафилококков проводятся регулярные обследования сотрудников на бессимптомное носительство, санитарная обработка помещений, используются бактерицидные средства, одноразовые инструменты и перчатки
Стафилококк погибает в растворе этилового спирта и при кипячении, но устойчив к замораживанию и может длительно выживать на пластиковых поверхностях .
Почему MRSA существует?
Естественный отбор до сих пор является основным принципом развития всего живого. А бактерии живут в этом мире намного дольше, чем мы, поэтому они особенно преуспели в этом. Кроме этого, гены бактерий постоянно видоизменяются, чтобы противостоять основному своему врагу — антибиотику.
Более слабые виды бактерий, столкнувшись с антибиотиком, погибают, в то время как более стойкие просто игнорируют лекарство. Это означает, что в следующий раз вы можете столкнуться уже со стафилококком, который удачно пережил встречу с антибиотиком, а, следовательно, приобрел устойчивость к нему.
Именно поэтому врачи всегда советуют пациентам пропивать весь курс антибиотиков до конца. Если пациент не заканчивает курс лечения, то большинство бактерий умирает, но не все. Выжившие приобретают резистентность (то есть устойчивость) к антибиотикам. А каждая последующая мутация только увеличивает способность бактерий к выживанию.
Применение огромного числа антибиотиков в больницах и роддомах вызывает огромное число мутаций стафилококка, тем самым увеличивая его устойчивость к лекарственным препаратам.
Факторы, которые провоцируют заболевание
К сожалению, шанс избежать возникновения золотистого стафилококка, нет ни у одного человека. Проблема заключается еще и в том, что микроорганизмы способны вырабатывать особенный фермент, который называется коагулаза. Именно он помогает защищать стафилококк от естественной защиты организма.
Существует несколько факторов, которые в разы увеличивает шанс заразиться золотистым стафилококком:
- употребление наркотиков при помощи инъекции;
- наличие хронических заболеваний, в том числе сахарный диабет, нарушение кровообращения;
- ослабление иммунитета у маленьких детей и у взрослых в пожилом возрасте;
- применение лекарственных препаратов, которые необходимо использовать внутривенно;
- посещение мест с большим скоплением людей (например, салона красоты, больницы, метро).
Как передается золотистый стафилококк
Чаще всего золотистый стафилококк попадает в человеческий организм при внутривенном питании, гемодиализе, при использовании инфицированных медицинских инструментов и при проведении вентиляции легких. Помимо этого, инфекционные агенты могут размножаться на различных продуктах питания (на мясе, пирожных, тортах с кремом, яйцах и молочных продуктах) и проникать вместе с ними в ЖКТ.
Высока вероятность передачи стафилококка при кашле и чихании. Нередки и случаи инфицирования через повреждения целостности кожных покровов и при использовании общих предметов обихода с больным человеком.
Золотистый стафилококк: выживает сильнейший
Золотистый стафилококк славится своей способностью быстро адаптироваться к антибактериальным препаратам.
Через несколько лет после внедрения в клиническую практику пенициллина появились первые сообщения о пенициллин-резистентных штаммах S. aureus. Сегодня практически все штаммы стафилококка вырабатывают ферменты бета-лактамазы, разрушающие природные пенициллины.
С полусинтетическими пенициллинами — метициллином и оксациллином — история повторилась. Наделенные способностью подавлять разрушительное действие бета-лактамаз, они, как и ожидалось, стали эффективным средством лечения инфекций, вызванных пенициллинрезистентными штаммами стафилококка. Но не прошло и пяти лет, как были зарегистрированы штаммы S. аureus, устойчивые не только к новым препаратам, но и ко всем бета-лактамным антибиотикам: так называемые MRSA (methicillin-resistant Staphylococcus aureus). На этот раз бактерии избрали другой способ защиты — «научились» синтезировать дополнительный фермент, участвующий в синтезе главного компонента бактериальной стенки — пептидогликана — и характеризующийся пониженной способностью к связыванию с бета-лактамами. В присутствии бета-лактамных препаратов его активность остается неизменной, синтез пептидогликанов продолжается и, как следствие, сохраняется жизнеспособность MRSA.
Также читайте: Борьба с устойчивостью к противомикробным средствам: роль провизоров и фармацевтов
Нередко устойчивость к бета-лактамам ассоциируется с устойчивостью к антибиотикам других групп. По некоторым данным, частота ассоциированной резистентности среди MRSA к макролидам, линкозамидам, тетрациклинам, хлорамфениколу и гентамицину (являющемуся маркером устойчивости ко всем аминогликозидам) превышает 40–80%.
Средний уровень устойчивости к рифампицину относительно невысок — 14%. Однако резистентность к препарату может формироваться даже в процессе лечения.
С внедрением в медицинскую практику фторхинолонов появилась надежда на эффективную эрадикацию MRSA. Но по прошествии четырех лет выяснилось, что в зависимости от интенсивности применения этих препаратов частота резистентности к ним варьирует от 9 до 80%.
Устойчивость к триметоприм/сульфаметоксазолу формируется крайне редко. Тем не менее использовать его для лечения инфекций, вызванных MRSA, нецелесообразно из-за возможных побочных реакций в виде синдрома Стивенса — Джонсона или синдрома Лайелла.
А вот природный трициклический гликопептидный антибиотик ванкомицин, созданный еще в 50-х годах прошлого века, в период катастрофического роста резистентности S. аureus к пенициллину, сегодня считается препаратом выбора для эрадикации MRSA.
Также читайте: Staphylococcus aureus: золотистая смерть или не стоит беспокоиться?
Любопытно, что добрых два десятка лет ванкомицин использовали в основном для лечения стафилококковых инфекций у больных с тяжелыми аллергическими реакциями на пенициллин. И только в начале 80-х, когда резко увеличилась устойчивость S. аureus к метициллину (а заодно и ко всем бета-лактамам и антибиотикам других классов), он «приобрел» новый статус. Как долго ванкомицин будет оставаться препаратом выбора, прогнозировать никто не берется. Хотя бы потому, что лет десять назад штаммы стафилококка со сниженной чувствительностью к препарату были выделены во Франции и в Японии, несколько позже — в Южной Корее, США, Шотландии, Бразилии и ЮАР. Не так давно в США были выделены ванкомицинрезистентные штаммы S. аureus. Их пока только десять.
Ламара Львова, канд. биол. наук
“Фармацевт Практик” #02′ 2010
Поділіться цим з друзями!
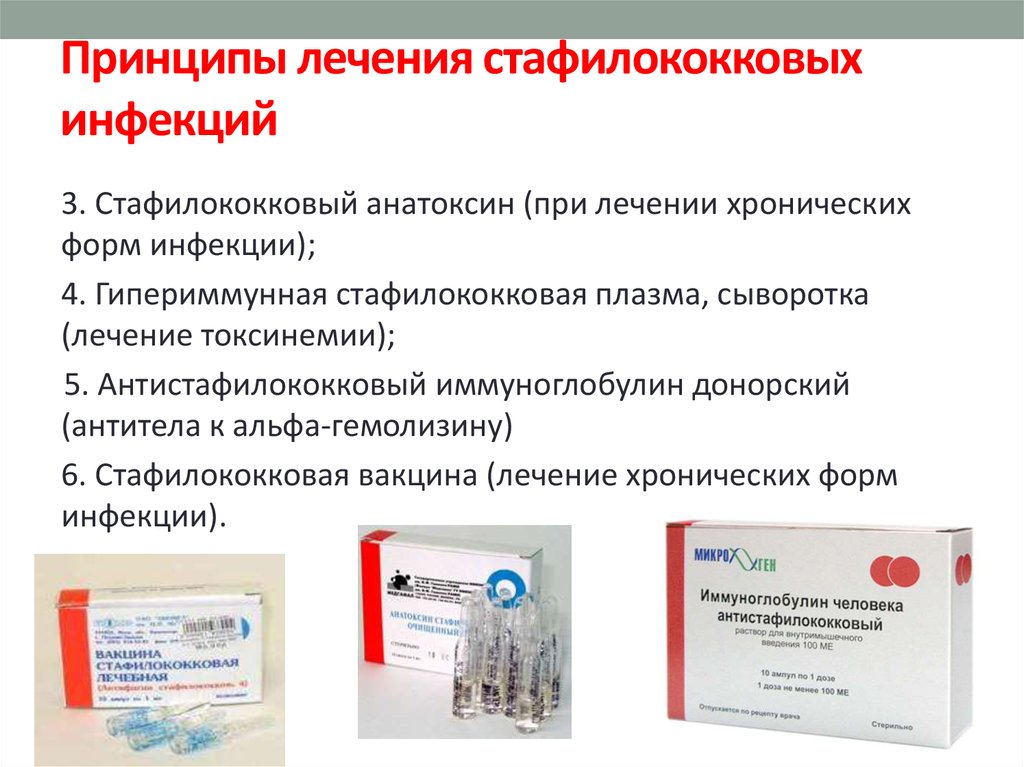
Лечение стафилококковой инфекции
Медикаментозная терапия
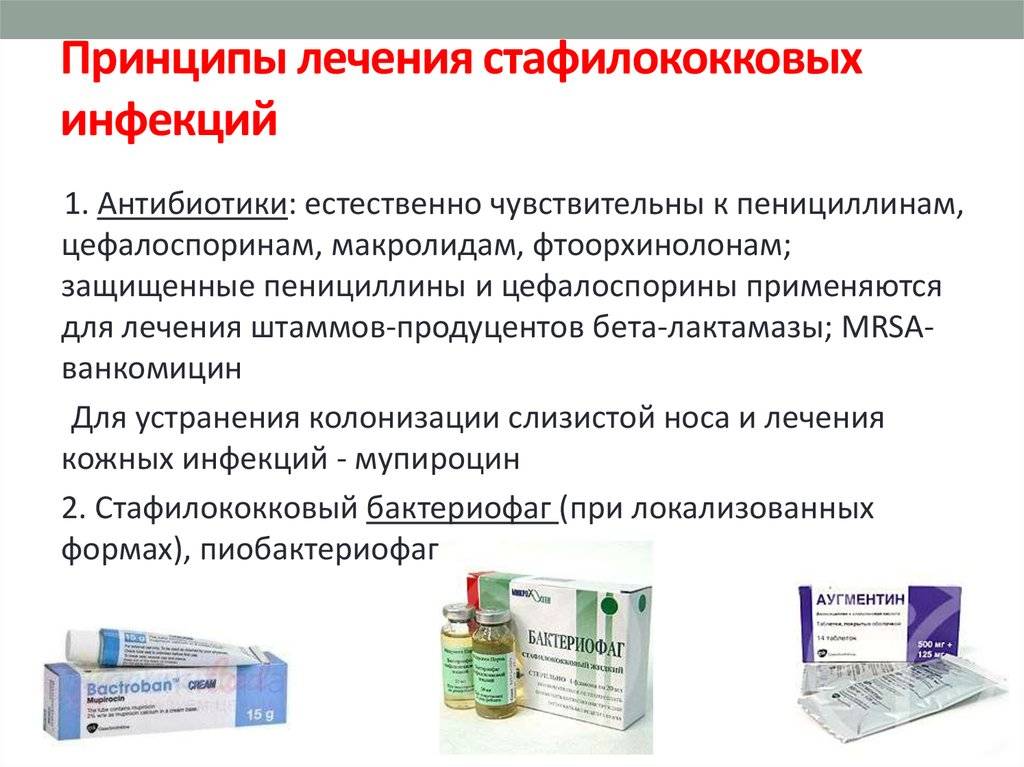
Лечение стафилококковой инфекции проводят в четырёх направлениях:
· этиотропная терапия; · санация очагов инфекции; · иммунотерапия; · патогенетическая терапия.
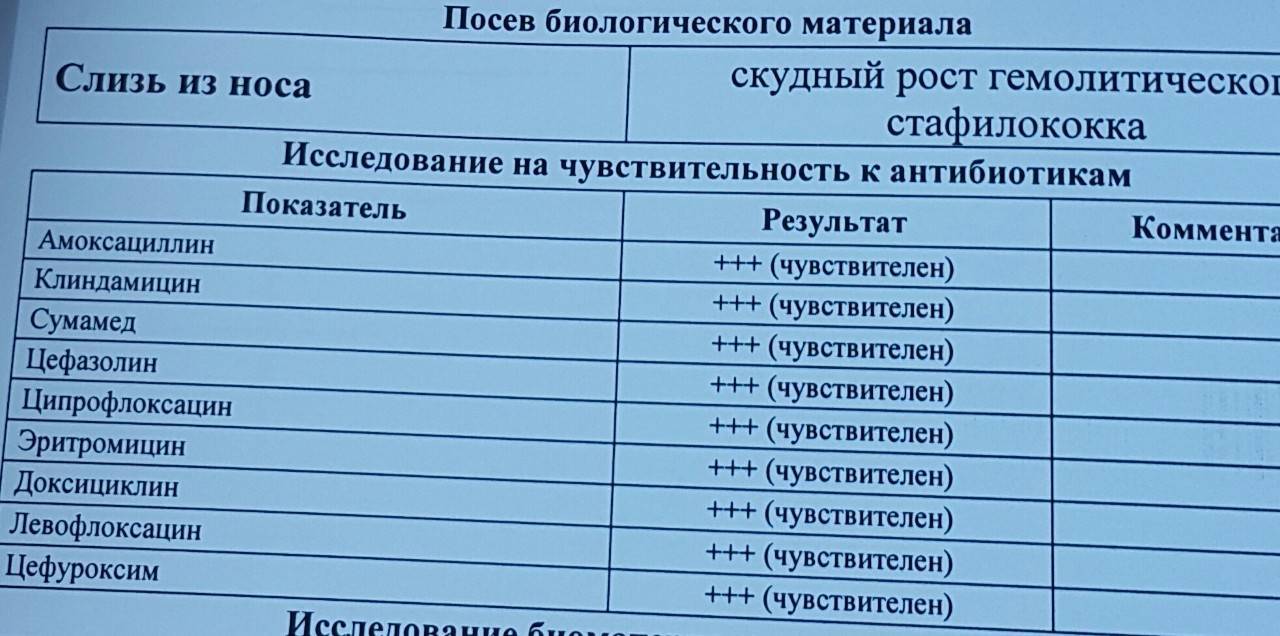
Этиотропную терапию проводят, ориентируясь на результаты тестирования чувствительности к антимикробным средствам.
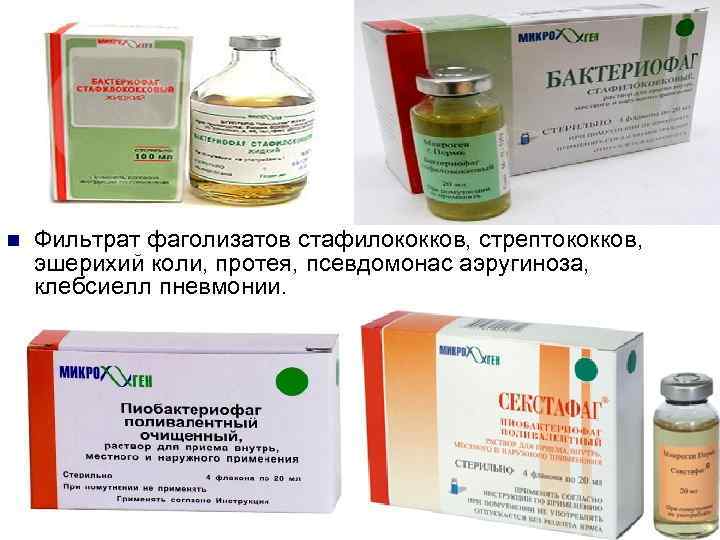
При выделении штаммов, чувствительных к метициллину, применяют оксациллин, цефалоспорины I поколения; при выделении устойчивых штаммов — ванкомицин, препараты пенициллинов, защищённые ингибиторами бета-лактамаз (сальбутамол, тазобактам, амоксициллин + клавулановая кислота). Применяют также рифампицин, линезолид, фузидовую кислоту, клиндамицин, фторхинолоны (левофлоксацин, пефлоксацин, офлоксацин, ципрофлоксацин), стафилококковый бактериофаг (местно, перорально).
Обязательное условие эффективной терапии — хирургическая санация гнойных очагов (вскрытие, эвакуация гноя, иссечение нежизнеспособных тканей, дренирование).
Специфическую иммунотерапию проводят антистафилококковым иммуноглобулином. Вводят внутримышечно в дозе 5 МЕ на 1 кг массы тела антиальфастафилолизин, 3–5 инъекций ежедневно или через день. В ряде случаев вводят подкожно в нарастающих дозах: 0,1; 0,3; 0,5; 0,7; 0,9; 1,2; 1,5 мл через день стафилококковый анатоксин, очищенный жидкий. Применяют также препараты нормального человеческого иммуноглобулина, например иммуноглобулин нормальный человеческий для внутривенного введения (пентаглобин; интраглобин; октагам; эндобулин С/Д). Для иммуностимуляции используют левамизол, имунофан, азоксимер.