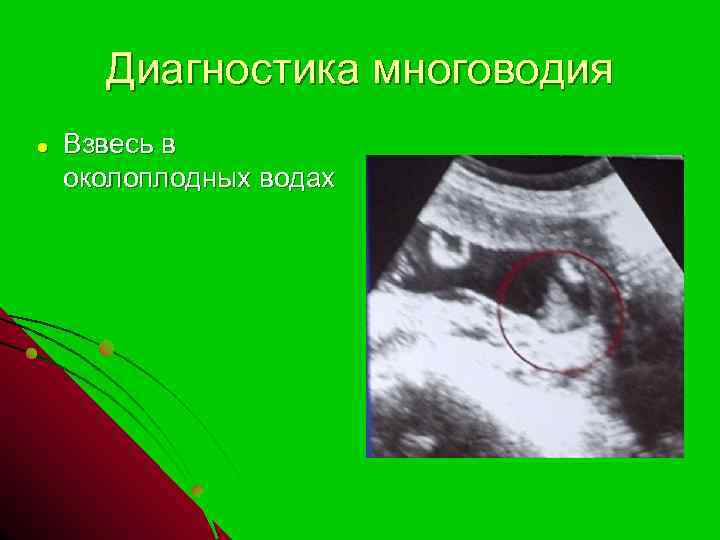
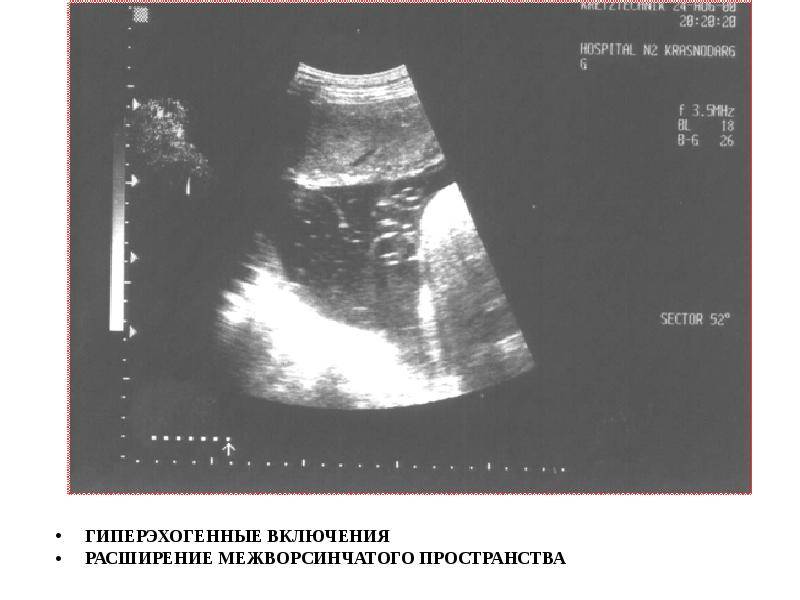
Способы обнаружения
Для того чтобы определить наличие и количество взвесей в околоплодных водах применяются разнообразные методы диагностики и обнаружения, а именно:
- Проведение амниоскопии – специальный метод, во время которого в шейку матки вводится специальный прибор, оценивающий состояние околоплодных вод. Применяется для точного диагностирования состояния вод и определения опасности возникновения и развития кислородного голодания младенца при переношенной беременности;
- Проводится ультразвуковое исследование плода и непосредственно околоплодных вод;
- Амниоцентез – это процедура, при которой выполняется прокол пузыря с плодом через стенку матки (чаще всего брюшную). Подобный метод диагностики необходим для точного диагностирования развития патологии начиная с 20 недели. Кроме наличия взвесей, позволяет точно определить хромосомный набор ребенка.
Рекомендации при острой форме заболевания
Профилактика обезвоживания
Меры против высокой температуры
Любую повышенную температуру нужно сбивать. Это связано с тем, что жар дополнительно выводит из организма воду, усиливая обезвоживание. Чтобы избежать не только обезвоживания, но и общей интоксикации, нужно обязательно дать жаропонижающее – «Ибуклин», «Нурофен детский», «Ибупрофен» и др.
Антибиотики
ВОЗ дала рекомендации, когда при кишечных инфекциях показана терапия именно противомикробными препаратами:
- диарея на протяжении нескольких дней;
- кровь в рвотных и каловых массах;
- холера в тяжелой форме.
Сорбенты
Это именно то, что можно дать ребенку при кишечной инфекции, чтобы избежать интоксикации. Согласно данным ВОЗ, нет прямых доказательств действенности таким препаратов именно против заболевания. Однако и вреда они не наносят, поэтому педиатры часто их назначают.
Диета при кишечной инфекции у детей
Болезнь будет протекать хуже, если кормить ребенка молочными и мясными продуктами. Почти любая еда может ухудшить состояние. Поэтому в идеале показано голодание на 1-2 дня. Однако далеко не все родители согласны на такое и такие меры не подходят детям с низкой массой тела. ВОЗ предлагает кормить ребенка так же, как и до болезни, но лучше перевести его на вегетарианскую диету с преобладанием жидкой пищи. Полезны овощи, крупы.
Что такое амниотическая жидкость
Околоплодные воды специалисты определяют термином «амниотическая жидкость» и представляет она собой жидкую среду, которой окружен развивающийся плод. Околоплодные воды выполняют важную роль в формировании и развитии будущего малыша:
- является своеобразным защитным барьером, который препятствует проникновению инфекций к развивающемуся плоду;
- поддерживает в стерильности среду обитания малыша;
- оберегает плод от воздействия различных негативных факторов внешней среды.
Околоплодные воды — это абсолютно бесцветная и прозрачная, но на определенных этапах беременности она может окрашиваться в желтоватый цвет. Одним из опасных и тревожных состояний является окрашивание амниотической жидкости в розовый либо кровянистый цвет, поскольку это может свидетельствовать об отслойке плаценты. При диагностировании такой патологии требуется помещение беременной в лечебное учреждение, где в процессе проведения ультразвукового исследования будет определена степень отслоения плаценты.
Мелкодисперсная взвесь в околоплодных водах: что это и причины ее появления
Данный вид взвесей появляется на последнем месяце беременности (чаще на 32-34 неделе) и является не чем иным, как слущившимся эпителием плода, пушковыми волосами и частицами сыровидной смазки. При возникновении на указанном сроке не несет вреда развитию плода.
Если же мелкодисперсная смесь возникает на ранних сроках беременности, то необходимо провести обследование беременной на предмет наличия половых заболеваний и исключить внутриутробное инфицирование плода.

Незадолго до родов в околоплодных водах могут появляться частицы мекония – первородного кала. Такое явление встречается у 10% женщин, разродившихся в намеченный срок, и почти у половины беременных, переносивших ребенка на 1-2 недели.
Диагностика и лечение
Визуально определить наличие отклонений может гинеколог при плановом осмотре пациентки. Врач измеряет объем живота, определяет размеры дна матки. При подозрении на патологию назначается УЗИ, которое поможет выявить наличие отклонений. УЗИ позволяет определить объем околоплодных вод, патологию развития плода (либо исключить патологию).
Для определения патологии проводят УЗИ и допплерографию. Это позволяет выяснить:
- объем околоплодной жидкости;
- степень развития плода;
- самочувствие плода;
- кровообращение в пуповине;
- бактериальный анализ.
После установленного диагноза проводится лечение. Если женщина страдает от ожирения, рекомендуется диета и медицинские препараты. Снижение массы тела обеспечит более качественное развитие малыша, улучшает самочувствие матери.

Общая терапевтическая схема
- Полноценное питание женщины;
- прием витаминно-минеральных комплексов;
- медикаменты для корректировки обменных процессов в плаценте;
- препараты для борьбы с патологией, вызвавшей снижение объема вод.
Умеренно выраженное маловодие при беременности не требует госпитализации женщины, при выраженной патологии пациентка должна находиться под постоянным акушерским наблюдением. При умеренно выраженном маловодии рекомендуется ограничить физическую активность, полностью исключить физическую нагрузку, хорошо питаться, принимать назначенные препараты.
Искусственным образом увеличить объем околоплодных вод невозможно
Важно наладить полноценное питание через плаценту, обеспечить малыша достаточным объемом кислорода
Если женщина не долечила бактериальную инфекцию, которая могла спровоцировать дефицит вод, ее госпитализируют на лечение. Акушеры стараются создать благоприятные условия для развития малыша в материнском организме. Но если это не удается, проводят кесарево сечение и досматривают ребенка в условиях стационара.
Женщина должна понять, что любое отклонение от нормы наносит вред малышу. Поэтому постоянный контроль за состоянием здоровья поможет избежать аномалий в развитии зародыша, родить здорового ребенка. При клинической картине с выраженным маловодием может встать вопрос об искусственных родах, если позволяют сроки беременности. Также часто проводят кесарево сечение, если женщина не в состоянии самостоятельно родить. На ранних сроках зародыш удаляют, если заметны серьезные пороки в развитии.
Лечить ли гарднереллу при беременности
Полностью избавиться от гарднереллы у беременных женщин невозможно из-за запрета на проведение системного лечения в этот период
Допустимо проводить только местную терапию, а также важно следить за концентрацией патогенных микроорганизмов, не допуская ее увеличения. Оставлять инфекцию без лечения опасно, поскольку бактериальный вагиноз приводит к неприятным последствиям как для будущей матери, так и для плода
Опасна ли гарднерелла для беременных
Даже если в мазке при беременности было обнаружено большое число гарднерелл, это не является поводом для беспокойства. Микробы такого ряда не относятся к высокопатогенным бактериям, которые способны вызывать сильные сбои и системные воспаления.
Единственное, чем опасна гарднерелла для беременной женщины, — это риск возникновения воспалительного процесса на слизистой оболочке. В сложных и запущенных случаях она может привести к заболеваниям репродуктивной системы, патологическим кровотечениям, эндометриту после родов, разрыву оболочек плода до родоразрешения и заболеваниям мочеполовых органов с частыми рецидивами.
Влияние гарднереллы на плод при беременности
В период вынашивания плода гарднерелла не представляет опасности для будущего ребенка, поскольку возбудитель инфекции не обладает способностью проникать сквозь плаценту. Пороков развития и выкидышей она тоже не провоцирует. Тем не менее, гарднереллез может вызывать раннее отхождение околоплодных вод и даже преждевременные роды.
Этиология
Взвесь – это концентрированная желчь, которая имеет вид небольших конкрементов или песчинок. В состав этих сгустков входит холестерин, белок и соли кальция. Формирование такого осадка указывает на серьёзные проблемы с желчным пузырём и может быть предвестников развития желчнокаменной болезни.
Прогрессировать недуг может и у ребёнка, и у взрослого человека. Зачастую причинами появления новообразований становится нарушенный обмен холестерина. Провоцировать появление патологического процесса могут такие факторы:
- неправильное питание;
- неактивный способ жизни;
- развивающийся холестероз.
У женского пола провоцировать недуг может беременность, а точнее, внутрибрюшное давление, которое повышается при вынашивании ребёнка. Применение противозачаточных таблеток тоже может стать причиной изменения состава желчи и провоцировать появление таких конкрементов. Также в группу риска попадают люди с сахарным диабетом, циррозом печени, атеросклерозом и лишним весом.
Причины развития взвеси в желчном пузыре скрываются и в таких факторах:
- резкое похудение;
- операции;
- употребление антибиотиков или цитостатиков;
- серповидноклеточная анемия;
- пересадка органов или костного мозга;
- панкреатит;
- избавление от камней с помощью ударно-волновой литотрипсии;
- водянка желчного пузыря;
- продолжительное парентеральное питание.
Среди пациентов детской возрастной категории недуг может развиваться даже у младенцев. Зачастую причиной становится наследственный фактор. Однако клиницисты выделяют и другую этиологию:
- недостаток пищи, нерегулярное кормление, снижение веса;
- недостаточно развитая ферментативная система печени;
- недуги матери при беременности или грудном кормлении.

Это интересно: Узнайте, как проходит лечение механической желтухи за границей у онкобольных
Подтекание околоплодных вод
Что делать, если подтекают воды?
Подтекание вод происходит, когда плодный пузырь лопается в своей верхней части, либо в нем образовались микротрещины. При подтекании вод роды могут произойти спустя продолжительное время – дни, и даже недели. Игнорировать подтекание вод ни в коем случае нельзя, поскольку разрыв или трещина в плодном пузыре чревата проникновением инфекции и развитием опасного осложнения – хориоамнионита. Это инфекционно-воспалительное заболевание, при котором инфицируется плодный пузырь и амниотическая жидкость.
Важно! При хориоамнионите у матери и плода развиваются тяжелые симптомы, способные привести к гибели как матери, так и ребенка. Поэтому при данном осложнении показана срочная антибактериальная терапия, а родоразрешение проводится в кратчайшие сроки независимо от недели беременности
Если вы обнаружили, что у вас подтекают воды, немедленно сообщите об этом врачу. Он назначит вам исследование мазка из влагалища, амниоцентез или УЗИ. Также подтекание вод можно установить самостоятельно (подробнее в разделе ).
Домашние тесты на подтекание вод
Для более точного установления преждевременного разрыва плодных оболочек можно воспользоваться специальными домашними тестами, позволяющими быстро и без лишних временных и финансовых затрат установить факт подтекания вод самостоятельно. Такие тесты бывают в виде прокладок, тампонов и тест-систем.
Прокладки (тест-полоски) позволяют неинвазивным методом определить подтекание вод. Их следует носить, как обычные гигиенические прокладки, в течение определенного промежутка времени, указанного изготовителем в инструкции, наблюдая за особенностями и цветом выделений. Принцип действия таких прокладок основан на реакции на щелочную среду, которой обладают околоплодные воды. Отличие уровня pH амниотической жидкости (более 6,5) от вагинальных выделений (3,8-4,5), мочи и следов эякулята позволяет точно установить факт подтекания вод.
Тест-полоска в прокладке включает специальные высокомолекулярные соединения, и работает по колориметрическому методу – приобретает тот или иной цвет в зависимости от pH жидкости. Прокладка приобретает синий или зеленый оттенок, если кислотность жидкости, попавшей на тест-полоску, соответствует показателю выше 5,5, т.е. высока вероятность подтекания амниотических вод либо во влагалище присутствует инфекция. Тест-полоска не соприкасается с влагалищем, т.к. расположена между двумя абсорбирующими поверхностями прокладки.
Среди прокладок для определения подтекания амниотической жидкости существует ряд брендов, зарекомендовавших себя, как наиболее надежные:
- FRAUTEST amnio;
- AL-SENSE;
- Al-Rekah.
Тест-системы основаны на другом принципе. Они определяют не кислотность амниотической жидкости, а специфические протеины, которые входят в состав только амниотической жидкости.
Тест-системы считаются более надежными и точными по сравнению с тест-полосками. В то же время их цена, как правило, существенно выше. Наибольшей популярностью на сегодняшний день пользуются следующие тест-системы для определения подтекания околоплодных вод:
- AmniSure ROM Test;
- AmnioQuick.
Как выявить наличие взвесей в амниотической жидкости?
Существует три основных метода, позволяющих исследовать состояние околоплодных вод и их прозрачность:
- УЗИ – самый простой и безопасный тест на околоплодные воды, который позволяет обнаружить взвеси в амниотической жидкости.
- Амниоскопия – специализированный прибор, который вводится в шейку матки женщины и позволяет изучить состояние околоплодных вод. Чаще всего данный способ назначается при переношенной беременности для определения гипоксии (кислородного голодания плода).
- Амниоцентез – представляет собой прокол околоплодного пузыря, производящийся через брюшную стенку матери. Проводить такой тест на околоплодные воды можно только на втором триместре беременности. Кроме характеристики взвесей, полученный анализ содержит расшифровку хромосомного набора и позволяет определить наличие возможных патологий развития плода.
Наличие взвеси в околоплодных водах не требует определенного лечения. Лекарственные препараты могут назначаться лишь при диагностировании гипоксии, чтобы обеспечить разжижение крови и улучшить маточно-плацентарный кровоток и кислородный обмен, а также в качестве профилактики кислородной недостаточности.
Очень важно при обнаружении кислородной недостаточно регулярно следить за состоянием плода и при необходимости проводить досрочное родоразрешение, чтобы избежать смерти малыша
Разновидности взвесей
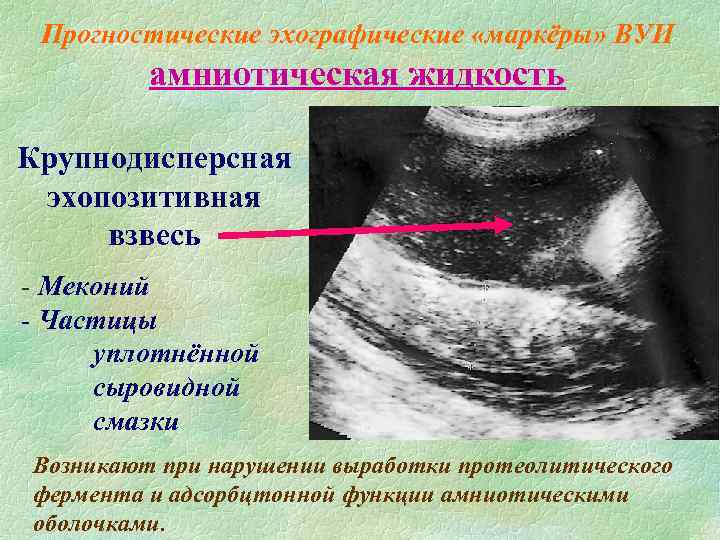
Взвеси в амниотической жидкости делят на два вида: мелкодисперсные и крупнодисперсные. Отдельно рассматривается белковая примесь, которая встречается редко. Мелкодисперсные примеси формируются из отмерших чешуек эпителия плода, частичек его пушковых волос и сыровидной смазки. Обнаруживается мелкодисперсная взвесь, как правило, после 30-й недели беременности и не оказывают негативного влияния на состояния малыша.
Крупнодисперсная взвесь в околоплодных водах – это меконий (первородный кал), выделяемый плодом в утробе. Так же, как и белковые включения, он встречается редко, однако он не столь безобиден и может представлять серьезную опасность для здоровья плода. Меконий в околоплодных водах встречается лишь у 10% женщин, разродившихся в намеченный срок, и почти у 50% беременных, переносивших ребенка. Образование примесей в первых двух триместрах беременности требует обследования пациентки на наличие воспалительных и инфекционных заболеваний.
Кому грозит разрыв плодной оболочки
От преждевременного разрыва плодной оболочки не застрахована ни одна беременная женщина. Точная причина этого явления пока неизвестна, однако существуют предпосылки для возникновения патологии. В группу риска входят женщины с истмико-цервикальной недостаточностью, различными патологиями шейки матки (гиперплазия, эрозия), имеющие скрытые ТОРЧ-инфекции.
Оболочка плода служит для защиты от механических повреждений и от различных бактерий и вирусов. Она состоит из трёх слоёв:
- Первый слой выстилает стенку матки. Он самый жёсткий и плотный, его не так то легко повредить даже механическим путём.
- Второй слой состоит из клеток зародыша.
- Третий самый тонкий и эластичный. Он соприкасается с телом ребёнка.
Все три слоя обеспечивают абсолютную стерильность, поэтому даже микроскопическая трещинка будет способствовать проникновению болезнетворных инфекций из влагалища и шейки матки.
Методы избавления
В большинстве случаев появления эховзвесей в околоплодных водах экстренного лечения не требуется. В качестве профилактической помощи доктор может назначить женщине такие средства, как Фобензим, Хофитол, Актовегин (см. также: для чего назначают Актовегин при беременности?). Если специалист подозревает, что у плода гипоксия, пациентки прописывают препараты, способные разжижать кровь, улучшать кислородный обмен и кровообращение в матке и плаценте.
При гиперэхогенном характере взвесей лечение не проводится. Если обследование выявило признаки инфекционного процесса у матери или плода, проводится антибактериальная терапия и санация половых путей роженицы. При малейших симптомах ухудшения состояния ребенка проводится срочное родоразрешение. Экстренным сигналом для досрочных родов служит и зеленый цвет амниотической жидкости (см. также: причины зеленых вод при родах).

Присутствие эхогенных взвесей в околоплодных водах в большинстве случаев считается нормой, однако если речь идет о меконии врачи серьезно относятся к ситуации. Само появление первородного кала в амниотической жидкости говорит о нарушениях в жизнедеятельности плода. Развитие патологического процесса создает ряд серьезных проблем:
- мать может не доносить ребенка до положенного срока;
- инфекция затронет плод и негативно повлияет на его развитие;
- при упущенном времени плод может погибнуть.
Отклонение от нормы околоплодной жидкости
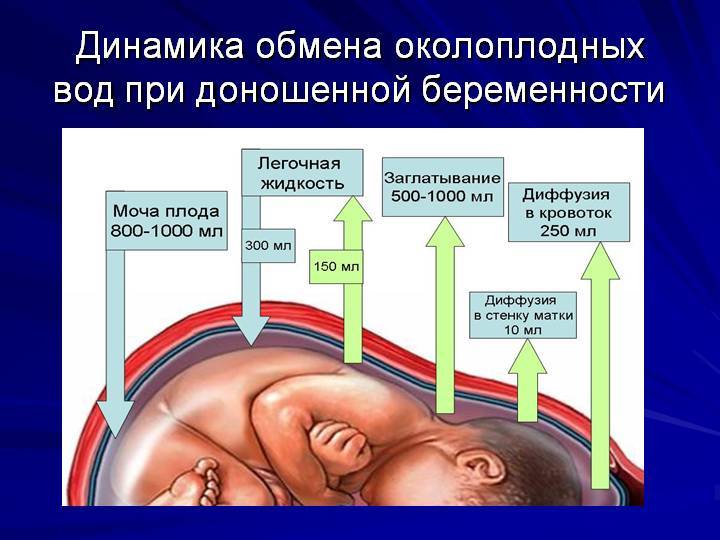
Околоплодная жидкость образуется самим плодным пузырем, а при развитии беременности, большую часть выделяют почки ребенка.

Это связано с тем, что ребенок постоянно поглощает много околоплодных вод и к концу беременности он может заглатывать около четырех литров и затем почки перерабатывают эту воду и выбрасывают через мочевыводящие пути.
Состав околоплодных вод постоянно меняется в зависимости от сроков беременности, состояния здоровья матери, а в последние месяцы беременности она начинает обновляться каждые четыре часа.
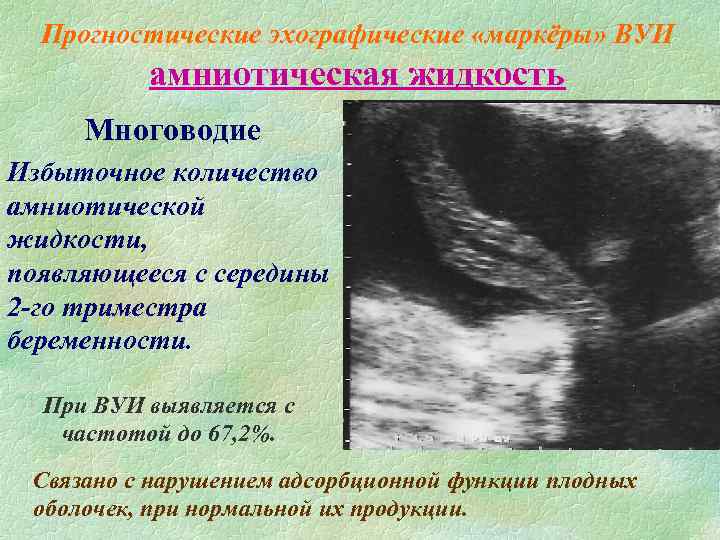
Количество околоплодных вод зависит от индивидуальных особенностей организма матери, но в том случае, когда их количество превышает полтора литра, то такое состояние называется многоводие, а при малом количестве вод, не более пол-литра, называется маловодие.
Многоводие может развиться при:
- сахарном диабете матери;
- пороках развития ребенка, когда нарушается работа кишечника;
- многоплодной беременности.
При многоводии у женщины начинают развиваться отеки нижних конечностей, появляются боли в области живота, так как матка начинает давить на соседние органы, диафрагма поднимается, кровообращение нарушается, дышать становится трудно.
Обычно роды при многоводии бывают преждевременными и для определения многоплодия необходимо обратиться к врачу.
В том случае, когда клетки плодового пузыря выделяют мало жидкости, то развивается маловодие, и основной причиной такой патологии, является:
- гипертоническая болезнь матери;
- гестозы или поздний токсикоз;
- инфекционные заболевания матери;
- фетоплацентарная недостаточность, после болезни бактериальной или вирусной инфекции;
- при ожирении, что приводит к общему нарушению обменных процессов;
- при нарушении работы мочевыводящей системы плода;
- при воспалении женских половых органов.
Маловодие может развиться на самых разных сроках беременности, и это может привести:
- К кровотечениям.
- Болям в животе.
- Общей слабости женщины.
- Могут развиться другие патологии, такие как, неправильное предлежание плода.

Симптомы и признаки подтекания околоплодных вод
Когда у женщины появляется дискомфорт связанный с выделениями, которые по своей консистенции схожи с водой или эти воды выделяются из половых путей при движении, изменении положения тела или когда женщина немного потужится или при значительном разрыве плодового яйца, жидкость начинает стекать струйкой, то все эти симптомы говорят о нарушении поверхности плодового пузыря.
Диагностика излития околоплодных вод и прогноз жизнеспособности плода
Один из методов диагностики излития околоплодных вод — цитологическое исследование влагалищного секрета. В свежий мазок добавляют каплю 1% р-ра эозина. Далее препарат рассматривают под микроскопом: эпителиальные клетки влагалища, эритроциты и лейкоциты будут ярко окрашены, а клетки плода, содержащиеся в отошедших водах — бесцветны.
Задача гинекологов при сохранении беременности, осложнённой разрывом околоплодной оболочки — предотвратить преждевременные роды до достижения плодом жизнеспособности вне условий матки. Показатель к родоразрешению — определенный порог сурфактанта у плода. Это поверхностно активные тела, выстилающие лёгкие изнутри и препятствующие слипанию лёгочных стенок друг с другом.
У недоношенных детей сурфактант недоразвит, поэтому они не могут дышать сами и находятся под аппаратом вентиляции лёгких. Сурфактант состоит из липида сфингомиелина и жироподобного вещества лецитина. Соотношение лицетина к сфингомиелину 2:1 говорит о способности малыша дышать самостоятельно. Диспропорция между компонентами указывает на возможность респираторного дистресс-синдрома, при котором ребёнок не может самостоятельно дышать.
Прогноз жизнеспособности можно составить по следующим цифрам:
- Л/С 2:1 или более — нормальная зрелость легких. Риски развития респираторного дистресс-синдрома составляют не более 2%;
- Л/С 1,5-1,9:1 -— риск составляет 50 %;
- Л/С 1,5:1 — риск превышает 70-73%.
Неблагоприятные последствия наличия гидросальпинкса в отношении фертильности
Гидросальпинкс относится к одной из форм трубного фактора бесплодия. Когда фаллопиевы трубы закупорены, клетки внутри нее выделяют жидкость, но она не может выйти, постепенно накапливается и приводит к расширению трубы. Это делает невозможным оплодотворение и, следовательно, беременность, поскольку блокируется перемещение овулировавшей яйцеклетки из яичника в маточную трубу для контакта со спермой.
Если овулировавшая яйцеклетка каким-то образом сможет соединиться со сперматозоидом для оплодотворения, гидросальпинкс все равно заблокирует попадание эмбриона в матку для имплантации.
Гидросальпинкс может привести к внематочной беременности, когда эмбрион имплантируется вне матки, чаще всего внутри фаллопиевой трубы, что приводит к потенциально опасной для жизни ситуации.
Гидросальпинкс может негативно повлиять на лечение бесплодия. По данным институтов здравоохранения разных стран, у женщины с гидросальпинксом, подвергающейся вспомогательным репродуктивным технологиям (ЭКО), наблюдается снижение эффективности такого лечения вдвое по сравнению со здоровыми. По этой причине пациенткам, желающим забеременеть с помощью ВРТ, рекомендуется удалить гидросальпинкс хирургическим путем перед лечением ЭКО.
Кроме того, наличие гидросальпинкса негативно влияет на развитие плода при естественной беременности. Эта патология:
- оказывает губительное действие на яйцеклетку;
- оказывает эмбриотоксическое действие;
- повреждает эндометрий таким образом, что это приводит к плохой имплантации и росту эмбриона.
Осложнения:
- разрыв маточной трубы, признаки — резкая боль, падение АД, бледность, холодный липкий пот;
- инфицирование гидросальпинкса с развитием абсцесса и риском перитонита.
Лечение
Лечение при образовании взвеси направлено на снятие воспаления, очищение мочевыделительного тракта, укрепление иммунной системы, восстановление половых функций у мужчин и предупреждение возможного рецидива.
Схему лечения назначает врач, основываясь на данных о причине возникновения конкрементов, размере и составе частиц и наличии сопутствующих заболеваний.
Если во время обследования медицинский специалист обнаружил эхогенные образования, которые являются следствием выхода песка из почек, то для облегчения продвижения осадка по мочевым путям рекомендуется обильное питье и специальная диета . Радикальное лечение в этом случае не требуется.
При обнаружении крупных камней перед применением лекарственной и народной терапии их необходимо удалить. Однако в ряде случаев камень растворяется без хирургического вмешательства и дробления.

Схему лечения назначает врач, основываясь на данных о причине возникновения конкрементов, размере и составе частиц и наличии сопутствующих заболеваний.
Медикаменты
Если пациент испытывает боли, то врачи рекомендуют прием медикаментов спазмолитического и анальгетического действия – Баралгин, Дротаверин, Но-шпа, Спазмалгон.
При инфицировании и воспалении урогенитальной области специалисты назначают противомикробные препараты: Нитроксолин, Монурал, Палин.
Для выведения солей и ингибирования процесса кристаллизации плотных образований следует употреблять медикаментозные средства с содержанием углеводородов: Ависан, Канефрон, Цистон, Цистенал, Уролесан, Уронефрон, Фитолизин.
Для укрепления защитных сил организма применяют витамины и иммуномодуляторы.
Народная медицина
Отвары некоторых трав обладают противовоспалительными и спазмолитическими свойствами. Устранить дискомфорт и оказать положительное влияние на мочевыводительную систему помогают березовые листья, полевой хвощ, ромашка, толокнянка. Женщины могут использовать растения для спринцевания.
Положительное влияние оказывают настои и морсы из листьев и ягод клюквы или брусники.
Диета
Для восстановления метаболических процессов необходимо соблюдать диету и питьевой режим, отказаться от газированных и алкогольных напитков, избавиться или предотвратить появление избыточного веса.
Врачи рекомендуют убрать из рациона соленые, маринованные, копченые, жареные и острые блюда.
В рационе больного должны преобладать ощелачивающие, растительные и молочные продукты. В меню следует включить:
- нежирный кефир, ряженку, творог;
- хлебцы без содержания дрожжей;
- отварную курицу, индейку и рыбу;
- красные ягоды и фрукты: чернику, смородину, вишню, сливу, клюкву, бруснику;
- морсы, компоты, слабозаваренный чай.
Для борьбы с осадками эффективно употребление ощелачивающей минеральной воды.
Самые распространенные симптомы:
1. Мочеиспускание проходит с дискомфортом: резь и жжение.
2. Выделения не только во время менструального периода – симптоматичны кровянистые выделения из влагалища.
3. Покраснение, воспаление мочеполовых органов.
4. Половой акт с болями и неприятными ощущениями.
5. Аномальные выделения из половых органов – пенистое и с желтоватым оттенком.
6. Неприятный запах.
Если паразит дойдет до матки или придатков, возможны дополнительные симптомы в виде: слабость, сниженная активность, температура, боли внизу живота.
Организм, подверженный заболеванию трихомониаз также является благоприятным для других патогенов.
При выявлении данных признаков необходимо вам и вашему партнеру в кратчайшие сроки обследоваться у врача и пройти совместное лечение. Запущенное заболевание сложно поддается лечению и может перерасти в хроническое заболевание и в некоторых случаях к бесплодию.
Мелкодисперсная взвесь в околоплодных водах: что это и причины ее появления
Данный вид взвесей появляется на последнем месяце беременности (чаще на 32-34 неделе) и является не чем иным, как слущившимся эпителием плода, пушковыми волосами и частицами сыровидной смазки. При возникновении на указанном сроке не несет вреда развитию плода.
Если же мелкодисперсная смесь возникает на ранних сроках беременности, то необходимо провести обследование беременной на предмет наличия половых заболеваний и исключить внутриутробное инфицирование плода.

Незадолго до родов в околоплодных водах могут появляться частицы мекония – первородного кала. Такое явление встречается у 10% женщин, разродившихся в намеченный срок, и почти у половины беременных, переносивших ребенка на 1-2 недели.
Механизм образования осадка
В механизме образования взвеси главную роль играет застой в билиарной системе в целом, а также нарушение в системе динамического баланса между факторами, препятствующими агрегации компонентов желчи и факторами, к ней располагающими. Желчь – пищеварительный сок, вырабатываемый печенью. Поступая из печени в желчный пузырь, для обеспечения резервной пищеварительной функции, она многократно концентрируется, приобретая свойства вязкой тягучей субстанции. При замедленном ее оттоке, при повышенном содержании холестерина происходит склеивание и кристаллизация желчных пигментов и холестерина в микролиты и их последующее увеличение.
Влияние маловодия на плод
В первом триместре недостаток околоплодной жидкости не оказывает губительное воздействие на зародыш. Обычно патологию обнаруживают при плановой диагностике УЗИ и сразу принимают меры. Причиной дефицита околоплодной жидкости может быть патология плодных оболочек. Однако это поправимо при своевременном лечении.
Начиная с 26-й недели дефицит околоплодных вод становится опасным для развития малыша. На этом сроке нельзя проводить искусственные роды, так как ребенок не выживет, а недостаток питания через плаценту останавливает развитие плода и сворачивает все функции жизнедеятельности.
Дефицит амниотической жидкости во втором триместре может привести к:
- преждевременным родам;
- тяжелым родам в срок;
- уродству плода.
Это очень опасное состояние, о котором нужно знать заранее. Регулярное посещение акушера-гинеколога исключает развитие подобной страшной патологии.

3 триместр
Маловодие при беременности в третьем триместре тоже опасно, но появляется возможность провести искусственные роды либо сделать кесарево сечение. Недоношенный ребенок выживет при соответствующем уходе, постоянном наблюдении педиатров. Дефицит околоплодной жидкости в последнем триместре часто приводит к длинным трудным родам, поэтому акушеры делают кесарево сечение.
Недостаточный объем околоплодных вод не может защитить малыша от негативных воздействий внешних факторов. Он может родиться с косолапием либо с деформированным позвоночником. Жидкость служит амортизатором, она смягчает внешнее давление. Соответственно, ее отсутствие либо дефицит не сможет защитить ребенка от механического воздействия извне.
Дефицит жидкости сковывает движения плода, лишая его активности. Он не может свободно перемещаться, менять положение тела в малом объеме жидкости. Соответственно не сможет полноценно развиваться без активных движений.
Через плаценту и околоплодные воды ребенок обменивается с матерью продуктами жизнедеятельности. От матери он получает питание и кислород, обратно отдает углекислый газ и отходы обменных процессов. Если жидкости недостаточно, то процесс обмена нарушается, что самым негативным образом сказывается на развитии малыша.
Срастание с плодной оболочкой
Но самой опасной патологией является срастание плода с плодной оболочкой. Это может случиться из-за постоянного соприкосновения кожи ребенка с оболочкой. Околоплодные воды защищают от такой патологии, если их объем соответствует норме.
Если мать страдала маловодием, фактор риска рождения ребенка с различными пороками развития — наиболее высокий. Малыш может родиться с искривленным позвоночником, с недоразвитым мозгом. Впоследствии это приведет к психическим отклонениям, инвалидности. Однако недостаток вод не является причиной врожденных аномалий внутренних органов: это влияет только на внешние патологии развития.

Отхождение вод при беременности. Что это такое?
Многие женщины задаются вопросами: как отходят околоплодные воды, как они выглядят и как не пропустить этот момент? Для начала давайте разберёмся что же такое околоплодные воды, как они образуются и зачем нужны. В течение всей своей внутриутробной жизни плод растёт и развивается в жидкостной среде – околоплодных водах (амниотической жидкости). В образовании околоплодных вод принимают участие клетки амниотической оболочки, почки, лёгкие плода. Роль околоплодных вод в развитии и внутриутробной жизни плода велика. Они принимают участие в обмене веществ, обеспечивают механическую защиту плода от внешних факторов.
Это своего рода амортизатор. Состав околоплодных вод может меняться и по характеру этих изменений можно судить о тех или иных происходящих процессах. В течение всей беременности объём околоплодных вод постепенно увеличивается и достигает максимума – 1000-1500 мл к 38 недель. Далее идёт постепенное их уменьшение. Условно околоплодные воды делят на передние и задние. Околоплодные воды, находящиеся ниже пояса соприкосновения (место тесного соприкосновения головки плода и нижнего сегмента матки) носят название передних, выше – задних.
В норме околоплодные воды имеют светло-желтый цвет, прозрачные или слегка мутные (за счёт элементов первородной смазки, эпителия, волос плода). Изменение цвета околоплодных вод, повышение вязкости указывает на патологический процесс.

Отхождение околоплодных вод во время беременности (до развития регулярной родовой деятельности) носит название преждевременного излития околоплодных вод и не является наилучшим вариантом. Так как преждевременное излитие околоплодных вод повышает риски осложнений как со стороны плода, так и со стороны матери. Причинами преждевременного излития околоплодных вод может служить инфекционно-воспалительный процесс, многоводие, тазовое предлежание плода, многоплодная беременность, истмико-цервикальная недостаточность.
Это важно!
Наиболее благоприятным является отхождение околоплодных вод на раскрытии маточного зева 7-10 см. Это своевременное излитие околоплодных вод. В данной ситуации плодный пузырь не только защищает плод от инфицирования, но мягко, плавно давит на маточный зев, способствуя его плавному раскрытию.
Ранним излитием околоплодных вод считается излитие вод с момента развития регулярной родовой деятельности до 4 см раскрытия маточного зева.
Причины возникновения судорог
Вызвать судороги ног может ряд причин:
- Сдавление нижней полой вены. Если ноги сводит на более поздних сроках на фоне излишне быстрого набора веса, то можно с большой долей вероятности утверждать, что причина кроется именно в давлении на нижнюю полую вену, которое создается вследствие неудобной позы для сна.
- Нарушается калий-кальциевый обмен. Судороги могут возникать также на фоне снижения содержания в организме кальция, магния и калия, ответственных за нормальное функционирование тканей.
- Варикоз — одна из причин часто повторяющихся эпизодов ночных судорог конечностей у беременных. Снижение тонуса сосудов приводит к застою крови, из-за чего кровообращение нарушается, провоцируя спазмы.
- Анемия, часто развивающаяся во втором триместре. При нехватке в организме железа показатели гемоглобина падают, транспортировка кислорода к тканям нижних конечностей замедляется, что вызывает нарушения, запускающие механизм бесконтрольного сокращения миоцитов (мышечных клеток).