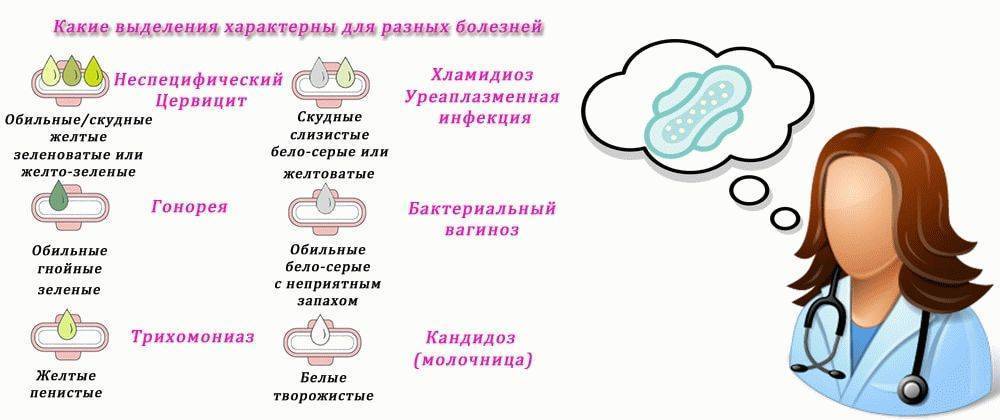
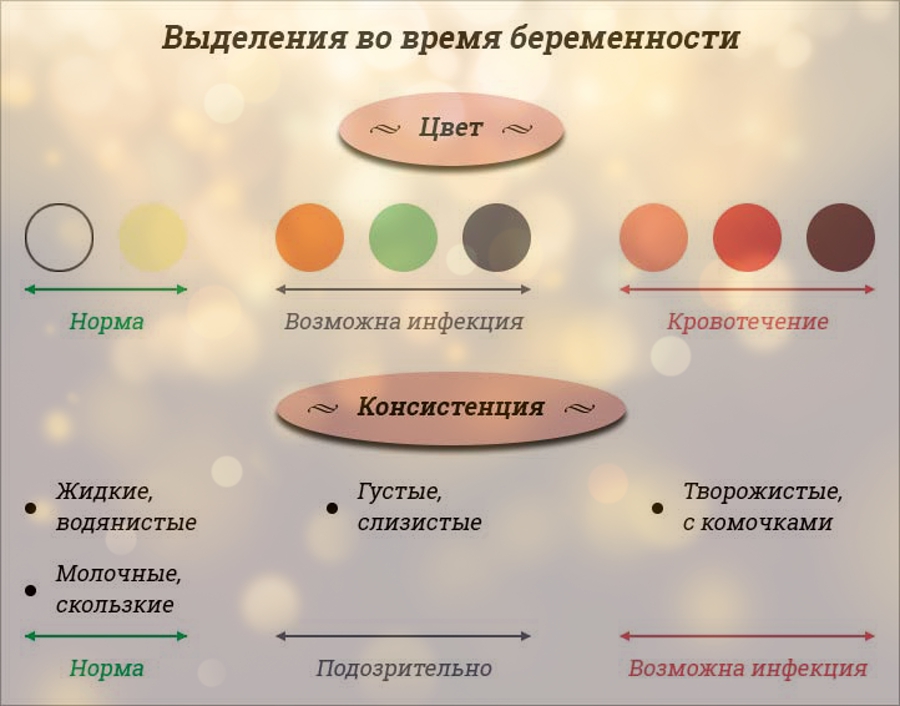
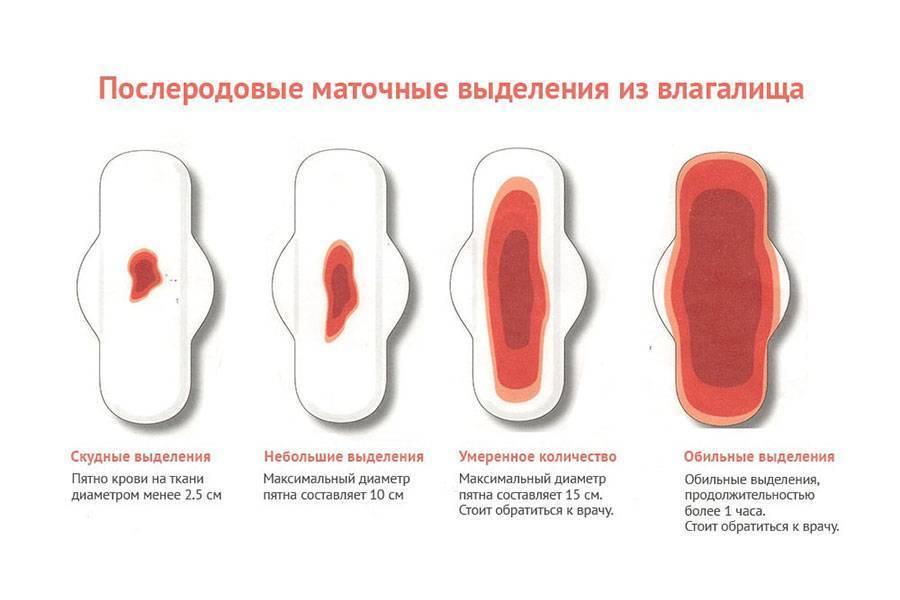
Популярные вопросы и ответы
Белые выделения чаще всего являются нормой при беременности. Однако могут беспокоить будущих мам. На самые популярные вопросы отвечают врачи-гинекологи Дайва Пикаускайте и Сюзанна Григорян.
Что не нужно делать, заметив белые выделения?
Если выделения беспокоят, не стоит делать следующее:
● применять самостоятельно лекарственные препараты;● проводить спринцевания или сидячие ванночки с лекарственными травами;● пользоваться мылом для осуществления интимной гигиены, оно пересушивает слизистые, их защитные функции нарушаются;● пользоваться ежедневными прокладками или носить синтетическое нижнее белье.
Как отличить околоплодные воды от обильных выделений?
В конце беременности количество выделений увеличивается. Часто они становятся настолько обильными, что будущей маме кажется, что у нее подтекают воды. Отличить околоплодные воды от выделений можно.
Выделения более плотные, оставляют на белье засохшее пятно или характерный белый цвет.
Околоплодная жидкость 一 это вода. Она не тянется, при высыхании не оставляет следов.
В случае сомнений лучше обратиться к врачу, который точно определит причину. Также в аптеке продаются специальные тесты, показывающие, есть ли подтекание вод.
Можно ли посещать бассейн при наличии белых выделений?
Если выделения не беспокоит, беременная может купаться в бассейне, реке, море и любых других водоемах. В случае сомнений рекомендуется получить одобрение врача.
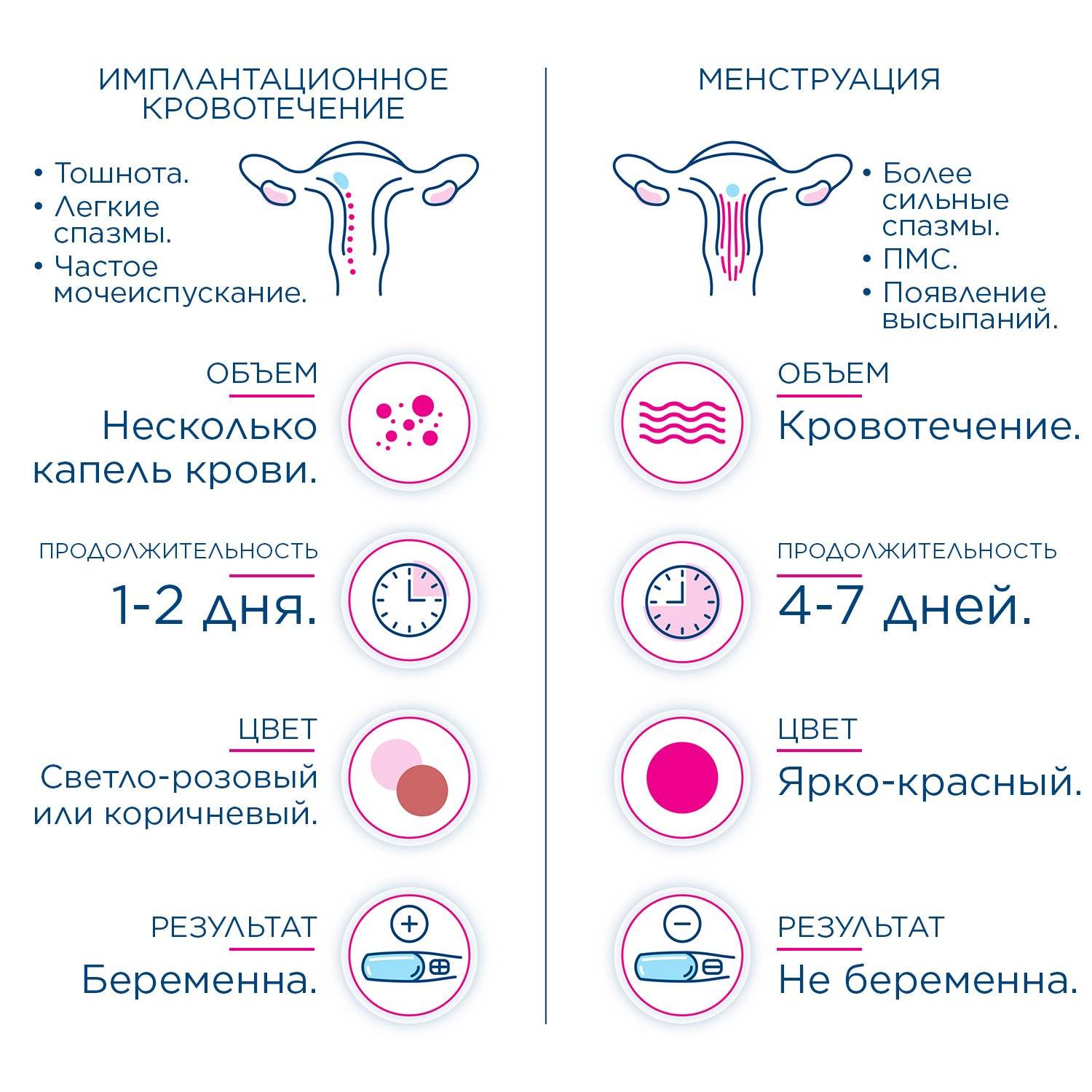
Белые выделения при беременности (бели) далеко не всегда являются признаком патологических процессов в женском организме
Однако на этот симптом будущей маме обязательно нужно обратить внимание. Именно они, при наличии других признаков патологии, указывают на опасное для малыша присутствие инфекций в мочеполовой системе женщины
Лечение
Методы лечения выделений белого цвета зависят от характера и сложности патологии, а также от сроков беременности. Если недомогание вызвано гормональной перестройкой организма или неправильной гигиеной, женщине рекомендуется соблюдать такие правила:
- Чаще бывать на свежем воздухе, совершая пешие прогулки.
- Пересмотреть питание в пользу снижения количества жирной пищи и увеличения доли овощей.
- Не использовать при подмывании ароматизированные мыла и гели. Не рекомендуются к применению и гели для интимной гигиены. Подмыватся нужно чистой проточной водой по направлению к анальному отверстию.
- Не спринцеваться.
- Использовать ежедневные прокладки без запаха и добавок в виде эфирных масел или экстрактов растений. Эти средства гигиены рекомендуется менять не реже чем раз в два часа.
- Использовать белье только из натуральных хлопчатобумажных тканей.
- Обеспечить себе полноценный ночной сон.

Половые инфекции – частая причина появления белей
Лечение кандидоза при беременности обязательно. Терапия проводится с использованием противогрибковых средств и восстанавливающих естественную микрофлору препаратов. Лекарства используются преимущественно в виде вагинальных свечей и наружных мазей.
Терапия инфекций, передающихся половым путем, требует обязательного применения антибиотиков. А поскольку многие из них запрещены при беременности, схема лечения должна подбираться с особой тщательностью. Помимо антибиотиков используются противогрибковые средства и препараты, восстанавливающие микрофлору влагалища.

* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
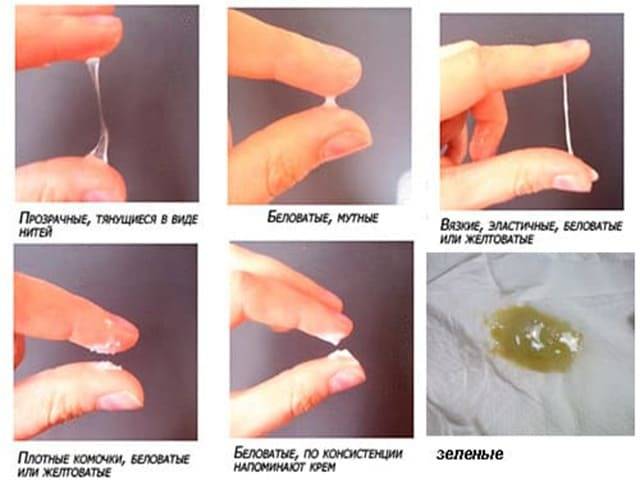
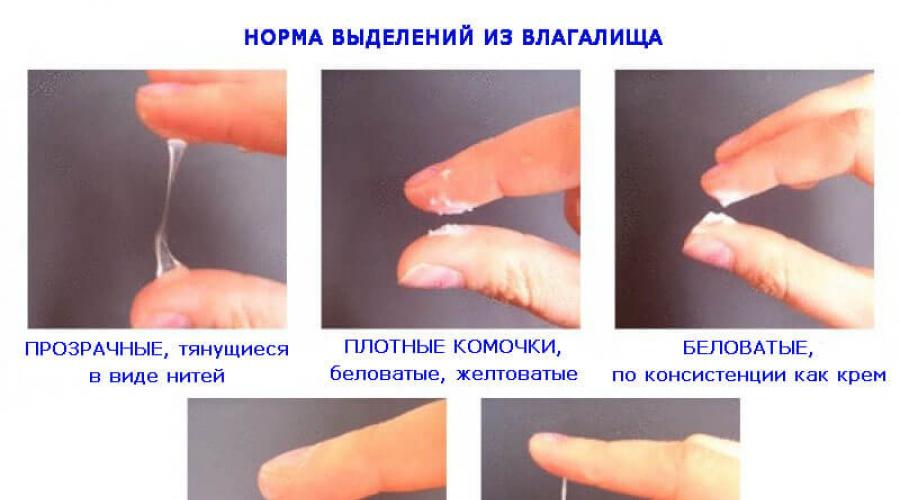
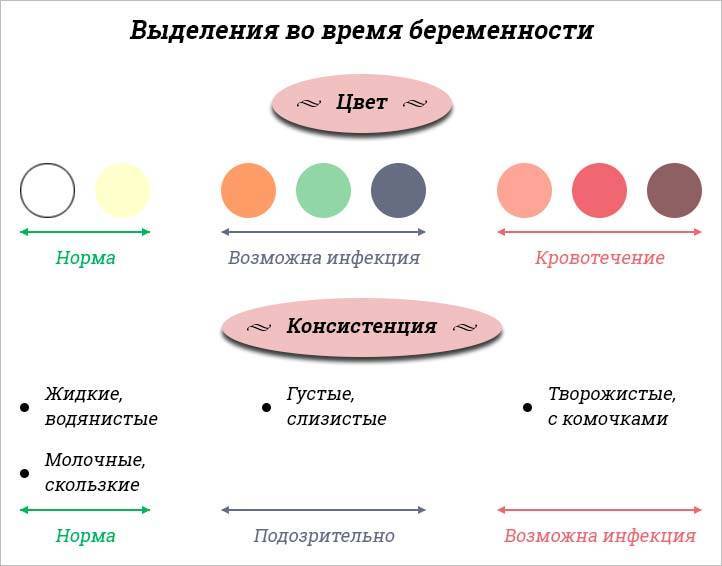
О нормальных выделениях
В норме из влагалища женщины должна выделяться жидкость. Но не всякие выделения нормальны. К «хорошим» выделениям относится прозрачная не обильная (от 50 мг в день) слизь без запаха. Нормальные выделения не причиняют дискомфорта, не вызывают зуда, жжения и раздражения влагалища. Если сдать мазок на микрофлору, то в нём должно обнаружиться нормальное количество лейкоцитов с преобладанием лактобактерий. Слизистые выделения постепенно увеличиваются в количестве до наступления дня овуляции (приблизительно на 14 день после менструации). За этот период слизь изменяет свои свойства. Ощущение влажности в области наружных половых органов в это время — абсолютно нормальное явление.
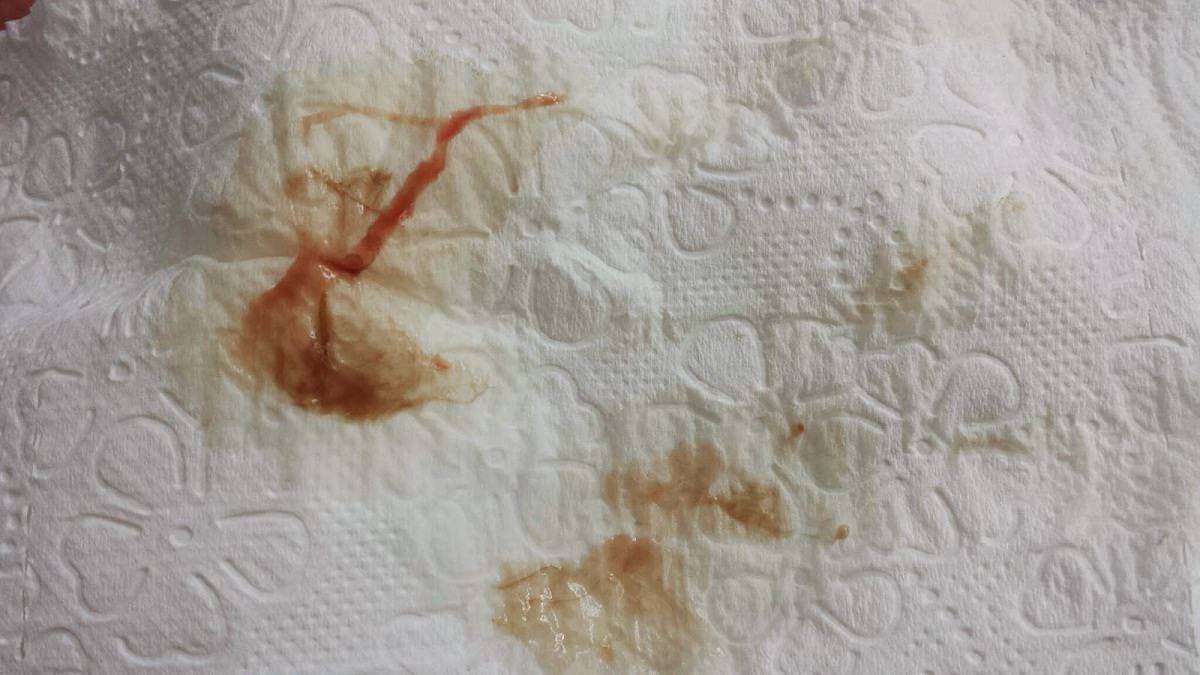
А вот к коричневым выделениям нужно отнестись очень внимательно! Коричневый, коричневатый оттенок жидкости явно говорит о сукровичных или кровянистых добавлениях в слизи. А это в свою очередь может свидетельствовать о нарушениях женской половой сферы. Далее о таких нарушениях и их причинах.
Кровянистые выделения на ранних сроках беременности
Кровянистые выделения на ранних сроках могут быть вызваны физиологическими причинами или являться признаком патологии. Основным показателем является количество крови в выделениях:
Выделения с прожилками крови могут говорить о возможном разрыве капилляра во время секса, гинекологического осмотра, занятий спортом. Они появляются при травмировании полипа или эрозии шейки матки. Розовые выделения. Выделения с примесью крови на ранних сроках беременности (на 25-28 день с начала последних месячных) связаны с гормональной активностью во время пропущенного менструального цикла
Обратите внимание, что очень редко у беременных женщин сохраняется и первое «менструальное» кровотечение после наступления беременности. Выделения как при месячных – признак кровотечения
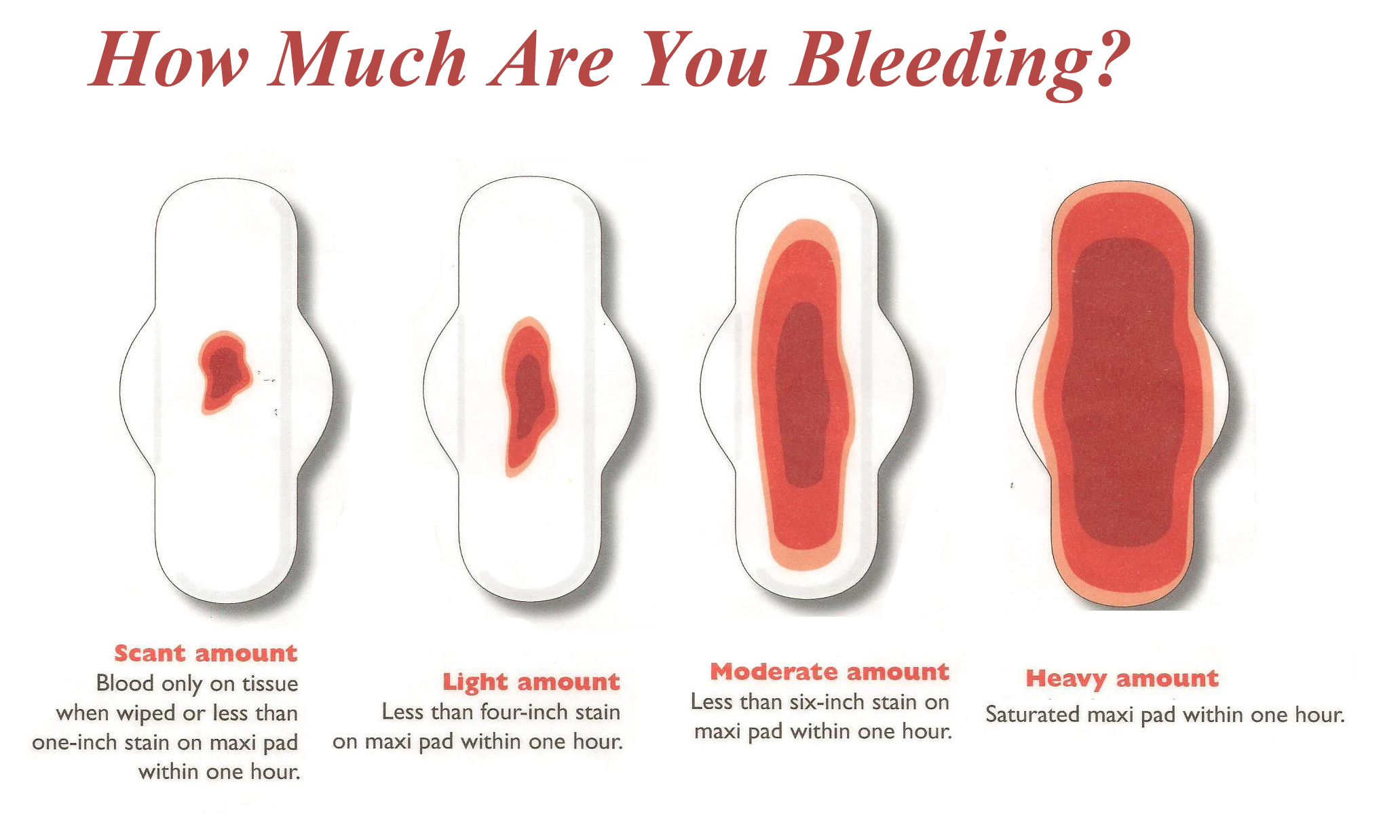
Свежая красная или бордовая кровь на белье может быть признаком патологии. О состоянии женщины можно судить по интенсивности кровотечения:
- Мажущие выделения – это следы крови на белье. Они могут говорить о внематочной беременности, угрозе выкидыша.
- Легкое кровотечение – на то, чтобы белье или чистая прокладка пропитались кровью, уходит более 5-ти минут. Это может свидетельствовать об угрозе выкидыша.
- Сильное кровотечение – чистая прокладка пропитывается менее чем за 5 минут. Может говорить о самопроизвольном аборте, разрыве трубы при внематочной беременности.
Наиболее распространенные причины кровотечения в ранние сроки беременности:
Угроза выкидыша – состояние, которое может привести к самопроизвольному прерыванию беременности:
- Самопроизвольный аборт (выкидыш) – самопроизвольное прерывание беременности;
- Пузырный занос – результат оплодотворения дефективной яйцеклетки;
- Внематочная беременность – оплодотворенная яйцеклетка прикрепилась вне полости матки.
Кровянистые выделения на любом сроке беременности – повод сочно обратиться к врачу, особенно если они сопровождаются:
- учащением пульса;
- одышкой;
- повышением температуры;
- бледностью;
- слабостью;
- резким ухудшением общего состояния;
- тянущими или спастическими болями внизу живота;
- сгустками крови в выделениях;
- фрагментами зародыша в выделениях.
Эти симптомы могут говорить о выкидыше и осложнениях после него, поэтому они являются поводом для экстренной госпитализации:
Для того, чтобы не пропустить опасное состояние, то при появлении свежей (как при месячных) крови необходимо вызвать скорую или самостоятельно обратиться в больницу. По статистике, 50% вовремя обратившихся за медицинской помощью, успешно вынашивают беременность.
Почему беременность после ЭКО требует повышенного внимания?
Беременность после ЭКО имеет свои специфические моменты. В первую очередь, они связаны с причинами, по которым женщине пришлось прибегнуть к этой процедуре для того, чтобы стать мамой:
- Клеточный фактор (возраст женщины старше 35 лет, малое количество яйцеклеток) — в этом случае у женщины как правило уже бывают какие-то «болячки» (давление, «почки», «вены», «спина», мигрени и т. д.), которые во время беременности активируются и мешают ее нормальному течению. Так, например, при склонности к повышенному давлению (гипертонической болезни) или заболеваниях почек у женщин существенно возрастает риск развития во время беременности такого ее осложнения, как ГЕСТОЗ — (повышение артериального давления, отеков на ногах, нарушения работы почек (выделения белка с мочой). В тяжелых случаях гестоз может привести к преждевременной отслойке плаценты, кровотечению и необходимости экстренного кесарева сечения независимо от срока беременности, поэтому шутить с этим нельзя.
- Мужской фактор (неудовлетворительное качество спермы, требующее ее специальной обработки, выбора сперматозоида для оплодотворения клетки, а иногда — операции, чтобы получить сперматозоиды из яичек). Этот фактор повышает риск формирования эмбриона с генетическими мутациями, в результате которых он может остановится в развитии на ранних сроках беременности.
- Аутоиммунный фактор (по-простому — аллергическая реакция организма на клетки эмбриона или несовместимость с партнером, когда женский организм вырабатывает агрессивные антитела против клеток супруга). Это один из самых сложных факторов невынашивания беременности. Его труднее всего преодолеть, требуется лечение гормональными препаратами, иммунокорректорами, сеансами плазмафереза.
- Нарушение проходимости маточных труб (возможно даже у молодой, в остальном здоровой пары). В такой ситуации повышен риск гиперстимуляции яичников в программе ЭКО, при которой вырабатывается непривычно большое и поэтому агрессивное для организма женщины количество гормонов. Они, в свою очередь, вызывают серьезные нарушения в работе других органов и систем — могут привести к выпоту жидкости из сосудистого русла в брюшную, а в тяжелых случаях — плевральную полость и даже в сердечную сумку, нарушить работу сердечно-сосудистой системы, почек и т. д. В перспективе, при прогрессировании беременности, особенно если эта беременность многоплодная, эти риски возрастают, и такие женщины требуют особого внимания и комплексной терапии в условиях стационара.
- Многоплодная беременность (двойня, редко — тройня) частая ситуация после ЭКО, достаточно непростая для матери, все риски и проблемы в этом случае возрастают в два и более раз. Особенно это касается риска невынашивания беременности, преждевременных родов, и таких проблем, как гестоз. Но все это вовсе не значит, что нужно впадать в уныние, паниковать, нервничать, перелопачивать тонны малопонятной и от этого еще более страшной литературы, бояться выпить любую таблетку, особенно гормоны и замирать на кровати, сложив руки на груди на весь период беременности, чтобы, не дай Бог, лишний раз не пошевелиться, и не спровоцировать «чего-либо такого». Можно понять женщин, которые уже однажды сталкивались с проблемами невынашивания беременности после ЭКО, и их действительно пугает все, что происходит в их организме после зачатия. Нагрубание молочных желез — плохо, отсутствие нагрубания — еще хуже, боли «как перед менструацией» — все пропало, «ничего не болит» — значит все идет не так… Но хочется все-таки всех успокоить — не так все страшно, как это можно себе представить.
Сохранить и благополучно доносить «экошную» беременность поможет правильное обследование, проведенное до протокола ЭКО, и адекватное выполнение рекомендаций врача после программы.
Выделения с запахом аммиака
Такое состояние наблюдается при утечке мочи у женщин в предклимактерическом и климактерическом периоде. С возрастом из-за опущения мочевого пузыря или слабости сфинктера – мышцы, удерживающей урину – моча может подтекать во время смеха, кашля, чихания, а иногда и без видимой причины. Это и приводит к появлению аммиачного запаха.
Вторая причина такого запаха – мочеполовые свищи – неестественные проходы между мочевым пузырем и половой системой женщины. Вызывают их образование послеродовые разрывы, гнойные процессы и травмы половых органов.
В этом случае женщине требуется операция, устраняющая такое состояние.
ВАШЕ САМОЧУВСТВИЕ
На сроке 9 недель беременности незаметно, но уверенно ваше тело меняется. Матка сейчас чуть больше грейпфрута, и талия немного увеличилась. Грудь налилась и стала тяжелой, возможно, на ней появилась сеточка подкожных кровеносных сосудов.
На 9-й неделе ребенок уже может посылать сигналы о своих потребностях, поэтому иногда у вас появляются внезапные и порой странные желания что-то съесть или выпить.
Для этого срока характерны:
- Слабость, тошнота, рвота. На 9-й неделе беременности еще продолжает расти уровень гормонов, поэтому недомогание сохраняется. Совсем скоро оно перестанет вас беспокоить;
- Некоторый дискомфорт в области таза. Вы можете почувствовать тяжесть внизу живота или боль при резкой смене положения тела;
- Запоры. Они появляются в связи с замедлением работы кишечника. Зато количество позывов к мочеиспусканию уменьшается;
- Головокружения на 9-й неделе беременности объясняются интенсивной работой организма и проявлениями токсикоза;
- Сухость волос и кожи головы. Из-за этого исчезают кожные высыпания, а голову можно мыть реже;
- Усиление влагалищных выделений и изменение их цвета — они могут приобрести желтоватый оттенок.
Как и предыдущие периоды, 9-я неделя связана с эмоциональными переживаниями. Вы можете чувствовать усталость и раздражение. А еще благодаря гормонам беременности ваши сны становятся более яркими и эмоциональными.
Что делать, если при беременности идет кровь?
Даже если плановое ультразвуковое исследование показывает, что беременность протекает нормально, необходимо позвонить своему лечащему врачу всякий раз, когда происходит вагинальное кровотечение. Независимо от интенсивности кровотечения нужно пройти консультацию гинеколога, чтобы исключить патологию или осложнения и сохранить беременность.
Для диагностики кровотечения врач проведет осмотр половых путей и гинекологическое УЗИ. При необходимости гинеколог также может назначить кольпоскопию (инструментальный осмотр влагалища и шейки матки). Дополнительным анализом будет определение уровня хорионического гонадотропина человека (ХГЧ). Это специфический гормон беременности, который стремительно увеличивается каждые два дня после зачатия.
Лечение кровотечений при беременности зависит от его источника и причины. Гинеколог порекомендует женщине строгий постельный режим и полный покой (включая половой покой — запрет на занятия сексом). Для остановки кровотечения при беременности врач может назначить кровоостанавливающие и гормональные препараты. При сильной кровопотере проводят внутривенное вливание плазмы крови или эритроцитарной массы (переливание крови).
Популярные вопросы
1. Как отличить месячные от кровотечения при беременности?
Настоящие месячные отличаются от выделений при беременности на ранних сроках длительностью (4-7 дней) и постепенным развитием. Менструация, как правило, начинается с мажущих коричневых выделений и постепенно усиливается до выделения алой крови. Месячных (отторжения маточной слизистой оболочки) при беременности не бывает, потому что в матке начинает развиваться зародыш.
2. Бывают ли месячные при беременности?
Месячных при беременности быть не может. Менструация представляет собой отторжение внутренней слизистой оболочки матки (эндометрия). При наступлении беременности эндометрий сохраняется и служит местом для прикрепления и развития оплодотворенной яйцеклетки. Иногда женщина может перепутать кровянистые выделения при беременности на ранних сроках с менструацией.
3. Сколько дней может продолжаться кровотечение при беременности?
Понятие «нормального» кровотечения при беременности не существует. При появлении любых кровянистых выделений при беременности необходимо немедленно обращаться к гинекологу. Кровянистые выделения при имплантации длятся не более одного дня. Мажущие контактные выделения появляются однократно сразу после полового акта.
Рейтинг статьи:
4.33 из 5 на основе 6 оценок
Какие выделения при беременности требуют внимания врача?
В некоторых случаях цвет влагалищного секрета меняется. Это происходит под воздействием гормонов, инфекции, патологий шейки матки и так далее.
Белые выделения при беременности. Творожистая структура, резкий кислый запах — признаки молочницы. Эта заболевание довольно часто отмечается у беременных, поскольку возникает на фоне снижения иммунитета. Водянистый полупрозрачный секрет с неприятным запахом свидетельствует о бактериальной инфекции.
Коричневые выделения при беременности. Чаще всего сопровождают патологии, которые требуют хирургического либо консервативного лечения. В их число входят внематочная беременность, отслойка плаценты, угроза выкидыша.
Если коричневатый полупрозрачный секрет отделяется в небольшом количестве и имеет жидкую консистенцию, скорее всего, причиной является эрозия шейки матки. Избавиться от этой проблемы можно будет только после родов.
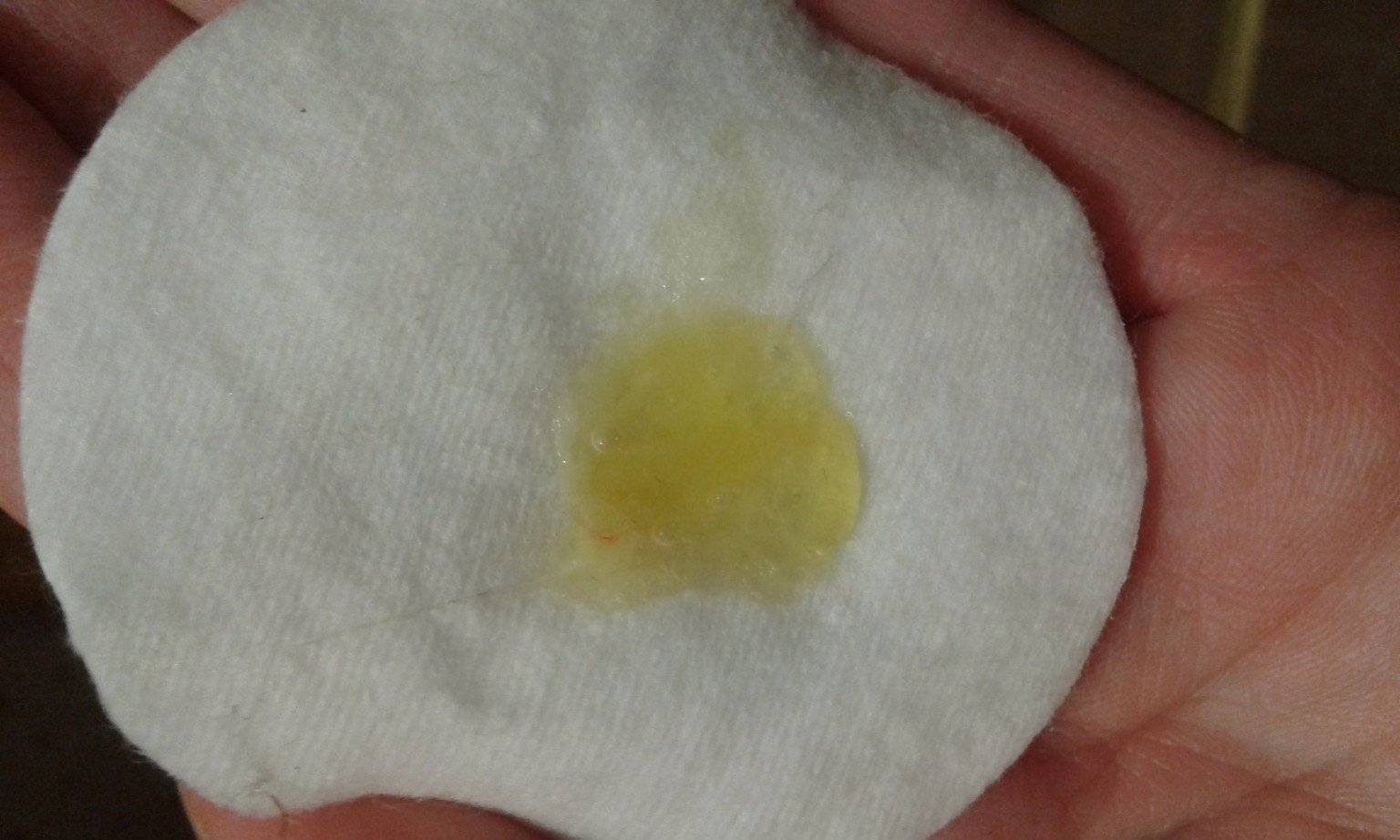
Желтые выделения при беременности. В норме вагинальный секрет имеет желтоватый оттенок. Однако при наличии патологического процесса цвет выделений становится более выраженным.
Темно-желтый секрет говорит об аллергической реакции либо возможности самопроизвольного аборта. Если цвет меняется на зеленый, то в сочетании с жжением и зудом в области половых органов это заставляет заподозрить венерическое заболевание. Ярко-желтые выделения — симптом бактериальной инфекции, которая развилась в маточных трубах, яичниках и придатках.
Тревожным знаком является обильное истечение жидкости светло-желтого цвета. Скорее всего, это околоплодные воды. Если срок родов еще не подошел, требуется немедленная госпитализация, чтобы спасти плод.
Кровянистые выделения при беременности. В первом триместре это явление встречается довольно часто. Оно носит физиологический характер и связано с изменениями гормонального фона. Кровоснабжение половых органов активизируется, а эпителий маточной полости становится более рыхлым. Если нет сгустков крови и болевых ощущений, можно не беспокоиться.
Но на средних и больших сроках беременности розовые выделения средней интенсивности могут быть признаком отслойки плаценты. Появление слизи и сгустков крови говорит о маточной гематоме или гибели плода.
Если выделения при беременности приобрели неестественный цвет, обязательно посетите врача. Специалисты клиники «Поликлиника+1» проведут диагностику, установят заболевание и назначат щадящее, но эффективное лечение.
Статья проверена на соответствие медицинским стандартам ведущим специалистом клиники “Поликлиника+1”, дерматовенерологом, урологом, микологом
Малашенко Владимиром Александровичем
Беременная женщина
Длительное ожидание встречи со своим будущим ребенком близится к концу, именно 40-я неделя беременности оказывается последней для большинства женщин. С каждым днем беспокойство будущей мамы усиливается, долгое ожидание сказывается на настроении и самочувствии. Женщины стремятся как можно быстрее родить ребенка, чтобы беременность и мучительные схватки остались в прошлом. Каждая беременная женщина мечтает о встрече с малышом, хочет прижать его к своей груди и погладить нежную головку.
Многие женщины, особенно первородящие, испытывают опасения по поводу того, что родовая деятельность начнется незаметно, однако такие случаи крайне редки. Женщина ощущает начало родов, чувствует регулярные схватки, которые повторяются через определенные промежутки времени и постепенно нарастают, сокращается промежуток времени между ними.
Схваткам может предшествовать дородовое излитие околоплодных вод, которое наблюдается у определенного процента рожениц. После отхождения вод схватки могут быть достаточно слабыми или полностью отсутствовать. Независимо от интенсивности схваток излитие вод является одним из признаков начала родовой деятельности и требует немедленного обращения к специалистам, госпитализации женщины в роддом или больницу, поскольку при отхождении вод нарушается целостность пузыря и увеличивается риск проникновения в полость матки опасных для здоровья ребенка микроорганизмов
Важно, чтобы после отхождения вод ребенок родился максимум через 10-12 часов
Беременная женщина должна правильно настроиться на роды, сконцентрироваться на желаемом результате и поверить в собственные силы, выполнить задачу, предназначенную ей природой. Правильный психологический настрой и теоретические знания помогут женщине стать мамой, успешно пройти все этапы родов и прижать к сердцу долгожданного ребенка.
Пробка перед родами. Для чего она нужна?
Этим вопросом задаётся каждая беременная опасаясь пропустить важный момент – отхождение слизистой пробки. Так что же это такое слизистая пробка? И откуда она берётcя и как выглядит? Давайте разбираться.
В толще шейки матки лежит цервикальный канал, длина которого в среднем составляет 3,0 — 4,0 см. С одной стороны он открывается в полость матки и выход носит название внутреннего зева, с другой стороны во влагалище — наружный зев. Стенки цервикального канала выстилает цилиндрический эпителий, который содержит клетки, вырабатывающие секрет – цервикальную слизь. Поэтому более точной название слизистой пробки – цервикальная слизь.
Цервикальная слизь визуализируется в наружном зеве. Характеристики и объём цервикальной слизи напрямую зависит от гормонального фона женщины. Максимальное её количество наблюдается в период овуляции — максимального уровня эстрогенов. Под действием эстрогенов происходит расслабление циркулярных мышц шейки матки и наружный зев незначительно выворачивается. При осмотре в наружном зеве слизь выглядит как зрачок (так называемый симптом зрачка) и её диаметр достигает максимума – 3 мм.
В этот период цервикальная слизь легко растяжимая, прозрачная, при нанесении на предметное стекло при высыхании образуется рисунок, напоминающий лист папоротника (симптом папоротника). После овуляции уровень эстрогенов уменьшается, повышается прогестерон. Прогестерон повышает тонус циркулярных мышц шейки матки, наружный зев закрывается. Продукция цервикальной слизи уменьшается, она становится вязкой, мутной.
Диаметр визуализированной слизи в наружном зеве 1 мм (симптом зрачка слабоположительный). При наступлении беременности уровень прогестерона нарастает, что приводит к более выраженным изменениям – цервикальный канал закрыт, объём цервикальной слизи незначителен, вязкость повышена. Всё направлено на сохранение беременности.
Это важно!
Перед рождением малыша в организме женщины начинаются гормональные изменения, направленные на подготовку к родам. На фоне снижения уровня прогестерона и роста уровня эстрогенов отмечается расслабление циркулярных мышц шейки матки, увеличение выработки цервикальной слизи, повышение её растяжимости и приобретение прозрачности. Не правда, ли, всё циклично?
Гнойные выделения на ранних сроках беременности
Желто-зеленые выделения, часто с неприятным запахом, могут говорить о развитии инфекции, венерических заболеваний или воспалительного процесса. Их наличие может указывать на инфекцию во влагалище, матке или ее придатках. Наиболее распространенная причина – в микрофлоре влагалища доминируют болезнетворные бактерии:
- гонококки – возбудители гонореи;
- стрептококки;
- стафилококки;
- палочковые бактерии – кишечная, гемофильная, синегнойная.
Часто гнойные выделения у беременных сопровождаются неприятными ощущениями: тянущими болями внизу живота и в промежности, раздражением на наружных половых органах, резях при мочеиспускании. Самостоятельное лечение недопустимо.
Запах выделений
Выраженный, резкий запах влагалищных выделений не всегда указывает на патологию в мочеполовой системе.
Виной всему могут быть: гормональная буря, изменения в обменных процессах и снижение иммунитета в женском организме;
Причиной могут стать также: нарушение интимной гигиены или неправильно подобранные уходовые средства (в беременность следует избегать отдушек в гигиенической косметике и выбирать продукцию с максимально натуральным составом);
Не следует забывать, что обоняние женщины «в интересном положении» усиливается и воспринимать запахи беременная может иначе
Важно, чтобы помимо запаха не было других настораживающих симптомов, например, зуда и раздражения;
Выделения, имеющие кислый и характерный «рыбный» запахи указывают на грибковые и бактериальные инфекции.
Диагностика причин выделений с неприятным запахом
Для выявления причин такого состояния проводится гинекологический осмотр. Во время него обнаруживаются опухолевые или воспалительные процессы на шейке матке или в половых путях. Проводится кольпоскопия – осмотр шейки матки с помощью оптического прибора кольпоскопа. Гинеколог берет мазок шейки матки на раковые и предраковые клетки.
При подозрении на новообразования матки назначается гистероскопия – осмотр маточной полости с помощью прибора-гистероскопа. Во время такой диагностики врач берет образцы тканей на биопсию с подозрительных участков.
Женщине назначается анализ, показывающий, какие микроорганизмы вызвали воспалительный процесс. Оптимальным вариантом считается исследование Фемофлор, выявляющее практически все болезнетворные микроорганизмы, которые могут вызвать неприятный запах.
Назначаются анализы на сифилис – сифилитические язвы также могут вызывать плохо пахнущие выделения. Женщина сдает кровь на ВИЧ, поскольку бурное размножение патогенной флоры может быть вызвано угнетением иммунитета.
Проводится УЗИ малого таза, во время которого врач осматривает репродуктивные органы и мочевой пузырь, чтобы убедиться в отсутствии инфекционного или опухолевого процесса.
Можно ли женщине избавиться от выделений самостоятельно
Многие пытаются избавиться от выделений с запахом с помощью дезодорирующих средств. Такое лечение принесет только вред. Постоянное применение препаратов, содержащих химические вещества, усугубляет дисбиоз и другие состояния, сопровождающиеся гибелью влагалищной флоры. В результате грибки и патогенные микробы размножатся и вылечить болезнь будет тяжелее.
Устранение неприятного запаха с помощью настоев лекарственных трав – ромашки, ноготков, подорожника, тысячелистника – может помочь только при выделениях, не связанных с инфекцией. Уничтожить болезнетворные микроорганизмы травы не смогут.
Бежевые выделения при беременности
Бежевые выделения могут сопровождать нормальное протекание беременности или говорить о патологии.
Нормальными считаются:
- Бледно-бежевые (почти белые) выделения при нарушении уровня половых гормонов. Это состояние не опасно, но требует диагностики.
- Бежевые обильные выделения после утрожестана в вагинальной форме или при приеме внутрь. Выделения вызваны нормальной реакцией организма на повышение прогестерона.
- Бежевые выделения при применении вагинальных свечей и таблеток, назначенных гинекологом.
Патология:
- Бежевые выделения, содержащие комки и крупинки. Если такие бели сопровождаются зудом и жжением, то они указывают на молочницу.
- Бежевые или кремовые выделения с неприятным запахом. Состояние говорит о размножении бактерий во влагалище. Требуется лечение, чтобы избежать заражения плода.
- Бежевые выделения с розоватым оттенком – содержат примесь крови. Состояние требует консультации у гинеколога, поскольку может говорить об угрозе выкидыша.
Первый триместр – этапы развития ребенка
В момент, когда зародыш появляется, ему уже две недели, так как акушерский срок считается с первого дня последней менструации. Истинный срок начинает свой счет сразу после наступления беременности.
Конец второй – начало третьей недели беременности. На этом сроке формируется хромосомный набор будущего ребенка, который определяет цвет глаз, пол и другие признаки. Далее наступает период имплантации, когда эмбрион внедряется в матку.
4 неделя. Размер малыша – небольшое зернышко. На этом сроке происходит закладка органов и тканей малыша.
5 неделя. Размер – 3-4 мм. На этом сроке происходит закладка нервной трубки. Для нормального формирования нервной трубки необходима фолиевая кислота, поэтому беременным рекомендуют употреблять данный витамин.
6 неделя. Размер – 5-7 мм. Начинается формирование кишечника, появляются зачатки рук и ног.
7 неделя. Размер – 1,3 см. Появляются межпальцевые промежутки, ручки и ножки продолжают формироваться, появляются уши и нос.
8 неделя. Размер – 1,6 мм. Активно формируются черты лица и внутренние органы, появляются пальчики и веки, головной мозг разделяется на три отела.
9 неделя. Размер – 2,3 см. Появляются зачатки языка и зубов, виднеется шея, формируются лучезапястные и голеностопные суставы, формируется диафрагма, формируются клапаны сердца. Развивается кровеносная и половая система.
10 неделя. Размер – 3 см. Активно растет череп, желудок и кишечник продуцируют пищеварительные соки, печень вырабатывает желчь, поджелудочная железа – инсулин, половые органы приобретают форму, характерную полу. Развивается сосательный рефлекс.
11 неделя. Размер – 4 см. Рост клеток мозгового вещества, происходит разграничение центральной и периферической нервной системы, развивается хватательный рефлекс, сердце заканчивает свое развитие, растет печень.
12 неделя. Размер – 5,3 см. Активное развитие мозга, начало производства гормонов гипофизом, красный костный мозг производит лейкоциты, почки вырабатывают мочу.
Диагностика причины вагинальных выделений
При появлении патологических выделений каждая женщина должна обязательно записаться на прием к врачу-гинекологу. Помимо субъективных признаков, которые может оценить сама женщина, существуют также объективные признаки заболевания, которые выявляет доктор в процессе осмотра, а также результаты обязательной лабораторной диагностики, подтверждающие конкретный диагноз.
Диагностика заболеваний влагалища начинается с оценки жалоб на приеме у врача. Уже по характерным жалобам врач может заподозрить то или иное заболевание.
Второй этап диагностики
Осмотр гинекологом на кресле. Врач может оценить степень воспаления и характер выделений, если они имеются. Также во время осмотра врач производит забор отделяемого из влагалища для дальнейшей лабораторной диагностики.
Третий этап диагностики
Лабораторное исследование влагалищных выделений. С помощью микроскопа определяют количество клеток и характер микрофлоры влагалища. Могут проводиться дополнительные лабораторные методы исследований для подтверждения точного диагноза.
Дополнительно по назначению врача в случае патологических выделений могут быть рекомендованы инструментальные методы обследования – кольпоскопия (осмотр шейки матки и влагалища под увеличением с помощью кольпоскопа) и УЗИ (ультразвуковое исследование) органов малого таза.
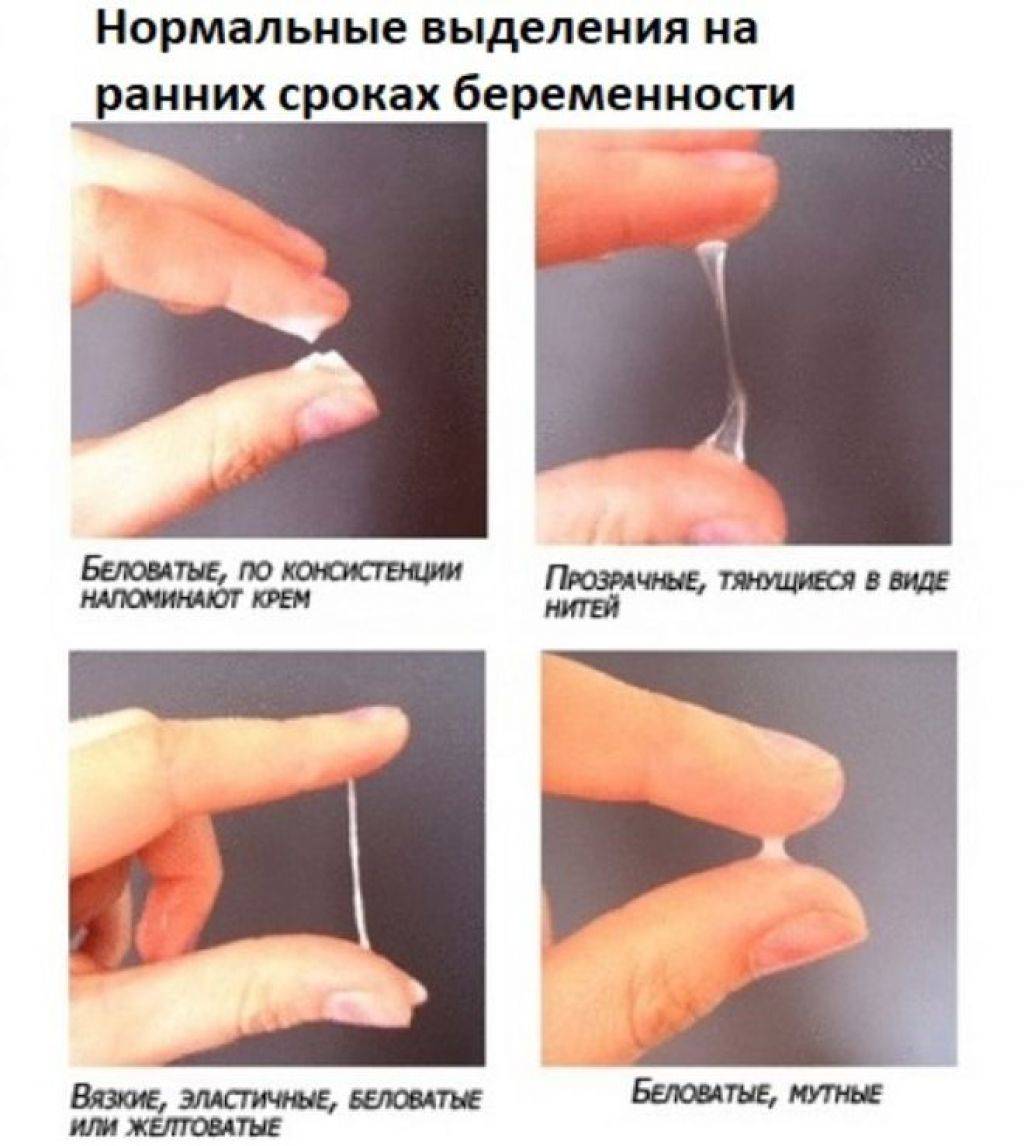
Нормальные выделения на ранних сроках беременности
У здоровой женщины влагалищные выделения при беременности не должны вызывать дискомфорта: зуда, жжения или раздражения.
В норме выделения бывают двух типов:
- Слизистые выделения без запаха. Они могут быть прозрачные или с белыми прожилками. С наступлением беременности выделения могут стать несколько обильнее или гуще чем, обычно.
- Молочно-белые однородные выделения без сгустков и неприятного запаха – лейкоррея. Обычно, они сопровождают все течение беременности.
Опасными выделениями на ранних сроках беременности считаются:
- обильные кровянистые выделения – симптом кровотечения;
- обильные творожистые выделения с «хлебным» или кисловатым запахом – признак молочницы;
- зеленые тягучие выделения с неприятным запахом, вызванные гноеродными бактериями – указывают на инфекцию;
- выделения, вызывающие зуд и жжение – признак воспалительного процесса.
Такие симптомы во время беременности – повод обратиться к врачу.