Вульвит, его лечение и предупреждение
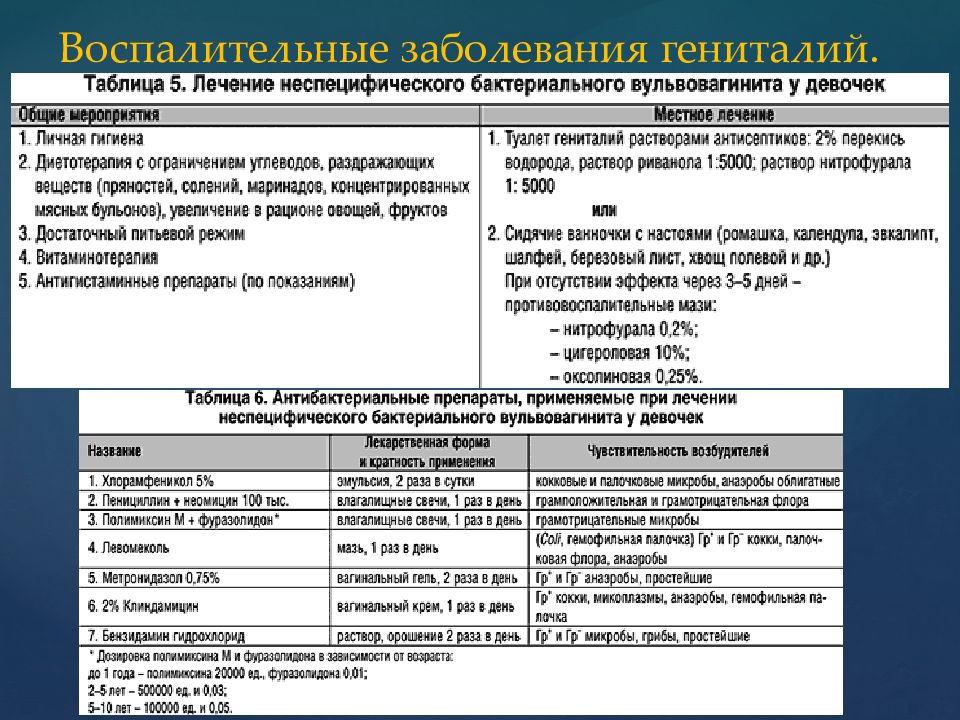
В любом случае вульвит лечится комплексно, совмещая традиционную терапию и местную. Только в этом случае можно рассчитывать на положительный результат и отсутствие повторного заражения. Чтобы вульвита лечение было эффективным, не стоит пренебрегать рекомендациями докторов
Очень важно исключить каждый из раздражающих факторов. Чем быстрее выявляется воспаление, тем быстрее происходит его устранение, ликвидируется болезнь наружных половых органов
Какими препаратами происходит лечение:
- иммуномодулирующие;
- противовирусные;
- противогрибковые;
- антибактериальные.
Нужно обязательно учитывать как бактериальных возбудителей, так и выявить чувствительность к определенным видам антибиотиков. Благодаря этому лечение является эффективным. Когда имеем дело с кандидозной формой заболевания, обязательно применяют противогрибковое средство. Случается хронический рецидивирующий вульвит и тогда пациенту дополнительно назначают витамины, иммуномодуляторы, общеукрепляющие средства.
Аллергический вульвит
Когда было выявлено, что болезнь стала результатом аллергической реакции, назначаются антигистаминные препараты. В обязательном порядке следует нормализовать обменные процессы и гормональный фон в организме пациентки. В противном случае выздоровление не наступит. Если заболевание появилось после механических повреждений, тогда назначают регенерирующее или репаративное средство.
Особый подход к специфическим вульвитам
Речь идет о хламидийном и гонорейном виде заболевания. И к ним нужен особый подход. Когда размножается условно-патогенная флора, то достаточно использовать местные средства. Также местная терапия может быть дополнительной при основном лечении. Благодаря ей ускоряется выздоровление, уходит болезненная симптоматика, повышается эффективность курса лечения.
Женщины обрабатывают половые органы антисептиками и растворами, делают компрессы, ванночки, спринцуются. Препараты назначаются доктором. Очень часто врач назначает свечи или вагинальные таблетки. Если наблюдается воспаление одной лишь вульвы без слизистой влагалища, то эффективнее все равно использовать свечи, чтобы предотвратить восхождение инфекции.
Осложнения вульвита и вульвовагинита у девочек
- Синехии (сращения) малых половых губ. При повторяющемся (рецидивирующем) вульвите происходит слущивание поверхностных слоев кожи. Дефекты кожи и слизистой оболочки наружных половых органов (вульвы) покрывает фибрин — вязкая, липкая белковая субстанция крови. Малые половые губы слипаются и в течение 1-1,5 месяцев срастаются при отсутствии корректного лечения.
| Фото синехии малых половых губ на 12 часах условного циферблата у девочки 6 лет с хроническим вульвитом | 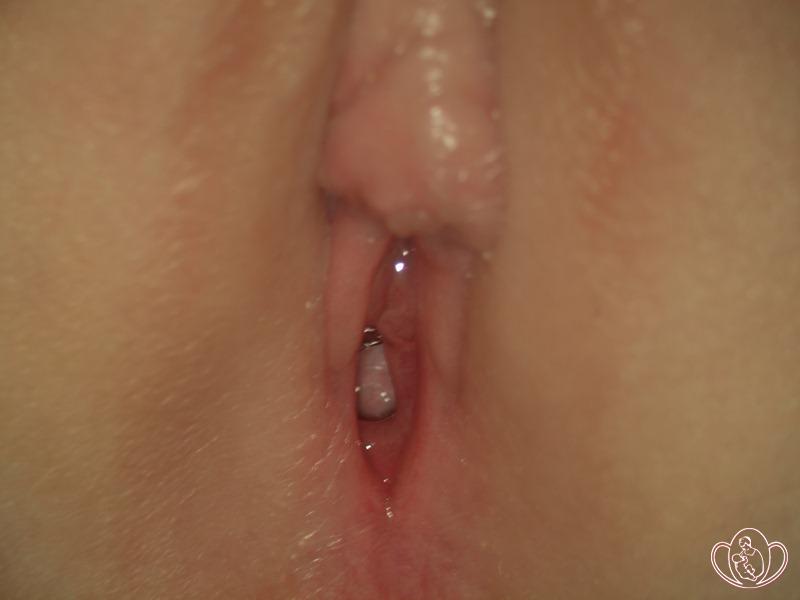 |
Атрезия влагалища — заращение входа во влагалище вследствие активного воспалительного процесса (дифтерии, неспецифического и специфического вульвита).
| Фото синехии (сращения) малых половых губ у девочки 6 лет. Вход во влагалище закрыт, отверстие мочеиспускательного канала едва заметно.Нам потребовался месяц, чтобы восстановить отверстие во влагалище и вход в мочеиспускательный канал неоперативным путем |  |
Синехии малых половых губ могут закрывать перекрывать вход в наружный мочеиспускательный канал. Перекрывание синехиями мочеиспускательного канала сопровождается натуживанием девочки при мочеиспускании и болезненным мочеиспусканием.
Цистит. Цистит возникает вследствие инфицирования мочевого пузыря. Цистит проявляется частыми позывами и резями во время мочеиспускания (особенно в конце мочеиспускания), ощущением неполного опорожнения мочевого пузыря. О цистите подробно…
Мацерация кожи наружных половых органов. Вульва при этом напоминает руки прачки сразу после стирки вручную.
Имбибиция — изменение цвета: при хроническом вульвите у девочек наружные половые органы девочки приобретают красно-коричневый оттенок хронически воспаленной кожи. Пигментация может сохраняться пожизненно, вызывая эстетический дискомфорт и снижение самооценки.
| Фото вульвита. Имбибиция вульвы у девочки 9 лет с хроническим вульвитом и трещиной промежности |
| О возможности восстановления нежного и эстетичного вида, светлого цвета кожи наружных половых органов и промежности подробно на нашем сайте в статье «Биоосветление интимных зон». |

Трещина задней спайки половых губ и промежности. Хроническая трещина задней спайки (места сращения половых губ при переходе в промежность) и промежности является очень болезненным и трудно поддающимся лечению осложнением хронического вульвита и вульвовагинита у детей.
| Фото вульвита у девочки 9 лет. Хроническая трещина задней спайки половых губ и промежности |
Обратите внимание на превосходное качество фотографий, сделанных на наших кольпоскопах. Фото вульвита и вульвовагинита, выполненные нашими добрыми детскими гинекологами, Вы можете встретить на многих российских и зарубежных сайтах
Фото вульвита и вульвовагинита, выполненные нашими добрыми детскими гинекологами, Вы можете встретить на многих российских и зарубежных сайтах.
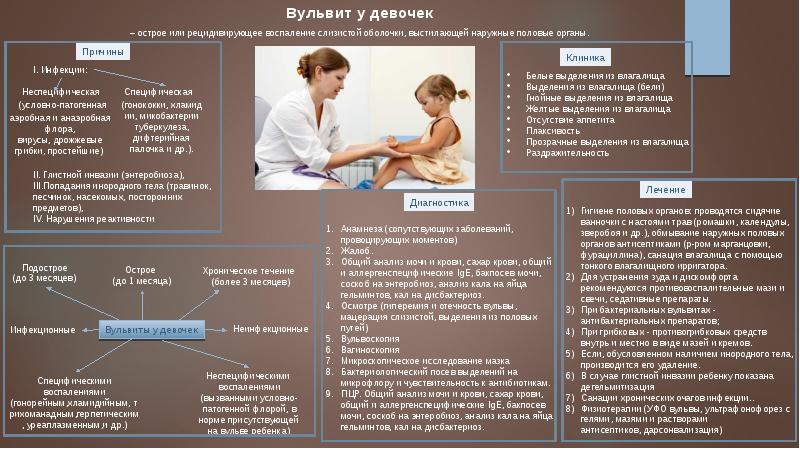
Причины
Половые органы в детском возрасте обладают повышенной восприимчивостью к различного рода раздражителям, поскольку их слизистые оболочки достаточно чувствительны в этом возрастном периоде. Так как половые органы обладают повышенной чувствительностью вульвит появляется именно в этом возрасте.
Чаще всего вульвит встречается в пожилом возрасте, у девственниц и маленьких девочек. Эта категория больных обладает низким уровнем эстрогенов, таким образом они наиболее подвержены данному заболеванию.
Лечение вульвита направлено на снятие воспаления, а также диагностику сопутствующих вульвиту заболеваний. Для лечения заболевания назначаются антибактериальные лекарства, свечи, гели и разнообразные мази
Особое внимание при лечении вульвита следует обратить на прием витаминов группы А,Е и С, которые обладают ингибирующим окислением и отлично защищают эпителиальный слой половых органов
К факторам риска относятся:
- нарушение желудочно-кишечной микрофлоры (дисбактериоз);
- гельминтоз (острицы);
- травмирование гениталий (ушибы, проникновение инородных тел);
- экссудативный диатез;
- интоксикация (при тонзиллите, гнойной ангине, кариесе);
- эндокринные расстройства (сахарный диабет);
- ОРВИ;
- ношение синтетического нижнего белья;
- использование ароматизированных средств личной гигиены (мыла, туалетной бумаги, влажных салфеток).
Опухолевые образования
Шишки в паховой области и на половых губах могут стать признаком опухолевого процесса в организме. К счастью, новообразования половых органов чаще бывают доброкачественными.
Фиброма – новообразование доброкачественной этиологии, которое локализуется в соединительной ткани, реже – в фасции параметральной клетчатки. Как правило, располагается на больших половых губах. Лечение опухоли исключительно хирургические. Наши доктора эффективно излечивают данное заболевание, гарантируя дальнейший благоприятный прогноз.
Фибромиома – опухоль, которая не влечет за собой деструкцию тканей и метастазирование (также доброкачественная). Образуется из мышечных волокон, проявляется в виде шишки на больших половых губах. Иссечение хирургическим путем обязательно.
Липома – более тяжелая опухоль, не имеющая злокачественной этиологии. Образуется из жировой ткани и располагается поблизости от вульвы. Представляет собой узелок или несколько разросшихся новообразований мелкого размера. Располагается на плотной устойчивой ножке. Размеры узелкового образования обычно малы, однако имеют тенденцию к росту. Такая опухоль всегда доступна при традиционном осмотре без дополнительных диагностических манипуляций. Вы также можете обнаружить липому при ощупывании половых органов или подмывании. Если заболевание не лечить, возможны различные осложнения: кровоизлияние, инфекционный процесс, отек и даже некроз ткани. Наши хирурги производят иссечение липомы и назначают дальнейшую поддерживающую терапию.
Гидраденома – редкий тип опухолевых новообразований в области половых органов. Развивается из-за активной деятельности потовых желез и некоторых других отклонений. В случае этого заболевания, на половых губах образуются затвердения в виде узелков, иногда они локализуются по всей площади органа или являются одиночными. Гидраденому необходимо своевременно лечить, в противном случае, она может эволюционировать в злокачественную опухоль.
Онкология. (Рак или саркома влагалища, онкологическая опухоль вульвы). Проявляется в виде узлов и плотных бугорков в области половых органов. Если доброкачественные опухоли практически не вызывают дополнительных симптомов, онкология всегда сопровождается обильным отделением гноя или слизи с резким запахом, кровотечениями, диффузными инфильтратами. К сожалению, в этом случае никто не может дать однозначного благоприятного прогноза, даже при своевременно начатом лечении.
Симптомы Урогенитальных инфекций у девочек:
Вульвовагиниты у девочек могут возникать остро, но нередко наблюдается и хроническое течение. При остром вульвовагините девочки жалуются на гнойные выделения из половых путей, зуд, жжение во влагалище и в области наружных половых органов, усиливающиеся при мочеиспускании. Эти жалобы обычно возникают при распространении воспалительного процесса на вульву. Иногда появляется боль в области влагалища, внизу живота с иррадиацией в крестцово-поясничную область. Кроме дизурических явлений, больные нередко отмечают запоры. При переходе заболевания в хроническую стадию гиперемия и экссудация уменьшаются, боли стихают. Преобладающими становятся жалобы на гноевидные выделения из половых путей и зуд.
Диагностика Вульвита:
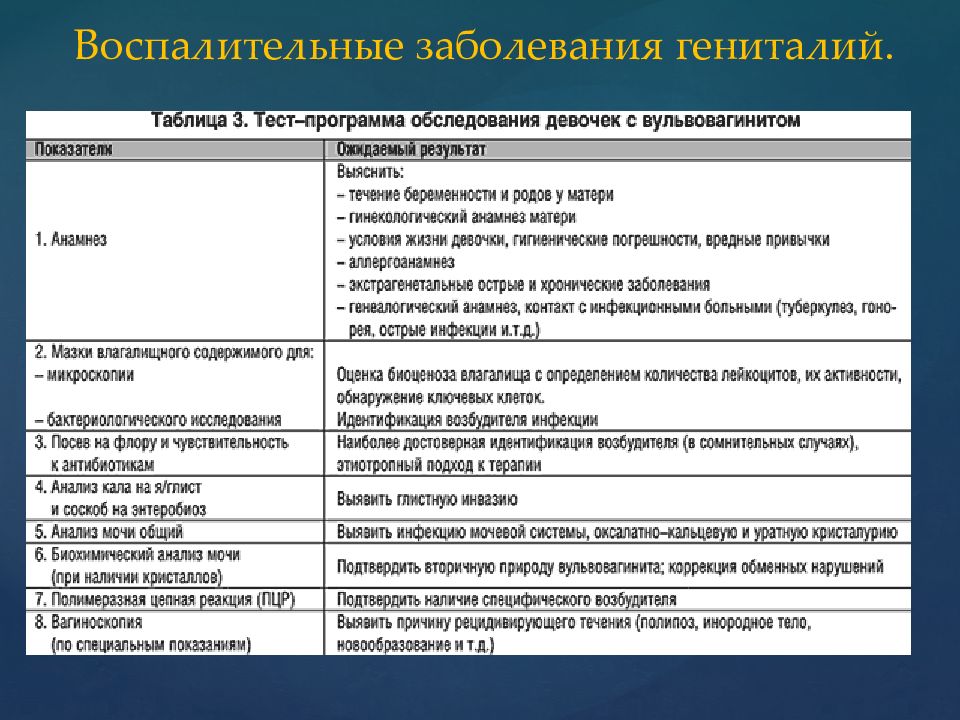
Постановка диагноза в клинике возможна только после подробного расспроса больной, тщательного ее осмотра, проведения полного гинекологического обследования. Очень ценным методом исследования, широко используемым в настоящее время, является забор отделяемого из влагалища больной с последующим его рассматриванием под микроскопом и посевом на специальные питательные среды для роста микроорганизмов. Это позволяет достаточно точно установить природу возбудителя заболевания. Проводится также кольпоскопия – исследование верхних отделов влагалища при помощи эндоскопического инструментария.
Симптомы вагинита у девочек
Эта болезнь проявляется такими признаками:
- выделения из влагалища, имеющие творожную консистенцию или содержащие гной;
- отечность вульвы;
- зуд и жжение во влагалище, усиливающиеся во время ходьбы;
- боли в области малого таза;
- учащенное мочеиспускание;
- недержание мочи.
Вагинит, который в детском возрасте часто протекает в форме вульвовагинита, вызывает сильный дискомфорт в области половых органов, болезненные ощущения при мочеиспускании и во время подмывания, неприятный запах, выделение из влагалища белей различной консистенции и цветов, иногда с примесью крови. Также девочки могут жаловаться на боли внизу живота. Маленькие дети с вагинитом много капризничают, плохо спят, все время держат руки в области промежности и как можно дольше откладывают поход в туалет, поскольку у них мочеиспускание вызывает очень неприятные ощущения.
Одновременное проявление всех вышеперечисленных симптомов говорит об острой форме заболевания. Наличие отдельных симптомов и их слабая выраженность, а также их внезапное исчезновение говорят о переходе заболевания в хроническую форму. После перехода острой формы заболевания в хроническую неприятные ощущения у девочки проходят, однако у нее продолжаются патологические выделения из половых путей.
Какие заболевания вызывают зуд вульвы
Зуд – прежде всего признак воспаления. Чаще это выражается в таких формах вагинального воспаления, как:
- кандидоз;
- бактериальный вагиноз;
- аэробный вагинит.
Неприятные ощущения в вульве в виде зуда могут появиться по разным причинам.
Основные из них:
- инфекционные патологии органов мочеполовой системы (сифилис, гонорея, хламидиоз, папилломавирус и т.д.);
- паразитарные и другие заболевания (лобковые вши, чесотка, платяные вши);
- неинфекционные заболевания (плазмоклеточный вульвит, атрофический вульвит, онкозаболевание, полипы, фибромы и миомы матки, киста мочеиспускательного канала);
- механические повреждения (белье из грубых тканей, синтетическое белье, узкие брюки, частое мытье гениталий парфюмированными средствами, спринцевание);
- заболевания кожи (генитальный псориаз, красный плоский лишай, склерозирующий лишай, розовый лишай, экземы, склероатрофические изменения вульвы);
- заболевания крови и внутренних органов (патологии щитовидной железы, гепатит, цирроз, хроническая почечная недостаточность в запущенной стадии, сахарный диабет, недостаток железа в организме, избыток витамина D, лейкоз, лимфогранулематоз, подагра, аутоиммунные заболевания);
- психические нарушения, стрессы;
- аллергические проявления (чаще на некоторые средства интимной гигиены);
- химические и физические раздражители (в том числе загрязнение половых органов мочой или калом);
- дисбаланс женских половых гормонов.
Зуд может также возникать за неделю до месячных или спустя два-три дня после них.
Причина в том, что во время менструации снижаются защитные функции организма, меняется влагалищная среда за счет изменения соотношения прогестерона и эстрогенов.
Защелачивание среды позволяет грибкам, вирусам размножиться. То же самое может произойти, если не соблюдать правила интимной гигиены. Условно-патогенная микрофлора в этом случае может привести к бактериальному вагинозу. А он сопровождается зудом вульвы.
Способствовать сухости влагалища и, как следствие – зуду может также нехватка эстрогенов во время грудного вскармливания, а также климакс.
Зуд вульвы может появиться даже при использовании некоторых ежедневных прокладок, на которые у женщины появляется аллергическая реакция.
В редких случаях причина зуда вульвы остается невыясненной.
Ответы на часто задаваемые вопросы:
- Как провериться на гинекологические заболевания?
- Какие болезни лечит гинеколог?
- Какие анализы можно сдать у гинеколога?
- Как подготовиться к приему гинеколога?
- Куда обратиться с гинекологической проблемой?
- С какими симптомами нужно обратиться к гинекологу?
- Как часто нужно посещать гинеколога?
- Какую диагностику может провести гинеколог у вас в клинике?
- Какое гинекологическое оборудование есть у вас в клинике?
- Гинекологическая помощь в клинике
- Гинекологическая помощь на дому
- Как вызвать гинеколога на дом?
- Как записаться на прием к гинекологу?
Прогноз и профилактика
Прогноз у этого заболевания благоприятный, однако длительный воспалительный процесс во влагалище может уже в зрелом возрасте обернуться нарушениями репродуктивной функции. Чтобы лечение вагинита было эффективным, врач должен объяснить родителям, как правильно проводить уход за половыми органами ребенка. Ребенку в возрасте до 5 лет гигиенические процедуры и очищение промежности после похода в туалет должны проводить родители, а после 5 лет девочка должна учиться это делать сама, но под контролем матери. Беседы о необходимости соблюдения личной гигиены рекомендуется начинать с 4 лет. Ежедневно половые органы ребенка нужно подмывать теплой водой без каких-либо моющих средств. Мыло рекомендуется использовать 1-2 раза в неделю.
Этому заболеванию подвержены не только маленькие дети, но и девочки 10-12 лет перед началом полового созревания, когда происходят серьезные изменения гормонального фона. При этом родители могут долго не замечать, что у ребенка имеются симптомы вагинита, а девочка может постесняться сообщить об этом. Здоровье маленькой девочки в основном зависит от ее родителей, а здоровье девочки более старшего возраста — от степени ее информированности, сформированных привычках относительно личной гигиены, от образа жизни (рацион питания, физические нагрузки).
Факторы риска
Повышают риск развития вагинита такие факторы:
- недостаточное соблюдение правил интимной гигиены;
- длительный или неконтролируемый прием антибиотиков;
- ношение тесной одежды;
- аллергия;
- подверженность респираторным заболеваниям.
Большинство девочек, болеющих вагинитом, младше 10 лет, так как у детей в этом возрасте защитные свойства влагалища еще не достаточно развиты. Нерациональный прием антибиотиков, частые респираторные заболевания и многочисленные детские инфекции приводят к снижению иммунитета у ребенка, что и способствует низкой сопротивляемости детского организма к этому заболеванию.
Диагностика
При подозрении на вульвовагинит, диагностику начинают со сбора анамнеза и осмотра женщины на гинекологическом кресле. По характеру выделений и образованию гнойного налета врач может предположить возбудителя инфекции
Обращают внимание на гиперемию, местный отек слизистой оболочки, образование небольших язвочек. Во время осмотра доктор берет мазок выделений из влагалища
Бактериологический анализ выявляет молочницу или другую патогенную микрофлору, чувствительность к лечению вульвовагинита антибиотиками.
Для лечения вульвовагинита женщине, ведущую половую жизнь, необходимо проводят анализы крови и слизи из влагалища на венерический заболевания. Это необходимо, так как у пациенток 20 – 40 лет именно это становится частой причиной воспаления. Девочкам рекомендуют сдать кал на определение глистной инвазии. Попадание продуктов жизнедеятельности паразитов во влагалище также способствуют развитию симптомов вульвовагинита.

Симптомы вульвовагинита
Вульвовагинит ( см. фото) может протекать в острой или хронической форме, при этом симптомы заболевания будут отличаться.
Симптомы острого вульвовагинита:
- покраснение, отечность вульвы;
- боли в низу живота, которые иногда могут отдавать в крестец;
- зуд и жжение в области половых органов, которые усиливаются во время мочеиспускания;
- боли в области наружных половых органов;
- затруднение мочеиспускания, которое иногда сопровождается затруднением дефекации;
- общая слабость;
- выделения из влагалища, чаще всего гнойного характера;
- болезненность полового акта;
- если вульвовагинит вызван кишечной палочкой, то отмечаются жидкие выделения из влагалища желто-зеленого цвета, которые имеют неприятный запах.
Симптомы специфических разновидностей вульвовагинита:
Гонорея:
- гнойные выделения;
- зуд, жжение, боли;
- частые болезненные мочеиспускания;
- симптомы гонореи у женщин относительно быстро проходят.
Трихомониаз:
- после заражения заболеванием проходит инкубационный период, который составляет 3 – 5 суток;
- пенистые выделения из влагалища серо-желтого цвета с неприятным запахом;
- зуд и жжение, покраснение наружных половых органов;
- при гранулезной форме заболевания слизистая оболочка влагалища имеет как бы зернистую поверхность, ярко-красный цвет.
Сифилис:
- заболевание имеет инкубационный период, который составляет 3 – 4 недели;
- на месте внедрения возбудителей возникает твердый шанкр: эрозия или язва округлой или овальной формы, в области которой имеется уплотнение кожи;
- во время заболевания женщину не беспокоят боли;
- увеличиваются лимфатические узлы в паховой области;
- через некоторое время отмечается общее недомогание, у женщины поднимается температура тела – развивается вторичный сифилис;
- на слизистой оболочке вульвы появляется много узелков, которые безболезненны, но содержат внутри большое количество возбудителей, поэтому очень заразны.
Кандидоз:
- на фоне покраснения, отечности, зуда и жжения, болей возникают белые творожистые выделения из влагалища.
- в области вульвы возникают пузырьки, которые вскрываются, оставляя после себя эрозии. В дальнейшем на месте эрозий остаются корочки.
Герпес:
- заболевание продолжается 2 – 4 недели;
- отмечаются общие симптомы: повышение температуры тела, слабость, вялость;
- на коже и слизистой оболочке вульвы появляются пузырьки диаметром 2 – 8 мм, которые лопаются и оставляют язвочки.
Папилломавирусная инфекция:
Характерное проявление папилломавирусного вульвовагинита – остроконечные кондиломы, которые возникают на коже и слизистых оболочках в области наружных половых органов и ануса. Постепенно они растут, сливаются между собой, и иногда достигают таких больших размеров, что напоминают опухоли. При этом половые сношения резко затруднены.
Аллергические состояния и аутоиммунные заболевания:
Вульвовагинит сопровождается сильным зудом, жжением, краснотой. Выделения обычно жидкие, прозрачные. Симптомы возникают во время контактов с аллергеном. В дальнейшем присоединяется инфекция и соответствующие признаки.
Стадии воспаления влагалища (кольпита, вагинита)
Кольпит (или вагинит) – это воспаление слизистой оболочки влагалища. Причина его развития — болезнетворные микроорганизмы. Заболевание имеет несколько стадий, каждой из которых присущи свои характерные особенности.
Строение женской половой системы
I Повреждение ткани, нарушение ее функции
Активное размножение микробов на поверхности слизистой влагалища, затем проникновение их внутрь слизистой, изменение свойств клеток ткани, развитие воспаления ткани.
Симптомы заболевания
- В начале симптомов заболевания может не быть, затем может присутствовать незначительный дискомфорт
- По мере развития процесса размножения микробов дискомфорт усиливается, могут появиться первые симптомы воспаления (болезненные ощущения, зуд влагалища)

Формируется очаг воспаления, отек и покраснение поврежденной ткани. В ответ на это со стороны организма в очаг воспаления привлекаются специальные защитные клетки крови (лейкоциты), которые встают на борьбу с болезнетворными микроорганизмами.
Симптомы заболевания
- Симптомы воспаления усиливаются
- Появляются выделения из влагалища, покраснение отек, зуд, дискомфорт или боль в области половых органов
Симптомы заболевания
снижение признаков воспаления влагалища (уменьшение боли, жжения, зуда, покраснения) и, наконец, полное исчезновение симптомов
Лечение Вульвита:
В первую очередь оно должно иметь своей целью устранение сопутствующей патологии, которая в свое время способствовала развитию воспалительного процесса во влагалище. При остром течении вульвита необходимым условием скорейшего выздоровления является тщательное соблюдение некоторых условий. Больной назначается постельный режим на весь острый период, полностью следует исключить половые контакты, туалет наружных половых органов должен проводиться не менее чем 2-4 раза в сутки. Он производится при помощи растворов перманганата калия, борной кислоты, настоя ромашки. При заболевании бактериальной, паразитарной или грибковой природы назначаются специальные влагалищные таблетки, содержащие антибактериальные препараты, на курс 10 дней, при необходимости – больше. Специфическая терапия проводится при поражении слизистой оболочки влагалища грибами рода кандида, при этом назначаются специфические противогрибковые препараты. Форма их выпуска-в свечах.
Назначаются также различные кремы для нанесения на область наружных половых органов. Все эти процедуры выполняются преимущественно на ночь, курс их составляет также от 10 дней и более. При развитии невыносимого зуда устранить его можно путем нанесения на область наружных половых органов растворов анестетиков.
Прогноз
Всегда благоприятный при правильном своевременном лечении. При отсутствии терапии процесс может переходить в трудноизлечимую хроническую форму, возможно развитие различных осложнений и вторичных заболеваний.
Диагностика вульвита и вульвовагинита у девочек
Диагностика вульвита и вульвовагинита у детей и подростков, благодаря специфическим симптомам и характерным проявлениям, затруднений не вызывает.
С целью документирования выявленных изменений кожи и слизистой оболочки вульвы (наружных половых органов) до лечения и в динамике выполняют ВУЛЬВОСКОПИЮ. О вульвоскопии подробно…
С целью определения возбудителя и назначения корректного (правильного) лечения в Курортной клинике женского здоровья выполняют микроскопическое исследование мазка и посев с вульвы и влагалища на флору и чувствительность к антибиотикам. Стоимость услуги
Как протекает вульвит?
Заболевание по симптомам схоже с другими болезнями половых органов, например вульвовагинитом, кольпитом. При вульвите больные чувствуют сильный дискомфорт, боль, зуд и жжение в области половых органов, которые особенно беспокоят при ходьбе, мочеиспускании, во время полового акта. Кожа и слизистая вульвы краснеют, клитор и малые половые губы отекают. Иногда при вульвите на наружных половых органах образуются обширные эрозии и язвы, которые при заживлении могут деформировать структуру органов и затруднять интимную жизнь. Паховые лимфатические узлы при остром вульвите могут увеличиваться. Часто вульвит сопровождается выделениями. При поражении вульвы кишечной палочкой выделения водянистые, жёлто-зелёные с неприятным запахом, при стафилококковом поражении — густые, жёлто-белые. Если причина вульвита — грибок, появляются белые налёты.
У детей раннего возраста, перенесших вульвит, могут образоваться сращения малых половых губ — синехии. В дальнейшем синехии могут стать причиной нарушения половой жизни и репродуктивной функции.
ВАЖНО! При несвоевременном лечении заболевание может перейти в хроническую форму, протекающую с частыми рецидивами.
Грибковый вульвит
Возбудителем грибковой формы вульвита выступают грибки рода Candida. В большинстве случаев они являются частью нормальной микрофлоры влагалища. Их повышенная активность возникает на фоне общего снижения иммунитета в результате острых и хронических патологий. В некоторых случаях грибковый вульвит развивается после перенесенных травм.
Симптомы патологии:
- Покраснение и отечность тканей наружных половых органов. Иногда раздражение переходит на слизистые оболочки и бедра.
- Зуд и жжение, которые усиливаются во время мочеиспускания или выполнения активных действий.
- Образование мелких пузырьков, наполненных жидкостью, в зоне паха и на слизистых оболочках.
- Творожистые выделения с характерным неприятным запахом. В редких случаях и при запущенной форме в белях наблюдаются примеси крови или гноя.
Заболевание может протекать в острой форме или переходить в хроническую. При развитии хронической формы симптомы могут стихать и проявляться при снижении иммунитета или воздействии провоцирующих факторов.
Лечение кандидозного вульвита комплексное. Препараты и процедуры назначаются гинекологом после проведения обследования. Терапия может включать противогрибковые препараты в форме мазей, спреев, гелей или таблеток
Также очень важно поддерживать гигиену половых органов девочки. Необходимо исключить воздействие провоцирующих факторов
Важно! Ни в коем случае нельзя прекращать лечение вульвита даже после исчезновения симптомов. Судить о полном выздоровлении можно только после сдачи контрольного анализа
Регулярные плановые осмотры у гнинеколога являются главным методом профилактики вульвита у девочек. При подозрении на воспаление половых путей, нужно немедленно обратиться к педиатру или детскому гинекологу. Необходимо понимать, что патология может возникнуть в любом возрасте.
Возможные осложнения
Если не своевременно выявить вульвит, причины которого могут быть непонятными или неправильно лечить его, то в результате он перерастает в хроническую форму. И это уже гораздо неприятнее. В этом случае периодически появляются обострения, терапия затрудняется, иногда даже гипертрофируются сальные железы. В самых запущенных случаях, когда речь идет о девочках, может даже наблюдаться синехия и тогда без операции не обойтись.
3 стадии развития вульвита:
- острая — характеризуется яркими клиническими проявлениями и продолжается около месяца, потом симптоматика практически пропадает;
- подострая — может быть цикличной, обострение сменяется затишьем, может продолжаться до трех месяцев;
- хроническая — вялотекущий процесс вводит женщину в заблуждение и она полагает, что болезнь отступила сама по себе, но на ее фоне может развиться атрофический вульвит и слизистая вульвы истончается, ее гораздо проще травмировать.
Казалось бы такое безобидное заболевание, как вульвит, может спровоцировать заболевания органов мочеполовой системы. Воспаляются органы малого таза, диагностируется эндометрит, аднексит и так далее вплоть до бесплодия. А даже если забеременеть и удастся, то могут случаться выкидыши. когда вульвит гнойный, то может развиться сепсис, появляются язвы на слизистой. Встречались летальные случаи. Когда вульвит диагностируют у беременных, то велика вероятность внутриутробного инфицирования плода. Беременность может самопроизвольно прерваться.
Лечение вульвита в любом случае проходит под контролем врачей. Для перехода в хроническую форму достаточно двух недель. И рецидивы будут обостряться. Вплоть до деформации половых органов. Не стоит откладывать визит к доктору. Если своевременно выявить заболевание, то его можно довольно быстро вылечить.