Профилактика кожных высыпаний
У малыша красные или розовые высыпания на участках кожи, которые больше всего потеют, — на складках в районе шеи, локтях, коленях, а также на ягодицах, спине и щеках? Это может быть потница. Сыпь этого рода не причиняет малышу и малейшего дискомфорта, однако она немало расстраивает маму. Чтобы научиться распознавать и предотвращать потницу, надо принять некоторые меры:
- Не держите малыша весь день в подгузниках, по возможности используйте их только на прогулках и для ночного сна;
- Подмывайте после каждого испражнения проточной водой;
- Не перегревайте малыша, следите за тем, чтобы температура в помещении была комфортной (оптимально — 20 – 22°), на прогулку одевайте по погоде (определить, замерз ребенок или нет, можно потрогав его плечики и носик);
- Убедитесь, что одежда и постельное белье малыша из натуральных тканей;
- Купайте ребенка каждый день, используйте для купания отвары трав;
- Обязательно устраивайте воздушные ванны на одноразовой пеленке или многоразовой с обычной хлопчатобумажной пеленкой поверх — это замечательная закаливающая процедура и отличная профилактика потницы;
- Применяйте специальные кремы в зоне под подгузником.
Именно профилактика, то есть правильный уход за кожей, — лучшее средство борьбы с потницей. Напомним вам общие рекомендации, которые могут предотвратить появление кожных высыпаний:
- Задумайтесь о питании: если вы кормите грудью — скорректируйте свою диету, убрав из нее все продукты, которые могут вызвать аллергию; если ребенок на искусственном вскармливании — следите за реакцией на смесь;
- Помните о правильной гигиене и уходе за ребенком (мы подробно пишем об этом здесь);
- Попробуйте другие подгузники и дезинфицирующие салфетки;
- Стирайте детскую одежду и постельное белье гипоаллергенными детскими порошками;
- Уберите все возможные аллергены из квартиры.
Если вы применяете все методы лечения и профилактики, но сыпь не проходит, размер пятен увеличивается, жидкость меняет цвет, значит заболевание осложнилось и нужно обязательно обратиться к врачу. Он подберет для вашего новорожденного малыша специальные медикаменты и назначит лечение.
Слабительные средства стимулирующего действия для детей
Считаются препаратами 2-ой линии6, к которым относятся следующие группы слабительных:
- Солевые — стимулируют толстый кишечник за счет увеличения объема воды в его просвете. Это способствует размягчению каловых масс и ускорению опорожнения кишечника. Некоторые препараты этой группы выпускают в виде капель10.
- Стимулирующие и раздражающие — это растительные препараты на основе сенны, ревеня, крушины, жостера, либо синтетические, например, содержащие такие действующие вещества как бисакодил, касторовое масло и глицерин9. Они действуют непосредственно на слизистую толстой кишки, увеличивая сократимость кишечника и/или выделение воды и солей в его просвет. Слабительный эффект наступает через 6-8 часов8.
Основное преимущество раздражающих (стимулирующих) слабительных — это быстрая нормализация стула. Однако у большинства лекарств этой группы есть возрастные ограничения и серьезные побочные эффекты, в частности, растительные антрахиноны, синтетические слабительные, касторовое масло, вызывают привыкание, иногда диарею, поэтому применяются в педиатрии ограничено6,7,9.
Особенности детской кожи

Все мамы знают, какая на ощупь кожа маленького ребенка: Кожа новорожденного ребенка: невероятно нежная, гладкая, шелковистая. По свойствам она сильно отличается от кожи взрослого человека. Рассмотрим основные особенности детской кожи:
- Механизм терморегуляции у маленького ребенка еще не развит, потовые железы работают слабо. Вот почему кроху очень легко перегреть или переохладить, если не соблюдать правильный температурный режим. Отсюда — большинство проблем с кожей у детей грудничкового возраста;
- Кожа маленьких детей очень уязвима из-за рыхлого эпидермиса и тонкого рогового слоя. На ней легко возникают царапины или раздражения;
- Снижена пигментообразующая функция. Малышам крайне нежелательно бывать на открытом солнце, ведь у них нет естественной защиты от ультрафиолетовых лучей;
- PH-баланс кожи малыша намного ниже, чем у взрослого человека, и поэтому на ней с легкостью размножаются патогенные микроорганизмы. Чтобы уберечь кроху от кожных инфекций, необходимо тщательно соблюдать гигиену.
Проблемы с кожей у новорожденных
Дерматолог
Здоровье ребенка
Натуральные альтернативы косметике
А можно ли обойтись полностью натуральными продуктами? Некоторые мамы не доверяют гигиену своего ребенка промышленной косметике и используют «подручные» средства, в составе которых уверены на 100 %.
Подсолнечное или оливковое масло
Доступная и безопасная альтернатива детскому крему для тела, особенно если ваш малыш аллергик. Простерилизуйте масло на водяной бане и используйте для смазывания складочек, чистки ушей, удаления корочек на голове и просто массажа.
Масло ши (карите)
Масло ши (карите) знаменито своими увлажняющими и защитными свойствами. Разбавьте его оливковым маслом в соотношении 1:1 и смазывайте сухие участки на коже малыша.
Кокосовое масло
Этот экзотический продукт не вызывает аллергии и может использоваться как крем под подгузник, массажное масло и мазь для тела. А кормящая мама может смазывать им трещины на сосках: масло кокоса способствует регенерации тканей.
Персиковое масло
Содержит витамины A, C, E и хорошо увлажняет сухую кожу. Его можно использовать для размягчения себорейных корочек, бережной чистки ушей и носика.
Лавровый лист
Отвар из него — прекрасное антибактериальное средство, снимающее воспаления и покраснения. Ополосните малыша после купания или добавьте отвар прямо в ванночку.
Главное правило, которым нужно руководствоваться при выборе косметики для малыша, — лучше меньше, но лучше. Ребенку вполне хватит нескольких качественных гипоаллергенных средств, а десятки кремов и гелей для разных частей тела совершенно не нужны. Будьте здоровы и экономьте с умом!
Список использованной литературы
- Попова И. М. Большая книга для мам. Москва: Издательство «АСТ», 2018. — 256 с.
- Костина И. В., Бражко Ирина. Большая книга российской мамы. Москва: Издательство «АСТ», 2016. — 200 с.
- Комаровский Е. О. 365 советов на первый год жизни вашего ребенка. Москва: Издательство «Эскимо», 2018. — 480 с.
- Чеснова И. Е. Я буду лучшей мамой. Москва: Издательство «АСТ», 2017. — 304 с.
Профилактика
Во многих случаях легче предотвратить болезнь, чем её лечить. Это правило применимо и к запорам у детей:
- нужно как можно дольше сохранять грудное вскармливание и соблюдать правила введения прикорма;
- своевременно и психологически комфортно формировать туалетные навыки в период с 18 до 24 месяцев жизни;
- обучить правильной позе во время дефекации (бёдра согнуты, ноги стоят на полу или слегка приподняты);
- во время процесса дефекации никогда не торопить ребёнка;
- наладить детям занятия спортом, пешие прогулки и утреннюю гимнастику.

Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
- Литература
- Захарова И. Н., Сугян Н. Г., Майкова И. Д., Бережная И. В., Колобашкина И. М. Запоры у детей: в помощь педиатру. Вопросы современной педиатрии. 2015; 14 (3): 380–386.
- Buddingh K.T., Wieselmann E. et al. Constipation and nonspecific abdominal pain in teenage girl referred for emergency surgical consultation. JPGN. 2012; 54 (5):672 – 676. Баддинг, Вейлсман и др. Запоры и неспецифические боли в животе у девочек-подростков, направленных на экстренную хирургическую консультацию.
- Корниенко Е. А. Механизмы хронических запоров у детей и тактика их коррекции/ Санкт-Петербургский государственный педиатрический медицинский университет. Медицинский совет. 2013; 2: 110-116.
- Drassman D. A. Functional gastrointestinal disorders: history, pathophysiology, clinical features, and Rome IV. Gastroenterology. 2016 Feb 19. Дроссман Д. А. Функциональные желудочно-кишечные расстройства: история, патофизиология, клинические особенности и Римские критерии IV.
- Хавкин А. И., Файзуллина Р. А., Бельмер С. В. и др. Диагностика и тактика ведения детей с функциональными запорами // Вопросы практической педиатрии, 2014, т. 9, №5, с. 62-76.
- И. Н. Захарова, Н. Г. Сугян, И. К. Москвич. Российские и международные рекомендации по ведению детей с запорами. Российская медицинская академия последипломного образования, Москва, РФ. Амбулаторно – поликлинический центр № 133, Москва, РФ. Вопросы современной педиатрии. 2014; 13 (1): 74 – 83.
- Шульпекова Ю. О., Шептулин Д. А., Шульпекова Н. В. Принципы рационального питания при запоре. ФГАОУ ВО «Первый Московский государственный медицинский университет им И. М. Сеченова» Министерства здравоохранения РФ, г. Москва, РФ. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2018; 28 (5): 117 – 125.
- Солтан М. М., Борисова Т. С. Гигиенические требования к организации питания детей и подростков. Белорусский государственный медицинский университет. Учебно-методическое пособие. 2017: 6-7.
- Национальная программа оптимизации питания детей в возрасте от 1 года до 3 лет в Российской Федерации. Тутельян В. А., Баранов А. А. Союз педиатров России М.: ПедиатрЪ, 2015: 13.
- Коденцова В. М., Гмошинская М. В., Вржесинская О. А. Витаминно – минеральные комплексы для беременных и кормящих женщин: обоснование состава и доз. ФГБИУ «НИИ питания», г. Москва.Репродуктивное здоровье детей и подростков. 2015; №3: 73 – 83.
- WHO/Fact sheets/Infant and young child feeding.16 Feb 2018.
- WHO Breastfeeding in the 21st century: epidemiology, mechanisms, and lifelong effect. Victora, Cesar G et al. The Lancet, Volume 387, Issue 10017, 475 – 490, 2016. ВОЗ Грудное вскармливание в 21 веке: эпидемиология, механизмы и пожизненные эффекты.
- Камалова А. А., Шакирова А. Р. Функциональные запоры у детей раннего возраста: диагностика и терапия на практике. ГБОУ ВПО «Казанский государственный медицинский университет» Минздрава России; ГБОУ ДПО «Казанская государственная медицинская академия» Минздрава России. Российский вестник перинатологии и педиатрии, 2016 (4): 108 – 112.
Микроклизмы — если нужно действовать быстро
При острых запорах, копростазе, неэффективности других препаратов и когда освобождение кишечника должно быть быстрым, используют слабительные в виде микроклизмы4, например Микролакс2.
Микролакс — это комбинированный препарат с несколькими активными компонентами2:
- Цитрат натрия вытесняет связанную воду из плотных каловых масс, что приводит к их размягчению2. За сходство с действием пепсина (фермента желудочного сока) на белки при переваривании пищи подобное действие «пептизацией»4.
- Натрия лаурилсульфоацетат разжижает кишечное содержимое2.
- Сорбитол стимулирует приток воды в просвет толстой кишки2.
Все компоненты действуют вместе, способствуя размягчению и выведению каловых масс2. Микролакс действует местно и не влияет на вышележащие отделы желудочно-кишечного тракта2.
Микролакс разрешен к применению в качестве слабительного препарата новорожденным, грудничкам и детям в любом возрасте11. Специально для малышей есть микроклизмы с коротким носиком, который облегчает использование слабительного у детей2.
Когда острый запор устранен, важно придерживаться рекомендаций педиатра и продолжать принимать назначенные препараты, в среднем в течение 2 месяцев, а если нужно, дольше. При этом резко отменять слабительные нежелательно8
Не спешите менять слабительный препарат для приема внутрь, если назначенный врачом действует не сразу. Для нормализации стула нужно время, обычно через 2 недели после начала приема педиатр оценивает эффективность лечения и при необходимости заменяет препарат или рекомендует продолжить прием назначенного ранее6.
Запор встречается у детей всех возрастов — от новорожденных до подростков. Успех в нормализации стула может быть достигнут только при комплексном подходе, который подразумевает коррекцию рациона и питьевого режима, образа жизни и использование эффективных слабительных средств5. Для получения правильных рекомендаций при запоре у ребенка нужно обратиться к педиатру.

Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Виды клизм

Лекарственная клизма поможет ввести лекарство через анальное отверстие.
В соответствии с особенностями воздействия клизмы для новорожденных детей разделяются на несколько разновидностей. Для лечения грудничков в большинстве случаев используют:
- Очистительную клизму. Данная процедура требует применения обычной воды, которая предварительно прокипячивается. При постановке клизмы необходимо следить за тем, чтобы вода была комнатной температуры. При использовании чрезмерно холодной воды в организме грудного ребенка могут наблюдаться спазмы. Если она будет чрезмерно теплой, то это не принесет положительного эффекта.
- Лекарственную клизму. Ее применение осуществляется по истечению получаса после очистительной клизмы. В анальное отверстие новорожденного ребенка вводится лекарственный раствор, температура которого составляет более 35 градусов. Это объясняется необходимостью всасывания медикаментозного препарата в организм грудничка.
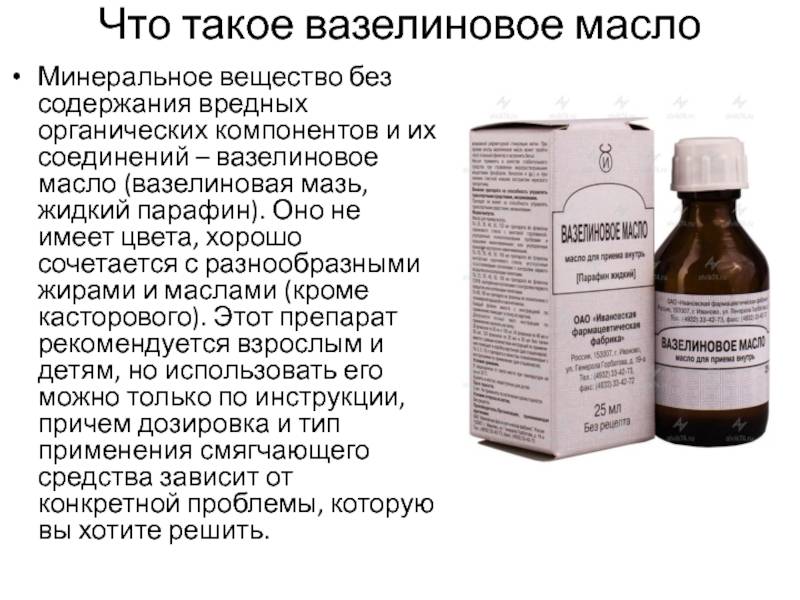
- Масляную клизму. Ее применяют в том случае, если у новорожденного наблюдаются запоры. Для проведения клизмирования наиболее часто используется льняное, вазелиновое, подсолнечное масло. Перед проведением процедуры его необходимо подогреть до 37 градусов. Благодаря маслу производится обволакивание стенок кишечника, что обеспечивает наличие мягкого слабительного действия.
- Сифонную клизму. Данная процедура рекомендуется новорожденным детям при сильном отравлении. Ее должен проводить только специалист.
Перед установкой клизмы необходимо правильно подобрать грушу. Данная процедура выполняется в соответствии с возрастом грудничка. Если возраст ребенка составляет менее одного месяца, то ему необходимо использовать грушу, объем которой составляет 30 миллилитров.
В возрасте грудничка от 1 до 6 месяцев необходимо использовать клизмы на 30-60 миллилитров. Если ребенку 6-12 месяцев, то ему вводят 120-140 миллилитров раствора. От 1 до 2 лет малыша ему рекомендуется введение 200 миллилитров раствора.
Что делать, если у ребенка запор – методики лечения детей всех возрастов
Как лечить ребенка, зависит от тяжести и вида проблемы. Это могут быть медикаментозные методики, клизмы, массаж, диета.
Клизмы не рекомендуется делать часто, иначе может развиться синдром вялого кишечника. То есть он «разучится» работать самостоятельно. Однако иногда клизмы полезны. Их объемы различаются по возрастам:
- до 1 месяца – 30 мл;
- 1-3 месяца – 30-40 мл;
- 3-6 месяцев – 90 мл;
- 6-12 месяцев – до 180 мл.
Температура воды в клизме должна быть около 23-24℃.
Массаж хорошо помогает при атоническом запоре. Массировать нужно переднюю брюшную стенку круговыми движениями по часовой стрелке. Полезно укладывать маленького ребенка на живот и деликатно рукой раздражать анальное отверстие.
Чтобы улучшить перистальтику можно дать стакан сока или воды.
При психогенных запорах нужно соблюдать ряд рекомендаций:
давать больше овощей и жидкости;
не заострять внимание на проблеме, поддерживать ребенка;
играть в ролевые игры, вести себя позитивно, не показывать расстройства;
не ругать ребенка, рассказать ему, как работает его тело, помочь понять проблему;
рассказывать тематические сказки, можно придумывать их самим.
Что можно дать ребенку от запора? Обзор групп лекарств
При спастическом запоре могут помочь свечи с глицерином. Вводить другие вещества, включая масла, не рекомендуется.
При запорах показаны несколько групп слабительных:
- осмотические – переносят жидкость в каловые массы для их размягчения, безопасны для детей, их можно принимать каждый день и длительно – гидроксид магния, полиэтиленгликоль, лактулоза, цитрат магния, сорбитол;
- стимуляторные – способствуют сокращению мускулатуры кишечника, продвигают по нему стул, их назначают для однократного приема – бисакодил, сенна;
- смазывающие – облегчают процесс движения стула по кишечнику, имеют масляную основу – глицериновые свечи, вазелиновое масло.
Диета
Питание должно быть правильным, с большим количеством жидкости и растительной клетчатки – овощи, фрукты, овсяная каша, перловая крупа и др. Нужно отказаться от продуктов, замедляющих моторику, контролировать калораж рациона, содержание в нем минералов и витаминов. Из меню исключают следующие продукты, а если ребенок на грудном вскармливании, их исключает кормящая мать:
- молоко;
- крепкий чай, кофе;
- манная каша;
- жирная пища;
- сдоба;
- макаронные изделия;
- белый хлеб;
- сухари;
- рис.
Важно увеличить в рационе клетчатку, что урегулирует дефекацию. Ее много во фруктах, овощах, бобовых, цельнозерновых культурах, семенах и орехах
Перечисленные продукты богаты минералами и витаминами, в них много белка. Содержание клетчатки должно быть 2 г на 1 порцию. Рекомендуемые нормы по возрастам:
- 1-3 года – 19 г в день;
- 4-8 лет – 25 г в день;
- 9-13 лет – 31 г в день для мальчиков, 26 г в день для девочек.
Продукты, в которых много клетчатки
| Продукт | Содержание клетчатки |
|---|---|
| Белая фасоль | 9,5 г на ½ стакана |
| Овсяные хлопья | 8,8 г на ½ стакана |
| Красная фасоль | 8,2 г на ½ стакана |
| Бобовые | 7,5 г на ½ стакана |
| Груша с кожурой | 4,3 г на небольшой плод |
| Малина | 4 г на ½ стакана |
| Картофель по-деревенски | 3,8 г на 1 шт. |
| Миндаль | 3,3 г на 30 г |
| Яблоко с кожурой | 3,3 г на 1 шт. |
| Банан | 3,1 г на 1 шт. |
| Апельсин | 3,1 г на 1 шт. |
| Брокколи | 2,8 г на ½ стакана |
| Зеленый горошек | 2,5 г на ½ стакана |
| Кукуруза | 1,6 г на ½ стакана |
| Клубника | 1,5 г на ½ стакана |
| Дикий рис | 1,5 г на ½ стакана |
| Изюм | 1,4 г на ½ стакана |
Изменение режима
Ребенка нужно приучить опорожнять кишечник в одно и то же время ежедневно. Чтобы стимулировать дефекацию, можно дать холодной воды, фруктового сока.
Необходима регулярная физическая активность, улучшающая работу мышц живота. Это могут быть регулярные прогулки, игры с мячом, прыжки на скакалке, плавание, езда на велосипеде.
Промывание и примочки из чая для глаз
Бактериальный
Вызывается стафилококковой инфекцией или стрептококковой. Поражает, как правило, оба глаза сразу. Сопровождается слезами и выделением гнойных масс. При лечении будут применяться антибиотики. Часто больному рекомендуется закапывать левомицетин (глазные капли 0,25%) или закладывать тетрациклиновую мазь, также содержащей антибиотик.
Аллергический
Вызывается аллергеном: пылью, химическими веществами, косметическими средствами, попавшими на слизистую. Характеризуется появлением отеков век, их покраснением и сильным зудом обоих глаз. После исключения контакта с аллергеном, пациент начнет принимать антигистаминные средства с целью исключения осложнений. А примочки из заварки помогут снять отеки.
Вирусный
Связан с ослаблением иммунитета и поражением организма другим вирусным заболеванием. Страдает, обычно, один глаз. Выделяются слезы и небольшое количество жидкой слизи. Для лечения назначаются антивирусные препараты в форме глазных капель или мазей (флореналь, оксолин и т.п.) и витамины для улучшения защитных сил организма.
Как лечить конъюнктивит в домашних условиях?
Учить и лечить мы умеем все. Это известно давно
Так вот, чтобы тот способ лечения, который вы изберете для себя, был эффективным, необходимо своевременно обратить внимание на появляющиеся симптомы в глазах:
- обильное слезотечение или, наоборот, сухость;
- покрасневшая слизистая оболочка;
- болезненные ощущения;
- припухлость, наличие отеков, практически, мешков под глазами.
- гнойные выделения в уголках.
Кто-то даже скажет, что «в глаза будто песок попал», и все время хочется почесать глаза. А малыши, кстати, так и делают. Нередки случаи, когда и взрослому сложно удержаться.
Случается, что одновременно с вышеуказанными симптомами вы отмечаете наличие долго проходящих синяков под глазами, грешить на конъюнктивит не стоит. Проблема эта не офтальмологическая. Лучше проверьте почки и сердце и не затягивайте.
Конечно, самый лучший выход – это обратиться к врачу. Но часто человек начинает самолечение дома. Тем более, что существует немало народных рецептов, применение которых позволит избавиться от воспаления и остановить последующее поражение глаз.
Самое простое средство известно, наверное, каждому. Это обычная заварка. В старину для этих целей использовался спитый чай, или, проще говоря, черный чай, вчера заваренный. Современный человек поступает проще. Кто-то прикладывает к больному глазу использованный чайный пакетик или делает компресс из зеленого чая на глаза, или берет ватку, обмакивает в холодную заварку и промывает глаза.
Дубильные вещества, содержащиеся в чае, как раз и помогают в борьбе с конъюнктивитом. Только следует знать, что никаких наполнителей в заварке не должно быть, и она должна настояться несколько часов.
Более того, пользоваться «бабушкиными рецептами» вы должны лишь для ускорения и облегчения процесса выздоровления. Протирать глаза требуется, чтобы избавиться слизи и гноя, склеивающихся ресниц. Это ни в коей мере не должно подменять медицинского лечения.
Чай при конъюнктивите у детей
Если признаки заболевания появились у вашего ребенка, лечение ему должен назначить врач. Но глазки промывать малышу вы можете. И тоже чаем, зеленым или черным. Но лучше – отваром или настоем трав, обладающих противовоспалительными свойствами: из ромашки, календулы, шалфея и т.п.
Даже новорожденному можно промывать глазки ватным тампоном, смоченном в некрепком чае или теплой кипяченой водичке.
Лечение чаем ячменя на глазу
Примочки из чая используют также при лечении ячменя на глазу. Если вы сталкивались с этим неприятным явлением, когда сначала краснеет и отекает веко, а затем воспаляется и довольно болезненный гнойник образуется в волосяном фолликуле ресницы, вы знаете, как сложно бывает от него избавиться и какие неприятные минуты он доставляет.
Придется заварить зеленый чай, настоять его минут десять. В остывшем настое смочить ватку и прикладывать к ячменю. Делать это несколько раз.
Или заварить пакетик черного чая, а потом, уже теплым, его приложить на больное место на 15 минут. Для глаз это очень полезно по причине содержащихся в черном чае дубильных веществ и антисептического свойства таниновой кислоты, .
Промывание глаз заваркой домашним животным
Кстати, если в вашем доме имеются домашние животные и у них тоже отметили признаки конъюнктивита, вы вполне можете воспользоваться теми же самыми средствами и промыть глаза чаем коту или песику, не нанося при этом вред живности.
Что должно быть в косметичке малыша от 0 до 6 месяцев

Полки магазинов ломятся от изобилия средств для ухода за детской кожей. Тут и всевозможные кремы для щек, рук и пяток, и массажные масла, и присыпки, шампуни, мази, бальзамы, травяные экстракты для купания… Что же из этого действительно необходимо малышу, а без чего можно спокойно обойтись? Итак, вот примерный минимум косметики для ежедневного ухода.
Пенка/гель для мытья
Подмывать с ним кроху необходимо ежедневно. А вот мыть целиком — не чаще раза в неделю. Большого флакончика (около 400 мл) обычно хватает на несколько месяцев, поэтому экономить на средстве не стоит.
Детское масло
Используется для увлажнения складочек после купания и массажа. Также им чистят ушки и удаляют с его помощью себорейные корочки с головы малыша.
Крем/мазь под подгузник
Обычно в его состав включают пантенол, который снимает раздражение и заживляет мелкие царапины, а также цинк, подсушивающий кожу. Наносите крем при смене подгузника и давайте ему полностью впитаться, прежде чем надеть новый памперс.
Крем/молочко/лосьон для тела
Без него можно обойтись, если в комнате малыша прохладный и влажный воздух. Однако бывают ситуации, когда нужный микроклимат создать невозможно, и кожа крохи пересыхает. Наносите средство на все тело ребенка так часто, как это необходимо. Детские кремы защищают и увлажняют кожу, снимают раздражение и покраснения от сухости.
Присыпка (тальк или пудра)
Применяется, чтобы подсушить мокнущие участки кожи под памперсом. Аккуратно наносите ее на эти зоны и следите за тем, чтобы малыш не вдохнул мелкие частички.
Влажные салфетки
Незаменимы для гигиены младенца во время «выходов в свет». Могут содержать пантотеновую кислоту (стимулирует обновление тканей), экстракты календулы, ромашки, алоэ. Для чувствительной кожи выбирайте гипоаллергенные салфетки с нейтральным запахом.
Виды запоров
В зависимости от длительности и выраженности, у детей различают хронические и острые запоры. Об остром запоре говорят, когда дефекация отсутствует несколько дней подряд.
По стадиям и причинам возникновения задержки дефекации делятся на несколько видов:
- Первичные – следствие врожденной или приобретенной патологии, нарушения иннервации или аномалий строения кишечника. Такой запор может быть даже у грудного месячного ребенка;
- Вторичные – возникают из-за травмы, заболевания, как побочный эффект от какого-либо лекарства.
- Идиопатические – следствие нарушения моторики кишечника по неустановленным причинам.
По патогенезу выделяют следующие разновидности:
- Алиментарные – следствие дефицита жидкости в организме, пищевых волокон и снижение съедаемой пищи в целом;
- Механические – возникают из-за сужения просвета кишечника;
- Дискинетические – следствие нарушений в работе органов пищеварения, иннервации кишечника.
Согласно клинической картине, функциональные запоры у детей делят по признаку тонуса кишечных стенок:
- Атонические (при сниженном тонусе). Перистальтика вялая, движение каловых масс медленное, поэтому и задерживается дефекация.
- Спастические – протекают на фоне тяжести, вздутия живота, метеоризма, кишечных колик. Выходит незначительный объем каловых масс. Постоянные спастические запоры возникают у ребенка из-за спазмов кишечника, по причине которых каловые массы накапливаются и передвигаются с трудом.
Техника пеленания
Как запеленать новорожденного ребенка зависит от способа пеленания. Самый распространенный вид — простое пеленание, пошаговую инструкцию «Как пеленать младенца» мы приводим ниже.
- Расстилаем пеленку на поверхности пеленального столика, ребенок лежит в центре полотна, голова — выше края пеленки;
- Прижимаем правую ручку малыша к телу, заворачиваем правый угол пеленки наискосок. Ее край должен зайти за спинку малыша;
- Прижимаем левую ручку и аналогично заворачиваем левый край пеленки;
- Края оставшегося «хвоста» по очереди подворачиваем под малыша и фиксируем в получившемся боковом кармашке.
Пеленать или нет, в конечном итоге решает для себя каждая мама. Главное не вдаваться в крайности, стараться следовать своим природным инстинктам и прислушиваться к потребностям малыша: если он с первых дней отказывается от пеленания, выкарабкиваясь из кокона, и при этом спокойно спит, то разумных доводов в пользу пеленания у вас просто нет. Напротив, если кроха уснуть не может, пока вы не успокоите его ручки и ножки и пока он не чувствует себя защищенным (как это было, когда он находился у вас в животе), то одним аргументом «за» у вас становится больше.
Гладить или нет?
Еще одна примета прошлого — глажка пеленок и распашонок. Как ни странно, это один из самых распространенных вопросов на материнских форумах и в наши дни. Учитывая уровень санитарных условий, в которых мы сегодня живем, а также широкий функционал бытовой техники, ежедневно нами используемой, гладить пеленки и одежду малыша имеет смысл в том случае, если материал замялся и есть риск натереть нежную кожу младенца. В остальных случаях достаточно менять пеленки и нательную одежду раз в сутки и стирать со специальными детскими порошками при высокой температуре (от 90°). Исключение можно сделать для пеленок и распашонок, имеющих контакт с кожей малыша во время заживления пупочной ранки, набухания молочных желез у девочек или нагноения места прививки БЦЖ.
Какие степени опрелостей бывают
Врачи выделяют 3 степени пеленочного дерматита:
- 1 степень. Самая легкая стадия, при которой заметны лишь небольшие покраснения или сыпь. На коже отсутствуют повреждения, а малыш не проявляет никаких признаков беспокойства.
- 2 степень. Покраснения становятся ярче, в дополнение к ним появляются микротрещины и небольшие гнойнички. Ребенок пытается тянуться руками к поврежденным участкам кожи, капризничает, плачет, когда вы меняете подгузник или одежду.
- 3 степень. Покраснение очень интенсивное, место опрелости покрыто гнойниками и язвами, из трещин на коже выделяется жидкость. Малыш постоянно плачет, становится чрезмерно беспокойным, так как боль мешает ему спать, кушать, бодрствовать.
Если с опрелостями легкой формы родители справляются самостоятельно, то при появлении более серьезных симптомов следует немедленно обратиться к педиатру. Только он сможет точно поставить диагноз, определить степень развития заболевания и назначить лечение. Пожалуйста, никогда не выполняйте функции врача самостоятельно, иначе можете столкнуться с осложнениями и ненужными побочными эффектами.
Уход за кожей малыша
Кожа новорожденного очень нежная, легко реагирует на внешние воздействия. Внимательный и тщательный уход поможет вам избежать проблем и воспалительных процессов.
Важно ежедневно осматривать кожные покровы ребенка.
Состояние кожи новорожденного может меняться, и вы можете наблюдать следующее:
- Странный цвет — красный или желтый. Красный оттенок — это просвечивающие через кожу кровеносные сосуды; желтый (желтуха новорожденных) — свидетельство повышенного содержания билирубина в крови; уходит, когда печень начинает активнее работать;
- Шелушение, особенно на конечностях (ступни и кисти). Кожа постепенно привыкнет к воздушной среде, а работа сальных желез наладится в течение месяца. Вы можете ускорить этот процесс, обрабатывая сухие участки кожи специальными детскими средствами по уходу (кремом или маслом);
- Белые точки небольшого размера, напоминающие прыщики, — милии (скопление секрета в сальных железах). Они безопасны, появляются в процессе налаживания работы сальных желез и бесследно исчезают без всякого вмешательства;
- Красные воспаленные прыщики — акне новорожденных. Являются следствием гормональной перестройки: в организме малыша еще много материнских гормонов, притом, что он уже начинает вырабатывать собственные, — это и отражается на внешнем состоянии кожи. Акне чаще всего поражает область лица (а также шеи и волосистой части головы) и не требует лечения, достаточно поддерживать сухость и чистоту кожи;
- Покраснения.
Причины покраснения у новорожденных
- Если вы обнаружили их в зоне ягодиц и паха — это пеленочный дерматит;
- Если они локализуются в шейных складках или подмышечных впадинах — это опрелости (потница), возникшие из-за перегрева кожи. В обоих случаях нужно увеличить время пребывания ребенка без подгузников, не перегревать младенца, кутая его в сто одежек, купать в травяных настоях и пользоваться специальными кремами и косметическими средствами;
- Если вы видите красные пятна с мелкой сыпью, корочками, которые шелушатся, — возможно, это аллергия. Причинами могут быть неправильное питание матери, смесь для искусственного вскармливания, не подходящие малышу средства гигиены (подгузники, чистящие салфетки) и стиральный порошок, а также окружающая среда в помещении (шерсть животных, цветение растений и другие внешние раздражители).
Если кожа раздражена
У малыша могут возникнуть покраснения и раздражение в области, прикрытой подгузником. Покраснения порой переходят в отечность, образуются корки, которые могут вести к осложнениям.
Раздражения у новорожденных: причины
- Неправильный размер подгузника — если он маловат или велик малышу, то от трения о нежную кожицу возникает раздражение, которое и проявляется в виде покраснения;
- Недостаточно частая смена подгузника (реже чем раз в 3 – 4 часа);
- Аллергия на определенный вид подгузников или увлажняющие очищающие салфетки, используемые для гигиены грудничка.
Самое главное не запустить проблему, вовремя начать лечение.
- Меняйте подгузники чаще, желательно через каждые 2 – 4 часа; не ждите наполнения подгузника;
- Тщательно подмывайте малыша при смене подгузника;
- Надевайте подгузник, хорошо просушив кожу в районе ягодиц и паховых областей;
- Устраивайте грудничку воздушные ванны (3 – 4 раза в день) длительностью около 20 минут при температуре в комнате 20 – 24°;
- Правильно подбирайте размер подгузника: если вы заметили на коже малыша красные полосы от краев подгузника — значит пора переходить на следующий размер;
- Купайте с травами, снимающими зуд и раздражение (череда, аптечная ромашка);
- Используйте специальный крем от пеленочного дерматита;
- Попробуйте влажные салфетки и подгузники другого производителя;
- Если не уверены в своих действиях и причинах покраснений, обязательно обратитесь к врачу, тем более если раздражение стойко держится несколько дней. Доктор осмотрит малыша и назначит специальную мазь.