Диагностика
Не стоит заниматься самолечением или пытаться самостоятельно поставить диагноз ребенку. Прежде чем начинать лечить потницу у ребенка, при появлении первых высыпаний нужно обратиться к детскому дерматологу или педиатру. Специалист проведет осмотр и отличит патологию от других заболеваний, которые сопровождаются кожной сыпью. Для опытного детского специалиста это не составляет труда даже при первичном визуальном смотре.
В некоторых случаях для комплексной диагностики необходимо дополнительное обследование. Врач может назначить соскоб на патогенные грибковые инфекции, а также бакпосев на микрофлору.
Диагностические методы
Когда молодые родители обращаются в медицинское учреждение, подозревая наличие у своего малыша гемангиому, ребенка должны обследовать три специалиста:
- педиатр;
- хирург;
- дерматолог.

Венозная гемангиома
В дальнейшем, если будет установлено, что поражена не только кожа, но и другие системы и органы организма, может понадобиться помощь офтальмологов, нейрохирургов и других врачей. Чтобы понять, насколько распространена опухоль, делают следующие медицинские исследования:
- ультразвуковую диагностику опухоли;
- рентгенографию, во время которой изучают пораженную область, вводя в близлежащие сосуды контрастное вещество;
- компьютерную томографию той области, на которой расположена гемангиома (позвоночного столба, головы или глазниц).

Компьютерный томограф
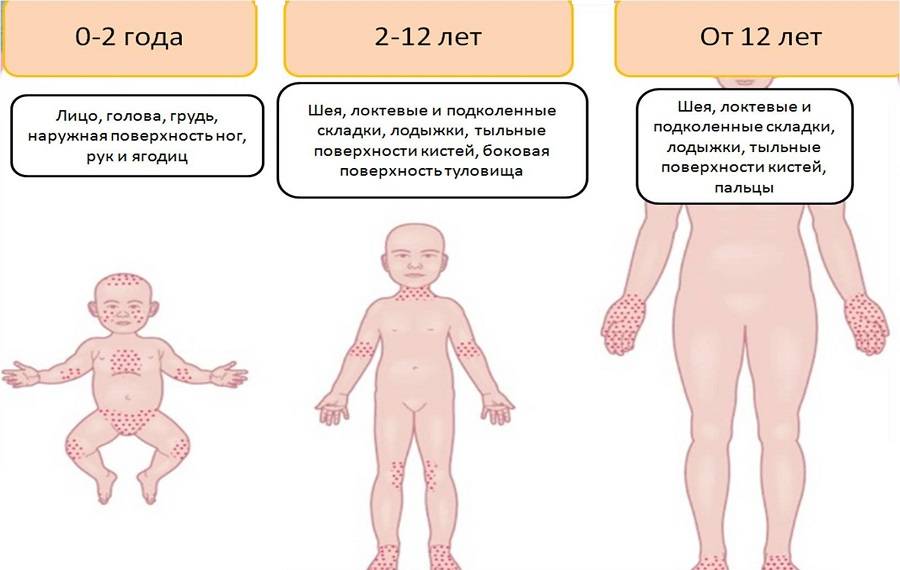
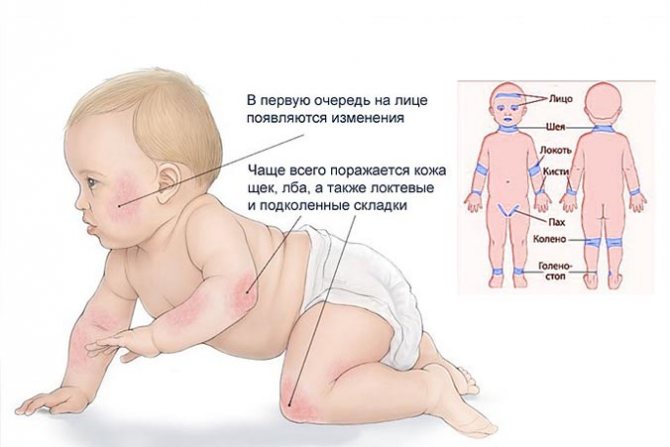
Общая характеристика высыпаний
Небольшое покраснение на затылке в народе считают укусом аиста. Оно не опасно для малыша и не доставляет дискомфорт. Однако дополнительно родителям следует проанализировать проявление следующих симптомов:
- Пятнышки появляются только в случае плача или крика. В спокойном состоянии их практически не заметно.
- Изменение оттенка от светло-розового до пунцового.
- Края неровные и порванные.
- По мере взросления малыша образование становится светлее и полностью исчезает.
- При детальном ощупывании области невозможно выявить никаких изменений.
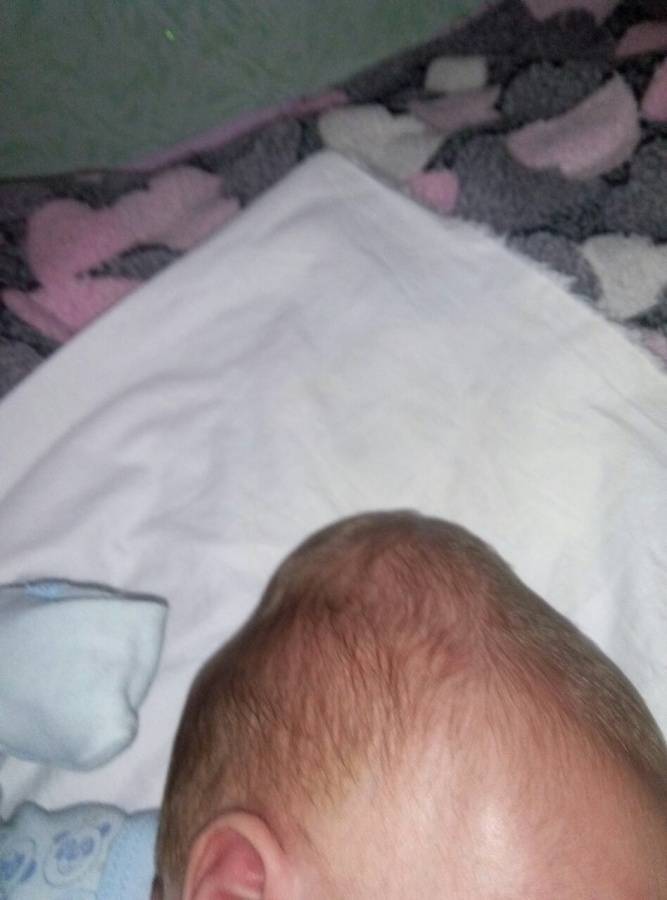
Красный затылок может появиться не только под воздействием безобидных факторов. Именно поэтому за консультацией к специалисту родители должны обратиться в обязательном порядке. У младенца могут быть сформированы образования нескольких видов.
Дополнительно в таком случае наблюдается появление незначительной отечности. Такая клиническая картина наблюдается сразу после родов и исчезнет сама в течение небольшого времени. Нарушения наблюдаются на фоне повреждения головы при родовой деятельности, гипоксии или незначительных изменениях давления.
Невус огненного характера появляется сразу после рождения малыша на свет. Он также быстро рассосется, но предварительно следует получить консультацию у лечащего врача.
Невозможно полностью устранить риск образования гемангиомы от разрыва капилляров. Образование имеет яркий багровый цвет и может продолжить свой рост по мере взросления ребенка. В медицинской практике были зафиксированы случаи, когда их диаметр составлял около 10 сантиметров. К семи годам образования становится коричневого цвета. Предотвратить дальнейшее увеличение может только врач. Именно поэтому медлить с обращением к нему категорически не рекомендуется.
На фоне неправильного разрастания сосудов повышается риск образования гемангионы кавернозного характера. Данное пятно считается очень опасным. Среди дополнительных его недостатков следует выделить дискомфорт. Заболевание усугубляется за счет зуда и кровотечения из образования. Именно поэтому при наличии пятен следует немедленно обратиться к врачу. Он поставит малыша на учет.
В затылочной части повышен риск образования телеангиоэктазии. У образования расплывчатые края. Дополнительно от него могут также отходить отростки. Внешне образование имеет много схожих черт с пауком. Если понаблюдать за ним при плаче, то можно обнаружить увеличение интенсивности окраски. Данное пятно уходит без медицинской помощи к 1,5 годам.
После появления на свет на коже ребенка повышается риск образования ангиодисплазии. Высыпание состоит из плоских пятен, которые могут увеличиться в размере и могут изменить цвет, интенсивность окраски. Под образованием заметно увеличивается сосудистая сетка. Предотвратить негативный эффект сможет только медикаментозное лечение, которое будет назначено врачом.
Шершавая кожа у грудничка: основные причины патологии
Большинство мам начинают паниковать, когда сталкиваются с таким явлением, как шершавая кожа у грудничка, особенно если это состояние имеет ярко выраженный характер.
Шершавыми могут быть руки, голова или ноги ребенка.
Иногда такие симптомы не опасны, но в некоторых случаях могут представлять серьезную угрозу для здоровья малыша. Со временем это явление может перерасти в хроническую форму заболевания.
Водные процедуры
Неправильный уход за детской кожей нередко провоцирует ее шелушение. Самая распространенная ошибка родителей – это купание малыша с добавлением раствора марганцовки. Она еще больше подсушивает детский эпидермис, вызывая шелушение.
Правильнее всего купать кроху первые дни в кипяченой отстоялой воде без добавления каких-либо отваров и косметических средств. Простое детское мыло рекомендуют использовать не чаше 1 раза в неделю.
Прогулки на свежем воздухе
Как можно чаще гуляйте с малышом на свежем воздухе, оградив его от ветра и сквозняков. За время прогулки постарайтесь проветрить комнату ребенка. Во время отопительного сезона, воздух в квартире становится слишком пересушенным, в этот период рекомендуется использовать увлажнитель воздуха, для создания благоприятного микроклимата.
Как отличить потничку от аллергии у новорожденного
Увидев любую сыпь на коже новорожденного, кормящая мама в первую очередь начинает переживать, а не съела ли она чего-то запрещенного, что привело к аллергии у малыша. В панике она может отказаться от всех возможных аллергенов, в том числе от нужных для организма продуктов, а это, вместе со стрессом, способно плохо отразиться на лактации. Если же малыш на искусственном вскармливании, то необоснованная смена смеси из-за подозрения на аллергию ему тоже ни к чему. Поэтому, прежде чем принимать какие-то решения, любые кожные симптомы нужно показать врачу, чтобы уточнить диагноз.
До визита к врачу взгляните, как выглядит сыпь и где она расположена, это поможет определить характер ее происхождения.
| Потница | Аллергия | |
|---|---|---|
| Зависимость от времени года, температуры, влажности помещения | Есть | Нет |
| Где образуются высыпания | Складочки, кожа под волосами, задняя поверхность шеи и спина под одеждой, подмышки, пах – все плохо вентилируемые места | Лицо (часто щеки),передняя поверхность грудной клетки и живота руки, ноги. |
| Характер высыпаний | Отдельные мелкие прозрачные или красные пузырьки | Сыпь может быть вначале отдельными элементами в виде мелких пузырьков и папул, часто на красном фоне кожи, сыпь может сливаться в пятна |
| Кожа под высыпаниями | Обычно без изменений либо слегка покрасневшая и отечная | Сухая, часто красная, склонная к шелушению либо мокнущие участки с образованием корок, часто зуд |
| Дополнительные симптомы (насморк, кашель, слезотечение) | Нет | Могут быть |
Список
- Потничка у новорожденных выглядит как мелкие красные или прозрачные с жидкостью пузырьки, расположенные в местах трения и соприкосновения кожи с одеждой.
- Потничка возникает из-за закупорки потовых желез, работа которых у младенца еще несовершенна, в жарких влажных условиях.
- Лечить потничку нужно гигиеническими процедурами и подбором свободной одежды из натуральных тканей. Кремы, мази без назначения врача применять нельзя.
- От аллергии потничку можно отличить по характеру высыпаний: пузырьки мелкие, не сливаются, кожа под ними не воспалена. Появляется в жару, ребенка беспокоит редко.
(
оценок; рейтинг статьи )
Пограничный невус
Свое название образования получили за счет того, что часто перерастают в злокачественные образования
Важно постоянно контролировать такие родинки и обращаться к дерматологу при обнаружении любых изменений
Такие родинки скрыты под роговым слоем кожи, они имеют однородную коричневую окраску, четкие границы. Вызвать опасения у пациента и спровоцировать обращение к дерматологу должны следующие факторы:
- родинка начинает увеличиваться в размере;
- меняет свой цвет темнеет или светлеет;
- вокруг прилегающей зоны начали появляться пигментные пятна разного вида;
- родинка стала плотной, выделяющейся над поверхностью кожи;
- появилась болезненность в родинке, поверхность сильно чешется.
Разновидности гемангиом
Согласно принятой классификации гемангиомы разделяют по структуре и локализации на три типа:
- Капиллярные (простые);
- кавернозные;
- комбинированные (смешанные).
Капиллярная гемангиома всегда расположена в наружных слоях дермы; она представляет собой капилляры дермы, переплетенные между собой в виде клубочков. Такие образования незначительно возвышаются над поверхностью кожи и характеризуются небольшими размерами (как правило – не более 1 см в диаметре). Опухоли данного типа крайне редко приводят к развитию кровоизлияний. Чем меньше интенсивность окраски, тем лучше прогноз на полное самопроизвольное исчезновение.
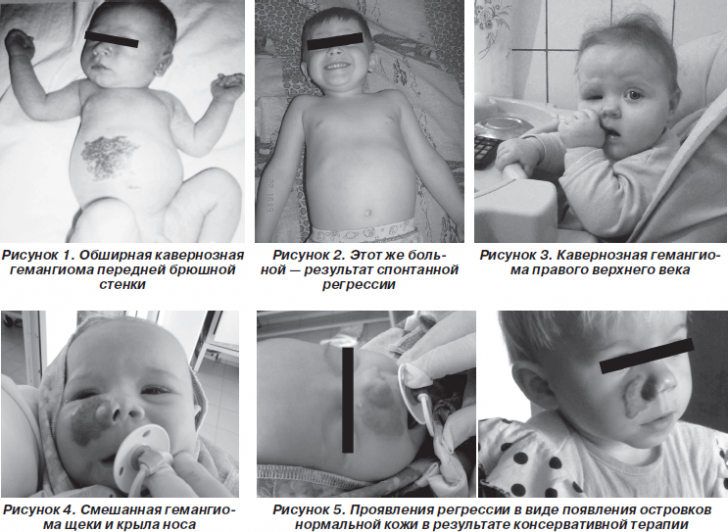
Кавернозные опухоли состоят из сосудов и полостей с венозной или артериальной кровью. Если они локализуются в наружных слоях кожи, то легко поддаются местному лечению. Кавернозные гемангиомы могут обнаруживаться и в хорошо васкуляризированных внутренних органах.
При разрыве кавернозных гемангиом в селезенке велика вероятность угрожающего жизни профузного кровотечения, поскольку в данном органе огромное количество кровеносных сосудов.
Очень серьезную опасность для младенца представляют такие образования в печени. Обнаружить их можно только случайно или уже при развитии осложнений, т. к. гемангиомы существуют совершенно бессимптомно. На фоне незначительной механической травмы не исключен разрыв кавернозной сосудистой опухоли, что сопровождается массивным кровоизлиянием в брюшную полость или внутри капсулы печени. К сожалению, свыше 80% малышей при развитии такого рода осложнения спасти не удается.
Обратите внимание: у недоношенных младенцев сосудистые новообразования имеют свойство увеличиваться в размерах в 2-3 раза быстрее, чем у детей, появившихся на свет в срок. Одной из наиболее коварных опухолей является младенческая кавернозная гемангиома, локализованная в ткани головного мозга. Несмотря на свой доброкачественный характер, она может стать причиной глубокой комы или летального исхода, поскольку при разрыве развиваются обширные субарахноидальные или внутримозговые кровотечения
Несмотря на свой доброкачественный характер, она может стать причиной глубокой комы или летального исхода, поскольку при разрыве развиваются обширные субарахноидальные или внутримозговые кровотечения
Одной из наиболее коварных опухолей является младенческая кавернозная гемангиома, локализованная в ткани головного мозга. Несмотря на свой доброкачественный характер, она может стать причиной глубокой комы или летального исхода, поскольку при разрыве развиваются обширные субарахноидальные или внутримозговые кровотечения.
Смешанная гемангиома состоит из капиллярного и кавернозного фрагментов. В ходе диагностики ее нередко принимают за простую опухоль. В комбинированных новообразованиях непременно присутствуют видоизмененные сосудов нервные или соединительнотканные клетки.
Важно: младенческие гемангиомы, локализованные в области носа, ушей или на слизистой оболочке полости рта, иногда способны вызвать проблемы с дыханием, зрением или слухом. К числу вероятных осложнений помимо кровоизлияний и дисфункции органов относятся тромбообразование внутри опухоли. При крупных гемангиомах активная миграция тромбоцитов в их полость приводит к относительному дефициту этих форменных элементов крови
У детей младшего возраста развивается синдром Казабаха-Меррита (сочетание тромбоцитопении и ухудшения свертывающей способности крови)
При крупных гемангиомах активная миграция тромбоцитов в их полость приводит к относительному дефициту этих форменных элементов крови. У детей младшего возраста развивается синдром Казабаха-Меррита (сочетание тромбоцитопении и ухудшения свертывающей способности крови)
К числу вероятных осложнений помимо кровоизлияний и дисфункции органов относятся тромбообразование внутри опухоли. При крупных гемангиомах активная миграция тромбоцитов в их полость приводит к относительному дефициту этих форменных элементов крови. У детей младшего возраста развивается синдром Казабаха-Меррита (сочетание тромбоцитопении и ухудшения свертывающей способности крови).
В том случае, если новообразование локализовано в области наружных половых органов или на участках кожи, которые часто травмируются (например – натираются одеждой), его поверхность нередко изъязвляется.
Техника пеленания
Как запеленать новорожденного ребенка зависит от способа пеленания. Самый распространенный вид — простое пеленание, пошаговую инструкцию «Как пеленать младенца» мы приводим ниже.
- Расстилаем пеленку на поверхности пеленального столика, ребенок лежит в центре полотна, голова — выше края пеленки;
- Прижимаем правую ручку малыша к телу, заворачиваем правый угол пеленки наискосок. Ее край должен зайти за спинку малыша;
- Прижимаем левую ручку и аналогично заворачиваем левый край пеленки;
- Края оставшегося «хвоста» по очереди подворачиваем под малыша и фиксируем в получившемся боковом кармашке.
Пеленать или нет, в конечном итоге решает для себя каждая мама. Главное не вдаваться в крайности, стараться следовать своим природным инстинктам и прислушиваться к потребностям малыша: если он с первых дней отказывается от пеленания, выкарабкиваясь из кокона, и при этом спокойно спит, то разумных доводов в пользу пеленания у вас просто нет. Напротив, если кроха уснуть не может, пока вы не успокоите его ручки и ножки и пока он не чувствует себя защищенным (как это было, когда он находился у вас в животе), то одним аргументом «за» у вас становится больше.
Гладить или нет?
Еще одна примета прошлого — глажка пеленок и распашонок. Как ни странно, это один из самых распространенных вопросов на материнских форумах и в наши дни. Учитывая уровень санитарных условий, в которых мы сегодня живем, а также широкий функционал бытовой техники, ежедневно нами используемой, гладить пеленки и одежду малыша имеет смысл в том случае, если материал замялся и есть риск натереть нежную кожу младенца. В остальных случаях достаточно менять пеленки и нательную одежду раз в сутки и стирать со специальными детскими порошками при высокой температуре (от 90°). Исключение можно сделать для пеленок и распашонок, имеющих контакт с кожей малыша во время заживления пупочной ранки, набухания молочных желез у девочек или нагноения места прививки БЦЖ.
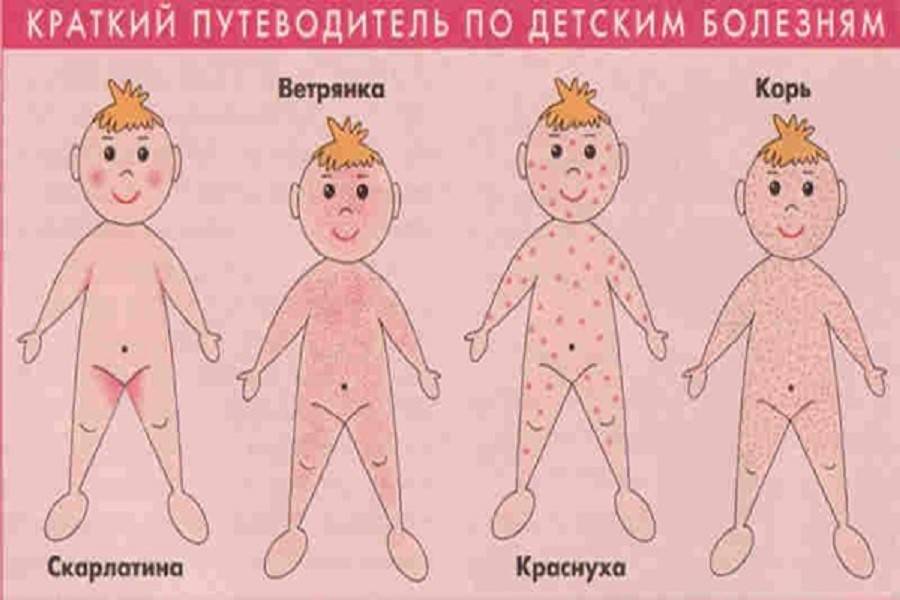
Как отличить потницу у ребенка от аллергии и других заболеваний
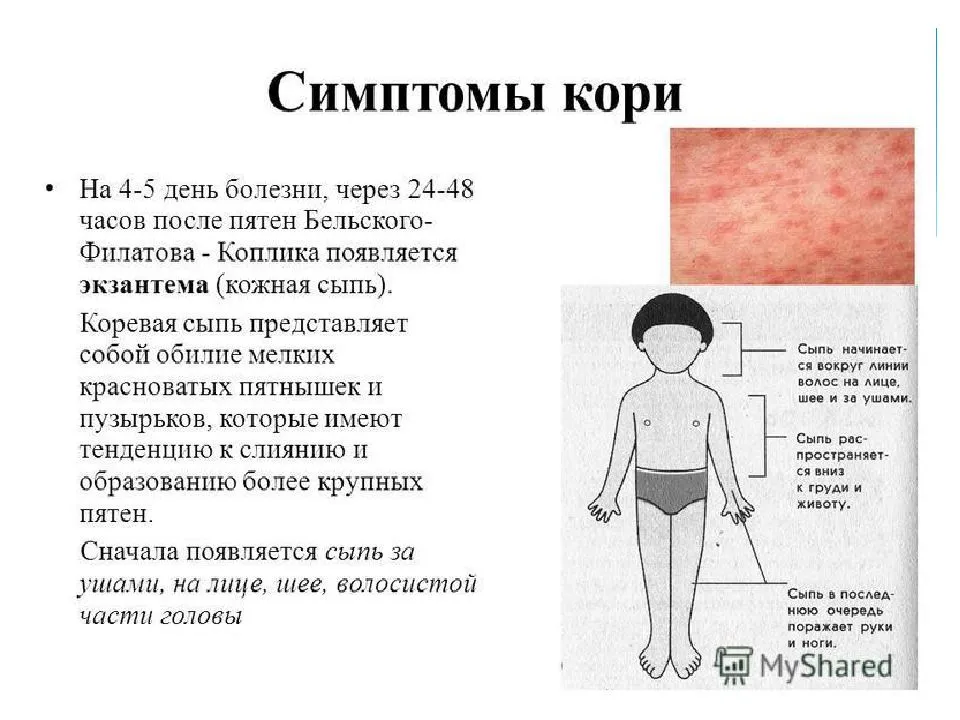
Когда на коже появляется сыпь, самое сложное для родителей – это отличить потницу от прочих болезней: аллергии, ветрянки, кори и др.
Во-первых, следует изучить места возникновения сыпи. В первом случае высыпания базируются в труднодоступных местах: в зоне под подгузником, в складках кожи, в волосяном покрове. При этом сыпь практически никогда не появляется на открытых участках кожи, которые хорошо проветриваются. Но если сыпь появилась на лице, открытых частях ручек и ножек, вероятнее всего, это аллергия.
Провести дифференциальную диагностику также поможет простой домашний тест. Нужно просто раздеть малыша и оставить его без одежды, подгузника на несколько часов. Если сыпь появилась в результате потницы, за это время она уменьшится, станет бледнее. Если же это аллергия, никаких изменений с ней не произойдет.
Отличить болезнь от кори, ветрянки и прочих вирусных патологий поможет дополнительная симптоматика. При инфекционных болезнях обязательно повышается температура, появляется интоксикация, а сыпь быстро распространяется по всему телу. В свою очередь, главный симптом потницы – это всего лишь высыпания.
Народные методы лечения
На начальных стадиях патологии, когда потница локализуется в области подгузника и в складках кожи, можно лечить ее народными методами. Это отвары трав, которые добавляют в ванночки, применяют в качестве обтирания или примочек.
Для новорожденных травы нужно использовать с осторожностью, на них часто бывает аллергическая реакция. Есть всего несколько растений, которые разрешены в этом возрасте
Ромашка и череда используются чаще всего. Можно заваривать их вместе или по отдельности. Они снимают воспаление, успокаивают зуд и раздражение, обеззараживают. Заваривать их можно в пропорции 120 г травы на пол-литра кипятка. Остывший и процеженный отвар выливают в ванночку.
Тысячелистник обладает противовоспалительным действием, нормализует работу сальных желез и считается природным антибиотиком. Поэтому его применение эффективно при потнице. Нужно сделать отвар из 20 г сухой травы и стакана кипятка. После остывания процедить и добавить к воде для ванночки.
Кора дуба очищает, подсушивает ранки, дезинфицирует. Отвар снимает воспаление и нормализует работу потовых желез. Достаточно 20 г коры на 500 мл кипятка. После заваривания нужно прокипятить ее 5 минут, чтобы в воду перешло больше дубильных веществ.
- Для ванночек и протирания кожи применяется отвар лаврового листа. Он заживляет ранки, стимулирует процессы регенерации, обеззараживает. Нужно 7 листиков залить стаканом воды, довести до кипения и проварить 5 минут. Обмывать отваром пораженные потницей места с помощью ватных дисков.
Можно протирать кожу ребенка содовым раствором. В стакане теплой кипяченой воды растворить чайную ложку соды. Смачивать в растворе ватный диск и протирать пораженные места, не надавливая на кожу.
Причины пиодермии
Идеальные условия для образования пиодермии:
- потоотделение;
- слюноотделение;
- раздражение половых органов элементами мочи и кала;
- отделяемое из носа, удаляемое несвоевременно.
Грудные дети обладают тонким и рыхлым роговым слоем кожи, с легкостью поддающимся воздействию возбудителей.
Из-за переохлаждений и перегрева организма могут развиться гнойные кожные болезни. Пиодермия может сопровождать зудящий дерматоз, экзему, крапивницу, чесотку, нейродермит и т.д.
Также пиодермия может проявиться на фоне:
- укуса насекомого;
- болезней внутренних органов;
- иммунодефицита;
- нехватки белковой пищи в меню.
Профилактика пиодермии
Основные правила профилактики
- Во избежание появления гнойничковой кожной сыпи у новорожденного надо следить за рационом малыша – он должен быть полноценным (предпочтение отдается грудному молоку).
- Надо следить за температурным режимом в комнате малыша, температура не должна превышать +21 градус. Влажность должна быть в пределах 50-70%. Это поможет избежать пересыхания и растрескивания кожи новорожденного, как следствие, будет снижен риск формирования инфекционных заболеваний бактериальной природы.
- Мнение о том, что купать малыша нужно редко, является ошибочным, как и мнение о чрезмерно частом купании. Пользоваться мылом при мытье грудных детей надо максимум 1 раз в 4-5 дней. Шампунь использовать до достижения годовалого возраста не рекомендуется.
- Покупать гигиенические средства для ребёнка следует в соответствии с возрастом, так как они не вызывают аллергии. Антибактериальным мылом можно пользоваться только в исключительных случаях, так как оно способно уничтожить как болезнетворные микроорганизмы, так и полезные. При купании младенцев не следует пользоваться жесткими мочалками.
- По окончании мытья тело малыша надо не вытирать, а просто промокнуть, используя мягкое полотенце для сохранения целостности кожного покрова и достаточного увлажнения.
- Смена подгузников должна проводиться раз в 2-3 часа. Для подмывания малыша во время смены подгузника нужно использовать проточную воду. Это поможет предотвратить проникновение патогенов из кишечника на кожные покровы, гениталии и в мочевыводящую систему. Девочек надо подмывать в направлении от лобка к анальному отверстию.
При выборе постельного белья и одежды рекомендуется отдавать предпочтение изделиям из натуральной ткани. Хотя их внешний вид довольно скромный и неброский, но это поможет избежать раздражения кожи синтетическими тканями, швами и текстильными красителями, которые используются при окраске ярких детских вещей.
Детскую кожу с раннего возраста необходимо беречь от негативного влияния таких факторов, как сильный ветер, мороз, прямые солнечные лучи. Это способствует иссушению и обезвоживанию кожных покровов, что приводит к повышению их уязвимости и подверженности всевозможным инфекционным заболеваниям.
Детский дерматолог Саратов: куда обратиться за помощью?
Если появилась сыпь, не стоит ее лечиться самостоятельно.Запрещено самостоятельное механическое удаление и вскрытие корочек, гнойничков и пузырьков на теле новорожденного. Нередко подобные действия могут стать причиной присоединения инфекции к безобидным высыпаниям.
Детский дерматолог Первого детского медицинского центра проводет диагностику при помощи самых современных методов исследования. Также в условиях многопрофильного педиатрического центра возможна консультация смежных специалистов: аллерголог, педиатр, гастроэнтеролог, эндокринолог, невролог и др.
Не стоит забывать, что кожные патологии, как и любые другие болезни, легче предотвратить, выполняя профилактические мероприятия.
Записаться на прием к детскому дерматологу в Саратове в Первый ДМЦ можно прямо сейчас любым удобным для вас способом:
- по телефону;
- прямо на сайте;
Профилактика детских заболеваний кожи
Полностью предотвратить появление высыпаний на коже ребёнка практически невозможно, но соблюдение простых правил поможет свести риск развития дерматологических проблем к минимуму.
Как избежать болезней кожи:
- своевременная вакцинация – прививки защищают детей от многих вирусных заболеваний;
- регулярно укреплять иммунитет – закаливание, соблюдение режима дня, правильное питание, занятие спортом;
- соблюдать правила гигиены;
- регулярно проводить влажную уборку, проветривать помещения;
- все ранки и царапины сразу обрабатывать антисептическими средствами;
- дважды в год принимать витаминные комплексы;
- не давать ребёнку антибиотики, другие сильнодействующие препараты без назначения врача;
- регулярно посещать профильных специалистов для профилактического осмотра.
Большинство кожных заболеваний заразны, больных детей следует оградить от общения со здоровыми, посещать школу и садик можно только при наличии справки от дерматолога.
Высыпания на коже могут появиться у каждого ребёнка, задача родителей – вовремя обратиться к дерматологу для выявления причины заболевания, точно выполнять все рекомендации врача, поддерживать чистоту в комнате, соблюдать гигиенические правила.
Невус Унны
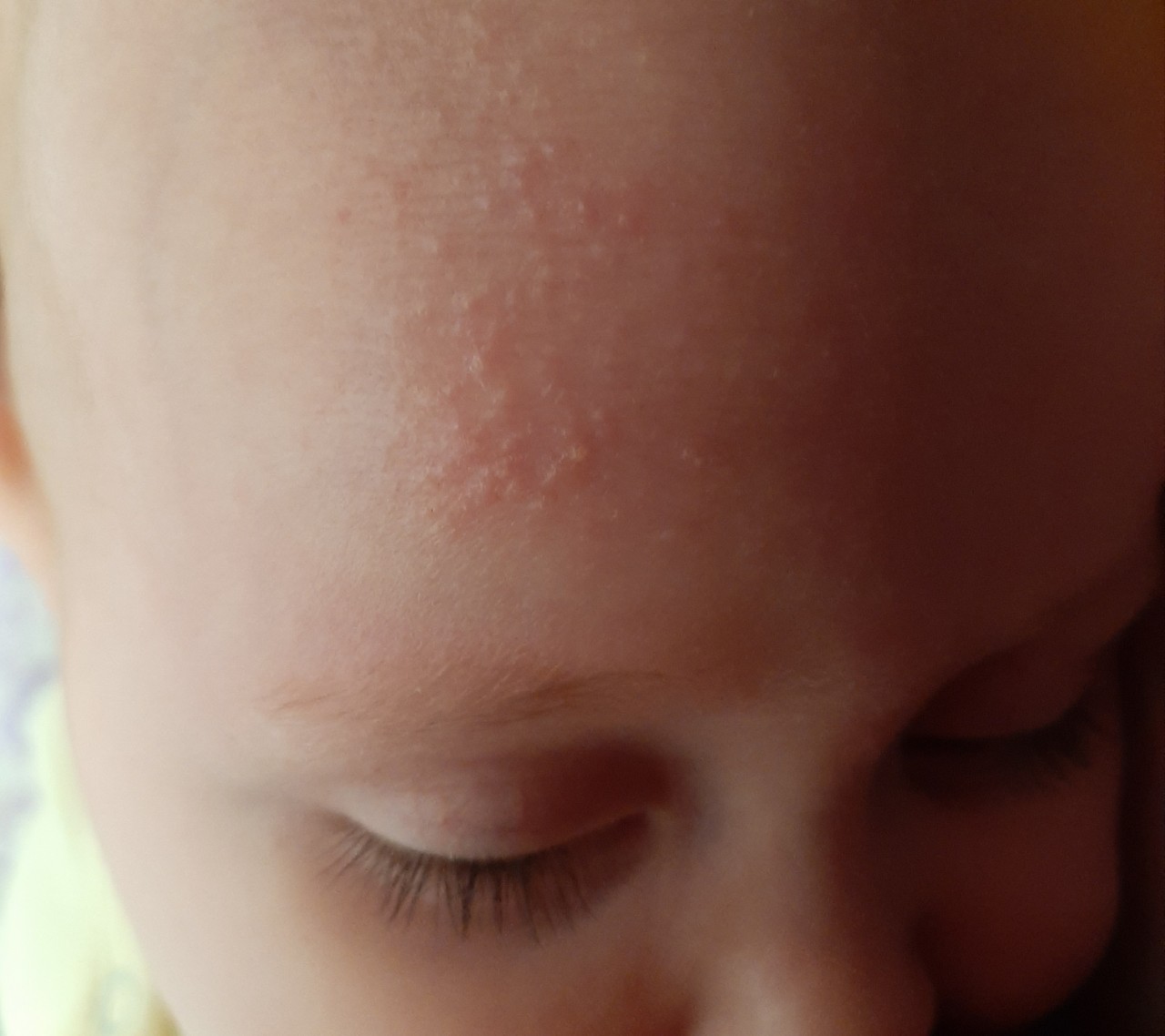
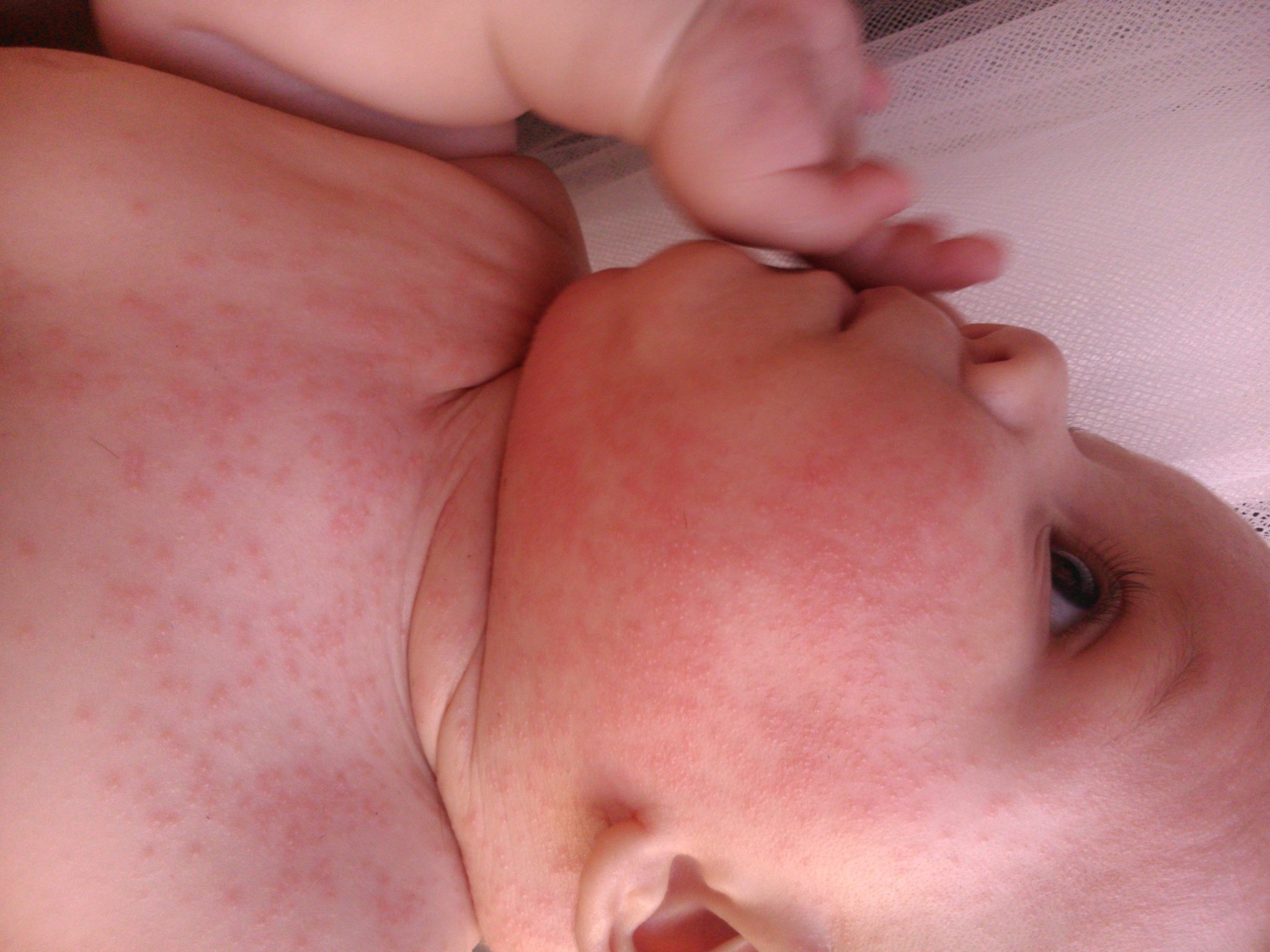
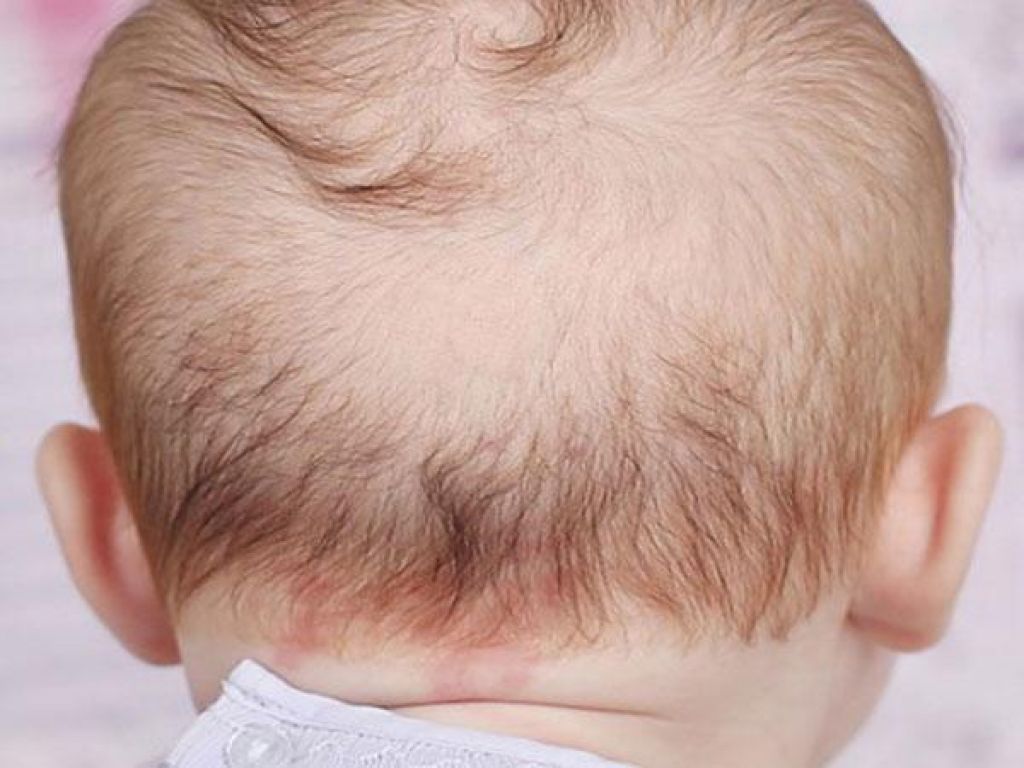
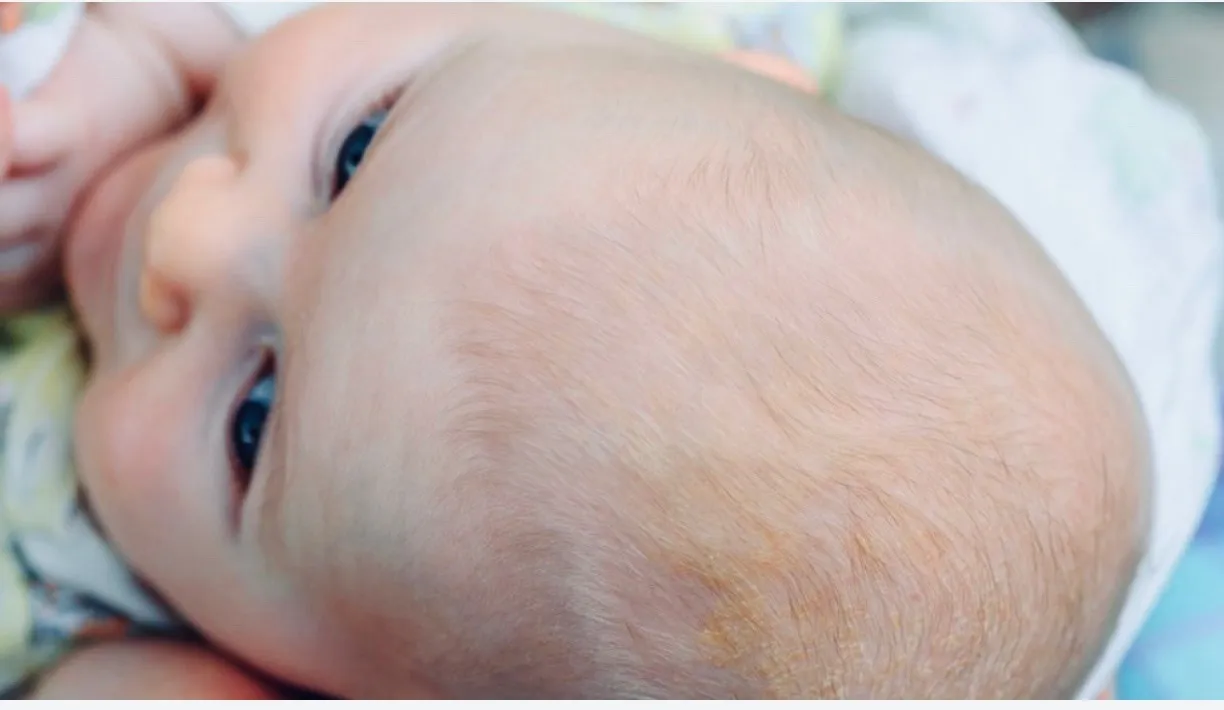
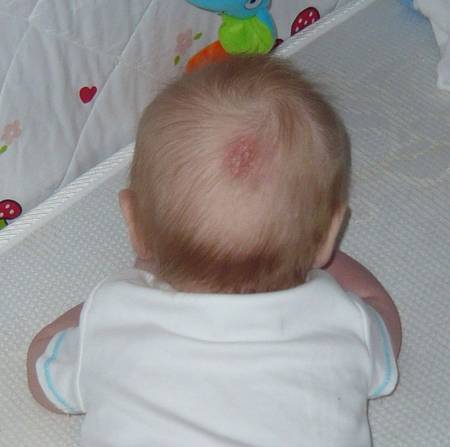
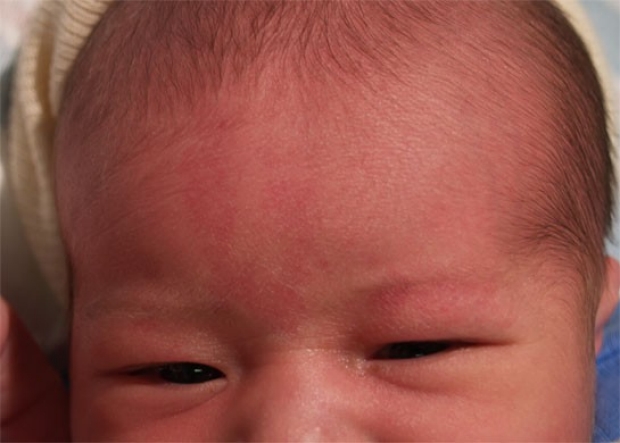
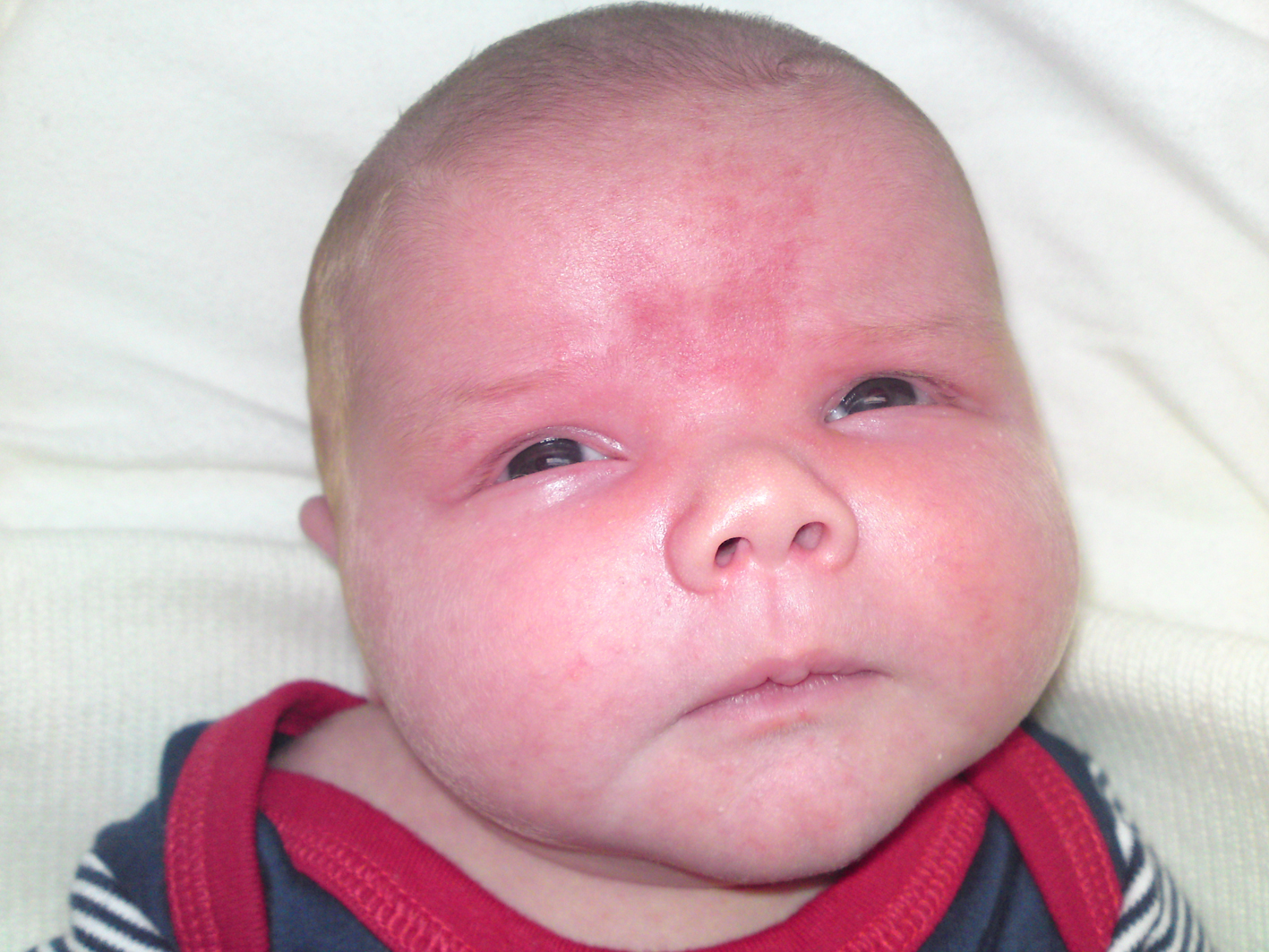
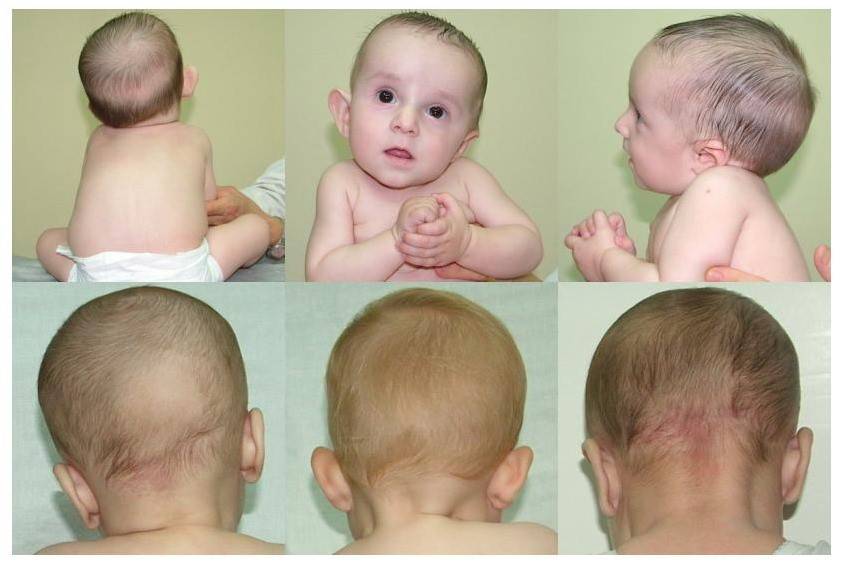
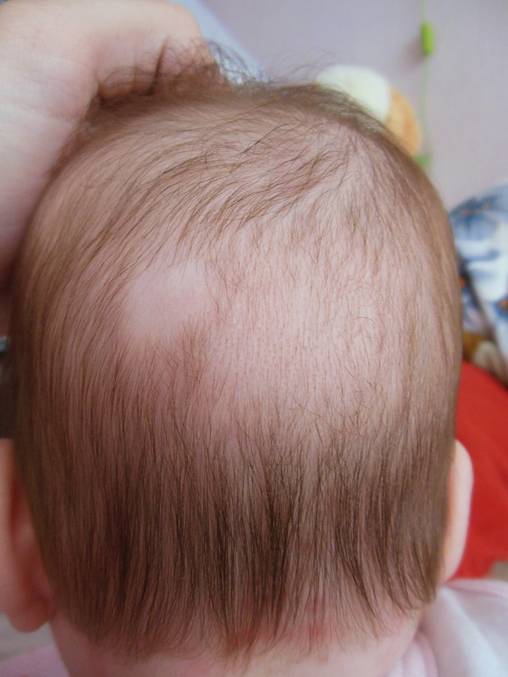
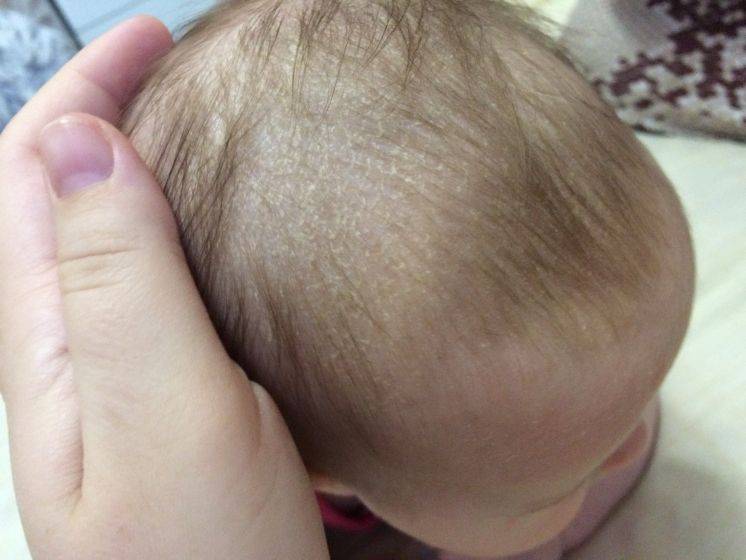
«Лососевые пятна» — это плоские розовые образования на коже. У них неправильная форма и относительно четкие края. Свое название получили за окрас, напоминающий по цвету филе красной рыбы.
Встречается простой невус на лбу, верхних веках, переносице, верхней губе, затылке, макушке и задней поверхности шеи. Даже в медицинской литературе в зависимости от локализации пятно у ребенка называют «укусом аиста», если оно на затылке или задней поверхности шеи (нес в клюве, остались следы). Если образования у детей на лбу или веках, их принято называть «поцелуями ангела».
Появляется невус задолго до родов и от способа появления на свет не зависит. Это участки кожи, в которых произошла закладка сосудов, и они оказались немного расширенными по сравнению с соседними участками, в них более интенсивный кровоток, и из-за этого кожа более насыщенного цвета.
Если невус Унны расположен в области крестца, необходимо показать ребенка неврологу для исключения spina bifida (расщепления позвоночника).
Когда проходят такие родовые пятна? Уже в первые месяцы жизни они начинают светлеть, а к двум годам их практически не видно. Так что специфического лечения или пластической операции эта косметическая особенность не требует. Иногда пятна на затылке не проходят до конца, просто бледнеют.
Разновидности и симптоматика
В зависимости от симптомов, места локализации и характера сыпи, потничка имеет несколько разновидностей.
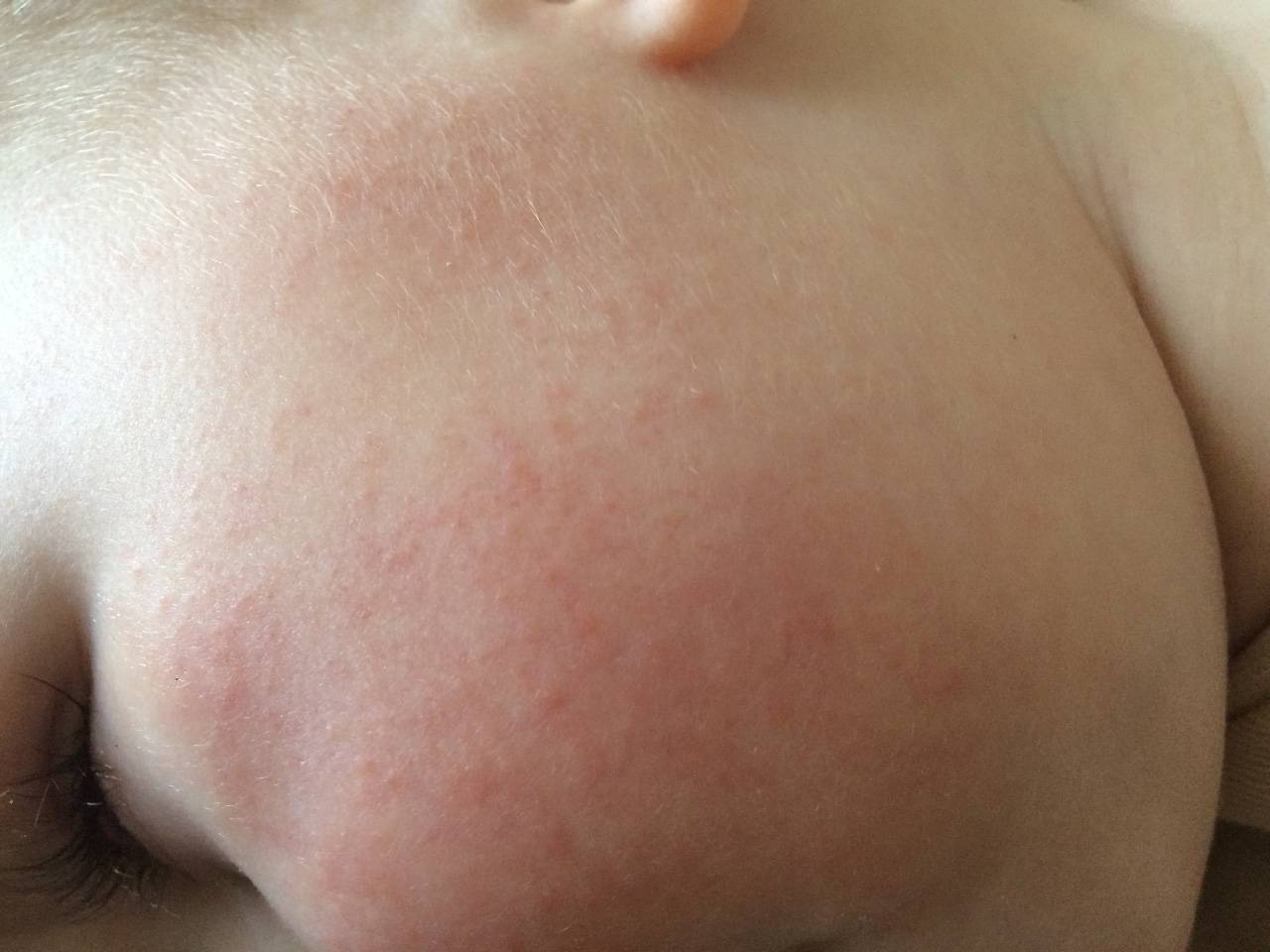
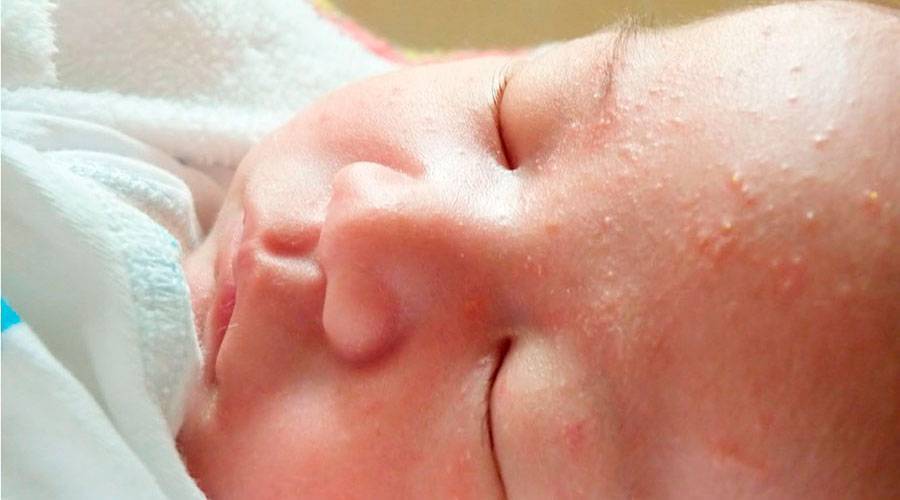
Красная потница
Локализуется преимущественно в подмышечных впадинах, в паховых и шейных складках, проявляется мелкими, ярко-красными прыщиками. Младенца могут беспокоить сильный зуд и болезненные ощущения при тактильном контакте или соприкосновении с одеждой. В местах поражения присутствует небольшая отечность. В некоторых случаях наблюдается незначительное повышение температуры.
Эта форма может возникать как у новорожденных, так и грудных детей 1-3 лет. При хорошем уходе не требует медикаментозного лечения и самостоятельно проходит через 10-14 дней.
Рекомендуется тщательно ухаживать за малышом, своевременно совершать гигиенические процедуры, менять подгузники, поскольку данный вид сыпи часто провоцирует более серьезные воспаления, характеризующиеся появлением пузырьков с гнойной жидкостью.
красная потница
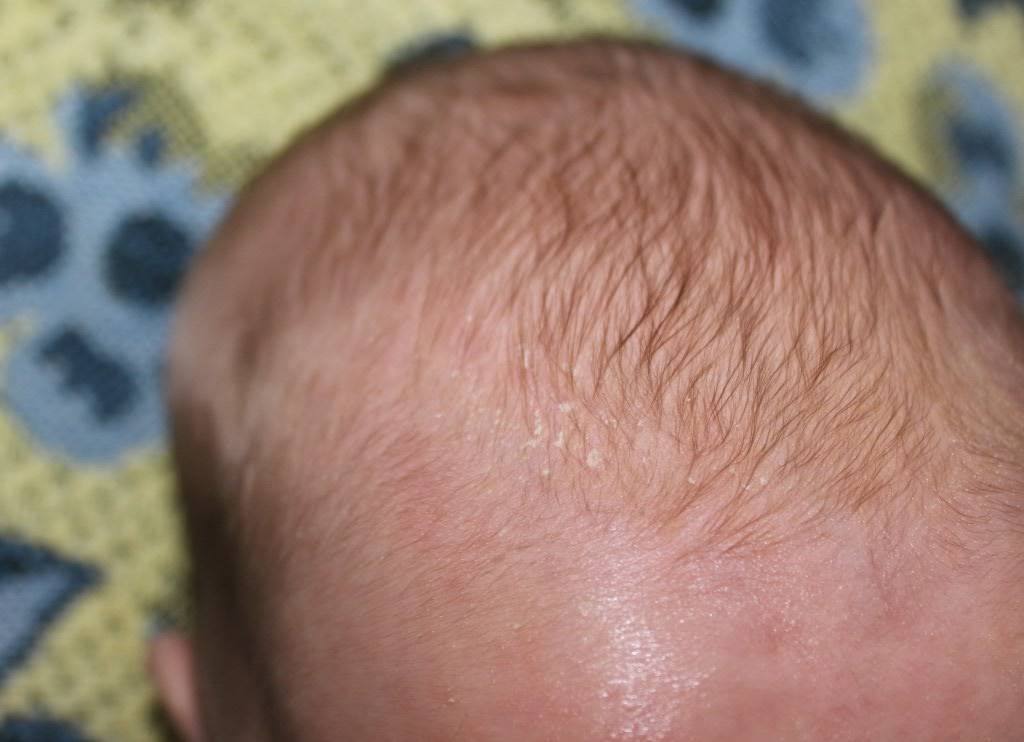
Кристаллическая потница
Одна из самых легких форм, которая не вызывает дискомфортных ощущений и самостоятельно исчезает за несколько дней. Характеризуется появлением небольших пузырьков с жидкостью, которые располагаются максимально близко друг от друга. Кроме этого, видны покраснения, присутствует незначительная отечность.
кристаллическая потница
Глубокая потница
Подвержены как дети, так и взрослые. Воспалительный процесс характеризуется образованием гиперемированных пятнышек на участках, где сосредоточено большое количество потовых желез. Симптомы глубокой формы могут существенно отличаться в зависимости от индивидуальных особенностей. В сложных случаях возможны образование язвочек и высокая температура, которая не сбивается.
глубокая потница
Как выглядит потничка у новорожденных

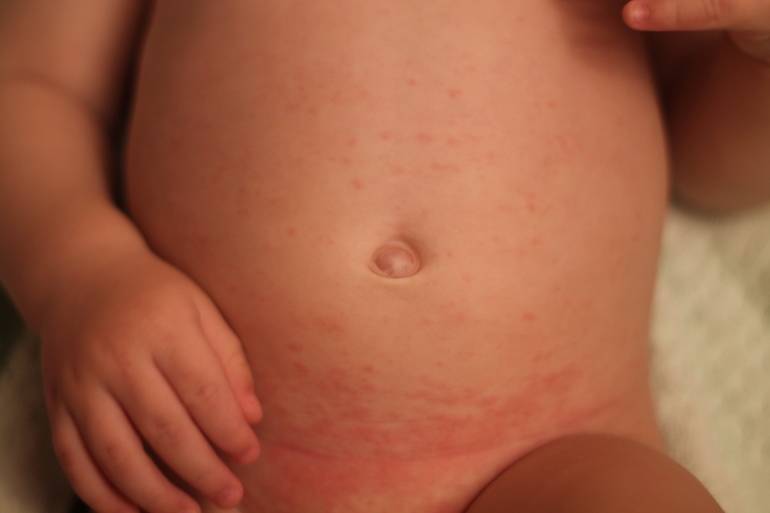
Потница, или разговорный вариант “потничка” – незаразное и неопасное, но неприятное для малыша заболевание кожи. Проявляется оно по-разному. В зависимости от характера высыпаний и глубины поражения кожи выделяют потницу трех видов:
- Кристаллическая – прозрачные пузырьки на шее, голове, плечах. Они легко лопаются, но не вызывают воспаления и не беспокоят ребенка. Такая потница проходит за несколько дней при хорошем уходе.
- Красная потница – красная мелкая сыпь. Кожа под ней тоже может быть красной и отечной. Красная потница поражает более глубокие слои, поэтому может сопровождаться болью, зудом. На ее фоне возможно повышение температуры. Чаще всего эта потница возникает в подмышках, в паху, в шейных складочках малыша. Сыпь может держаться до двух недель.
- Глубокая потница – плотные бугорки телесного цвета. Без лечения может дать осложнения из-за присоединения вторичных инфекций, но у новорожденных этот вид потницы практически не встречается, обычно бывает у подростков и взрослых.
Что способствует возникновению потницы
Высыпания чаще всего проявляются в летний период, особенно после длительного сна. Кроме этого, их возникновение могут также спровоцировать:
- Тугие подгузники, плотно прилегающие к телу;
- Постоянное «укутывание» малыша и одежда не по погоде, в результате чего он перегревается;
- Некачественные ткани, из которых была изготовлены вещи или пеленки;
- Чрезмерно тугое пеленание;
- Отсутствие воздушных ванн.
Чтобы минимизировать риски, рекомендуется в жаркий период подбирать легкую одежду, которая «дышит». Регулярно проветривать помещение и периодически ненадолго оставлять малыша голеньким, убедившись предварительно, что нет сквозняков. Если младенец гуляет в коляске, нежелательно в теплую погоду плотно натягивать чехол, чтобы не препятствовать проникновению воздуха.
Причины возникновения
С жалобами на потницу у малыша чаще всего к врачам обращаются родители, которые не придерживаются базовых правил ухода за ребенком: каждый день купают его с мылом, чрезмерно укутывают без учета реальной температуры окружающей среды. В группе риска также дети с кожной аллергией, сахарным диабетом, рахитом, себорейным дерматитом или частой диареей. Особо подвержены риску развития высыпаний пухлые малыши с лишним весом и на искусственном вскармливании.
Среди прочих причин развития потницы у детей выделяют:
- несоблюдение нормального температурного режима;
- слишком жаркая, тесная одежда или обувь, которая не пропускает воздух и не создает естественной вентиляции;
- чрезмерное использование косметических средств для кожи, которые нарушают кислотный баланс и вызывают повышенную чувствительность (мыла, детских кремов, масел и др.);
- редкая смена подгузников или их низкое качество, недостаточность ухода;
- вирусные болезни, которые сопровождаются повышенной температурой.
Профилактика кожных высыпаний
У малыша красные или розовые высыпания на участках кожи, которые больше всего потеют, — на складках в районе шеи, локтях, коленях, а также на ягодицах, спине и щеках? Это может быть потница. Сыпь этого рода не причиняет малышу и малейшего дискомфорта, однако она немало расстраивает маму. Чтобы научиться распознавать и предотвращать потницу, надо принять некоторые меры:
- Не держите малыша весь день в подгузниках, по возможности используйте их только на прогулках и для ночного сна;
- Подмывайте после каждого испражнения проточной водой;
- Не перегревайте малыша, следите за тем, чтобы температура в помещении была комфортной (оптимально — 20 – 22°), на прогулку одевайте по погоде (определить, замерз ребенок или нет, можно потрогав его плечики и носик);
- Убедитесь, что одежда и постельное белье малыша из натуральных тканей;
- Купайте ребенка каждый день, используйте для купания отвары трав;
- Обязательно устраивайте воздушные ванны на одноразовой пеленке или многоразовой с обычной хлопчатобумажной пеленкой поверх — это замечательная закаливающая процедура и отличная профилактика потницы;
- Применяйте специальные кремы в зоне под подгузником.
Именно профилактика, то есть правильный уход за кожей, — лучшее средство борьбы с потницей. Напомним вам общие рекомендации, которые могут предотвратить появление кожных высыпаний:
- Задумайтесь о питании: если вы кормите грудью — скорректируйте свою диету, убрав из нее все продукты, которые могут вызвать аллергию; если ребенок на искусственном вскармливании — следите за реакцией на смесь;
- Помните о правильной гигиене и уходе за ребенком (мы подробно пишем об этом здесь);
- Попробуйте другие подгузники и дезинфицирующие салфетки;
- Стирайте детскую одежду и постельное белье гипоаллергенными детскими порошками;
- Уберите все возможные аллергены из квартиры.
Если вы применяете все методы лечения и профилактики, но сыпь не проходит, размер пятен увеличивается, жидкость меняет цвет, значит заболевание осложнилось и нужно обязательно обратиться к врачу. Он подберет для вашего новорожденного малыша специальные медикаменты и назначит лечение.
Вопрос-Ответ
Заразен ли опоясывающий лишай?
Опоясывающий лишай заразен, развитие заболевания вызывает вирус варицелла-зостер. При первичном заражении наблюдается развитие ветряной оспы. Повторное заражение провоцирует развитие лишая. Продолжительное время человек может являться вирусоносителем, не представляя при этом опасности для окружающих. Передается вирус контактным путем: через биологические жидкости организма, воздушно-капельным путем, от матери плоду, через предметы обихода.
Может ли аллергия быть похожа на лишай?
Вначале заболевания лишай имеет те же проявления, что и аллергия. Высыпания похожи по форме, локализации и цвету. Но есть и отличительные признаки: сыпь при лишае имеет четкие очертания и расположена на четко определенных участках тела, зуд появляется редко, но часто отмечается повышение температуры и увеличение лимфоузлов. При аллергии, наоборот, высыпания распространяются по телу беспорядочно, кожа отекает, пациента беспокоит сильный зуд. Температура при аллергической реакции чаще всего повышается только у детей. Для дифференциации заболевания необходима консультация аллерголога. При появлении любых высыпаний у ребенка необходимо обратиться к педиатру и детскому аллергологу.
Как выглядит лишай от солнца?
Солнечный лишай, или солнечная болезнь — это сезонное заболевание, которое появляется под действием прямых солнечных лучей. Характерные признаки лишая от солнца: гиперпигментация и шелушение. Пятна различной формы нежно-розового цвета, чаще всего появляются на спине, плечах, шее, груди и животе, на солнце пятна становятся светлее здоровых участков кожи. При механическом воздействии, контакте с одеждой пятна начинают шелушиться.
Чем мазать отрубевидный лишай?
Одним из основных методов лечения отрубевидного лишая является местная терапия. На пораженные участки кожи наносят противогрибковые препараты (мази, кремы, спреи, шампуни и специальные растворы с антимикотическими свойствами), широко используются серная и салициловая мази. Обязательным условием успешного лечения лишая является консультация у дерматолога.
Можно ли вылечить лишай уксусом или йодом?
Часто для лечения лишая в домашних условиях используют уксус и йод. Дерматологи настоятельно не рекомендуют использовать эти средства и заниматься самолечением. Уксус (уксусная эссенция) и йод при длительном применении способны вызвать сильный ожог кожи. При появлении у ребенка любых высыпаний и поражений кожи необходима консультация детского дерматолога.
Чем опасен отрубевидный лишай?
Несмотря на кажущуюся безопасность, последствия отрубевидного лишая могут быть крайне неблагоприятны. К числу таких осложнений относятся: дерматит, кожные аллергические реакции, косметический дефект и психологический дискомфорт. Заболевание склонно к частым рецидивам.
Как появляется розовый лишай?
Розовый лишай развивается на фоне ослабления иммунитета, после переохлаждения или перенесенного инфекционного заболевания. Инфекционные агенты являются «спусковым крючком» для развития аллергической реакции в виде лишая. Спровоцировать развитие заболевания могут стресс, нарушения пищеварения и обмена веществ, укусы насекомых и др. Любые проявления розового лишая у ребенка — это повод записаться на консультацию к детскому иммунологу. Врач выяснит причины заболевания, назначит необходимое лечение, расскажет, как укрепить иммунитет.
Может ли стригущий лишай пройти без лечения?
Стригущий лишай, или микроспория — это грибковое заболевание, поражающее верхний слой кожи. Самостоятельно, без должного лечения стригущий лишай проходит исключительно в редких случаях. Для того чтобы узнать, как навсегда избавиться от заболевания, необходима консультация трихолога.