Синеет носогубный треугольник у грудничка: причины и последствия

Для всех молодых родителей любое изменение в состоянии ребенка – сигнал тревоги. И конечно вызывает сильное беспокойство ситуация, когда синеет носогубный треугольник у грудничка. Поскольку подобное состояние может наблюдаться как у здорового, так и болеющего ребенка, подробнее рассмотрим возможные ситуации.
Причины появления синего оттенка
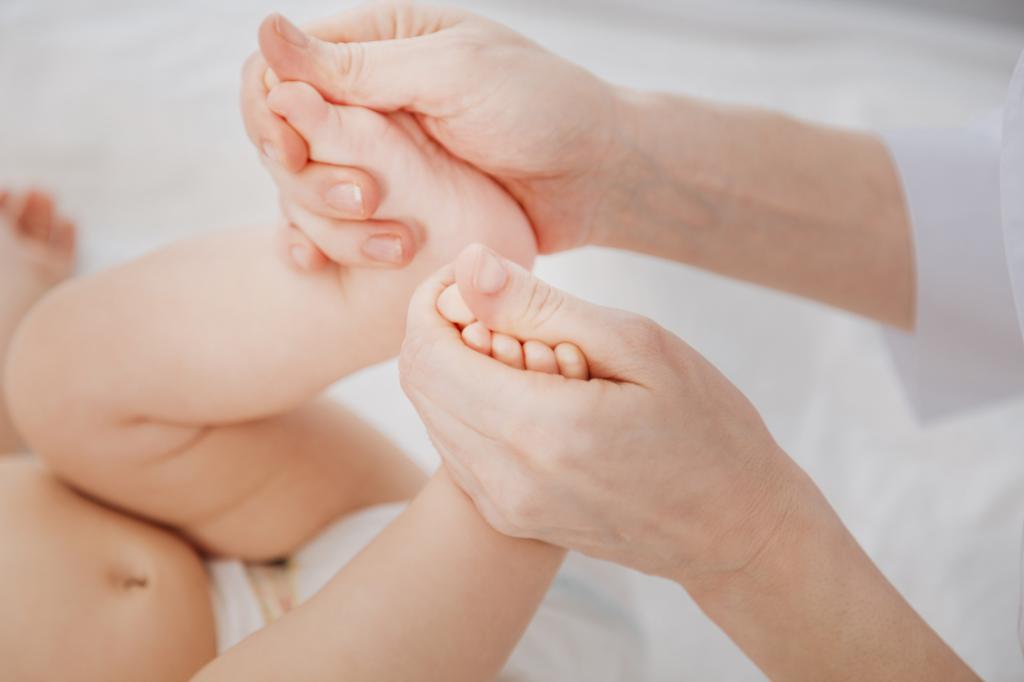
Носогубный треугольник – это зона на лице, ограничивающаяся ртом, носом и носогубными складками. У новорожденных эта зона синеет в случае снижения уровня кислорода в крови. В медицине подобное явление имеет название цианоз, снижение уровня О2 в крови до уровня меньше 95%. Все причины появления синюшности можно разделить на патологические и физиологические.
Физиологические причины
К этому пункту относятся показатели, которые являются нормой и не подразумевают под собой никакого диагноза. Синий носогубный треугольник у грудничка может быть следствием:
- Продолжительного плача, в это время продолжительность выдоха значительно превышает продолжительность вдоха, соответственно кислорода в организм поступает меньше.
- Во время грудного кормления малыш прикладывает значительные усилия, сосуды расширяются и могут становиться заметными.
- Если ребенок некоторое время находится на большой высоте по отношению к уровню моря, то уровень кислорода в его крови снижается. Это же происходит и со взрослыми людьми и не влечет за собой опасности.
- При переохлаждении в числе первых синеет носогубный треугольник. Если после ванны или во время переодевания вы заметили подобные изменения, просто согрейте карапуза. Нездоровый оттенок пропал? Значит, беспокоиться не стоит, цианоз является физиологическим.
Важно! Посинение, относящееся к норме, быстро проходит. Если же вы наблюдаете изменение цвета кожного покрова в других местах, незамедлительно обращайтесь к педиатру
Патологические факторы
К числу данных причин относятся состояния несвойственные организму, говорящие о заболеваниях. Их разделяют на три группы:
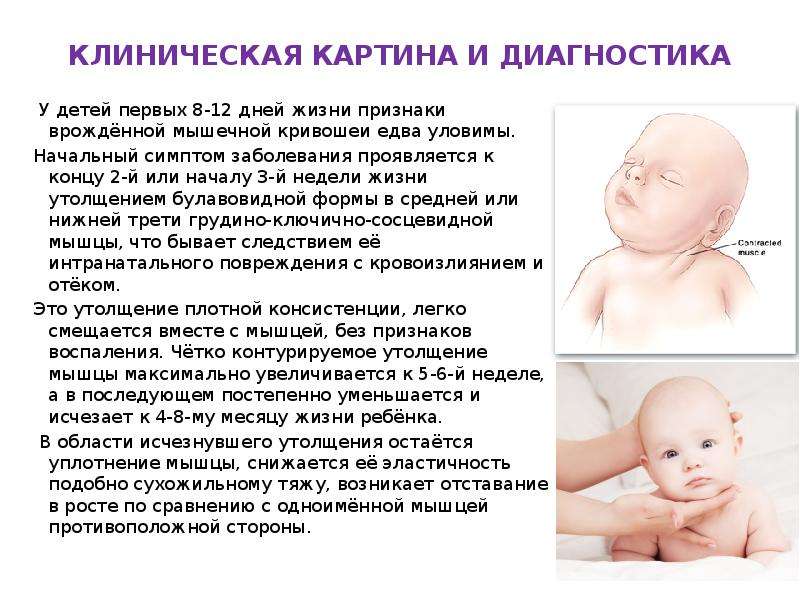
- Состояния центрального происхождения. В этом случае носогубная область у грудных детей часто синеет, сопровождается вялостью сосательного рефлекса. Часто наблюдается после тяжелых родов, при повышенных показателях давления, травмах головы, неразвитости сосудодвигательного отдела головного мозга.
- Легочного происхождения. Дополняется общей бледностью ребенка, синим цветом кожного покрова вокруг верхнего и нижнего века. Причиной могут быть любые заболевания легких и бронх, попадания в носоглотку инородного предмета или пассивное курение.
- Сердечно – сосудистого происхождения. Цианоз – один из первых симптомов при врожденных пороках сердца. Он проявляется уже в первые дни после рождения, в то время как услышать шумы в сердечном ритме еще невозможно.
Как видите, причины появления недуга могут иметь абсолютно разное происхождение, требовать незамедлительного или терапевтического лечения
Но если до посещения педиатра еще есть время, а фантазия рисует в голове самые страшные диагнозы, стоит обратить внимание на общее состояние ребенка и симптоматику
На что обращать внимание
Анализ состояния малыша – неотъемлемая часть жизни молодой мамы, ведь от ее внимательности часто зависит здоровье младенца, а также ее собственное спокойствие. Но не спешите паниковать, если у карапуза посинела область вокруг рта, ответьте себе на следующие вопросы:
- Не было ли отставания в развития малыша, как проходили роды.
- Были ли ранее обнаружены проблемы в работе сердца или сосудистой системы.
- Сохраняется ли привычный ритм дыхания при изменении цвета носогубного треугольника, есть ли кашель.
- Какого цвета остальные участки кожного покрова.
- Какого общее состояние малыша, нет ли вялости или постоянной сонливости.
Если все вопросы не вызывают у вас опасения, то можно понаблюдать за ребенком. Если же хотя бы один из пунктов имеет место, то необходимо проконсультироваться с педиатром.
Когда бить тревогу
Все же у грудныхдетей любое аномальное состояние развивается и прогрессирует быстрее, поэтому необходимо всегда быть начеку. Вызывать скорую помощь необходимо в ситуациях:
- Если ребенок ведет себя вяло и безразлично.
- Если синий цвет распространяется на все тело.
- Если явно затруднено дыхание.
Помните, что самолечения здесь быть не может. Понаблюдайте за состоянием малыша, но в любом случае обратитесь к педиатру, ведь в вопросе детского здоровья лучше перестраховаться.
Спрей Тантум® Верде при местном лечении ОРВИ и простуды у детей
Для лечения симптомов ОРВИ и простуды у детей рекомендован спрей Тантум Верде. Он снимает воспаление и помогает в борьбе против сезонных вирусных инфекций благодаря активному веществу бензидамину.Тантум Верде оказывает противовоспалительное, местное обезболивающее и антимикробное действие.Это означает, что лекарство помогает не только облегчить боль, но и действует на ее причину – воспаление.
Рекомендуемые дозировки спрея Тантум Верде:
- детям 3–6 лет – по 1 впрыскиванию на каждые 4 кг массы тела, но не более 4 впрыскиваний (максимальная разовая доза) 2 – 6 раз в день
- детям 6–12 лет − по 4 впрыскивания 2 – 6 раз в день
- детям старше 12 лет, взрослым и больным пожилого возраста − по 4 – 8 впрыскиваний 2 – 6 раз в сутки
Спрей Тантум Верде
подробнее
Раствор Тантум Верде
подробнее
Таблетки Тантум Верде
подробнее
Все может быть намного проще
Кроме перечисленных патологических состояний, могут стать холодными руки и/или ноги в силу других причин (болезней или временных трудностей):
- Неподходящая для прогулок погода на улице или несоответствующая сезону обувь и одежда;
- Низкая температура в доме по причине плохого отопления или других бытовых проблем;
- Слишком сдавливающая повязка при ранениях и переломах, затрудняющая кровообращение;
- Резкий спазм сосудов, возникающий при высокой температуре тела («белая» лихорадка) может случиться не только у маленьких детей – многие острые инфекционно-воспалительные процессы сопровождаются ознобом, цианозом, похолоданием конечностей.
Если читатель не находит у себя каких-то особых болезней, а руки и/или ноги остаются холодными и его это состояние как-то беспокоит, то поиск можно начать с определения гемоглобина и сывороточного железа, а заодно попытаться узнать о функциональных способностях щитовидной железы. Возможно, изменения еще не столь велики, чтобы проявиться другими симптомами, кроме холодных пальцев?
Как развивается малыш в 10 месяцев
Ваш малыш к этому возрасту, как правило, умеет ходить — к настоящему моменту двигательные навыки ребенка уже вполне развиты. Акцент с моторного развития на нервно-психическое начал смещаться еще в 8 – 9-месячном возрасте, так что продолжайте помогать малышу развиваться. Чтение, слушание музыки, аудиосказок, подходящие для этого возраста развивающие игры, кубики, пирамидки, мячики — любое обогащение сенсорного восприятия сейчас бесценно.
Физическое развитие:
- Хорошо ходит вдоль опоры;
- Идет вперед при поддержке за обе руки;
- Совершенствует уже знакомые ему движения и действия, развивает координацию и ловкость;
- Пользуется пинцетным захватом и преимущественно одной рукой.
Психоэмоциональное развитие:
- Активно развивает речь, формируя собственный язык, понятный только близким взрослым;
- Называет отдельными слогами различные предметы (собака — «ав», корова — «му»);
- Машет рукой «пока-пока»;
- Знает, куда класть некоторые предметы, игрушки;
- Понимает, когда его хвалят, а когда ругают;
- Помнит любимую игрушку.
Лечебные методики
Важно! Чем раньше начать лечить ребенка, тем больше у него шансов на достаточно высокое качество жизни. Лечение сводится к следующим мероприятиям:
Лечение сводится к следующим мероприятиям:
- инъекционное введение аденозинтрифосфорной кислоты (АТФ) курсами;
- ионофорез;
- витаминизация;
- препараты для улучшения кровообращения;
- массаж;
- использование больным ортопедических средств коррекции;
- применение препаратов для лучшей нервно-мышечной проводимости;
- терапия гормонами;
- и др.
Наследственная форма заболевания полностью не вылечивается, но возможно направленно устранить основные симптомы путем:
- ортопедической коррекции;
- обычной и дыхательной гимнастики.
Иногда требуется хирургическое вмешательство. Оно направлено на коррекцию сколиоза, возникающего на фоне основного недуга.
Перспективными методиками лечения миопатии являются: использование стволовых клеток и генотерапия.
Развитие малыша к 4 месяцам
В 4 месяца главным для ребенка становится координация движений глаз и рук. Хватательный рефлекс постепенно ослабевает, движения рук становятся осознанными, приобретают смысл, особенно когда нужно до чего-нибудь дотянуться, хватательный рефлекс постепенно угасает. Именно собственные ручки (а иногда уже и ножки) становятся самыми любимыми игрушками для малыша.
Может появиться активное слюноотделение — так начинают прорезываться зубки. Не удивляйтесь, если произойдет это только через пару месяцев и больше.
Физическое развитие в 4 месяца:
- Самостоятельно или при помощи взрослого, придерживающего его за одну руку, переворачивается со спины на живот (а иногда и с живота на спину);
- Тянется за предметами, ощупывает их;
- Облизывает пальцы, сосет кулачок, с этой же целью пытается дотянуть до рта ножки;
- Ритмично дрыгает ножками и переносит на них вес;
- Исчезает гипертонус ног.
Психоэмоциональное развитие в 4 месяца:
- В общении отдает предпочтение маме, узнает ее, радуется при ее появлении, может капризничать, когда она ненадолго отходит;
- «Воркует» с родителями, когда у него хорошее настроение;
- Активно улыбается, смеется, визжит от восторга;
- Реагирует на звук своего имени;
- Долго может заниматься висящими над кроваткой игрушками;
- Появляется лепет и первые слоги — «ма», «ба», «па».
Особенности работы мышц у новорожденного
Находясь в материнской утробе, ребенку необходимо чувствовать свое положение, и все эти ощущения младенец получает, благодаря сокращению мышц. Когда ребенок родился, мышечный тонус помогает его психическому и физическому развитию: за счет него малыш учится удерживать голову, пытается схватить игрушку, делает перевороты на животик и на бок, позже — учится сидеть, ползать и ходить. Чтобы все эти умения осуществлялись поочередно и вовремя, необходим физиологичный тонус мышц — небольшое напряжение в мышцах скелета даже в состоянии полного расслабления.
В разном возрасте тонус мышц у новорожденного проявляется по-разному, а особенно он выражен в первые месяцы жизни. Это происходит оттого, что в течение целых 9 месяцев ребенок развивался и жил в тесном пространстве — матке, где у него не было возможности проявлять высокую активность. Поэтому к моменту рождения все мышцы младенца крайне напряжены — находятся в гипертонусе. Гипертонус распределен по группам мышц неравномерно — этим и объясняется типичное положение грудничка: голова запрокинута назад, а руки и ноги прижаты к телу. Особенно высоким тонусом у грудничка обладают мышцы бедер: если вы попробуете развести его ножки, то ощущите сопротивление. Такой
гипертонус мышц у грудничка будет держаться около 4 месяцев, постепенно снижаясь к двум годам: в этом возрасте тонус мышц ребенка и взрослого примерно одинаковы.
Как избавиться от озноба?
Если озноб спровоцирован проникновением в организм вирусной инфекции, то необходимо бросить все силы на лечение заболевания. Придерживайтесь схемы лечения, предписанной лечащим врачом, и выполняйте все его рекомендации. Постельный режим в сочетании с приемом фармпрепаратов, в том числе и жаропонижающих, полосканиями горла и питьем большого количества жидкости поможет за считанные дни избавиться от всех проявлений болезни.
Как избавиться от озноба, спровоцированного какими-либо эндокринными заболеваниями? Для этого необходимо обратиться к врачу, пройти обследование и начать лечение выявленных неполадок в организме под чутким руководством специалиста. В нашей частной клинике в Рязани ежедневно принимают пациентов лучшие эндокринологи города, а также доктора других специальностей. Диагностическое отделение «ОН КЛИНИК в Рязани» оборудовано по последнему слову медицинской техники. Обследование у нас не займет много времени и позволит узнать все о том, как работает Ваш организм!
Если причина озноба – это пребывание в стрессе или сильное волнение в преддверии каких-либо событий, то расслабиться, успокоиться и согреться поможет горячий чай, лучше травяной – с мелиссой или ромашкой. Кроме того, можно принять легкое успокоительное, например, валерианку. Но не злоупотребляйте приемом препаратов – обратитесь к врачу и пройдите обследование! По его результатам доктор назначит Вам эффективное лечение.
Как бы то ни было, постоянный озноб – это не просто особенность организма, а скорее симптом того, что в его работе что-то не так. Запишитесь к нам на прием, и наши квалифицированные специалисты сумеют выявить причину озноба и устранить ее!
Фронтит
Фронтит (фронтальный синусит) – воспалительное заболевание лобной придаточной пазухи носа. Данная разновидность синусита протекает тяжелее всего. Различают формы острого и хронического фронтита.
Симптомы фронтита
Острый фронтит, симптомы:
- боль и отеки вокруг носа и глаз;
- усиление боли при постукивании в зоне проекции воспаленных пазух;
- тяжелое дыхание из-за воспаления носовых проходов;
- насморк с выходом густой желтой или зеленой слизи;
- повышение температуры тела до 38-39 градусов;
- сильная головная боль (незначительное облегчение наступает в положении лежа);
- боль, отдающая в область ушей и зубов;
- боязнь света;
- сильная слабость;
- иногда боль в горле, трудности при определении запахов, снижение остроты вкуса.
Хронический фронтит, симптомы:
- ноющая головная боль;
- гнойные, с неприятным запахом, выделения из носа по утрам;
- небольшое повышение температуры;
- затрудненное дыхание носом;
- отход мокроты по утрам.
Причины фронтита
Различают следующие причины развития фронтита:
- вирусная, бактериальная или грибковая инфекция;
- осложнение после гриппа, ОРВИ и т.д.;
- попадание в нос посторонних предметов;
- длительно протекающий инфекционный или аллергический насморк (ринит);
- искривленная носовая перегородка;
- аденоиды;
- аллергия;
- полипы в носу.
Лечение фронтита
Как лечить фронтит? Обязательно под присмотром врача-отоларинголога! Заболевание не только тяжело переносится многими пациентами, но и опасно грозными осложнениями, среди которых абсцесс глазницы, менингит, сепсис и др.
Лечение фронтита направлено на устранение инфекции в пазухах и прекращение воспаления. Лекарственные средства помогут снять отек, улучшат вентиляцию пазух и приведут к отхождению содержимого из них. Если заболевание имеет вирусную природу, то антибиотики при фронтите обязательны!
Для лечения фронтита применяются следующие антибиотики:
- пенициллиновые антибиотики (полусинтетические или синтетические препараты амоксициллина);
- цефалоспориновые антибиотики;
- макролидовые антибиотики (они не оказывают влияния на микрофлору кишечника);
- антибиотики местного действия в виде носовых капель, спрея для носа, аэрозоля;
- гомеопатические препараты;
- симптоматические средства от фронтита в виде сосудосуживающих капель для носа, жаропонижающих и противовоспалительных средств.
При тяжелом течении фронтита и недостаточной эффективности консервативного лечения назначаются промывания пазух методом перемещения и пункции.
1
Риноскопия в МедикСити
2
Консультация ЛОРа в МедикСити
3
Консультация ЛОРа в МедикСити
Для профилактики фронтита нужно следить за состоянием иммунитета, своевременно устранять очаги воспаления в ЛОР-органах, закаливать свой организм, вести здоровый образ жизни.
Норма проявления рефлексов и двигательной активности ребенка
В течение первого года жизни у малыша происходит смена врожденных рефлексов на приобретенные. Чем активнее ребенок, тем больше он взаимодействует с окружающим миром. Реакция смены рефлексов является естественной для здорового малыша.
Для каждого отдельного рефлекса есть свои периоды угасания и интервалы существования. Давайте поговорим о них более подробно:
- До 1.5 месяцев. До этого времени у новорожденного может сохраняться повышенный тонус мышц-сгибателей. Это хорошо просматривается на ручках и ножках малыша.
- До 3 месяцев. В этом возрасте у грудничка сохраняется много автоматических рефлексов. Например, «автоматическая походка». Если ножки младенца поставить на опору и слегка наклонить туловище вперед, он будет «шагать» по поверхности. Также до трех месяцев сохраняется рефлекс ползания. Если положить грудничка на живот и легонько подтолкнуть за ступни, он будет пытаться ползти вперед. Кроме того, если пощекотать малышу ступни, его пальцы на ногах примут веерообразное положение.
- До 3—4 месяцев. До этого возраста у малыша сохраняется рефлекс Переса. Если положить грудничка на живот и провести вдоль позвоночника от копчика к шее, малыш поднимет голову и инстинктивно прогнется. В это время он может кричать, так как рефлекс вызывает у него негативную реакцию. Отсутствие рефлекса может указывать на развитие церебрального паралича.
- До года. К этому времени уже все врожденные рефлексы заменяются приобретенными. Остается только сосательный.
Обычно к 3 месяцам тонус мышц-сгибателей приходит в норму. Малыш начинает активно двигать ручками и ножками. Уже в 2 месяца кроха способен хорошо удерживать голову, находясь в вертикальном положении. К концу третьего месяца почти все врожденные рефлексы исчезают.
Исчезновение безусловных рефлексов является обязательным условием для дальнейшего развития младенца. Благодаря этому свойству малыш уже в 4 месяца может переворачиваться, а в полгода — ползать. Он развивается и познает окружающий мир: пытается садиться, затем встать с опорой и, наконец, сделать свои первые шаги.
Если малыш полностью здоров, его развитие происходит постепенно, поэтапно. Это касается как физического, так и психологического развития. Грудничок хорошо спит, его сон спокойный, а пробуждения происходят без капризов и истерик.
Двухмесячный ребенок уже умеет следить за игрушкой, поворачивать голову на звук. Он гулит и улыбается родителям в ответ на их улыбку. Примерно к полугоду ребенок начинает говорить первые слоги, а затем и слова. К году он имеет достаточно большой словарный запас, что позволяет ему неплохо общаться с окружающими.
АСИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС (АШТР)
АСИММЕТРИЧНЫЙ ШЕЙНЫЙ ТОНИЧЕСКИЙ РЕФЛЕКС (АШТР) является одним из наиболее выраженных рефлексов при детском церебральном параличе. Выраженность АШТР зависит от степени повышения мышечного тонуса в руках. При тяжелом поражении рук рефлекс появляется почти одновременно с поворотом головы в сторону. Если руки поражены незначительно, что имеет место при легкой спастической диплегии, асимметричный шейный тонический рефлекс (АШТР) возникает непостоянно и для его появления требуется более длительный латентный период. Асимметричный шейный тонический рефлекс (АШТР) более ярко выражен в положении на спине, хотя его можно наблюдать и в положении сидя. АШТР, сочетаясь с тоническим лабиринтным рефлексом, препятствует захвату игрушки, развитию зрительно-моторной координации. Ребенок не может вынести руки вперед, чтобы приблизить кисти к средней линии, и соответственно удержать обеими руками предмет, на который он смотрит. Вложенную в руку игрушку ребенок не может поднести ко рту, глазам, так как при попытке согнуть руку голова поворачивается в противоположную сторону. Из-за разгибания руки многие дети не могут сосать свои пальцы, как это делает большинство здоровых детей. АШТР в большинстве случаев сильнее выражен на правой стороне, поэтому многие дети с церебральным параличом предпочитают пользоваться левой рукой. При ярко выраженном АШТР голова и глаза ребенка часто фиксированы в одну сторону, поэтому ему трудно проследить за предметом на противоположной стороне. В результате развивается синдром односторонней пространственной агнозии, формируются спастическая кривошея и сколиоз позвоночника. Сочетаясь с тоническим лабиринтным рефлексом, АШТР затрудняет повороты на бок и на живот. Когда ребенок поворачивает голову в сторону, возникающий АШТР препятствует движению туловища вслед за головой, и ребенок не может высвободить руку из-под туловища. Затруднение поворота на бок препятствует формированию у ребенка возможности переноса центра тяжести с одной руки на другую при выносе вперед тела, что необходимо для развития реципрокного ползания. Асимметричный шейный тонический рефлекс (АШТР) нарушает равновесие в положении сидя, так как распространение мышечного тонуса на одной стороне (повышение его преимущественно в разгибателях) противоположно распространению его на другой (преимущественное повышение в сгибателях). Ребенок теряет равновесие и падает в сторону и назад. Чтобы не упасть вперед, ребенок должен наклонить голову и туловище. Влияние асимметричного шейного тонического рефлекса (АШТР) на “затылочную” ногу может со временем привести к подвывиху в тазобедренном суставе в связи с комбинацией флексии, внутренней ротации и приведения бедра.
Что делать и к кому обращаться?
Детально разобраться с проблемой вам поможет детский кардиолог или детский невролог. Эти специалисты определят, есть ли патологические отклонения со стороны сосудистой деятельности или со стороны вегетативной нервной системы. Направление к узким специалистам при необходимости выпишет педиатр.
Дома, во время купания, вы можете проводить контрастные ванночки для конечностей. Они замечательно влияют на тонус сосудов, улучшая и усиливая кровоснабжение конечностей. Гимнастика, закаливание — тоже ваши помощники.
Детям с низким иммунитетом показаны курсы витаминотерапии, общеукрепляющих процедур. Как их проводить правильно, расскажет педиатр. Самодеятельность в этом вопросе недопустима.
Норма билирубина по дням у новорожденных
У новорожденного младенца берут кровь на анализ. Это необходимо, для того чтобы держать под контролем все важнейшие показатели
Врач обращает особое внимание на содержание билирубина в крови
Нормы билирубина у младенцев:
- сутки от рождения – до 85 мкмоль/л;
- 2 суток от рождения – до 180 мкмоль/л;
- 3 -5 суток – максимальное значение 256 мкмоль/л;
- 6 — 7 суток – максимальное значение 145 мкмоль/л;
- 8 — 9 суток – максимальное значение 110 мкмоль/л;
- 10 — 11 суток – максимальное значение 80 мкмоль/л;
- 12 — 13 суток – максимальное значение 45 мкмоль/л;
Чем старше малыш, тем ниже становятся показатели билирубина в крови. В возрасте 2 недели и старше максимальное значение может составлять 20,5 мкмоль/л.

Подмывание новорожденного
Новорожденных следует подмывать в проточной воде после каждого испражнения.
Если вы мама девочки, то вопрос интимной гигиены будет для вас первостепенным, так как у новорожденной малышки отсутствует защитный барьер, имеющийся у взрослой женщины, и занести инфекцию довольно просто.
Подмывайте малышку после каждой смены подгузников и особенно после дефекации. Используйте влажные салфетки только для удаления каловых масс, далее подмывайте рукой спереди назад в теплой проточной воде (не в тазике!), после чего на пеленальном столике чистой пеленкой промокайте кожу, соблюдая последовательность действий: сначала половую щель, затем половые губы, складки паха и в последнюю очередь — задний проход. Завершите процедуру смазыванием складочек ватным тампоном, смоченным в детском масле или креме.
Набор гигиенических процедур для мальчика заключается в уходе за крайней плотью, половым членом и мошонкой. Подмывайте малыша под струей чистой воды, просушивайте кожу, после чего обрабатывайте паховые складки вокруг полового члена и мошонки детским кремом или маслом.
Обвитие пуповиной
Обвитие плода пуповиной встречается в медицинской практике довольно часто. По статистике, оно возникает у 20 — 25 % женщин. Основная причина обвития – чрезмерная активность плода, которая может быть вызвана гипоксией или большим образованием адреналина в крови матери (что часто связано со стрессами).
Обвитие может увидеть специалист УЗИ во время планового обследования. Однако не стоит паниковать раньше времени. Плод находится в постоянном движении, из-за чего может обвиваться пуповиной и самостоятельно выходить из нее по несколько раз в день. Наиболее опасным считается двойное обвитие пуповиной вокруг шеи, последствием которого может отмечаться асфиксия. Удушье может иметь страшные последствия, среди которых даже умственная и физическая отсталость ребенка. Специалисты считают, что обвитие практически не опасно, если пуповина длинная. Но если она короткая, это уже повод для беспокойства.
Стоит отметить, что нередко обвитие бывает ложным. То есть специалист УЗИ во время обследования может допустить ошибку и поставить диагноз «обвитие пуповиной» даже в том случае, когда его на самом деле нет.

Оценка по шкале Апгар
Физическое состояние ребенка оценивается по шкале Апгар. Это обязательный тест, по которому проверяют развитие каждого новорожденного. Своим названием шкала обязана анестезиологу Вирджинии Апгар, которая предложила использование данной системы.
Для оценки состояния новорожденного по шкале Апгар проверяются следующие параметры: пульс, мышечный тонус, дыхание, рефлексы, цвет кожи. Всего показателей 5. Каждый из них оценивается 0-2 баллами. Таким образом, максимально ребенок может набрать 10 баллов, это и будет идеальным результатом.
Однако большинство здоровых малышей получают от 7 до 9 баллов по Апгар. И это абсолютно нормально. Кстати, данная система не оценивает умственных способностей ребенка, а лишь физическое состояние, поэтому не нужно придавать большое значение тому факту, что кроха набрал не самое большое количество баллов.

Диагностика
Постановка диагноза судорожных припадков у малышей ранних лет представляет трудности – ценность имеют данные внешнего осмотра и жалобы родителей. Ребёнок подлежит срочной госпитализации, где доктор наблюдает за грудничком.
Могут назначаться следующие методы исследования:
- УЗИ или МРТ (магнитно-резонансная томография) головного мозга;
- Анализы крови и мочи;
- Консультации смежных специалистов (невролог, офтальмолог, детский хирург).
Диагностика представляет ценность для выявления аномалий развития или органического поражения нервной системы у новорожденного.
Диагностика судорог у новорожденного
Какая температура считается повышенной для ребенка?
Показатели повышенной температуры варьируются в зависимости от возраста ребенка. Так, у грудничков состояние считается нормальными, когда отметка на градуснике не превышает 37.3, а для детей постарше идеальное значение — 36,6.
ЧИТАЕМ ТАКЖЕ: как лечится тепловой удар у детей и как оказать первую помощь?
Температура бывает повышенной, если она превысила показатель, равный 37
Важно знать, что выше 41 градуса — жизненно опасно, поэтому в такой ситуации требуется срочная помощь врача.. Для точного измерения следует придерживаться некоторых рекомендаций
Во-первых, помните, что температуру не замеряют в течение 30 минут после приема пищи, пробуждения, водных процедур. Во-вторых, ребенок должен быть спокоен. В-третьих, учитывайте тот факт, она выше в полости рта и в анальном отверстии, чем в подмышечной области. Самым точным градусником считается ртутный термометр
Для точного измерения следует придерживаться некоторых рекомендаций. Во-первых, помните, что температуру не замеряют в течение 30 минут после приема пищи, пробуждения, водных процедур. Во-вторых, ребенок должен быть спокоен. В-третьих, учитывайте тот факт, она выше в полости рта и в анальном отверстии, чем в подмышечной области. Самым точным градусником считается ртутный термометр.
Необходимые действия
Если вы наблюдаете цианоз носогубного треугольника у своего ребенка, в первую очередь стоит обратить внимание на то, при каких условиях это бывает и как быстро проходит. Если симптом просматривается, например, во время купания, но потом быстро проходит, то здесь нет ничего страшного
Но если это явление наблюдается постоянно, необходимо принять меры.
- Обратитесь к врачу . В поликлинике вам могут назначить ЭКГ (электрокардиограмму), ЭХО (ультразвуковое исследование сердца), рентгенографию грудной клетки. Возможно, вас направят к неврологу для более широкого обследования.
- Образ жизни . Поддерживайте и в доме, чаще гуляйте с малышом, постарайтесь сделать так, чтобы он реже плакал (относитесь внимательнее к его комфорту). Все это нужно делать даже когда ребенок полностью здоров.
- Массаж . После консультации со специалистом проводите ежедневный массаж — он поможет стимулировать нервную систему и улучшить работу дыхательного центра.
Если ребенку в дыхательные пути попало инородное тело, действовать нужно без промедлений: положите малыша на свое колено животом и несколько раз ударьте по его спинке. Удары должны быть достаточно сильными, иначе инородное тело не сдвинется. Если это не помогло, немедленно вызывайте «скорую помощь».
Синий носогубный треугольник у грудничка — симптом, который всегда заслуживает внимания родителей. Проанализируйте состояние вашего ребенка и обязательно поделитесь своими опасениями с врачом. Вовремя принятые меры сводят к минимуму последствия любой болезни.
Распечатать
Определение уровня кислорода в крови
Как только вы привезете ребенка, который посинел в больницу, необходимо немедленно измерить уровень кислорода в его крови. Это можно сделать с помощью оксигемометра. Этот прибор исследует состав крови с помощью инфракрасных лучей. Кроме того, с помощью оксигемомстра можно одновременно измерить пульс малыша. Учащенный пульс также является симптомом пониженного уровня кислорода в крови.
Уровень кислорода в крови можно определить с помощью анализа крови. В настоящее время анализ крови признан наиболее точным способом измерения уровня кислорода в крови ребенка, однако для его проведения требуется некоторое время, поэтому первым используют оксигемомстр.
Что делать, если у ребенка низкий уровень кислорода и его кожа посинела?
Если у ребенка недостаточный уровень кислорода в крови, необходимы кислородная маска или носовая трубка. В очень редких случаях дыхательная трубка вставляется в горло и подает кислород прямо в легкие (эндотрахеальная трубка). Эта трубка соединяется с вентилятором, который обогащает легкие кислородом. Когда ребенка подключают к дыхательному аппарату, уровень кислорода в его крови необходимо измерять непрерывно, что поможет эффективно определить причины, которые привели к недостатку кислорода в организме ребенка.
Анализы для выявления причин посинения кожи у ребенка
Поскольку существует множество причин посинения кожи ребенка, для их выявления иногда необходимо провести целый набор анализов.
- Если у ребенка нарушена деятельность сердечно-сосудистой системы, нужно провести исследования размеров, формы и функционирования различных отделов сердца.
- Если причина в легких, потребуется сделать рентгенограмму, чтобы выявить наличие в легочных путях инородных тел или инфекционных заболеваний.