Причины и симптомы
Арахноидальные кисты задней черепной ямки могут быть первичными и вторичными:
Первичные — формируются в период беременности. При воздействии негативных факторов из за которых происходит расстройство развития и может начать формироваться киста задней черепной ямки у плода.
К негативным воздействиям относят:
- наличие вредных привычек у матери;
- прием медикаментов;
- несогласованных с врачом или перебой дозировки;
- облучение;
- травмирование во время родов.
 Сразу после рождения могут проявиться симптомы. И киста у новорожденного приводит к серьезным нарушениям: задержке развития, ухудшениям зрительной, слуховой функции.
Сразу после рождения могут проявиться симптомы. И киста у новорожденного приводит к серьезным нарушениям: задержке развития, ухудшениям зрительной, слуховой функции.
Симптомы формирования кисты у ребенка:
- Общая слабость в конечностях.
- Набухание родничка.
- Беспокойство, плохой сон, беспричинный плач.
- Отсутствие фокусировки взгляда.
- Срыгивания фонтаном после кормления.
- Судороги.
- Дискоординация.
Вторичные — приобретенная форма является следствием серьезных воспалительных заболеваний головного и спинного мозга, заболевания Марфана. В большей степени диагностируется у взрослых.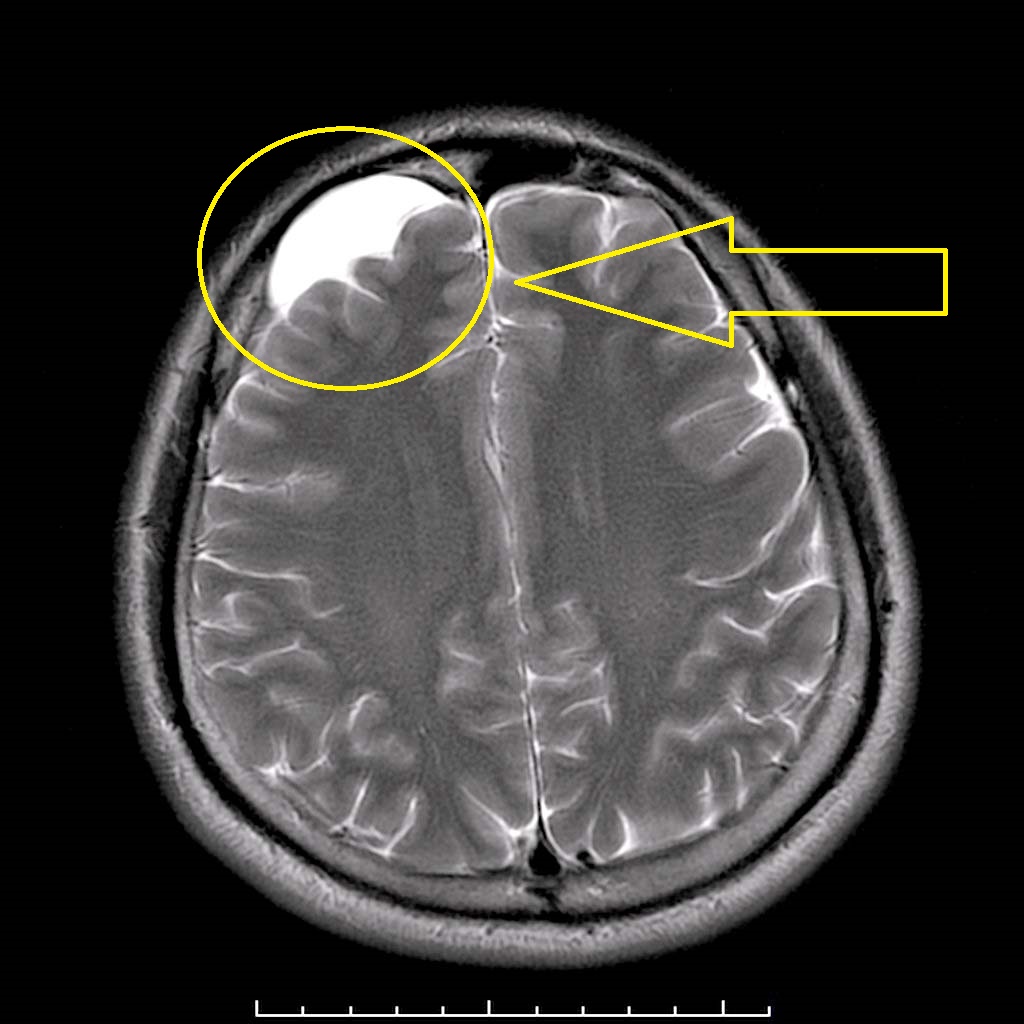
Она развивается вследствие:
- ЧМТ;
- менингоэнцефалита;
- церебрального кровоизлияния;
- ишемического инсульта.
Симптомы в первом и во втором случае примерно одинаковы:
- Рост внутричерепного давления.
- Головные боли.
- Тошнота.
- Рвота.
- Хроническая усталость.
- Судороги.
В зависимости от размера симптоматика может нарастать:
- Нарушения координации и равновесия.
- Появление галлюцинаций.
- Ощущение тяжести в голове.
- Ощущение давления на глазные яблоки.
- Нарушения речи.
- Потеря сознания.
Необходимо обратить внимание на то, что перечисленные причины образования кисты задней черепной ямки могут простимулировать рост уже имеющегося новообразования
Выявление патологии.
 Основной метод диагностики, который позволяет получить всю необходимую информацию о новообразовании – МРТ. При небольшом размере, отсутствии жалоб со стороны пациента можно не принимать никаких мер.
Основной метод диагностики, который позволяет получить всю необходимую информацию о новообразовании – МРТ. При небольшом размере, отсутствии жалоб со стороны пациента можно не принимать никаких мер.
Обязательным является постоянное отслеживание динамики состояния – при кистозном расширении может понадобиться хирургическое вмешательство.
Применяются:
- Лабораторные исследования крови для определения уровня холестерина и свертываемости крови, определения инфекций и воспалений.
- Доплерография сосудов мозга.
- Компьютерная томография.
- Ангиографическое обследование с применением контрастного вещества. (Метод позволяет с точностью отграничить доброкачественные образования от злокачественных.)
Дополнительно исследуют работу сердца, так как одной из причин нарушения кровообращения в головном мозге могут быть патологии сердечно-сосудистой системы
также важно постоянно осуществлять контроль артериального давления
Методы терапии.
Лечение необходимо не во всех случаях обнаружения кисты зчя, однако когда наблюдается ее быстрый рост и давление на окружающие ткани головного мозга, что приводит к развитию разнообразных нарушений, могут использоваться методы медикаментозного либо хирургического лечения.
При наличии ретроцеребеллярной кисты в задней черепной ямке медикаментозное лечение включает:
- Противовирусные средства.
- Иммуномодуляторы.
- Препараты для рассасывания спаек.
- Медикаменты, направленные на улучшение кровоснабжения.
Для устранения спаек применяется Карипатин. С целью нормализации обменных процессов используют Актовегин.
При нарастающей симптоматике и увеличивающейся в размерах кисте в задней черепной ямке назначают проведение операции. Наименее рискованным методом лечения является эндоскопия — Это малоинвазивная техника, которая подразумевает создание небольшого отверстия в черепной коробке, через которое удаляют кисту. Метод хороший, однако при труднодоступной локализации опухоли применить его невозможно.
Наименее рискованным методом лечения является эндоскопия — Это малоинвазивная техника, которая подразумевает создание небольшого отверстия в черепной коробке, через которое удаляют кисту. Метод хороший, однако при труднодоступной локализации опухоли применить его невозможно.
При шунтировании — в кисту вводится специальная трубка, через которую осуществляется отток жидкости в брюшную полость. При использовании данного метода существует вероятность занесения инфекции и засорения шунта.
Трепанация — является наиболее эффективным способом, так как позволяет полностью удалить образование, независимо оттого, в какой области оно локализовано.
Цены на услуги гематолога
- Стандартные консультации
- Прием (осмотр, консультация) врача-гематолога первичный
3 900 руб. - Прием (осмотр, консультация) врача-гематолога повторный
3 500 руб. - Второе мнение (осмотр, консультация) врача-гематолога
7 500 руб. - Консультации экспертов
- Прием (осмотр, консультация) ведущего врача-гематолога первичный
3 900 руб. - Удаленная консультация врача-гематолога первичная
2 500 руб. - Телеконсультации
- Удаленная консультация врача-гематолога повторная
2 500 руб. - Манипуляции
- Трепанобиопсия костного мозга
6 000 руб. - Капсульная эндоскопия
- Капсульная эндоскопия
60 000 руб. - Раскрыть
Внимание! Цены на сайте могут отличаться.
Пожалуйста, уточняйте актуальную стоимость у администраторов по телефону.
Наши специалисты:
 ДмитриеваАнна Григорьевна
ДмитриеваАнна Григорьевна
Врач-гематолог
Стаж врача: 6 лет
Стоимость приема: 3900 ₽
Другие болезни которые мы лечим
Заболевания Раскрыть
Анемии
Лейкоз
Лимфома — диагностика и лечение
Миеломная болезнь (множественная миелома)
Тромбоцитопеническая пурпура
Услуги Раскрыть
Детская гематология
Современные медицинские материалы в хирургии позвоночника
Акции госпиталя
Акции
Гигиена полости рта всего за 2900 руб!
22.09.2022
Акции
Скидка 10% на приемы и диагностику
09.08.2022
Акции
Скидка 20% на эндоскопическое обследование ЖКТ!
09.08.2022
ВСЕ АКЦИИ
Наши программы
Чек-апы
“Грамотное снижение веса за 6 месяцев” — мотивационная программа психолога
Детокс после праздников
ВСЕ ПРОГРАММЫ
Преимущества клиники
Более 100 специалистов
Более 35 000
довольных клиентов
Стационар
на 15 койко-мест
Более 30
специальностей
Причины повышенных тромбоцитов у ребенка
Как уже было сказано, повышение тромбоцитов в сыворотке крови ребенка называется тромбоцитоз. Он может быть вызван нарушением в работе иммунной системы, а также быть симптомом болезней, локализующихся в других органах.
Патологии иммунной системы
Тромбоцитоз может появляться по нескольким причинам:
1. Из-за ускоренного образования тромбоцитов в красном костном мозге (при наличии эритремии);
2. При недостаточно быстром разрушении кровяных пластинок (из-за удаления селезенки, которая в норме выводит из строя старые тромбоциты);
3. Вследствие повышенного выхода резервных тромбоцитов в кровеносное русло (обычно наблюдается при длительном умственном или физическом перенапряжении).
После обнаружения тромбоцитоза очень важно установить, почему он появился. Занимается этим либо лечащий врач-педиатр, либо гематолог – доктор, специализирующийся на лечении болезней крови
Тромбоцитоз может появиться у ребенка любого возраста – от младенческого до подросткового. Небольшое превышение физиологической нормы обычно списывается на индивидуальные особенности организма ребенка, то есть оно не требует лечения. При значительном увеличении уровня тромбоцитов (начиная с 800 тыс.) процесс можно считать патологическим.
Врачи выделяют несколько типов тромбоцитоза, которые характерны для разных заболеваний. Клональный тромбоцитоз появляется вследствие нарушения в строении клеток, из которых в костном мозге образуются тромбоциты. Нарушается их реакция на гормональную регуляцию, из-за чего процесс формирования тромбоцитов выходит из-под контроля и значительно ускоряется. Обычно такое состояние связано с опухолевыми заболеваниями костного мозга.
Похожий процесс развивается и при первичном тромбоцитозе, однако механизм повышения количества клеток здесь немного другой. Повышенная выработка тромбоцитов связана с тем, что костный мозг значительно разрастается, из-за чего ткани, в которой могут формироваться тромбоциты, также становится значительно больше. Первичный тромбоцитоз характерен для таких патологий, как эритремия или миелолейкоз.
При данной форме очень характерен резкий скачок показателей. Число тромбоцитов очень быстро увеличивается до нескольких миллионов, превышая нормальные значения в десятки раз. Отличительным признаком тромбоцитоза при эритремии является также изменения в морфологии самих клеток. Тромбоциты становятся очень большими, меняется их форма.
Последняя разновидность патологического процесса – это вторичный тромбоцитоз. Он может развиваться по следующим причинам:
- После операции по удалению селезенки из-за недостаточного разрушения тромбоцитов;
- При активном воспалительном процессе;
- При повторяющихся частых кровотечениях.
В данном случае появление тромбоцитоза связано со стремлением организма компенсировать естественные потери кровяных пластинок, развивающиеся при патологических процессах.
Обследование при гипертиреозе
Первым проводится анализ на определение уровня ТТГ. Это базовое обследование уже позволяет врачу заподозрить заболевание щитовидной железы. По мнению врачей, именно ТТГ является наиболее чувствительным показателем секреции гормонов щитовидной железой. Результат ниже нормы указывает на гипертиреоз, то есть чрезмерное производство гормонов.
В результате чрезмерной выработки гормонов часто образуются «холодные» (негормональные) и «горячие» (активные) узелки. Оба угрожают злокачественным новообразованием, но рак чаще возникает на базе активных узлов.
Обязательно проводится УЗИ щитовидной железы. Сдаются анализы крови на антитела. При наличии узлов назначаются рентген, сцинтиграфия щитовидной железы или тонкоигольная биопсия (БАК). Эти тесты позволяют определить тип и размер узелков.
- УЗИ щитовидки. Выявляет поражения щитовидной железы, когда речь идет о болезни Грейвса. На изображении пораженная область имеет сниженную эхогенность.
- Анализы крови на антитела. Выявляются, например, антитела против рецептора TSH (TSHR). Высокие уровни антител против TSHR характерны для болезни Грейвса.
- Аспирационная тонкоигольная биопсия. Представляет собой взятие клеток щитовидки на анализ. Дает ответ на вопрос, являются ли узлы злокачественными или нет.
- Рентген. Изображение показывает, растет ли щитовидная железа в направлении трахеи, создавая так называемый загрудинный зоб. Образование затрудняет дыхание.
- Сцинтиграфия. Позволяет поставить точный диагноз. Пациенту дают радиоактивный йод в капсуле или жидкости. Йод попадая в щитовидную железу, дает излучение, регистрируемое гамма-камерой. Горячие узелки поглощают йод, холодные — нет. На мониторе врач видит те места, которые поглотили йод, и те, в которых его нет. Так создается карта щитовидной железы — сцинтиграфия.
УЗИ щитовидной железы
Особенности и методы диагностики
Диагностика анемии включает в себя не только определение факта снижения уровня гемоглобина. Врач должен разобраться в причинах, оценить общее состояние здоровья, исключить тяжелые патологии, протекающие в скрытой форме, если они не были обнаружены ранее. Для этого могут быть задействованы лабораторные исследования: обязателен развернутый клинический анализ крови. Он поможет оценить размеры, структурные и иные особенности клеток крови.
Оценивается содержание гемоглобина, эритроцитов, тромбоцитов, лейкоцитов, несколько расчетных эритроцитарных индексов. Эти показатели позволяют получить данные о величине, насыщенности гемоглобином, однородности эритроцитов. Определение ретикулоцитов (молодых эритроцитов) помогает понять характер анемии, а также оценить реактивность кроветворной системы на патологическое состояние. Это также имеет значение для контроля лечения – врач может оценить реакции на проводимый курс терапии.
Определение эритроцитарных параметров включает в себя оценку следующих показателей:
количество эритроцитов;
концентрация гемоглобина;
средний объем эритроцита;
гематокрит;
ширина распределения эритроцитов по объему;
нормобласты.
Оцениваются также средний объем и диаметр красных кровяных телец. Увеличение этих параметров может говорить о дефиците витамина В12. Снижение свидетельствует о нехватке железа.
Ретикулоцитоз или количественные показатели незрелых эритроцитов может свидетельствовать о тех или иных особенностях активности костного мозга. При апластических анемиях, связанных с угнетением костного мозга, показатель может падать до нуля. Ретикулоцитоз повышается при кровопотерях, гемолитических анемиях.
Врач обратит внимание и на те показатели крови, которые напрямую не связаны с эритроцитами. Например, повышение уровня тромбоцитов может быть следствием ЖДА на фоне хронических кровопотерь. Если снижены лейкоциты и тромбоциты, речь может идти об апластической анемии
Обнаружение бластных клеток требует особого внимания, есть высокая вероятность острого лейкоза
Если снижены лейкоциты и тромбоциты, речь может идти об апластической анемии. Обнаружение бластных клеток требует особого внимания, есть высокая вероятность острого лейкоза.
Несмотря на то что лабораторная диагностика имеет решающее значение, важно прибегнуть и к другим методам исследований. В обязательном порядке проводится осмотр — врач оценивает цвет кожных покровов и слизистых. Пальпация помогает заподозрить возможные нарушения внутренних органов и опухоли
Тщательный опрос позволяет выявить особенности образа жизни, вероятные причины, длительность протекания симптомов
Пальпация помогает заподозрить возможные нарушения внутренних органов и опухоли. Тщательный опрос позволяет выявить особенности образа жизни, вероятные причины, длительность протекания симптомов.
При симптомах анемии важно обратиться к врачу-терапевту или гематологу. Он направит на необходимые анализы и выскажет предположения относительно причин. Для их уточнения иногда необходимо прибегнуть к дополнительным инструментам диагностики:
Для их уточнения иногда необходимо прибегнуть к дополнительным инструментам диагностики:
- фиброгастродуоденоскопия. Оценка состояния слизистых пищевода, желудка поможет в выявлении желудочных кровотечений;
УЗИ печени и почек;
исследование органов малого таза у женщин;
КТ или МРТ по показаниям;
колоноскопия;
рентгенография легких и пр.
Всего перечня диагностических методов не потребуется: специалист выяснит возможные причины и направит на те или иные исследования по показаниям. При необходимости он может направить к другому врачу. Так, если причиной анемии выступают обильные и продолжительные менструации или короткий цикл, потребуется осмотр гинеколога. Обнаружение проблем с деснами (кровоточивость) и симптомов пародонтоза потребует визита к пародонтологу. Частые носовые кровотечения являются поводом для консультации отоларинголога, оценки параметров артериального давления и пр.
Лечение
Первый шаг к лечению – ликвидация негативных воздействий неблагоприятных факторов, усиливающих кровоточивость. Например, алкоголь и отдельные блюда (домашние заготовки с уксусом и салицилатами) попадают под строжайший запрет. Зато витамины (А, Р, С), наоборот, занимают достойное место в рационе. Кроме этого, их назначают (преимущественно в зимне-весенний период, когда собственные запасы истощаются) в виде медикаментозных форм.
Придется пациенту забыть и о препаратах, нарушающих функции тромбоцитов и способствующих усилению кровоточивости (НПВП, аминазин, фибринолитики, антикоагулянты, антибиотики пенициллинового ряда и др.). Прямой антикоагулянт гепарин используется исключительно по жизненным показаниям (в случае развития ДВС-синдрома).

Для лечения сопровождающихся значительной кровоточивостью наследственных видов тромбоцитопатий у детей и взрослых (эссенциальная атромбия, дезагрегационная тромбоцитопатия, болезнь Виллебранда легкой и среднетяжелой формы) назначают аминокапроновую кислоту в дозе, рассчитанной в соответствии с весом. Особенно выражен положительный эффект от препарата при кровотечениях из матки и носовых ходов.
Полезной оказывается аминокапроновая кислота и в случае приобретенной патологии первичного гемостаза (тромбоцитопатии, возникшие после массивных гемотрансфузий, приема лекарственных средств, маточных кровотечений, вызванных снижением эстрогенов).
Аминокапроновую кислоту назначают внутривенно, однако следует учитывать, что введение ее в вену может спровоцировать тромбозы или ДВС-синдром, поэтому препарат используют осторожно и только в экстренных случаях, когда кровотечение угрожает жизни больного. Для лечения нарушений тромбоцитарно-сосудистого гемостаза различного генеза, помимо аминокапроновой кислоты, нередко применяются ее «родственники» – транексамовая кислота, которая имеет таблетированные формы (циклокапрон) и парааминометилбензойная кислота (ПАМБА)
Для лечения нарушений тромбоцитарно-сосудистого гемостаза различного генеза, помимо аминокапроновой кислоты, нередко применяются ее «родственники» – транексамовая кислота, которая имеет таблетированные формы (циклокапрон) и парааминометилбензойная кислота (ПАМБА).
Напоминают тромбоцитам об их непосредственных задачах (склеиваться и образовывать конгломераты) и противозачаточные средства (синтетические гормональные контрацептивы), они помогают заметно снизить кровоточивость при симптоматических (приобретенных) формах. Однако, как говорят, существует и обратная сторона медали. Положительному кровоостанавливающему эффекту оральных контрацептивов противостоит риск тромбозов и провокация ДВС-синдрома. Также может оказаться опасным для жизни одновременное применение противозачаточных средств и аминокапроновой кислоты. Здесь без профилактики ДВС вряд ли получится обойтись.
Другие препараты, назначаемые при различных видах тромбоцитопатий:
- АТФ (аденозинтрифосфат) совместно с сернокислой магнезией (MgSO4). Подобная терапия дает эффект при парциальной дезагрегационной тромбоцитопатии, протекающей с нарушением «реакции освобождения, и практически бесполезна в случае эссенциальной атромбии, тромбастении Глянцмана, синдроме Хержманского-Пудлака и синдроме «серых тромбоцитов»;
- Адроксон – повышает функциональные способности кровяных пластинок, содействует нормализации микроциркуляторного гемостаза, препарат назначают при любых видах патологии, в том числе, сочетающихся с ДВС-синдромом;
- Дицинон (внутримышечно, подкожно, перорально);
- Антагонисты брадикинина (ангинин, пармидин);
- Синтетические производные вазопрессина (реместил, терлипрессин), которые вызывают рост активности фактора Виллебранда и сочетаются с другими гемостатическими средствами (аминокапроновая кислота, криопреципитат);
- Антигемофильная плазма и криопреципитат (используется при болезни Виллебранда, как главное заместительное лечение, а также при тромбастении Глянцмана, эссенциальной атромбии, приобретенных тромбоцитопатиях).
Следует отметить, что гемотрансфузии в большинстве случаев гемостатического эффекта не дают и пользы не приносят, а переливания больших объемов крови еще и усложняют ситуацию, поскольку приводят к развитию ДВС с тромбоцитопенией потребления. Правда, при массивных кровопотерях все же трудно избежать переливаний плазмы свежезамороженной, тромбоконцентрата, эритроцитарной массы.
Лечение
Терапия проводится в срочном или плановом порядке. У пациентов с наследственными формами тромбоцитопатии полное восстановление невозможно.
Что касается приобретенных разновидностей, требуется устранение основного процесса.
Как правило в обоих ситуациях лечение симптоматическое, направленное на купирование проявлений отклонения. Применяются препараты нескольких фармацевтических групп.
- Ангиопротекторы. Как и следует из названия, задача этих медикаментов заключается в укреплении сосудов, нормализации их эластичности. Применяются такие наименования, как Анавенол, Аскорутин, аскорбиновая кислота. Комплексом, в течение длительного времени. Продолжительность курса зависит от назначений врача, тяжести расстройства.
- Средства на основе аминокапроновой кислоты. Способствуют остановке крови. Возможно применение на местном уровне. Например, при деструкции сосудов носа, открытых ранах.
- Гемостатические средства по потребности. Викасол и аналогичные.
- Витаминно-минеральные комплексы.
- Метаболические медикаменты. Оротат калия и прочие подобные.
По необходимости назначаются препараты железа или B12, фолиевой кислоты. Если требуется коррекция анемии. Это позволяет снять часть тяжелых симптомов патологического процесса.
Большую роль играет изменение рациона. В меню нужно включить большое количество продуктов растительного происхождения, животного белка, арахиса.
По потребности проводится переливание эритроцитарной массы, плазмы. Это крайняя мера и не всегда она дает достаточный эффект.
Плановый курс лечения проводится 2-4 раза в год, в зависимости от тяжести патологического процесса. Дезагрегационная тромбоцитопатия требует более частых мероприятий.
Тантум® Верде для лечения тонзиллита
При выборе средства для местного лечения стоит обратить внимание на его комплексный характер воздействия. Препарат должен обладать антимикробным действием против широкого спектра микроорганизмов (бактерий, вирусов, грибов и их биопленок), оказывать противовоспалительный и местный обезболивающий эффекты
В ЛОР практике препарат Тантум Верде широко используется при лечении острого и хронического тонзиллита. В состав лекарства входит действующие вещество Бензидамин.
При местном применении Бензидамин хорошо проникает через слизистую оболочку и обильно насыщает воспаленные ткани. Кроме того, Бензидамин способствует скорейшему процессу заживления и обладает противовоспалительным и обезболивающим эффектом. Сочетание этих свойств обеспечивает эффективное устранение возбудителя заболевания непосредственно в очаге воспаления, а не только на поверхности слизистой.
Препарат Тантум Верде представлен в форме спрея, раствора для полосканий, таблеток для рассасывания.
Спрей Тантум Верде
подробнее
Раствор Тантум Верде
подробнее
Таблетки Тантум Верде
подробнее
Разнообразие форм препарата позволяет выбрать наиболее удобный для вас вариант применения.
Что такое тромбоз?
Тромбоз весьма опасное и распространенное заболевание: более 10% населения Земли хоть раз в своей жизни сталкивались с данной проблемой. При этом половина выявленных случаев непосредственно связана с варикозной болезнью. Однако запущенные случаи течения болезни воздействовать на возникновение тяжелых заболеваний, которые напрямую связаны с нарушением кровотока.
Тромбоз зачастую поражает именно нижние конечности пациентов, однако нередки случаи поражения сердца. Тромбы в сосудах и полостях сердца весьма опасны, и могут грозить больному внезапной смертью от инфаркта. Тромбы в левых предсердиях чаще всего возникают у людей, страдающих от:
- стеноза митрального клапана;
- мерцательной аритмии;
- постинфарктной аневризмы левого желудочка.
Наличие вышеперечисленных заболеваний становится веской причиной для регулярного посещения врача для проведения исследований на предмет наличия тромбоза в левом отделе сердца.
Тромбы в левом отделе сердца опасны не только возникновением артериальной тромбоэмболии или инфаркта, но и поражением артерий почек, вен в руках и ногах, артерий в кишечнике. Однако чаще всего встречаются такие последствия тромбоза, как инфаркт и инсульт.
Врачи создали классификацию болезни, которая напрямую зависит от месторасположения тромба и его месторасположения в сосуде:
- пристеночный. В данном случае тромб закреплен на стенке сосуда и не препятствует полноценному кровотоку;
- флотирующий. Такой тромб слабо держится на стенке сосуда и в любой момент может оторваться, увлекаясь с потоком крови в другие сосуды. Как только он достигнет сосуда, который будет слишком мал для прохождения тела тромба, может произойти закупорка;
- окклюзивный. Этот вид тромба самый опасный так как полностью препятствует кровотоку в сосуде.
Вопрос – ответ
Юлия
Здравствуйте. Подскажите, пожалуйста, можно ли в вашем центре сделать УЗИ малого таза? и какова стоимость?
• Ответ
Здравствуйте,Юлия! УЗИ органов малого таза одним датчиком стоит 700 руб., двумя датчиками – 900 руб. Запись по тел: 28-05-05; 27-27-12 http://familydoctor48.ru/ceny_na_ultrazvukovuju_diagnostiku
Елена
Здравствуйте, на 18 неделе беременности колличество околоплодных вод 95 миллилитров. Это мало? Сколько должно быть миллилитров вод в норме на 18 недели беременности. Спасибо!
• Ответ
Здравствуйте, Елена! Заочно ответить на ваш вопрос не предствляется возможным, так как только после полного сбора информации врач может дать заключение. Здоровья Вам и малышу!
Ответы на популярные вопросы про тонзиллит
1. Какие антибиотики назначают при тонзиллите?
В лечении острого тонзиллита выделяют несколько групп антибиотиков:
- полусинтетические пенициллины
- цефалоспорины
- макролиды
Назначить антибиотики может только врач. Бесконтрольное самостоятельное применение антибиотиков запрещено, так как возможно развитие устойчивости бактерии к антибиотику, что ведет к неэффективности определенного лекарства к бактерии в дальнейшем. При вирусной форме ангины лечение антибиотиком не показано!
2. Можно ли делать прививки при тонзиллите?
В обязательном порядке следует проконсультироваться с лечащим врачом. Прививку можно делать при хроническом тонзиллите, но ТОЛЬКО в ОТСУТСТВИЕ ОБОСТРЕНИЯ.
3. Какой врач лечит тонзиллит?
В современной медицине лечением острого тонзиллита или ангины может заниматься врач-оториноларинголог (ЛОР), врач-инфекционист и терапевт.
4. Можно ли делать ингаляции при тонзиллите?
Применение ингаляции при остром тонзиллите допустимо только после консультации врача! Не при всех формах ангины допустима данная процедура. Показания и противопоказания зависят от формы острого тонзиллита и возбудителя, поэтому дифференциальная диагностика играет ключевую роль. Только врач может назначить лекарство для ингаляции и его правильную дозировку. Также врач поможет подобрать правильный тип небулайзера.
5. Можно ли есть мороженое при тонзиллите?
Для облегчения боли в горле рекомендовано употребление холодных продуктов, в том числе мороженого. Холод обладает местноанестезирующим эффектом, достигаемым за счет воздействия на нервные окончания.
6. Какие анализы назначают при тонзиллите?
- мазок из глотки – с миндалин, дужек, задней стенки глотки на определение возбудителя и устойчивости к антибиотику, в том числе на предмет дифтерии
- экспресс-тест на выявление бета-гемолитического стрептококка группы А
- общий анализ крови
- общий анализ мочи
- СОЭ
7. Может ли тонзиллит возникать только с одной стороны?
В основном тонзиллит протекает с двусторонним поражением миндалин, но бывают исключения. Тонзиллит может протекать не только как самостоятельное заболевание, но и быть проявлением какого-либо другого заболевания. Например, при туляремии или первичном сифилисе тонзиллит проявляется с одной стороны.
8. Как долго лечится тонзиллит?
В среднем лечение может занимать 7 дней. Например, антибактериальная терапия назначается на 5-10 дней. Все зависит от группы антибиотика и наличия осложнений.
9. Можно ли самостоятельно удалять пробки при тонзиллите?
Нет, самостоятельное удаление пробок строго запрещено! Ни ватными палочками, ни зубной щеткой, ни руками. Это связано с опасностью повреждения миндалины и окружающих тканей. Повреждение может спровоцировать распространение инфекции и развитие осложнений.