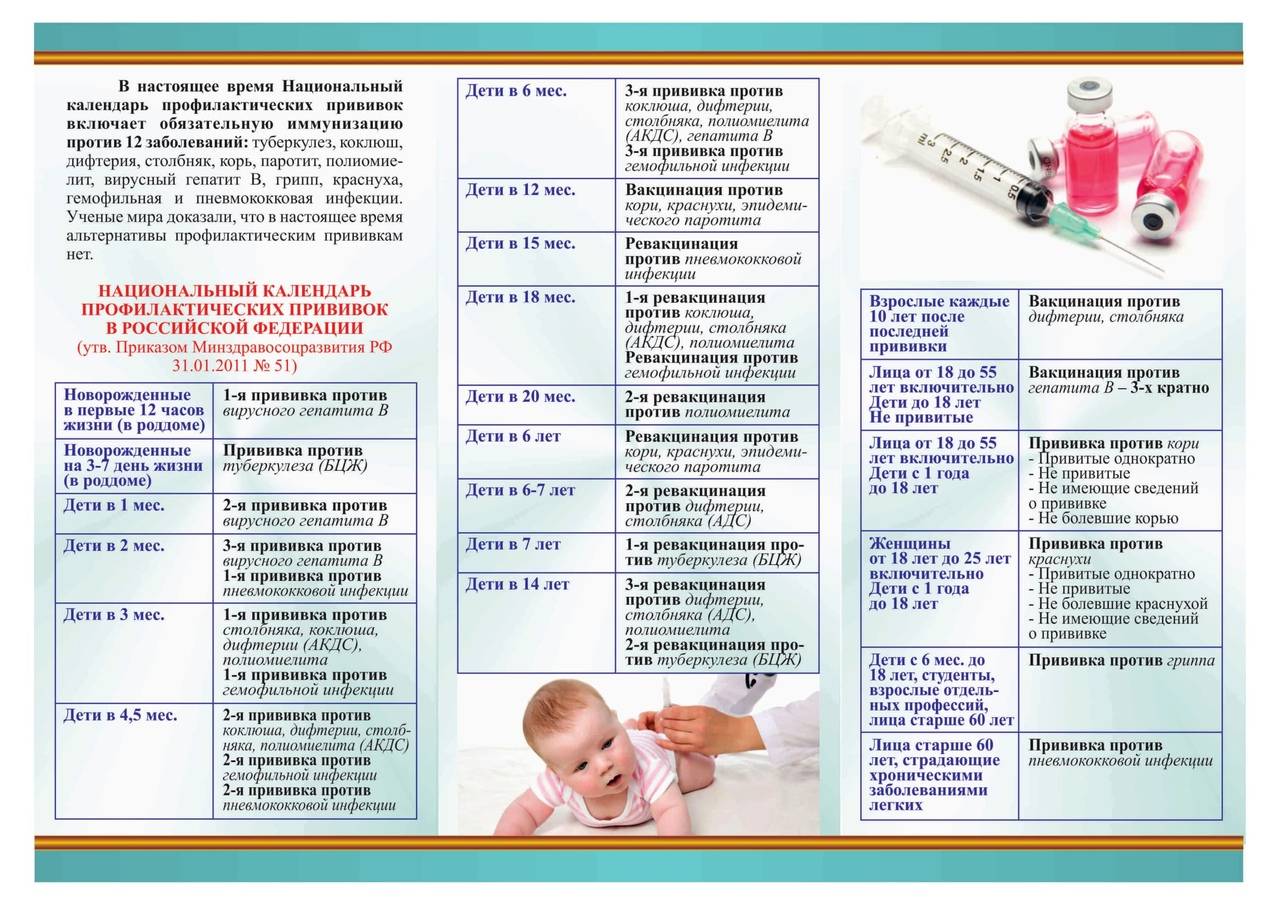
Возможные осложнения
Пентаксим редко вызывает осложнения, но полностью они не исключаются.
На фоне гипертермии, аллергической реакции возможны следующие изменения:
Анафилактический шок. Развивается при аллергии. Отмечается снижение кровяного давления, нарушение ритма сердца, потеря сознания.
- Отек Квинке. Также считается аллергической реакцией. Слизистые носоглотки опухают, гортань отекает. Ребенку становится очень трудно дышать.
- Судорожный синдром. Проявляется при повышении показателей термометра до критических отметок.
- Энцефалопатия. Для этого состояния характерно поражение клеток мозга.
Сколько держится?
 Этот вопрос интересует многих родителей, чей малыш прошел плановую вакцинацию. Как правило, нормой повышенная температура считается в первые двое суток после введения в организм вакцины.
Этот вопрос интересует многих родителей, чей малыш прошел плановую вакцинацию. Как правило, нормой повышенная температура считается в первые двое суток после введения в организм вакцины.
Подобное проявление считается реакцией иммунной системы на болезнетворные организмы, проникшие внутрь тканей, поэтому родителям крохи не стоит паниковать раньше времени.
Обычно приема традиционных жаропонижающих средств вполне хватает для устранения проблемы. Если все прошло хорошо, и не возникло серьезных осложнений, температура тела малыша не поднимется выше 39 С, а показатели нормализуются уже на следующий день после постановки укола.
Если же этого не произошло, и температура продолжает держаться, следует обратиться к врачу. Помощь специалиста потребуется даже в тех случаях, когда температурные показатели уверенно держатся на отметке 37.5 С. Нередки случаи, когда температура у малыша, перенесшего АКДС, внезапно повышается на 7-10 сутки.
Такие проявления также считаются последствием прививки. Если температура спадает в первые сутки после повышения, не стоит паниковать. Если же показатели держатся на высокой отметке более этого периода, лучше обратиться за советом к детскому врачу.
Частые вопросы
Родителям свойственно интересоваться подробностями, касающимися иммунизации. Они спрашивают, сколько прививок полиомиелита делают, заразны ли дети, когда лучше прививать, как лучше подготовиться и что следует учесть. На самые распространённые вопросы медики дают исчерпывающие ответы.
Безопасна ли прививка от полиомиелита для детей
Вакцинация препаратом на основе инактивированных вирусов абсолютно безопасна. Неживые возбудители не способны спровоцировать развитие болезни. Риск заболеть полиомиелитом после прививки существует, если вакцинация проведена оральным препаратом. На практике частота таких случаев составляет 1 на миллион. В группу риска попадают малыши с иммунодефицитом, заболеваниями ЖКТ. Пациентов, перенесших вакциноассоциированную форму патологии, можно прививать только препаратом ИПВ.
Из-за большой загруженности врачи не всегда имеют возможность проинструктировать родителей по поводу того, как правильно подготовиться к иммунизации и что делать после прививок от полиомиелита и АКДС. Вот что следует знать:
- за сутки до вакцинации сдают анализы крови и мочи. Направление выписывает педиатр.
- незадолго перед процедурой нужно кормить ребёнка привычной пищей, не вызывающей аллергии. Стоит отказаться от любых продуктов, которые могут спровоцировать расстройство пищеварения.Щадящего меню рекомендуется придерживаться и в течение нескольких дней после иммунизации.
- если поднялась температура после прививки от полиомиелита, это может указывать на инфекционное заболевание. Некоторые родители ошибочно принимают высокую температуру за осложнение после вакцинации и не обращаются к врачу, обходясь жаропонижающими средствами. Такое поведение недопустимо.
Когда лучше перенести прививку
Если малыш недавно переболел и ещё слабый, вакцинация переносится на то время, когда самочувствие будет хорошим. В случае, когда малыш посещает детское учреждение и там объявлен карантин, врач должен удостовериться, что он здоров. Также вакцинацию откладывают, если ранее проявились осложнения после прививки вакцинами АКДС или другими. В таком случае педиатр наблюдает за состоянием малыша.
Заразны ли дети после прививки от полиомиелита
Вероятность заболеть полиомиелитом после того, как поставлена прививка, существует, если используют живую вакцину. В группе риска такие категории:
- дети, страдающие врождёнными патологиями пищеварительной системы;
- пациенты с нарушениями иммунологической реактивности;
- беременные женщины (риску заражения подвергаются и мать, и ребёнок).
Частота возникновения болезни — 1 случай на 500 тыс. — 2 млн доз. Во многих странах это стало причиной отказа от использования ОПВ. В России эту разновидность вакцины пока применяют.
Родители интересуются, можно ли контактировать с непривитыми детьми. Теоретически, малыш, привитый живой вакциной, опасен для некоторых людей. Стоит ограничить контакты со следующими категориями населения:
- проходящие курс химиотерапии;
- ВИЧ-инфицированные;
- непривитые дети с врождённым иммунодефицитным состоянием;
- лица, принимающие препараты для угнетения иммунитета.
На практике соблюсти эту рекомендацию сложно, поэтому первые несколько дней после прививки лучше не посещать места массового скопления людей, чтобы не подвергать их риску инфицирования.
Как подготовить ребёнка
Какие анализы нужно сделать ребёнку, подскажет педиатр. Прививать можно только здорового малыша. Не должно быть кашля, насморка, повышенной температуры, расстройства пищеварения и аллергических симптомов. Завтрак должен быть лёгким, питьё — не слишком обильным. Собираясь в поликлинику, нужно одеть ребёнка так, чтобы он не замёрз и не вспотел.
Можно ли прививаться при насморке
В день, когда делают прививку от полиомиелита, насморка быть не должно. Если родители подозревают, что малыш болен, но уверенности в этом нет, нужно посоветоваться с педиатром. Возможно, у малыша начинается ОРВИ или грипп, тогда вакцинацию придётся перенести.
Стоит ли купать малыша
Можно купать ребёнка после прививки, соблюдая осторожность, в том числе не допускать, чтобы он замёрз. Однако, в день вакцинации лучше обойтись без купания
На следующий день допускаются кратковременные водные процедуры без использования мочалки. В последующие дни малыша моют как обычно. По поводу того, можно ли купать ребенка после прививки полиомиелита, рекомендуется осведомиться у педиатра, если у малыша имеются хронические заболевания. В таком случае лучше перестраховаться.
Когда обращаться к врачу
Родителям стоит обращаться к врачу во всех спорных и сомнительных ситуациях. Если у ребенка повышается температура, а жаропонижающие препараты легко ее сбивают, то повода для беспокойства нет. Когда родители видят, что состояние ребенка ухудшается не зависимо от температуры, лучше проконсультироваться с педиатром.
Показания для обращения к врачу после иммунизации:
- на теле появились пятна, сыпь или другие признаки аллергии;
- температура плохо снижается, а жаропонижающие средства помогают не на долго;
- у малыша белая лихорадка и судороги;
- через 4-5 суток после вакцинации самочувствие пациента не улучшается или продолжает ухудшаться;
- ребенок простудился сразу после прививки.
Повышенная температура после вакцинации – это норма. Лишь единичные случаи требуют немедленного обращения за медицинской помощью. Родителям после иммунизации следует наблюдать за самочувствием малыша, а при любых сомнениях консультироваться с участковым педиатром.
В каких случаях нужно измерять температуру?
Заботливые родители ставят градусник малышу, чаще всего ориентируясь на горячий лоб. При этом ребенок может вести себя как обычно: играть, шалить и веселиться. Он может перегреться из-за высокой физической активности, теплой одежды, по причине высокой температуры в помещении. Для измерения температуры есть определенные показания.
Главным ориентиром, когда необходимо измерение температуры, является нарушение самочувствие малыша. Горячие кожные покровы – не показатель неблагополучия и болезни.
Особо нуждаются в измерении температуры при ухудшении самочувствия дети до трехмесячного возраста. У таких малышей ее повышение – практически всегда признак неблагополучия и повод для срочного осмотра педиатра.
Когда обращаться к врачу?
Для организма малыша введение вакцины означает перенести заболевание в легкой форме. При этом, как мы уже сказали, гипертермия — явление нормальное для поствакцинального периода. Этот период для ребенка часто непростой, поэтому он зачастую требует к себе повышенного внимания. Чтобы предупредить возможные в редких случаях осложнения, родителям необходимо наблюдать за его состоянием и соблюдать рекомендации доктора по уходу за малышом.
Как минимум позвонить доктору и как максимум вызывать скорую нужно, если:
- температура после прививки не спадает после приема жаропонижающих лекарств, держится дольше срока, о котором предупредил доктор;
- показатели на термометре превышают 38,5 ⁰С;

- отмечается присоединение диареи или рвоты, судорог;
- появились дополнительны симптомы, несвойственны поствакцинальному периоду;
- не удается снизить температуру по истечении 2 часов с момента введения жаропонижающих средств.
Важно, чтобы родители первые дни после вакцинирования уделяли ребенку достаточно внимания и обеспечили правильный уход. При появлении симптомов, которые не соответствуют картине нормального течения поствакцинального периода необходимо обратиться за консультацией к доктору

Риск развития осложнений после вакцинацией и риск после соответствующих инфекций
| Вакцина | Поствакцинальные осложнениячисло случаев/число вакцинированных | Вероятность осложнений в случае заболевания непривитых |
| Корь-паротит-краснуха | Тромбоцитопения 1/40000 | до 1/300 |
| Асептический (паротитный) менингит (штамм Jeryl Lynn)меньше 1/100000 | до 1/300 | |
| Корь | Тромбоцитопения 1/40000 | до 1/300 |
| Энцефалопатия 1/100000 | до 1/300 | |
| смертельный исход до 1/500 | ||
| Коклюш-дифтерия-столбняк | Энцефалопатия до 1/300000 | до 1/1200 |
| Коклюш смертельный исход 1/800 | ||
| Дифтерия смертельный исход 1/20 | ||
| Столбняк смертельный исход 1/5 | ||
| Вирус папилломы | Тяжёлая аллергическая реакция 1/500000 | Рак шейки матки до 1/4000 |
| Гепатит В | Тяжёлая аллергическая реакция1/600000 | Риск заражения до 1/700 |
| Туберкулёз | Диссеминированная БЦЖ-инфекция до 1/300000 | Риск заболеть до 1/500 |
| БЦЖ-остеит до 1/100 000 | ||
| Полиомиелит | Вакциноассоциированный вялый паралич до 1/160000 | Паралич до 1/100 |
Чем сбивать температуру после АКДС?
Температура у ребенка после АКДС сбивается несколькими группами жаропонижающих препаратов:
- Средствами на основе ибупрофена (Ибупрофен, Нурофен). Это наиболее подходящие препараты, имеющие минимум побочных эффектов и максимум полезного действия.
- Медикаментами на основе парацетамола (классический Парацетамол или Панадол). Но лекарство следует применять в строго указанных дозировках, т.к. оно существенно влияет на печень.
Остальные лекарства, вроде метамизола натрия (Анальгин, Пенталгин) или тем более ацетилсалициловой кислоты из перечня должны быть исключены. Они несут значительную опасность и не предназначены для детей.
Температура после АКДС у грудничка сбивается только Панадолом в форме суспензии.
Если после АКДС не сбивается температура, то нужно звонить в скорую.
Температурные показатели после АКДС
В зависимости от сочетания факторов, термометр может показывать следующие значения:
- 37-37,5 — это классическая ситуация.
- Температура 38 после АКДС также возможна. Это пограничный показатель.
- После АКДС температура 39 редкое явление, но возможное. Указывает на развитие осложнений, требует вызова скорой помощи.

Высокая температура после АКДС всегда требует медицинской оценки. Особенно, если она выше 38 градусов по Цельсию. При относительно легких случаях достаточно консультации педиатра или детского дерматолога. В остальных клинических ситуациях не обойтись без вызова скорой помощи.
Также необходим срочный вызов бригады в таких случаях:
- Отсутствие эффекта после приема жаропонижающих лекарств. Устойчивость патологического состояния.
- Наличие судорог — болезненного спазма мышц.
- Нарушения сознания по типу обмороков или сопора. Если из первого ребенка можно вывести самостоятельно, то из второго своими силами не получится.
- Покраснение кожи, одышка или удушье, механическая асфиксия из-за отека горла.
Доводить до такого не следует. В один момент грозные осложнения не возникают, не считая анафилактического шока.
Повышение температуры как реакция на вакцинацию/ревакцинацию
 Единственная цель, с которой прививают детей — это формирование устойчивого иммунитета на инфекционные заболевания. То есть состояние, которое наступает у ребенка после проведения иммунизации, можно назвать болезнью в очень легкой форме.
Единственная цель, с которой прививают детей — это формирование устойчивого иммунитета на инфекционные заболевания. То есть состояние, которое наступает у ребенка после проведения иммунизации, можно назвать болезнью в очень легкой форме.
Чтобы обезвредить возбудителя инфекции, организм активирует все ресурсы иммунной системы. Появление температуры в поствакцинальный период — явление совершенно нормальное.
Повышение температурных показателей говорит о том, что организм становится невосприимчивым к болезнетворным микроорганизмам. В процессе борьбы происходит выработка и выделение в кровь специальных веществ, благодаря которым и происходит формирование стойкой иммунной реакции и повышение температуры.
Однако гипертермия возникает далеко не у всех детей. Подобное проявление зависит от степени очистки вакцины и особенностей используемого в ней антигенного материала, а также от индивидуальных особенностей организма.
В случае применения качественного прививочного состава в большинстве случаев температура не повышается.
При каких заболеваниях развивается лихорадка
- Абеталипопротеинемия;
- Амебиаз;
- Аскаридоз;
- Балантидиаз;
- Бартонеллез;
- Бластомикоз;
- Болезнь Лайма;
- Ботулизм;
- Бруцеллез;
- Кистозный эхинококкоз;
- Холера;
- Пятнистый тиф;
- Дифиллотриоз;
- Дифтерия;
- Энтеробиоз (колоректальная инфекция);
- Клещевой энцефалит;
- Инфекция Escherichia coli;
- Гонококковая инфекция;
- Герпетический энцефалит;
- Гистоплазмоз;
- Инфекционный мононуклеоз;
- Анальные и генитальные (венерические) бородавки;
- Опоясывающий лишай;
- Кампилобактериоз;
- Кандидоз;
- Свинка;
- Хламидиоз;
- Столбняк;
- Туберкулез;
- Коклюш;
- Криптококкоз;
- Криптоспородиоз
- Ку-лихорадка
- Респираторный туберкулез
- Легионеллез;
- Лейшманиоз;
- Проказа;
- Лептоспироз;
- Грибок кожи;
- Листериоз;
- Простой герпес;
- Менингит;
- Моллюск (инфекционный моллюск);
- Грибок ногтей;
- Чесотка;
- Кожная сибирская язва;
- Онхоцеркоз;
- Парвовирусная инфекция;
- Бешенство;
- Педикулез и фтириаз;
- Малярия, вызванная Plasmodium falciparum;
- Легочный актиномикоз;
- Легочный аспергиллез;
- Микобактериальная инфекция легких;
- Пневмоцистоз;
- Псевдомембранозный колит;
- Краснуха;
- Ротавирусная инфекция;
- Розацеа;
- Сальмонеллезный энтерит;
- Скарлатина;
- Споротрихоз;
- Шанкроид;
- Шигеллез;
- Тениаза (Taenia solium);
- Тенения (Teniarinchosis);
- Корь;
- Токсикоз;
- Токсоплазмоз;
- Трахома;
- Трихинеллез;
- Туберкулезная периферическая лимфаденопатия;
- Тунгиоз, заражение песчаными блохами;
- Острая ВИЧ-инфекция;
- Острый гепатит А;
- Острый гепатит В;
- Острый гепатит С;
- Острый полиомиелит;
- Ветряная оспа;
- Брюшной тиф;
- Вирусные бородавки;
- Кишечный иерсиниоз.
Этиология болезней
Все три инфекции имеют вирусную природу, поражают органы дыхания и иммунную систему. При тяжелом течении и осложнениях могут повреждаться внутренние органы, зрение, репродуктивная сфера (при паротите) и нервная система.
Корь характеризуется сочетанием поражений глаз и дыхательных путей, высыпаниями на коже. Первые проявления:
Без лечения корь опасна развитием гнойных отитов, бронхитов и пневмонии, а также формированием энцефалита.
Эпидемический паротит – это поражение железистой ткани и респираторных органов. Для него типичны:
- насморк;
- повышение температуры;
- резкое недомогание с головной болью;
- мышечная ломота;
- боль в жевательных мышцах, при глотании;
- воспаление слюнных желез с отеком за ушами и вдоль края нижней челюсти;
- сухость во рту, снижение аппетита, сильная жажда.
При осложнениях паротита возможно развитие воспаления придатков (у девочек) и яичка (у мальчиков) с последующим бесплодием, а также глухота, развитие менингита.
Краснуха протекает легче, для нее характерны:
- умеренная температура;
- покраснение глаз;
- появление сыпи на коже;
- увеличение лимфоузлов на затылке и шее;
- поражение суставов.
Краснуха особенно опасна для малышей, может приводить к бронхитам и отитам. Для беременных женщин грозит пороками плода. В редких случаях у детей могут быть бронхиты, отиты или пневмония.
Причины повышения температуры у детей
Повышение температуры у ребенка и взрослого можно отнести к защитным реакциям со стороны иммунной системы для уничтожения инородных патогенных микроорганизмов, таких как вирусы и бактерии. При попадании их в организм внутренние органы начинают вырабатывать специальные белки (интерферон) и антитела. Они борются с возбудителями инфекции. Чем больше вырабатывается интерферона, тем выше поднимается температура. Пик его концентрации в крови достигается при температурных показателях 38-39 градусов.
Основные причины, которые могут спровоцировать высокую температуру у грудничка и малыша постарше:
- перегрев;
- прорезывание молочных зубов;
- проведенная вакцинация;
- аллергия;
- сильный стресс;
- аппендицит;
- отравление;
- вирусная или бактериальная инфекция;
- корь, краснуха, ветрянка, скарлатина и другие детские инфекционные заболевания (рекомендуем прочитать: можно ли гулять с ребенком при наличии у него ветрянки?);
- пневмония, бронхит;
- менингит;
- стоматит;
- фарингит, синусит;
- почечная недостаточность;
- гастроэнтерит;
- непроходимость кишечника.
Ответы детского врача на частые вопросы
Можно ли выходить на прогулки после прививки АКДС и полиомиелита?
Спешить не стоит. После прихода домой следует повторно измерить температуру, осмотреть ребенка на наличие сипы на теле. Если все в норме, ребенок подвижен и хорошо себя чувствует, то выходить на свежий воздух разрешается. Единственное условие – не рекомендуется гулять в компании малышей, лучше отправляться в парк. Чем больше контактов с посторонними людьми – тем выше риски заболевания ОРЗ. Ослабленный организм не стоит перенагружать.
После прививки не стоит спешить вести ребенка на улицу
Когда разрешается купаться?
Некоторые родители боятся мочить место инъекции, и это правильно. Мочить место укола разрешается только после того, как исчезнет покраснение, ранка затянется, малыш прекратил ее расчесывать.
Прививка делается только в ногу?
Да, существует рекомендация ВООЗ о прививке в бедро. Это связано с особенностями развития малыша. В ягодицах есть нервные окончания, много кровеносных сосудов и подкожных тканей. Введение вакцины в эти участки резко повышают вероятность появления негативных реакций организма. Кроме того, длительные наблюдения за вакцинированными детьми показало, что иммунитет намного лучше, когда инъекция делалась в бедро. Если прививку делать в ягодицу, то это нарушение действующих правил. Уколы в плечо можно делать после полутора лет. Если после инъекции появились болезненные ощущения в ноге, то ее не нужно прогревать или массажировать. Все последствия пройдут самостоятельно, припухлость полностью исчезнет не позже, чем через две недели.
Прививку делают только в бедро
Что делать, если нарушен календарь прививок от АКДС и полиомиелита?
Современные рекомендации исключают повторную вакцинацию сначала, нужно как можно быстрее продолжить цикл. Раньше вакцинацию продолжали уже без вакцины от коклюша. Объяснялось это двумя причинами.
- Хуже всего детьми переносится вакцина от коклюша, вводить ее повторно в организм ребенка не рекомендовалось.
- После четырехлетнего возраста дети не так тяжело болеют на коклюш, иммунитет вырабатывается природным путем после перенесенного заболевания.
Не стоит нарушать календарь прививок
В настоящее время разработана очень безопасная вакцина и медицинская наука рекомендует выполнять полный график вакцинации. Считается, что это потенциально нанесет меньший вред.
Что такое ревакцинация?
Многие родители не понимают не только термина, но и зачем она нужна. Первые три укола делаются для вакцинации, после них в крови появляются антитела от болезни. Но только после четвертого укола (ревакцинации) количество антител становится достаточным для полной защиты от болезни.
Какие выбрать вакцины?
В настоящее время предлагается огромный выбор вакцин от различных производителей. Согласно новому календарю, классические прививки АКДС будут запрещены из-за несоответствия качества современным требованиям. Покупать следует вакцины европейских компаний, они жестко контролируют свою продукцию и во время изготовления используют самые современные достижения медицинской технологии. Наименований много, перечислять их нет смысла. Каждая вакцина имеет незначительные отличия, но по эффективности все они отвечают строгим требованиям европейских стандартов.
Инфанрикс Гекса
Сколько времени действует иммунитет?
Очень важный вопрос. Взрослые должны помнить, что от этих болезней нет пожизненной защиты, через десять лет она уменьшается настолько, что риски заболевания возрастают в геометрической прогрессии. Это значит, что повторную вакцинацию должны делать все без исключения каждые десять лет.
Длительность иммунитета — около 10 лет
Можно ли во время прививок менять производителя вакцины?
Родителей пугает такая ситуация, они не приветствуют изменения вакцины. Следует знать, что все лицензионные и допущенные к использованию вакцины взаимозаменяемы и никакой заметной разницы в эффективности нет. Если по каким-либо причинам нет одной, то не нужно терять время на ее поиски, можно покупать и использовать другую, но обязательно сертифицированную.
Заботьтесь о здоровье своего ребенка
Какие симптомы должны насторожить родителей?
Если у детей в возрасте до года температура 37,2°C считается нормальной, то по мере взросления ребенка такие показатели перестают считаться нормой. Как правило, помимо повышения температуры тела до субфебрильных величин, ребенка могут беспокоить:
- вялость и апатия, малыш не такой активный, как обычно;
- плохой аппетит, отказ от еды и воды;
- беспокойный сон, нервозность и капризное поведение перед сном;
- повышенное потоотделение, одежда после сна становится мокрой;
- спутанность сознания и учащенное дыхание.
Обращаем внимание родителей на то, что величина температуры не указывает на степень тяжести заболевания. Лучше всего об этом говорят вышеперечисленные симптомы
Как правильно измерить температуру тела у грудного ребенка?
Педиатр на приеме всегда определяет температуру тела малыша. Но измерить данный показатель можно и самостоятельно в домашних условиях. Для этого необходимо определиться с видом термометра.
Существуют такие типы градусников:
- ртутный. Это самый точный прибор для измерения температуры тела. Его погрешность составляет всего 0,1 градус. В использовании ртутный прибор простой. Но для определения состояния здоровья его необходимо держать в прямой кишке либо в подмышечной впадине 7-10 минут. Для непоседливого ребенка это достаточно длительный период. Термометр содержит ртуть, поэтому обращаться с ним надо очень аккуратно. Сегодня в продаже есть градусники в которых ртутное содержимое заменено на спирт, они так же точны в показаниях, но имеют стеклянный корпус. Обычно таким градусником пользуются взрослые, а для грудничков выбирают более безопасные варианты;
- электронный. Удобное в использовании современное средство. Позволяет измерить температуру в подмышечной впадине, во рту, ректально. Его точность ниже, чем у ртутного: достигает нескольких градусов. Особенно высокая погрешность наблюдается при замере подмышкой. Для определения температуры тела достаточно нескольких минут. При получении результата электронный прибор подает сигнал. Для младенцев такой прибор выпускается в виде пустышки. Подходит для тех детей, которые берут в рот соску. Результат выводится на циферблат. Недостатком электронного градусника являются погрешности в показаниях и то, что периодически в нем требуется менять батарейку;
- одноразовый. Изготавливается в виде полосок, которые кладут под язык либо прикладывают к эпидермальным покровам. Выдает результат спустя минуту. Точность такого приспособления невысокая. Но одноразовый градусник имеет одно преимущество: его удобно использовать, находясь в дороге;
- инфракрасный. Это современный вариант термометра. С его помощью можно измерить температуру бесконтактным способом. Также есть модели, которые необходимо прикладывать к уху. Точность его низкая. Обычно прибор используют для измерения температуры молочной смеси. Выдает результат инфракрасный градусник моментально: за 5 секунд. Недостатком такого прибора является высокая стоимость.
Особенности измерения температуры тела зависят от того, какой способ был выбран:
- в ухе. Для этого надо брать ушной термометр. Мочку уха оттягивают немного назад и вверх. В ушной канал помещают зонд градусника. После завершения измерения прибор извлекают, оттянув мочку уха;
- ректально. Малыша укладывают на спину. Приподнимают его немного за щиколотки, сгибая ноги в коленях. Конец термометра смазывают вазелином либо детским кремом и вводят в прямую кишку на 2 см. Выжидают около 8 минут. Медленно извлекают градусник и оценивают результат. После каждого ректального использования термометр требуется дезинфицировать;
- в подмышечной впадине. Если младенец уже умеет сидеть, то его берут на колени затылком к себе. Градусник помещают подмышку на 10 минут. До получения результата придерживают руку ребенка;
- орально. Для этого применяется термометр-соска. Его вставляют в рот и держат до получения результата. Это самый удобный для ребенка вариант измерения температуры: малышу не нужно определенное время находиться в некомфортной позе.
Для младенцев стоит выбирать оральный или метод определение температуры в ушке. Измерение в подмышечной впадине подходит для более взрослых детей, которые понимают, что проводится диагностика. Для непоседливых малышей стоит выбирать электронный или инфракрасный градусник. Спокойным детям можно проводить измерение ртутным/спиртовым прибором.
При определении температуры тела необходимо учитывать такие правила:
- младенец должен находиться в состоянии покоя. Если ребенок активно двигался, то следует некоторое время подождать;
- после купания температуру не измеряют ввиду риска получения недостоверного результата;
- в комнате, где находится малыш, должен быть оптимальный микроклимат;
- во время и сразу после кормления температуру лучше не мерить. В этот период она немного повышается;
- к вечеру температурные показатели растут. Поэтому если имеются подозрения на наличие патологи у младенца, то пользоваться градусником нужно не только утром, но и на ночь.
Некоторые матери определяют температуру путем приложения ладони или губ ко лбу. Данный метод позволяет выявить, есть ли у ребенка жар. Точность подобного способа низкая. Поэтому педиатры рекомендуют пользоваться градусниками.
Температура грудничков является нестабильной. Поэтому рекомендуется проводить замер дважды и определять средний показатель.
Вакцина АКДС (анатоксин коклюшно-дифтерийно-столбнячный)
Такая прививка является профилактической мерой тяжелых форм коклюша, дифтерии и столбняка. Это крайне опасные заболевания и летальность от них достаточно высока.
- Дифтерия – острая болезнь инфекционного характера, которая поражает верхние дыхательные пути. Такая инфекция становится причиной интоксикации и вызывает патологию нервной, сердечно-сосудистой системы, почек. Способ передачи – воздушно-капельный. В середине прошлого века дифтерию практически победили, но отмена обязательной вакцинации вызвала новые вспышки инфекции.
- Столбняк поражает нервную систему. В сложных случаях приводит к остановке дыхания и сердца. Эта инфекция проникает в организм человека через раны и порезы из земли, грязи и песка. Вспышки столбняка, как правило, возникают в районах бедствий и чрезвычайных ситуаций. В зоне повышенного риска дети, которые склонны к получению травм при любых обстоятельствах.
- Коклюш – инфекционное заболевание, сопровождающееся продолжительным кашлем. Способ передачи – воздушно-капельный. Очень опасно в раннем возрасте, может спровоцировать остановку дыхания. Перенесенное заболевание не формирует иммунитет, а лишь облегчает течение повторного заражения.
По принятому календарю вакцинации АКДС проводится в четыре этапа.
АКДС вводится внутримышечно с помощью инъекции. График прививок строго соответствует возрасту ребенка и выглядит так:
- два — три месяца;
- четыре — пять месяцев;
- шесть месяцев;
- один год и шесть месяцев.
Этот комплекс из четырех прививок АКДС надежно защищает организм от заболеваний. В дальнейшем проводится ревакцинация (повторная прививка, которая поддерживает иммунитет на необходимой уровне активности). Делают ее в возрасте 7 и 14 лет, далее каждое десятилетие.
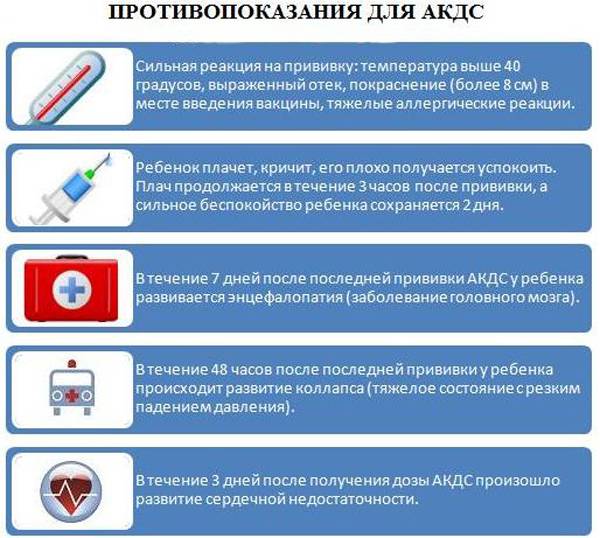
Противопоказания
Для проведения АКДС есть противопоказания. К ним относятся причины, которые исключают любые вакцинации: ОРЗ и период выздоровления, аллергическая реакция на составляющие вакцины, иммунодефицит в тяжелой форме. Также прививку АКДС нельзя проводить при прогрессирующей патологии нервной системы, судорогах. В таких случаях исключается из вакцины коклюшный компонент.
Побочные явления после АКДС
Возникновение легких побочных реакций – это положительный признак, который свидетельствует о верном формировании иммунитета. В то же время отсутствие таких явлений не означает нарушений и дефектов формирования иммунитета. В месте введения вакцины АКДС может возникнуть покраснение и отечность.
На общее состояние малыша прививка АКДС может действовать следующим образом:
- повышение температуры;
- рвота;
- понос;
- отсутствие аппетита;
- беспокойное поведение;
- вялость и сонливость.
Осложнения после АКДС
При введении вакцины возможны аллергические реакции от простой крапивницы до анафилактического шока. Причиной осложнений могут стать: неправильная подготовка к вакцинации, количество балластных веществ во вводимом препарате, а также индивидуальные особенности организма.