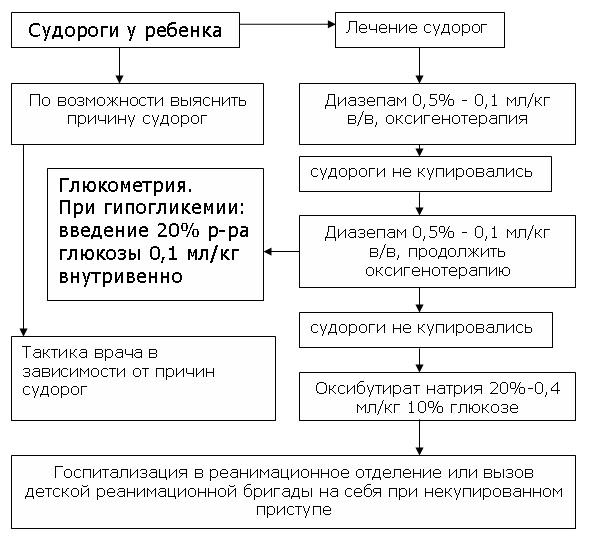
Как отличить судороги от спазмов?
Спазмы – непроизвольные тонические сокращения поперечно-полосатых или гладких мышц. У маленьких детей нет ярких признаков, по которым можно отличить спазмы от различных вариантов тонических судорог. По сути, эти понятия настолько перепутаны, что зачастую их используют как синонимы, но это не так. Понять, что именно за проблема у малыша, сложно, но возможно. Вот главные отличия:
- Этиология или первопричина. Если причиной судорог служат состояния, при которых нарушается мозговая деятельность, при спазмах преобладают причины местного характера, напрямую влияющие на сведенную мышцу. Это может быть резкая смена окружающей температуры (спазмы часто сводят ноги после жары в холодной воде), нагрузка на мышцы ног или рук, неудобная обувь.
- Патогенез. Механизм происхождения судорог и спазмов несколько отличается. При судорогах идет воздействие на мозг человека, нейроны которого посылают сигналы о движении к мышцам, заставляя последние сокращаться. При этом чередуется напряжение мышечной ткани с расслаблением. При спазме мышца напрягается, перестает получать кислород и питание, при этом выделяет продукты жизнедеятельности, накапливающиеся в ней. Она увеличивается, становится твердой, нервные окончания купируются, мозговые импульсы о движении не проходят, отчего снижается подвижность пораженной конечности.
- Болезненность. При судорожных состояниях болевые ощущения в мышечной ткани зачастую отсутствуют, возможна головная боль. В случае спазма болевой синдром в пораженной области очень ярко выражен. Ребенок не может продолжать игру, совершать движения из-за такой боли.
- Вменяемость. Судороги часто сопровождаются нарушением сознания или его потерей. В ситуации со спазматическим сведением мышц ребенок находится в полном сознании, поэтому должен пожаловаться на проблему, которая беспокоит его – тело сводит и болит.
- Опасность. Спазмы являются физиологической особенностью организма и редко говорят о наличии патологий. Судороги, напротив, часто являются симптомами таких заболеваний: эпилепсии, энцефалита и прочих опасных состояний.
- Возраст. Судороги обычно возникают у новорожденных и к 5 годам проходят. Спазмы могут появляться на протяжении всей жизни без наличия опасных болезней.
Как распознать судорогу у ребенка
Нередко спазмы мышц появляются у детей, даже у самых маленьких. Они могут выглядеть как незначительный нервный тик или подрагивание, например, во сне, если мозг посылает импульсы к нервным окончаниям в результате своей нормальной деятельности.
У новорожденных судорожный приступ случается из-за нарушений родовой деятельности у матери, при недостатке кислорода и асфиксии, в результате травм, полученных при родах, из-за сахарного диабета у роженицы.
Дети в возрасте года-двух страдают от появления судорог, которые обусловлены расстройствами развития нервной системы, внутренних органов, на фоне инфекционных поражений, вакцинации или простудных болезней.
У старших детей к факторам риска добавляются травмы головы, опасность отравления, истерические припадки и неврозы.
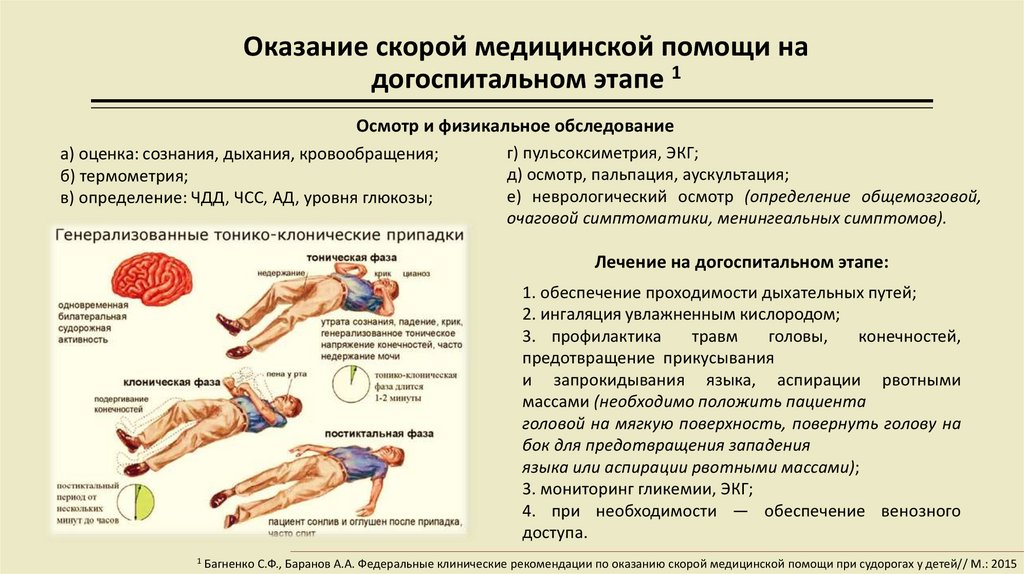
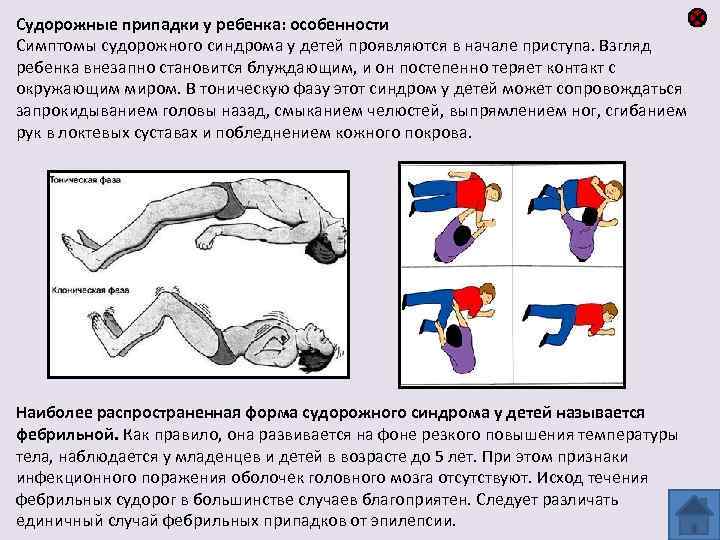
Как понять, что у ребенка начались судороги? Малыш начинает резко непроизвольно двигать конечностями – это может выглядеть как тик, подергивания, рывки. Черты лица искажаются, на месте судороги в мышце ощущается пульсация. Ребенок закатывает глаза, сжимает челюсти, напрягает конечности, может сжимать их или вытягивать. Губы и кожные покровы приобретают синюшный оттенок. Может произойти непроизвольное мочеиспускание. В тяжелых случаях судорожный припадок сопровождается рвотой или пеной изо рта.
Хирургическое лечение при эпилепсии
Факторы, влияющие на возможность хирургического лечения
- разновидность эпилепсии – лучше всего операции поддаются парциальные припадки, при которых возбуждение распространяется не на весь головной мозг, а на отдельную ограниченную область;
- расположение зоны головного мозга, которая была поражена: нейрохирург не станет выполнять операцию на участке мозга, который отвечает за речь, слух или другую важную функцию;
- место расположения мозговых центров, отвечающих за важные функции – врач должен удостовериться, что они не совпадают с участками патологической активности, для чего проводит специальные тесты.
Виды операций при эпилепсии
| Вид операции | Описание | Процент больных, у которых вмешательство приносит эффект |
| Удаление патологического образования в головном мозге, которое является причиной судорожных припадков. | Иногда причиной эпилепсии является опухоль, гематома или другое патологическое образование в полости черепа, гидроцефалия. Удаление причины приводит к выздоровлению. | Зависит от того, насколько велико было значение патологического образования в развитии эпилепсии. |
| Лобэктомия | Хирург удаляет фрагмент головного мозга, в котором возникает патологический очаг, предварительно убедившись, что он не отвечает за важные функции. Наиболее частая разновидность лобэктомии – иссечение части височной доли. | 55 – 90% при точном обнаружении патологического очага. |
| Множественная субпиальная транссекция | Разновидность операции, которая применяется в том случае, когда патологический очаг удалить не представляется возможным. Хирург делает многочисленные надрезы на головном мозге, которые препятствуют распространению возбуждения. | 70% |
| Каллезотомия | Рассечение мозолистого тела, которое соединяет правую и левую половины головного мозга. Применяется у пациентов с тяжелым течением эпилепсии, у которых судороги начинаются на одной половине тела, а затем распространяются на вторую. | Судороги не распространяются на вторую половину тела, но на пораженной стороне сохраняются. Тем не менее, после этого заболевание протекает уже не так тяжело. |
| Гемисферектомия и гемисферотомия | Хирург осуществляет удаление половины коры головного мозга. Операция применяется как крайняя мера. Ее выполняют только у детей до 13 лет, так как только в этом возрасте больной может максимально восстановиться. | |
| Стимулятор блуждающего нерва | Это миниатюрное устройство, которое вшивают под кожу. Оно постоянно посылает импульсы в блуждающий нерв, который отвечает за спокойное состояние головного мозга и процесс сна. | Частота приступов уменьшается на 20 – 30%. Но пациент должен по-прежнему принимать лекарства. |
Заражение и возбудители ОРВИ
Дыхательная система подвергается постоянному воздействию факторов окружающей среды, являясь основным шлюзом для проникновения патогенных возбудителей в организм. Быстрый и эффективный клеточный и гуморальный ответ, индуцированный в легких здорового человека после контакта с микроорганизмами, значительно снижает риск проникновения микробов на эпителий.
Основные причины развития вирусных респираторных инфекций — около двухсот nbgjd различных вирусов:
- вирусы, вызывающие грипп, парагрипп, птичий и свиной грипп;
- аденовирус, коронавирус;
- риновирус, пикорнавирус;
- бокавирус и др.
Источник заражения — больной в инкубационном и продромальном (первичные симптомы) периодах, когда концентрация вирусов в биологических секретах максимальна. Путь передачи инфекции воздушно-капельный: инфекция распространяется с мелкими частицами слизи и слюны при чихании, кашле, разговорах, крике.
Заразиться можно через посуду и предметы домашнего обихода, грязные руки, пищу, загрязненную вирусами. Восприимчивость к вирусной инфекции различна – особенно податливы люди с низким иммунитетом.
Способствуют развитию болезни факторы, снижающие иммунитет:
- стресс;
- плохое питание;
- переохлаждение;
- наличие хронических заболеваний;
- неблагоприятная экология.
Как лечить ОРВИ?
Лечение ОРВИ у взрослых со стандартным течением заболевания обычно проводится в домашних условиях.
Задачи лечения:
- облегчение симптомов;
- предотвращение осложнений;
- сокращение сроков болезни до минимума;
- предотвращение рецидива и остаточных явлений.
Обязательные меры:
- постельный режим;
- обильное питье;
- прием препаратов для борьбы с симптомами заболевания;
- легкая, но полезная и богатая питательными веществами пища;
- согревающие процедуры и ингаляции;
- прием витаминов.
Температуру можно понижать только если она поднялась выше 38 градусов. Очень высокая температура угрожает мозгу и сердцу.
Антибиотики при ОРВИ не используются, так как они показаны при острых респираторных инфекциях бактериального происхождения, например, при ангине, а ОРВИ вызывается вирусами. Вирусы подавляются антивирусными средствами. Антибиотики применяют только в случае бактериальных осложнений. Бесконтрольное применение антибиотиков опасно для здоровья и приводит к появлению устойчивых к ним форм бактерий.
Преимущества обращения в «СМ-Клиника»
В нашей клинике работают одни из лучших детских неврологов Санкт-Петербурга, врачи высоких категорий, обладающие внушительным опытом. Ваш ребенок сможет пройти диагностику на современном оборудовании, сдать лабораторные анализы без очередей и в комфортных условиях. Специалисты «СМ-Клиника» разработают оптимальный план лечения в короткие сроки с учетом индивидуальных особенностей пациента и формы его заболевания.
Позвоните нам, чтобы задать дополнительные вопросы и записаться на прием.
- Команцев В.Н., Скрипченко Н.В., Сосина Е.С., Климкин А.В. Полинейропатия и миопатия критических состояний у взрослых и детей: диагностика, клинические проявления, прогноз, лечение // Современные проблемы науки и образования, 2012, № 5.
- Recessive mutations in MSTO1 cause mitochondrial dynamics impairment, leading to myopathy and ataxia Hum Mutat. 2017 Aug; 38(8): 970–977.
Автор статьи
Врач высшей квалификационной категории
Специальность: невролог
Стаж: 25 лет
Лечение
Большинство судорог могут быть прерваны с помощью растяжения мышцы. Для многих судорог ног и стоп это растяжение часто может быть достигнуто путем вставания и ходьбы. При судорогах икроножных мышц возможно сгибание лодыжки с помощью руки, лежа в постели с вытянутой прямо ногой. При писчем спазме нажатие рукой на стенку с пальцами вниз позволит растянуть сгибатели пальцев.
Также можно провести аккуратный массаж мышцы, что позволяет расслабить спазмированную мышцу. Если судорога связана с потерей жидкости, как это часто бывает при активной физической нагрузке, необходима регидратация и восстановление уровня электролитов.
Мышечные релаксанты могут быть использованы в краткосрочной перспективе в определенных ситуациях, для того чтобы позволить мышцам расслабиться при травмах или других состояниях (например радикулопатии). К этим препаратам относятся Циклобензаприн (Flexeril), Орфенадрин (NORFLEX) и баклофен (Lioresal).
В последние годы стали успешно использоваться инъекции терапевтических доз токсина ботулизма (Ботокс) при некоторых дистонических мышечных расстройствах, которые локализованы в ограниченной группе мышц. Хороший ответ может длиться несколько месяцев и более, и инъекции могут быть повторены.
Лечение судорог, которые связаны с конкретными заболеваниями, как правило, фокусируется на лечении основного заболевания.
В тех случаях, когда судороги серьезные, частые, продолжительные, плохо поддаются лечению или не связаны с очевидной причиной, то в таких случаях требуется как дополнительное обследование, так и более интенсивное лечение.
Разновидности судорог и классификация
Существует три вида судорог, они могут быть тоническими, клоническими и клонико-тоническими:
- Тонический вид предполагает медленное сокращение мышц. Судороги распространяются на туловище, лицо, шею и руки, иногда затрагивают и дыхательные пути. Во время припадка голова больного откидывается назад, зубы сжимаются, и в большинстве случаев происходит потеря сознания.
- Для клонического вида судорог характерны частые ритмичные сокращения мышц, которые могут быть как общими, так и локальными. Они распространяются по дыхательной системе, при этом вызывая икоту и заикание.
- Клонико-тонический или смешанный тип судорог встречается при шоковом и коматозном состоянии.
Классификация и симптомы фебрильных судорог
Общепринятой классификации фебрильных судорог нет.
Принято считать, что фебрильные судороги у ребёнка бывают двух видов:
- простые, или типичные (захватывающие всё тело и длящиеся не более 15 минут и не повторяющиеся в течение суток);
- сложные, или атипичные (длящиеся более 15 минут, возникающие чаще одного раза в течение суток и/или захватывающие только часть тела). Этот вид судорог нуждается в более пристальном наблюдении, потому что их легко перепутать с более тяжёлыми состояниями. При сложных фебрильных судорогах происходит сокращение и конвульсии только конечностей или одной половины туловища.
Более 80% фебрильных судорог у детей – простые.
Если при гипертермии кожный покров чаще всего гиперемированный, то перед возникновением судорожного припадка возникает мгновенная бледность кожи, в некоторых случаях появляется синюшный оттенок. Тело малыша сильно потеет и становится липким.
| Симптомы /типы фебрильных судорог | Типичные фебрильные судороги | Атипичные фебрильные судороги |
| Возраст, в котором возникает приступ | С шести месяцев до пяти лет | До одного года или после шести лет |
| Наследственная предрасположенность | Отягощённый анамнез по эпилепсии и фебрильным судорогам | Нет |
| Приступ | Захватывает всё тело | Захватывает только часть тела |
| Продолжительность фебрильных судорог | Менее 15 минут (обычно заканчиваются через 1 – 5 минут) | Более 15 минут. Возможно возникновение эпилептического статуса |
| Возникновение повторных приступов в один период лихорадки | Не возникают | Возникают |
| Частота фебрильных судорог | Является низкой | Является высокой |
| Появление постприступных симптомов выпадения | Являются нехарактерными | Являются характерными |
| Наличие очаговой неврологической симптоматики | Является нехарактерной | Является характерной |
| Наличие изменений в мозге при нейровизуализации | Изменений не происходит | Возможно возникновение изменений |
| Основная активность на ЭЭГ | В пределах возрастной нормы | Чаще замедляется |
| Региональное замедление на ЭЭГ | Является не характерным | Возможно |
| Наличие эпилептиформной активности | Является не характерной | Возможна. В большинстве случаев наличие региональной эпилептиформной активности |
| Риск возникновения эпилепсии | Является низким | Является достаточно высоким |

Также судороги могут быть:
- тоническими. Характеризуются вытягиванием тела малыша, запрокидыванием головки назад, закатыванием глаз, сжатием крепко зубов, выделением пены на синюшных губах. Ножки крохи являются напряжёнными и выпрямленными, ручки согнутыми и прижатыми к груди. Ребёнку не хватает воздуха. У некоторых детей может возникать потеря сознания. Крупные мышцы могут ритмично подёргиваются;
- атоническими. При этом виде судорог происходит максимальное расслабление мышц всего тела. Происходит непроизвольное опорожнение кишечника и мочеиспускание;
- локальными. При этих судорогах подёргиваются мышцы конечностей и закатываются глаза.
При появлении любого вида судорог характерно возникновение заторможенности ребёнка и оцепенения (не реагирует на обращённую к нему речь). Из-за того что происходит задержка дыхания возникает цианоз кожи. Кроха при этом не плачет и не контактирует с окружающими.
Длительность судорожного приступа, чаще всего, от 30 секунд до 5 минут. Необходимо, насколько это возможно, быстро оказать помощь с целью его купирования. Если фебрильные судороги длятся дольше, возникает опасность появления последствий.
После того как приступ самостоятельно окончился или его купировали, ребёнок становится вялым, сонливым, плохо ориентирующимся в пространстве, времени и не помнит произошедшего.
Если фебрильные судороги появились после того как малышу исполнилось четыре года, то в 85% случаев они становятся регулярными беспричинными эпилептическими припадками.
Последовательность появления симптомов фебрильных судорог характеризуется возникновением следующих состояний.
- Внезапная потеря сознания.
- Резкий спазм скелетной мускулатуры.
- Спазм верхних и нижних конечностей.
- Гипертонус затылочных мышц.
- Закатывание глаз и сжимание челюстей.
- Изгибание спины во время приступа.
- Бледность или цианоз кожи.
- Мышечные пароксизмы конечностей.
- Общая слабость и сонливость малыша.
По этому принципу образовываются фебрильные судороги. Их купирование и восстановление общего состояния малыша происходит в обратной последовательности.

Профилактика острых респираторных инфекций
Действительно эффективных мер по специфической профилактике ОРВИ пока не существует. Рекомендуется строгое соблюдение санитарно-гигиенического режима в зоне вспышки, включающего:
- регулярную влажную уборку и проветривание помещений;
- тщательное мытье посуды и средств личной гигиены;
- ношение ватно-марлевых повязок;
- частое мытье рук и т.д.
Чтобы повысить устойчивость детей к вирусу, их нужно закаливать. Возможен прием иммуномодуляторов. Также эффективный метод профилактики — вакцинация против гриппа.
Во время эпидемии необходимо избегать мест скопления людей, чаще гулять на свежем воздухе, принимать поливитаминные комплексы или препараты аскорбиновой кислоты. Рекомендуется в домашних условиях есть лук и чеснок каждый день.
Диагностика эпилепсии
В первую очередь диагноз предполагается на основании клинической картины при осмотре врачом-неврологом. Главный диагностический инструмент – это электроэнцефалография (ЭЭГ). ЭЭГ фиксирует электрическую активность мозга. Это обследование позволяет не только установить наличие эпилепсии, но и диагностировать конкретную форму.
Помимо ЭЭГ часто назначают , которая позволяет найти органические повреждения головного мозга. Также в случае эпилепсии диагностическую ценность имеет ().
Наши врачи

Панков Александр Ростиславович
Врач-невролог
Стаж 41 год
Записаться на прием

Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 40 лет
Записаться на прием

Ким Лариса Романовна
Врач-невролог, врач-терапевт, врач высшей категории
Стаж 12 лет
Записаться на прием

Блохина Вера Николаевна
Врач-невролог, кандидат медицинских наук
Стаж 20 лет
Записаться на прием

Беликов Александр Валерьевич
Врач-невролог, кандидат медицинских наук
Стаж 22 года
Записаться на прием
Лечение эпилепсии
Лечение начинается только после постановки диагноза. При однократном приступе терапию не назначают, так как высока вероятность, что это единичный эпизод.
Терапия состоит в приеме противосудорожных препаратов. Это специфические сильнодействующие средства, которые назначают только при полной уверенности в диагнозе. Если диагноз неточный, а в бессудорожном периоде пациент чувствует себя нормально, то врач индивидуально принимает решение. Есть ситуации, в которых допустимо не проводить терапию. В таком случае назначают динамическое наблюдение. Обычно в затруднительных ситуациях назначают дополнительные обследования. Проводить диагностику можно даже при частых обострениях. Есть данные о том, что на эффективность терапии не влияет срочное назначение лекарств – гораздо важнее точно подобрать препарат.
Лечение эпилепсии начинают с одного препарата. Если лекарства широко спектра действия не помогают, то назначают более специфичные препараты. Затем оценивают полученный эффект. Если эффекта нет или он недостаточный – то назначают другой противоэпилептический препарат. Подбор терапии может занимать много времени. Если в течение нескольких лет на фоне лечения нет обострений, то лекарства можно отменить.
В сложных случаях, когда стандартного лечения недостаточно, в схему лечения включают стероидные гормоны, специальную кетогенную диету. В особых случаях пациенту предлагают операцию.
В некоторых случаях эпилепсия исчезает самостоятельно. Такое иногда наблюдается при подростковых приступах. Но тот факт, что эпилепсия иногда (далеко не всегда) проходит самостоятельно, не отменяет необходимости лечения. Подходящая терапия позволяет избавиться от приступов, снизить вероятность осложнений. Профилактики заболевания не существует.
- Невропатия лицевого нерва
- Нарушения сна (диссомния)
Диагностика
Диагностикой и лечением эпилепсии занимаются неврологи. Некоторые из них специально расширяют свою квалификацию именно в этом направлении, что позволяет им действовать еще более эффективно.
Обследование больного с подозрением на эпилепсию включает в себя следующие методики:
сбор жалоб и анамнеза: врач подробно расспрашивает пациента о беспокоящих его симптомах, выясняет время и обстоятельства их возникновения; характерным признаком эпилепсии является появление приступов на фоне резких звуков, яркого или мигающего света и т.п.; особое внимание уделяется наследственности, перенесенным травмам и заболеваниям, образу жизни пациента и его вредным привычкам;
неврологический осмотр: врач оценивает мышечную силу, кожную чувствительность, выраженность и симметричных рефлексов;
ЭЭГ (электроэнцефалография): процедура регистрации электрической активности мозга, позволяющая увидеть характерную активность эпилептогенного очага; при необходимости врач может попытаться спровоцировать перевозбуждение с помощью вспышек света или ритмичных звуков;
МРТ головного мозга: дает возможность выявить патологические участки и образования: опухоли, трещины, очаги ишемии, последствия перенесенного инсульта и т.п.;
ангиография сосудов головы: введение в кровь контрастного вещества с последующей рентгенографией; позволяет увидеть участки сужения сосудов и ухудшения кровотока;
УЗИ головного мозга (Эхо-энцефалограмма): используется у детей первого года жизни, у которых еще не закрылся родничок; визуализирует опухоли и другие объемные образования, скопление жидкости и т.п.;
реоэнцефалография: измерение электрического сопротивления тканей головы, с помощью которого можно диагностировать нарушения кровотока;
общие обследования: общие анализы крови и мочи, биохимия крови, тесты на инфекции, ЭКГ и т.п. для комплексной оценки состояния пациента;
консультации узких специалистов: нейрохирурга, токсиколога, нарколога, психиатра и т.п
(назначается в зависимости от предполагаемой причины приступов).
Список исследований может меняться в зависимости от возраста больного, вида приступов, наличия хронических патологий и других факторов.
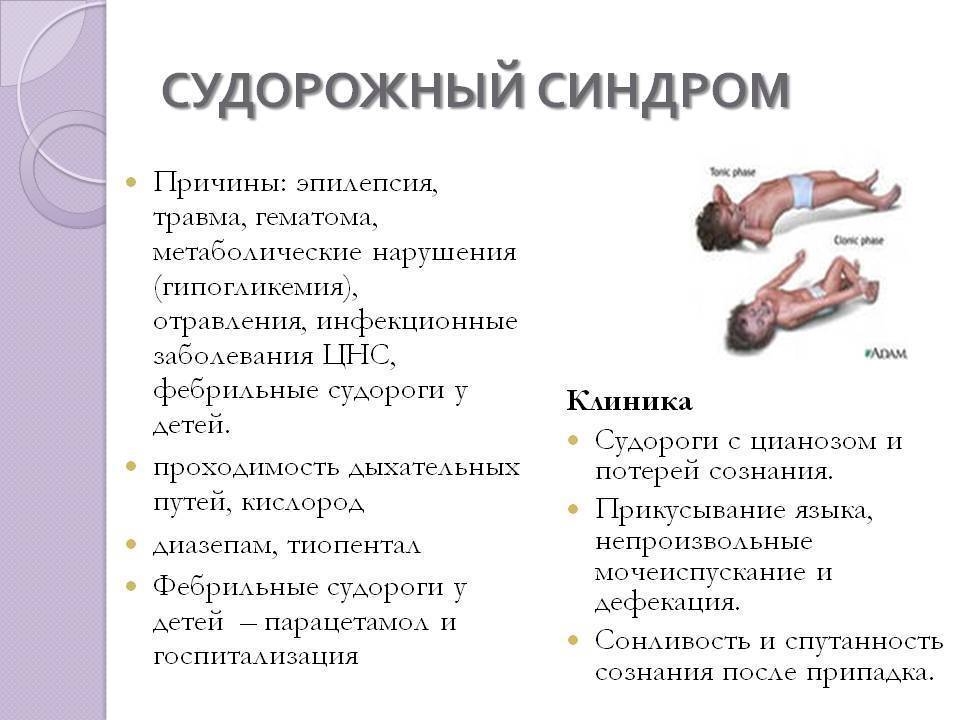
Причины и механизм развития судорожного синдрома у детей
Судорожный синдром представляет собой непроизвольное сокращение мышечных волокон, обусловленное чрезмерной активностью нейронов коры головного мозга и структур, относящихся к двигательным зонам. Данный пароксизм может быть эпилептическим и неэпилептическим.
Первый возникает самостоятельно на фоне генерации импульса клетками патологического очага. А второй – это своеобразная реакция на действие раздражителей (токсины, инфекция).
Фоновые состояния для возникновения судорог
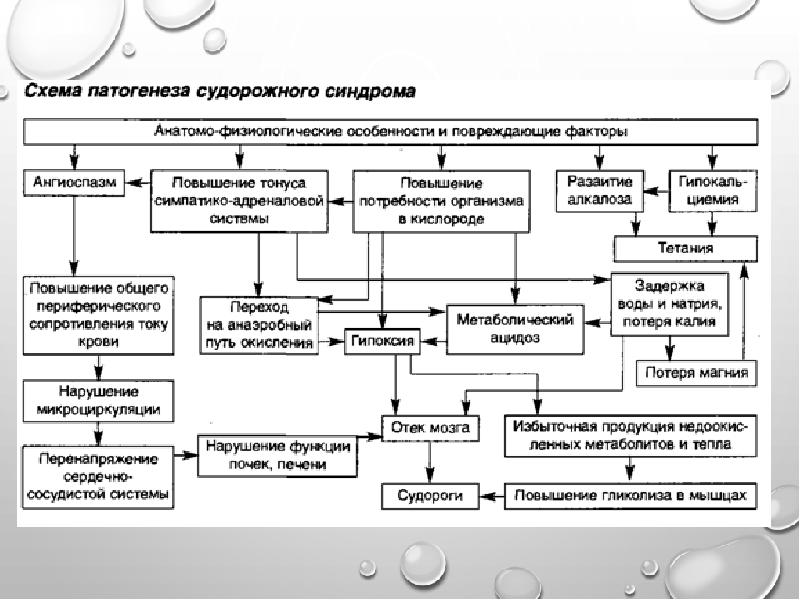
Детский возраст сам по себе является фоновым состоянием для развития судорожных приступов. Пароксизмы у ребёнка наблюдаются в 3-5 раз чаще, чем у взрослого человека. Дело в том, что в первый год жизни структуры головного мозга только «дозревают», нервные волокна ещё не покрыты специальной миелиновой оболочкой, а гематоэнцефалический барьер пропускает большинство внутренних и внешних токсинов.
Ткань мозга в этот период очень гидрофильна, поэтому существует большой риск быстрого нарастания явлений отёка и набухания.
Не меньший вклад в повышенную судорожную готовность детского организма вносят неустойчивость обменных процессов в нервной ткани, а также дисбаланс тормозных и возбуждающих механизмов с преобладанием последних. Усугубляется ситуация, если течение беременности было патологическим, существовала угроза прерывания или малыш родился недоношенным, с аномалиями и пороками развития.
У взрослых предрасположенность к припадкам возникает после перенесённых черепно-мозговых травм, воспалительных заболеваний мозга и его оболочек (энцефалит и менингит), геморрагических инсультов. Головной мозг такого пациента можно назвать спровоцированным, так как в дальнейшем он будет острее реагировать на инфекции, интоксикации, переохлаждения, стрессы и т.п.
Причины судорожного синдрома
К факторам или причинам, которые способны вызвать судороги, относятся:
- эпилепсия (идиопатическая, симптоматическая или криптогенная);
- задержка дыхания – подобные аффективно-респираторные приступы наблюдаются у детей до 4-х лет и представляют собой кратковременное внезапное тоническое напряжение мышц, возникающее после испуга или длительного крика;
- лихорадка. Фебрильные пароксизмы возможны у детей до трёх лет, в результате недостаточно сформированной тормозной системы мозга;
- истерики. При этом судороги имеют причудливый вид, не сопровождаются потерей сознания и развиваются лишь при наличии «публики»;
- обмороки в некоторых случаях сопровождаются мышечными сокращениями, если в этот момент человек не принял горизонтального положения;
- метаболические нарушения (гипо- или гипергликемия, почечная и печёночная недостаточность) и интоксикации (алкоголем, грибами, пестицидами и т.п.);
- снижение концентрации кальция в крови обуславливает специфический феномен – спазмофилию, которая возникает вследствие гипервозбудимости периферических нервных волокон. Проявлениями патологии считаются непроизвольные сгибания кистей, стоп.
Ключевые этапы развития судорожного синдрома на клеточном уровне
В основе развития судорожного синдрома лежит нарушение в медиаторной системе мозга. Наблюдается дисбаланс тормозных и возбуждающих веществ, что провоцирует деполяризацию мембран нейронов, распространяющуюся от клетки к клетке. Таким образом и формируется гиперразряд, «шагающий» по коре полушарий и проявляющийся непроизвольным мышечным сокращением.
Судорог нет, но ребенок постоянно дергает ножкой — что делать?

Ситуация, когда у ребенка может подергиваться нога или рука без наличия судорог, бывает в таких случаях:
- Тремор. Проявляется тем, что во сне ребенок начинает дергать ножкой или ручкой. Возникает он из-за незрелости нервной системы ребенка. Чаще всего проявляется ночью, сразу после засыпания и перед пробуждением.
- Гипертонус. Могут подергиваться как обе конечности, так и по отдельности, в зависимости от того, где выше мышечный тонус.
- Кишечные колики. Неприятные ощущения или боли в животике могут спровоцировать у малыша такого рода движения.
- Перевозбуждение. Большая эмоциональная нагрузка, даже положительного характера, сказывается на неокрепшей психике ребенка и может вызвать самопроизвольные движения конечностей.
- Тугое пеленание. Из-за недостатка кровообращения, «залеживания» мышц из-за скованности и ограничения подвижности, малыш, получив свободу, будет дергать ножками или той ногой, которая больше отекла.
ЧИТАЕМ ТАКЖЕ: по каким причинам у ребенка болит ножка после прививки АКДС?
Если подергивания имеют частый, приступообразный характер, сопровождаются плачем, нервозностью, капризностью – желательно обратиться за консультацией к неврологу. Это поможет исключить возможность развития серьезных нарушений.
Причины
Все причины судорог можно разделить на эпилептические(эпилепсия) и неэпилептические.
Неэпилептические:
- Спазмофилия.
- Перегревание.
- Энцефалит, менингит, травмы и инфекции головного мозга.
- Токсоплазмоз.
- Нарушения обмена веществ, прежде всего обмена калия и кальция, по тем или иным причинам.
- Для новорожденных – гемолитическая болезнь, врожденные поражения нервной системы, асфиксия.
- Различные гормональные нарушения.
- При острых инфекционных заболеваниях, особенно с подъемом температуры до фебрильных цифр.
- Интоксикации и отравления.
- Наследственные болезни обмена веществ.
- Патологии сердечно-сосудистой и кроветворной систем.