Как избежать солнечного ожога и солнечного удара?
- Выходя на улицу в жаркий летний день, обязательно надевайте на малыша светлую панамку и легкую одежду из натуральных тканей.
- Не гуляйте в жаркое время года под прямыми солнечными лучами с детьми младше одного года.
- Помните, что дети со светлой кожей имеют больше шансов получить солнечные ожоги кожи и глаз, чем смуглые дети.
- Избегайте пребывания на солнце в жаркое время года в период с 10 часов утра до 15 часов дня. Даже в облачные дни ультрафиолетовые лучи солнца попадают на обнаженную кожу и могут повредить ее.
- За 20-30 минут до прогулки нанесите на открытые участки кожи ребенка солнцезащитный крем с фактором защиты не менее 25-30 единиц. Не забывайте наносить крем повторно – каждые 2 часа пребывания на улице и, дополнительно, после купания.
- Научите ребенка пользоваться солнцезащитными средствами: головные уборы, солнцезащитные очки, майки (особенно на пляже). Детям нужно носить не игрушечные, а нормальные очки с фильтрами из трайвекса или поликарбоната, полностью блокирующие солнечные ультрафиолетовые лучи диапазонов А и В.
- Не забывайте, что первые солнечные ванны Вашего ребенка не должны превышать 5-6 минут, а после образования загара – 8-10 минут. Принимайте солнечные ванны (загорайте) с ребенком не более 2-3 раз в день, с перерывами, во время которых ребенок должен находиться в тени. По возможности, берите с собой на пляж зонт от солнца.
- Для предупреждения перегревания, чаще предлагайте малышу питье, протирайте влажной салфеткой, полотенцем его лицо и открытые участки тела.
Как оказать первую помощь при солнечном ударе?
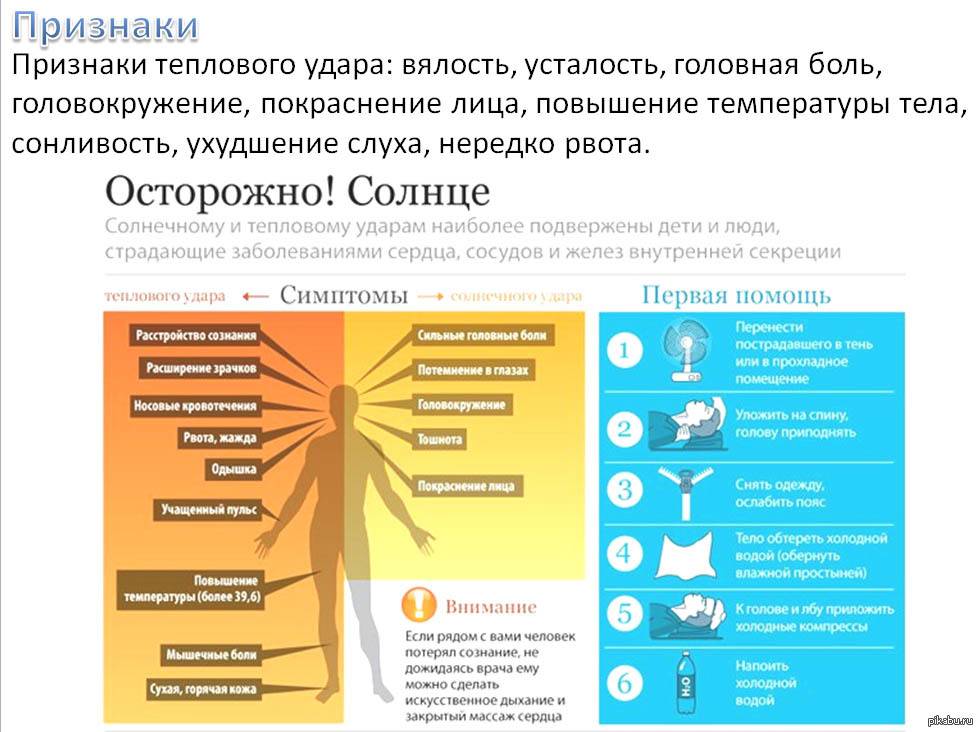
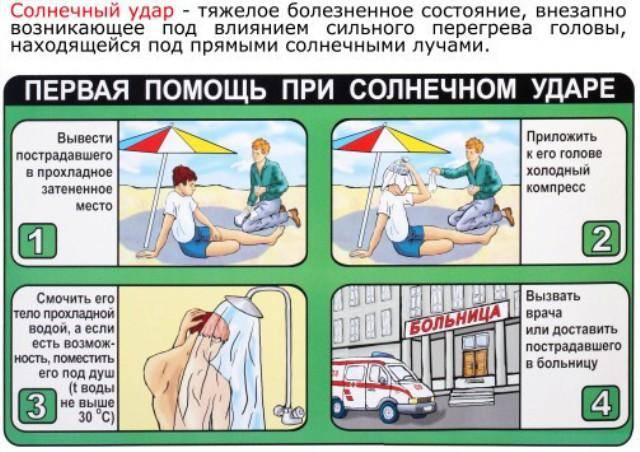
Если появились симптомы солнечного удара, что делать? Основное правило оказания помощи в этот момент — действовать по плану и очень быстро, так как ухудшение состояния человека с солнечным ударом может произойти за считанные минуты. Если человек находится в обмороке, значит ваша первая задача — сделать так, чтобы он пришел в себя до приезда скорой.
Часто люди, находящиеся на грани потери сознания от перегрева не могут оценить адекватно свое состояние. Поэтому тем, кто присутствует рядом, придется поработать и психологом, чтобы убедить человека принять необходимые меры.
 как оказать первую помощь при солнечном ударе
как оказать первую помощь при солнечном ударе
Итак, вы поняли, что с человек рядом с вами перегрелся на солнце, и ему нужна помощь. Алгоритм ваших дальнейших действий будет следующим:
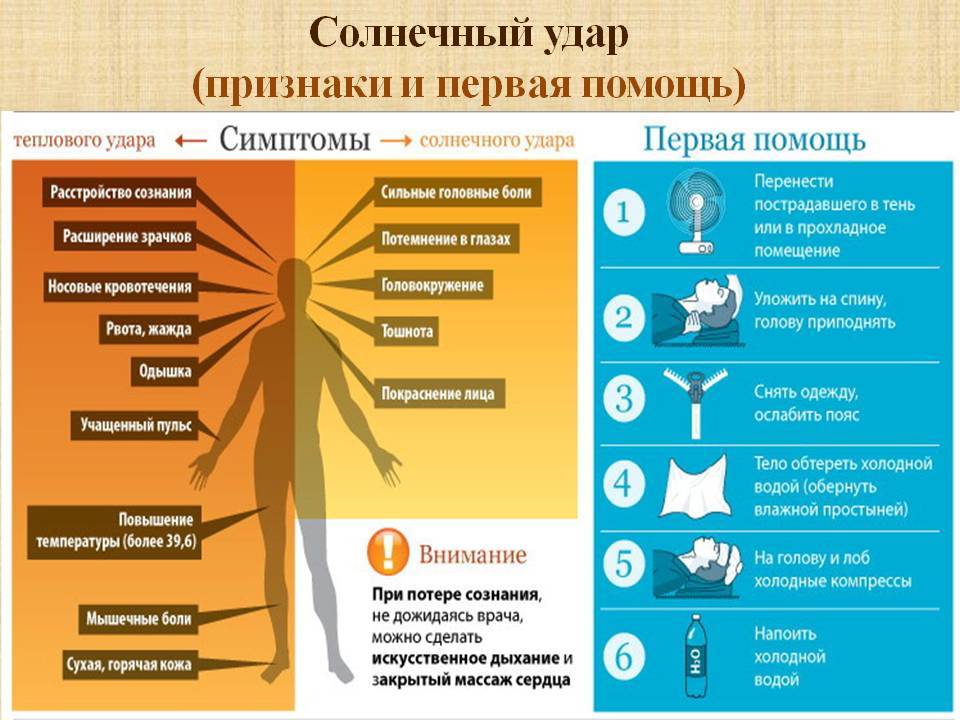
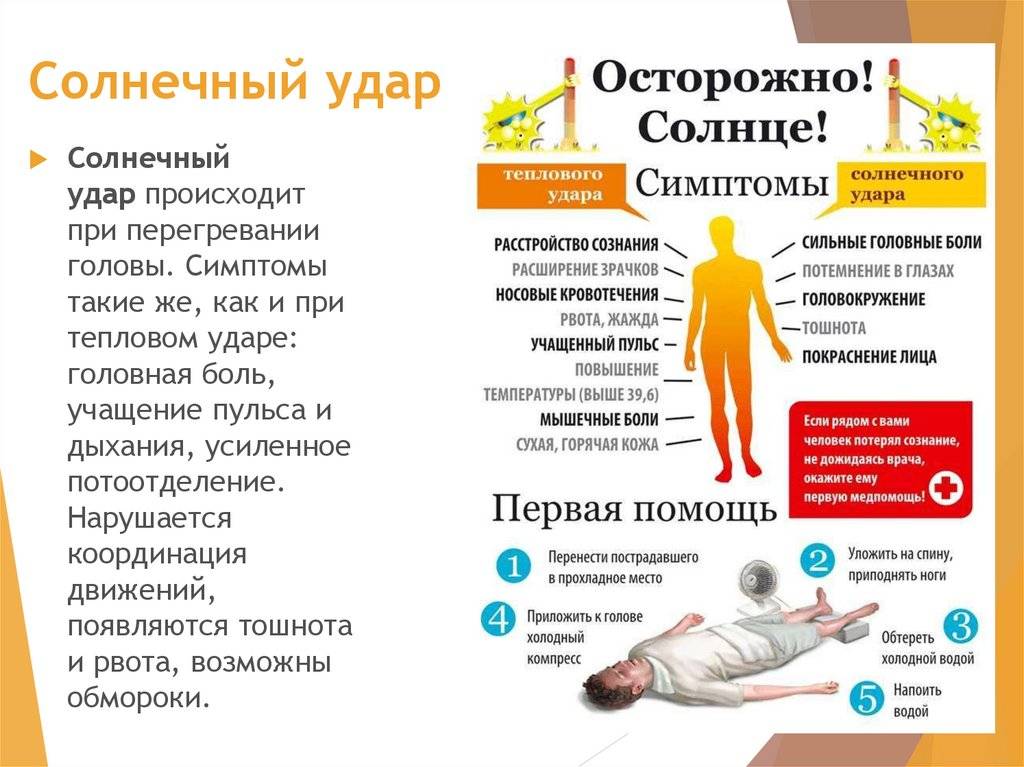
- Оцените состояние пострадавшего — нужно ли вызывать врача, или можно справиться самостоятельно.
- Отведите или перенесите человека в прохладное место или в тень.
- Необходимо снять мешающий дыханию ремень, стесняющую кровообращение обувь, или расстегнуть пуговицы на рубашке.
- Если есть возможность, включите вентилятор, кондиционер или просто обмахивайте человека веером, газетой, предметом одежды.
- Хорошо, если человек в состоянии принять прохладный душ, или ванну. Но можно и обтереть тело влажным полотенцем — это быстро снизит температуру тела пострадавшего.
- На лоб, живот, ладони, в подмышечную область можно положить лед, или любые замороженные продукты в упаковке (овощи, мясо).
- Не стоит держать лед на теле человека долго — как только температура опустится до 380С, то его можно убрать, чтобы не простудить пострадавшего.
- Если человек в сознании, то дайте ему пить минеральную воду, прохладный чай с мятой или лимоном. Кофе и алкоголь строго запрещены.
Человеку, пережившему солнечный удар, следует быть осторожнее и в ближайшие пару месяцев не выходить на солнце с непокрытой головой.
Признаки солнечного удара
Дети в первую очередь проявят признаки умеренного теплового истощения. Вы также заметите, что ребёнок испытывает сильную жажду и выглядит усталым, а кожа становится влажной и прохладной. Если малыш может говорить, он, возможно, пожалуется на колики в животе и судороги в ногах.

Если тепловое истощение перерастает в тепловой удар, вы заметите любой из следующих симптомов:
- признаки обезвоживания (жажда, сухость во рту, снижение количества мочеиспусканий);
- горячая красная сухая кожа;
- температура, превышающая 39,4 градуса Цельсия без потливости;
- беспокойство;
- частый пульс;
- головокружение;
- рвота;
- головная боль;
- быстрое и поверхностное дыхание;
- ступор (отсутствие ответа при назывании по имени или щекотании кожи).
Лечение частой заболеваемости: клинические рекомендации
Лечение часто болеющих детей требует комплексного и индивидуального подхода. Терапевтическая тактика зависит от нескольких факторов: этиология, текущее состояние больного и наличие сопутствующих патологий. Лечение преследует несколько целей:
- устранение клинических симптомов и улучшение самочувствия ребенка;
- повышение иммунной защиты;
- профилактика повторного заражения;
- профилактика развития хронических заболеваний и осложнений.
Часто болеющие дети — это собирательный термин, который не определяет конкретное заболевание. Поэтому этиологическое лечение ЧБД отсутствует. В зависимости от особенностей клинического случая назначается:
- Прием лекарственных препаратов:
- противовирусные;
- антибиотики — в виде таблеток, мази или капель;
- противовоспалительные средства;
- антигистаминные средства;
- иммуномодуляторы;
- витамины;
- пробиотики.
- Коррекция образа жизни:
- нормализация физической активности;
- правильная организация режима дня, достаточный сон;
- ограничение стрессов;
- правильное и разнообразное питание.
- Физиотерапевтические процедуры:
- лазеротерапия;
- ультравысокочастотная терапия;
- ингаляции;
- дыхательная гимнастика;
- лечебная физкультура.
Вакцинация. Даже высокая частота заболеваемости не является противопоказанием для выполнения плана календаря прививок. В некоторых случаях рекомендуется внеплановая вакцинация, например, от гриппа
Важно отметить, что делать прививку можно только в период ремиссии.
Психотерапия. Нередко частая заболеваемость ребенка имеет связь со стрессом и психоэмоциональным перенапряжением
Расстройства могут возникнуть в результате смены учебного учреждения, после попадания в новый коллектив или вследствие внутрисемейных проблем. Помимо этого, работа с психологом поможет ребенку легче справиться со своими болезнями и не ощущать себя из-за них неполноценным.
Признаки солнечного удара у ребенка
Если ваш малыш находился на открытом солнце без панамки, внимательно следите за его состоянием. Принимайте срочные меры если:
- Ребенок вдруг стал вялым, стал проситься на ручки или хотя бы посидеть, совсем не хочется бегать
- Личико покраснело, при тяжелой форме солнечного удара после покраснения кожа становится бледной
- Жалуется на резкую и сильную головную боль
- Начинает тошнить, возможны позывы на роту
- При солнечном ударе у ребенка наблюдается учащенное дыхание и частый пульс
- Зрачки расширены, несмотря на яркий свет
- Головокружение и неуверенная шаткая походка
- Кровотечение из носика
- Температура тела может повысится выше 39 градусов
- Обморок
При очень тяжелой форме солнечного удара возможно изменение сознания, бред, судороги.
Существует ужасная медицинская статистика, которая гласит: до 25% случаев тяжелого солнечного удара у детей могут закончиться летально.

pixabay.com
Как предотвратить солнечный удар у детей?
- Обильное питьё. Убедитесь, что ребёнок в жаркую погоду выпивает дополнительный объём жидкости, особенно обычную воду. Грудным детям нужна дополнительная жидкость в виде смеси или грудного молока.
Если вы являетесь кормящей матерью, необходимо увеличить потребление жидкости для предотвращения собственного обезвоживания.
- Оставайтесь в помещении во время жары. Во время жары убедитесь, что ребёнок находится в хорошо проветриваемом помещении, желательно с кондиционером. На самом деле, кондиционирование воздуха является единственным способом предотвращения тепловых ударов.
- Подготовьте ребёнка к выходу на улицу в жаркую погоду. Если необходимо выйти с малышом на улицу, оденьте его в яркую цветную лёгкую одежду. Вы должны нанести солнцезащитный крем на открытые участки кожи ребёнка, не забудьте о головном уборе. Это защитит кроху от солнечных лучей.
- Не оставляйте ребёнка в автомобиле. Даже если вы оставите окна открытыми, автомобили нагреваются довольно быстро и могут достичь опасных температурных уровней всего за 10 минут.
- Следите за метеорологическими прогнозами. Вы можете полагаться на национальную метеорологическую службу, которая делает предупреждения о жаре. Если вы живёте в зоне, в пределах которой ожидается повышенный уровень опасности, лучше держать ребёнка в прохладном и кондиционированном помещении.
Симптомы солнечного удара у ребенка
Родитель, который знаком с данным состоянием и знает его симптомы, солнечный удар у ребенка заметит без труда. Проявления удара могут возникнуть у ребенка в период от 1 до 6 часов после пребывания на солнышке. Сначала малыш становится раздражительным, затем он отмечает недомогание, появляется вялость, головная боль, одышка, тошнота и рвота, лицо ребенка краснеет, в глазах его темнеет, повышается до 39-40°C температура тела.
Позднее учащаются или замедляются сердечные сокращения, появляются бред, галлюцинации. В случае если солнечные лучи продолжают воздействовать на организм, ребенок теряет сознание, кожа его покрывается липким потом, на ощупь становится холодной, приобретает бледный либо синюшный оттенок – это состояние несет реальную угрозу жизни малыша.
Солнечный удар сопровождаются повышением температуры свыше 36-37 градусов, головными болями, затруднениями желудочно-кишечного тракта. Оценка температурной кривой зависит от места измерения. В прямой кишке гипертермия выше нормы – до 37 градусов.
Клиническая градация температуры:
- Субфебрильная – до 38 градусов;
- Фебрильная – 38-39 градусов;
- Пиретическая – 39-40 градусов;
- Гиперпиретическая – свыше 40,5 градусов.
Основными симптомами солнечного удара являются следующие проявления:
- покраснение лица;
- повышение температуры тела до 39-40 градусов;
- вялость и недомогание;
- тошнота и рвота;
- уменьшение количества мочеиспусканий;
- головная боль, потемнение в глазах;
- одышка и учащенное сердцебиение.
Состояние может со временем усугубиться, и проявятся ухудшение зрения, кровотечение из носа, бледность кожи и сильное потоотделение. В особо тяжелых случаях бывают галлюцинации, бред, потеря сознания. У самых маленьких могут быть судороги.
Солнечный удар у подростков
Организм подроста немного по-другому реагирует на длительное пребывание на солнце. Кроме первоначальных признаков, на фоне обезвоживания организма развиваются и такие симптомы:
- Липкость слюны.
- Сухость в ротовой полости.
- Очень сильная жажда.
- Мочеиспускание нарушается, моча обретает коричневые либо темно-желтые оттенки.
Признаки у грудничков
У детей до года первым признаком солнечного удара можно считать рвоту. При ее появлении нужно проводить незамедлительное лечение нозологии. Если пропустить начальные проявления болезни возникают грозные осложнения:
- Сильная слабость;
- Ощущение жара;
- Галлюцинации и бред;
- Мышечные судороги.
Определить, что младенцу плохо и что у него наблюдается тепловой удар можно по таким признакам:
- У него наблюдается прогрессирующая вялость и сонливость;
- Начинает сильно капризничать;
- Младенец сильно плачет;
- Он отказывается от еды;
- Температура тела резко повышается до 39°С или 40°С;
- Появляется тошнота и рвота;
- В некоторых случаях есть понос.
Спустя некоторое время проявляются осложнения в виде судорог, потери сознания и даже кома. Ребенку, у которого определили солнечный удар, в срочном порядке необходимо вызвать «Скорую помощь».
Осложнения
Какие последствия после солнечного удара могут наблюдаться? Гипертермия приводит к отечности оболочек мозга. Ликвор переполняет желудочки. У пациента происходит повышение давления. Артерии головного мозга расширяются. Иногда происходит разрыв мелких сосудов.
Нарушается функционирование нервных центров, несущих ответственность за жизнедеятельность организма: дыхательного, сосудистого. Такая среда провоцирует развитие достаточно неприятных последствий. Они могут проявиться незамедлительно. Но иногда патологии возникают спустя большой промежуток времени.
При тяжелой форме солнечного удара у пациента может возникнуть:
- асфиксия;
- сердечно-сосудистая недостаточность в острой стадии;
- кровоизлияние (обширное) в мозг;
- остановка сердца.
Также значительно состояние может повлиять на нервную систему, уже после того как была оказана первая помощь при солнечном ударе у ребенка, могут проявиться:
- бредовое состояние;
- неадекватное поведение;
- повышенная возбудимость;
- беспричинные слезы, истерики или, наоборот, апатия, депрессия;
- страхи и ночные кошмары;
- плохой сон.
При развитии вторичных симптомов, свидетельствующих об осложнениях, необходимо срочно обратиться к врачу. Если симптоматика легкая, то можно обойтись домашним лечением.
Диагностика патологии у детей
Если у ребенка есть симптомы цистита, немедленно обратитесь к педиатру. Врач назначит анализы мочи, чтобы проверить их на наличие бактерий. Нужно собирать мочу несколькими способами:
- Дети постарше могут писать в стерильный стаканчик.
- Младшим детям, которые не приучены пользоваться туалетом, используют стерильный полиэтиленовый мочеприемник на гениталии для сбора мочи.
- Детям, которые носят подгузники, можно вставить трубку (катетер) в уретру и мочевой пузырь для сбора пробы.
В лаборатории смотрят на образец под микроскопом, чтобы определить, есть ли микробы в моче. Мочу также можно культивировать – лаборант помещает мочу в чашку, чтобы посмотреть, какие бактерии в ней растут. Это может помочь врачу точно определить микробы, вызвавшие цистит, чтобы он знал, какие препараты нужно прописать для их уничтожения.
Если ребенка было несколько инфекций мочевыводящих путей или определен хронический цистит, врач может направить к нефрологу (специалисту по почкам) и провести один или несколько из этих визуализационных тестов, чтобы найти проблемы в мочевыводящих путях:
УЗИ использует звуковые волны, чтобы определить любые препятствия или другие проблемы в почках и мочевых путях.
Микционная цистоуретрограмма с введением жидкости в мочевой пузырь через трубку применяется, чтобы показать любые проблемы в уретре или мочевом пузыре, когда ребенок мочится.
Ядерное сканирование использует жидкости, содержащие небольшое количество радиоактивного материала, чтобы увидеть, насколько хорошо работают почки.
КТ, или компьютерная томография, это мощный рентгеновский снимок, который делает подробные снимки мочевого пузыря и почек.
МРТ, или магнитно-резонансная томография, использует мощные магниты и радиоволны для получения изображений мочевого пузыря и почек.
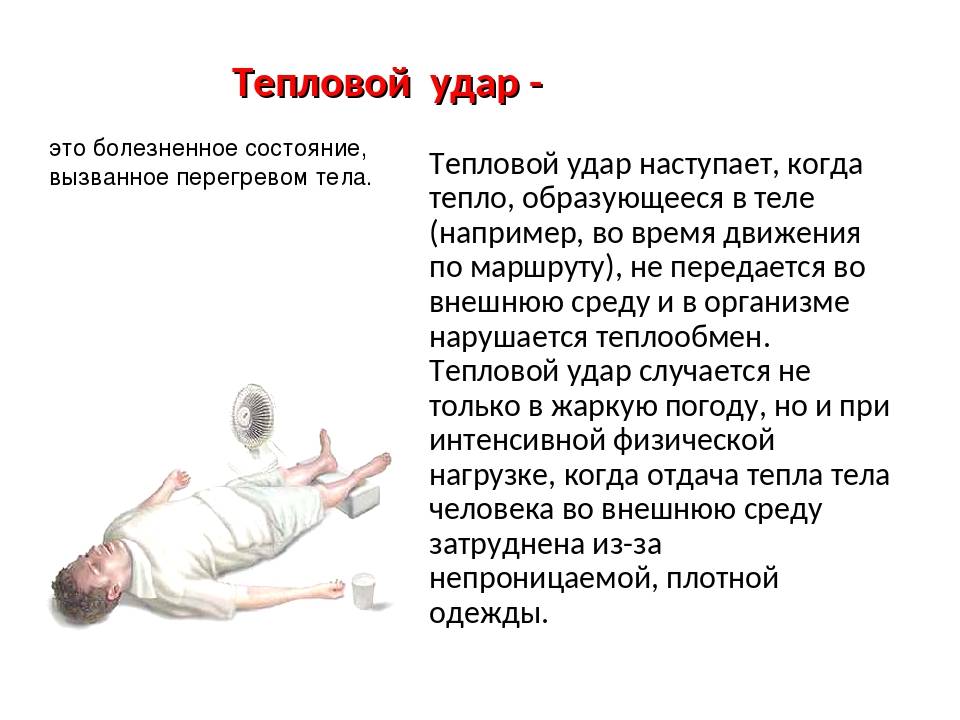
Профилактика теплового удара
— нужно избегать физической активности в слишком жаркие дни и в часы активного солнца с 11.00 до 16.00;
— следует защищаться от солнца, надев головной убор, или воспользоваться зонтом;
— носить одежду светлых тонов из хорошо проветриваемых, натуральных тканей (хлопок, лен, шерсть);
— не находиться на солнце в период его повышенной активности;
— пить большое количество жидкости (1,5-2 л в день). Если у Вас физическая работа на жаре, тогда пить жидкости нужно еще больше. Хорошо утоляют жажду морс, квас и особенно горячий чай;
— открывать окна, использовать вентиляторы и кондиционеры для поддержания постоянной циркуляции воздуха в закрытых помещениях, а также для поддержания в помещении оптимальной для человеческой жизнедеятельности температуры воздуха (21-23°С);
— следует избегать переедания;
— не рекомендуется употреблять алкоголь.
Симптомы обморока
Обычно обморочное состояние у детей развивается постепенно. Есть признаки, которые должны насторожить родителей:
- головокружение;
- тошнота;
- заторможенность;
- головные боли;
- нитевидный пульс;
- бледность кожных покровов;
- провалы в памяти;
- повышенное потоотделение;
- шум или звон в ушах;
- временное нарушение координации;
- потеря чувствительности.
Предобморочное состояние может длиться несколько секунд или минут. Если взрослые не предпримут положенных в таких случаях мер, ребенок закатывает глаза и падает. Опасность в том, что при падении он может получить травму головы или другого участка тела. Состояние беспамятства тоже может длиться от нескольких секунд до минут. После обморока ребенок вялый, он жалуется на слабость и головную боль. Нередко после выхода из кризиса дети засыпают.
Как избежать солнечного ожога и солнечного удара?
- Выходя на улицу в жаркий летний день, обязательно надевайте на малыша светлую панамку и легкую одежду из натуральных тканей.
- Не гуляйте в жаркое время года под прямыми солнечными лучами с детьми младше одного года.
- Помните, что дети со светлой кожей имеют больше шансов получить солнечные ожоги кожи и глаз, чем смуглые дети.
- Избегайте пребывания на солнце в жаркое время года в период с 10 часов утра до 15 часов дня. Даже в облачные дни ультрафиолетовые лучи солнца попадают на обнаженную кожу и могут повредить ее.
- За 20-30 минут до прогулки нанесите на открытые участки кожи ребенка солнцезащитный крем с фактором защиты не менее 25-30 единиц. Не забывайте наносить крем повторно – каждые 2 часа пребывания на улице и, дополнительно, после купания.
- Научите ребенка пользоваться солнцезащитными средствами: головные уборы, солнцезащитные очки, майки (особенно на пляже). Детям нужно носить не игрушечные, а нормальные очки с фильтрами из трайвекса или поликарбоната, полностью блокирующие солнечные ультрафиолетовые лучи диапазонов А и В.
- Не забывайте, что первые солнечные ванны Вашего ребенка не должны превышать 5-6 минут, а после образования загара – 8-10 минут. Принимайте солнечные ванны (загорайте) с ребенком не более 2-3 раз в день, с перерывами, во время которых ребенок должен находиться в тени. По возможности, берите с собой на пляж зонт от солнца.
- Для предупреждения перегревания, чаще предлагайте малышу питье, протирайте влажной салфеткой, полотенцем его лицо и открытые участки тела.
Классификация заболевания у детей
Причины возникновения воспаления:
- инфекция, попадающая из почек, уретры, тазовых и более отдаленных органов;
- нарушение функционирования мочевого пузыря;
- неправильное строение органа;
- неполное и/или нерегулярное опорожнение;
- кишечная палочка;
- синегнойная палочка, клебсиелла, протей (более редкие возбудители);
- вирусная инфекция (влияние непрямое – приводит к неправильной микроциркуляции мочи, что становится хорошим фоном для болезни);
- уреаплазма, хламидия, микоплазма (обычно причина заражения – хламидиоз у родителей, а также отсутствие гигиены, посещение общественных бань и т. д.);
- фимоз (актуально для мальчиков);
- пузырно-мочеточниковый рефлюкс;
- грибок (при иммунодефиците).
Дополнительные факторы риска появления цистита:
- мочекаменная болезнь;
- попадание в мочевой пузырь инородных предметов;
- терапия токсичными для почек препаратами, включая цитостатики в онкологии;
- инвазивные обследования по урологическому профилю;
- дисбактериоз;
- заражение глистами;
- различные инфекционные заболевания кишечного тракта;
- широкий ряд гинекологических болезней;
- воспалительно-гнойные процессы;
- дисфункция эндокринной системы;
- радиация;
- переохлаждение;
- несоблюдение базовых норм личной гигиены;
- и пр.
Как предотвратить солнечный удар у детей?
- Обильное питьё. Убедитесь, что ребёнок в жаркую погоду выпивает дополнительный объём жидкости, особенно обычную воду. Грудным детям нужна дополнительная жидкость в виде смеси или грудного молока.
Если вы являетесь кормящей матерью, необходимо увеличить потребление жидкости для предотвращения собственного обезвоживания.
- Оставайтесь в помещении во время жары. Во время жары убедитесь, что ребёнок находится в хорошо проветриваемом помещении, желательно с кондиционером. На самом деле, кондиционирование воздуха является единственным способом предотвращения тепловых ударов.
- Подготовьте ребёнка к выходу на улицу в жаркую погоду. Если необходимо выйти с малышом на улицу, оденьте его в яркую цветную лёгкую одежду. Вы должны нанести солнцезащитный крем на открытые участки кожи ребёнка, не забудьте о головном уборе. Это защитит кроху от солнечных лучей.
- Не оставляйте ребёнка в автомобиле. Даже если вы оставите окна открытыми, автомобили нагреваются довольно быстро и могут достичь опасных температурных уровней всего за 10 минут.
- Следите за метеорологическими прогнозами. Вы можете полагаться на национальную метеорологическую службу, которая делает предупреждения о жаре. Если вы живёте в зоне, в пределах которой ожидается повышенный уровень опасности, лучше держать ребёнка в прохладном и кондиционированном помещении.
Причины солнечного удара
Как правило, это состояние бывает вызвано длительным пребыванием на открытом солнце в жару. «Также солнечный удар может возникнуть при высокой физической активности в сухую безветренную погоду», — добавляет Иван Голубев. Вот почему эксперты не рекомендуют тренироваться на улице в жару.
Некоторые факторы повышают риск получения солнечного удара. К ним, по мнению Валерия Васильева, врача-реабилитолога, кинезитерапевта, остеопата, относятся следующие:
- Прямое воздействие солнца на непокрытую голову;
- Избыточная масса тела, ожирение;
- Слишком плотная и тесная одежда;
- Пребывание в плохо проветриваемых помещениях;
- Сердечно-сосудистые и эндокринные заболевания;
- Проблемы неврологического характера;
- Состояние алкогольного опьянения;
- Курение.
«Чрезмерное пребывание на солнце опасно для всех. Особенно осторожны должны быть люди ослабленные, переутомленные, страдающие сердечно-сосудистыми заболеваниями, тиреотоксикозом, ожирением. Легко перегреваются дети и пожилые люди», — добавляет Валерий Васильев.
Снижают риск перегреться правильный питьевой режим, свободная, хорошо продуваемая одежда из натуральных тканей и головной убор, сокращение времени пребывания на открытом солнце в период дневного зноя до минимума.
Как лечить солнечный удар у детей?
Лекарственные препараты для поддержки детского организма назначает врач «скорой помощи», но, определив состояние ребенка как тяжелое, направляет его на госпитализацию.
- При легкой степени теплового или солнечного удара у ребенка правильно проведенных вами мероприятий будет достаточно, и специального лечения не потребуется.
- При средней тяжести проводится симптоматическая терапия: снижение температуры тела, нормализация дыхания и сердцебиения, коррекция гемодинамики. Терапия назначается участковым врачом или проводится на дневном стационаре.
- При тяжелом солнечном или тепловом ударе у ребенка лечение осуществляется в отделении интенсивной терапии, где проводится ликвидация псевдоменингеальных симптомов, парентеральная коррекция водно-солевого баланса, а при коме – снятие отека головного мозга.
Необходимое лечение:
- Обеспечить восполнение влаги, чтобы не случилось обезвоживания. Для этого дают водно-солевой раствор. Его можно купить в аптеке, например, регидранты: «Оптинол», «Систейн», «Видисик», «Сорбит». Раствор можно приготовить и дома – на один стакан воды нужно добавить ложку соли и столько же сахара.
- Для предотвращения гипертермии нужно давать аскорбиновую кислоту.
- Жар можно снимать жаропонижающими, лучше брать те, которые одновременно снимают мышечную боль.
- Если открылась рвота, то можно давать противорвотные.
В чём состоит дальнейшее лечение детей?
В неосложнённых ситуациях лечение ребёнка после солнечного удара складывается из следующих мероприятий:
- постельного режима в течение 2 дней и более;
- обильного питья;
- диетотерапии, при которой уменьшается количество потребляемой пищи, а также из меню исключаются жирные и высокобелковые продукты, у грудничков сокращается объём кормлений на 1/3;
- приёма лекарственных средств, если это необходимо для нормализации состояния ребёнка: противорвотных препаратов;
- адсорбентов;
- спазмолитиков.
Такое лечение в зависимости от решения врача может осуществляться как в стационаре, так и в домашних условиях. Период нормализации состояния ребёнка — индивидуальный показатель. Однако в среднем ребёнок полностью восстанавливается за 1–2 дня.
В тяжёлых ситуациях ребёнку могут понадобиться экстренные меры в условиях стационара: постановка капельницы, подключение к аппарату искусственного дыхания лёгких и другие. После очень сильного перегрева головы период восстановления ребёнка может затянуться на месяц и более.
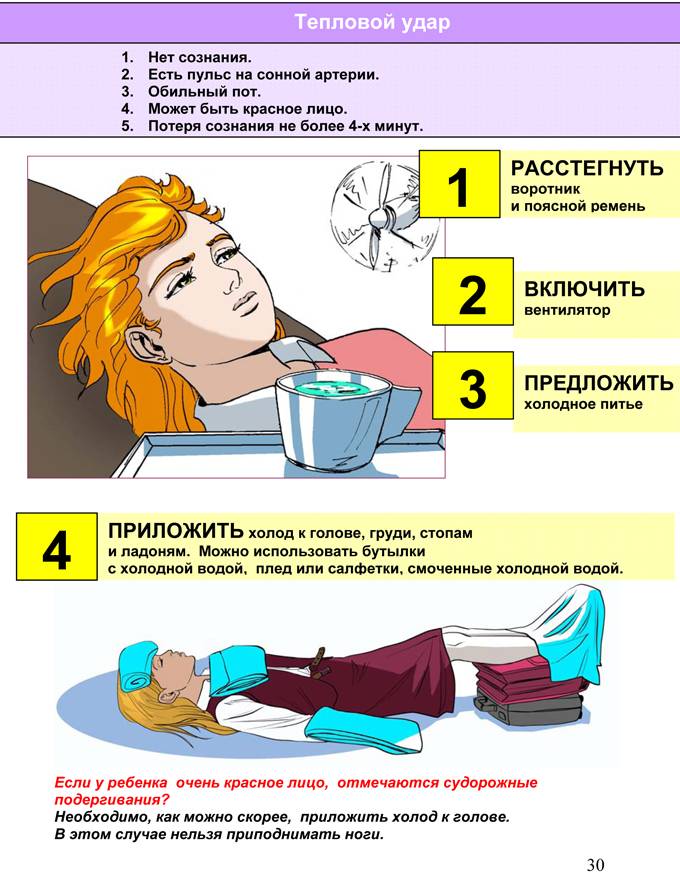
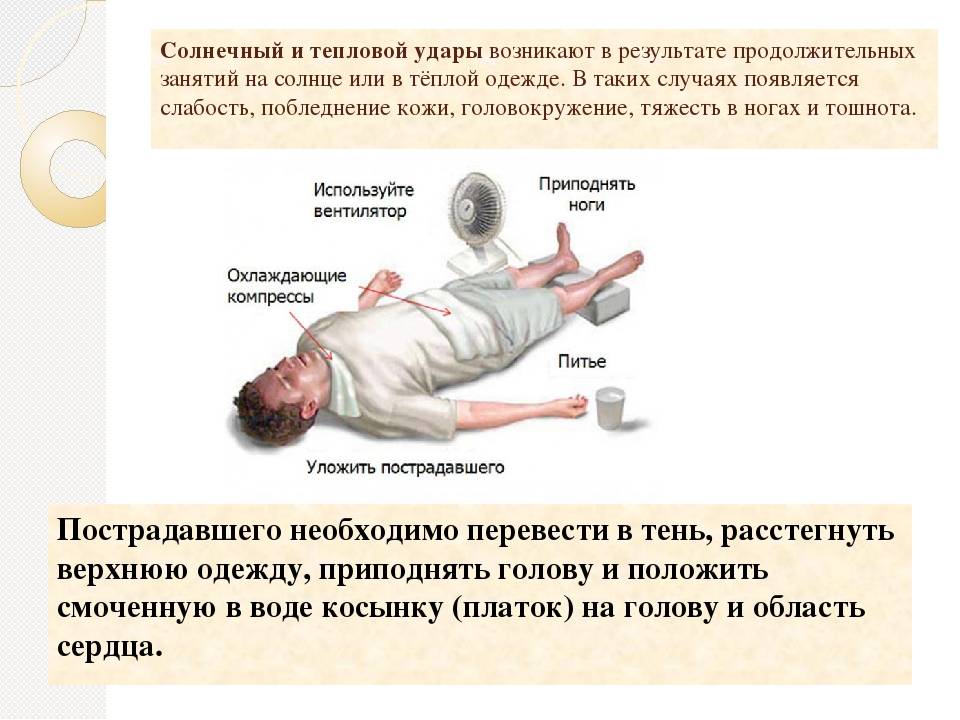
Первая помощь о которой нужно помнить:
- Унести ребенка в тень, желательно в хорошо проветриваемое помещение, если есть возможность включить вентилятор, никаких резких перепадов температур и включенных кондиционеров.
- Ребенка уложить на бок, если возникнет приступ рвоты, он не захлебнется лежа на боку.
- Снять одежду.
- Дать обильное питье, если ребенок в сознании. Прохладная вода – отличный вариант. Нельзя использовать холодную воду, сладкие напитки.
- Если ребенок потерял сознание, необходимо обернуть его голову мокрой пеленкой, полотенцем. Использовать теплую воду, не ниже комнатной температуры. НЕЛЬЗЯ использовать лед!!! Резкие перепад температуры, связанный с использование льда, может привести к сокращению сосудов, что усугубит состояние малыша.
После того как ребёнок оправился от солнечного удара, он, вероятно, будет более чувствителен к высоким температурам на протяжении последующей недели. Поэтому лучше воздержаться от прогулок в жаркую погоду и чрезмерной активности, пока доктор не скажет, что возобновлять обычные действия безопасно.
Причины возникновения
Несмотря на бесчисленные и многолетние исследования нервных тиков у детей, прийти к единой точке зрения по поводу провоцирующих факторов врачам так и не удалось. Но среди множества теорий выяснили, что наиболее вероятные – это последствия психотравмирующих влияний. К таковым относятся:
- Испуг.
- Страх.
- Развод родителей или вынужденное расставание с одним из них.
- Смена окружения.
- Первое сентября. Первые дни пребывания в школе служат для малыша огромным стрессом.
- Рождение второго ребенка в семье.
Наследственность также играет не последнюю роль в возникновении тиков. Дети, чьи родители пережили в детстве гиперкинез, имеют намного больше шансов приобрести его тоже.
Нестабильная обстановка в семье или ближайшем окружении, с которым ребенок сталкивается в садике, школе, во дворе, безусловно, является главным провоцирующим фактором. Детские отношения, общение со сверстниками и взрослыми, могут иметь самый разнообразный характер. Часто в них присутствуют и конфликтные ситуации, они и служат отправной точкой нервных расстройств.
Причинами нервных тиков у детей могут быть и органические повреждения головного мозга. Иногда они являются следствием следующих событий:
- тяжелого течения беременности матери и сложных родов;
- черепно-мозговой травмы;
- перенесенного нейроинфекционного заболевания.
Отдельно следует упомянуть, что причины развития тиков могут быть скрыты в нехватке каких-либо витаминов, минералов или микроэлементов. Так как детский организм только формируется и очень неустойчив к внешним воздействиям, то гиповитаминоз способен вызвать нарушения или сбои работы нервной системы.
Замечено, что заболевание протекает волнообразно. Если ребенок находится в спокойном, уравновешенном психическом состоянии, то тикозные движения могут снизиться до минимальных проявлений или не наблюдаться вообще. В то же время любая стрессовая ситуация, страх или тревога, служат толчком к обострению состояния и усилению тиков.
Профилактика теплового удара у детей
Перегрев любой степени тяжести не пойдет ребенку на пользу, поэтому лучше заранее предпринять меры по его профилактике. Вот, что советуют наши эксперты:
- Выбирайте для прогулок светлую одежду из натуральных тканей
- Обязательно прикрывайте детскую голову панамой
- Не находитесь на открытом солнце с 10 утра до 17 вечера
- Избегайте активных игр и занятий спортом в жаркую погоду
- Не забывайте предлагать ребенку чистую негазированную воду
- Не перекармливайте малыша
Соблюдение этих нехитрых правил позволит избежать неприятных сюрпризов и сполна насладиться теплыми деньками без вреда для здоровья.
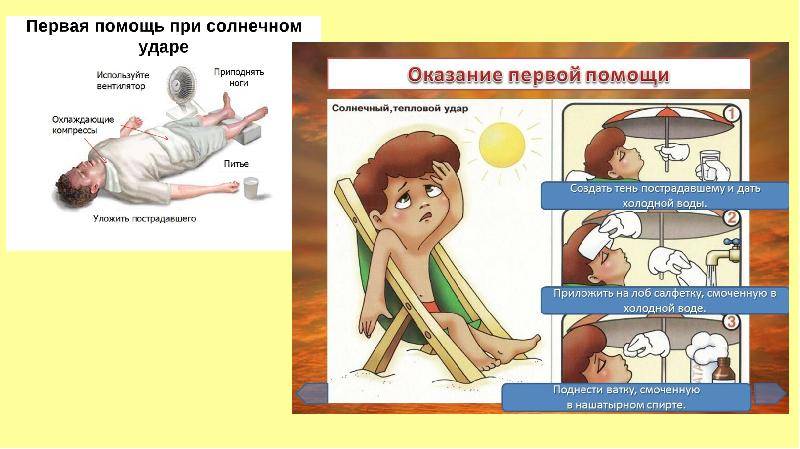
Как оказать первую помощь при перегреве
Первая помощь будет направлена на то, чтобы убрать лишнее тепло, иначе может возникнуть тепловое истощение. Среагировать и помочь нужно будет быстро, поэтому если не знаете, что делать при тепловом ударе у ребенка, запомните правило 7 “П”:
1. Позвонить в скорую помощь.
2. Перенести в прохладное место.
3. Положить горизонтально на диван.
4. Повернуть голову набок (на случай, если ребенка начнет тошнить).
5. Пустить воздух (снимите верхнюю часть одежды, откройте окна и двери, обеспечьте циркуляцию воздуха).
6. Поить водой (часто, но небольшими глотками, при этом вода должна быть не холодная, комнатной температуры).
Какими заболеваниями болеют часто болеющие дети
В структуре инфекционной заболеваемости у ЧБД ведущую роль играют ОРВИ. Патологии респираторного тракта составляют около 85% случаев. При этом, острые респираторные инфекции часто сочетаются поражением ЛОР-органов, верхних и нижних дыхательных путей.
Вирусные инфекции играют ведущую роль в заболеваемости ЧБД. На их долю приходится 65-90% всех случаев. Чаще всего выявляются:
- вирусы гриппа;
- вирусы парагриппа;
- аденовирусы;
- респираторно-синцитиальный вирус.
Вирусная моноинфекция встречается в 52% случаев, а ассоциация из 2 вирусов и более — в 35-40% случаев.
Среди бактериальных инфекций набольшую значимость имеют: гемофильная палочка, стафилококки, стрептококки и пневмококки. Значительно реже заболевания вызываются атипичными микроорганизмами: хламидиями и микоплазмой.
У каких детей чаще развивается инфекция мочевого пузыря
У девочек гораздо больше шансов заболеть инфекциями мочевого пузыря, чем у мальчиков, за исключением первого года жизни. Среди мальчиков младше 1 года, тех, у кого не была удалена крайняя плоть (выполнено обрезание) имеют более высокий риск инфекции мочевого пузыря. Тем не менее, у большинства необрезанных мальчиков инфекция мочевого пузыря не развивается.
Как правило, любое патологическое состояние или привычка задерживать мочу в мочевом пузыре ребенка слишком долго, могут привести к инфекции. Другие факторы, которые могут повысить вероятность развития цистита, включают:
- гиперактивный мочевой пузырь, излечимое заболевание, которое часто проходит по мере взросления ребенка;
- неполное опорожнение мочевого пузыря;
- слишком долгое ожидание, чтобы помочиться;
- запор – менее двух испражнений в неделю или жесткие фекалии, которые болезненны или трудны для прохождения;
- пузырно-мочеточниковый рефлюкс (ПМР) – обратный поток некоторого количества мочи из мочевого пузыря по направлению к почкам во время мочеиспускания;
- сужение уретры – проблему, которая ограничивает нормальный поток мочи, например, камень или слишком узкий канал (стриктура). В некоторых случаях это может быть связано с врожденным дефектом;
- нарушения правил гигиены, дефекты ухода за маленьким ребенком;
- семейный анамнез цистита.
Среди девочек-подростков более склонны к инфекции мочевого пузыря те, кто ведет половую жизнь. Из-за особенностей анатомии у девочек гораздо больше шансов заболеть инфекцией мочевого пузыря, чем у мальчиков.
У девочек уретра короче, чем у мальчиков, таким образом, бактериям нужно проделать небольшой путь, чтобы достичь мочевого пузыря и вызвать инфекцию.
У девочек уретра расположена ближе к анальному отверстию, источнику бактерий, которые могут вызвать инфекцию мочевого пузыря.