Церебральная ишемия при недоношенности и у доношенных детей
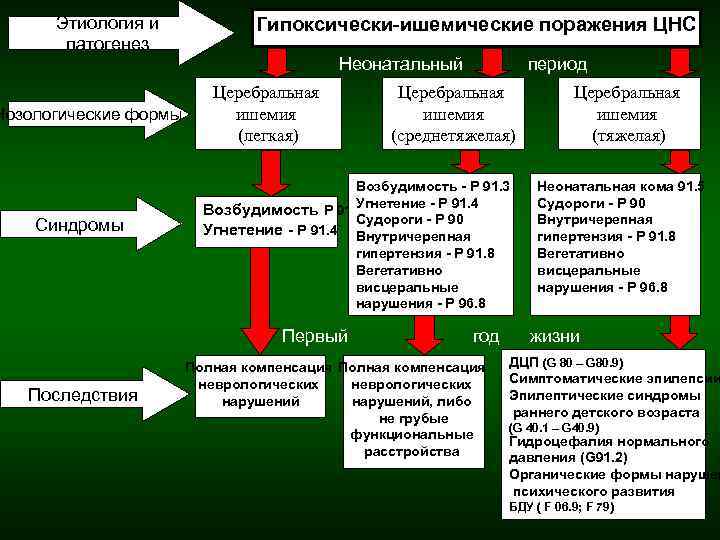
При доношенности и при недоношенности характер повреждений головного мозга разный. Если ребенок не выношен положенные 9 месяцев, у него есть риск перивентрикулярной лейкомаляции (ПВЛ). Это означает, что белое вещество мозга, находящееся близ желудочков, отмирает, там образуются кисты.
ПВЛ становится причиной слабоумия и детского церебрального паралича у тех, кто родился раньше 31-й недели гестации.
А у тех, кто пробыл в животе матери весь срок, в основном происходит повреждение коры мозга, то есть серого вещества. От того, где находится некротическая зона, и насколько она большая, будут зависеть последствия для ребенка. При острой и тяжелой асфиксии (удушье) вероятно повреждение ствола мозга. Потому у ребенка будут проблемы с биением сердца и с дыханием, что в части случаев вызывает летальный исход, то есть смерть.
Диагностика
Многие люди ошибочно полагают, что синдром дефицита внимания является заболеванием мальчиков с избыточной активностью. Но среди больных встречаются те, которым не присуща гиперактивность. В этом случае симптомы расстройства бывают смазанными, и выявить их еще сложнее. Часто на заболевание у таких детей не обращают должного внимания, их постоянно упрекают в лени, своенравности, отсутствии мотивации, а также называют глупыми.
Главным отличием данного синдрома от других видов психических расстройств является полное отсутствие четких лабораторных или инструментальных методов диагностики. Специалисты в диагностическом процессе, в основном, полагаются на рассказы родственников, учителей и других людей из близкого окружения ребенка.
Постановке диагноза СДВГ предшествует кропотливая работа. На протяжении длительного периода времени осуществляется наблюдение за ребенком, поведение которого вызывает опасения. Педиатр или детский психолог проводит сбор информации, опрашивает учителей и других наставников, интересуется мнением родителей, опекунов или других членов семьи. Также на этапе диагностики проводится полный медицинский осмотр ребенка, это позволяет СДВГ симптомы дифференцировать от других психологических расстройств или заболеваний, способных привести к изменению поведения.
Во время проведения бесед с целью сбора информации о пациенте, врач уделяет большое внимание ситуации в его семье. Родители также заполняют анкеты и опросники в отношении себя и близких родственников
Это позволяет определить наличие проблем в семейных отношениях, которые могут привести к тому, что у ребенка будут проявляться симптомы СДВГ. Также оценивается психическое здоровье других членов семьи, ведь, как упоминалось, наличие синдрома обусловлено генетической предрасположенностью.
Завершающим этапом диагностики является анализ полученной информации. Диагноз может быть поставлен в том случае, если будут подтверждены такие утверждения:
- основные симптомы СДВГ (невнимательность, импульсивность и т.д.) интенсивно выражены, степень их проявления не соответствует возрасту пациента. Проявления расстройства наблюдаются длительное время;
- проявления расстройства проникают во все сферы жизни, приводя к значительным осложнениям. Дети могут капризничать могут в разных ситуациях, когда устанут, не выспятся, хотят есть и т.д. Но для постановки диагноза необходимо найти подтверждение того, что поведение ребенка создает проблемы окружающим и ему самому;
- признаки СДВГ появляются в раннем возрасте и проявляются постоянно. Если признаки патологии демонстрируют себя время от времени, то они, скорее всего, обусловлены другими причинами;
- СДВГсимптомы не связаны с наличием у ребенка других соматических, психосоматических или психических расстройств. Для выявления такой взаимосвязи проводится тщательнее медицинское обследование пациента.
Несмотря на то, что специалисты в своей работе используют некоторые диагностические критерии, все же конечный диагноз ставится исключительно из субъективного мнения врача, которое, в свою очередь, также основывается на субъективных мнениях учителей и родственников. Поэтому велик риск ошибки. Чтобы избежать этого, необходимо подходить к проведению диагностики синдрома дефицита внимания с особой тщательностью.
Лечение ПЭП
При раннем комплексном лечении у большинства детей наблюдается значительное, а иногда и полное восстановление нарушенных функций к 1-2 годам жизни. В некоторых случаях сохраняются симптомы минимальной церебральной дисфункции, гидроцефалия, микроцефалия, органические формы поражения ЦНС очагового характера, детский церебральный паралич, судорожный синдром и др.
Лечение детей с перинатальной энцефалопатией (ПЭП) проводится в два этапа. В острый период назначают патогенетическую (гемостатическая, дегидратационная, дезинтоксикационная; устранение метаболических нарушений, гипофункции надпочечников, дыхательных расстройств) и симптоматическую (устранение сердечно-сосудистой недостаточности, гипертермии, дыхательной недостаточности, судорог, повышенной нервно-рефлекторной возбудимости) терапию. В восстановительный период продолжают патогенетическую и симптоматическую терапию и назначают стимулирующие средства. При судорогах необходимы подбор противосудорожных препаратов и их комбинация в зависимости от характера судорог
Важное место в восстановительной терапии занимают массаж и ЛФК, которые нормализуют мышечный тонус, улучшают обменные процессы, восстанавливают врожденные двигательные рефлексы и устраняют патологические синергии. Только комплексный патогенетический подход к лечению поражений ЦНС новорожденного с соблюдением принципов этапности и непрерывности в значительной мере способствует восстановлению нарушенных функций.
При сохранении неврологической симптоматики на 2-м году жизни выставляется диагноз минимальная мозговая дисфункция.
Слабо выраженная форма детской энцефалопатии – минимальная церебральная дисфункция (МЦД) (органическая мозговая дисфункция, гиперактивность, гиперкинетический синдром, хронический мозговой синдром, минимальный церебральный паралич и т. д.). Число детей с М. ц. д. колеблется в широких пределах – от 2 до 21 %.
Симптомы
Признаки энцефалоптии зависят от локализации очага разрушения, а также степени развития заболевания. Наиболее часто пациенты и их родственники сталкиваются со следующими симптомами:
головная боль: может захватывать всю голову или концентрироваться в отдельных ее участках; интенсивность зависит от степени поражения и постепенно нарастает; болевые ощущения плохо купируются приемом анальгетиков;
головокружение: возникает эпизодически, сопровождается потерей ориентации в пространстве; нередко человек вынужден пережидать это состояние в постели, поскольку малейшее движение способствует усилению симптома; состояние часто сопровождается постоянной тошнотой и рвотой;
нарушения когнитивных функций: постепенное снижение способности адекватно мыслить является характерным признаком энцефалопатии; человек постепенно становится забывчивым, рассеянным, плохо концентрирует внимание на конкретном процессе и с трудом переключается между различными занятиями;
эмоциональные и поведенческие нарушения: человек с трудом контролирует свои эмоции, становится раздражительным, плаксивым, быстро возбуждается; по мере прогрессирования заболевания возникает апатия, депрессия и полное нежелание делать что-либо;
увеличение или уменьшение тонуса мышц; часто сопровождается гиперкинезами (дрожью в конечностях, навязчивыми движениями и т.п.);
снижение зрения и слуха;
повышенная метеочувствительность.
У одних пациентов преобладают расстройства поведения, другие перестают нормально владеть своим телом; у третьих страдают, в основном, органы чувств. В тяжелых случаях человек требует постоянного ухода и наблюдения окружающих.
Профилактика
Энцефалопатия – сложное заболевание. Не существует четкой методики, позволяющей предупредить ее появление и устранить все факторы риска. Врачи рекомендуют придерживаться следующих правил:
- обеспечить себе полноценный режим дня с чередованием труда и отдыха, полноценным ночным сном;
- минимизировать стрессы;
- правильно и сбалансировано питаться, не допускать переедания и избыточной массы тела;
- обеспечить достаточное поступление витаминов и микроэлементов;
- отказаться от курения, наркотиков, алкоголя;
- в умеренном количестве (не профессионально) заниматься спортом;
- своевременно выявлять и лечить хронические заболевания: гипертонию, сахарный диабет, атеросклероз;
- обращаться к врачу при первых признаках неблагополучия.
Лечение
На сегодня специфическая терапия, «оживляющая» умершие клетки головного мозга, не разработана. Существуют медицинские методы, которые останавливают процесс гипоксии и отмирания, чтобы ребенок не умер.
Лечение острого ишемического периода
Как уже было отмечено, церебральная ишемия тяжелая и средняя дают о себе знать сразу, симптомы специфичны. При отсутствии самостоятельного дыхания в первые 2 минуты жизни (а также при отсутствии дыхания с кислородной маской) нужно проводить реанимацию. делают интубацию и ИВЛ. Если повреждены небольшие участки мозга, то через 2-3 минуты после начала реанимации малыш уже дышит сам. Тогда ребенка дают маме. Такого маленького пациента наблюдают.
Если же реанимация занимает больше времени, то малыша относят в отделение интенсивной терапии. Там нужно постоянно следить за показаниями состояния организма, в том числе, за количеством глюкозы и гемоглобина в крови, за уровнем газов, за процессами кровообращения и биения сердца новорожденного. Для этого существует специальная аппаратура.
Противосудорожная терапия заключается в назначении специальных препаратов, например, фенитоина. Доза подбирается врачом индивидуально. Это помогает остановить судороги, и мозг не повреждается в дальнейшем. Поскольку ишемия оказывает негативное влияние не только на мозг, а страдает и сердце, то нужна специальная терапия и для этого органа. Чтобы сердечко маленького пациента не остановилось, ему вводятся добутамин и допамин.
На сегодня актуальны данные исследований о том, что температура, которая на 3-4 градуса меньше нормальной, может спасти участки мозга от отмирания, что предупреждает инвалидизацию и летальный исход. Этот метод получил название гипотермической терапии. Она практикуется не так давно, всего лишь с 2010-го года. Нужно, чтобы процесс контролировали опытные врачи. Пациента согревают постепенно.
Лечение последствий
Как уже было сказано выше, для ребенка всегда есть последствия при церебральной ишемии тяжелой и даже средней степени. Это может быть только синдром дефицита внимания. Но в других случая отмечают умственную отсталость и ДЦП. Если есть судороги, применяются специальные препараты, купирующие их. Назначаются врачом в индивидуальной дозировке, самолечение категорически запрещено.
Если у малыша появился тяжелый церебральный паралич со спастичностью конечностей, то для облегчения ситуации принимают миорелаксанты. Какие бы последствия ни были, лекарствами лечение не ограничится. Важна ежедневная реабилитация. Детям с ДЦП проводят специальные курсы массажа. Это должен делать специалист. В домашних условиях можно делать лишь часть упражнений, которые покажут родителям специалисты. Детям более старшего возраста, которые имеют диагноз ДЦП вследствие церебральной ишемии, нужна ЛФК.
Коррекция неправильные поз проводится с помощью специальных приспособлений: колясок, валиков, лонгет, специальных стульев. Если есть спастичность, ручки и ножки больного малыша могут стать не физиологично. Этого лучше избежать.
В нашей стране мало специалистов, которые могут адекватно вылечить последствия церебральной ишемии у новорожденных. Имеет место гипердиагностика. У детей в возрасте до 6 мес могут быть симптом Грефе, повышение тонуса мышц и вздрагивания. И доктора могут подумать, что это проявления энцефалопатии. Соответственно, назначат ненужное на самом деле лечение.
Новорожденных нельзя осматривать, когда они находятся в сонном состоянии или чем-то испуганы. Тогда также можно диагностировать неврологические патологии, которых нет. К ненужным препаратам, которые могут назначаться по ошибке, относятся:
- сосудистые
- ноотропы
- гомеопатия
Диагностика и терапия
Для постановки диагноза «энцефалопатия головного мозга» используется физическое исследование и специальные клинические тесты, позволяющие определить измененное психическое состояние – координационные, памяти, на умственные способности и т.д. Огромное значение имеет и наличие первичного заболевания (аноксии, гипертонии, почечной недостаточности, проблем с печенью и др.) – такой подход обусловлен тем, что данный психоорганический синдром является лишь осложнением вышеуказанных заболеваний.
Специалист-невролог изучает список лекарств, которые принимает пациент, так как среди них могут быть и такие, которые провоцируют возникновение симптомов энцефалопатии.
Также для диагностики необходимы и следующие исследования:
- контроль артериального давления;
- развернутый анализ крови;
- метаболические тесты, подразумевающие определение содержания в крови кислорода, электролитов, аммиака, глюкозы, ферментов печени, лактата;
- замер уровня токсинов в организме, а также наркотиков и алкоголя;
- проверка функции почек;
- анализы на инфекции;
- ЭЭГ и энцефаллограмма;
- рентгенография;
- допплер-звук, позволяющий определить абсцессы и аномальный приток крови;
- МРТ и КТ – для обнаружения абсцессов, анатомических аномалий, опухолей мозга;
- анализ аутоантител.
Конечно, это не весь перечень проводимых мероприятий, но и не все они нужны для каждого пациента – конкретные исследования назначает врач индивидуально, основываясь на состоянии больного и в соответствии с имеющейся первичной болезнью.
Что касается новорожденных, то в целях своевременного обнаружения у них энцефалопатии стало практикой сразу после рождения проводить эхографию.
Схема лечения энцефалопатии головного мозга продумывается в зависимости от того, какие причины ее вызывали – принимаются меры к их устранению. Так, прописываются медикаменты, стабилизирующие давление, работу печени и почек, хондропротекторы для суставов, нейровитамины – отвечающие за работу нервных клеток в мозге витамины группы В, и т.д.
Например, при краткосрочной аннексии назначают кислородную терапию; в случае диабетической энцефалопатии при гипергликемии используют инсулин, при гипогликемии – глюкозу; уремическая энцефплопатия требует диализ или трансплантация почки; токсическая – антибиотики, лактулозу, ангиоэнцефалопатическая – препараты для снижения давления, мочегонные, улучшающие питание клеток мозга, укрепления стенок сосудов, антиоксиданты и т.д.
Естественно, что необходимо восстановление нормального кровоснабжения мозга, разжижение крови, укрепление сосудов – для этого тоже имеются определенные лекарственные средства. В тяжелых случаях необходимо провести очищение крови или хирургическое вмешательство.
Кроме фармотерапии достичь желаемого результата поможет:
- курс остеопатии;
- массаж воротниковой зоны;
- иглоукалывание;
- магнитотерапия;
- электрофорез и т.п.
Больному рекомендуется вести здоровый образ жизни, заниматься спортом, больше гулять, сбалансировано питаться, отказаться от вредных привычек. Если серьезно относится к советам лечащего врача, то можно вести нормальный образ жизни, сведя к минимуму проявления энцефалопатии. Однако если она находится в запущенном состоянии, то есть повреждение мозга и измененное психическое состояние значительны, двигательные функции нарушены, то все это не поможет – придется пройти реабилитацию. Для этого существуют специализированные неврологические центры.
Еще раз необходимо упомянуть, что очень важно вовремя начать лечение энцефалопатии головного мозга, чтобы предотвратить необратимые его повреждения и не позволить человеку впасть в кому и умереть. В первую очередь необходим точный диагноз и незамедлительное лечение основной причины синдрома – соматическое заболевание, ведь так можно избежать поражения главного органа нервной системы
Инсульт
Это состояние, вызванное внезапным недостаточным кровоснабжением определенной части мозга или нарушением сосудистой стенки, приводящим к кровотечению в мозговую ткань. Разрушение сосудов или уменьшение кровообращения при их сужении приводит к поражению определенных мозговых центров и нарушению их работы.
Последствия инсульта зависят от степени и локализации поврежденной ткани (напр., нарушения зрения, речи, потеря сознания, расстройство движения глаз, паралич рук, ног и т.д.). Поскольку нервные ведения на пути к мозгу пересекаются, паралич левой стороны обусловлен поражением правой стороны мозга и наоборот.
При появлении признаков инсульта важно немедленно обратиться в службу экстренной помощи. Если лечение начинается в течение 3-х (некоторые источники указывают до 4,5) часов, риск тяжелых осложнений значительно уменьшается
В остром лечении для прочищения артерии, закупоренной сгустком крови, используется эффективный препарат – активатор тканевого плазминогена tPA
В остром лечении для прочищения артерии, закупоренной сгустком крови, используется эффективный препарат – активатор тканевого плазминогена tPA.

Основные признаки и симптомы
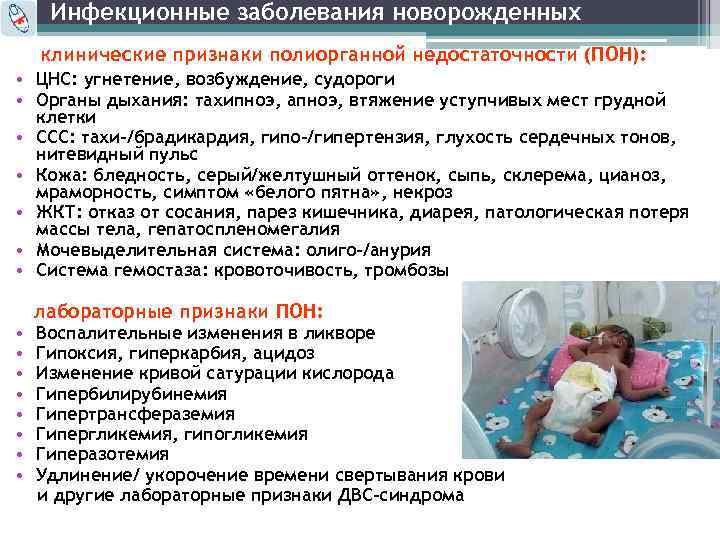
Наиболее очевидным диагностическим признаком является расстройство дыхательных процессов. Именно оно в последующем приводит к нарушениям работы сердечно-сосудистой системы, ослаблению мышечного тонуса и рефлексов ребенка.
Клинические проявления умеренной асфиксии:
- вялость, слабость;
- сниженная двигательная активность;
- слабые реакции;
- угнетенные рефлексы;
- малоэмоциональный крик;
- тахикардия;
- аритмичное дыхание, иногда – с хрипами;
- кожа – синюшная, но может быстро порозоветь.
Состояние ребенка при этом считается среднетяжелым. В течение первых 2-3 дней жизни он находится в состоянии повышенной возбудимости, которое может сменяться синдромом угнетения, слабости, вялости. Проявляется состояние мелким тремором рук и ног, нарушенным сном, слабыми рефлексами.
При тяжелой асфиксии клиническая картина включает:
- отсутствие крика при рождении;
- рефлексы сильно угнетены или резко снижены;
- кожа синюшная, бледная, с «мраморным рисунком»;
- дыхание поверхностное, аритмичное и периодически отсутствующее;
- в легких прослушиваются хрипы;
- биение сердца слабое, глухое;
- судороги.
Суть заболевания
Синдром угнетения входит в число проявлений перинатальных гипоксических поражений (ПГП) ЦНС. Заболевание – дисфункция работы мозга, вызванная разными видами негативного воздействия на плод или новорожденного. Большая часть этих воздействий получается плодом в утробе и происходит от недостатка кислорода, различного рода заболеваний беременной. Другая группа провоцирующих факторов – воздействие в период родов и первую неделю жизни новорожденного.
Негативное влияние на мозг плода формирует разные виды нарушений его деятельности, объединяемые общим наименованием перинатальная энцефалопатия. Ослабленные рефлексы, замедленность реакций, сонливость и вялость новорожденного характеризуют синдром угнетения у грудничка.
Проявления резидуальной энцефалопатии
К таким признакам нередко относят судорожные подергивания, постоянное беспокойство или отсутствие реакции на раздражители, немотивированный плач, повышенный или сниженный мышечный тонус, задержку моторного и психического развития, которые, скорее всего, не удастся ликвидировать. Вместе с тем, эти признаки очень субъективны и далеко не всегда отражают степень мозговой дисфункции, поэтому родителям не стоит впадать в панику, а специалистам — заниматься гипердиагностикой.

Симптоматика резидуальной энцефалопатии может укладываться в отдельные неврологические синдромы:
- Цефалгический, проявляющийся интенсивными головными болями;
- Вестибулярно-координаторный, когда нарушается моторика, координация, появляются головокружения;
- Астено-невротический — с усталостью, выраженной слабостью, ипохондрией, склонностью к депрессии, эмоциональной лабильностью;
- Интеллектуально-мнестических расстройств — снижение памяти, внимания, интеллекта.
У детей проявления могут несколько отличаться от перечисленных, особенно, в раннем возрасте, но почти всегда на первый план в качестве остаточных явлений выходят признаки задержки психо-моторного развития и нарушения эмоциональной сферы. Маленькие пациенты быстро устают, бывают раздражительны и плаксивы, беспокойно и мало спят.
Последствиями перинатальной энцефалопатии легкой и умеренной степени, которую удалось компенсировать на первом году жизни, могут стать:
- Приступы агрессии или потери контроля над поведением и эмоциями;
- Сниженная обучаемость, низкая успеваемость в школе, расстройства памяти;
- Головные боли, приступы тошноты и рвоты, обмороки;
- Вегетативные нарушения — потливость, колебания ритма сердца, бессонница и др.
Эти симптомы не укладываются в конкретное заболевание, как, например, эпилепсия, поэтому многие неврологи склонны объединять их под понятием резидуальной энцефалопатии.

У взрослых симптомами резидуальной энцефалопатии могут быть:
- Упорные мигрени, плохо отвечающие на консервативное лечение;
- Признаки внутричерепной гипертензии — тошнота, рвота на высоте головной боли;
- Нарушения сна — бессонница ночью, сонливость в дневное время;
- Изменение памяти и снижение интеллектуальных способностей, в тяжелых случаях — деменция;
- Эмоциональный дисбаланс — частые смены настроения, раздражительность вплоть до агрессии, тревожность, плач без причин, ипохондрия или апатия;
- Вегетативная симптоматика — скачки давления, тахи- или брадикардия, потливость, колебания температуры тела;
- В тяжелых случаях — судорожный синдром разной степени выраженности.
В большой части случаев резидуальной энцефалопатии, особенно, если изменения в мозге вызваны предшествующим гнойным воспалением оболочек мозга, травмой, врожденными пороками, в клинике фигурируют симптомы повышенного внутричерепного давления. Это, в первую очередь, головная боль, усиливающаяся к утру, с тошнотой и рвотой, а также «мушки» или пелена перед глазами, общее беспокойство или сильная слабость, быстрая утомляемость и снижение интеллектуального потенциала мозга.
Вообще, говоря о симптомах резидуальной энцефалопатии, невозможно выделить признаки, характерные именно для этой патологии. Проявления ее разнообразны, равно как и локализация очагов повреждения в головном мозге. В зависимости от индивидуальных возможностей организма компенсировать имеющийся дефект симптоматика может быть от едва заметной до явно выраженной, но она редко ограничивает человека в обычной повседневной жизнедеятельности.
Причины патологий нервной системы у детей
Перинатальный период (с 28 недель беременности до 7 дней жизни ребенка) — один из важнейших этапов онтогенеза, «события» которого влияют на возникновение заболеваний нервной системы и внутренних органов у детей.
Большая часть патологии нервной системы у детей (от задержки психомоторного развития до тяжелых форм детского церебрального паралича) связана с перенесенной гипоксией. Понятия «гипоксия плода» или «асфиксия новорожденного» включают патологические состояния, которые проявляются расстройствами деятельности жизненно важных систем (ЦНС, кровообращения, дыхания) и развиваются из-за острой или хронической кислородной недостаточности. Чаще всего причинами хронической внутриутробной гипоксии (кислородной недостаточности) плода являются заболевания беременной (диабет, инфекция, повышение артериального давления, многоводие, маловодие, многоплодная беременность и др.). Острая гипоксия (асфиксия) возникает в результате нарушения маточно-плацентарного кровообращения в родах при преждевременной отслойке плаценты, тяжелых кровотечениях, замедлении кровотока при сжатии головы плода в родах в полости малого таза и др. Асфиксия новорожденного при рождении в большинстве случаев является следствием гипоксии плода.
Клинически гипоксические поражения ЦНС могут проявляться в виде различных синдромов: возбуждения, угнетения, внутричерепной гипертензии (повышенного внутричерепного давления), судорожного и др.
Методы диагностики
Осмотр новорожденного неонатологом и неврологом проводится сразу после рождения. Тщательно изучаются все факты осложнения беременности, которые могут вызвать перинатальную энцефалопатию и синдром угнетения. Для диагностики используют комплекс исследований:
- анализы крови на газовый состав, КОС, содержание глюкозы, электролитов;
- исследование жидкости из спинномозгового канала;
- нейросонография.
Дополнительные методы для уточнения состояния мозговых структур, сосудов у новорожденного:
- КТ;
- МРТ;
- допплерография шейных сосудов;
- ЭЭГ;
- РЭГ;
- рентгенография.
Назначаются дополнительные консультации офтальмолога для исследования глазного дна у новорожденного.
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» всегда готовы принять пациента любого возраста. Мы проведем тщательное обследование, выявим возможные причины энцефалопатии и примем все меры по ее устранению:
- назначим наиболее подходящую терапию, распишем курс лечения и частоту его повторения;
- проведем все необходимые манипуляции (постановка капельницы, внутривенные и внутримышечные инъекции) в комфортабельных условиях дневного стационара и манипуляционного кабинета;
- дополним терапию современными физиотерапевтическими процедурами;
- проведем курс массажа и назначим ЛФК для максимальной эффективности.
Наши неврологи будут контролировать состояние пациента и корректировать лечение при необходимости. Лечение энцефалопатии – это длительный и сложный процесс, но мы готовы за него взяться.
Виды
Врачи выделяют врожденную и приобретенную энцефалопатию. Первая возникает на фоне неправильного течения беременности или родов и, зачастую, развивается еще во время пребывания плода в утробе матери. Ее признаки обнаруживаются сразу после родов или появляются в первые недели жизни. Диагностикой и лечением этого состояния занимаются неонатологи и педиатры.
Приобретенная энцефалопатия встречается уже во взрослом возрасте. Она подразделяется на несколько видов в зависимости от причины гибели нейронов:
- посттравматическая: возникает на фоне перенесенной черепно-мозговой травмы; зачастую, развивается уже через несколько лет после нее и нередко приводит к тяжелым расстройствам психики;
- токсическая: связана с острым или хроническим отравлением организма алкоголем, ядами, наркотическими препаратами, лекарственными средствами, солями тяжелых металлов и т.п.; нередко в рамках этого вида отдельно выделяют алкогольную энцефалопатию;
- метаболическая: связана с нарушением обмена веществ в организме; выделяют следующие подвиды патологии:
- печеночная: возникает при поражении печени или желчевыносящих путей;
- уремическая: связана с нарушением работы почек;
- диабетическая: является одним из частых осложнений сахарного диабета, возникает на фоне стойкого нарушения микроциркуляции и повышения вязкости крови;
- аноксическая: развивается после перенесенной клинической смерти и связана с кислородным голоданием головного мозга с последующим развитием «метаболической бури»;
- синдром Гайе-Вернике: энцефалопатия, вызванная дефицитом витамина В1;
- панкреатическая: является осложнением воспаления поджелудочной железы;
- гипогликемическая: возникает на фоне резкого снижения глюкозы крови;
- дисциркуляторная: связана с нарушением циркуляции крови в сосудах головного мозга; различают несколько форм патологии:
- атеросклеротическая: развивается из-за атеросклероза и утолщения стенок сосудов;
- гипертоническая: связана со стойким повышением артериального давления;
- венозная: возникает из-за нарушения венозного оттока крови.
В зависимости от скорости развития процесса выделяют энцефалопатию острую и хроническую. Первая может развиться в течение нескольких дней или часов, чаще возникает на фоне сильной интоксикации, травмы, инфекционного процесса. Хронический процесс может протекать годами и десятилетиями.
Результаты гипоксии
Нехватка кислорода для мозга может иметь такие результаты:
Тяжелая церебральная ишемия
Это состояние в четверти-половине случаев приводит к летальному исходу. Малыши не проживают и нескольких дней. Другой вариант развития событий — пневмония или другая инфекция, которая убивает ребенка чуть позже. Большинство тех, кто не умер, получают диагноз аутизма, ДЦП или слабоумия. И только у 10% выживших не отмечается последствий.
Средняя ишемия
Тяжелые отдаленные последствия, согласно статистике, имеют от 30 до 50% малышей.
Ишемия легкой степени
Исход в большинстве случаев благополучный, инвалидизации не отмечается.
Что такое ППЦНС
Перинатальные пораженияцентральной нервной системы (ППЦНС) – обширная группа разнородных синдромов, затрагивающихЦНС, проявившаяся в момент антенатального периода, в родовом периоде, либо в раннемнеонатальномпериоде.
Чтобы разобраться в том, что приводит кППЦНС, нужно знать периоды, в которые патология может проявиться
- антенатальный период – начало 28-го днягестациии до периода раскрытия зева;
- интранатальныйпериод – это время, в течение которого происходят роды;
- неонатальныйпериод – от рождения и до конца первой недели самостоятельной жизни.
Таким образом, патология может развиться с конца беременности, в ходе родов или уже после рождения.
Эта изрядная группа поражений не относится к диагнозам, а лишь носит сборный характер изменений. Обусловлено это тем, что сразу после рождения не всегда удается уловить причину, которая вызвала соответствующие изменения.