Что такое ППЦНС?
Само словосочетание перинатальный период говорит о том, что перинатальное поражение ЦНС развивается у еще не родившегося или только появившегося на свет ребенка.Перинатальное поражение центральной нервной системы (ППЦНС) — это не один, а несколько диагнозов, которые подразумевают нарушение функций работы в головном мозге новорожденного ребенка и могут привести к стойким неврологическим последствиям в более старшем возрасте (например, ДЦП, ЗПРР).
Весь перинатальный период условно делится на три этапа:
– с 28 недели и до момента родов длится антенательный период;
– сам процесс родов называется интранатальным периодом;
– неонатальный период это промежуток времени с момента рождения до 7 дня жизни включительно.
В современной медицине нет точного названия заболевания при поражении ЦНС плода, есть только сборное, его называют ППЦНС или же перинатальная энцефалопатия. Перинатальное поражение ЦНС у новорожденных, проявляется нарушениями в работе двигательного аппарата, нарушением речи и психики.
С развитием медицины, перестали данный диагноз употреблять для детей старше одного месяца. По истечении месяца врач должен поставить точный диагноз ребенку. Именно в этот период невролог с точностью определяет, насколько сильно повреждена нервная система. Назначает лечение и следит за тем, чтобы оно было подобрано правильно.
Каковы причины и факторы риска ППЦНС?
Причины, по которым может развиться перинатальное поражение центральной нервной системы достаточно разнообразны, среди самых популярных:
– соматическое заболевание матери, которое сопровождается хронической интоксикацией;
– наличие острых инфекционных заболеваний или хронических очагов инфекции, в то время когда будущая мать вынашивала ребенка;
– в случае, если у женщины нарушен процесс питания, или же она не созрела для беременности и родов;
– нарушение маточно-плачцентарного кровотока во время беременности;
– изменения в обмене веществ также влечет за собой расстройство нервной системы у будущего ребенка (повышение уровня биллирубина, неонатальная желтуха);
– в случае сильного токсикоза, как на ранней стадии, так и на поздней, или появление иных проблем с вынашиванием ребенка;
– окружающая среда выступает немаловажным фактором в развитии заболевания;
– появление патологии во время родов — это может быть слабая родовая деятельность, ускоренные роды;
– если ребенок рождается недоношенным, то и его организм не развит полностью, поэтому на данном фоне может появиться нарушение в работе ЦНС;
– наибольшему риску развития поражений ЦНС подвержены малыши, у которых присутствует наследственный фактор.
Все остальные причины возникновения ППЦНС ситуативные и в большей степени предугадать их появление просто нельзя.
Выделяют несколько путей развития перинатального поражения ЦНС у новорожденных детей в зависимости от причины и последующей симптоматики, анализ которых позволяет поставить первоначальный диагноз: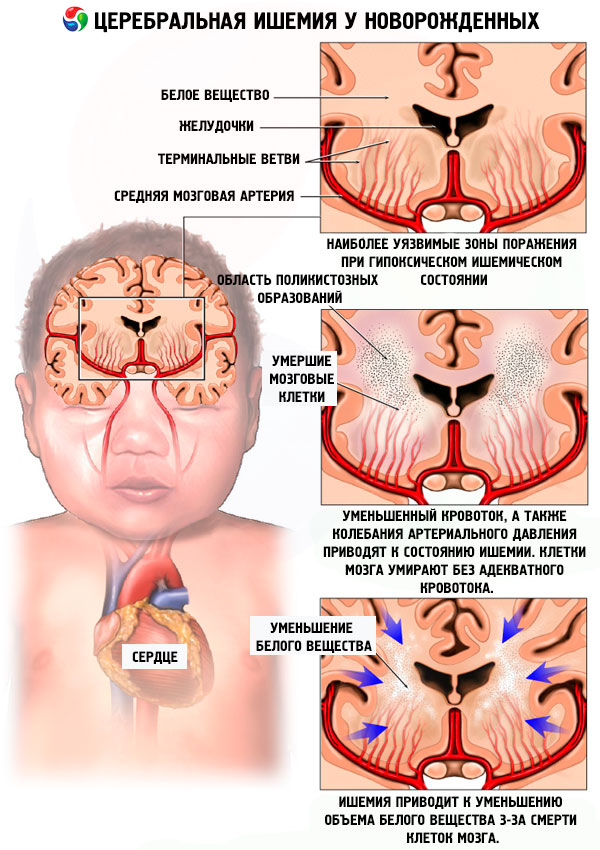
– Если четко зафиксирован недостаток кислорода, во время нахождения малыша внутри организма матери (гипоксия), то диагностируют гипоксическое поражение ЦНС.
– Во время родов у младенца может быть повреждена тканевая структура (это может быть как головной мозг, так и спинной). В этом случае, уже идет речь о травматическом поражении ЦНС, в результате чего появляются изменения в работе головного мозга.
– В случае нарушения обмена веществ могут появиться метаболические и токсико-метаболические поражения. Это может быть связано с употреблением во время беременности алкоголя, лекарственных препаратов, никотина.
– Изменения в ЦНС при наличии инфекционных заболеваний перинатального периода.
Признаки перинатальной энцефалопатии (ПЭП)
Клиническая картина поражений нервной системы ребенка в новорожденный период при указанных выше заболеваниях матери протекает как острое состояние с симптомами угнетения ЦНС, судорогами и другими неврологическими проявлениями, нарушениями дыхания и кровообращения. В остром периоде заболеваний можно выделить, в зависимости от степени тяжести неврологических расстройств, три клинические формы: легкую, среднетяжелую и тяжелую В структуре перинатальной энцефалопатии большое место занимают интранатальные поражения: острая асфиксия (гипоксия плода и новорожденного, внутричерепная родовая травма). Нередко интранатальные повреждения возникают на фоне предшествующего нарушения развития плода.
В ранний постнатальный период (после родов) у новорожденных встречаются вторичные гнойные менингиты, абсцессы головного мозга, кровоизлияния в головной мозг и другие осложнения.
Вторичные повреждения нервной системы у новорожденных чаще всего возникают при гнойно-септических состояниях, нейротоксикозе, гипертермии. Возникающие гематоликвородинамические нарушения, гипоксия и гиперкапния могут, привести к метаболическим нарушениям, расстройству дыхания и кровообращения, способствующим появлению судорог, расстройств сознания и других неврологических изменений.
Запись на прием по телефону:8 (499) 110-83-54
Посмотрите расписание врачей
Лечение энцефалопатии
Острая стадия патологии требует незамедлительной госпитализации с оказанием неотложной терапии. В некоторых случаях возникает необходимость в ИВЛ, гемодиализе, парентеральном питании. Основной курс лечения энцефалопатии любой формы – это устранение причинных болезней.
Использование лекарственных препаратов
После диагностических исследований необходимо заняться лечением и в первую очередь того заболевания, которое стало причиной патологии. Лечебный курс энцефалопатии состоит из разных методик:
- Использование дезинтоксикационной терапии – при помощи введения препаратов капельным, внутривенным, струйным путем организм избавляется от ядов биологической природы.
- Выполнение метаболической коррекции – в кровяном русле стабилизируется концентрация сахара, для чего вводится тиамин. Исходя из других причин нарушения обмена веществ, проводятся иные процедуры. Пациентам рекомендовано соблюдать диету согласно течению энцефалопатии. Режим питания также должен способствовать сохранению адекватного состояния больного.
- Наличие сосудистых заболеваний – пациенты принимают препараты, способствующие улучшению мозгового кровообращения. Использование гиполипидемических лекарственных средств помогают понизить концентрацию холестерина. Имеет место гипотензивное лечение.
- Борьба с психическими расстройствами – эффективен прием препаратов психотропной группы, включая класс антидепрессантов.
- В основе нейропротекции – поступление в организм аминокислот, необходимых витаминов через БАДы, нейрометаболических стимуляторов.
Курс лечения энцефалопатии в хронической форме необходимо проводить не реже 2 или 3 раз в течение года. Дозировка и подбор препаратов осуществляет невролог, а при наличии сопутствующей болезни вместе с другим специалистом соответствующей квалификации.
Оперативное вмешательство
Когда энцефалопатия сопровождается закупоркой главных сосудов, проводится хирургическое лечение. Суть процесса заключается в восстановлении просвета для улучшения кровотока в целях нормализации кровообращения всего организма, а не только головного мозга. Используются разные методы:
- реконструкция главных сосудов;
- удаление бляшек со стенок венозных артерий;
- шунтирование;
- анастомоз сосудов.
Как правило, данный вид терапии проводится хирургами сосудистого профиля.
Перинатальная форма
Дисциркуляторная энцефалопатия головного мозга — причины, симптомы, диагностика и стандарты лечения Перинатальная энцефалопатия – распространенная этиологическая форма патологического процесса, обозначающая внутриутробное церебральное поражение нервной системы плода по ряду причин. Понятие введено еще в 1976 году. Она развивается с III триместра беременности до 7–10-го дня жизни. Перинатальная форма диагностируется в первые месяцы жизни малыша. Выделяют следующие ее виды:
- билирубиновая – основная причина заключается в отравлении нервных клеток билирубином из-за застоя желчи;
- резидуальная энцефалопатия, когда истинную причину выяснить затруднительно, а первые симптомы проявляются намного позже, уже по мере гибели нервных клеток;
- постгипоксическая ишемическая – возникает из-за закупорки сосудов и гипоксии;
- эпилептическая – возникает при высокой судорожной активности;
- транзиторная – эпизодическое нарушение мозгового кровообращения;
- неуточненная форма – причины поражения остаются невыясненными, иногда это целый ряд различных негативных факторов.
При возникновении патологии у новорожденных повышается риск развития судорожного синдрома в позднем возрасте. Резидуальная форма болезни требует особого внимания из-за скрытого течения и начала.
Виды
Врачи выделяют врожденную и приобретенную энцефалопатию. Первая возникает на фоне неправильного течения беременности или родов и, зачастую, развивается еще во время пребывания плода в утробе матери. Ее признаки обнаруживаются сразу после родов или появляются в первые недели жизни. Диагностикой и лечением этого состояния занимаются неонатологи и педиатры.
Приобретенная энцефалопатия встречается уже во взрослом возрасте. Она подразделяется на несколько видов в зависимости от причины гибели нейронов:
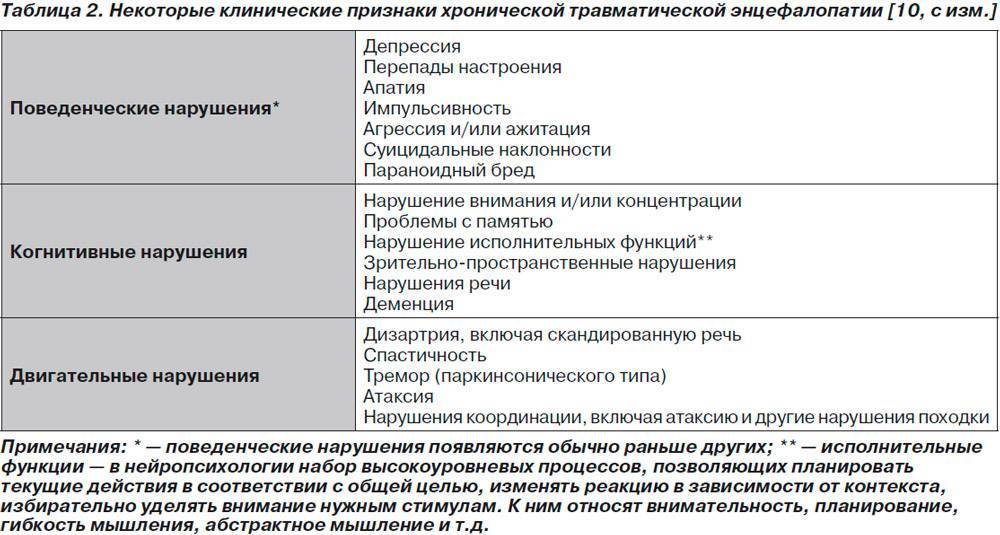
- посттравматическая: возникает на фоне перенесенной черепно-мозговой травмы; зачастую, развивается уже через несколько лет после нее и нередко приводит к тяжелым расстройствам психики;
- токсическая: связана с острым или хроническим отравлением организма алкоголем, ядами, наркотическими препаратами, лекарственными средствами, солями тяжелых металлов и т.п.; нередко в рамках этого вида отдельно выделяют алкогольную энцефалопатию;
- метаболическая: связана с нарушением обмена веществ в организме; выделяют следующие подвиды патологии:
- печеночная: возникает при поражении печени или желчевыносящих путей;
- уремическая: связана с нарушением работы почек;
- диабетическая: является одним из частых осложнений сахарного диабета, возникает на фоне стойкого нарушения микроциркуляции и повышения вязкости крови;
- аноксическая: развивается после перенесенной клинической смерти и связана с кислородным голоданием головного мозга с последующим развитием «метаболической бури»;
- синдром Гайе-Вернике: энцефалопатия, вызванная дефицитом витамина В1;
- панкреатическая: является осложнением воспаления поджелудочной железы;
- гипогликемическая: возникает на фоне резкого снижения глюкозы крови;
- дисциркуляторная: связана с нарушением циркуляции крови в сосудах головного мозга; различают несколько форм патологии:
- атеросклеротическая: развивается из-за атеросклероза и утолщения стенок сосудов;
- гипертоническая: связана со стойким повышением артериального давления;
- венозная: возникает из-за нарушения венозного оттока крови.
В зависимости от скорости развития процесса выделяют энцефалопатию острую и хроническую. Первая может развиться в течение нескольких дней или часов, чаще возникает на фоне сильной интоксикации, травмы, инфекционного процесса. Хронический процесс может протекать годами и десятилетиями.
Возможные последствия
У детей встречаются стойкие задержки в развитии. Умственном, в основном. Что касается пациентов взрослых — возможно снижение трудоспособности, инвалидность. Восстановление — главный способ предотвратить негативные явления.
Резидуальная энцефалопатия у детей и взрослых — это хроническое неврологическое заболевание. Оно сопровождается нарушениями функциональной активности ЦНС разной степени тяжести.
При своевременном подходе удается компенсировать расстройство, или, по крайней мере, сгладить его до почти полного отсутствия признаков.
А также добиться восстановления адекватной повседневной, трудовой, учебной активности
Важно не тянуть с диагностикой и лечением
Диагностика и лечение
При выявлении на ранней стадии резидуальная энцефалопатия хорошо поддается лечению. Заболевший способен полностью излечиться. Даже при врожденной форме заболевания упорное лечение может восстановить функции детского организма.
Правильная диагностика крайне важна, поскольку симптомы заболевания схожи с проявлениями других недугов. Но постановка точного диагноза при резидуальной энцефалопатии осложняется тем, что заболевание проявляется не сразу. Между травмирующим событием и началом болезни часто проходит время. По этой причине необходимо подробно расспросить пациента о его жалобах и перенесенных ранее травмах, заболеваниях, последствия которых могли оказать негативное влияние на клетки мозга.
Далее на помощь медикам приходят современные диагностические методы: компьютерная томография (КТ) головного мозга, электроэнцефалография (ЭЭГ), МРТ (магнитно-резонансная томография), ЯМР (ядерно-магнитный резонанс). Обязательные лабораторные исследования крови и мочи, в том числе биохимический анализ крови. Может также назначаться исследование спинномозговой жидкости.
Прогноз заболевания
На поздней стадии прогноз нельзя назвать благоприятным, т.к. полное восстановление клеток мозга в этом случае практически невозможно. Однако ситуация кардинально иная, если патологию удаётся выявить на ранней стадии. Пока болезнь не зашла слишком далеко, ее последствия обратимы.
Случаи полного восстановления пациента не так уж редки, но при условии правильного лечения, соблюдения врачебных предписаний. Самое малое, что можно сделать на ранних стадиях, – это остановить прогрессирование энцефалопатии. Чем раньше начать лечить заболевание, тем благоприятнее прогноз, тем больше шансов на избавление от недуга. Однако лечение будет длительным. Как самому больному, так и его близким, потребуется настойчивость, терпение и желание одолеть недуг всеми доступными способами. После восстановления функций мозга человеку нередко требуется социальная реабилитация.
Причины и патогенез
К поражению мозга могут привести многие патологические состояния, травматические повреждения, различные интоксикации, недостаток кислорода, витаминов и др.
Энцефалопатия может быть врожденной (перинатальной) и приобретенной.
Среди причин первичной патологии:
- родовая травма, асфиксия новорожденного;
- патологическое течение беременности: инфекции, хронические заболевания, употребление алкоголя и наркотических веществ, гормональные сдвиги, патология плаценты;
- резус-конфликт;
- нарушения обмена, обусловленные наследственностью.
Риск врожденной формы увеличивается при преждевременных родах, аномалиях и слабости родовой деятельности.
Наиболее частыми причинами энцефалопатии являются:
перенесенные травмы головы;
- сердечно-сосудистые заболевания: ишемическая болезнь, ревматизм, нарушения ритма;
- гипертония;
- атеросклероз сосудов головного мозга;
- болезни крови;
- алкогольная, наркотическая интоксикации;
- отравления лекарственными препаратами;
- тяжелые инфекционные процессы;
- сахарный диабет;
- новообразования;
- болезни печени, желчевыводящих путей, поджелудочной железы;
- почечная недостаточность;
- дефицит витаминов группы В;
- воздействие радиации.
К провоцирующим факторам, способствующим развитию энцефалопатии, относятся: избыточный вес, курение, алкоголизм, хронические стрессы, запущенная патология шейного отдела позвоночника.
Энцефалопатия любого происхождения имеет диффузный характер, то есть затрагивает различные структуры мозга.
Морфологические признаки болезни:
- уменьшение количества нервных клеток вещества мозга, т.е его атрофия;
- очаги некроза;
- микрогеморрагии и отечность тканей мозга.
В основе патогенеза энцефалопатии – гипоксия, обменные нарушения, разрушение и гибель нейронов. Эти изменения обусловлены кислородной недостаточностью, воздействием токсинов, дефицитом продуктов метаболизма.
Классификация
Заболевание делится на 2 большие группы: врожденную (перинатальную) и приобретенную. Резидуальная энцефалопатия врожденного характера возникает, когда ребенок, родившийся с энцефалопатией, не был вылечен, или лечение не было эффективным. Чаще всего первичную перинатальную энцефалопатию просто не замечают, и болезнь проявляется позже.
Причины врожденной патологии — наследственные генетические факторы или аномальное течение беременности и родов:
- родовые травмы;
- обвитие шеи малыша пуповиной, гипоксия;
- перенесенные беременной матерью тяжелые инфекционные заболевания;
- резус-конфликт;
- нейроинфекции;
- токсическое воздействие на плод.

Приобретенная резидуальная энцефалопатия делится на следующие виды:
- метаболическая – нарушение внутриклеточного обмена веществ;
- лучевая – гибель клеток под действием облучения;
- дисциркуляторная – хроническая сосудистая дисфункция головного мозга;
- аноксическая – кислородное голодание мозга, часто вызывается повышенным артериальным давлением;
- атеросклеротическая – развитие атеросклероза нервных тканей;
- билирубиновая – отравление организма при высоком содержании билирубина в крови;
- диабетическая;
- гипогликемическая – недостаток глюкозы в крови в течение длительного периода;
- токсическая – воздействие нейротропных токсинов и продуктов жизнедеятельности патогенных микроорганизмов;
- посттравматическая.
Диагностика
Поставить точный диагноз может только специалист клиники после проведения детального обследования.
Первичная диагностика осуществляется врачом-неврологом и включает:
- Сбор жалоб и анамнеза, подробный опрос пациента и его родных.
- Общий и неврологический осмотр.
- Лабораторные методы: анализы крови и мочи, на гормоны, определение уровня сахара и холестерина, исследования липидного и углеводного обмена, реологических свойств крови, пункция спинномозговой жидкости.
- Консультации смежных специалистов.
Для выявления морфологических и физиологических нарушений необходимо провести инструментальное обследование:
- ультразвуковые методы исследования состояния магистральных артерий (дуплексное сканирование, РЭГ), которые позволяют выявить стеноз, перегибы, аномалии развития сосудов и дают информацию о состоянии церебрального кровообращения;
- УЗИ головного мозга;
- электроэнцефалография (характерна дезорганизация биоэлектрической активности мозга);
- КТ и МРТ обнаруживают изменения вещества мозга сосудистого генеза, соответствующие клиническим проявлениям;
- по показаниям назначают ЭКГ, УЗИ сердца (при подозрении на кардиогенную природу нарушений) печени, рентгенографию легких, экскреторную урографию.
К критериям, которые помогают подтвердить диагноз, относятся:
- наличие жалоб и клинической картины (рассеянные органические симптомы на ранних стадиях или неврологические синдромы на более поздних);
- факторы риска: гипертоническая болезнь, сахарный диабет и др.;
- признаки морфологических изменений вещества мозга по данным МРТ, КТ;
- наличие симптомов сердечно-сосудистой патологии, ангиопатии;
- поражение цереброваскулярного русла;
- объективно выявляемые неврологические или нейропсихологические симптомы с тенденцией к прогрессированию;
- лабораторные данные, свидетельствующие об изменении состава крови.
Для оценки состояния когнитивной сферы проводится нейропсихологическое тестирование: MMSE, «Рисование часов», запоминание пяти слов и др. Цель обследования – предупреждение развития деменции, определение степени выраженности расстройств и назначение адекватной терапии.
Диагностика и терапия
Для постановки диагноза «энцефалопатия головного мозга» используется физическое исследование и специальные клинические тесты, позволяющие определить измененное психическое состояние – координационные, памяти, на умственные способности и т.д. Огромное значение имеет и наличие первичного заболевания (аноксии, гипертонии, почечной недостаточности, проблем с печенью и др.) – такой подход обусловлен тем, что данный психоорганический синдром является лишь осложнением вышеуказанных заболеваний.
Специалист-невролог изучает список лекарств, которые принимает пациент, так как среди них могут быть и такие, которые провоцируют возникновение симптомов энцефалопатии.
Также для диагностики необходимы и следующие исследования:
- контроль артериального давления;
- развернутый анализ крови;
- метаболические тесты, подразумевающие определение содержания в крови кислорода, электролитов, аммиака, глюкозы, ферментов печени, лактата;
- замер уровня токсинов в организме, а также наркотиков и алкоголя;
- проверка функции почек;
- анализы на инфекции;
- ЭЭГ и энцефаллограмма;
- рентгенография;
- допплер-звук, позволяющий определить абсцессы и аномальный приток крови;
- МРТ и КТ – для обнаружения абсцессов, анатомических аномалий, опухолей мозга;
- анализ аутоантител.
Конечно, это не весь перечень проводимых мероприятий, но и не все они нужны для каждого пациента – конкретные исследования назначает врач индивидуально, основываясь на состоянии больного и в соответствии с имеющейся первичной болезнью.
Что касается новорожденных, то в целях своевременного обнаружения у них энцефалопатии стало практикой сразу после рождения проводить эхографию.
Схема лечения энцефалопатии головного мозга продумывается в зависимости от того, какие причины ее вызывали – принимаются меры к их устранению. Так, прописываются медикаменты, стабилизирующие давление, работу печени и почек, хондропротекторы для суставов, нейровитамины – отвечающие за работу нервных клеток в мозге витамины группы В, и т.д.
Например, при краткосрочной аннексии назначают кислородную терапию; в случае диабетической энцефалопатии при гипергликемии используют инсулин, при гипогликемии – глюкозу; уремическая энцефплопатия требует диализ или трансплантация почки; токсическая – антибиотики, лактулозу, ангиоэнцефалопатическая – препараты для снижения давления, мочегонные, улучшающие питание клеток мозга, укрепления стенок сосудов, антиоксиданты и т.д.
Естественно, что необходимо восстановление нормального кровоснабжения мозга, разжижение крови, укрепление сосудов – для этого тоже имеются определенные лекарственные средства. В тяжелых случаях необходимо провести очищение крови или хирургическое вмешательство.
Кроме фармотерапии достичь желаемого результата поможет:
- курс остеопатии;
- массаж воротниковой зоны;
- иглоукалывание;
- магнитотерапия;
- электрофорез и т.п.
Больному рекомендуется вести здоровый образ жизни, заниматься спортом, больше гулять, сбалансировано питаться, отказаться от вредных привычек. Если серьезно относится к советам лечащего врача, то можно вести нормальный образ жизни, сведя к минимуму проявления энцефалопатии. Однако если она находится в запущенном состоянии, то есть повреждение мозга и измененное психическое состояние значительны, двигательные функции нарушены, то все это не поможет – придется пройти реабилитацию. Для этого существуют специализированные неврологические центры.
Еще раз необходимо упомянуть, что очень важно вовремя начать лечение энцефалопатии головного мозга, чтобы предотвратить необратимые его повреждения и не позволить человеку впасть в кому и умереть. В первую очередь необходим точный диагноз и незамедлительное лечение основной причины синдрома – соматическое заболевание, ведь так можно избежать поражения главного органа нервной системы
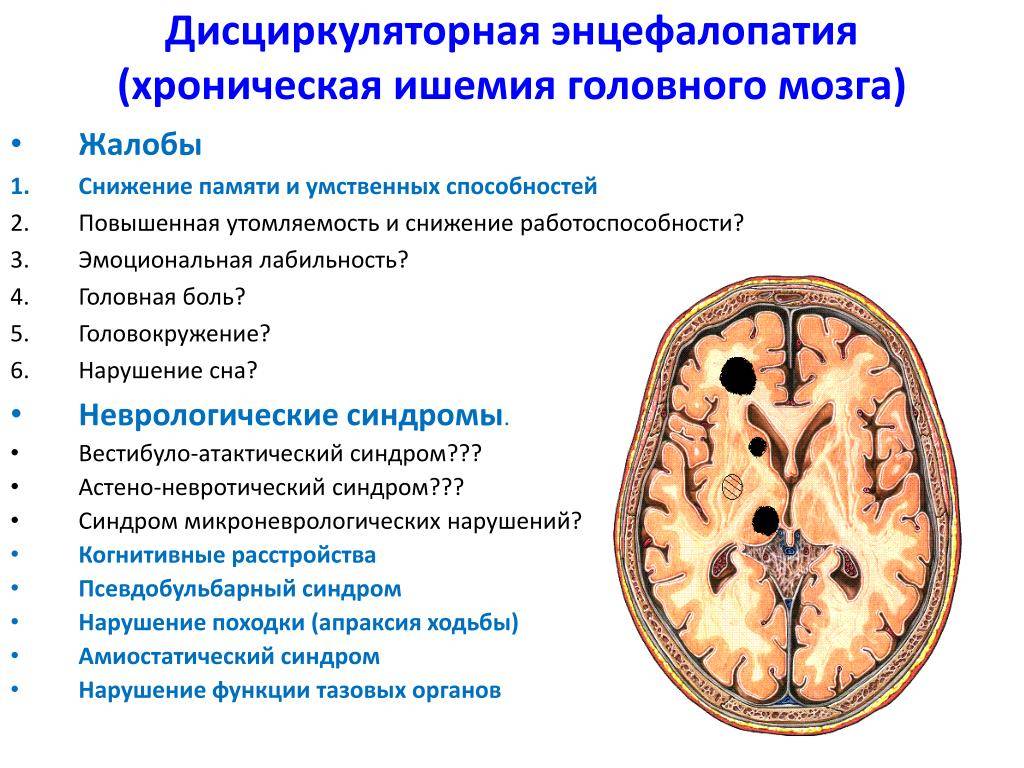
Клиническая картина
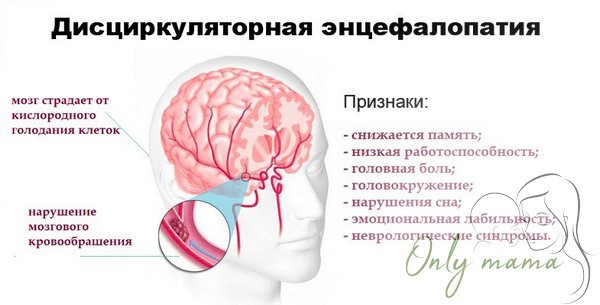
В зависимости от выраженности клинических нарушений выделяют 3 стадии заболевания. Каждая из стадий в свою очередь может быть компенсированной, субкомпенсированной и декомпенсированной.В 1 стадии – наблюдаются головные боли, ощущение тяжести в голове, головокружения, нарушение сна, снижение памяти и внимания, утомляемость, раздражительность, эмоциональная неустойчивость. В неврологическом статусе выявляется рассеянная мелкоочаговая неврологическая симптоматика, недостаточная для диагностики очерченного неврологического синдрома. Жалобы обычно проходят после отдыха или отпуска.Во 2 стадии – наблюдаются аналогичные, но более интенсивные жалобы, прогрессивно ухудшается память, присоединяется шаткость при ходьбе, возникают затруднения в профессиональной деятельности, возможны обмороки, упорные нарушения сна; появляется отчетливая симптоматика органических неврологических поражений головного мозга, заметны изменения МРТ и КТ головного мозга.3 стадия характеризуется уменьшением количества предъявляемых жалоб, что связано с прогрессированием когнитивных нарушений – происходит значительное снижение памяти и внимания, сужается круг интересов, и постепенно развивается деменция (слабоумие). Критика к своему состоянию снижается. В неврологическом статусе выявляется несколько неврологических синдромов, что свидетельствует о многоочаговом поражение головного мозга, кроме того, появляются значительно выраженные изменения МРТ и КТ головного мозга.Часто наблюдается псевдобульбарный синдром: дисфония, дизартрия и дисфагия, сочетающиеся с симптомами орального автоматизма, повышением глоточного и нижнечелюстного рефлекса, насильственным плачем и смехом.Псевдобульбарный синдром обусловливается множественными мелкоочаговыми изменениями в белом веществе обоих полушарий мозга или мозгового ствола, разрушающими супрануклеарные волокна обеих сторон. При поражении подкорковых узлов возникают различные экстрапирамидные симптомы, которые изредка могут достигнуть степени паркинсонизма. На глазном дне в этой стадии отмечаются грубые изменения: при атеросклерозе – склероз сосудов сетчатки, иногда симптомы медной и серебряной проволоки, при гипертонической болезни – гипертонический ангиосклероз и ретинопатия с феноменом артериовенозного перекреста (симптом Салюса I – II – III), феноменом Гвиста, иногда геморрагии.
Последствия дисциркуляторной энцефалопатии
Дисциркуляторная энцефалопатия часто предшествует развитию мозгового инсульта, поэтому выявление и лечение таких больных, особенно на ранних стадиях заболевания, — важнейшее направление в профилактике мозгового инсульта. Вторая, и особенно, третья стадия дисциркуляторной энцефалопатии могут сопровождаться выраженными двигательными и когнитивными нарушениями, психическими расстройствами, у некоторых больных развивается деменция, поэтому своевременное лечение дисциркуляторной энцефалопатии позволяет предотвратить развитие дементирующих процессов.
Какие бывают разновидности синдромов ППЦНС?
ППЦНС условно делится на несколько периодов, в зависимости от того, на какой стадии было выявлено нарушение и как оно проявилось.
– Острый период длится от 7 до 10 дней, крайне редко, но он может растянуться и до месяца.
– Период, в которым происходит восстановление (восстановительный период), может длиться до 6 мес. Если организм ребенка восстанавливается медленно, то данный период может занять до 2 лет.
Детские неврологи выделяют следующие разновидности перинатальных поражений ЦНС в зависимости от сопутствующих симптомов и синдромом:
– Нарушение мышечного тонуса. Этот синдром диагностируется согласно отклонениям от нормы в зависимости от возраста грудного ребенка. В начальный период времени жизни ребенка, достаточно сложно диагностировать данный синдром, так как помимо этого встречается физиологический гипертонус (физиологическая скованность мышц новорожденного).
– Синдром нервно-рефлекторной возбудимости – синдром, связанный с нарушением сна, дрожанием подбородка, вздрагиваниями ребенка на любой шорох или прикосновение. Данный синдром можно диагностировать только в том случае, когда будет исключены соматические заболевания новорожденного (например, кишечные колики). При осмотре такого ребенка невролог определяет повышение сухожильных рефлексов, а также усиление (оживление) автоматизмов новорожденного (рефлекс Моро).
– Синдром угнетения нервной системы. Такой синдром по своим характеристикам противоположен предыдущему. Его диагностируют у детей, которые в первые месяцы своей жизни не активны, они много спят, у них понижен тонус, они не могут удерживать голову, плохо цепляются своими ручками.
– Неблагоприятный прогноз для ребенка, если развился синдром внутричерепной гипертензии. Основными его признаками являются повышенная возбудимость и нервозность, при этом начинает набухать и уплотняться родничок. Появляются частые срыгивания. При осмотре невролог замечает избыточный рост окружности головы, возможно расхождение швов черепа, симптом Грефе (симптом «заходящего солнца»).
– Одним из наиболее опасных и тяжелых состояний при ППЦНС является судорожный синдром, именно он является одним из наиболее серьезных проявлений при перинатальном поражении ЦНС.
Кроме того, любая внимательная мама может заметить отклонения в состоянии здоровья у своего ребенка намного быстрее, чем врач невролог, хотя бы потому, что она наблюдает за ним круглосуточно и не один день.

В любом случае, малыш, живя первый год с любыми (даже минимальными, но не проходящими) отклонениями в состоянии здоровья требует неоднократных консультаций у специалистов медицинского центра, включение его в программу диспансеризации (т.е. пристального наблюдения неврологом и при необходимости — дополнительного обследования, такого как УЗИ головного мозга, электроэнцефалография, исследование крови для определения компенсаторного потенциала нервной системы и т.д.). На основании полученных заключений специалистами центра разрабатывается план развития такого ребенка, подбирается индивидуальная схема профилактических прививок, введения прикормов в рацион питания, а также проведения лечебных мероприятий при необходимости.
Какие симптомы и диагностические критерии у ППЦНС?
– Не каждая мама, которая не имеет медицинского образования, сможет на первый взгляд отличить и определить, что у ее ребенка перинатальное поражение ЦНС. Но, неврологи с точностью определяют заболевание по появлению симптомов, которые не свойственны другим нарушениям.
– при осмотре малыша может быть обнаружен гипертонус или гипотонус мышц;
– ребенок чрезмерно беспокоен, тревожен и возбужден;
– возникновение дрожания в области подбородка и конечностей (тремор);
– появление судорог;
– при осмотре с молоточком заметно нарушение рефлекторной сферы;
– появление неустойчивого стула;
– меняется частота сердечных сокращений; появление неровностей на коже ребенка.
Как правило, после года данные симптомы пропадают, но затем появляются с новой силой, поэтому запускать данную ситуацию просто нельзя. Одним из наиболее опасных проявлений и последствий ППЦНС при отсутствии реакции на симптоматику является приостановка развития психики ребенка. Не развивается речевой аппарат, наблюдается задержка развития моторики. Также одним из проявлений заболевания может стать церебрастенический синдром.