Как долго длится «мокрый» кашель?
Различают три основных временных периода, характеризующих форму кашля:
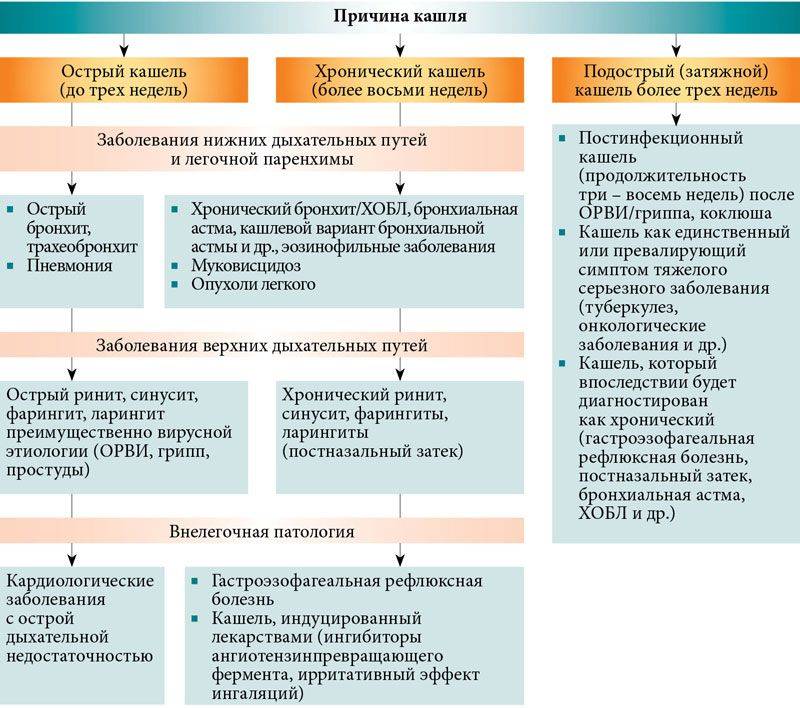
- Острый. Как правило, обусловлен острой респираторной инфекцией и длится не более 3-х недель (бронхит, ОРВИ). Исходя из врачебной практики, 50% дошкольников избавляются от кашля за 10 дней, а 90% – за 25 дней.
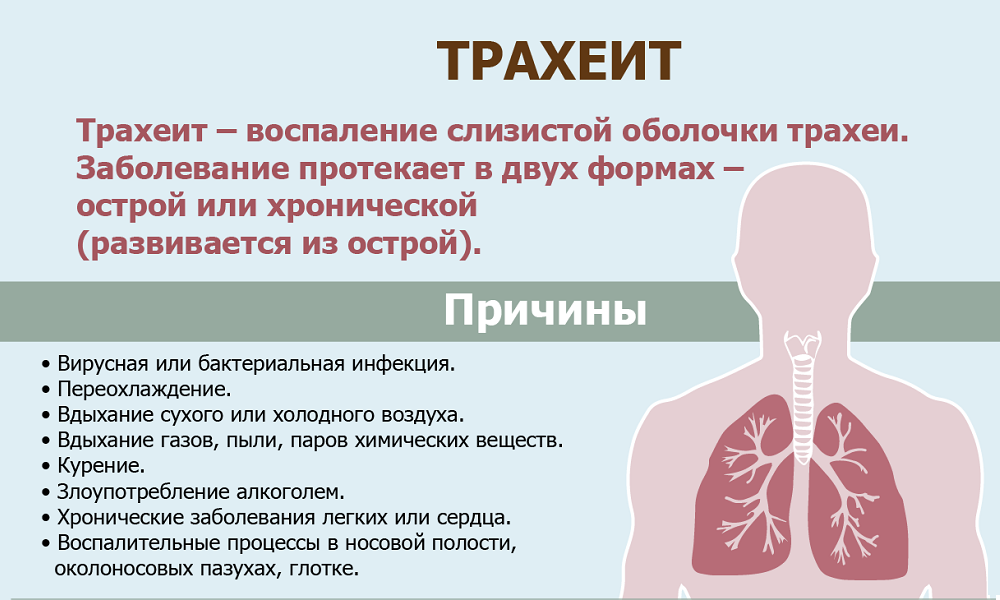
- Затяжной. Продолжительность затяжного кашля может составлять от 3 недель до 2 месяцев. Он возможен при рецидивах бронхита или трахеите, вызванных инфекцией. Ребенок постоянно кашляет без видимых улучшений.
- Хронический. Кашель длится более 6 недель, при этом периодически симптомы могут стихать. Дети могут болеть несколько раз в год на фоне недолеченного заболевания, а также и по неинфекционным причинам (бронхиальная астма, гастроэзофагеальный рефлюкс).
Говорить в данном случае о том, насколько опасно игнорировать симптомы и затягивать лечение – излишне. Бдительные родители не допустят развитие болезни до хронической стадии или появления опасных осложнений.
Народные средства для лечения кашля
Применение натуральных средств для лечения кашля не требует рецепта, но правильнее не заниматься самолечением, а обратиться к врачу, особенно если речь идет о кашле ребенка.
- Лечение сухого кашля жженым сахаром. Это старое, проверенное домашнее средство. Вот рецепт его приготовления: насыпав в чайную ложку сахарный песок, нагревают ее на огне, пока песок не расплавится и не станет коричневым. Остуженный леденец рекомендуется сосать при каждом позыве к кашлю.
- Лечение сухого кашля ингаляциями. Пять-шесть картофелин в мундире разваривают до глубоких трещин. Слив воду, ставят кастрюлю на табуретку. Из плотной бумаги свертывают конусную трубку длиной в 40 сантиметров (чтобы не обжечься). Широким концом этой трубки накрывают кастрюлю с горячей картошкой, а узкий конец берут в рот и вдыхают горячий пар 10-15 минут. Два-три сеанса такой паровой ингаляции смягчают кашель, делают его продуктивным.
- Лечение сухого кашля травами. Страдающим от сухого кашля помогут исландская керпена, корни солодки, листья эвкалипта и специальные травяные смеси от сухого кашля.
- Лечение влажного кашля травами. При влажном кашле помогают: трава тимьяна и орегано, анис, малина, цветы липы.
Как облегчить мокрый кашель? – советы родителям.
Поговорим о режимных моментах, которые очень важны и которые необходимо соблюдать, помимо назначений врача. Они заключаются в следующем:
- Родителям следует обеспечить прохладный влажный воздух в детской комнате: температура воздуха должна быть 18-20 °С, а влажность не менее влажность 60%.
- Как можно чаще давайте ребенку обильное питьё: вода, молоко, компот из сухофруктов или чай без добавок. Это поможет уменьшить вязкость секрета.
- Питание ребенка не должно вызывать раздражение горла, оно должно быть теплым, жидким или мягким.
- Не стоит ограничивать двигательную активность ребенка, так как движения стимулируют отхождение мокроты и ускоряют процесс выздоровления.
Если вам не удалось избавить ребенка от кашля в течении двух недель, необходимо обратиться к детскому отоларингологу в Калининграде, чтобы исключить патологии ЛОР-органов и не допустить перехода заболевания в хроническую форму. Мы призываем калининградцев объективно оценивать состояние ребенка.
Можно ли сдерживать кашель?
Мы говорим обычно: «Я кашляю». Это, по существу неверно, нашего активного участия в кашле нет. Больной при большом желании может подавить кашель лишь на несколько секунд, но полностью удержать кашель невозможно. Но можно его предотвратить. Для этого дома предварительно, перед уходом надо как следует откашляться. Несколько глубоких вдохов и быстрых выдохов, особенно после горячего чая с медом, облегчают откашливание и выделение скопившейся за день мокроты.
Совет помогает только страдающим некоторыми хроническими легочными болезнями, при которых перемена положения тела усиливает кашель. Врачу приходится слышать от таких больных: «Не могу лежать на спине, на левом (или правом) боку, начинает бить кашель». В таких случаях в легких обычно имеются полости, а чаще всего расширения бронхов (бронхоэктазы), в которых скапливается мокрота, как в бутылке. Пока мокрота находится в расширенной полости, она не вызывает кашля. При перемене положения тела мокрота медленно вытекает в отводящий бронх, и тогда начинается кашель.
Понимая этот механизм, больной должен был бы вместо слов: «Не могу лежать на правом (левом) боку», — сказать: «Приходится лечь на правый (левый) бок, чтобы откашлять мокроту»
Очень важно удалить из легкого все, что там накопилось. Обучиться процедуре бронхиального дренажа нелегко, но необходимо
Как распознать тип кашля у вашего ребенка
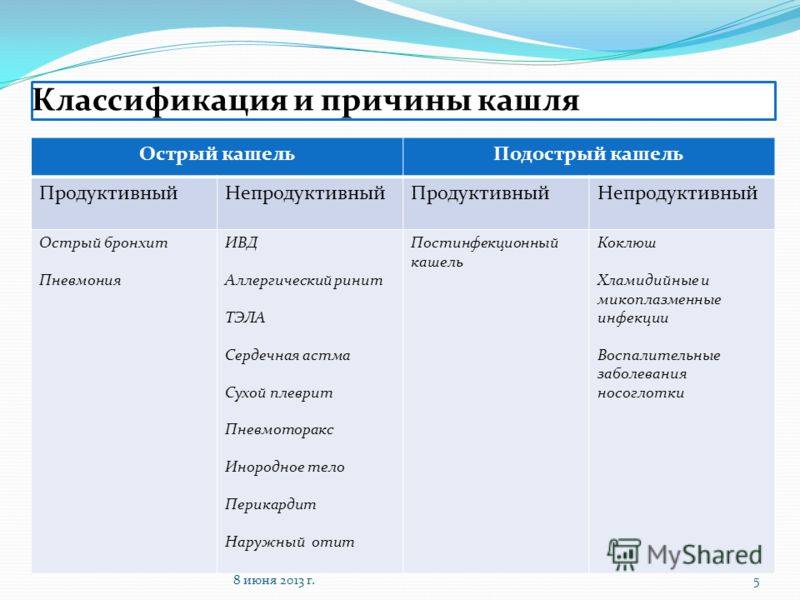
В зависимости от типа кашля существуют разные методы лечения. Чаще всего кашель у детей диагностируют в зависимости от того, как долго он длится и где локализуется. По длительности кашля различают острый, подострый и хронический кашель.
ОСТРЫЙ КАШЕЛЬ
Острый кашель продолжается до 3 недель. Обычно он может быть вызван вирусной инфекцией верхних дыхательных путей (расположенных в носу и горле). Инфекции верхних дыхательных путей с кашлем (большую часть из них составляет насморк) у детей школьного возраста обычно возникают около 7–10 раз в год. Обычно 50% всех детей выздоравливают от острого кашля за 10 дней.
ПОДОСТРЫЙ КАШЕЛЬ
Подострый кашель длится дольше острого кашля — от 3 до 8 недель. Обычно причиной является длительная вирусная инфекция верхних дыхательных путей или бактериальная инфекция, как и при остром кашле. Подострый кашель — это длительный острый кашель.
ХРОНИЧЕСКИЙ КАШЕЛЬ
Если кашель сохраняется даже после 8 недель, то это хронический кашель, и инфекция, вероятно. распространилась на нижние дыхательные пути, поражая бронхи. Только врач может определить, является ли кашель специфическим или неспецифическим.
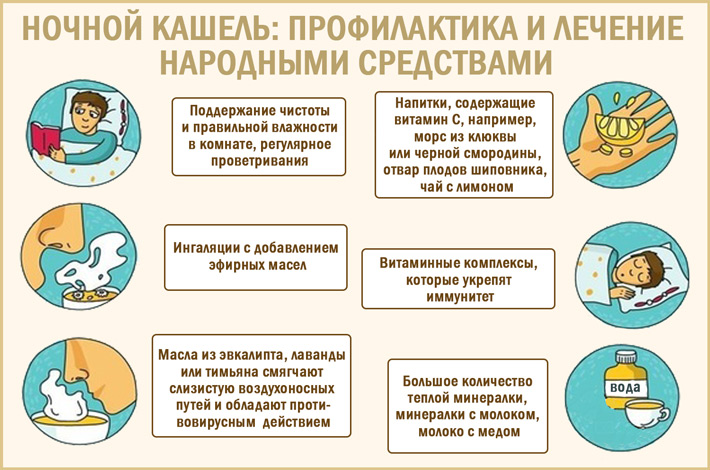
Как остановить приступ кашля у ребенка?
Для того, чтобы остановить приступ кашля утром и ночью, применяют одинаковые приемы
Для правильной помощи ребенку не так важно время суток, сколько характер кашля: сухой или влажный. . При приступе сухого кашля следует хорошо увлажнить слизистую: прополоскать горло теплой минералкой или даже обычной водой, отваром ромашки, можно промыть нос
Желательно проветрить детскую и увлажнить воздух любым способом. Можно отвести ребенка в ванную комнату и включить горячую воду, чтобы ребенок дышал влажным воздухом. Когда ребенок перестанет кашлять, предложите ему рассосать пастилку на основе меда или обычный леденец – они способствуют увлажнению слизистой.
При приступе сухого кашля следует хорошо увлажнить слизистую: прополоскать горло теплой минералкой или даже обычной водой, отваром ромашки, можно промыть нос. Желательно проветрить детскую и увлажнить воздух любым способом. Можно отвести ребенка в ванную комнату и включить горячую воду, чтобы ребенок дышал влажным воздухом. Когда ребенок перестанет кашлять, предложите ему рассосать пастилку на основе меда или обычный леденец – они способствуют увлажнению слизистой.
При влажном кашле самое главное – помочь организму избавиться от мокроты. Для этого сделайте легкий массаж: надо перевернуть ребенка на живот и легко постукивать по спине. Затем ребенка следует посадить или уложить на высокие подушки.
Влажный кашель ночью у ребенка может возникнуть и от насморка: в лежачем положении жидкость стекает по горлу, вместо того, чтобы выводиться через носовые ходы. Поэтому при влажном кашле ребенку следует высморкаться.
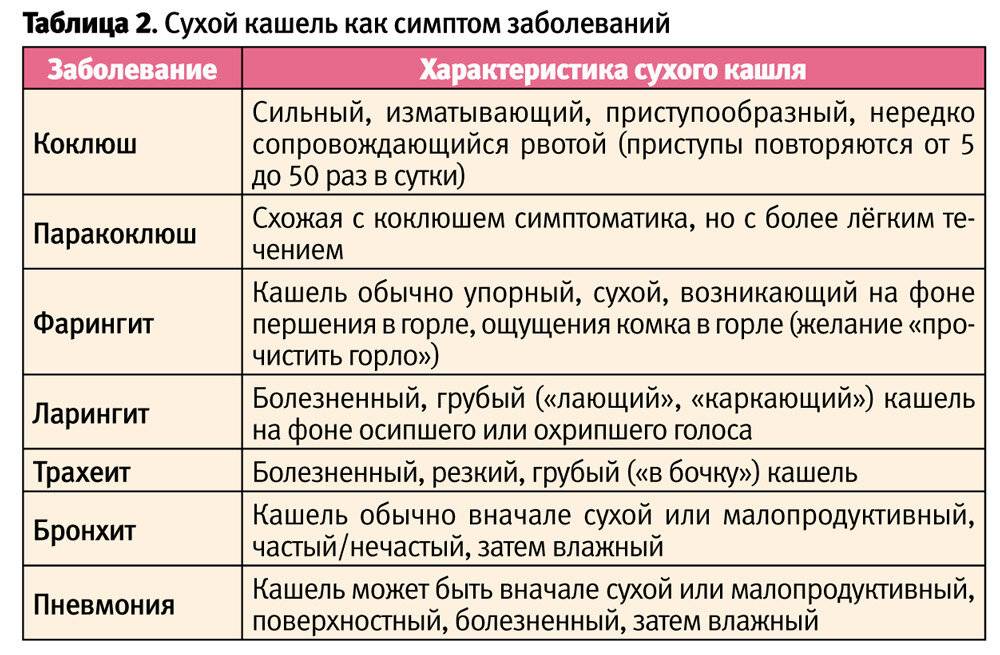
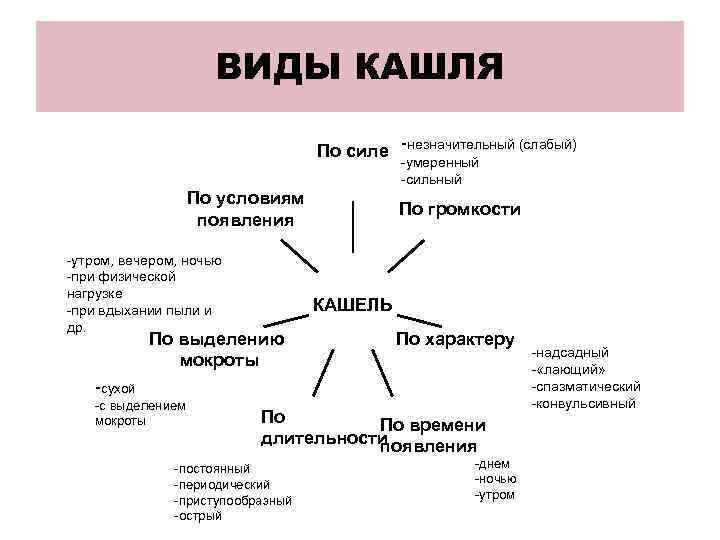
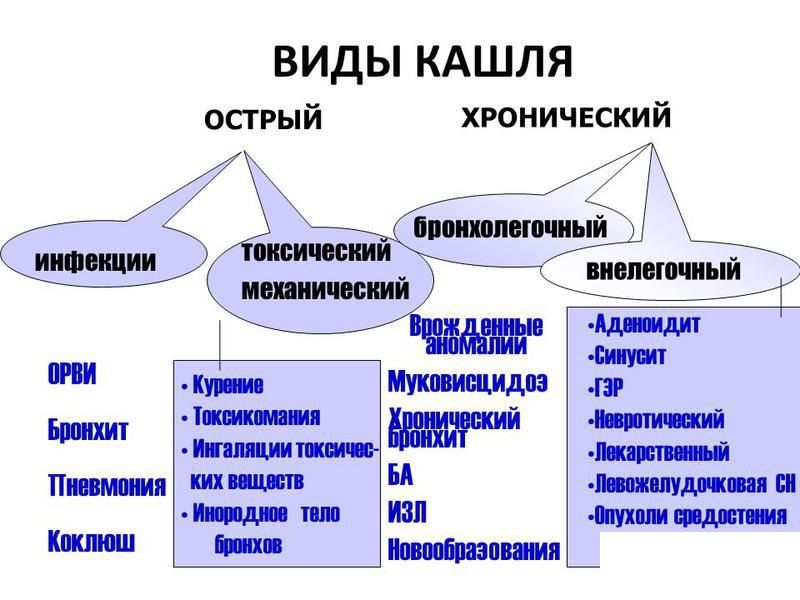
Виды кашля
В
практике педиатров принято рассматривать несколько видов кашля, каждый из
которых является признаком того или иного заболевания.
В том случае, когда у ребенка в ночное
время неожиданно развивается навязчивый сухой кашель лающего характера с
практически полным отсутствием (или незначительным отделением) мокроты, это
может сигнализировать о развитии острого вирусного воспаления верхних
дыхательных путей.
Если кашель из сухого переходит во
влажный, возникает подозрение на развитие бронхита. В то же время при появлении
влажного кашля (и полном отсутствии «сухой» стадии), нужно обязательно сделать
рентген, дабы исключить пневмонию.
При бронхиальной астме у ребенка
наблюдается спастический кашель. Следует отметить, что такое состояние у детей
первого жизни может быть симптомом обструктивного бронхита.
У детей, перенесших бронхит, в ночное
время может развиваться затяжной кашель, связанный с гиперсекрецией мокроты.
Также он может возникать по причине затека слизи из носоглотки или вследствие
воспаления небной миндалины.
Приступообразный кашель,
сопровождающийся выделением комочков твердой слизи, длящийся более шести недель,
характерен для трахеита и трахеобронхита вирусной этиологии, а также он может
наблюдаться после коклюша, протекающего в нетипичной форме.
Особенности острого и хронического бронхита у детей
В большинстве случаев врачи справляются с лечением острой формы бронхита у детей. Если спустя четыре недели ребёнок продолжает кашлять, то диагноз меняют на затяжной бронхит. Подобное состояние продолжается до нескольких месяцев.
Главная опасность острой формы заключена в последствиях и осложнениях бронхита у детей. Про риск развития хронического бронхита или пневмонии уже говорилось. Возможно также перерастание в обструктивный бронхит, при котором начинаются проблемы с самим дыханием из-за отека и спазма. Развивается дыхательная недостаточность, одышка, становится тяжело дышать, что несет реальную угрозу жизни, особенно если ребёнок еще мал и с трудом может объяснить свои ощущения. В таком случае нужно как можно скорее обратиться к врачу, а при резком ухудшении состояния или выраженном ограничении дыхания – незамедлительно вызвать скорую помощь5.
Педиатры успешно проводят лечение острого бронхита у детей, но с хронической формой все сложней. Ее достаточно тяжело обнаружить у ребенка, ведь официально, диагноз ставится по прошествии двух лет минимум.
Для выявления хронической формы может потребоваться дополнительная диагностика, наблюдения, сбор анамнеза (опрос) у родителей. Сопоставив все данные, наблюдения, врач может поставить правильный диагноз.
При выявлении хронической формы важно вовремя замечать обострения заболевания, а также его ремиссии (затихание). Когда организм ребёнка атакует очередной приступ, проявляются следующие симптомы интоксикации:
- Возникает головная боль, слабость, ухудшается общее самочувствие;
- Повышенная потливость, особенно ночью;
- Ощущается постоянная усталость;
- Может повыситься температура.
Когда наступает ремиссия, все симптомы уходят, как сам кашель5.
Недавно терминология хронического бронхита у детей порождала споры в медицинском сообществе. У взрослых людей толчком для формирования хронического заболевания становятся курение или работа, связанная с опасным химическим или механическим производством (например, шахтеры). По понятным причинам, подобное не может относиться к ребёнку. Однако хронический бронхит у детей возникает довольно часто.
Также дети чаще страдают от бактериальной инфекции. Возможно, это связано с тем, что иммунитет в раннем возрасте еще плохо сформирован. Любое острое респираторное заболевание открывает доступ к бактериальному заражению, иммунитет просто не успевает среагировать, так как занят вирусной инфекцией2.
Спрей Тантум® Верде при местном лечении ОРВИ и простуды у детей
Для лечения симптомов ОРВИ и простуды у детей рекомендован спрей Тантум Верде. Он снимает воспаление и помогает в борьбе против сезонных вирусных инфекций благодаря активному веществу бензидамину.Тантум Верде оказывает противовоспалительное, местное обезболивающее и антимикробное действие.Это означает, что лекарство помогает не только облегчить боль, но и действует на ее причину – воспаление.
Рекомендуемые дозировки спрея Тантум Верде:
- детям 3–6 лет – по 1 впрыскиванию на каждые 4 кг массы тела, но не более 4 впрыскиваний (максимальная разовая доза) 2 – 6 раз в день
- детям 6–12 лет − по 4 впрыскивания 2 – 6 раз в день
- детям старше 12 лет, взрослым и больным пожилого возраста − по 4 – 8 впрыскиваний 2 – 6 раз в сутки
Спрей Тантум Верде
подробнее
Раствор Тантум Верде
подробнее
Таблетки Тантум Верде
подробнее
Симптомы и признаки бронхита
Бронхит чаще всего проявляется на фоне острого респираторного заболевания. Сами вирусы предпочитают верхние дыхательные пути, однако до бронхов инфекция доходит практически всегда4.
Перед тем, как ребенок начнет кашлять, а врач поставит диагноз бронхит, проявляются симптомы свойственные острым респираторным заболеваниям. Могут проявить себя следующие симптомы и признаки бронхита у детей:
- Высокая температура;
- Головная боль, беспокойство;
- Слабость, снижение активности, боль в мышцах, постоянная усталость
- Насморк, проявляющий себя в виде заложенности носа, слизистых выделений;
- Боль в горле, першение, осиплость;
- Самый характерный симптом – кашель и одышка. Сначала сухой, затем продуктивный с мокротой.
Кашель выделен неспроста, именно он является основным симптомом, после выявления которого строится план лечения. Кашель может возникнуть даже после полного отступления ОРВИ. Это часто наблюдается из-за ослабления общего и местного иммунитета, когда развивается бактериальное заражение. Кашель при острой форме бронхита могут называть непроходящим, его длительность указывает на развитие затяжного или хронического заболевания.
Кашель у детей могут вызывать и другие заболевания дыхательной системы – ларингит, трахеит, а в худшем случае – пневмония. Еще чаще вирус поражает сразу несколько участков, развивается трахеобронхит или ларинготрахеит.
Кашель – физиологический рефлекторный процесс, возникающий из-за раздражения слизистой дыхательных путей. При бронхите так организм пытается очистить бронхи, трахею и гортань от результата воспалительного процесса – мокроты4.
Бронхообструктивный синдром
Другой причиной появления приступов кашля является бронхообструктивный синдром. Это сопровождается удлинением выдоха, появлением свистящего шумного дыхания, приступов сильного удушья. Кашель чаще всего является непродуктивным, надсадным.
Бронхообструктивный синдром развивается вследствие развития вирусных респираторных инфекций. Также причиной развития является контакт с аллергеном, это один из признаков бронхиальной астмы.
Чтобы поставить диагноз бронхообструктивный синдром, врачами назначается рентгенография органов грудной клетки, спирометрия. Чтобы исключить аллергическое происхождение заболевания, назначается консультация аллерголога. Эффективным методом лечения является ингаляционная терапия.
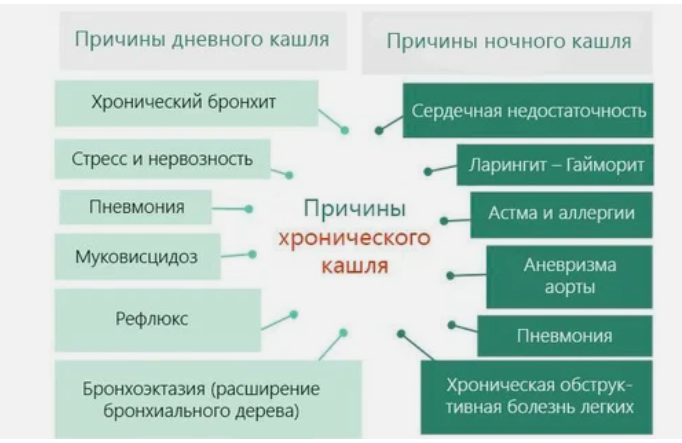
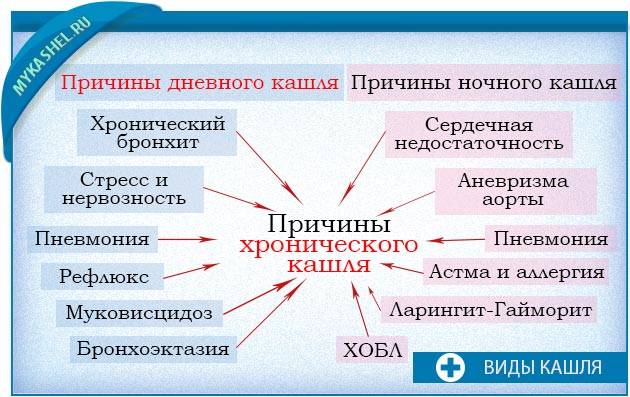
Причины возникновения ночного кашля
Существует
множество причин, провоцирующих развитие приступов ночного кашля у ребенка:
- Простудные заболевания вирусной и
бактериальной природы (ОРВИ, коклюш, трахеит, плеврит, бронхит, синусит,
фарингит, корь и т. д.); - Присутствие в организме ребенка
некоторых видов гельминтов (аскарид, анкилостом и пр.); - Желудочно-пищеводный рефлюкс (заброс
содержимого желудка в пищевод); - Бронхиальная астма;
- Различные аллергические реакции;
- Сердечные патологии;
- Воспаление аденоидов;
- Сильные эмоции;
- Присутствие во вдыхаемом воздухе
различных вредных веществ; - Перегретый и сухой, или наоборот, сухой
и холодный воздух; - Проникновение в дыхательные пути инородного
предмета; - Прорезывание зубов (в такой ситуации
приступы кашля возникают по причине повышенного выделения слюны); - Хламидиоз (заболевание, которое, как правило,
передается при сексуальных контактах, однако дети иногда заражаются контактно-бытовым
путем от больных родителей). В такой ситуации приступы ночного кашля могут
развиваться на фоне конъюнктивита (воспаления глаз).
Что
касается возникновения приступов именно в ночное время, то это состояние
объясняется тем, что в горизонтальном положении тела замедляется кровоснабжение
всех тканей и органов, а мокрота, скапливающаяся в легких и верхних дыхательных
путях, очень медленно рассасывается, в связи с чем, и развивается кашель.
Зачастую бывает так, что при возникновении приступов ночного кашля ребенок,
проснувшись, вынужден приподниматься, чтобы откашлять мокроту, скопившуюся на
слизистой оболочке гортани.
Пытаясь
облегчить состояние ребенка, родители должны понимать, что кашель – это не
заболевание, а только симптом. Поэтому для проведения адекватной терапии
предварительно следует выяснить, что на самом деле послужило причиной его
развития.
Лечение бронхита
Какие меры могут принять родители:
- обеспечить ребенку обильное питье, чтобы мокрота не скапливалась в бронхах и не присыхала к их стенкам;
- обеспечить прием рекомендованных врачом жаропонижающих препаратов при определенном уровне температуры тела (38-38,5 градусов);
- не стремиться согреть ребенка бытовыми обогревателями – они делают воздух слишком сухим и горячим, а при бронхите микроклимат должен быть прохладным (не выше 21 градуса) и с повышенной влажностью (примерно 70%);
- врач может научить вас специальному массажу, который нужно проводить с рекомендованной периодичностью (но не при высокой температуре!);
- не кормить ребенка силой, если он не хочет, – он и так испытывает большой стресс, плохо себя чувствует, поэтому не стоит усугублять.
Когда минует острая фаза, ребенку нужно гулять и дышать свежим воздухом. Причем даже при острой форме, когда больному тяжело выходить на улицу, можно и нужно организовывать «сеансы» свежего воздуха и солнечного света: например, выходить на балкон, предварительно тепло одев ребенка. Хорошая вентиляция легких снижает активность вирусов.
Какие препараты рекомендуются врачами?
Специалисты действуют очень осторожно с муколитическими средствами. При слабой грудной мускулатуре ребенку трудно отхаркивать большое количество мокроты, и она может буквально «залить» легкие
Препараты от кашля необходимы лишь в некоторых случаях:
- если у ребенка есть серьезные патологии легких (врожденные аномалии, малая выработка ферментов для разжижения мокроты и др.);
- при наличии обструктивного бронхита назначаются лекарства для расширения просвета бронхов;
- короткий курс муколитического препарата может быть назначен, если болезнь протекает тяжело, эта мера сочетается с массажем для отвода мокроты и лекарствами, которые стимулируют откашливание.
Помимо пероральных препаратов, могут быть прописаны ингаляции. Но только с использованием рекомендованных врачом лекарств и специальных приборов!
При бронхите исключить:
- горячие паровые ингаляции;
- перегрев грудной клетки горячими ванными, компрессами, одеждой, разогревающими мазями, горчичниками.
Меры профилактики
- Не курите рядом с ребенком, а лучше вообще в квартире.
- Своевременно делайте прививки от пневмококка и других бактерий-возбудителей этого недуга.
- Обеспечьте ребенку профилактику ОРВИ (не перегревайте его, надевайте ему одежду по погоде, проводите закаливания).
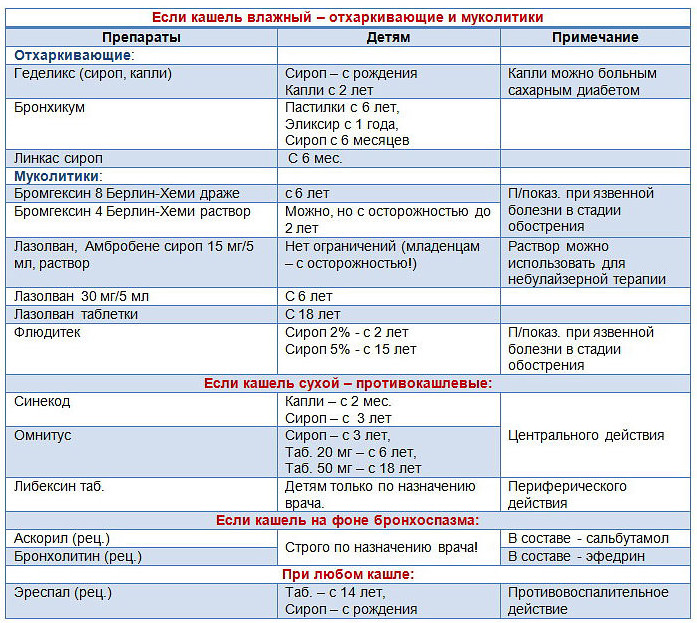
Медицинские препараты: что помогает при разных видах кашля
От продуктивности кашля зависит выбор соответствующего медицинского препарата. Традиционные лекарства разделяют на отдельные категории.
Муколитические
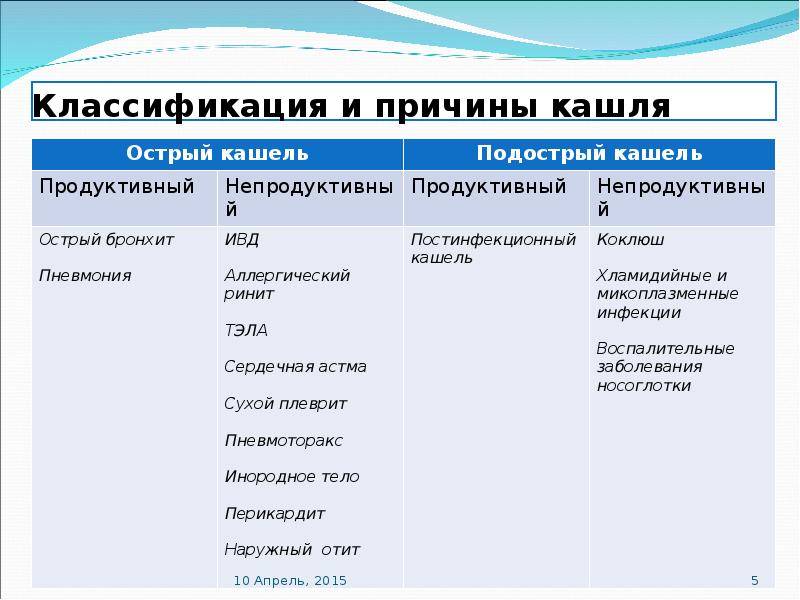
Муколитические лекарства в виде таблеток или сиропов применяют для уменьшения густоты слизи, и ее удаления. Второе их действие — это уменьшение выработки данного секрета. Средства с муколитическим действием применяют для улучшения откашливания. Какой препарат показывает себя как самое эффективное средство от кашля:
- амброксол;
- АЦЦ;
- бромгексин.
Избавление от мокрого кашля потребует около 7-10 дней комплексного лечения
Важно устранить причину кашля.
Отхаркивающее

Вязкость мокроты создает проблему с ее выведением. Эффективно откашлять густой секрет помогут отхаркивающие средства. В состав данных препаратов входят такие травяные экстракты и действующие вещества:
- бромгексин;
- трипсин;
- химотрипсин;
- чабрец;
- алтей;
- подорожник.
Это довольно активные компоненты, которые повышают потенциал рефлекторной защитной реакции. Перед этим экстракты трав снижают вязкость мокрот.
Бронхолитики
Бронхолитики назначают при диагнозах бронхит, бронхиальная астма или дисплазия легких. Они снимают спазм, и устраняют причину его возникновения. Существуют формы препаратов такие, как таблетки или растворы для ингаляций. В применением бронхолитиков нужно быть очень осторожными. Самостоятельное назначение может привести к сильному сужению просвета бронхов. Это приведет к застою слизи, спазмам легких и даже их отеку.
При астме, которая вызвана определенным видом аллергенов, назначают противогистаминные препараты. Они угнетают выделение гистаминов, которые в свою очередь провоцируют выработку большого количества слизи.
Противовоспалительные

Если кашель стал следствием бактериальной инфекции, то назначают антибиотики и противовоспалительные препараты. Данный вид лекарств способен улучшить общее состояние больного:
- снизить температуру;
- устранить ломоту в теле;
- избавить от головной боли.
В сочетании с антибиотиками, стероидными или нестероидными препаратами, назначают и сильное средство от кашля. Терапевт подберет нужный вид — с разжижающим компонентом, или угнетающим выраженный рефлекторный кашель.
Угнетатели нервных рецепторов
Сухой и мучительный кашель случается при трахеитах. При таком виде нужны препараты, подавляющие воздействие на нервную систему. Препараты воздействуют на мозговые центры, уменьшая их возбудимость. Имеют легкий эффект обезболивания. Назначаются при непродуктивном кашле
Препараты имеют множество противопоказаний, и должны использоваться с осторожностью.
Комбинированные средства
Данные лекарства считаются наиболее эффективными, так как сочетают в себе разжижающий и отхаркивающий эффект, а также бронхолитический и антигистаминный компоненты. Дополнительно могут иметь обезболивающее и жаропонижающее действие. Их назначают при вирусных инфекциях, так как одна таблетка может облегчить и состояние больного, и избавить от кашля.
Стоит учитывать все побочные реакции, которые могут возникнуть при приеме комбинированных средств. Лучше придерживаться рекомендаций лечащего врача, а не искать панацею в виде универсальной помощи.
Причины кашля у детей
Среди причин кашля можно назвать инфекционные заболевания, в том числе вялотекущие инфекции. Нельзя забывать и о детских контролируемых инфекциях, которые не теряют своей актуальности и продолжают оставаться реальной угрозой здоровью, особенно для невакцинированных детей.
Помимо инфекционной этиологии кашля не менее распространена аллергическая. Продукты питания, косметические средства, бытовая химия, пыльца растений, домашние питомцы — вот неполный список потенциальных источников аллергенов. Стоит помнить и об экологической обстановке в крупном городе.
Нельзя не сказать о том, что кашель нередко бывает проявлением другого заболевания. Перечень этих заболеваний несколько отличается у детей и взрослых. Например, маленькие пациенты часто становятся заложниками аденоидита, диагностировать и вылечить который поможет только . Кашлевой симптом также может выступать в роли предвестника такого тяжёлого заболевания, как бронхиальная астма.
Кашель. Фармацевтическая опека больных с простудными заболеваниями
И. А. Зупанец, Н. В. Бездетко, Национальная фармацевтическая академия
Украины
Заболевания органов дыхания достаточно часто встречаются среди всех слоев населения.
Их распространенность почти такая же, как заболеваний органов кровообращения, и
в разных возрастных группах составляет от 15 до 20%. Высокими являются временная
нетрудоспособность и инвалидность при заболеваниях дыхательной системы. К счастью,
наиболее часто встречающиеся заболевания системы дыхания достаточно непродолжительны,
чтобы оказать существенное влияние на состояние здоровья. Однако, если лечение
не будет проведено вовремя, высока вероятность перехода заболеваний в хроническую
форму, развития осложнений, опасных не только для здоровья, но и для жизни.
Наиболее частой жалобой при заболеваниях органов дыхания является кашель. Пациенты,
желающие приобрести средство для лечения кашля, составляют значительную часть посетителей
аптеки. При отпуске этой категории лекарств провизор должен помнить, что среди
многочисленных заболеваний органов дыхания самолечение с помощью безрецептурных
препаратов возможно только на первом этапе острых респираторных заболеваний (простуде)
и острого бронхита (нетяжелой формы). Обязательного участия врача в медикаментозной
терапии требуют острый бронхит (тяжелое течение), обострение хронического бронхита,
пневмония, бронхиальная астма, туберкулез, плеврит, абсцесс и опухоли легкого
В современных условиях, учитывая значительный рост заболеваемости туберкулезом,
провизору следует проявлять особую осторожность при отпуске безрецептурных препаратов
больным с жалобами на кашель
Причины бронхита у детей
Как и у взрослых людей, бронхит у детей развивается преимущественно из-за вирусной инфекции. Летом ребенок набирается сил, а осенью, зимой и весной болеет очень часто. Это привычная картина, особенно если ребенок ходит в детский сад или образовательное учреждение. Организм ребенка атакуют следующие вирусы:
- грипп типа А, B, С и парагрипп;
- адено- и риновирусы;
- короновирус
- респираторно-синцитиальный вирус
- метапневмовирус
Гораздо реже, чем вирусы, но гораздо чаще, чем у взрослых, причиной бронхита у маленьких детей становятся бактериальные инфекции:
- возбудитель коклюша (бордетелла);
- хламидии;
- микоплазма;
- стафилококки;
- пневмококки;
- стрептококки.
Строение лор-органов у детей
Дыхательная система человека имеет три отдела: верхний (нос, глотка), средний (гортань, трахея, бронхи) и нижний (альвеолы, бронхиолы). При рождении дыхательные пути находятся в стадии формирования, с чем связаны и функциональные особенности дыхания малышей. К семилетнему возрасту становление дыхательной системы вступает в завершающую стадию, после чего, ее размеры увеличиваются.
У детей более узкий просвет гортани, а слизистая оболочка тонкая и нежная. Подслизистый слой рыхлый, обильно кровоснабжается. Хрящи, образующие каркас, дыхательных путей податливые, мягкие. Перечисленное выше объясняет уязвимость слизистой оболочки и предрасположенность к более легкому проникновению инфекционных и атопических агентов в кровяное русло. При воспалении за счет отека дыхательные пути сужаются, мешая нормально дышать. Железы могут избыточно выделять слизь. В течение дня, когда ребенок активен, мокрота хорошо дренируется из дыхательных путей, ночью же она может раздражать гортань. Отдельно стоит упомянуть о сниженной продукции иммуноглобулинов и других факторов иммунитета по сравнению со взрослыми.
Физиология кашля
Способность эффективно откашливать мокроту формируется к 4-6 годам. До этого возраста она, находясь в дыхательных путях может мешать нормальному дыханию. Секреция мокроты с нормальными реологическими свойствами формируется к 5-6 годам. Откашливающие лекарства, могут нанести вред ребенку младшего возраста по причине того, что при избыточном количестве слизи и слабости дыхательных мышц могут усилить кашель и спровоцировать осложнения.
Симптомы
Если малыш кашляет из-за зубного прорезывания, причина кроется в чрезмерном слюноотделении или в образовании мокроты. Не нужно давать больному ребенку никаких медикаментов без предписания врача – вред от них может оказаться в разы больше пользы.
Если мама или папа отмечает наличие у ребенка кашля, но не уверен, что дело в появлении молочных зубов, стоит осмотреть кожные покровы вокруг детского рта. При обильном отделении слюны она попадает не только в горло, но и вытекает из ротовой полости, вызывая раздражение и покраснение мягких тканей.
Прорезывание зубов у ребенка
Стоит понимать, что появление зубов – сложный и достаточно болезненный процесс, связанный с некоторыми изменениями в растущем организме. В период, когда режутся зубки, малыш часто плачет из-за дискомфортных ощущений, поэтому в его носоглотке скапливается слизь. Она попадает в дыхательные пути, вызывая кашель. Если он сухой, это означает раздражение слизистых оболочек, если влажный, значит, уже образовалась мокрота.
ВАЖНО: Обычно подобные приступы кашля проходят самостоятельно за 2-3 дня. Но если этого не произошло, а также появился насморк, затрудненное дыхание и хрипы в области груди, высока вероятность, что ребенок болен
В данном случае необходимо срочно обратиться к педиатру.
Грипп
Грипп также относится к группе ОРВИ, однако из-за склонности гриппа к распространению с развитием эпидемий его выделяют отдельно. Кроме того, грипп сопровождается более выраженными клиническими проявлениями, и при нем выше риск осложнений. Существует подвид вируса гриппа H5N1, передающийся от больных птиц (уток, кур) человеку («птичий» грипп) или свиней («свиной» грипп).
Для гриппа характерно острое начало с повышения температуры до 38–40 °С, сопровождающейся болями и «ломотой» в мышцах, головной болью, ознобом, разбитостью, общей слабостью, плохим аппетитом. Затем присоединяются боль и першение в горле, сухой кашель. Насморк для гриппа не характерен, что отличает его от других ОРВИ («сухой катар»). Температура тела нормализуется на 3–5 день заболевания.
К осложнениям гриппа, помимо пневмонии, относят воспаление придаточных пазух носа, среднего уха (особенно у детей), респираторный дистресс-синдром (отек легких), менингит. Наиболее опасен грипп для маленьких детей, стариков, а также для больных ВИЧ-инфекцией, сахарным диабетом и людей с ослабленным иммунитетом.
При ОРВИ и гриппе нужно быть внимательным при повторном повышении температуры тела и ухудшении самочувствия — это говорит о развитии осложнений либо о наличии другого заболевания. «Тревожные признаки», при появлении которых нужно обязательно обратиться к врачу:
Сохранение повышенной температуры тела (более 37,5 °C) более 7 дней, а также ее повторное повышение;
- усиление головной боли;
- рвота;
- сонливость либо спутанность сознания;
- ригидность затылочных мышц (невозможность согнуть голову так, чтобы подбородком коснуться груди);
- одышка (затрудненное дыхание);
- боль в груди;
- кровянистый характер мокроты;
- любая сыпь на кожных покровах;
- непереносимость яркого света.
Диагноз ОРВИ и/или гриппа чаще всего не вызывает сомнений и основан на характерной клинической картине. Для выявления осложнений ОРВИ могут потребоваться общий анализ крови и мочи, рентгенография органов грудной клетки или придаточных пазух носа, иногда бактериологический анализ мокроты.

1
Лабораторная диагностика в МедикСити

2
Лабораторная диагностика в МедикСити

3
Лабораторная диагностика в МедикСити
Лечение гриппа и ОРВИ
- Соблюдайте домашний режим. Если в квартире, кроме Вас, есть кто-то еще, носите медицинскую маску, которую меняйте каждые 2 часа.
- Пейте больше теплой жидкости (до 2 л в день) — это позволит избежать обезвоживания в условиях высокой температуры тела и улучшит выведение токсинов из организма.
- При повышении температуры тела выше 38,5 °С, либо если Вы плохо переносите высокую температуру, принимайте жаропонижающие средства (парацетамол, ацетилсалициловая кислота). Помните, что ацетилсалициловая кислота (аспирин) категорически противопоказана детям младше 16 лет!!!
- Для облегчения симптомов ОРВИ можно использовать комплексные препараты, содержащие помимо жаропонижающего средства противокашлевые, противоаллергические компоненты, а также витамины. Внимательно читайте инструкции по применению!
- Для облегчения кашля можно принимать всевозможные травяные настои или отхаркивающие препараты, однако на продолжительность заболевания эти средства не влияют.
- Для воздействия на возбудителей применяют интерфероны (основной фактор противовирусной защиты в организме) и стимуляторы образования интерферонов; осельтамивир или занамивир (эффективны только при гриппе); противогриппозный иммуноглобулин вводят ослабленным людям, а также больным тяжелыми формами гриппа. Прежде, чем принимать эти препараты посоветуйтесь с врачом!
- Антибиотики для лечения неосложненных форм ОРВИ и гриппа не применяют, поскольку они не влияют на вирусы.
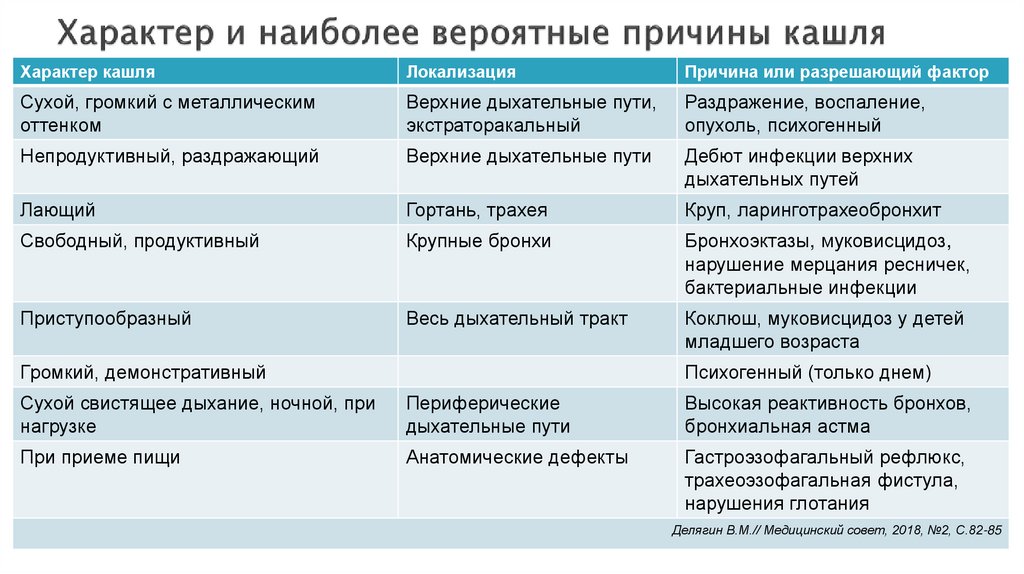
Как понять причину кашля
Чтобы понять причину кашля, нужно ответить на несколько вопросов:
- Когда возникает кашель? Ночью во сне, после физических нагрузок или после еды?
- Был ли контакт с больными ОРВИ в последние несколько дней?
- Есть ли заболевания желудочно-кишечного тракта или симптомы желудочного расстройства?
- Есть ли мокрота, как она выглядит?
- Появился ли кашель во время цветения березы или после контакта с другими аллергенами?
- Сопровождается ли кашель другими симптомами? Есть ли температура, озноб, слабость, наблюдается ли похудение?
- Был ли недавно сильный стресс?
- Хорошо ли проветривается офис или квартира, есть ли увлажнитель?
- Сколько длится кашель? Уменьшается он или усиливается?
Если составить характеристику кашля, то будет приблизительно понятно, где искать причину и как срочно нужно обращаться к врачу. Любой вид кашля, который длится более нескольких дней, мешает спать, сопровождается высокой температурой или выдает выраженное цветное отделяемое, — это повод встретиться с доктором. Особенно быстро нужно идти на прием, если из-за кашля трудно сделать вдох и выдох, когда не хватает дыхания.
Что делать при затяжном кашле у ребенка
Если затяжной сухой или влажный кашель у ребенка наблюдается в процессе терапии дыхательной системы после перенесенного респираторного заболевания, важно следовать определенным рекомендациям, чтобы успешно его вылечить
- Почаще гуляйте с ребенком, отдавая предпочтение неспешным прогулкам по парку или по лесу и избегая слишком подвижных игр.
- Давайте малышу много жидкости средней температуры. Если ему не нравится вода, то предложите вместо нее соки, компоты, кисели, чай с медом и лимоном, молоко с медом и другие известные народные средства.
- Следите за тем, чтобы во время лечения влажного затяжного кашля у ребенка воздух в квартире не был сухим: нужно почаще делать влажную уборку и (или) включать увлажнитель воздуха.
- Устраивайте долгие купания в теплой ванне — это помогает в борьбе как с сухим, так и с влажным (или как его еще называют «мокрым») кашлем.
- Подберите действенный сироп от кашля, который можно принимать на протяжении всего процесса выздоровления.

Так как все химические средства от затяжного кашля у детей, в том числе и антибиотики, нельзя принимать дольше 10 дней из-за риска возникновения побочных явлений, вы можете использовать сиропы растительного происхождения. К таким относится сироп от кашля Доктор МОМ, который имеет в составе 10 лекарственных трав и не содержит спирта. Он подходит детям с 3 лет
Сироп от кашля Доктор МОМ можно принимать до трех недель подряд, и, что немаловажно, его приятный вкус очень нравится детям, так что бегать за ними по квартире с ложкой в руке не придется.Сироп от кашля Доктор МОМ оказывает комплексное действие: муколитическое, бронхолитическое, отхаркивающее и противовоспалительное